Похожие презентации:
Острая кишечная непроходимость
1.
ОСТРАЯ КИШЕЧНАЯНЕПРОХОДИМОСТЬ
2.
Первые упоминания о кишечнойнепроходимости являются труды
Гиппократа.
Miserare – одно из исторических
названий ОКН от начальных слов
предсмертной молитвы у католиков
«Miserare Dei» – «Прими меня
Господь…»
3.
Гиппократ ввел понятие ileus,которое служило собирательным
термином для различных
заболеваний брюшной полости, в
том числе и непроходимости.
Хотя на самом деле этот термин
происходит от греческого слова
«ileos» - заворот кишечника (один из
видов кишечной непроходимости).
4. Определение
Острая кишечная непроходимость(ileus) — синдром, объединяющий
различные
заболевания,
приводящие к нарушению пассажа
по
кишке,
вследствие
механического препятствия, либо
недостаточности
двигательной
функции кишки.
5. Код МКБ 10 - К 56
К 56.0 – паралитический илеусК56.2 – заворот кишок
К56.3 – илеус, вызванный желчным
камнем
К56.4 – другой вид закрытия просвета
кишечника
К56.5 – кишечные сращения [спайки] с
непроходимостью
К56.6 – другая и неуточненная кишечная
непроходимость
6.
Внастоящее
время
по
частоте
возникновения ОКН занимает пятое
место среди основных форм «острого
живота».
По летальным исходам (5,1 - 8,4%), ОКН
делит 1-2-ое место среди всех острых
заболеваний органов брюшной полости.
7. Частота ОКН
5 заболевших на 100 тысяч человек,От 3 до 5% поступлений больных в
хирургические стационары с острой
патологией
8.
ОКН встречается во всех возрастныхгруппах, но наиболее часто в возрасте от
30 до 60 лет.
Непроходимость на почве инвагинации
чаще наблюдается у детей, странгуляции
— у больных среднего возраста,
обтурации — у пациентов старше 50 лет.
9. Классификация
По морфофункциональной природе:Динамическая:
а) спастическая,
б) паралитическая.
Механическая непроходимость:
а) странгуляционная (ущемление, заворот,
узлообразование, инвагинация, спаечная);
б) обтурационная (обтурация опухолью,
инородным телом, каловым и желчным камнем,
клубком аскарид, безоар, спаечная);
10. Классификация.
По уровню непроходимости:тонкокишечная
а) высокая (тощая кишка) – 33,1%,
б) низкая (подвздошная) – 62,1%,
толстокишечная – 4,8%
По клиническому течению:
а) острая и хроническая;
б) полная и частичная.
По происхождению выделяют:
а) врожденная,
б) приобретенная.
11. Этиология
I. Предрасполагающие факторы:- врожденные аномалии,
- спайки, сращения,
- новобразования кишнчника и борюшной полости,
- чрезмерная подвижность органов,
- гельминтозы ,
- желчно-каменная болезнь
- грыжи
- алиментарные факторы,
- возраст,
- профессия - отравления свинцом.
12. Этиология
II. Производящие факторы:а) усиленная моторика кишечника;
б) внезапное повышение
внутрибрюшного давления;
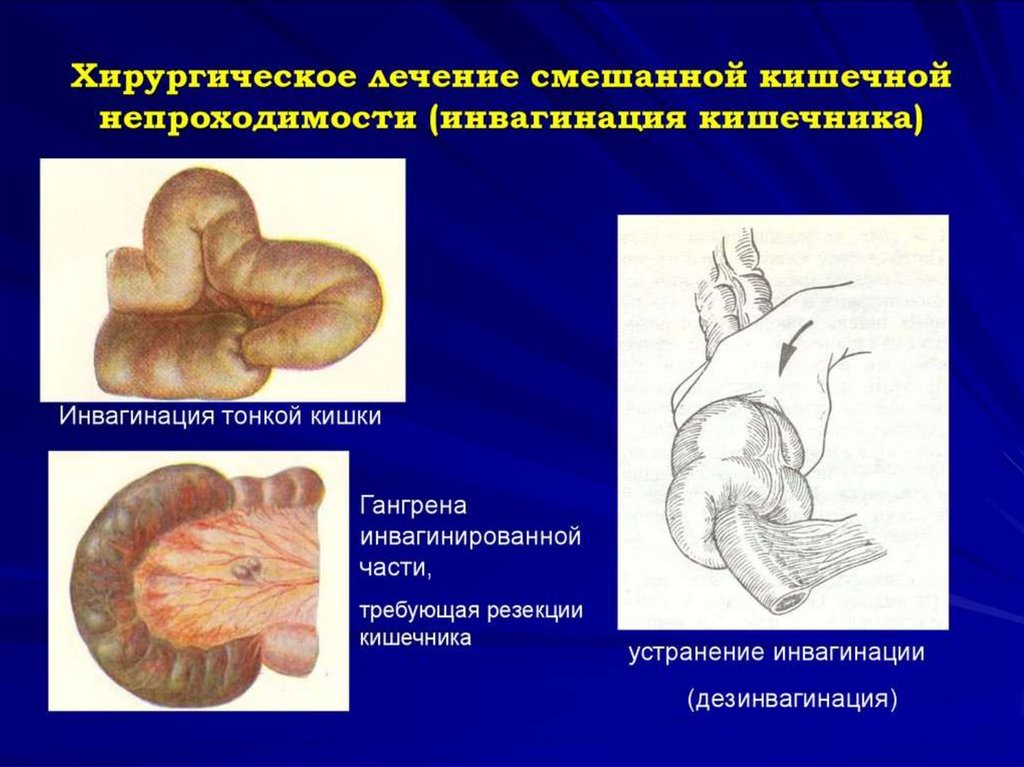
в)чрезмерная пищевая нагрузка
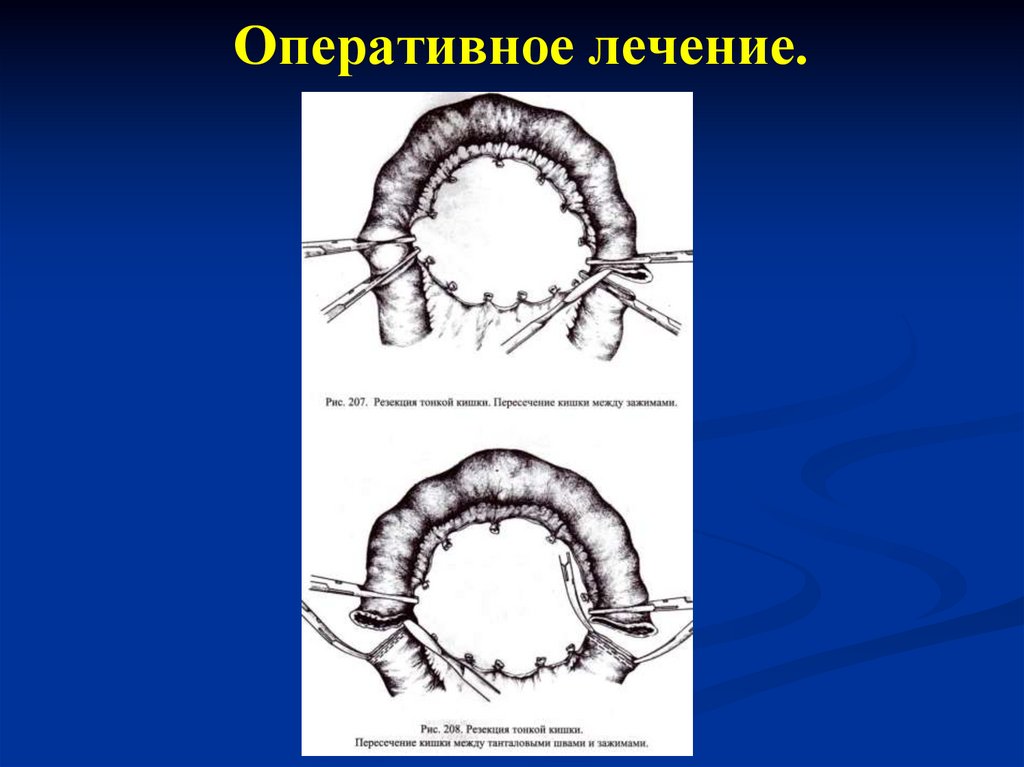
13. Динамическая (функциональная) кишечная непроходимость
вид ОКН, который требует уточненияпричины.
под маской этого синдрома скрываются
воспалительные внутрибрюшные
осложнения, метаболические нарушения,
нейрогенные, передозировка
лекарственных средств либо нарушения
мезентериального кровотока.
14.
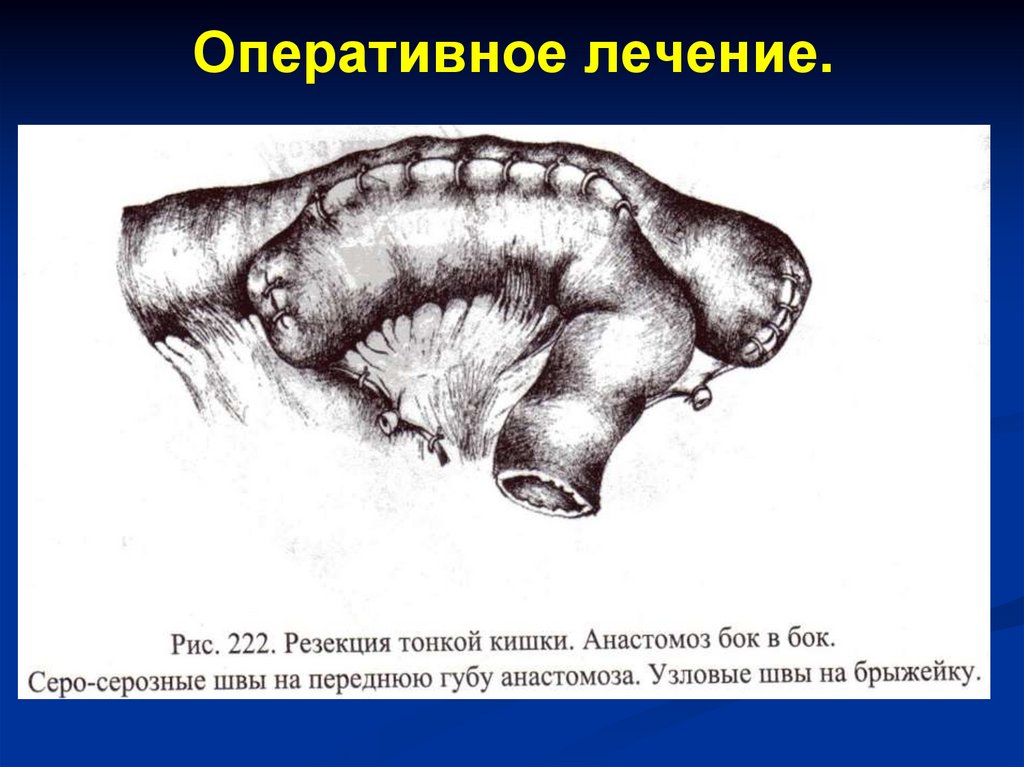
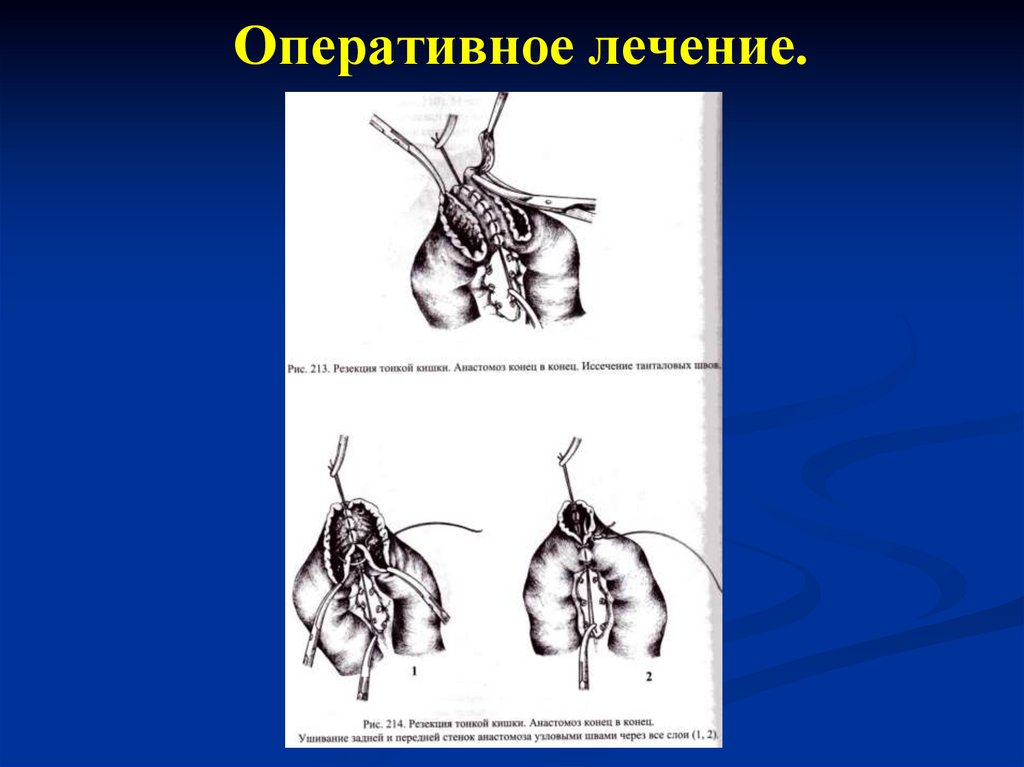
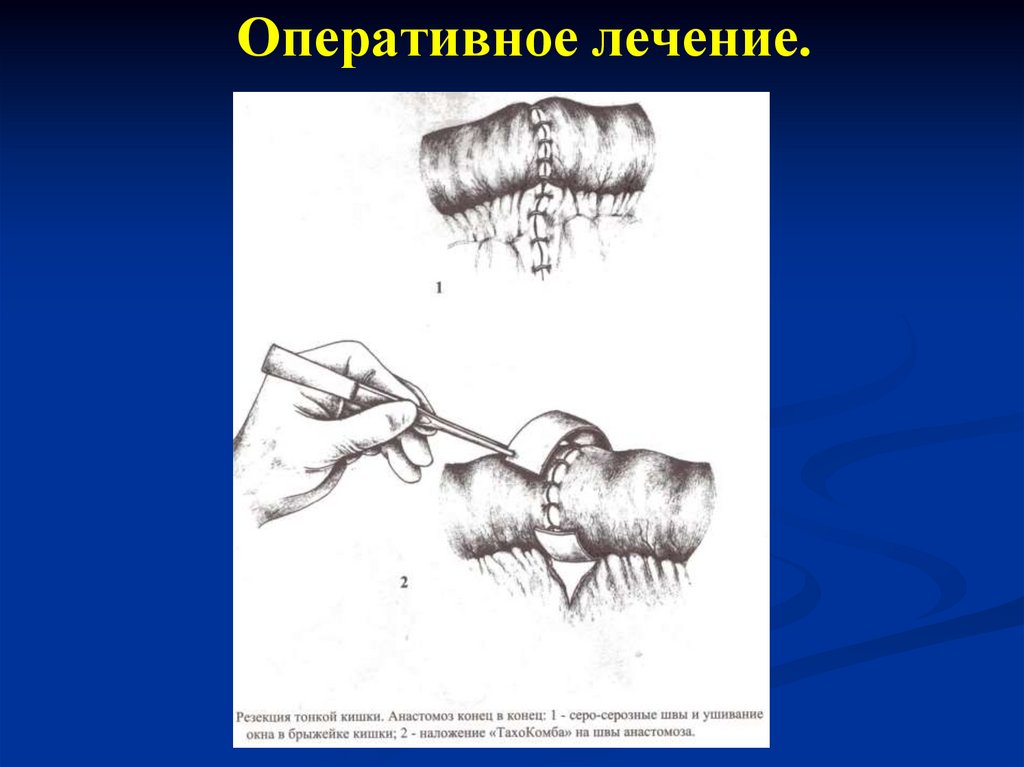
Динамическую (функциональную)непроходимость подразделяют на
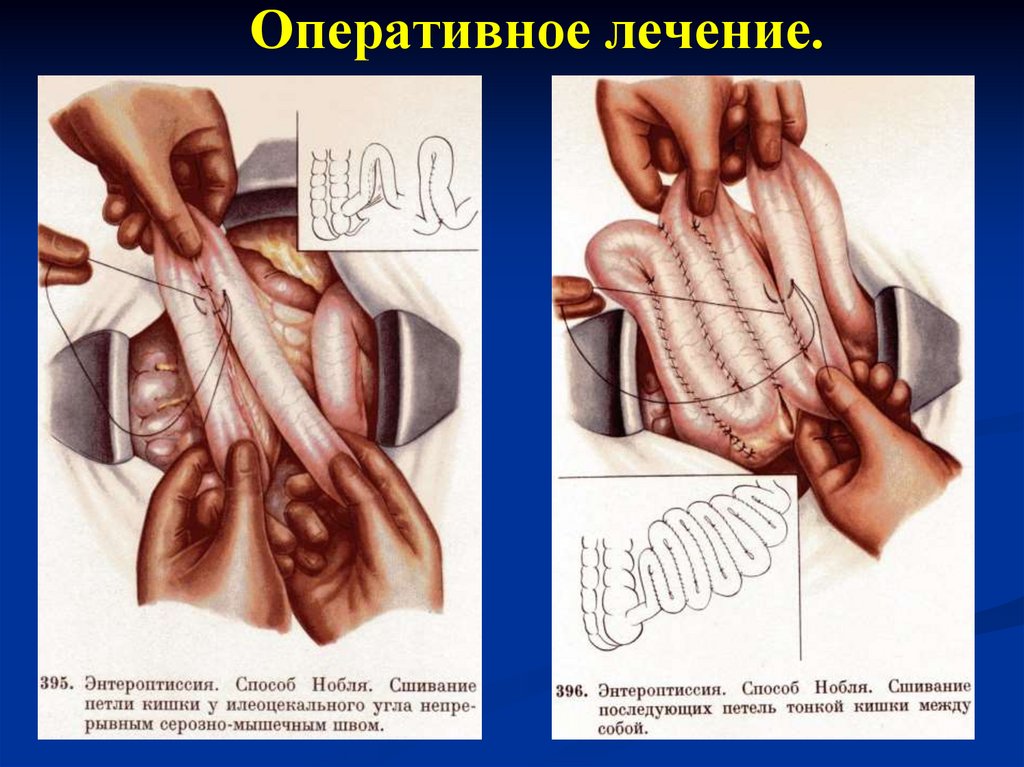
паралитическую и спастическую.
Механическое препятствие продвижению
кишечного содержимого при динамической
непроходимости отсутствует.
15.
Паралитическая - возникает вследствиепареза кишечника. Парез кишечника
сопровождается его вздутием,
растяжением кишечной стенки,
расстройством кровообращения в ней и
развитием гипоксии тканей.
16.
- Спастическая - может бытьследствием интоксикации, а также
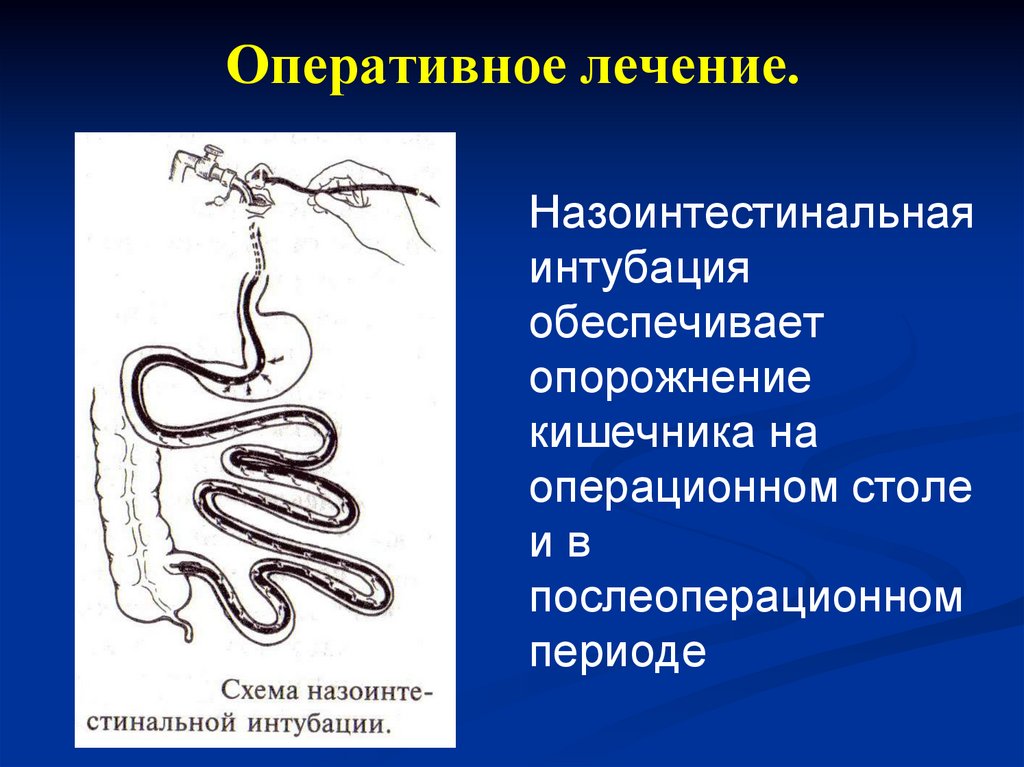
наблюдается при морфологических и
функциональных заболеваниях
нервной системы
17. Причины динамической ОКН
ПаралитическаяСпастическая
1.Острая хирургическая
патология (перитонит)
2.Флегмоны забрюшинного
пространства
3.Неспецифический язвенный
колит
4.Почечная патология (уремия)
5.Забрюшинная гематома
6.Пищевая токсикоинфекция
7.Нарушения гомеостаза
(гипокалиемия, ацидоз)
8.Сахарный диабет
9.Гипотиреоз
10. Нарушения
мезентериального кровотока
1.Аскаридоз
2.Отравление солями тяжелых
металлов
3.Заболевания ЦНС
(повреждения позвоночника,
опухоли ЦНС)
4.Передозировка
лекарственными препаратами
(опиоиды, психотропные,
антигистаминные)
18. Механическая ОКН
спайки (80 - 91%),болезнь Крона(0,7-3%),
заворот (4-6%),
инвагинация (3-5%),
безоар (1,2-4%),
желчные камни (0,5-6%),
инородные тела (0,2-1%),
прочие причины (0,5-3%)
19. НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ «ОСТРАЯ НЕОПУХОЛЕВАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ» (г. Ростов-на-Дону, 7-9 октября 2015 г.)
Нецелесообразно отдельно выделятьсмешанную форму, которая имеет
признаки как странгуляционной, так и
обтурационной непроходимости.
Это вносит неопределенность, как в
терминологическом, так и в тактическом
плане, не позволяя обеспечить
своевременное лечение пациентов.
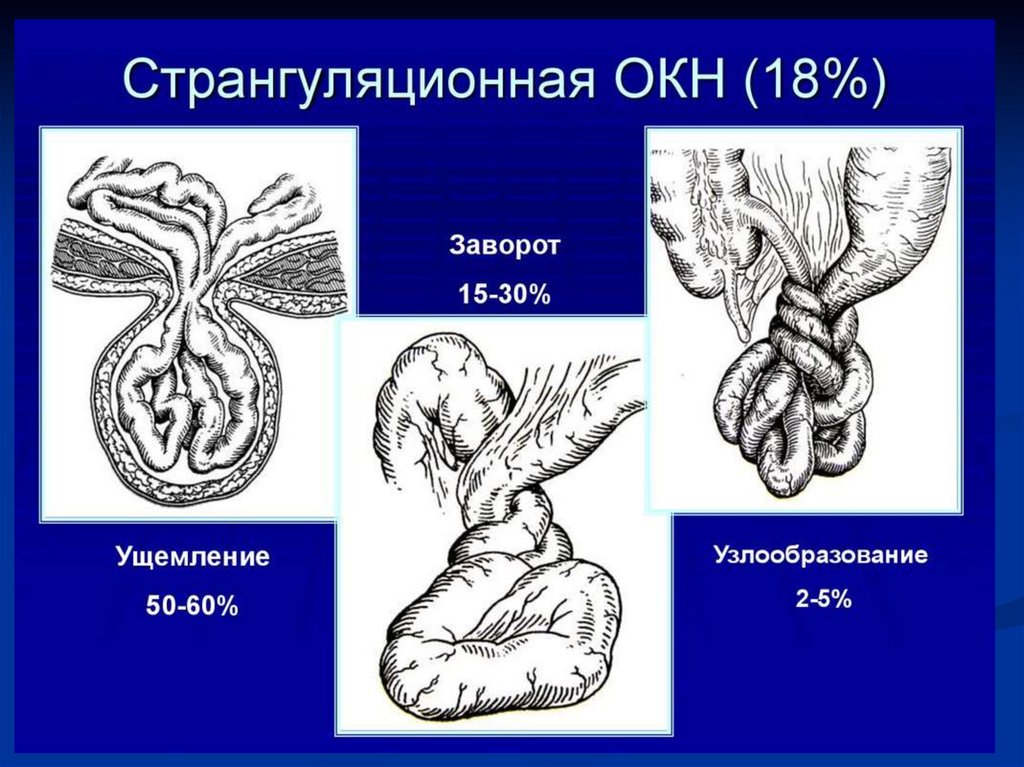
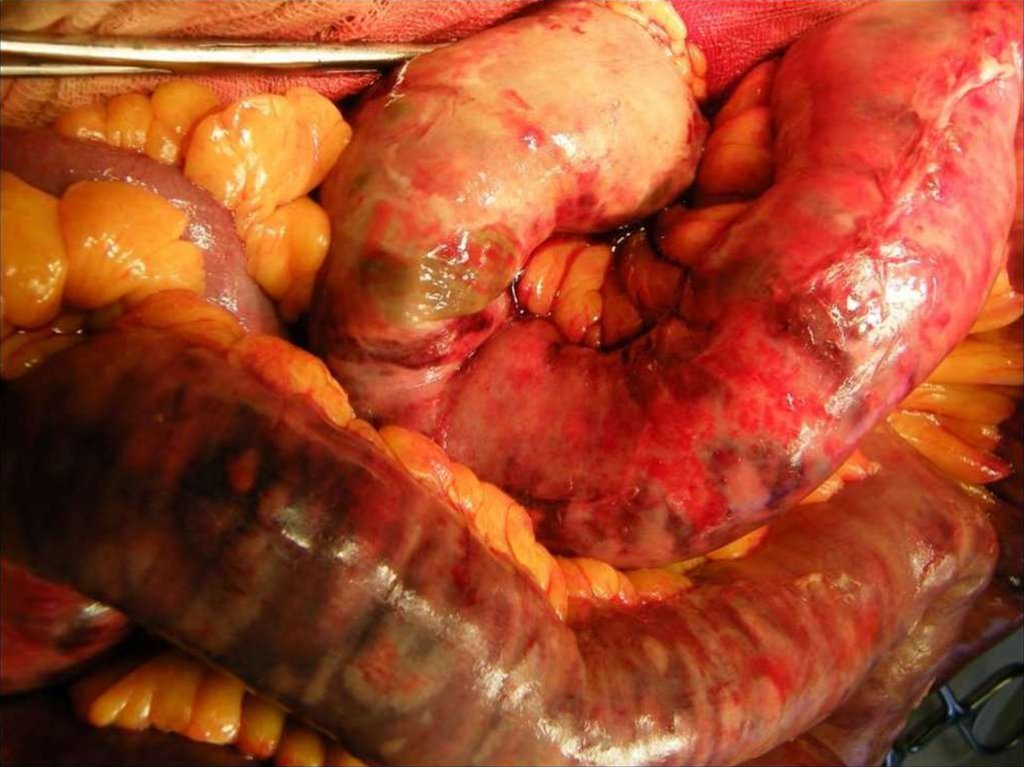
20. Странгуляционная ОКН
При странгуляции (strangulatio – сдавление)сдавливается участок кишки с сосудами
брыжейки, и нарушается кровообращение в
стенке кишки, что ведет к ее некрозу.
Может быть
с некрозом органа
без некроза органа
21.
Предрасполагающим факторомразвития заворота кишки и
узлообразования являются
врожденные аномалии, длинная
брыжейка кишки, наличие спаек
брюшной полости.
Из производящих причин
наибольшее значение принадлежит
погрешности в диете, переедание,
повышение внутрибрюшного
давления.
22.
23.
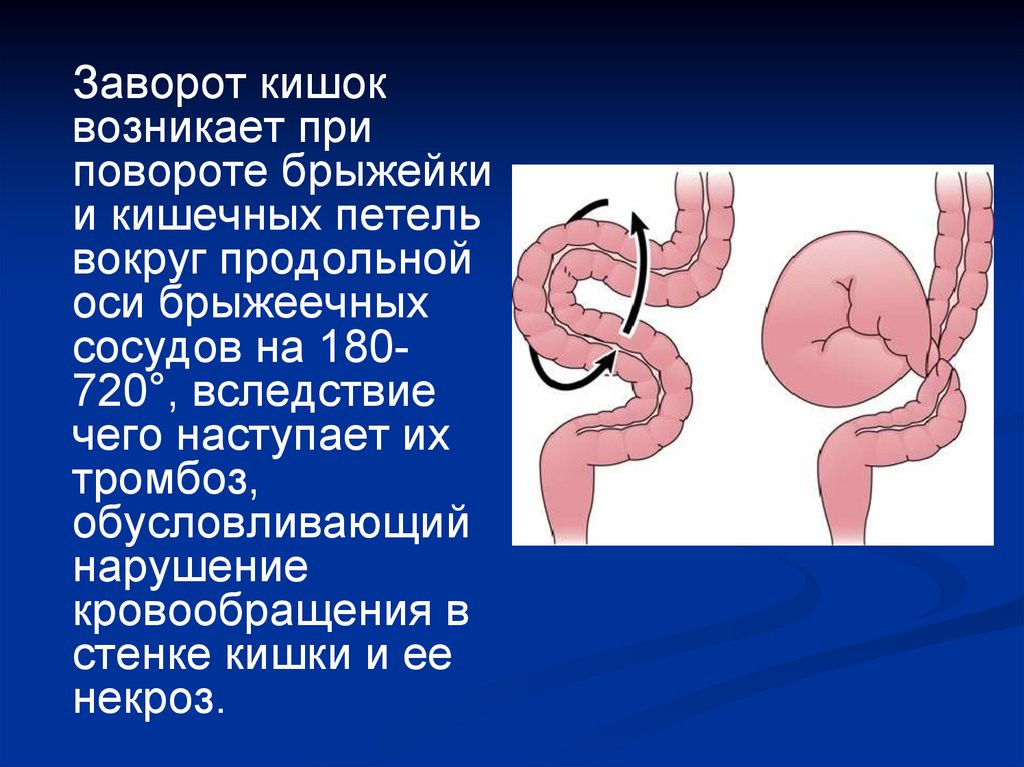
Заворот кишоквозникает при
повороте брыжейки
и кишечных петель
вокруг продольной
оси брыжеечных
сосудов на 180720°, вследствие
чего наступает их
тромбоз,
обусловливающий
нарушение
кровообращения в
стенке кишки и ее
некроз.
24. Заворот
По локализациисигмовидная кишка - 60-75%,
слепая кишка - 20-35%,
тонкая кишка - 7-18%
поперечно-ободочная кишка - 3-5%.
25.
Узлообразованиепроисходит между
кишечными петлями
при длинной брыжейке.
В результате
перистальтики одна
петля кишки
перекидывается и
закручивается вокруг
другой и ущемляет ее,
следствием чего
является расстройство
кровообращения в
обеих петлях и их
некроз.
26. Узлообразование
Протекает наиболее тяжело,Встречается редко – в 3-5% случаев.
Как правило, в процессе
задействован большой участок
тонкой кишки с выраженными
некробиотическими изменениями и
тяжелыми гемодинамическими и
системными нарушениями.
27. Обтурационная непроходимость
Нарушение пассажа (по различнымотделам кишечника без нарушения
кровоснабжения органа.
Может возникать вследствие обтурации
(obturatio – закупорка) просвета кишки
комками пищи, опухолью, желчными и
каловыми камнями, клубками аскарид.
При этом на начальном этапе брыжейка
кишки не сдавлена.
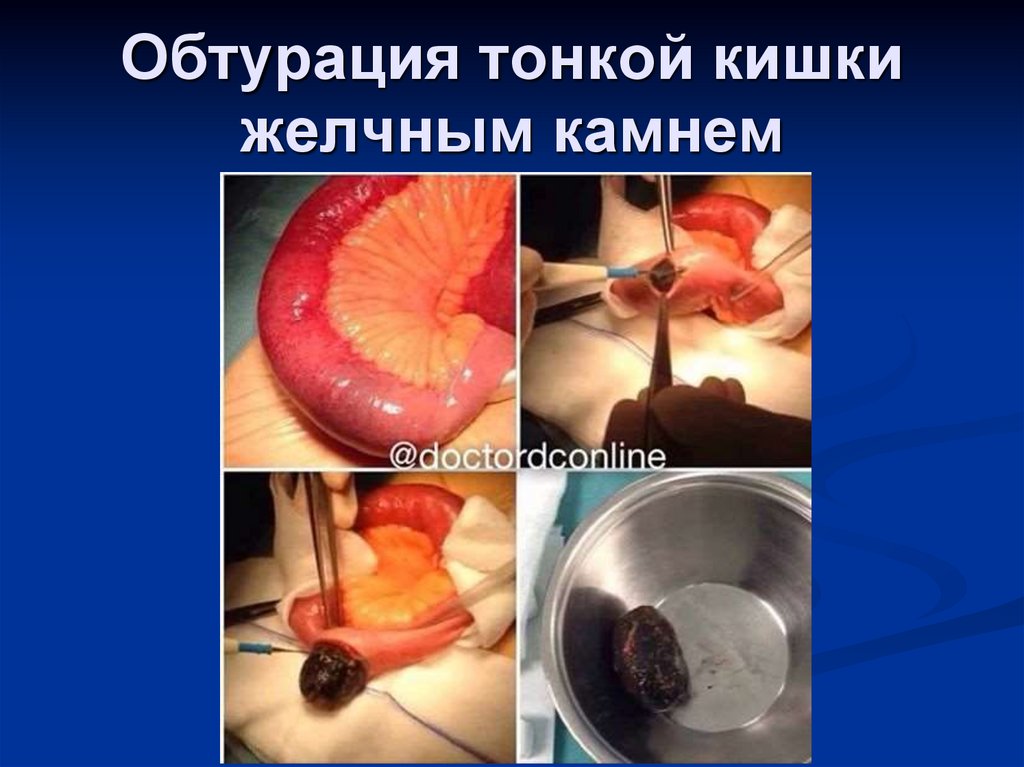
28. Обтурация тонкой кишки желчным камнем
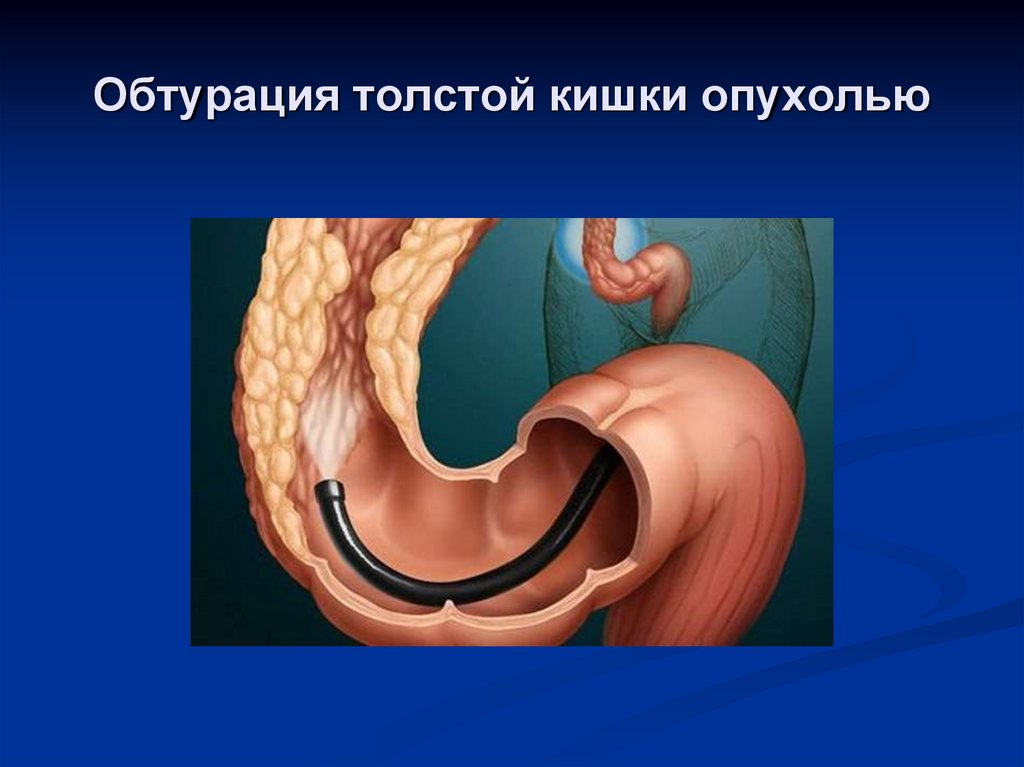
29. Обтурация толстой кишки опухолью
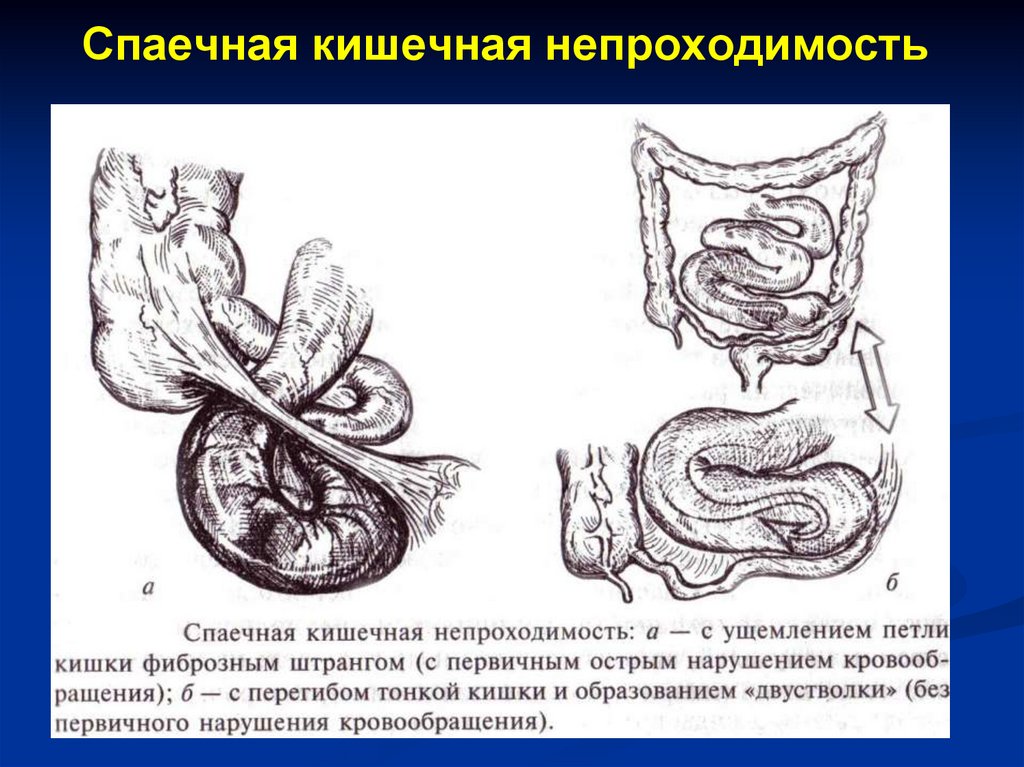
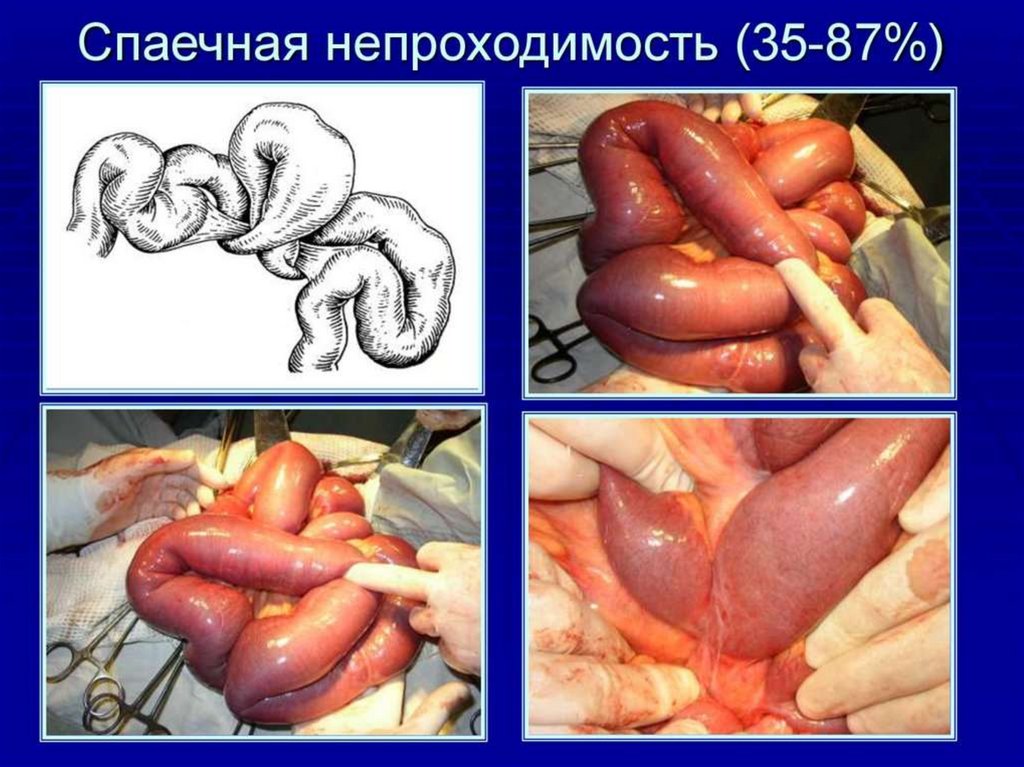
30. Спаечная кишечная непроходимость
31.
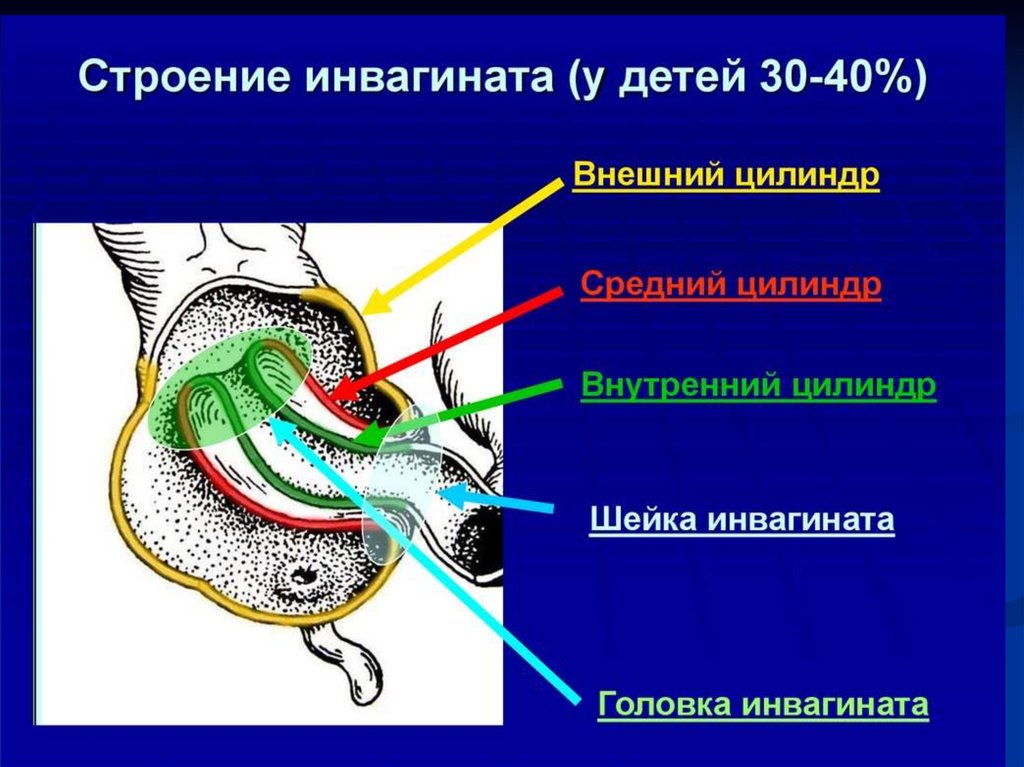
32. Инвагинация
Следствие расстройства перистальтикикишечника, которому способствует
наличие в стенке кишки воспалительного
процесса, опухоли (чаще полипа на
ножке), инородного тела. Спастически
сокращенный участок кишки вместе с
брыжейкой втягивается по продольной
оси в кишку с нормальным просветом и
образует внутренний цилиндр инвагината,
в котором развивается отек, нарушение
кровообращения и некроз.
33. Инвагинация тонкой кишки в слепую
34. Инвагинация
По локализации различаютилеоцекальную (45-68%),
тонкокишечную (10-18%),
толстокишечную (8-15%).
35. Сосудистая кишечная непроходимость
Возникает при тромбозе и эмболиимезентиреиальных сосудов –
гемостатическая
По патогенезу между динамической и
механической, так препятствия для
продвижения кишечного содержимого нет,
но есть нарушение кровоснабжения
кишечной стенки.
36.
37. Патогенез ОКН
1. На первом плане волемические игемодинамические нарушения.
2. Нарушения моторной функции
кишечника.
3. Нарушение полостного и пристеночного
пищеварения в тонкой кишке.
38. Патогенез ОКН
4. Нарушение противоинфекционной иобщей иммунной системы организма.
5. Эндотоксемия.
6. Водно-электролитные нарушения
(дефицит К – слабость, мягкий пульс,
снижение сердечной деятельности,
снижение рефлексов, метеоризм,
дезориентация).
39. Патогенез ОКН
Прогрессирующее перерастяжениекишечных петель и нарушение кишечной
микроциркуляции, приводит к угнетению
всех функций тонкой кишки (моторной,
секреторной, всасывательной), и в
конечном итоге расстройству
гомеостаза.
40. Патогенез ОКН
Гипоксическое повреждение иинтрамуральная ишемия стенки кишки
приводит к нарушению барьерной
функции слизистой и как следствие,
транслокации бактерий и продуктов их
жизнедеятельности в систему воротной
вены и лимфатические сосуды.
41. Патогенез ОКН
Тонкая кишка при ОКН, становитсямощным источником интоксикации
усугубляя гомеостатические нарушения
и декомпенсируя функциональные
кишечные нарушения тем самым
замыкая «порочный круг».
42. Главные задачи в диагностике ОКН:
констатация факта непроходимостиопределение формы
(странгуляционная, обтурационная)
причины заболевания
выраженности ОКН
43. Клиническая картина.
Клинические симптомы:Боль в животе (интенсивность, характер).
Рвота (частота, объем, характер рвотных масс).
Задержка стула и газов.
Вздутие живота
Сопутствующая патология
44. Клиническая картина.
Осмотр живота:Вздутие живота.
Видимая перистальтика кишок
(симтомГрекова).
Локальное вздутие живота при пальпируемой в
этой зоне раздутой петле кишки, над которой
определяется высокий тимпанит – Симптом
Валя
При завороте сигмовидной кишки вздутие
локализуется ближе к правому подреберью,
тогда как в левой подвздошной области
отмечается западание живота – Симптом
Шимана
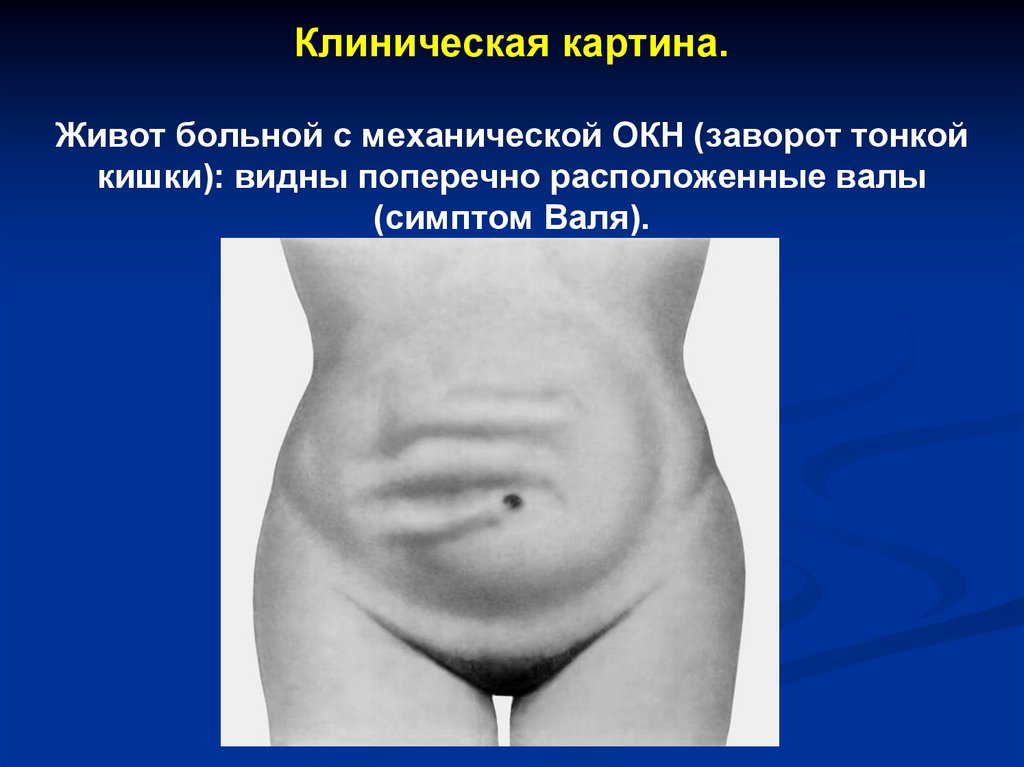
45. Клиническая картина. Живот больной с механической ОКН (заворот тонкой кишки): видны поперечно расположенные валы (симптом
Валя).46. Клиническая картина.
При пальпации живота:Симптом Тэвенара – резкая болезненность
при пальпации живота на 2–3 см ниже
пупка по средней линии
Симптом Склярова – при сукуссии (лёгком
сотрясении живота) можно услышать шум
плеска.
47. Клиническая картина.
При перкуссии:Можно определить ограниченные участки зон
притупления, что соответствует
местоположению петель кишки, наполненные
жидкостью, непосредственно прилегающих к
брюшной стенки.
Звук с металлическим оттенком при перкуссии с
одновременной аускультацией – симптом
Кивуля.
48. Клиническая картина
При аускультации:Симптом Спасокукоцкого-Вильмса – «шум
падающей капли».
На начальных этапах – усиленная перистальтика,
потом – ослаблена «гробовая тишина»
49. Клиническая картина
При ректальном исследовании:Симптом Обуховской больницы – атония
анального жома и балонообразное вздутие
пустой ампулы прямой кишки.
Симптом Цеге-Мантефейля – малая вместимость
дистального отдела кишечника при постановке
сифонной клизмы (не более 500 мл)
50. Клиническая картина
При ректальном исследовании:Симптом Обуховской больницы – атония
анального жома и балонообразное вздутие
пустой ампулы прямой кишки.
Симптом Цеге-Мантефейля – малая вместимость
дистального отдела кишечника при постановке
сифонной клизмы (не более 500 мл)
51. Странгуляционная ОКН
Особое – тяжелое течение с быстрымразвитием осложнений – некроза кишки
и перитонита.
Наиболее характерны признаки: острое
начало (срок заболевания менее 12
часов), жестокий болевой синдром
постоянного характера, ослабление или
отсутствие перистальтики, тахикардия,
иногда лихорадка и быстрое ухудшение
общего состояния больного.
52. Обтурационная ОКН
Нарушение кровоснабжения кишки возникает взапущенных случаях обтурационной ОКН.
Повышение внутрипросветного давления
приводит к сдавлению сосудов, нарушению
микроциркуляции в стенке кишки и к развитию
ишемии. Малая выраженность местной
симптоматики, отсутствие признаков
раздражения брюшины маскируется
снижением предшествующих схваткообразных
болей и появлением эндотоксикоза.
53. Высокая ОКН
Особенности - большие потери желудочного,панкреатического секрета, желчи вследствие
обильной многократной рвоты и быстрое
развитие водно-электролитных нарушений
(гипогидротации, метаболического алкалоза,
гипокалемии, гипохлоремии, гипонатремии).
При этом, как правило, отсутствует
выраженное вздутие живота, в течение
некоторого времени еще отмечается
отхождение газов и наличие стула
54. Низкая ОКН
признаки нарушения пассажа по тонкой кишке -болевой синдром, выраженное вздутие живота,
рвота - реже, и быстро прогрессируют явления
эндотоксикоза. В дальнейшем по мере
прогрессирования процесса отмечается
перерастяжение кишечной стенки и
присоединяется ишемический компонент,
увеличивается проницаемость кишечной
стенки. Вероятность развития инфекционных
осложнений гораздо выше при низкой чем при
высокой тонкокишечной непроходимости.
55.
56. Клиническая картина.
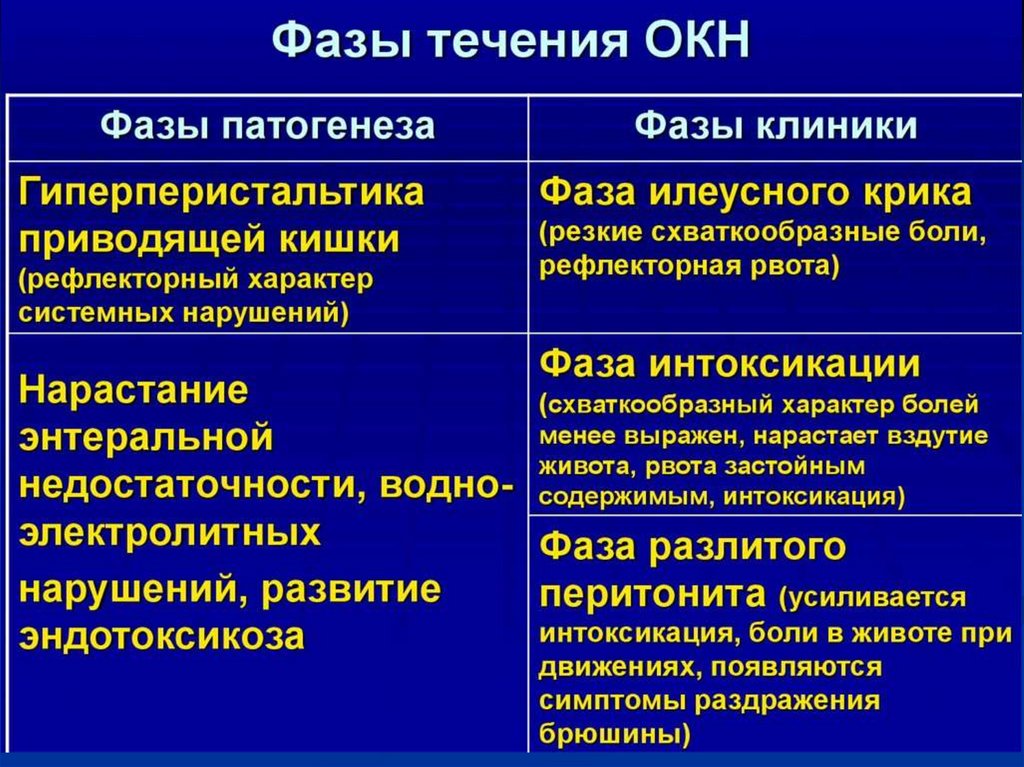
Стадии острой кишечной непроходимости:Начальная (иеусного крика)– от 2 до 12 ч,
доминируют болевой синдром и местные
симптомы со стороны живота.
57. Клиническая картина.
Промежуточная (интоксикации) –стадия мнимого благополучия (от 12 до
36 часов), боль теряет схваткообразный
характер, становится постоянной и менее
интенсивной, живот сильно вздут,
перистальтика кишечника слабеет,
выслушивается «шум плеска». Задержка
стула и газов.
58. Клиническая картина.
Поздняя – стадия перитонита итяжёлого абдоминального сепсиса,
наступает через 36 часов.
Возникновение полиорганной
недостаточности, выраженные
интоксикации и обезвоживание, а
так же прогрессирующие
расстройства гемодинамики.
59. ОКН у новорожденных
Врожденная непроходимость кишечника.Причины:
- аномалии при развитии и формировании
органа;
- аномалии ротации и фиксации кишечника;
- аномалии развития соседних органов,
приводящие к сдавливанию кишечника
снаружи.
60. Врожденная кишечная непроходимость
Проявляется у ребенка в первые часыили дни жизни.
В некоторых случаях заболевание имеет
рецидивирующий характер.
Основной симптом у новорожденного
ребенка – рвота или срыгивания.
61.
Наблюдается вздутие живота,спадающее после опустошения
желудка.
- В некоторых случаях он, напротив,
становится запавшим.
- При рвоте появляется сильное
обезвоживание.
- Такие разнообразные симптомы не
всегда позволяют сразу определить
заболевание.
-
62.
У детей в возрасте до года частойпричиной развития кишечной
непроходимости является инвагинация
кишечника.
Это связано с тем, что работа кишечника,
его движения и сокращение еще не
отлажены.
63. Симптомы инвагинации
- рвота или есть срыгивания;- боли в животе, сильные, острые;
- слизистые выделения с кровью из
прямой кишки;
- приступы боли внезапно начинаются и
также неожиданно заканчиваются;
- живот надувается,
- при пальпации прощупываются
уплотнения.
64. Кишечная непроходимость у детей
Непроходимость кишечника у детей протекаетострее, чем у взрослых. Она более опасна, так
как организм ребенка еще не полностью
сформирован и имеет гораздо меньше
ресурсов к восстановлению и для борьбы с
интоксикацией.
Чаще встречается механическая
непроходимость: заворот кишок, инвагинация,
попадание инородного предмета.
65. Симптомы ОКН у детей
сильные схваткообразные боли, ребенок кричит,плачет, крутится, так как не может найти
положения, в котором боль успокоилась бы;
есть вздутие живота;
сильная тошнота и неукротимая рвота, они
могут отсутствовать при поражении толстого
кишечника;
наличие крови и/или желчи в рвотных массах,
зеленоватый цвет;
при некрозе кишечника боли успокаиваются, но
общее состояние ребенка становится тяжелым;
66. Симптомы ОКН у детей
безрезультатные попытки сходить в туалет;газы также не отходят или этот процесс
затруднен;
непроходимость тонкого кишечника может
вызвать понос;
бледность;
потливость;
слабость.
67. Дифференциальный диагноз
Острый аппендицит;Прободная язва желудка и 12-персной кишки;
Острый холецистит;
Острый панкреатит;
Перитониты различной этиологии;
Внематочная беременность;
Тромбоз и эмболия мезентериальных сосудов;
Почечная колика;
Уремия;
Инфаркт миокарда;
Алиментарная интоксикация.
68. Методы исследования
Лабораторные:Общий анализ крови (гр. крови и Rh)
- Общий анализ мочи .
- Биохимический анализ крови (билирубин,
белок, мочевина, креатинин, К, Na, Cl,
амилаза).
- КЩС
- Коагулограмма.
-
69. Методы исследования
Инструментальные:- ЭКГ.
- УЗИ.
- Обзорная рентгенография и рентгеноскопия.
- Ирригоскопия (по показаниям).
- Лапароскопия.
- Ректо- и колоноскопия (по показаниям).
70. Результаты лабораторных методов
1) ОАК: лейкоцитоз, эритроцитоз, анемия.2) Биохимия крови: повышение
мочевины,креатинина, диспротениемия,
гипербилирубинемия, метаболический
ацидоз, ионные нарушения,
3) ОАМ: олигурия, наличие в моче белка,
цилиндров, форменных элементов крови.
71.
Наличие лейкоцитоза более 14х109л,появление ацидоза,
амилаземии
с большой долей вероятности
свидетельствуют о наличии
странгуляциии.
72. Рентгенологическое исследование
Обзорная рентгенография выполняетсястоя, либо в латеропозиции (в положении
на левом боку) у тяжелых пациентов.
Эффективность метода высока и
достигает 87% в констатации факта и
уровня непроходимости
73. Результаты инструментальных методов.
Рентгенографическое исследование:- Кишечные арки.
- Чаши Клойбера.
- Симптом перистальтики.
Лапароскопия (раздутые петли кишечни- ка,
наличие опухоли кишки, инвагината, спаек и
др.).
Иногда ректо- и колоноскопия (стенозирующая опухоль, сдавление извне).
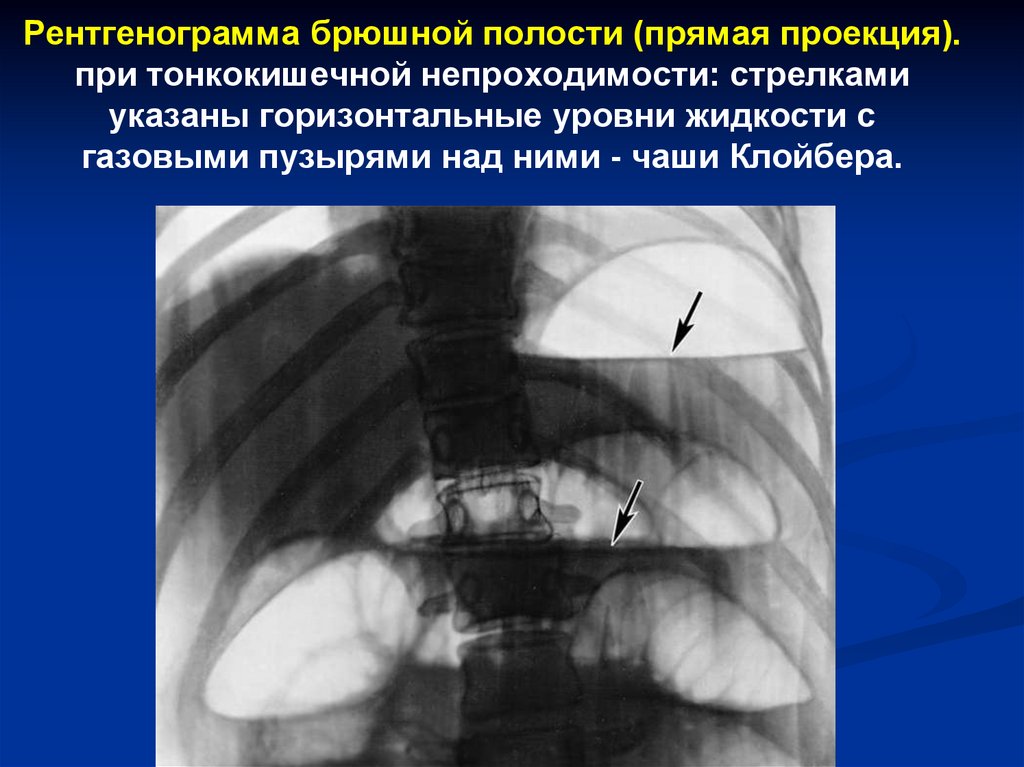
74. Рентгенограмма брюшной полости (прямая проекция). при тонкокишечной непроходимости: стрелками указаны горизонтальные уровни
жидкости сгазовыми пузырями над ними - чаши Клойбера.
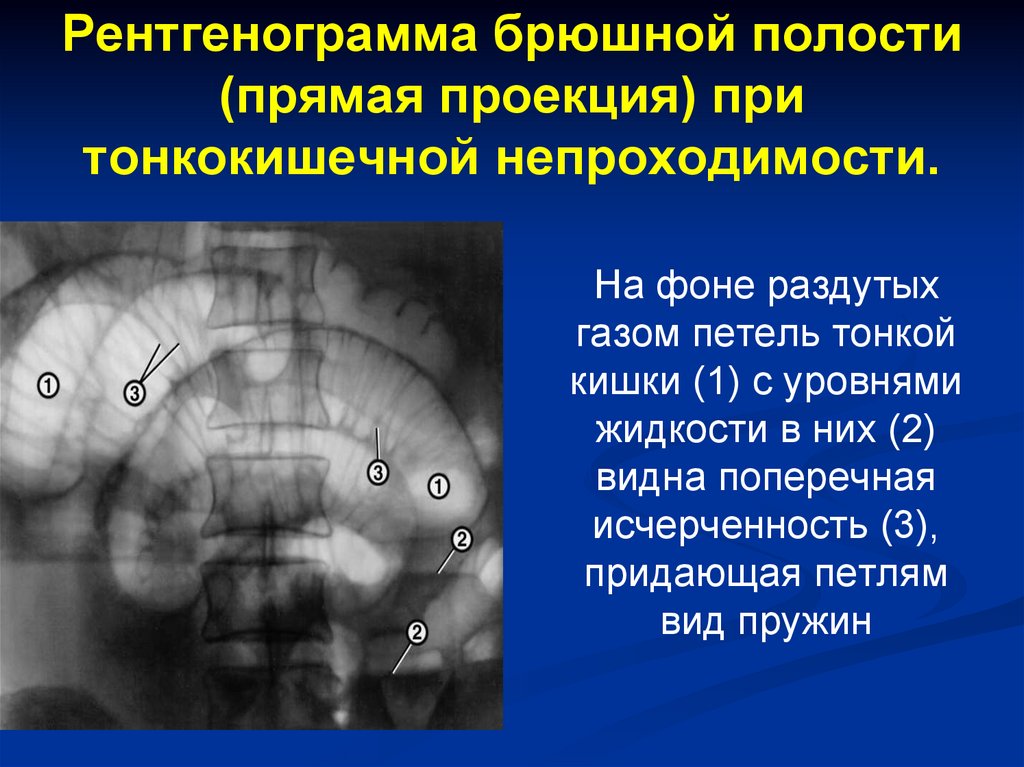
75. Рентгенограмма брюшной полости (прямая проекция) при тонкокишечной непроходимости.
На фоне раздутыхгазом петель тонкой
кишки (1) с уровнями
жидкости в них (2)
видна поперечная
исчерченность (3),
придающая петлям
вид пружин
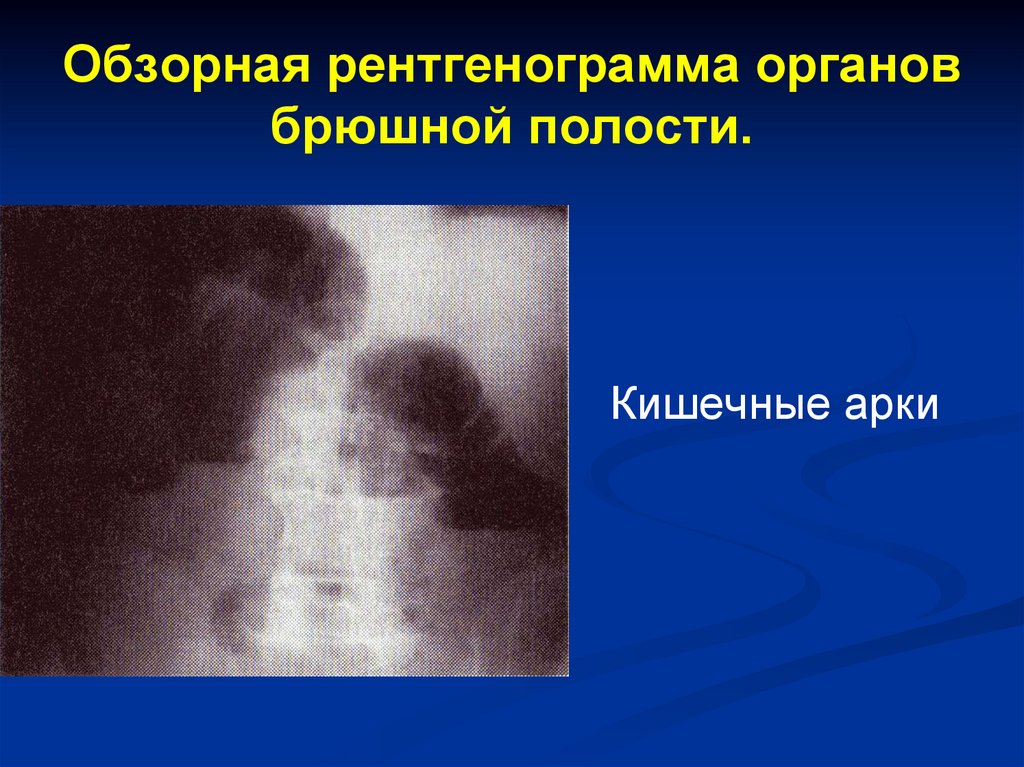
76. Обзорная рентгенограмма органов брюшной полости.
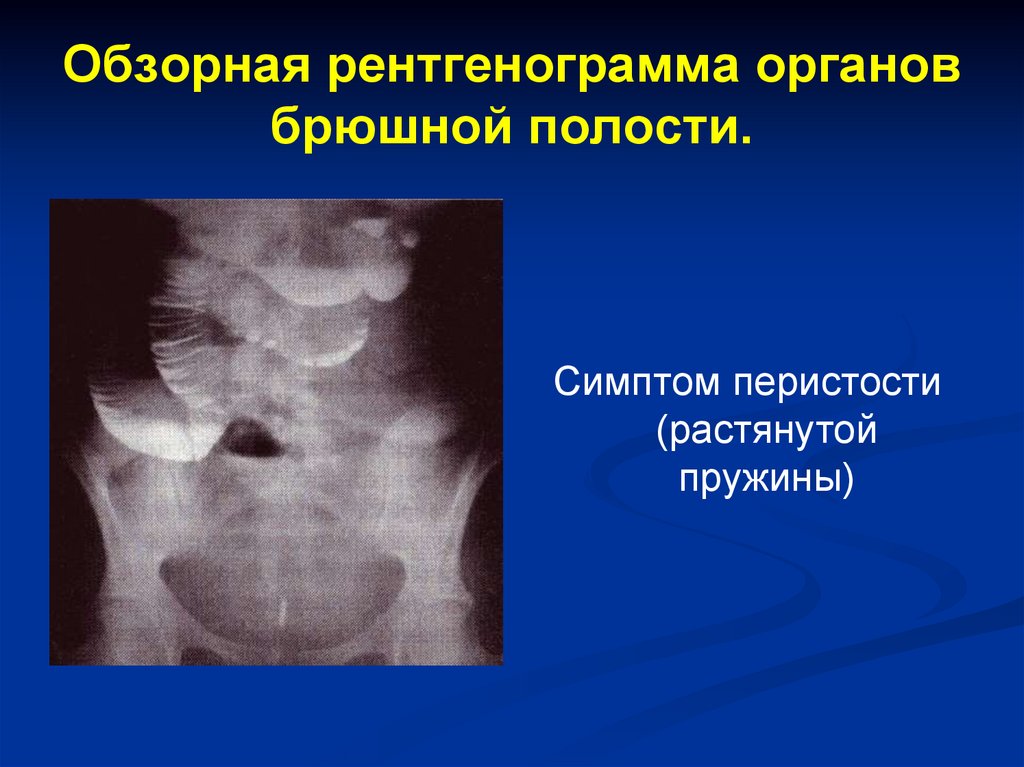
Кишечные арки77. Обзорная рентгенограмма органов брюшной полости.
Симптом перистости(растянутой
пружины)
78. Желчнокаменная ОКН
При обтурации кишки желчным камнем,наряду с типичными признаками кишечной
непроходимости, нередко визуализируется
крупный конкремент, находящийся вне
проекции гепатобилиарной зоны, характерно
наличие газа в желчных протоках или
желчном пузыре (аэрохолия).
79. Энтерография
Динамическое рентгенологическое исследованиес оценкой пассажа контраста по тонкой кишке.
Исследование показано во всех случаях
тонкокишечной непроходимости при отсутствии
признаков странгуляции и перитонита.
Метод позволяет подтвердить факт кишечной
непроходимости, определить выраженность,
уровень препятствия (высокий, низкий), характер
кишечной непроходимости (механический,
функциональный) и динамику течения
заболевания
80.
В качестве контрастного веществаиспользуют водорастворимые препараты,
которые имеет значительное
преимущество перед бариевой взвесью
(не замедляют перистальтику, хорошо
элиминируются из организма, в случае
попадании в брюшную полость легко
удаляются)
81.
Контрастное вещество вводится вжелудочно-кишечный тракт через
назогастральный зонд или непосредственно
в тощую кишку через эндоскопически
установленный назоинтестинальный зонд.
Последний способ является наиболее
предпочтительным – это дает возможность
миновать задержку контраста в желудке.
Далее с интервалами в 4 часа производятся
рентгенограммы брюшной полсти с оценкой
состояния тонкой кишки.
82.
Данные динамической зондовой энтерографии,являются наиболее объективными критериями
оценки эффективности консервативной
терапии, направленной на разрешение острой
тонкокишечной непроходимости. Это:
уменьшение количества горизонтальных
уровней жидкости и чаш Клойбера, диаметра
тонкой кишки, появление пневмотоза толстой
кишки, и, самое главное, поступление
контрастного вещества в толстую кишку.
83. УЗИ органов брюшной полости.
Метод позволяет эффективно дополнитьдиагностическую программу и
констатировать ОКН у 90% больных, ее
уровень у 80%, причину у 60% больных и
оценить функциональное состояние кишки.
84. УЗИ признаки ОКН
1) расширение диаметра кишки более 25 мм,связанное с депонированием жидкости в ее
просвете;
2) утолщение стенки кишки за счет ее отека;
3) визуализация складок слизистой тонкой
кишки;
4) наличие свободной жидкости в брюшной
полости;
5) маятникообразное движение содержимого
кишки.
85. УЗИ признаки нарушения кровоснабжения в стенке кишки
наличие расширенной «изолированнойпетли» тонкой кишки с жидкостью,
утолщение,
неоднородность стенки в сочетании с ее
акинезией,
скопление свободной жидкости в брюшной
полости
86. Колоноскопия
Метод используется длядифференциальной диагностики при
толстокишечной непроходимости (особенно
при подозрении на заворот сигмовидной
кишки).
Для заворота характерен «симптом
водоворота» – спирально суженный сегмент
толстой кишки
87. Диагностическая лапароскопия.
Показанием является необходимостьдифференциального диагноза с другими
хирургическими и гинекологическими
заболеваниями.
Лапароскопия позволяет оценить состояние
брюшной полости, распространенность
спаечного процесса и определить возможность
проведения лапароскопического рассечения
спаек (адгезиолизиса) как малоинвазивного
способа разрешения ОКН
88. Компьютерная томография
РКТ с двойным (пероральным и внутривенным)контрастированием позволяет определить
локализацию и причину обструкции, диаметр и
пневмотоз кишки, наличие и количество выпота в
брюшной полости, оценить кровоснабжение
органа, диагностировать другую патологию
брюшной полости. Точность метода в
дифференциальной диагностике механической и
динамической ОКН составляет – 90%, причины
обструкции у 85%, уровня непроходимости у 93%,
а странгуляции 75%.
89. Магнитно-резонансная томография.
Достоинством МРТ является высокаяразрешающая способность, возможность
улавливать морфологические изменения в
стенке тонкой кишки, характерные для
опухоли, воспаления, ишемии и некроза, а
также определять моторную активность тонкой
кишки
Недостатки - высокая стоимость аппаратуры и
исследования, сложностью проведения в
ургентной ситуации и невозможность
определить место МРТ в диагностическом
алгоритме при ОКН.
90. Консервативное лечение.
Имеет строгие показания:а) все виды динамической непроходимости;
б) обтурационная ОКН без водно-электролитеных
нарушений и небольшие (до 36 часов) сроки ОКН;
в) спаечная кишечная непроходимость без признаков
странгуляционной и в раннем периоде;
г) неполный (до 180 град.) завороте сигмовидной кишки;
д) ранние формы инвагинации кишок;
е) некоторые виды механической непроходимости
(каловый завал, тумор, сдавление извне), когда нет
еще признаков интоксикации и дегидратации.
91. Консервативное лечение
При механических формах кишечнойнепроходимости консервативные
мероприятия проводятся не более 2-х часов.
Во всех других случаях проводится
оперативное лечение.
Начальный комплекс: - зонд в желудок,
- атропин 0,1% - 1,0 мл подкожно,
- сифонная клизма,
- инфузионная терапия
92. При завороте толстой кишки
При небольшом сроке заболеванияи отсутствии признаков некроза
кишки возможно проведение
консервативных мероприятий,
направленных на разрешение
непроходимости (сифонная клизма,
лечебная колоноскопия)
93. Методы консервативного лечения
Голод.Аспирация содержимого из желудка.
Спазмолитики (механическая и спастическая
кишечная непроходимость).
Паранефральная новокаиновая блокада.
Опорожнение дистальных отделов кишечника
посредством клизм.
Перидуральная анестезия.
Средства возбуждающие перистальтику кишечника
(паралитическая кишечная непроходимость).
Электростимуляция кишечника.
Внутривенное введение растворов глюкозы,
изотонического раствора, ионов калия, сердечных
средств.
94. Декомпрессия проксимальных отделов ЖКТ
Назогастральной интубации бывает достаточнодля ликвидации перерастяжения петель.
Более перспективно в этом плане является
ЭНИД, которая повышает эффективность
консервативной терапии до 60,5-100%, и
уменьшает сроки проведения консервативной
терапии, ускоряя принятие тактических
решений
95.
Перспективно внутрикишечноевведение водорастворимого
контраста, который обладает
лечебным воздействием, позволяя
повысить эффективность
консервативных мероприятий до 81,591% .
96.
При спаечной тонкокишечной ОКН надежды наконсервативное разрешение значительные.
Наиболее оптимально проведение
консервативной терапии в течение 12 часов.
Этот срок достаточен для выявления
тенденции к разрешению непроходимости или,
при отсутствии таковой, для адекватной
подготовки к срочному вмешательству .
97. Признаки неразрешающейся тонкокишечной ОКН
сохранение\рецидив болей в животе,рвоты,
появление мышечного напряжения,
свободной жидкости в брюшной полости при КТ или
УЗИ,
зондовое отделяемое более 500 мл/сут ,
отсутствие динамики продвижения контраста по
тонкой кишке и поступления его в толстую кишку.
В этой ситуации выполняется срочное оперативное
вмешательство, а проводимые консервативные
мероприятия расцениваются как элементы
предоперационной подготовки.
98. Экстренные операции показаны при:
Странгуляционной форме ОКН(инвагинация, спаечный процесс,
заворот, узлообразование).
Задержка операции недопустима.
Вмешательство проводится в течение
2-х часов от поступления из-за
опасности развития некроза органа и
перитонита
99. Экстренные операции показаны при:
Запущенной стадии ОКН с тяжелыми вводно-электролитными нарушениями, выраженными
потерями (более 1000 мл), дилятацией тонкой
кишки более 5 см и большими сроками (более
36 часов) от начала ОКН.
Экстренная операция после подготовки в
течение 4–6 часов.
Попытки разрешения непроходимости в такой
ситуации малоэффективны.
100.
Объем и время предоперационнойподготовки определяет консилиум
хирурга, анестезиолога и терапевта. В
качестве подготовки используется
инфузионая терапия, декомпрессия
верхних отделов желудочно-кишечного
тракта (назогастральный зонд),
симптоматическая терапия.
101.
Выбор способа оперативноговмешательства (лапароскопия,
лапаротомия) зависит от причины
нарушения пассажа по кишке,
выраженности спаечного процесса и
непроходимости, состояния кишки.
102. Методы оперативного лечения
Висцеролиз.Дезинвагинация.
Деторсия.
Резекция кишечника.
Операция Гартмана (обструктивная резекция
толстой кишки).
Разгрузочная стома.
Обходной межкишечный анастомоз,
гастроеюноанастомоз.
Противоестественный задний проход.
103.
При спаечной тонкокишечной ОКНцелесообразно выполнение лапароскопического адгезиолизиса (менее
травматично, меньшее число
послеоперационных осложнений и летальных
исходов, меньше риск спайкообразования,
быстрая реабилитация).
Но лапароскопия при спаечной ОКН возможна
у ограниченного числа больных из-за высокой
вероятности повреждений кишки на фоне
спаечного процесса в брюшной полости и
расширения петель тонкой кишки.
104. Операция
Доступ – срединная лапаротомияИндентификация
патоморфологического субстрата
ОКН
При наличии экссудата он берется
на бактериологическое
исследование
105. Операция
Ревизия кишечника от связки Трейца доилеоцекального угла и до прямой кишки
Выше места препятствия петли кишечника
раздуты, ниже- спавшиеся
Устранение непроходимости –деторзия при
завороте, дезинвагинация, рассечение
спаек, грыжевых ворот.
106. Обтурационная непроходимость
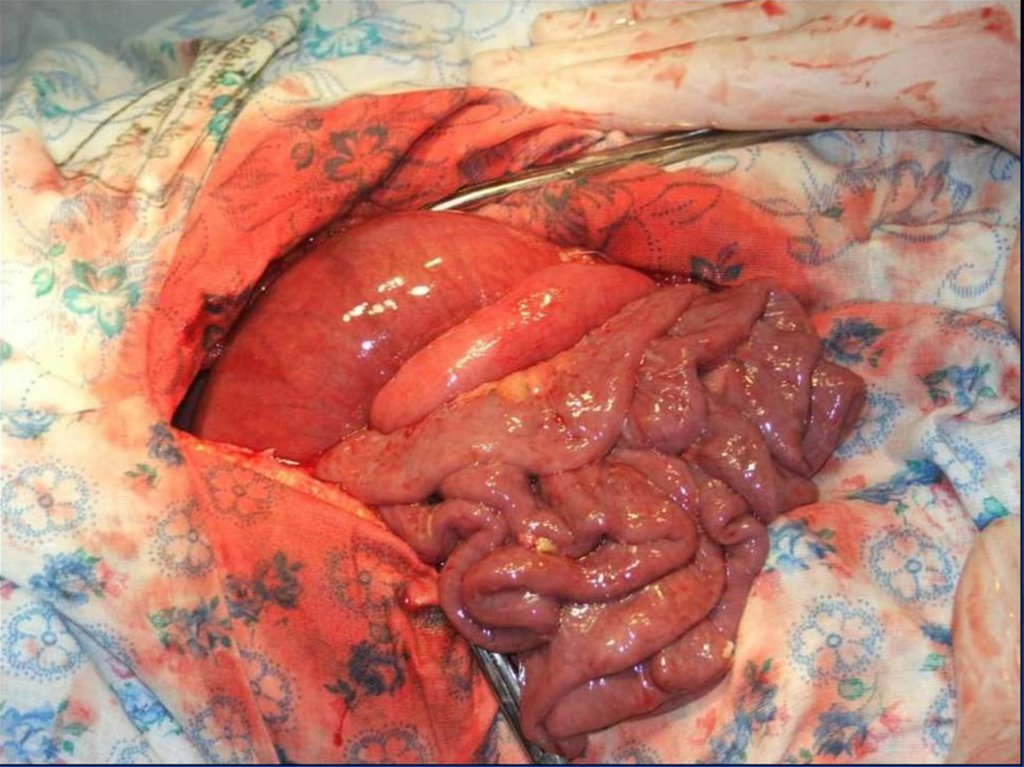
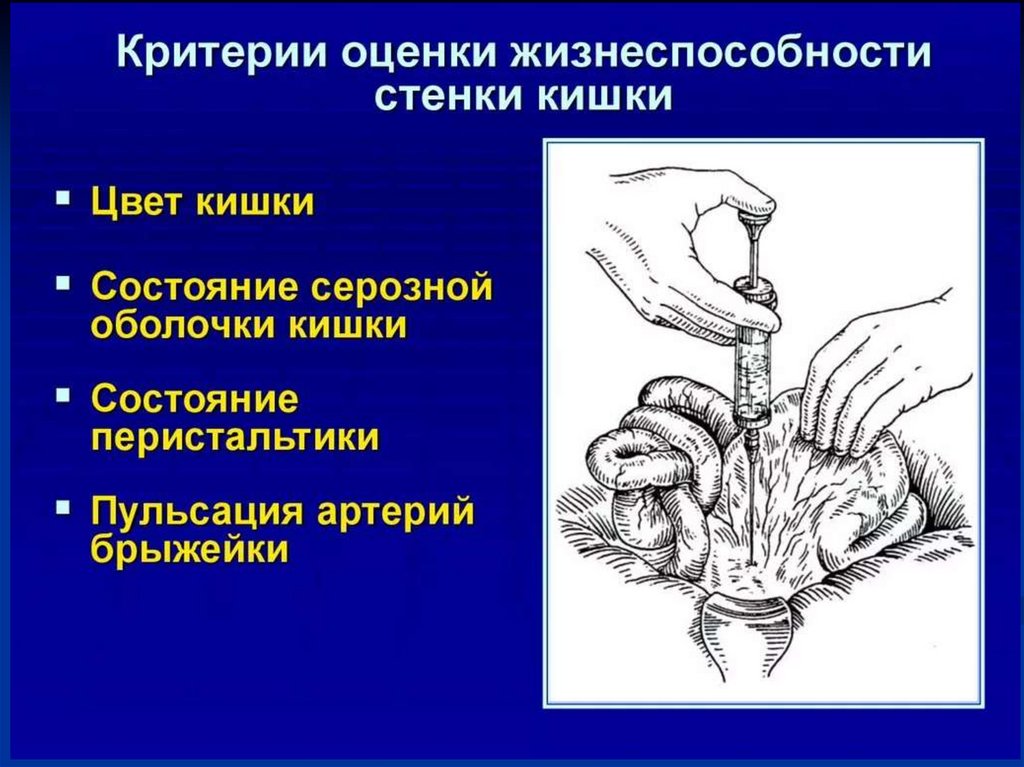
107. Определение жизнеспособности кишки
При определении показаний к резекциикишки используются визуальные
признаки, а также динамика этих
признаков после введения в брыжейку
кишки раствора местного анестетика и
«согревания» кишки теплыми
салфетками, смоченными физраствором
108. Оценка жизнеспособности кишки
109.
110. При некрозе кишки
Резекция в пределах жизнеспособных тканей,отступя от зоны некроза в приводящем отделе на 3040 см, в отводящем на 15-20 см.
Исключение - резекции вблизи связки Трейца или
илеоцекального угла, где допускается ограничение
указанных требований при благоприятных
визуальных характеристиках кишки в зоне
предполагаемого пересечения.
При этом используются контрольные показатели:
кровотечение из сосудов стенки при ее пересечении
и состояния слизистой оболочки.
111.
Учитывая наличие перепада диаметровтонкой кишки, предпочтительно
наложение тонко-тонкокишечного
анастомоза «бок в бок». При резекции
толстой кишки операцию заканчивают
наложением колостомы. При
правосторонней гемиколэктомии
допустимо наложение илеотрансверзоанастомоза.
112. Оперативное лечение.
113. Оперативное лечение.
114. Оперативное лечение.
115. Оперативное лечение.
116. Оперативное лечение.
117.
При завороте тонкой кишки без некрозавыполняется деторзия заворота,
пликация брыжейки тонкой кишки на
длинном назоинтестинальном зонде. При
завороте с некрозом тонкой кишки
производится резекция тонкой кишки с
наложением анастомоза бок-в-бок,
назоинтестинальная декомпрессия
118.
При спаечной ОКН без некрозавыполняется рассечение спаек,
пликация брыжейки тонкой кишки на
длинном назоинтестинальном зонде.
При спаечной ОКН с некрозом тонкой
кишки производится резекция тонкой
кишки с наложением анастомоза бок-вбок, назоинтестинальная декомпрессия
119. Оперативное лечение.
120. Оперативное лечение.
121.
Проведение назоинтестинального зонда длядекомпрессии тонкой кишки обязательно, за
исключением случаев ОКН без выраженного
расширения петель кишки (до 30 мм),
небольшого количества зондового
отделяемого (до 500 мл), отсутствие
выраженного спаечного процесса и
необходимости резекции кишки. В таких
ситуациях допустимо назогастральная
декомпрессия.
122. Декомпрессия желудочно-кишечного тракта
Осуществляется с помощью назогастральногозонда.
Но при выраженной ОКН отмечается
расширение тонкой кишки более 40 мм,
большое количество зондового отделяемого.
Наиболее оптимально выполнение
интраоперационной интубации тонкой кишки с
помощью эндоскопа на протяжении 30-50 см
ниже связки Трейца
123.
В большинстве случаев дренирование тонкойкишки необходимо выполнять на протяжении
50-100 см от связки Трейца двухпросветным
зондам для проведения в послеоперационном
периоде декомпрессии и энетротерапии.
Тотальная интубация тонкой кишки ввиду
большой травматичности рекомендуется
только при выраженном спаечном процессе.
124. Оперативное лечение.
Назоинтестинальнаяинтубация
обеспечивает
опорожнение
кишечника на
операционном столе
ив
послеоперационном
периоде
125.
От проведения открытой декомпрессиитонкой кишки (путем энтеро-, цеко-,
аппендикостомии и др.) следует
воздержаться из-за недостаточной
надежности и опасности
инфицирования брюшной полости
126.
При осложнении ОКН распространённымперитонитом и высоком внутрибрюшном
давлении вследствие выраженного
расширения тонкой кишки для
профилактики развития компартментсиндрома лапаротомную рану ушивают
одним из декомпрессионных способов.
127. Послеоперационный период
1. Инфузионная терапия для коррекцииметаболических нарушений (коллоидные,
кристалоидные, гликозированные,
белковые растворы);
2. Парэнтеральное питание (со вторых
суток послеоперационного периода и до
момента перехода на самостоятельное
пероральное или полное энтеральное
питание);
128. Послеоперационный период
3.Перидуральная анестезия с цельюадекватного обезболивания и стимуляции
моторики кишечника;
4.Антибиотикотерапия препаратами
широкого спектра (Цефалоспорины 3
поколения, фторхинолоны,
метранидазол, карбапенемы), введение
которых продолжается до 7-9 суток
послеоперационного периода;
129. Послеоперационный период
5. Энтеротерапия через установленныйназоинтестинальный двухпросветный зонд.
Задачи: детоксикация, раннее восстановление
функции тонкой кишки и нутритивная
поддержка
Основными этапами энтеротерапии являются:
декомпрессия тонкой кишки, ее лаваж глюкозоэлектролитными растворами (со 2-х суток),
введение олигопептидных средств, введение
полисубстратных питательных смесей;
6. Симптоматическая терапия;
130.
Тщательный мониторинг состояния сцелью диагностики послеоперационных
осложнений.
Оценка клинической ситуации, проведение
ежесуточного лабораторного контроля
(общий анализ крови, КЩС, биохимический
анализ крови, электролиты крови) и
контрольное УЗИ брюшной полости с
целью оценки динамики восстановления
функции тонкой кишки.
131. Динамика восстановления функции тонкой кишки
1) Клинические признаки:- появление активной перистальтики;
- появление стула, отхождение газов;
- снижение количества зондового
отделяемого - до 400 мл/сут;
132. Данные УЗИ
- появление перистальтических волн;- уменьшение диаметра тонкой кишки до
20-25 мм;
- разрешение отека стенки тонкой кишки
и уменьшение ее толщины до 3 мм;
- нормализация внутристеночного
кровотока тонкой кишки,
- снижение индекса периферического
сопротиваления до 0,63 см/с
133. Стойкие послеоперационные парезы
При стойких парезах наряду с энтеротерапиейпроводится стимуляция двигательной функции
ЖКТ (прозерин, церукал, серотонин).
При неэффективности консервативной терапии
пареза ЖКТ в течение 24 –48 часов ставится
вопрос о ревизии брюшной полости
(лапароскопия, релапаротомия) в связи
возможным развитием внутрибрюшных
осложнений.













































































































 Медицина
Медицина