Похожие презентации:
Что нового в «нормальных родах»?
1. Что нового в «нормальных родах»?
ФБГУ "Национальный медицинский исследовательскийцентр им.В.А.Алмазова"
Что нового в «нормальных родах»?
Кузнецова Л.В.
Санкт-Петербург, 2023г
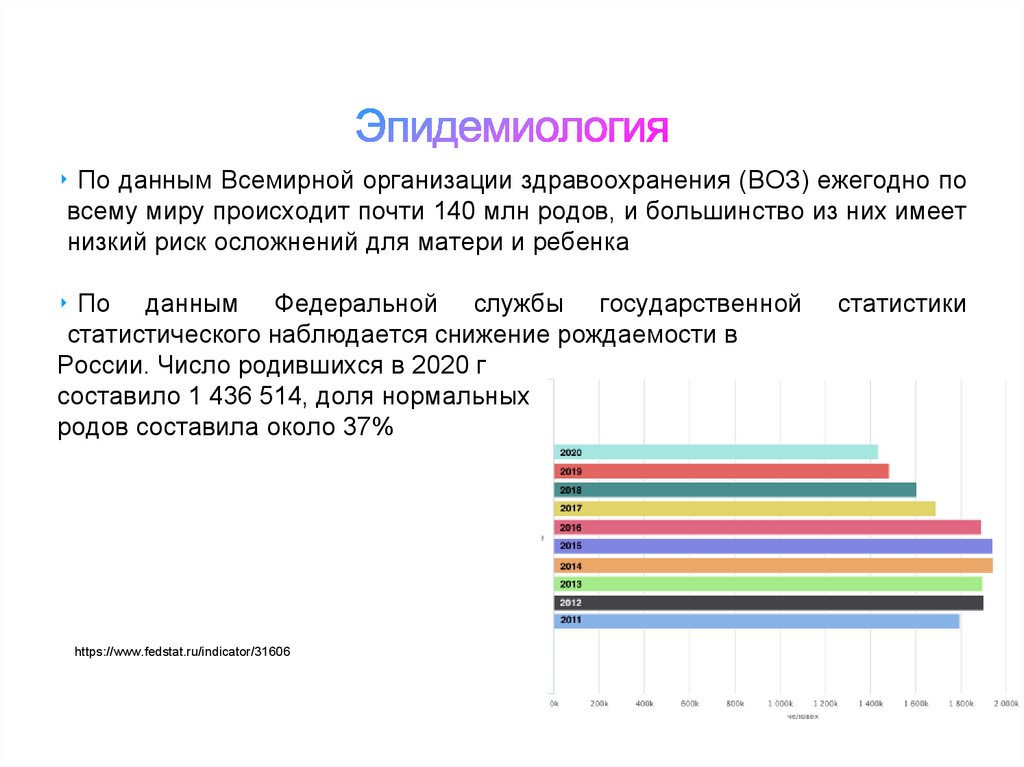
2. Эпидемиология
‣ По данным Всемирной организации здравоохранения (ВОЗ) ежегодно повсему миру происходит почти 140 млн родов, и большинство из них имеет
низкий риск осложнений для матери и ребенка
‣ По данным Федеральной службы государственной
статистического наблюдается снижение рождаемости в
России. Число родившихся в 2020 г
составило 1 436 514, доля нормальных
родов составила около 37%
https://www.fedstat.ru/indicator/31606
статистики
3. Клинические рекомендации, 2021
4.
- сложный физиологический процесс изгнания плода ипоследа из полости матки
– своевременные роды одним плодом,
начавшиеся спонтанно, с низким риском акушерских
осложнений к началу родов и прошедшие без осложнений, при
которых ребенок родился самопроизвольно в головном
предлежании, после которых родильница и новорожденный
находятся в удовлетворительном состоянии. В родах возможно
применение амниотомии, проведение анальгезии.
O80.0 Роды одноплодные, самопроизвольное родоразрешение
в затылочном предлежании.
5. Длительность I периода родов
6. Продолжительность родов: эволюция взглядов
Скорость раскрытия маточного зева в латентную фазу всреднем 0,35 см/час, в активную - не менее 1,2 см/час у
первородящих и 1,5 см/час у повторнородящих. Средняя
продолжительность родов у первородящих около 8-14
часов, у повторнородящих 6-12 часов
• Максимальная
продолжительность
латентной
фазы у первородящих не более 20 часов, у
повторнородящих - 14 часов. Продолжительность
активной фазы обычно не превышает 12 часов в
первых родах и 10 часов в последующих родах.
• Скорость раскрытия маточного зева в активную
фазу обычно составляет ≥1 см/час, но может быть
более
медленной.
Минимальная
скорость
раскрытия маточного зева в активную фазу - 0,5
см/час
как
у
первородящих,
так
и
у
повторнородящих.
7.
Длительность II периода родов8.
Длительность III периодародов и риски послеродового
кровотечения
9. Какова в норме максимальная продолжительность родов?
ПаритетПервородящие
Повторнородящие
длительность, ч.
длительность, ч.
I период
(латентная фаза)
20
14
I период (активная
фаза)
12
10
II период
3
2
III период
0,5
0.5
Итого:
35,5
26,5
Не слишком долго?
10. При поступлении в стационар все остается стандартно:
Сбор анамнеза и жалоб (опрос, определение срокабеременности)
Объективный осмотр (вагинальный осмотр , измерение
температуры тела, АД, оценка частоты, продолжительности и
регулярности маточных сокращений, оценка состояния плода
(ЧСС))
Лабораторное исследования
Инструментальное исследование (пельвиометрия, при
неинформативности данных наружного акушерского и
влагалищного исследования, аускультации плода – УЗИ плода)
Установка периферического катетера
11. Ведение I периода родов: стандартно
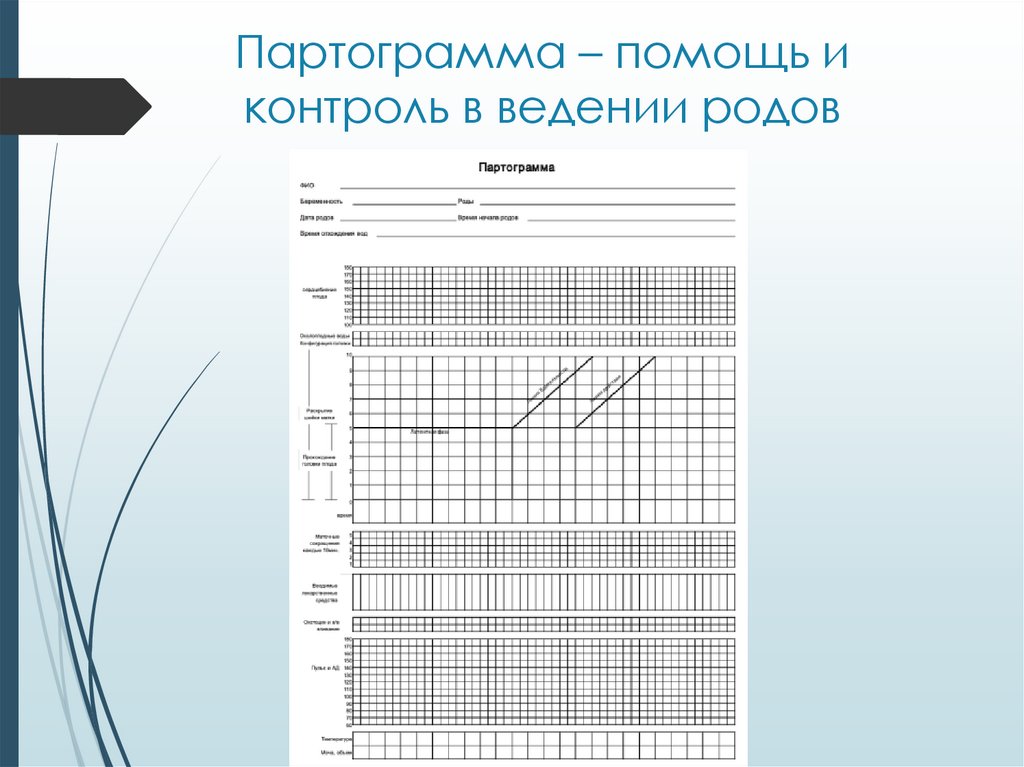
12. Партограмма – помощь и контроль в ведении родов
13. Партограмма
14.
Ведение I периода родов:стандартно
Контролируем
маточные
сокращения
Обезболиваем
роды
15. Методы немедикаментозного обезболивания родов
ФитболМассаж
Акупрессура
Аппликация теплых пакетов
Холод
Техники релаксации, техники йоги
Душ или погружение в воду в первом периоде родов
Аудиоаналгезия (музыка, белый шум или окружающие звуки)
Ароматерапия
Гипноз
Внутрикожные или подкожные инъекции стерильной #воды для
инъекций** при болях в пояснице или любой другой родовой боли
16. Кратность влагалищного исследования осталась прежней
А также:Перед эпидуральной анестезией
После излития о/вод
При появлении кровянистых выделений
При нарушении ЧСС плода
При ухудшении состояния роженицы
17. Когда и кому и по какой схеме а/б профилактика?
Не рекомендована рутиннаяантибиотикопрофилактика в родах [53].
18. Для кого предпочтительнее роды путем КС?
19. Рутинно амниотомия не проводится!
Если околоплодные воды не излились ранее, принормальном течении родов и нормальном количестве
околоплодных вод амниотомию целесообразно произвести в
конце I периода родов
20.
Ведение II периода родов:Влагалищное
исследование
каждый час
При регистрации достаточного прогресса продвижения
головки по данным УЗИ, дополнительные влагалищные
исследования можно не проводить.
Аускультация
плода каждые
5 мин
21. Ведение II периода родов:
Не рекомендована рутинная эпизиотомия с цельюснижения риска травмы промежности [79], [80, 81].
Уровень убедительности рекомендаций А (уровень
достоверности доказательств -1).
Комментарий: При показаниях к ее проведению следует
использовать срединнолатеральную эпизиотомию
(начинать рассечение от средней линии промежности под
углом 45°).
22.
Ведение II периода родов:Массаж
промежности?
Теплый компресс?
Тужиться, когда
захочет
пациентка?
Не рекомендована рутинная эпизиотомия с целью
снижения риска травмы промежности.
23. Ведение II периода родов:
Рекомендовано при ведении родов у всех женщин проводитьосмотр новорожденного с оценкой его состояния по шкале Апгар
[88].
Уровень убедительности рекомендаций С (уровень достоверности
доказательств - 5).
Комментарий: Первый осмотр новорожденного необходимо проводить
непосредственно после рождения, с целью оценки состояния
новорожденного, исключения видимых врожденных пороков развития.
Оценка состояния ребенка по шкале Апгар производится через 1
минуту (60 секунд) и 5 минут после рождения.
Не следует использовать оценку по Апгар как единственный критерий
для обоснования диагноза асфиксии (Приложение Г). Термин
асфиксия не должен применяться, если нет доказательств нарушений
газообмена (кислотно-основного состояния крови) [89].
24. Прием «Сальто»
25. Ведение II периода родов: стандартно
Рекомендовано отсроченное пересечение пуповины (обычно через 1-3 минуты отмомента рождения плода) вне зависимости от ВИЧ-статуса пациентки с целью
улучшения постнатальных исходов [3, 91].
Уровень убедительности рекомендаций С (уровень достоверности доказательств 5).
Комментарий: У доношенных детей основным преимуществом отсроченного
пересечения пуповины является более высокий запас железа у детей в возрасте от
рождения до шести месяцев [92], а также лучшее психомоторное развитие [93]. У ВИЧинфицированных рожениц, у пациенток, живущих с ВИЧ-положительным партнером, и
у пациенток с неизвестным ВИЧ-статусом нет доказательств того, что отсроченное
пересечение пуповины увеличивает вероятность передачи ВИЧ от матери к
новорожденному [3,91]. Слишком позднее пережатие пуповины сопровождается
значимым повышением количества эритроцитов и уровня гемоглобина, что может
приводить к метаболическим нарушениям, которые сопровождаются
гипербилирубинемией и увеличением показаний к проведению фототерапии [92].
26. Ведение II периода родов: стандартно
Рекомендовано всех новорожденных, не требующих проведенияреанимационных мероприятий после рождения, выкладывать на живот и
грудь матери, обеспечив контакт «кожа к коже», для улучшения
постнатальных исходов и стимуляции грудного вскармливания [90].
Уровень убедительности рекомендаций А (уровень достоверности
доказательств -1).
Не рекомендована рутинная санация верхних дыхательных путей у
детей, родившихся с чистыми амниотическими водами и начавших
самостоятельно дышать [3, 94]. Уровень убедительности рекомендаций С
(уровень достоверности доказательств - 5).
Рекомендовано осуществлять ранее прикладывание к груди всех
новорожденных, которые могут самостоятельно получать грудное
молоко, если их состояние стабильно, а мать и ребенок готовы к
кормлению [3, 87]. Уровень убедительности рекомендаций С (уровень
достоверности доказательств - 5).
27. Ведение II периода родов: стандартно
Не рекомендовано рутинное обмывание ребенка в первые 24 часапосле рождения [98]. Уровень убедительности рекомендаций С
(уровень достоверности доказательств - 5).
Рекомендована антимикробная офтальмологическая обработка
вскоре после родов для всех новорожденных для профилактики
инфекционных заболеваний глаз [3], [99] Уровень убедительности
рекомендаций В (уровень достоверности доказательств -1).
28. Неизменно в ведении III периода родов:
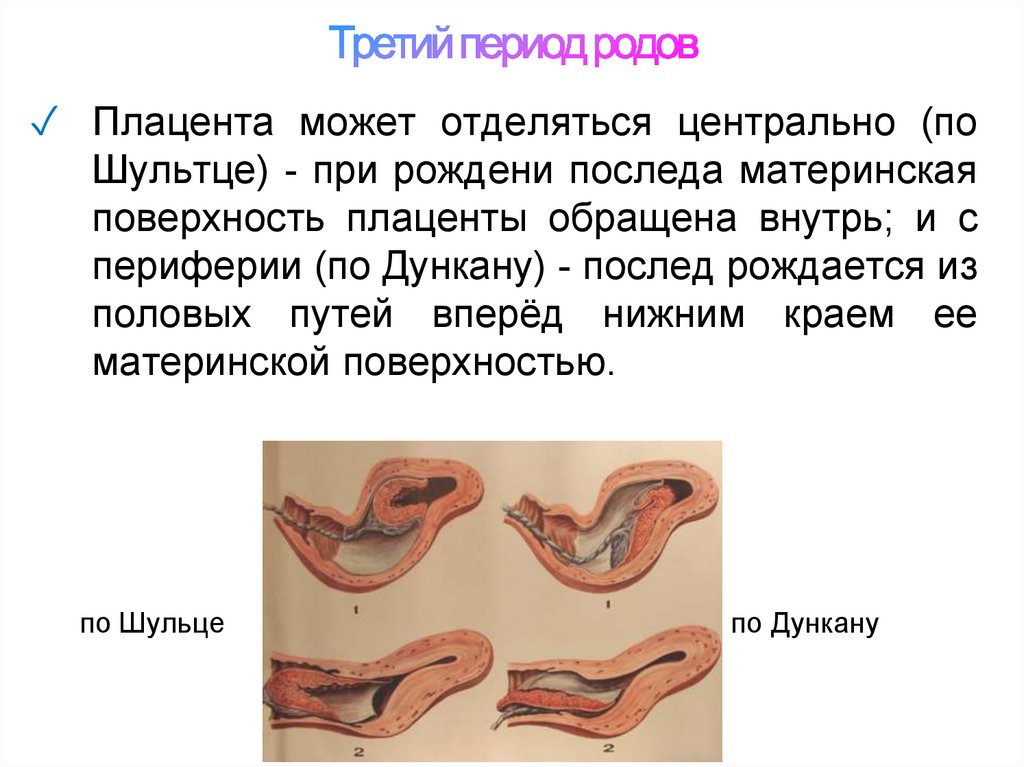
29. Третий период родов
✓ Плацента может отделяться центрально (поШультце) - при рождени последа материнская
поверхность плаценты обращена внутрь; и с
периферии (по Дункану) - послед рождается из
половых путей вперёд нижним краем ее
материнской поверхностью.
по Шульце
по Дункану
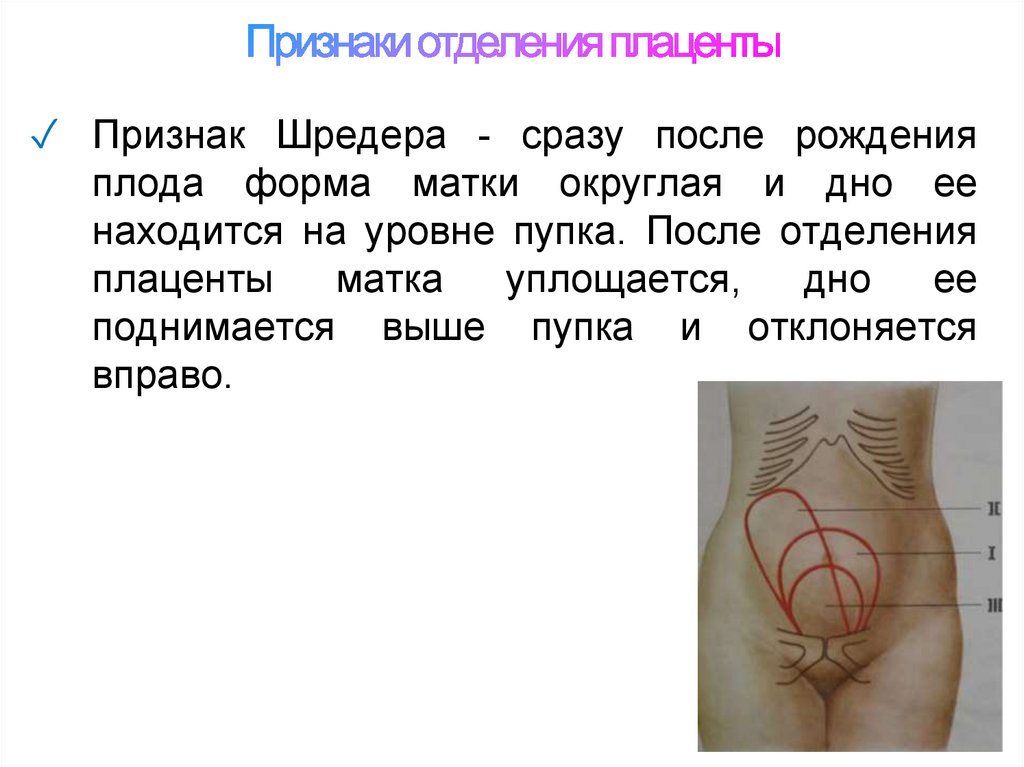
30. Признаки отделения плаценты
✓ Признак Шредера - сразу после рожденияплода форма матки округлая и дно ее
находится на уровне пупка. После отделения
плаценты
матка
уплощается,
дно
ее
поднимается выше пупка и отклоняется
вправо.
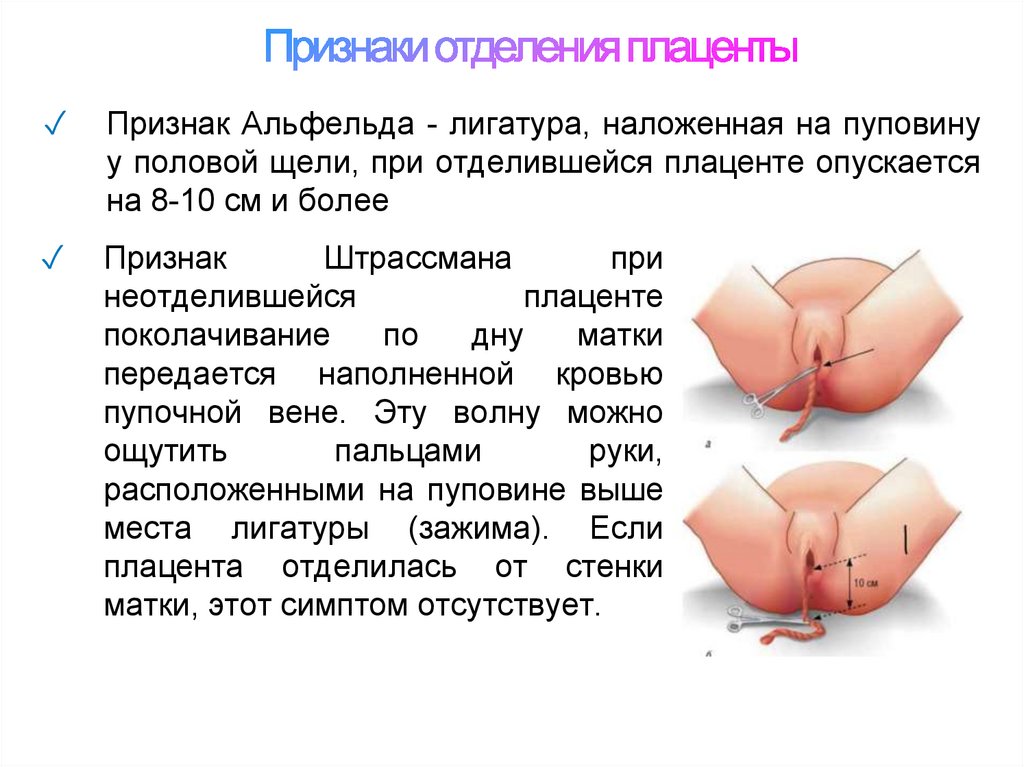
31. Признаки отделения плаценты
✓Признак Альфельда - лигатура, наложенная на пуповину
у половой щели, при отделившейся плаценте опускается
на 8-10 см и более
✓
Признак
Штрассмана
при
неотделившейся
плаценте
поколачивание
по
дну
матки
передается наполненной кровью
пупочной вене. Эту волну можно
ощутить
пальцами
руки,
расположенными на пуповине выше
места лигатуры (зажима). Если
плацента отделилась от стенки
матки, этот симптом отсутствует.
32. Признаки отделения плаценты
✓Признак Довженко - роженице предлагают глубоко дышать,если при вдохе пуповина не втягивается во влагалище, то
плацента отделилась от стенки матки.
✓Признак Клейна - роженице предлагают потужиться, если
плацента отделилась от стенки матки, после прекращения
потуги пуповина остается на месте. Если плацента не
отделилась, то она втягивается во влагалище.
✓Признак Микулича-Радецкого - после отслойки плаценты
послед может опуститься во влагалище, и роженица
ощущает позыв на потугу.
33.
Ведение III периода родов:Активное
ведение III
периода родов
Рутинно массаж
матки не
проводится
34. Способы выделения последа
Способ Абуладзе (усиление брюшного пресса). После опорожнения мочевого пузыря (если неопорожняли до этого) переднюю брюшную стенку захватывают обеими руками в складку таким образом, чтобы
были плотно обхвачены пальцами обе прямые мышцы живота. После этого роженице предлагают потужиться.
Отделившийся послед при этом легко рождается благодаря устранению расхождения прямых мышц живота и
значительному уменьшению объема брюшной полости.
Способ Гентера (имитация родовых сил). После опорожнения мочевого пузыря дно матки приводят к
серединной линии, слегка массируют; акушерка становится сбоку от роженицы, лицом к ее ногам; кисти рук,
сжатые в кулак кладут тыльной поверхностью основных фаланг на дно матки в области трубных углов; затем
приступают к собственно выжиманию последа: вначале слабо, а затем постепенно усиливая давление,
надавливают на матку в направлении книзу и внутрь. Роженица при этом не должна тужиться.
Способ Креде-Лазаревича (имитация схватки). Для его правильного выполнения следует придерживаться
следующих правил, разделив всю манипуляцию на 5 моментов:
1-й момент — опорожнение мочевого пузыря (если не произведено сразу после рождения плода);
2-й момент — отклоненную вправо матку смещают к средней линии;
3-й момент — производят легкое поглаживание (не массаж!) матки в целях ее сокращения; так как оказывать
давление на вялую расслабленную матку нельзя из-за возможного её выворота;
4-й момент — матку обхватывают рукой так, чтобы большой палец лежал на передней поверхности матки,
ладонь — на дне матки, а 4 пальца — на задней ее поверхности;
5-й момент — одновременно надавливая на матку всей кистью в двух взаимно перекрещивающихся
направлениях (пальцами спереди назад и ладонью сверху вниз в направлении к лобку), добиваются рождения
последа.
Способ Брандто-Эндрюсо. После опорожнения мочевого пузыря, одной рукой потягивают за пуповину, а
другой - сдвигают переднюю стенку матки в противоположную сторону (для предупреждения выворота матки).
35.
Ведение раннегопослеродового периода:
стандартно
Осмотр
последа
Осмотр
мягких родовых
путей
36. Ведение раннего послеродового периода: стандартно
Оцениваемкровопотерю
Контроль
состояния
пациентки
































 Медицина
Медицина