Похожие презентации:
Неспецифические воспалительные заболевания женских половых органов
1.
МИНИСТЕРСТВО НАУКИ И ВЫСШЕГО ОБРАЗОВАНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИФедеральное государственное автономное образовательное учреждение
высшего образования
«КРЫМСКИЙ ФЕДЕРАЛЬНЫЙ УНИВЕРСИТЕТ имени В.И.Вернадского»
МЕДИЦИНСКИЙ КОЛЛЕДЖ
Института «Медицинская академия имени С.И. Георгиевского»
ФГАОУ ВО «КФУ имени В.И.Вернадского»
НЕСПЕЦИФИЧЕСКИЕ
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ
ПМ.02 Участие в лечебно-диагностическом и реабилитационном процессах
МДК 02.01 Сестринский уход при различных заболеваниях и состояниях
Раздел 02.01.04.1 Сестринский уход в акушерстве и гинекологии
Количество часов: 2
Преподаватель:
Конищева М.И.
2.
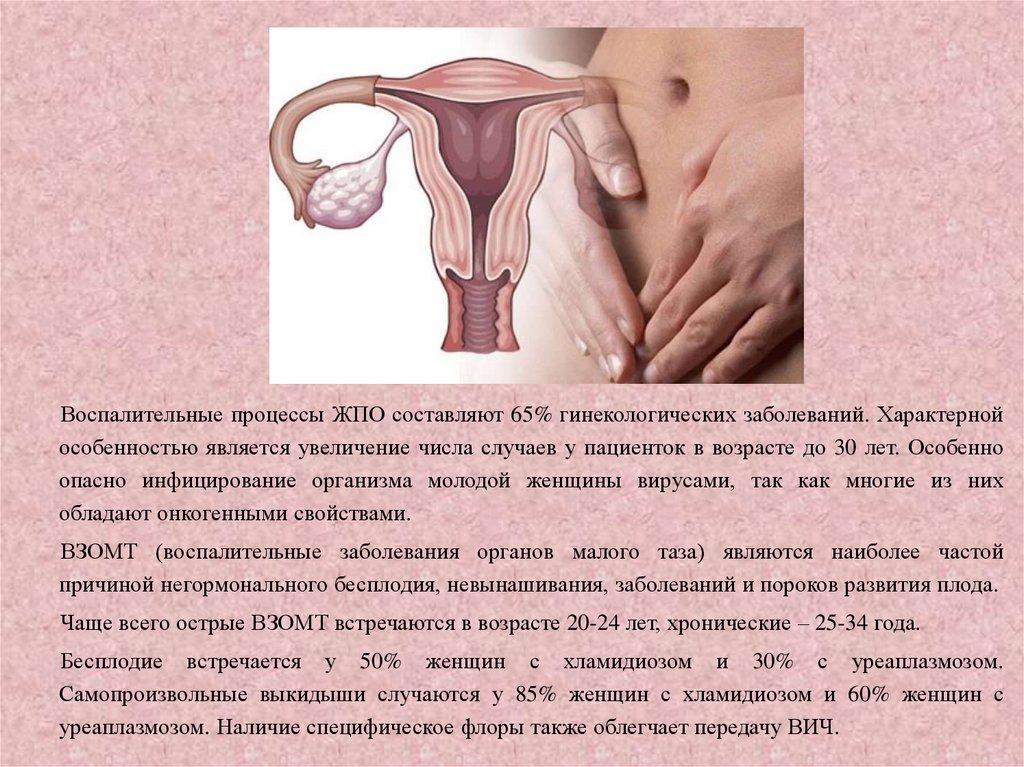
Воспалительные процессы ЖПО составляют 65% гинекологических заболеваний. Характернойособенностью является увеличение числа случаев у пациенток в возрасте до 30 лет. Особенно
опасно инфицирование организма молодой женщины вирусами, так как многие из них
обладают онкогенными свойствами.
ВЗОМТ (воспалительные заболевания органов малого таза) являются наиболее частой
причиной негормонального бесплодия, невынашивания, заболеваний и пороков развития плода.
Чаще всего острые ВЗОМТ встречаются в возрасте 20-24 лет, хронические – 25-34 года.
Бесплодие встречается у 50% женщин с хламидиозом и 30% с уреаплазмозом.
Самопроизвольные выкидыши случаются у 85% женщин с хламидиозом и 60% женщин с
уреаплазмозом. Наличие специфическое флоры также облегчает передачу ВИЧ.
3.
Классификация1)по этиологии:
-неспецифические ВЗОМТ – вызваны стафилококками, стрептококками,
кишечной, синегнойной палочкой, анаэробными бактериями;
-специфические ВЗОМТ – вызваны трихомонадами, гонококками, хламидиями,
микобактериями туберкулеза, ВПГ, ВПЧ,ВИЧ, грибами;
- микстинфекция
2)по течению:
-острые ВЗОМТ – длительность до 2-3 недель;
-подострые – длятся от 2-3 до 6 недель;
- хронические – длятся более 6 недель;
- скрытые
3)в зависимости от осложнений:
- осложненные – осумкованные воспалительные опухоли придатков
- не осложненные
4)по локализации:
1-ВЗОМТ наружных ЖПО;
-ВЗОМТ внутренних ЖПО;
2-ВЗОМТ верхних отделов ЖПО;
-ВЗОМТ нижних отделов ЖПО;
-генерализованные.
4.
Естественные факторы защиты от инфекции:- микрофлора влагалища (кислая среда);
- цервикальная слизь – является механическим препятствием и содержит
антитела;
- менструация – за счет отторжения функционального слоя эндометрия.
5.
Факторы, нарушающие естественную защиту:1) эндогенные:
- гормональные влияния;
- иммунодефициты различного происхождения;
- хронические заболевания (сахарный диабет, авитаминозы);
- возраст;
2) экзогенные:
- необоснованные спринцевания;
- введение во влагалище инородных предметов;
- некоторые виды местной контрацепции;
- несоблюдение правил личной гигиены;
- раннее начало половой жизни;
- наличие нескольких половых партнеров;
- ВМК – при их использовании риск ВЗОМТ возрастает в 4-7 раз;
- наличие ВЗОМТ в анамнезе;
- наличие в анамнезе ИППП у женщины и/или партнера;
- бактериальный вагиноз.
6.
Провоцирующие факторы:- половой акт;
- менструация;
- ятрогенные причины (диагностические и лечебные
мероприятия): и/а, с/в, криминальный аборт, роды,
выскабливание полости матки, введение ВМК, ГСГ,
ЭКО.
Пути распространения:
- восходящий (через влагалище, цервикальный канал,
матку, маточные трубы);
- нисходящий (из брюшной полости, придатков,
матки);
- лимфогенно;
- гематогенно.
7.
Вульвит – воспаление наружных ЖПО.Причины:
- хроническое заболевание (сахарный диабет, гепатит, пищевая и лекарственная аллергия,
нейрогормональные расстройства);
-инфекционные факторы;
- механические, химические, термические факторы.
Встречается как правило у девочек и женщин пожилого возраста. У женщин репродуктивного
периода может быть связан с гипофункцией яичников и авитаминозом.
Классификация:
- первичный;
- вторичный – связан с воспалением внутренних ЖПО и возникает за счет воздействия на кожу
и слизистую вульвы патологических выделений.
Клиническая картина:
- жжение, зуд в области наружных ЖПО;
- общая слабость;
- отек, гиперемия наружных половых органов, могут быть изъязвления;
- могут быть гнойные выделения;
- увеличение паховых лимфоузлов.
Диагностика: выявление возбудителя в выделениях.
Лечение:
- режим – постельный;
- половой покой;
- устранение основного заболевания или его компенсация;
- соблюдение правил личной гигиены – туалет наружных половых органов несколько раз в
день, сидячие ванночки с перманганатом калия, ромашкой;
- после выявления возбудителя – этиотропное лечение (антибактериальные, противогрибковые,
противовирусные препараты).
8.
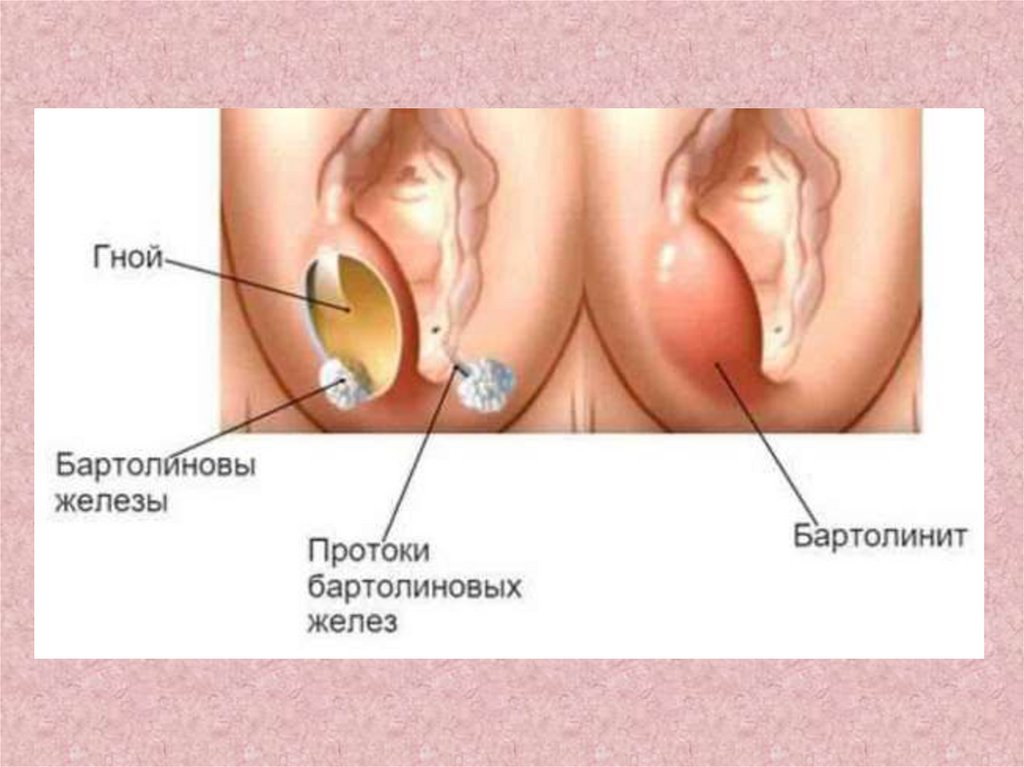
Бартолинит– воспаление большой железы преддверия влагалища (бартолиниевойжелезы).
При выраженном отеке возникает застой секрета, что приводит к формированию абсцесса
Клинически выделяют три формы течения заболевания:
1) каналикулит – воспаление протока бартолиниевой железы; при осмотре выявляется красный валик вокруг
наружного отверстия выводного протока, при надавливании выделяется гной;
2) псевдоабсцесс – формируется при закупорке протока;
- общая слабость
- недомогание
- дискомфорт в области наружных половых органов
- субфебрильная температура
- отек и гиперемия на границе средней и нижней трети больших половых губ
- резкая болезненность при движении (ходьбе), пальпации
- местная гипертермия
3)истинный абсцесс – присоединяется поражение тканей железы и окружающей клетчатки;
- высокая температура, озноб, головная боль (интоксикационный синдром);
- резкая боль в области наружных половых органов не только при движении, но и покое
- при осмотре определяется резко болезненное опухолевидное образование
- возможно самопроизвольное вскрытие абсцесса
Лечение:
- постельный режим в условиях стационара
- антибактериальная терапия
- при каналикулите: сидячие ванночки, пузырь со льдом, мазевые аппликации, физиотерапия;
- при абсцессе – оперативное лечение под в/в наркозом
- при рецидивирующих процессах – удаление железы
9.
10.
Кольпит – воспаление слизистой оболочки влагалища.Классификация:
- первичный
- вторичный – результат воспаления других органов, нарушений гормонального баланса.
Клиническая картина:
- обильные гноевидные желтые или зеленые выделения с неприятным запахом
- зуд, жжение в области наружных половых органов, которые усиливаются при мочеиспускании
P.S. (на зеркалах): слизистая оболочка влагалища отечная, гиперемирована, покрыта серозными
или гнойными налетами, при дотрагивании кровоточит, может иметь дефекты
Диагностика:
- бактериоскопическое исследование мазков (C, U, V)
- бактериологическое исследование отделяемого из влагалища
Лечение:
- режим, питание, половой покой
- туалет наружных половых органов, спринцевания ромашкой, растворами антисептиков до 3-4 сут
- местное этиотропное лечение (свечи)
- нормализация микрофлоры влагалища
- десенсибилизирующая и симптоматическая терапия
- лечение оспутствующих заболеваний
- ЛЕЧЕНИЕ ПАРТНЕРА
- при вторичных кольпитах используются антибактериальные препараты как основное лечение.
11.
12.
Бактериальный вагиноз– влагалищный дисбактериоз, гарднереллез.Не передается половым путем. Встречается у 10-35% женщин с гинекологической патологией, у 60% женщин с
воспалительными заболеваниями влагалища. Проявляется значительным снижением количества
молочнокислых бактерий ( в N 70-99%), увеличением числа условно-патогенных микроорганизмов,
снижением кислотности влагалищной среды (в N 5-7,5). Важную роль в развитии бактериального вагиноза
играет гормональный фон, местный и общий иммунный статус. У 50% женщин с бактериальным вагинозом
встречается дисбактериоз кишечника.
Клиническая картина:
- выделения белого, серого цвета, жидкие, в последствие желто-зеленые, густые, липкие, пенящиеся
- количество выделений около 20 мл ( в N 2 мл)
- имеют характерный «рыбный» запах – возникает за счет выделения продуктов жизнедеятельности гарднерелл
- дискомфорт, зуд, жжение в области наружных половых органов
- неприятные ощущения при половом акте
Диагностика: критерии Амселя (для постановки диагноза бактериального вагиноза достаточно трех):
- специфические выделения
- наличие в мазке «ключевых клеток»
- рН выделений более 4,5
- положительный аминотест выделений – к выделения добавляют несколько капель КОН, усиливается запах.
Лечение:
- санация – ванночки, спринцевания
- иммунокоррекция
- этиотропное лечение
- биокоррекция (лактобактерии)
- восстановление нормальной микрофлоры
13.
14.
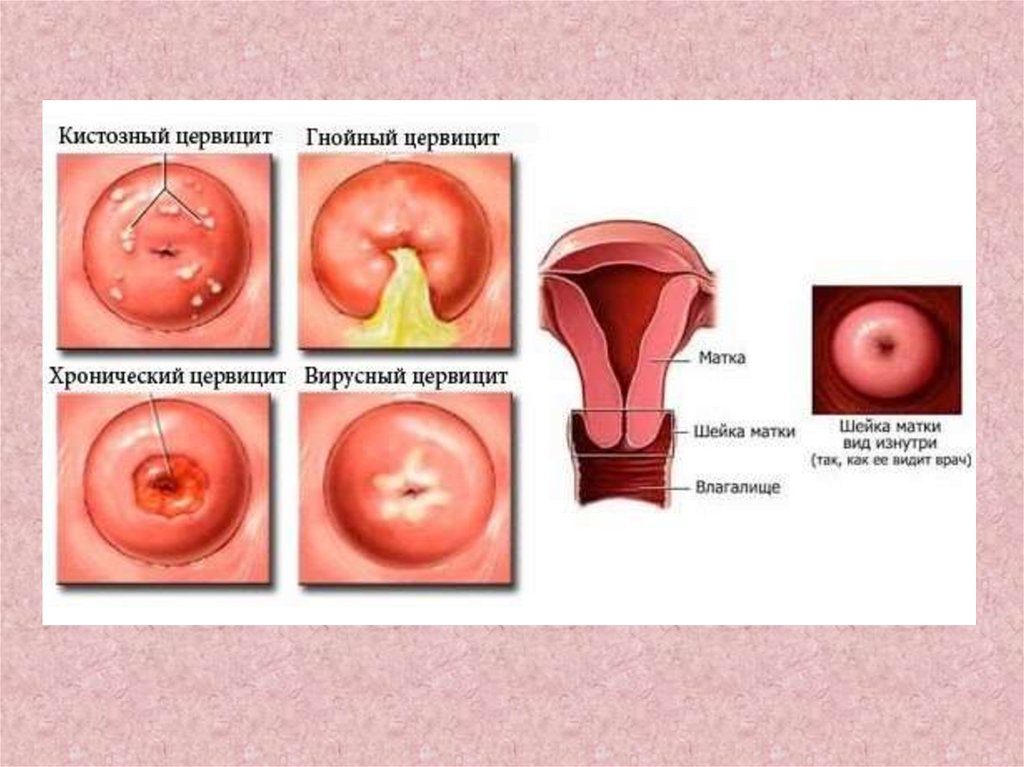
Эндоцервицит– воспаление слизистой оболочки цервикального канала.Провоцирующие факторы:
- родовые травмы
- аборты
- внутриматочные вмешательства
- заболевания других отделов ЖПО.
Клиническая картина:
- слизистые или гнойные выделении
- тянущие боли внизу живота, в области поясницы
- повышение е температуры
- зуд и жжение в области наружных половых органов, усиливающиеся при мочеиспускании
P.S. (на зеркалах): гиперемия наружного зева, слизистые или гнойные выделения из цервикального
канала.
Последствия: псевдоэрозия, истинная эрозия.
Диагностика:
- бактериоскопическое исследование выделений
- бактериологическое исследование
- цитологическое исследование – определение атипичных клеток
Лечение:
- антибактериальная терапия парентерально! Каждые 8 ч 3-5-7 дней; при температуре ниже 37,5С и
уровне лейкоцитов крови менее 10×109/л – переход на пероральный прием антибиотиков до 14
дня антибактериальной терапии
- местная терапия при остром процессе противопоказана!
- обезболивающие, десенсибилизирующие препараты
- симптоматическая терапия
15.
16.
Эндометрит – воспаление слизистой оболочки матки.Редко бывает изолированным, чаще всего в патологический процесс вовлечен и миометрий.
Заболевание как правило длится 8-10 дней и заканчивается выздоровлением. В хроническую
форму переходит редко.
Провоцирующие факторы: внутриматочные вмешательства (выскабливание, аборт, роды,
постановка ВМК).
Клиническая картина:
- острое начало
- повышение температуры, озноб, слабость
- боль внизу живота и в паху, иррадиирует в поясницу и бедро
- слизисто-гнойные жидкие выделения с неприятным запахом
P.S. серозно-гнойные, сукровичные выделения, ц/канал открыт;
P.V. ц/канал раскрыт, матка увеличена, мягкая, чувствительна при пальпации.
Диагностика:
- данные анамнеза (наличие провоцирующего фактора), осмотра
- бактериоскопическое и бактериологическое исследование
- ОАК – лейкоцитоз со сдвигом влево, повышение СОЭ;
- УЗИ.
Лечение:
- в условиях стационара!
- холод на низ живота
- антибактериальная терапия парентерально, далее по схеме (см. эндоцервицит)
- дезинтоксикационная, десенсибилизирующая, обезболивающая, симптоматическая терапия
- витаминотерапия
- проточное дренирование полости матки.
17.
АднекситСальпингит – одно- или двусторонне воспаление маточной трубы.
Сальпингоофорит – воспаление маточной трубы и яичника (возникает у 2/3 больных с сальпингитом).
Пути инфицирования:
- восходящий – из влагалища, цервикального канала, матки
- нисходящий – из смежных органов (аппендикс, сигмовидная кишка)
- гематогенный – из любого источника инфекции, который есть в организме
- лимфогенный – из прямой, сигмовидной кишки.
Избыточное накопление экссудата и отек тканей приводит к закупорке ампулы и маточного отдела трубы
формируется сактосальпинкс. Если в трубе содержится серозная жидкость, то формируется гидросальпинкс,
если гной – пиосальпинкс. Если амупллярный отдел трубы спаивается с яичником, формируется
тубоовариальная опухоль (сальпингоофорит). Если воспалительный процесс распространяется на брюшину,
возникает пельвиоперитонит. Изолированное воспаление маточной трубы возникает редко.
Гнойное воспаление яичника – pyovarium.
Клиническая картина:
1)острый процесс:
- боли внизу живота, пояснице, подвздошной области различного характера и интенсивности, иррадиирующие в
крестец;
- повышение температуры, озноб, бледность и сухость кожных покровов и видимых слизистых, слабость,
недомогание
- слизисто-гнойные выделения из половых путей
- диспептические и дизурические расстройства
- НОМЦ в виде метроррагии
- появление или обострение симптомов после менструации
- тахикардия, гипотония
- напряжение мышц передней брюшной стенки – «доскообразный живот»
- положительный симптом Щеткина-Блюмберга
- перкуторно – притупление звука в отлогих местах брюшной полости
- при сдавлении прямой кишки – тенезмы
- клиническая картина правостороннего аднексита схода с аппендицитом
18.
P.V. увеличение и болезненность придатков2)хронический процесс:
- рецидивирующий хроническое воспаление придатков сопровождается нарушением функции
нервной, эндокринной, сердечно-сосудистой, мочевыделительной систем, ведет к трубному
бесплодию.
- P.V. - уплотнение, ограниченная подвижность, болезненность придатков
Диагностика:
- анамнез
- клиническая картина
-осмотр
- лабораторные данные
- УЗИ – малоинформативно
- дополнительные методы исследования: ГСГ, пельвиография.
Лечение:
- в условиях стационара!
- диета
- контроль Т, параметров гемодинамики, функции мочевого пузыря, кишечника
- антибактериальная терапия парентерально, дезинтоксикационная, противовоспалительная,
десенсибилизирующая, обезболивающая, симптоматическая терапия, витаминотерапия
- вне острой стадии рассасывающая терапия, физиотерапия
Хирургическое лечение проводится при:
- тубоовариальном абсцессе
- разрыве абсцесса,
- отсутствии эффекта от консервативного лечение пельвиоперитонита.
19.
Параметрит – воспаление околоматочной клетчатки.Провоцирующие факторы:
- выскабливание
- операции на шейке матки
- введение ВМК
- удаление опухоли, расположенной между связками
Основной путь инфицирования – лимфогенный.
Классификация (по локализации):
- передний
- боковой!
- задний.
Клиническая картина:
- интоксикационный синдром (повышение температуры, слабость, озноб)
- жажда, нарушение аппетита, сна
- тахикардия, гипотония
- при переднем параметрите – дизурические явления, при заднем – нарушение дефекации
- симптомов раздражения брюшины нет
P.V. болезненность матки при пальпации и смещении, сглаженность свода (зависит от локализации).
Диагностика:
- данные анамнеза
- клиническая картина
- данные осмотра
- P.S., P.V., P.R.
Лечение:
- антибактериальная терапия парентерально!
- противовоспалительная, десенсибилизирующая, обезболивающая, симптоматическая,общеукрепляющая
терапия
при нагноении проводится пункция через задний свод влагалища.

















 Медицина
Медицина








