Похожие презентации:
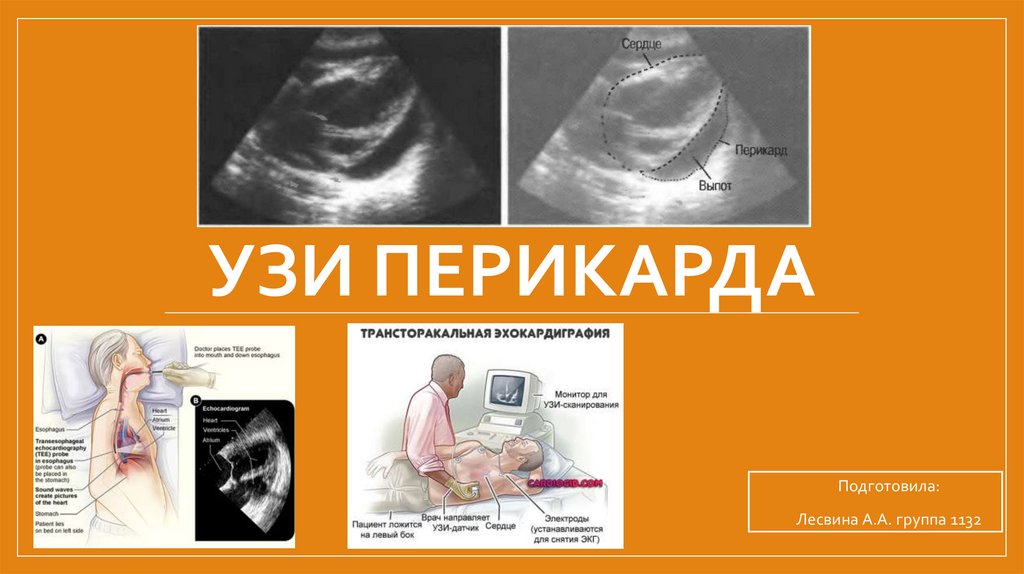
УЗИ Перикарда
1.
УЗИ ПЕРИКАРДАПодготовила:
Лесвина А.А. группа 1132
2.
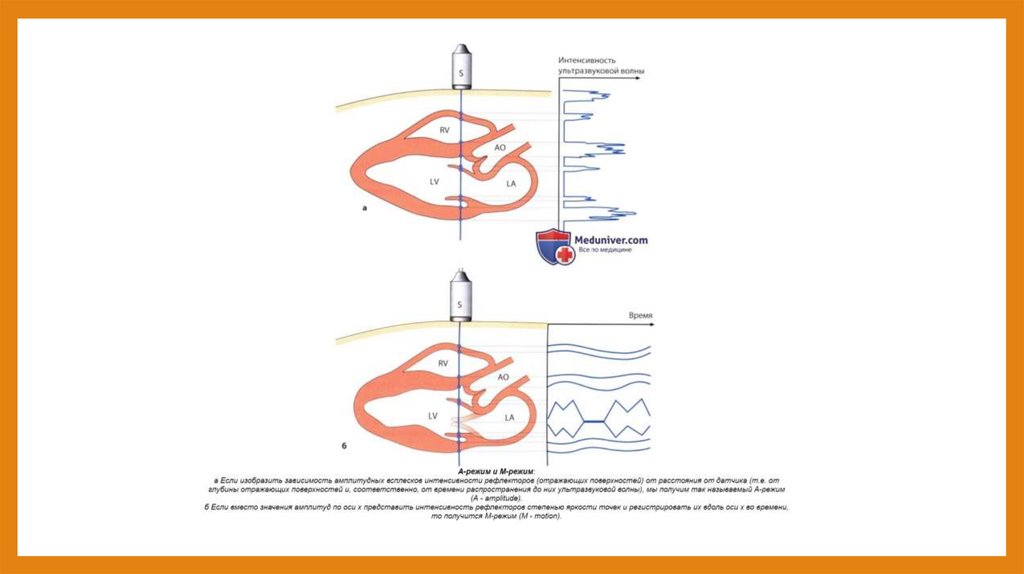
Виды изображений:а) A-режим эхокардиографии (ЭхоКГ). Датчик испускает один «одномерный» УЗ-луч, а отраженные сигналы
наносятся на вертикальную ось в зависимости от времени распространения. Таким образом, на вертикальной оси
появляются точки с различной интенсивностью свечения, перемещающиеся синхронно с движениями сердца и
соответствующие отражающим поверхностям, располагающимся на различной глубине, т.е. на различном
расстоянии от датчика (например, от проксимальной границы к дистальной это будут: перикард, свободная стенка
правого желудочка/полость правого желудочка, полость правого желудочка/межжелудочковая перегородка,
межжелудочковая перегородка/полость левого желудочка и т.д.). Амплитуда отраженного сигнала наносится на
вертикальную шкалу в виде горизонтального отклонения на уровне, соответствующем расстоянию от отражающей
поверхности до датчика.
б) М-режим эхокардиографии. Тесно связанным с А-режимом, применяемый до сих пор М-режим (М - от motion;).
Последний в принципе является непрерывной записью A-режима, причем ось х становится осью времени (так же как
и при регистрации ЭКГ), а амплитуда каждого отраженного сигнала отображается степенью яркости
соответствующей точки. М-режим имеет высокую временную разрешающую способность (около 1 мс, что
соответствует частоте повторения импульсов около 1 кГц), поскольку активным остается один-единственный
ультразвуковой луч («scanline»), и время ожидания зависит лишь от времени распространения волны до
максимальной выставленной глубины исследования и обратно. Пространственное осевое разрешение М-режима в
принципе идентично таковому для двумерного В-режима. С недавних пор современные эхокардиографические
установки позволяют из цифровых данных, полученных в В-режиме, дополнительно генерировать изображения в Мрежиме по любому направлению, в том числе, например, и перпендикулярно к общему направлению
распространения волн. Конечно, у таких изображений временное разрешение совпадает с разрешением лежащих в
их основе данных, полученных в В-режиме.
3.
4.
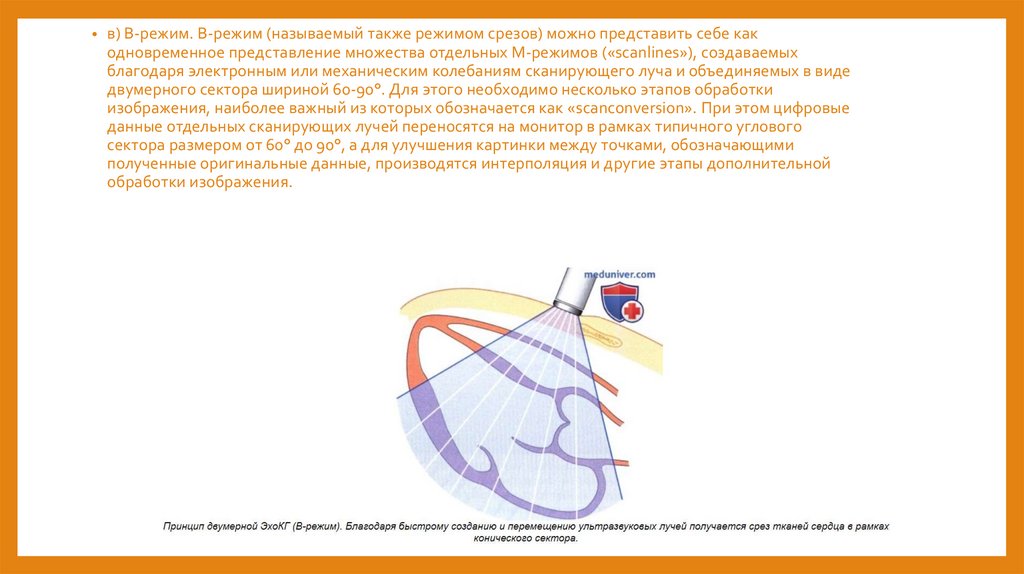
• в) В-режим. В-режим (называемый также режимом срезов) можно представить себе какодновременное представление множества отдельных М-режимов («scanlines»), создаваемых
благодаря электронным или механическим колебаниям сканирующего луча и объединяемых в виде
двумерного сектора шириной 60-90°. Для этого необходимо несколько этапов обработки
изображения, наиболее важный из которых обозначается как «scanconversion». При этом цифровые
данные отдельных сканирующих лучей переносятся на монитор в рамках типичного углового
сектора размером от 60° до 90°, а для улучшения картинки между точками, обозначающими
полученные оригинальные данные, производятся интерполяция и другие этапы дополнительной
обработки изображения.
5.
Варианты патологии перикарда:• 1. Жидкость в полости перикарда (экссудативный перикардит).
• 2.Адгезивный или слипчивый перикардит.
• 3. Констриктивный перикардит.
• 4. Тампонада сердца.
• 5. Киста перикарда.
• 6. Врожденное отсутствие перикарда.
6.
Жидкость в полостиперикарда
М- и В-режимы
Эхокардиографические признаки жидкости в полости перикарда.
При эхокардиографическом исследовании жидкость в полости перикарда
выглядит как эхонегативное пространство. В положении больного на левом боку в
парастернальной позиции жидкость, если ее немного, должна располагаться за
задней стенкой левого желудочка. В этой же позиции при умеренном количестве
жидкость будет скапливаться и по передней стенке правого желудочка.
Расхождение листков перикарда в диастолу по задней стенке левого желудочка
является специфичным признаком жидкости в полости перикарда (рис. 13.2).
Необходимо учитывать анатомическое строение перикарда за стенкой левого
предсердия. Поскольку в него впадают четыре легочные вены, то листки
перикарда плотно сращены и не расходятся даже при большом количестве
жидкости (рис. 13.3). В единичных случаях можно наблюдать расслоение листков
перикарда и за стенкой левого предсердия. В апикальной четырехкамерной
позиции жидкость будет располагаться преимущественно за правыми отделами
сердца и за верхушкой левого желудочка. Оптимальной позицией для
диагностики перикардита является субкостальная четырехкамерная, даже при
незначительном количестве жидкости она будет хорошо видна (рис. 13.4).
7.
Дифференциальная эхокардиографическая диагностика острого ихронического перикардита.
• А. Острый перикардит. Может быть сухим, фибринозным или
жидкостным вне зависимости от этиологии. Париетальный и
висцеральный листки перикарда, как правило, не утолщены.
Характерны клинические проявления, лихорадка, лабораторные
воспалительные изменения и изменения на ЭКГ. Жидкость может
быть однородной или неоднородной по эхогенности (рис. 13.5). При
остром фибринозном перикардите, или «волосатом» сердце, можно
видеть скопления массивных нитчатых структур в перикарде.
Данная патология часто сопровождается перимиокардитом с
нарушением глобальной сократимости сердца;
• Б. Хронический перикардит (более 3 мес от начала заболевания).
Перикард, как правило, немного утолщен. Жидкость в полости
перикарда может иметь воспалительный характер или являться
гидроперикардом на фоне сердечной недостаточности.
• Во время эхокардиографического исследования часто выявляют
наложения фибрина на стенке правого желудочка, верхушке, стенке
левого желудочка и нежные фибринозные спайки (рис. 13.6)
8.
Расчет количества жидкости в области перикардаФормула Тейхольца
• Наиболее простой и удобный способ рассчета
количество жидкости в перикарде - использование
формулы Тейхольца. Для производства расчетов
оптимальной является парастернальная позиция,
длинная или короткая ось на уровне конца
папиллярных мышц, так как при наличии жидкости в
перикарде именно здесь наблюдается максимальное
ее скопление. Еще один удобный доступ для
проведения расчетов - субкостальный, с выведением
на экране четырехкамерной позиции или короткой
оси левого желудочка на уровне головок
папиллярных мышц.
• При этом все измерения производят в конце
диастолы. За конечный диастолический размер
принимают диаметр всего перикарда, за конечный
систолический размер - диаметр всего сердца.
Показатель ударного объема SV, мл) и будет
указывать на количество жидкости в перикарде (рис.
13.8). Ошибка при расчете по данной формуле может
составить до 100 мл, так как максимальное
количество жидкости может скапливаться за
верхушкой сердца.
9.
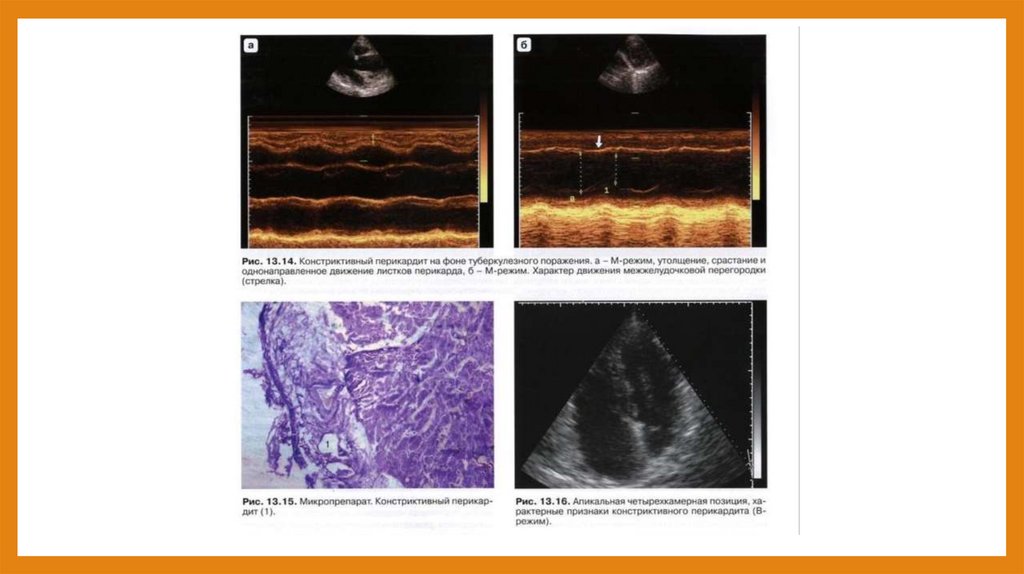
Констриктивный перикардит• Технология проведения исследования: М- режим
• Эхокардиографические признаки констриктивного перикардита:
• - Уплотнение и утолщение париетального листка перикарда (в норме толщина париетального листка
перикарда не превышает 5 мм). Уплотнение и утолщение висцерального листка перикарда.
Срастание листков перикарда и их однонаправленное движение в систолу и в диастолу (рис. 13.14).
• Увеличение глубины волны А при движении задней створки легочного клапана.
• - Быстрое раннее и горизонтальное среднедиастолическое движение задней стенки левого
желудочка;
• - Быстрое раннее и горизонтальное среднедиастолическое движение створок аортального клапана
и корня аорты.
• - Движение межпредсердной перегородки назад в систолу.
• - Межпредсердная перегородка движется вперед или назад в раннюю диастолу (патологическое
движение межпредсердной перегородки) и в систолу.
10.
• В-режим:• - Уплотнение обоих листков перикарда, спайки и сращение его
листков. Их однонаправленное движение в систолу и диастолу.
Организация жидкости между листками перикарда и наличие
трехслойного плотного перикарда (рис. 13.15).
• - Дилатация предсердий при нормальном или уменьшенном размере
желудочков. Частое выбухание межпредсердной перегородки в
сторону левого предсердия (рис. 13.16).
• - Дилатация нижней полой вены и печеночных вен и эффект
спонтанного контрастирования (стагнация крови).
• - Парадоксальное движение межжелудочковой и межпредсердной
перегородки влево на вдохе.
11.
12.
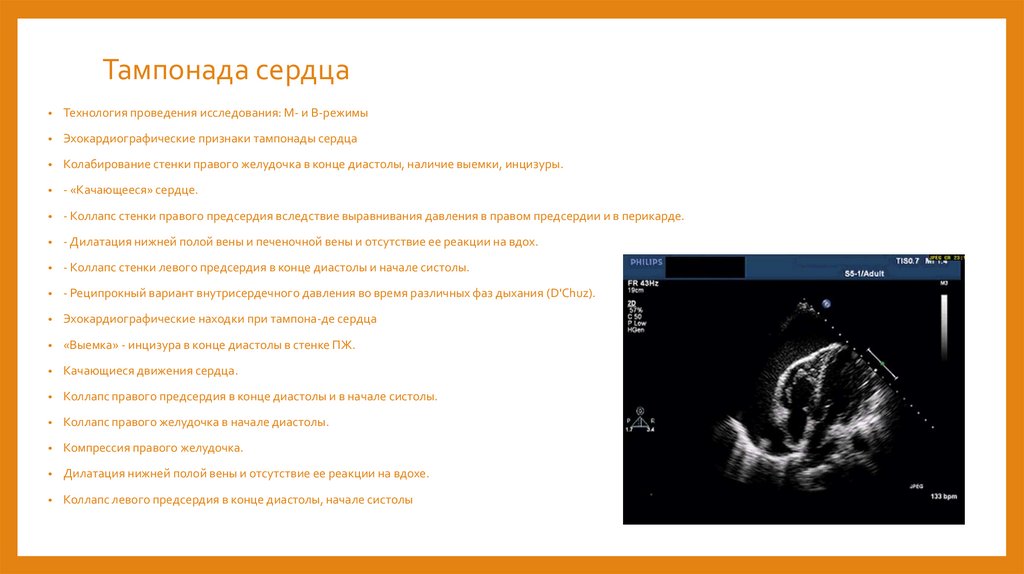
Тампонада сердцаТехнология проведения исследования: М- и В-режимы
Эхокардиографические признаки тампонады сердца
Колабирование стенки правого желудочка в конце диастолы, наличие выемки, инцизуры.
- «Качающееся» сердце.
- Коллапс стенки правого предсердия вследствие выравнивания давления в правом предсердии и в перикарде.
- Дилатация нижней полой вены и печеночной вены и отсутствие ее реакции на вдох.
- Коллапс стенки левого предсердия в конце диастолы и начале систолы.
- Реципрокный вариант внутрисердечного давления во время различных фаз дыхания (D'Chuz).
Эхокардиографические находки при тампона-де сердца
«Выемка» - инцизура в конце диастолы в стенке ПЖ.
Качающиеся движения сердца.
Коллапс правого предсердия в конце диастолы и в начале систолы.
Коллапс правого желудочка в начале диастолы.
Компрессия правого желудочка.
Дилатация нижней полой вены и отсутствие ее реакции на вдохе.
Коллапс левого предсердия в конце диастолы, начале систолы
13.
• Эхокардиографические находки при тампонаде сердца• - Реципрокные изменения скорости трансклапанного кровотока в зависимости от акта дыхания (более
• 30%) (рис. 13.12):
• а) вдох: увеличение Vi увеличение V, уменьшение Умк, уменьшение Va, уменьшение SV, уменьшение ЕТ,
увеличение IVRT джі
• б) выдох: увеличение V..» уменьшение V, увеличение Умк увеличение Va, увеличение SV› увеличение
• ЕТ, уменьшение IVRT.
• - Патологическая форма потока в печеночных венах: а) уменьшение диастолической фазы на выдохе;
б) реверсия потока в конце диастолы на выдохе.
• В норме кровоток в печеночных венах (PW) двух-фазный. Скорость систолической фазы больше
диастолической. В систолу правого предсердия происходит незначительная реверсия потока (Алик).
На вдохе скорость пиков S и D в норме немного увеличивается и уменьшается во время выдоха.
Реверсия
• потока (Апик) в норме уменьшается во время выдоха.
• Процентное содержание реверсионного потока к основному составляет у нормальных людей до 15%
на вдохе и до 25% на выдохе. При тампонаде сердца диастолический поток резко уменьшается на
вдохе и исчезает на выдохе. Увеличение систолического потока при этом на вдохе меньше, чем в
норме. Реверсия потока (А) на выдохе может составить 100% к основному потоку.
14.
15.
Адгезивный перикардит• Характеризуется спаечным процессом в
перикарде, слипанием листков перикарда
и образованием участков осумкованной
жидкости (рис. 13.18). Часто является
промежуточным этапом при переходе
экссудативного перикардита в
констриктивный или возникает на фоне
излечения. Встречается при синдроме
Дресслра, инфекционно-аллергическом
перикардите и т. д.
16.
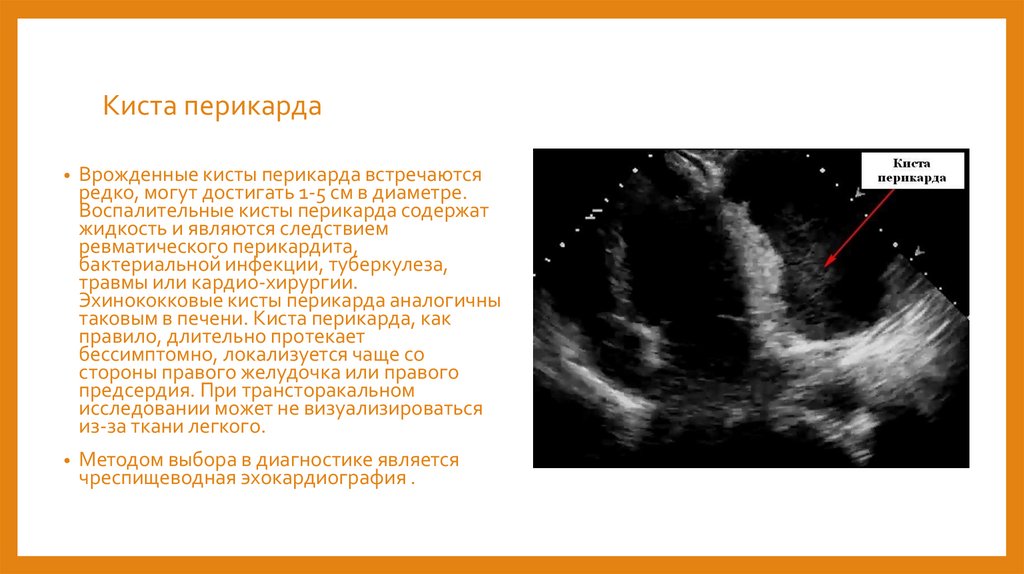
Киста перикарда• Врожденные кисты перикарда встречаются
редко, могут достигать 1-5 см в диаметре.
Воспалительные кисты перикарда содержат
жидкость и являются следствием
ревматического перикардита,
бактериальной инфекции, туберкулеза,
травмы или кардио-хирургии.
Эхинококковые кисты перикарда аналогичны
таковым в печени. Киста перикарда, как
правило, длительно протекает
бессимптомно, локализуется чаще со
стороны правого желудочка или правого
предсердия. При трансторакальном
исследовании может не визуализироваться
из-за ткани легкого.
• Методом выбора в диагностике является
чреспищеводная эхокардиография .
17.
Врожденное отсутствие перикарда• Врожденный порок. Протекает длительно,
бессимптомно. Объем правого желудочка увеличен.
• Слева может быть выпадение ушка левого предсердия
через перикардиальный дефект или его увеличение.
• Встречаются формы порока с отсутствием перикарда со
стороны только правого или левого желудочков или
тотальное отсутствие перикарда над обоими
желудочками. У больных с данной патологией
существует риск отслойки интимы аорты вследствие
смещения сердца в грудной клетке и травмы аорты.
18.
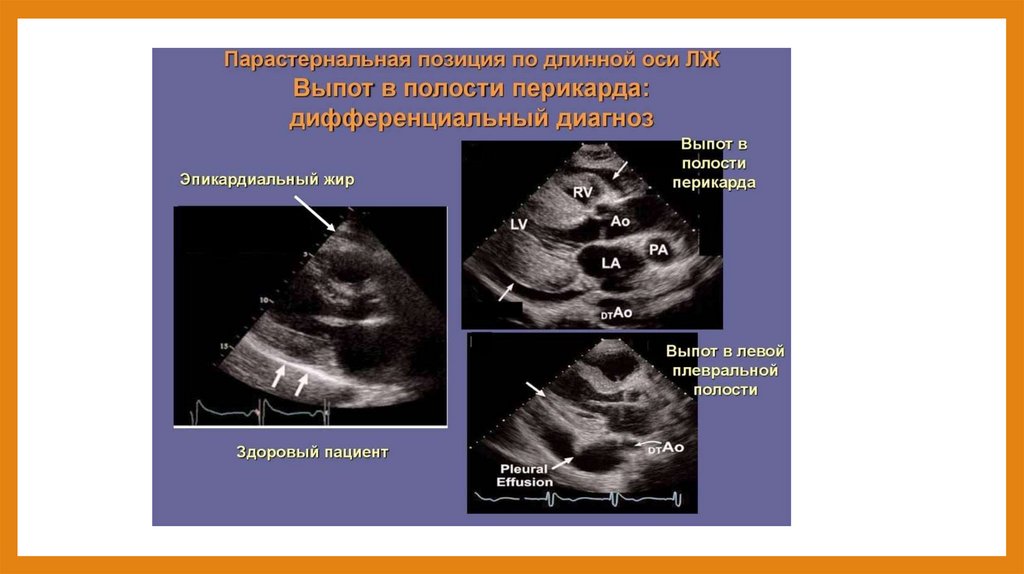
Ошибки диагностики перикардитаСтруктуры, которые ошибочно могут быть приняты за жидкость в полости перикарда (рис. 13.20):
- Физиологическая перикардиальная жидкость
(в норме составляет около 20-80 мл).
Эпикардиальный жир. Всегда располагается по передней стенке правого желудочка в парастерналь-ной позиции, имеет
зернистую структуру, движется вместе со стенкой правого желудочка.
- Жидкость в левой плевральной полости. При небольшом и умеренном количестве и при наличии спа-ечного процесса
может быть ошибочно принята за жидкость в полости перикарда.
- Тень от кальцината левого фиброзного атрио-вентрикулярного кольца.
- Грудная нисходящая аорта.
- Дилатированный коронарный синус - у больных с недостаточностью кровообращения.
- Высокая степень дилатации левого предсердия.
- Ложная аневризма в области базального отдела задней стенки левого желудочка.
- Киста перикарда.
- Грыжа пищеводного отверстия диафрагмы.













 Медицина
Медицина








