Похожие презентации:
Нейрогенные опухоли
1.
Нейрогенные опухоли2.
Нейробластома1. Эмбриональная злокачественная опухоль, происходящая
из клеток-предшественников симпатической нервной
системы
2. Весь ряд дифференцировки
3. Уникальные молекулярно-генетические характеристики
4. Уникальное биологическое поведение
5. Резкое различие в выживаемости разных групп больных
6. Уникальные методы терапии со значительным
улучшением прогноза для самых неблагоприятных групп
больных
У детей до 15 лет заболеваемость 9 : 1 000 000 в год
¾ всех больных – дети моложе 3 лет
3.
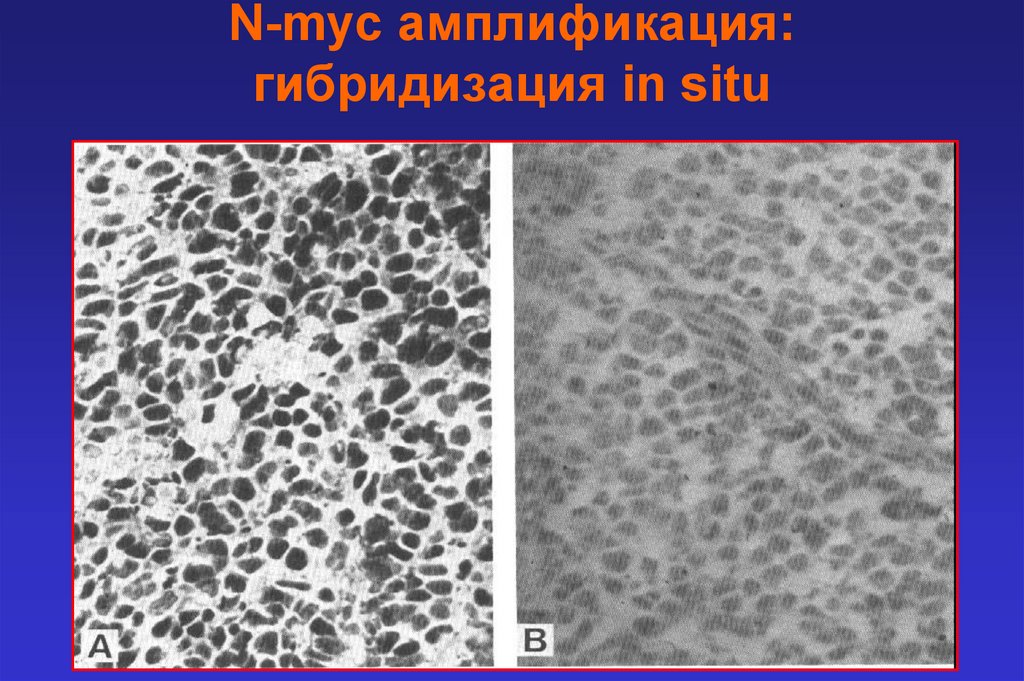
N-myc амплификация:гибридизация in situ
4.
Биологические характеристики нейробластомы• Амплификация N-myc онкогена
• Потеря гетерозиготности: делеции 1р36.1-2 и 14q32
• Тип плоидности ДНК
• экспрессия протоонкогенов c-srcN2 и c-Ha-ras mRNA
• экспрессия гена trk-A mRNA (рецептор фактора роста)
• экспрессия гена trk-B: truncated and full-length
• экспрессия B-myb, bcl-2 онкогенов (апоптоз)
• экспрессия MRP гена (лекарственная резистентность)
• повышенный уровень РНК-теломеразы
• экспрессия гликопротеина CD44
• Уровень ферритина, LDH, NSE в сыворотке
5.
Доказанные или предполагаемые регионы хромосом игены, участвующие в генезе нейробластомы
• 1p13 – нейротрофин 1 NGF
• 1q23 – рецептор тирозин
киназы TRK-A
• 9q22.1 – рецептор тирозин
киназы TRK-B
• 12p13 – нейротрофин 3:
лиганд для TRK-C
• 15q24-q25 – рецептор
тирозин киназы TRK-C
• 19 – нейротрофин 2: лиганд
для TRK-B
6.
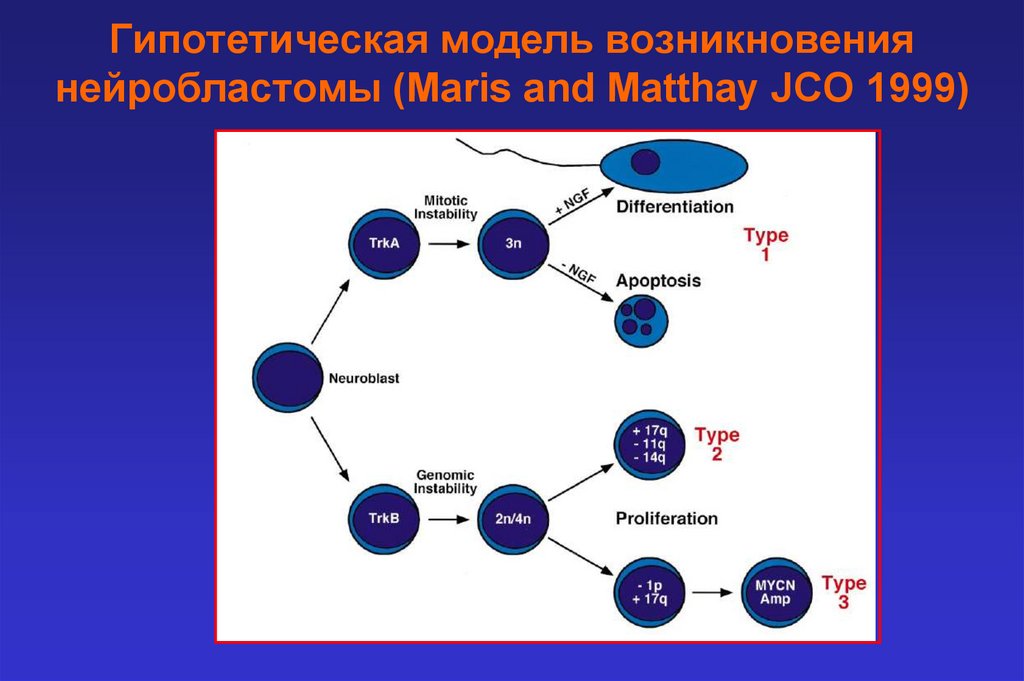
Гипотетическая модель возникновениянейробластомы (Maris and Matthay JCO 1999)
7.
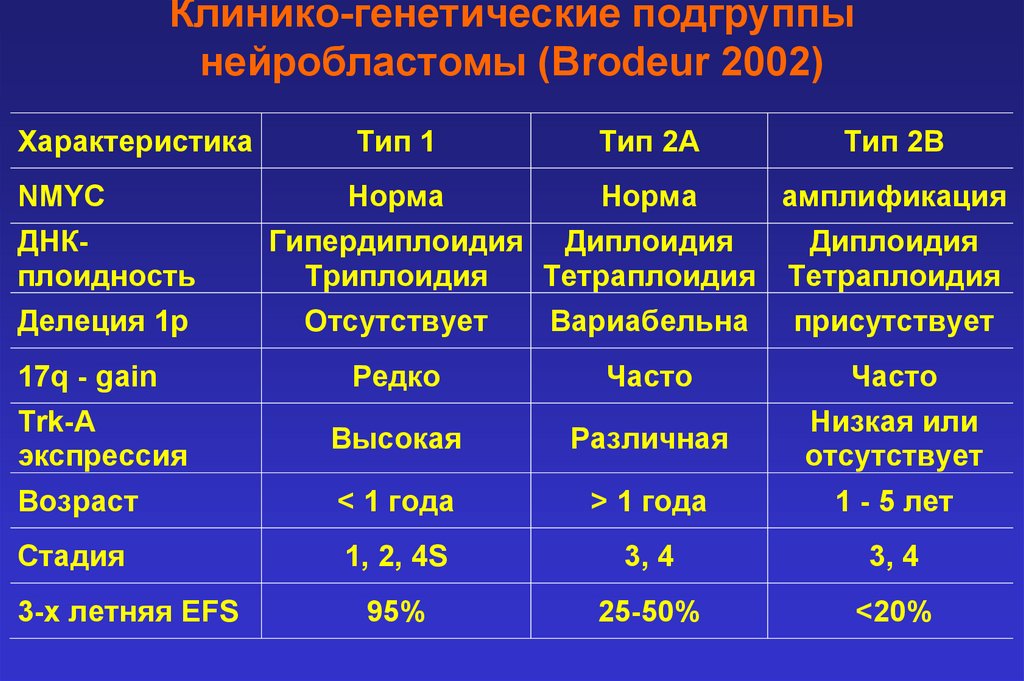
Клинико-генетические подгруппынейробластомы (Brodeur 2002)
Характеристика
Тип 1
Тип 2A
Тип 2B
NMYC
Норма
Норма
амплификация
ДНКплоидность
Гипердиплоидия Диплоидия
Триплоидия
Тетраплоидия
Диплоидия
Тетраплоидия
Делеция 1р
Отсутствует
Вариабельна
присутствует
17q - gain
Редко
Часто
Часто
Trk-A
экспрессия
Высокая
Различная
Низкая или
отсутствует
Возраст
< 1 года
> 1 года
1 - 5 лет
Стадия
1, 2, 4S
3, 4
3, 4
95%
25-50%
<20%
3-х летняя EFS
8.
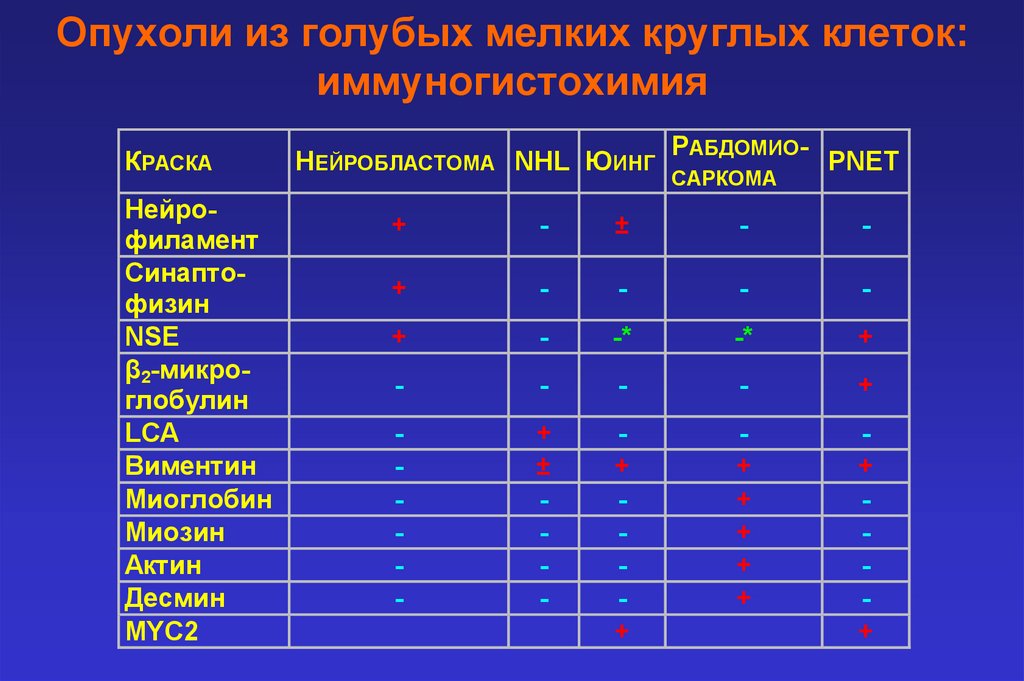
Опухоли из голубых мелких круглых клеток:иммуногистохимия
КРАСКА
Нейрофиламент
Синаптофизин
NSE
β2-микроглобулин
LCA
Виментин
Миоглобин
Миозин
Актин
Десмин
MYC2
НЕЙРОБЛАСТОМА NHL ЮИНГ
РАБДОМИОСАРКОМА
PNET
+
-
±
-
-
+
-
-
-
-
+
-
-*
-*
+
-
-
-
-
+
-
+
±
-
+
+
+
+
+
+
+
+
+
9.
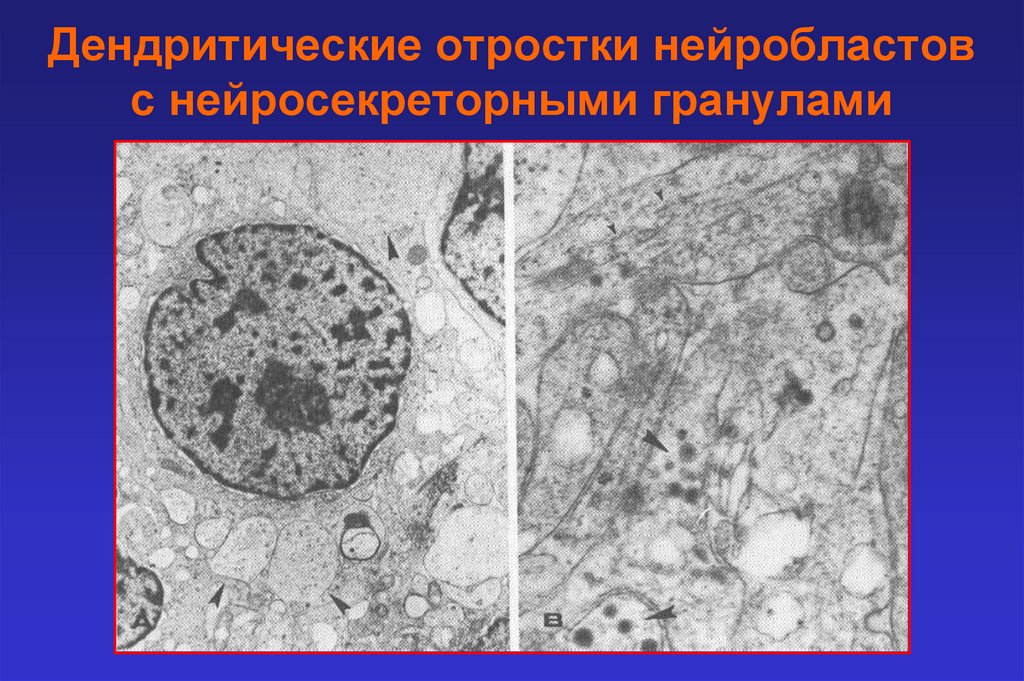
Дендритические отростки нейробластовс нейросекреторными гранулами
10.
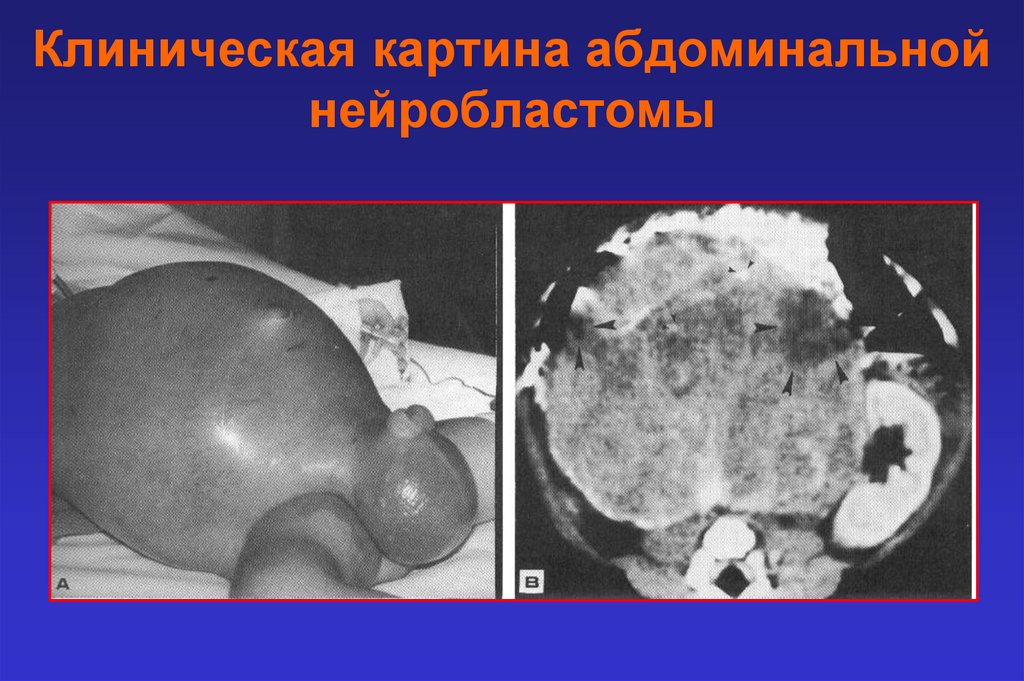
Клиническая картина абдоминальнойнейробластомы
11.
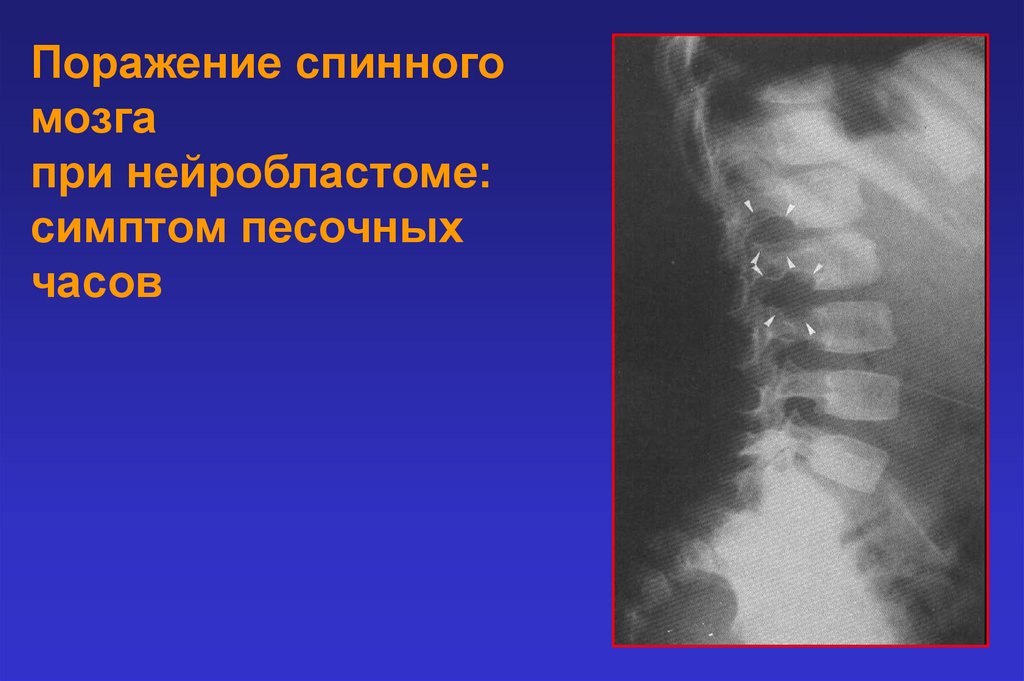
Поражение спинногомозга
при нейробластоме:
симптом песочных
часов
12.
Патологические процессы в средостении:заднее средостение
• Нейробластома
• ганглионейрома
• феохромоцитома (очень редко)
• энтерогенные кисты
• грудное менингоцеле
• саркома Юинга
• рабдомиосаркома
13.
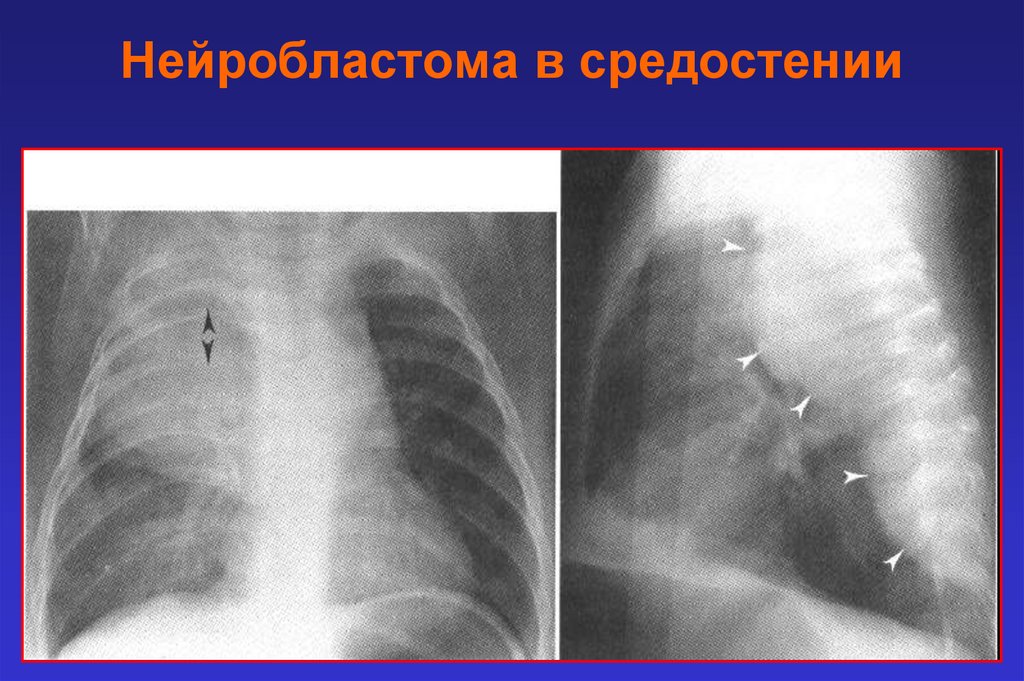
Нейробластома в средостении14.
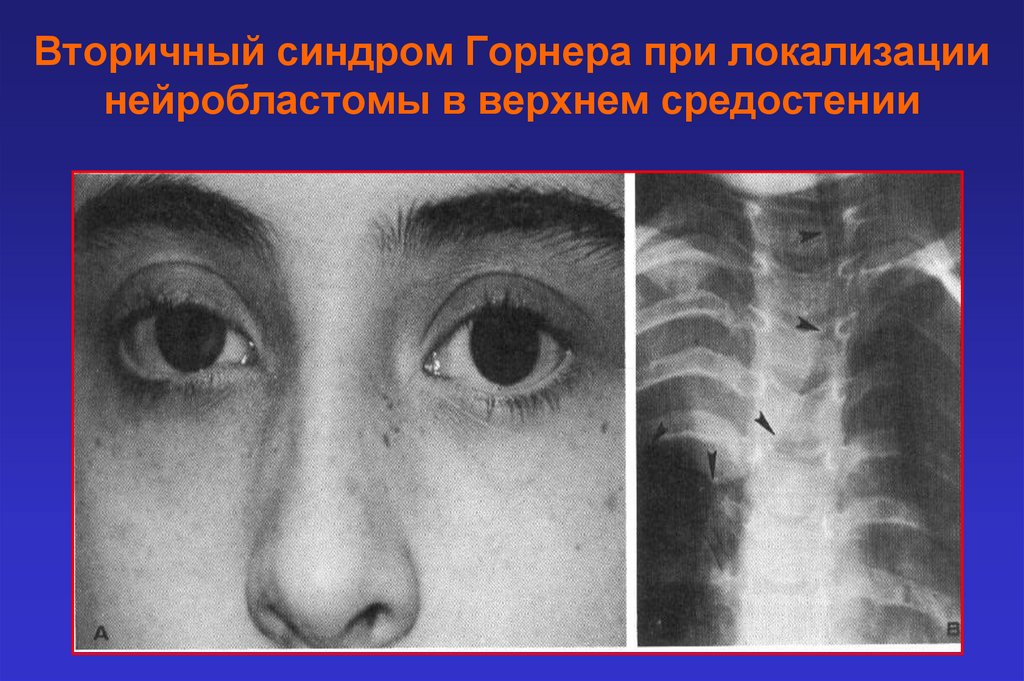
Вторичный синдром Горнера при локализациинейробластомы в верхнем средостении
15.
Проптоз справа у 14-ти месячного больного,вызванный метастазом нейробластомы в
ретробульбарное пространство
16.
Необычные презентации нейробластомыхроническая диаррея
опсомиоклонус (симптом танцующих глаз)
задержка роста и развития
синдром Кушинга
псевдомышечная дистрофия
синдром Горнера
синдром верхней полой вены
гидроцефалия (вовлечение мозговых оболочек,кавернозных
синусов)
слепота
подкожные узлы
лейкемические реакции
гетерохромия
17.
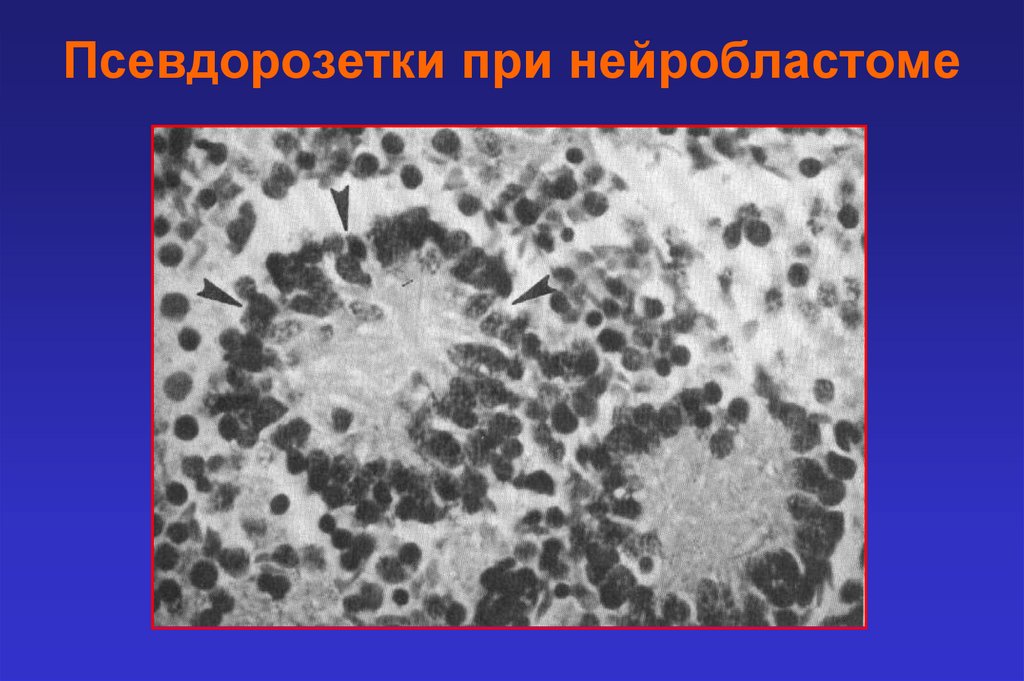
Псевдорозетки при нейробластоме18.
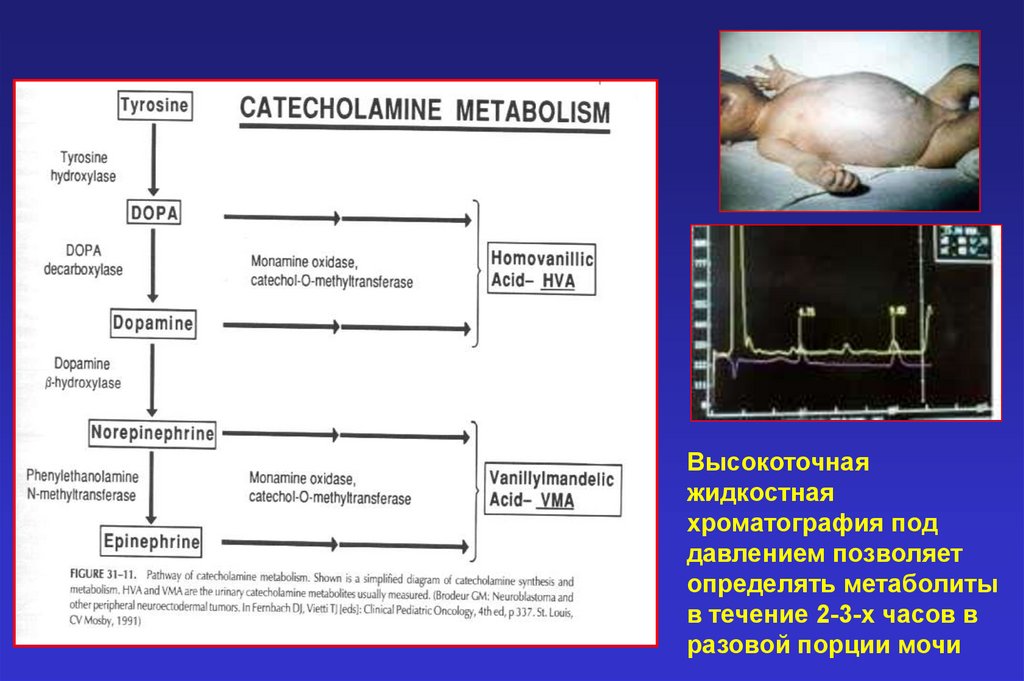
Высокоточнаяжидкостная
хроматография под
давлением позволяет
определять метаболиты
в течение 2-3-х часов в
разовой порции мочи
19.
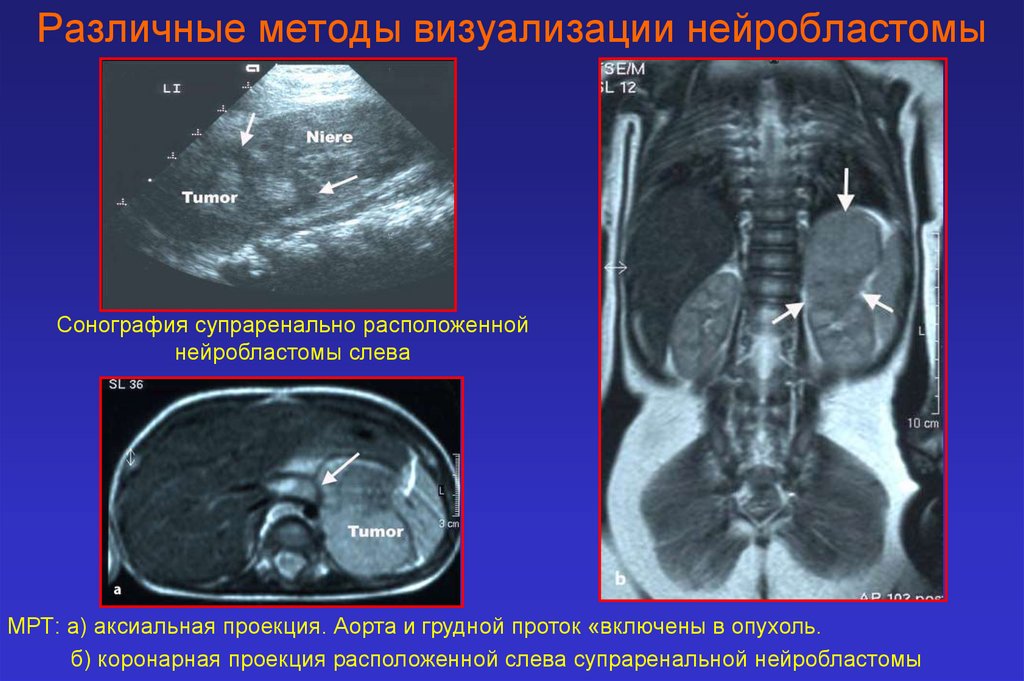
Различные методы визуализации нейробластомыСонография супраренально расположенной
нейробластомы слева
МРТ: а) аксиальная проекция. Аорта и грудной проток «включены в опухоль.
б) коронарная проекция расположенной слева супраренальной нейробластомы
20.
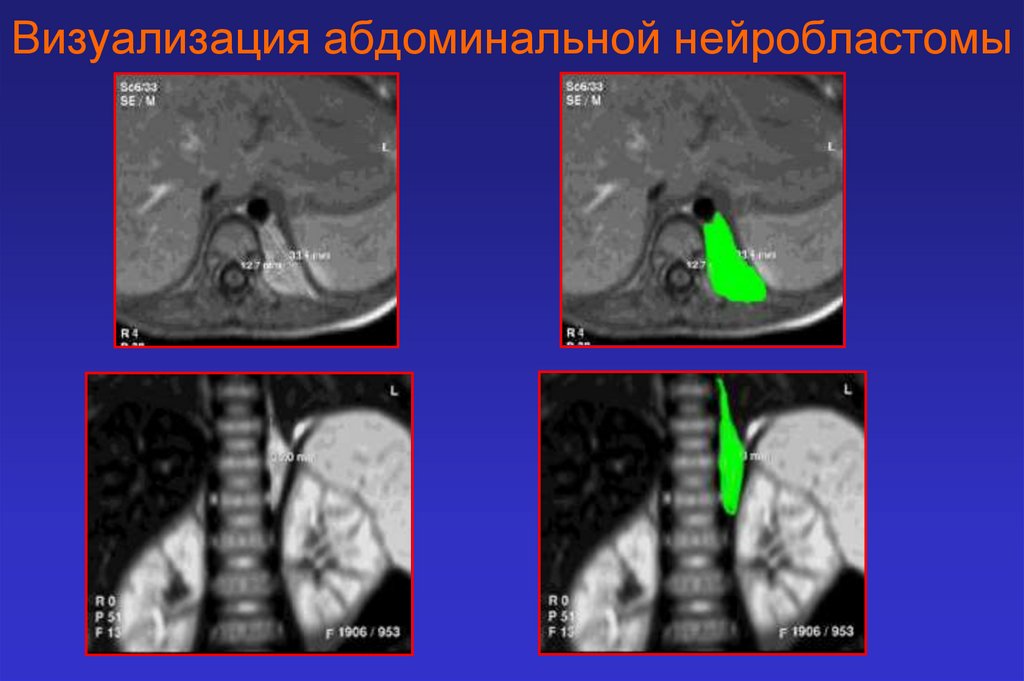
Визуализация абдоминальной нейробластомы21.
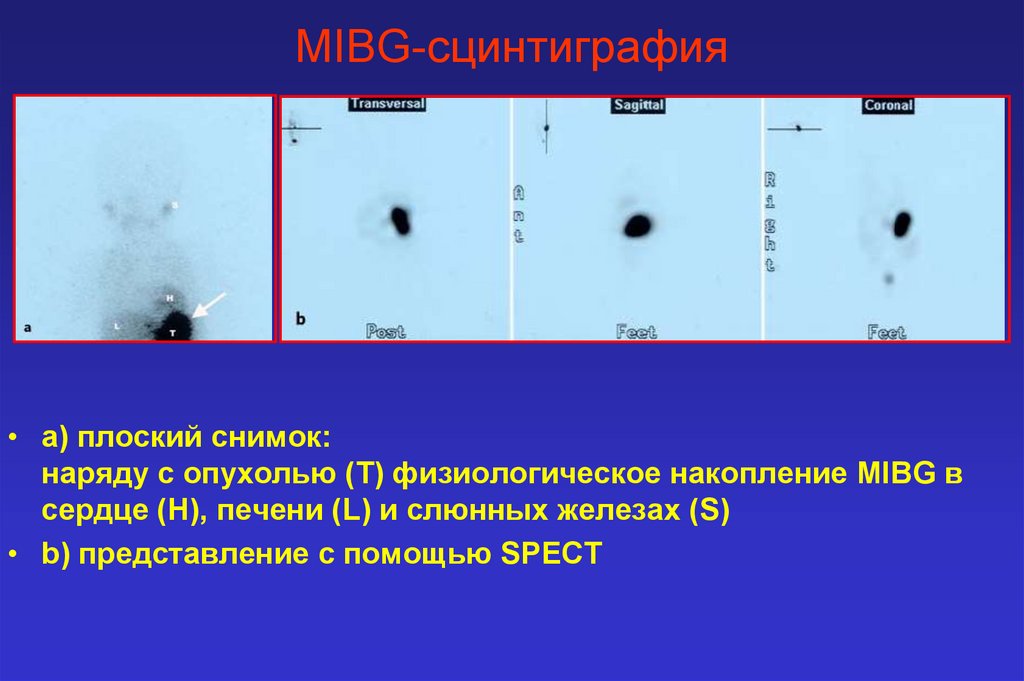
MIBG-сцинтиграфия• а) плоский снимок:
наряду с опухолью (Т) физиологическое накопление MIBG в
сердце (Н), печени (L) и слюнных железах (S)
• b) представление с помощью SPECT
22.
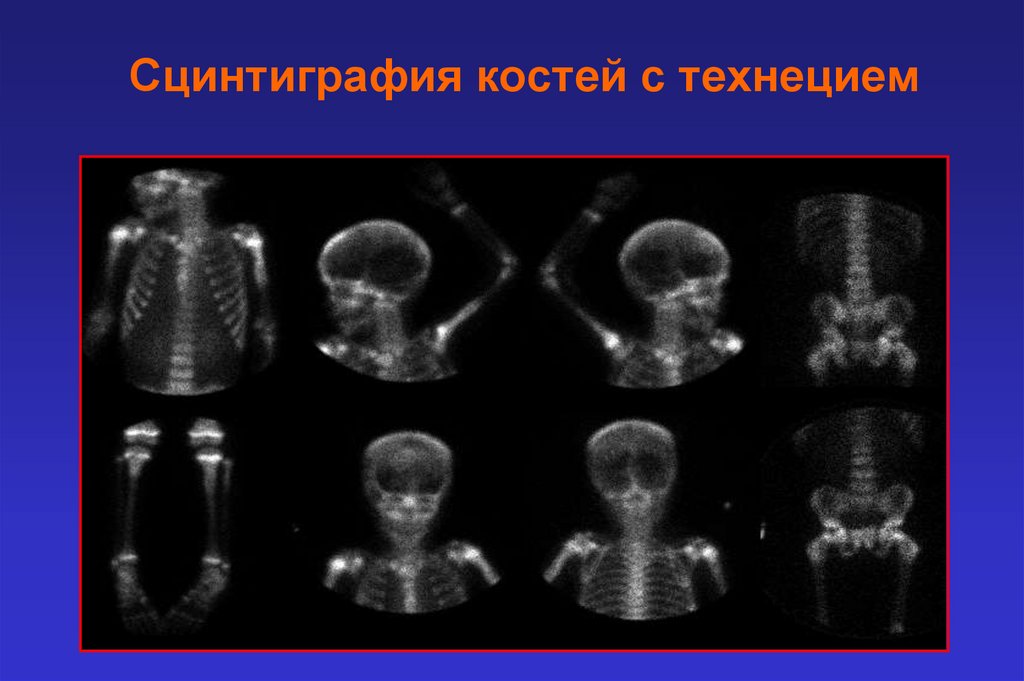
Сцинтиграфия костей с технецием23.
Диагностика нейробластомы• Визуализация: УЗИ, КТ, МРТ (метод выбора)
• Пункция костного мозга из 3-х – 4-х точек
• Определение концентрации метаболитов
катехоламинов в разовой моче и/или крови
• Биопсия опухоли
• Определение экспрессии N-myc онкогена, trk генов,
делеции 1-ой хромосомы, плоидности ДНК в клетках
опухоли
• Сцинтиграфия с J-metajodobenzylguanidin (131MIBG)
• Сцинтиграфия костей скелета (технеций)
• Уровень ферритина, LDH, NSE в сыворотке
• Определение тромбоцитов
24.
INSS-критерии диагнозанейробластомы
• Не вызывающий никаких сомнений
гистологический диагноз, полученный
вследствие биопсии опухоли
или
• обнаружение типичных опухолевых
агломератов в аспирате или биоптате
костного мозга + повышенное содержание
катехоламинов в моче или сыворотке
25.
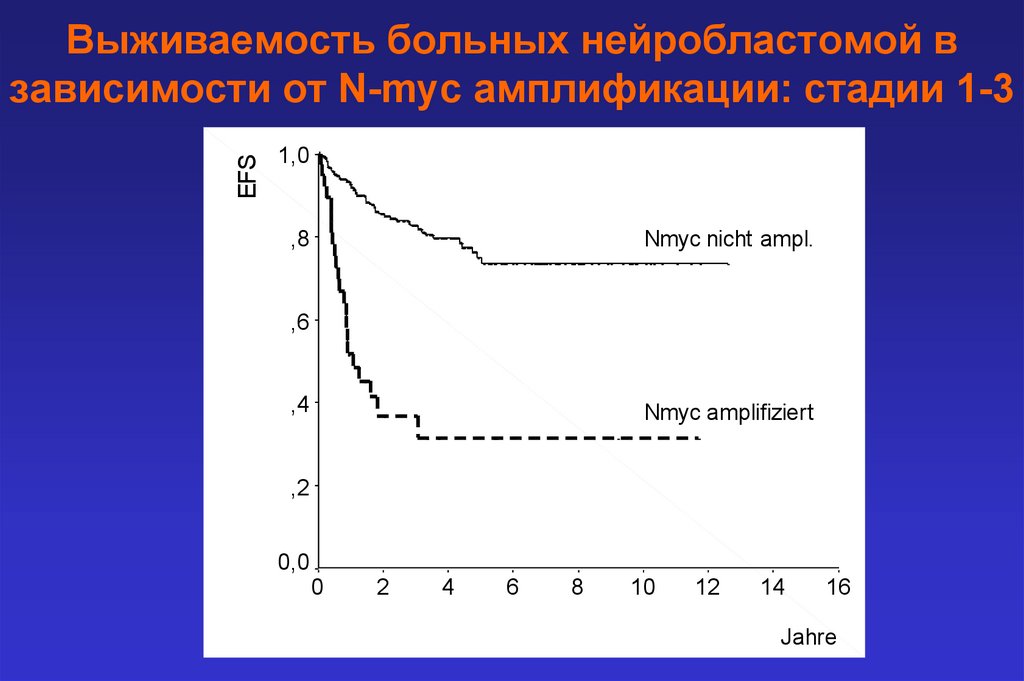
EFSВыживаемость больных нейробластомой в
зависимости от N-myc амплификации: стадии 1-3
1,0
,8
Nmyc nicht ampl.
,6
,4
Nmyc amplifiziert
,2
0,0
0
2
4
6
8
10
12
14
16
Jahre
26.
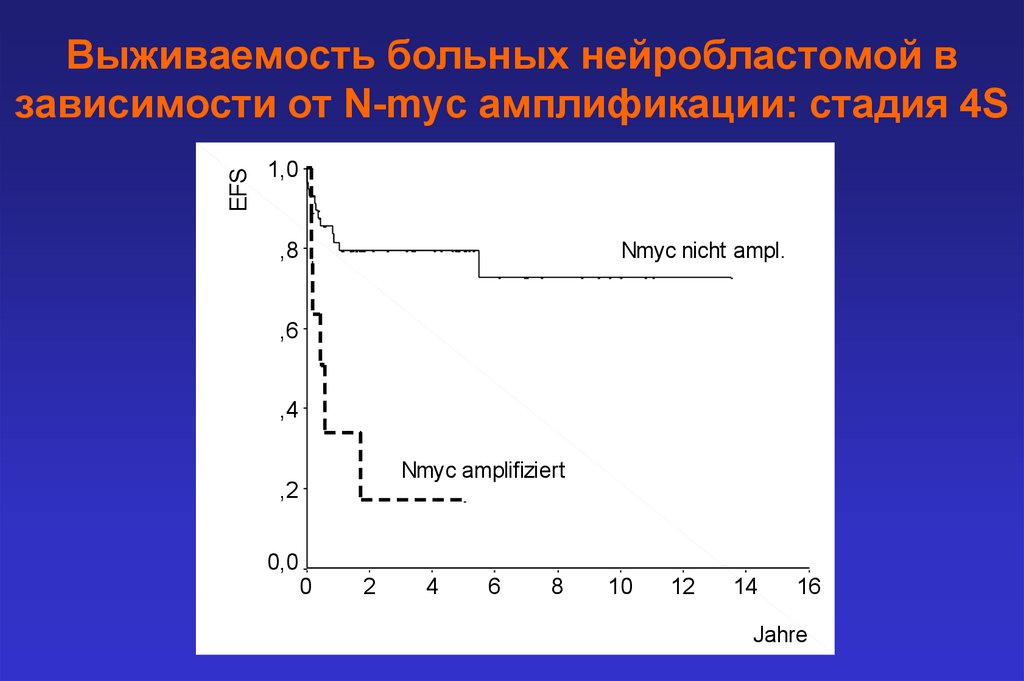
EFSВыживаемость больных нейробластомой в
зависимости от N-myc амплификации: стадия 4S
1,0
,8
Nmyc nicht ampl.
,6
,4
Nmyc amplifiziert
,2
0,0
0
2
4
6
8
10
12
14
16
Jahre
27.
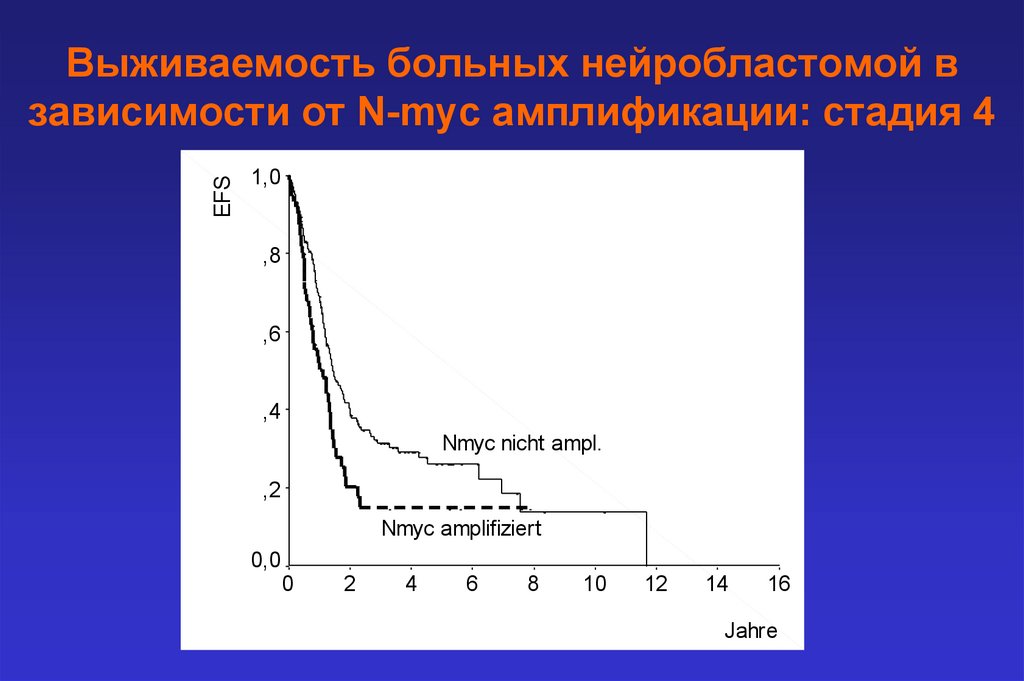
EFSВыживаемость больных нейробластомой в
зависимости от N-myc амплификации: стадия 4
1,0
,8
,6
,4
Nmyc nicht ampl.
,2
Nmyc amplifiziert
0,0
0
2
4
6
8
10
12
14
16
Jahre
28.
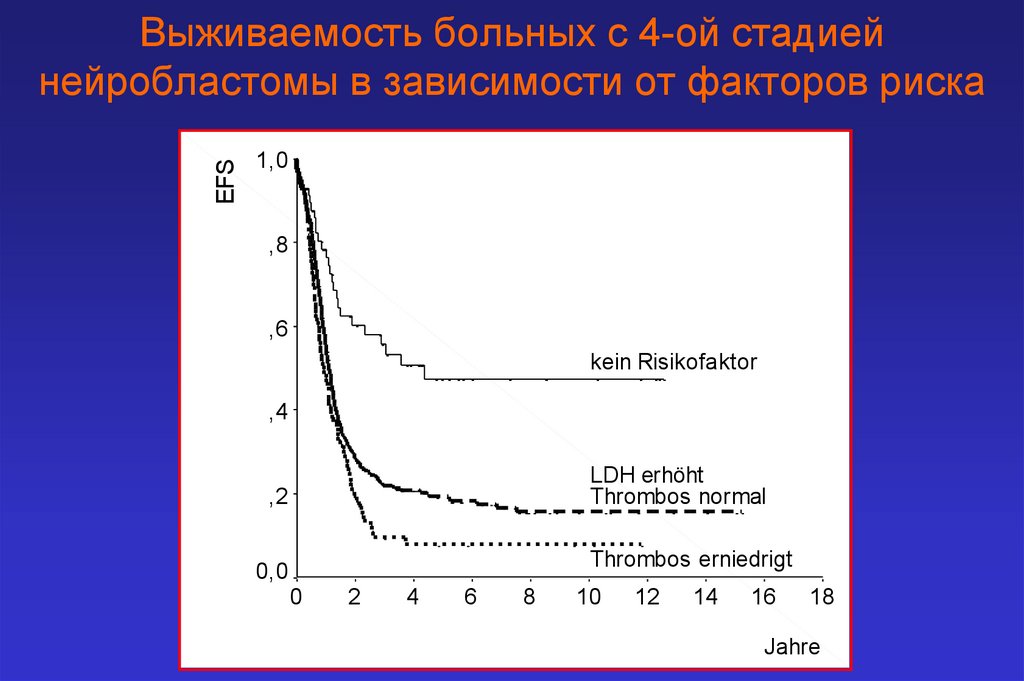
EFSВыживаемость больных с 4-ой стадией
нейробластомы в зависимости от факторов риска
1,0
,8
,6
kein Risikofaktor
,4
,2
LDH erhöht
Thrombos normal
0,0
Thrombos erniedrigt
0
2
4
6
8
10
12
14
16
18
Jahre
29.
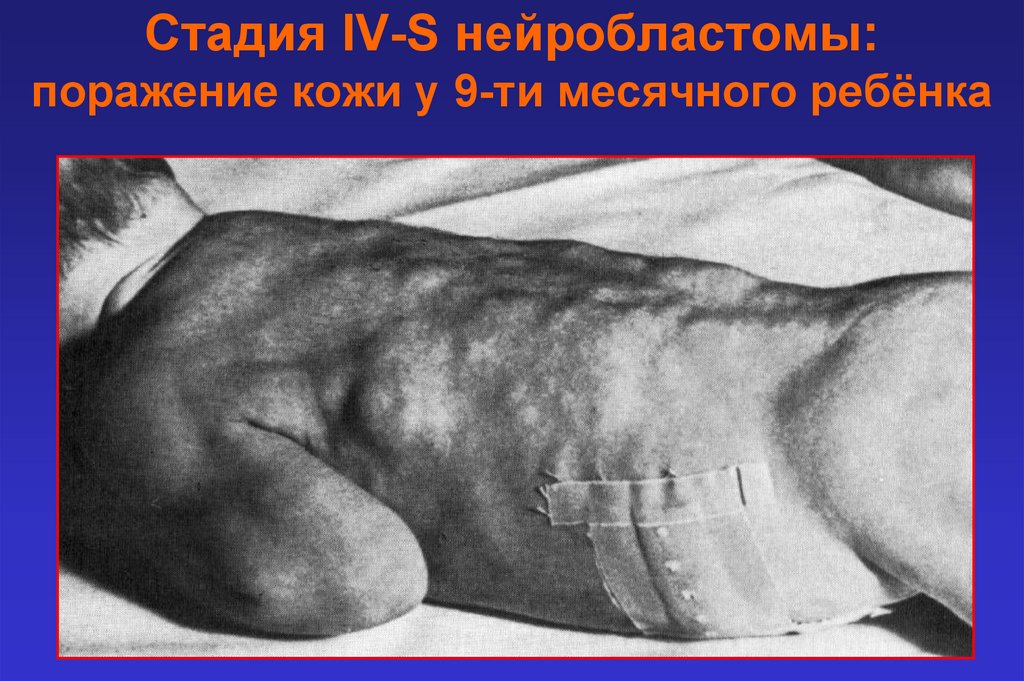
Стадия IV-S нейробластомы:поражение кожи у 9-ти месячного ребёнка
30.
Клинический диагноз нейробластомыу детей до года
• Небольшая первичная опухоль с гетерогенной
структурой и кальцинатами
• Огромных размеров печень
• Характерные подкожные узлы
• Отчётливое повышение катехоламинов в разовой
моче
• Накопление mIBG в опухоли и отсутствие
накопления в костях
• Поражение костного мозга: всегда < 10 %
опухолевых клеток
31.
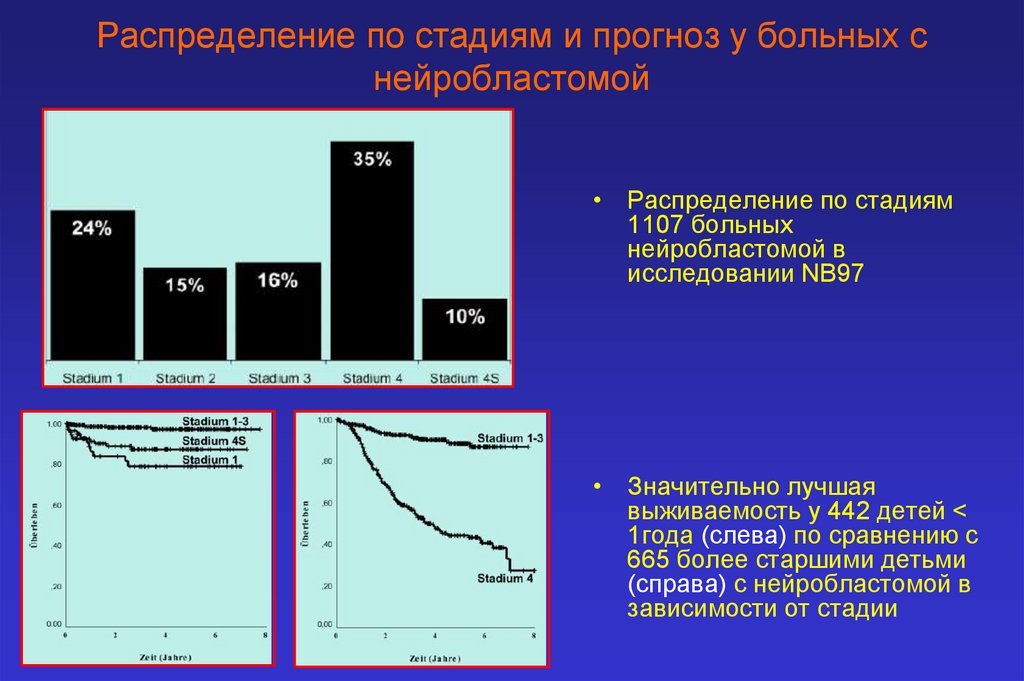
Распределение по стадиям и прогноз у больных снейробластомой
• Распределение по стадиям
1107 больных
нейробластомой в
исследовании NB97
• Значительно лучшая
выживаемость у 442 детей <
1года (слева) по сравнению с
665 более старшими детьми
(справа) с нейробластомой в
зависимости от стадии
32.
Международная система стадированиянейробластомы: INSS
• Стадия 1: локализованная опухоль, полностью удалённая, с
или без микроскопической остаточной болезни,
репрезентативные ипси и контралатеральные л/у
гистологически без признаков поражения. Прилежащие и
удалённые вместе с опухолью л/у могут быть поражены
• Стадия 2А: локализованная опухоль, неполностью
удалённая, репрезентативные ипси и контралатеральные
неприлежащие к опухоли л/у - микроскопически не поражены
• Стадия 2В: локализованная, полностью или неполностью
удалённая опухоль. Ипсилатеральные неприлежащие л/уз при
гистологическом исследовании поражены. Увеличенные
контралатеральные л/у негативны.
33.
Международная система стадированиянейробластомы: INSS (II)
• Стадия 3: нерезецированная унилатеральная опухоль,
пересекающая среднюю линию с или без поражения л/у или
локализованная унилатеральная опухоль с поражением
контралатеральных л/у или нерезецированная опухоль,
расположенная по средней линии с двусторонним
распространением вследствие инфильтрации или поражения
л/у. Средней линией является позвоночный столб.
• Стадия 4: диссеминация опухоли в костный мозг, кости,
удалённые лимфоузлы, печень, кожу и/или в другие органы.
• Стадия 4S: локализованная первичная опухоль (стадии 1, 2a
или 2b) и диссеминация только в печень, кожу и/или костный
мозг. Только дети 1-го года жизни. Поражение КМ - не
выражено (< 10% опухолевых клеток, mIBG для КМ - негативно)
34.
Группы риска для пациентов стадий 1-3:пациенты, находящиеся под наблюдением
• Новорождённые и дети до года с
нейробластомой стадий 2 и 3 при отсутствии
угрожающей симптоматики и без Nmyc
амплификации (размер опухоли после
операции/биопсии значения не имеет)
• Дети старше года со стадией 2r и без
амплификации Nmyc онкогена
• Новорождённые и дети до года со стадиями 1
и 4S, а также дети старше года со стадией 1 и
без Nmyc амплификации
35.
Группы риска для пациентов стадий 1-3:пациенты группы стандартного риска
• Дети до года с нейробластомой стадий 2 и 3 с
угрожающей симптоматикой без Nmyc
амплификации
• Дети старше года с нейробластомой стадий 2r и 3
без Nmyc амплификации.
• Пациенты из группы наблюдения, у которых во
время наблюдения была обнаружена прогрессия
опухоли и появились симптомы (<1 года),
прогрессия (> 1 года), либо недостаточная
регрессия/дифференцировка в конце периода
наблюдения
36.
Группы риска нейробластомы :пациенты группы высокого риска
• Все пациенты с амплификацией Nmyc
онкогена
• Пациенты с диссеминированной
нейробластомой ( стадия 4)
37.
Позитронная эмиссионная томография в диагностикесолидных опухолей у детей: опыт Шарите
Открытое мультицентровое кооперированное проспективное
исследование нового диагностического алгоритма
(F-Fluordeoxyglukose Positronen-Emissions-Tomographie
[18F-FDG-PET]) у детей со злокачественными опухолями и
лимфомами
Критерии включения: дети и подростки с первичным
заболеванием или рецидивом нейробластомы,
нефробластомы, мягкотканной саркомы, остеосаркомы,
саркомы Юинга и лимфомы, получающие соответствующее
программное лечение (NB 97, SIOP 2001, CWS 02P, COSS 96,
Euro-Ewing 99, HD 02P, NHL-BFM 95)
Цели исследования:
Studienleiter
Dr. med. H. Amthauer
1. Контроль ответа на химиотерапию
2. Раннее распознование рецидива опухоли
до 100 пациентов из детских клиник Berlin Charité, Berlin Buch,
Cottbus, Düsseldorf, Greifswald, Leipzig, Rostock & Schwerin
Время проведения исследования: 2003 – 2006 годы
Studienkoordinator
Dr. med. Thomas Voelker
38.
39.
Лечение нейробластомы1. Интенсивная высокодозная химиотерапия
2. Хирургическое лечение опухоли
3. Аутологичная трансплантация КМ
4. Терапия Интерлейкином-2
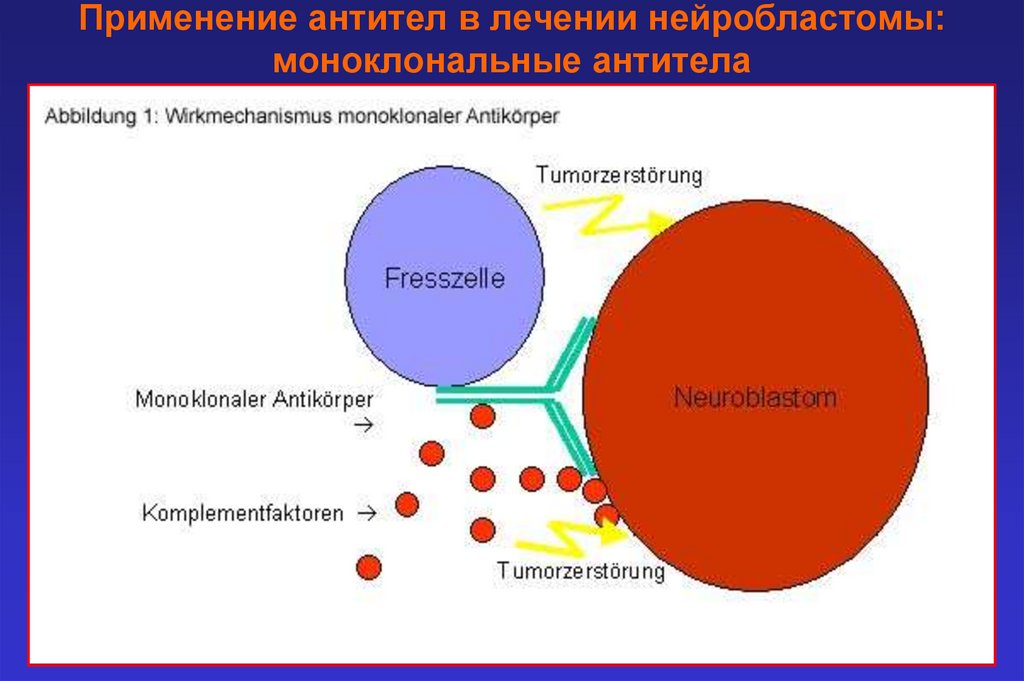
5. Моноклональные антитела к ганглиозиду GD2
6. Терапия Роаккутаном (13-цис ретиноевая кислота) )
40.
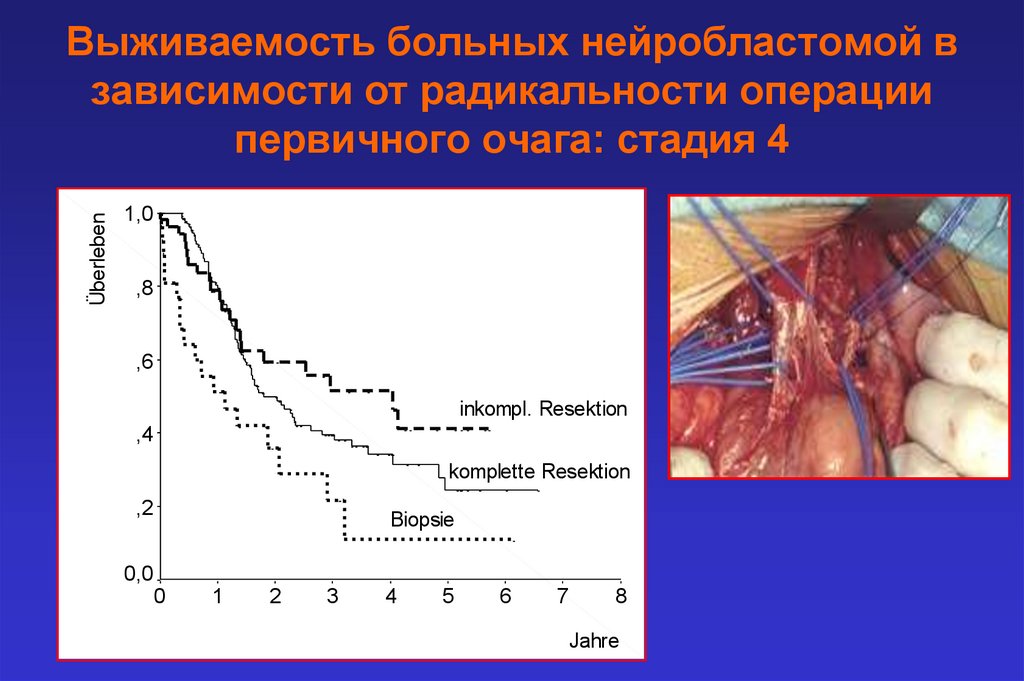
ÜberlebenВыживаемость больных нейробластомой в
зависимости от радикальности операции
первичного очага: стадия 4
1,0
,8
,6
inkompl. Resektion
,4
komplette Resektion
,2
Biopsie
0,0
0
1
2
3
4
5
6
7
8
Jahre
41.
EFSВыживаемость больных нейробластомой в
зависимости от проведения лучевой терапии:
стадия 4
1,0
,8
,6
RT Primärtumor
,4
keine RT
,2
0,0
0
1
2
3
4
5
6
7
Jahre
42.
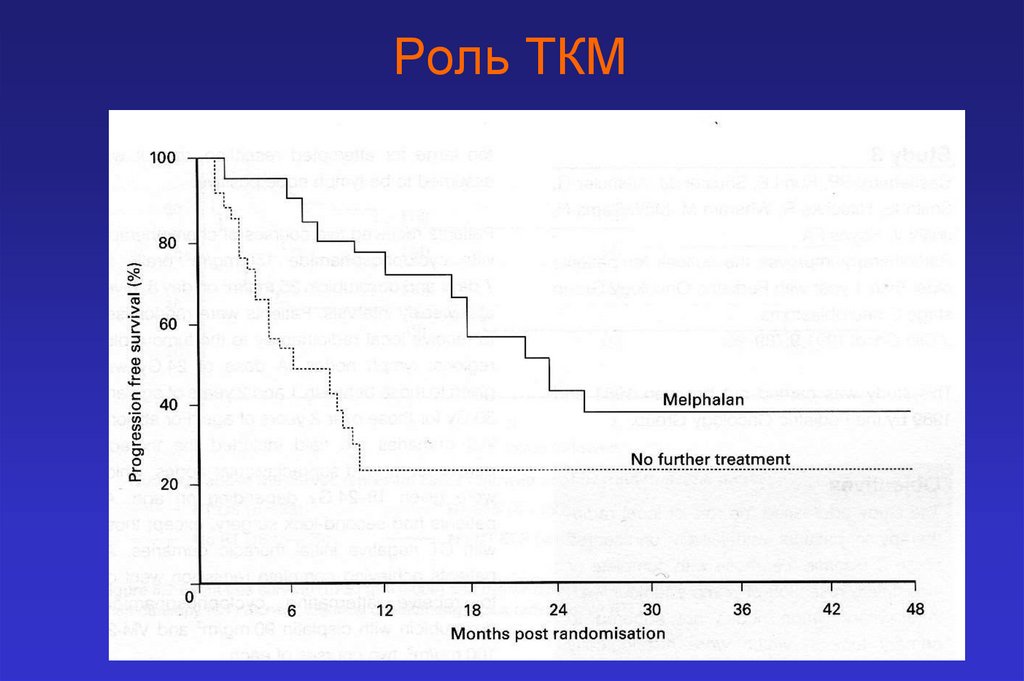
Роль ТКМ43.
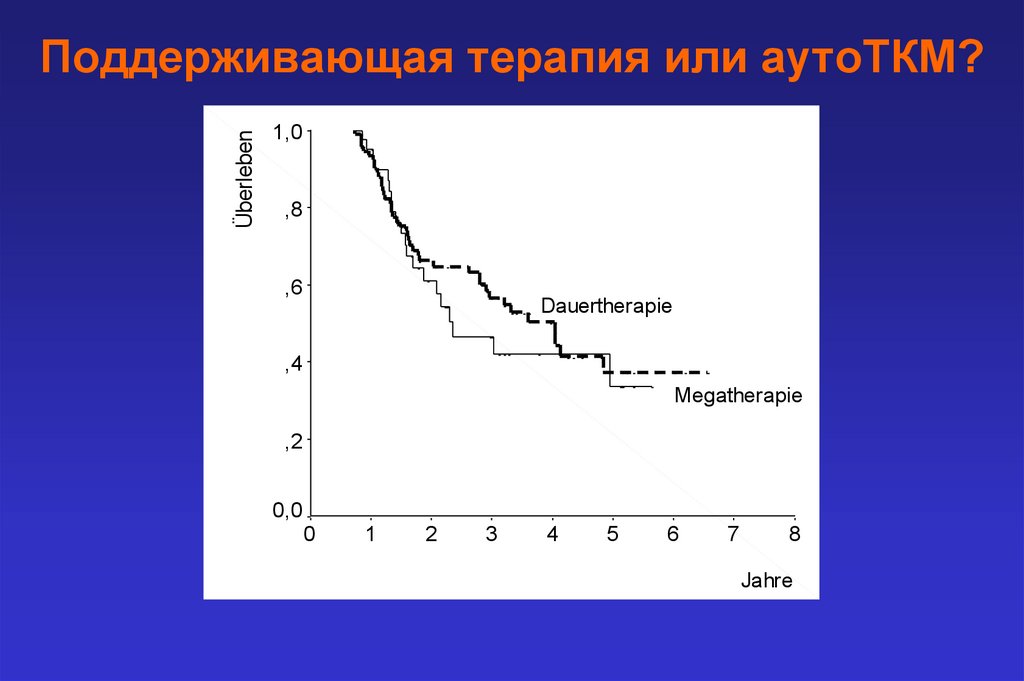
ÜberlebenПоддерживающая терапия или аутоТКМ?
1,0
,8
,6
Dauertherapie
,4
Megatherapie
,2
0,0
0
1
2
3
4
5
6
7
8
Jahre
44.
Применение антител в лечении нейробластомы:моноклональные антитела
45.
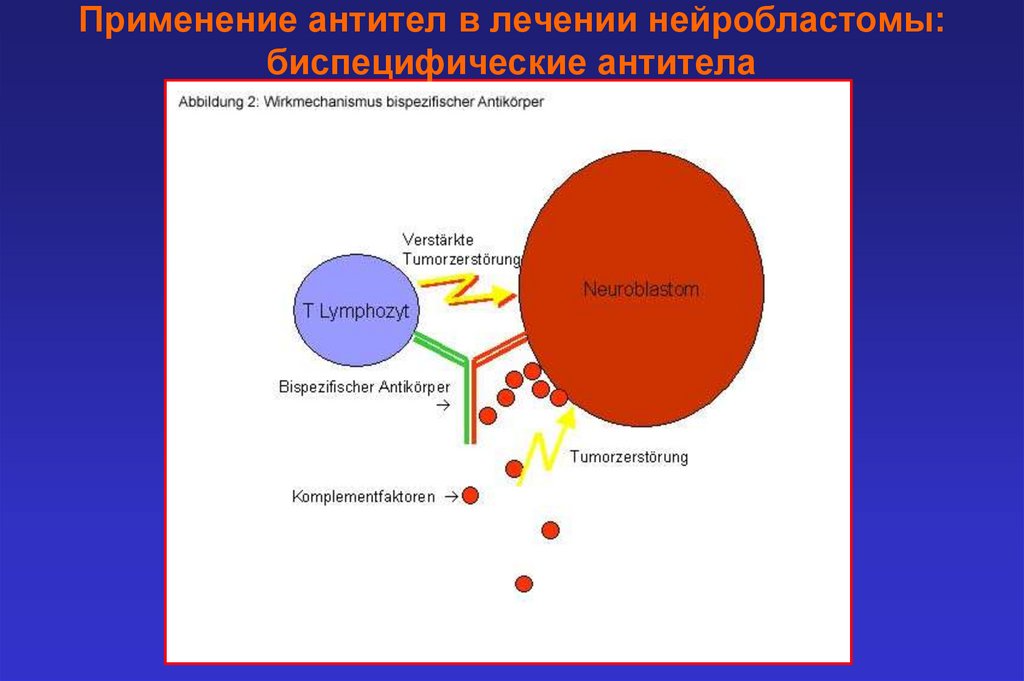
Применение антител в лечении нейробластомы:биспецифические антитела
46.
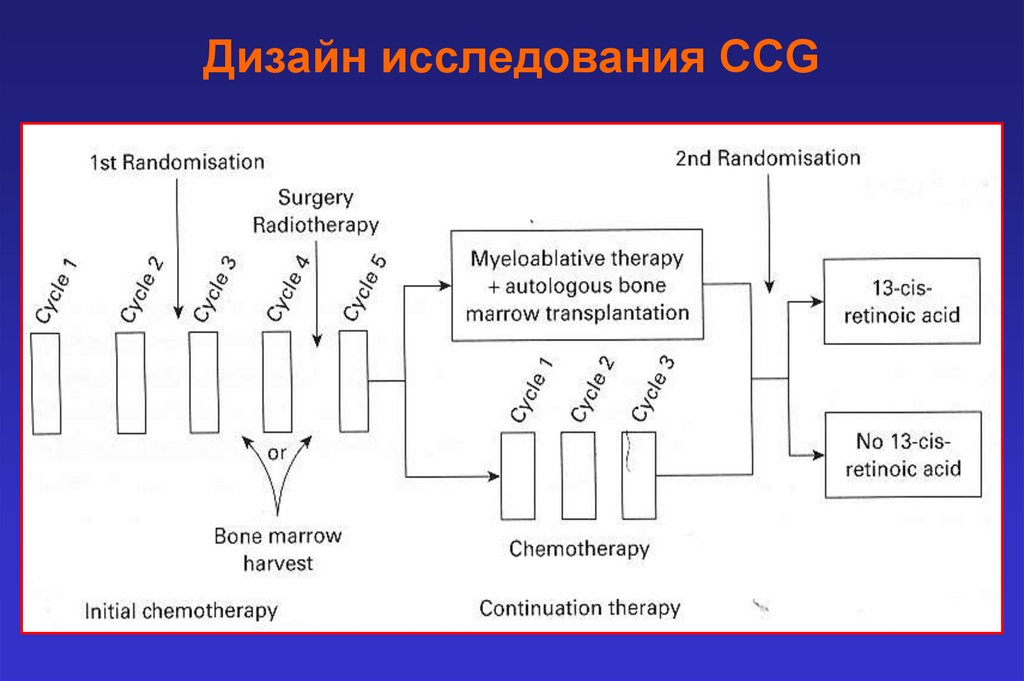
Дизайн исследования CCG47.
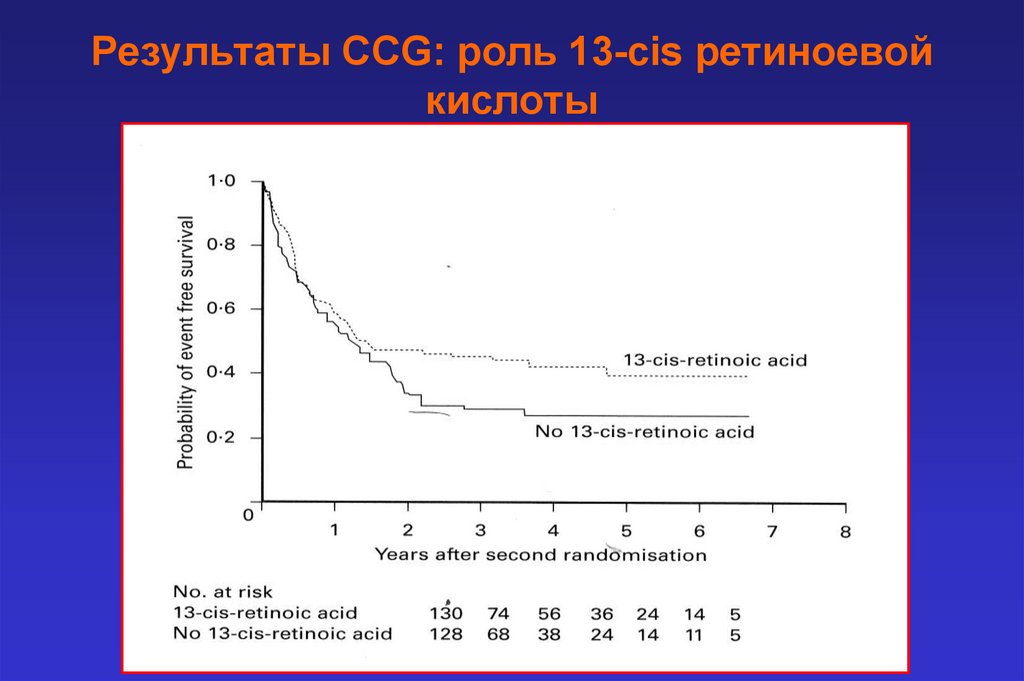
Результаты CCG: роль 13-cis ретиноевойкислоты
48.
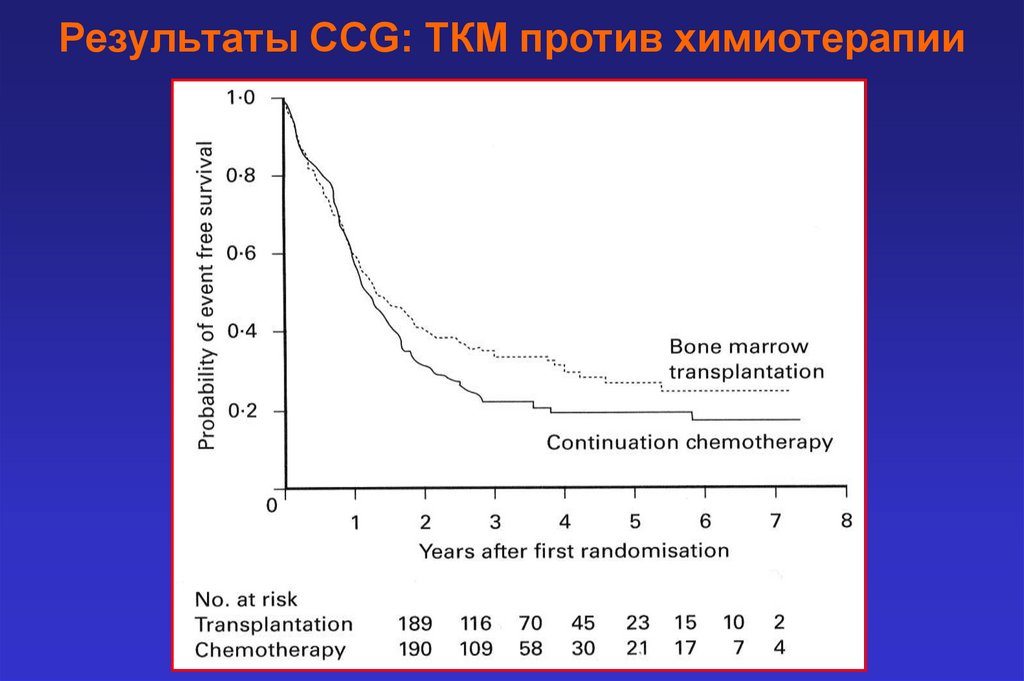
Результаты CCG: ТКМ против химиотерапии49.
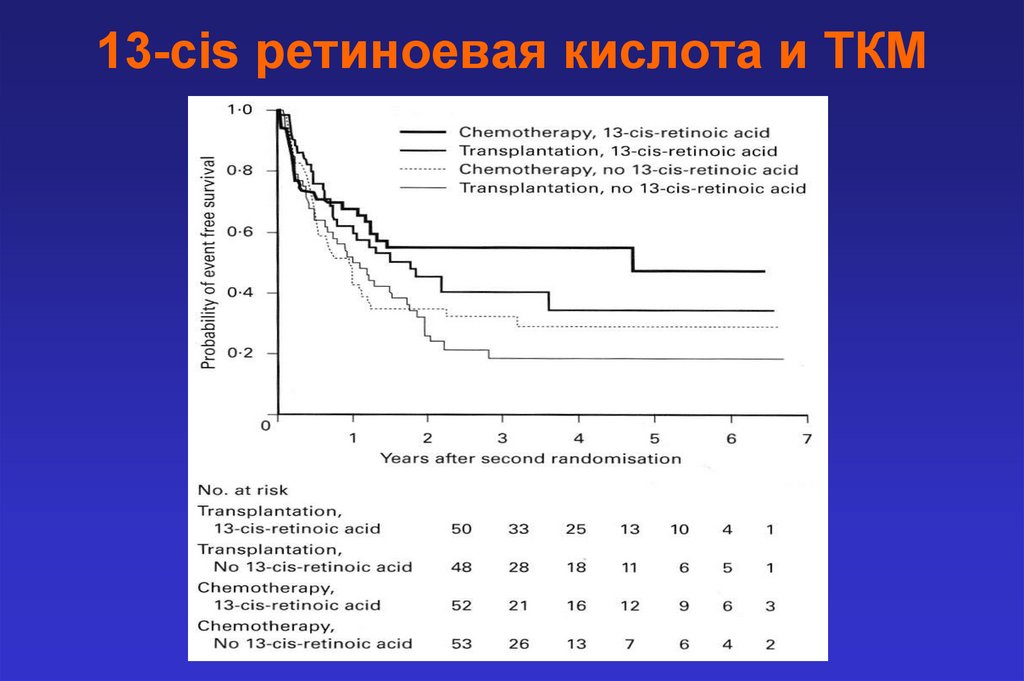
13-cis ретиноевая кислота и ТКМ50.
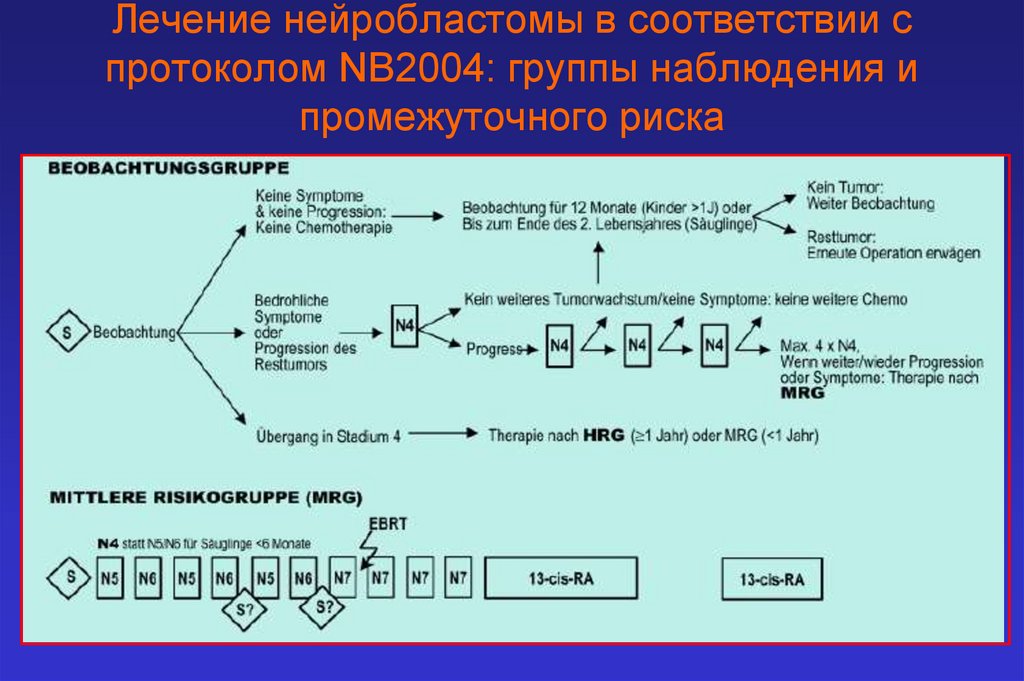
Лечение нейробластомы в соответствии спротоколом NB2004: группы наблюдения и
промежуточного риска
51.
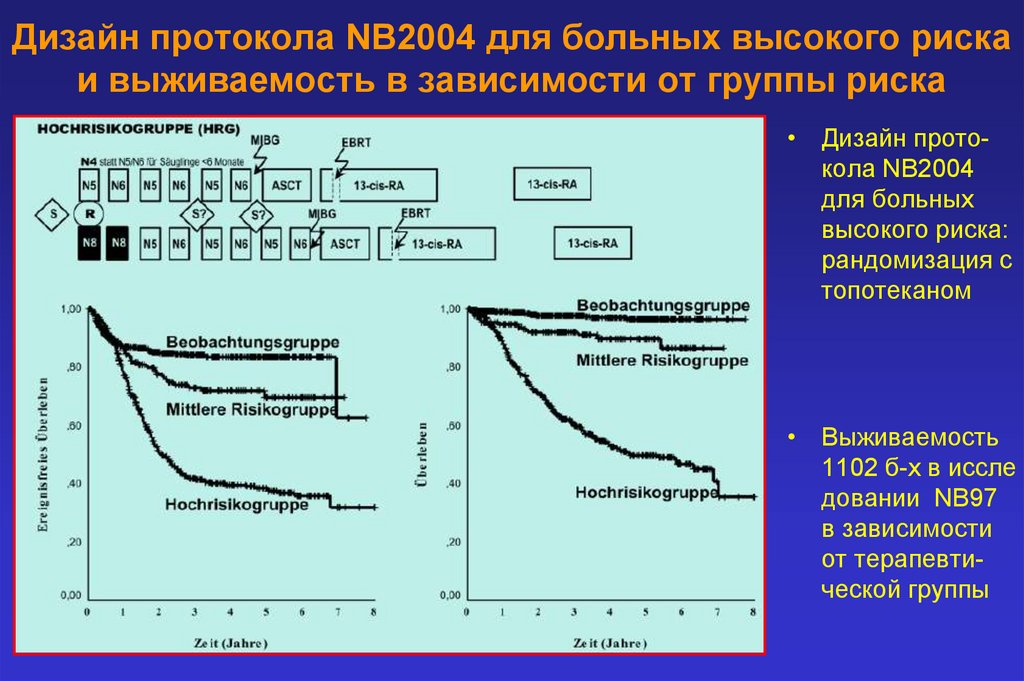
Дизайн протокола NB2004 для больных высокого рискаи выживаемость в зависимости от группы риска
• Дизайн протокола NB2004
для больных
высокого риска:
рандомизация с
топотеканом
• Выживаемость
1102 б-х в иссле
довании NB97
в зависимости
от терапевтической группы
52.
Организация лечебной помощи больнымнейробластомой в России, а именно:
– Жёсткое соблюдение минимального диагностического
алгоритма
– Стандарты оперативных вмешательств, высокодозной
химиотерапии, лучевой терапии
– Точное определение группы риска
– Определение наиболее оптимального лечения в
зависимости от группы риска в условиях России
Возможна только при условии организации открытого
проспективного контролируемого мультицентрового
исследования, некоторые научные идеи и
концепции для создания такового и были
представлены в данном докладе




















 Медицина
Медицина








