Похожие презентации:
Заболевания носа и носовых синусов
1. Заболевания носа и носовых синусов
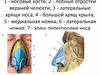
2. Клиническая анатомия
Наружный нос: корень, спинка,кончик, скаты, крылья
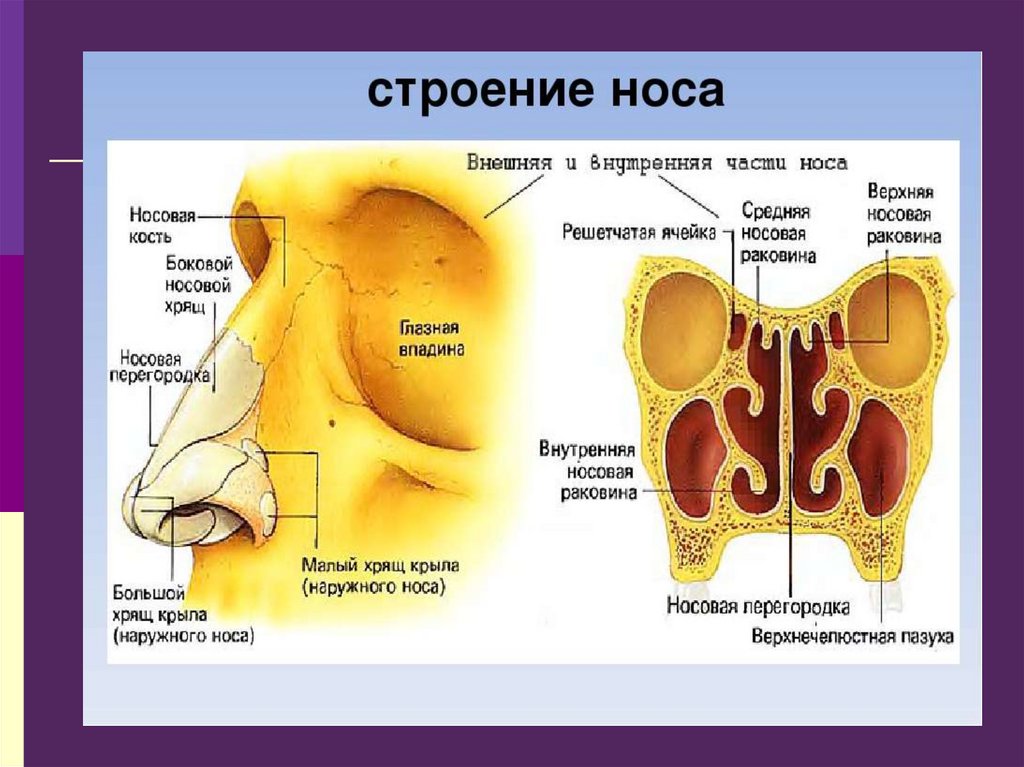
Полость носа: преддверие и
собственно полость носа, перегородка,
верхний, средний и нижний носовые
ходы
Функции носа и пазух: дыхательная,
обонятельная, защитная, резонаторная,
рефлекторная
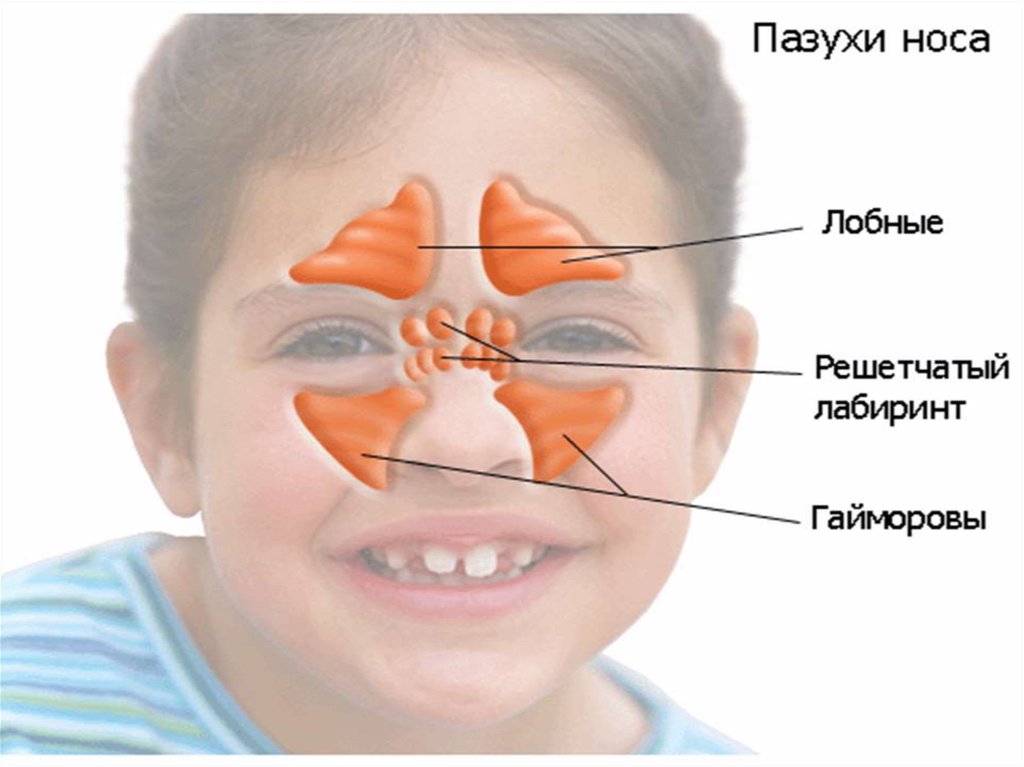
3. Околоносовые синусы
Верхнечелюстные (гайморовы) пазухирасположены в проекции собачьих ямок
Лобные пазухи расположены в проекции
надбровных дуг
Решетчатые пазухи расположены в
проекции корня носа
Основная пазуха расположена в толще
тела основной (клиновидной) кости
4.
5.
6.
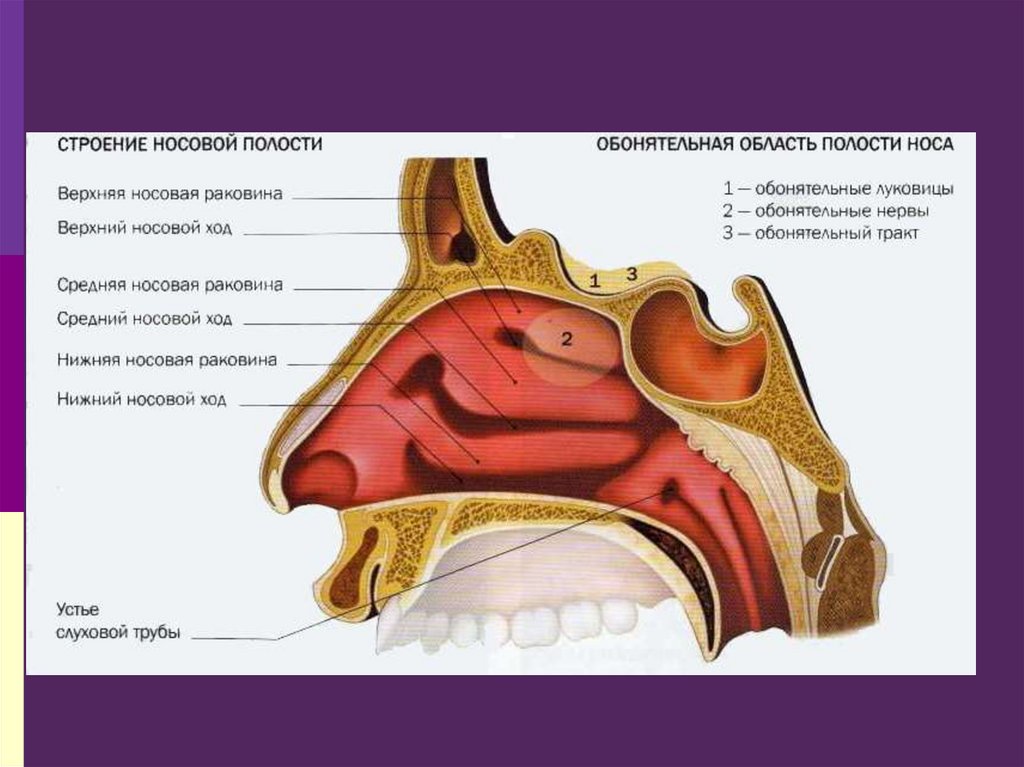
7. Фурункул носа
Острое очаговоегнойно-некротическое
воспаление кожного
волосяного фолликула
и окружающей ткани,
вызываемое главным
образом
стафилококками;
Наиболее частая
локализация в
преддверии носа,
вблизи перегородки,
крыла или дна полости
носа, так же может быть
кончик и мягкие ткани
ската носа.
8. Этиология
Входными воротами является нарушениецелостности кожного покрова
преддверия носа;
Травмы и расчесы кожи;
Ослабленная иммунная система (ВИЧ);
Нарушения углеводного обмена (СД);
Staphylococcus aureus (40%).
9. Клинические признаки
Стадия инфильтрации: ограниченная гиперемия кожи носас нечеткими границами и небольшая отечность мягких
тканей с образованием конусовидного инфильтрата, резко
болезненного при пальпации (1-2 сутки);
Стадия абсцедирования: инфильтрация кожи с
конусовидным выпячиванием и гнойно-некротическим
стержнем на фоне симптомов воспаления (3-4 сутки).
10. Диагностика
Жалобы пациента (постоянная резкая боль,повышение температуры тела, общая
слабость);
Анамнез (микротравмы, расчесы,
сопутствующие хронические заболевания);
Внешние проявления, соответствуют
стадийности процесса;
Данные лабораторных исследований (ОАКлейкоцитоз с нейтрофильным сдвигом влево,
повышение СОЭ; б\х анализ крови - уровень
глюкозы – для исключения или подтверждения
патологии углеводного обмена.
11. Осложнения фурункула носа
Флебит вен лица;Флегмона периорбитальной клетчатки;
Менингит;
Тромбоз кавернозного синуса;
Абсцесс головного мозга;
Менингоэнцефалит.
12. Лечение
Консервативная терапия при легкой формев стадии
инфильтрации: спиртовые или мазевые повязки с левомеколем,
антибактериальная терапия:
Амоксициллин внутрь 500мг 3\сут 7-10 дней;
Амоксициллин/клавулановая кислота внутрь по 1000мг х 2р\в сут 710дней;
Цефиксин 400мг\р\в сут 6 дней;
Антигистаминные ЛС – Лоратадин внутрь 10мг 1р\сут 5-7 дней
Анальгетики, жаропонижающие средства, витаминотерапия
Физиотерапия-УВЧ
При тяжелой форме и в стадии абсцедирования – срочная
госпитализация (вскрытие и дренирование)
13. Профилактика
Предупреждение микротравм иинфицирования кожи носа;
Соблюдение правил личной гигиены;
Своевременная диагностика и лечение
сопутствующих заболеваний, прежде
всего патологии углеводного обмена;
Полноценное и регулярное питание;
Занятия спортом.
14. Травмы наружного носа
Различают травмы мягких тканей ипереломы с повреждением костей и
хрящей.
Травмы мягких тканей – ушибы,
кровоподтеки (лечение – холодный
компресс); ссадины, царапины, резаные
раны обрабатываются по общим
правилам хирургии с наложением
пращевидной повязки, холода
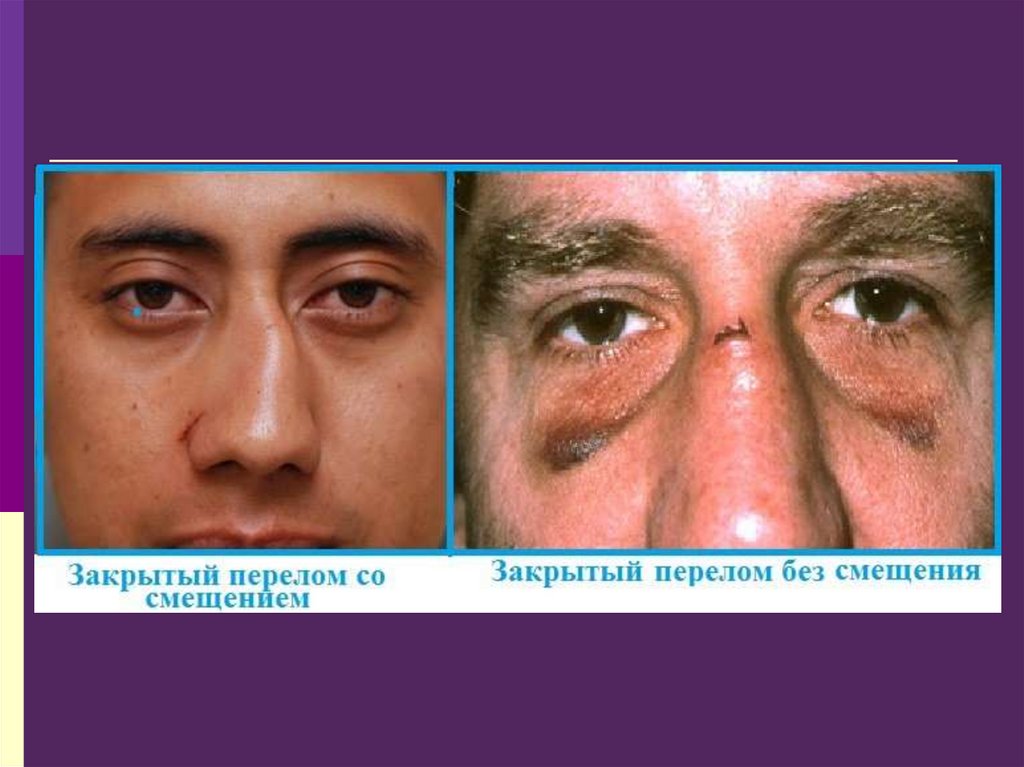
15. Переломы костей носа
Классификация- переломы со смещением отломков
- переломы без смещения отломков
- закрытые переломы костей носа
- открытые переломы костей носа
(считаются открытой ЧМТ)
16.
17. Клиника
- локальная боль- боль при осевой нагрузке
- крепитация
- патологическая подвижность
- деформация наружного носа
- нарушение функции – отсутствие
носового дыхания
- кровотечение из носа
- кровоизлияния в области корня носа
- деформация носовой перегородки
при риноскопии
18. Закрытые переломы костей носа
Необходимо:оценить общее состояние пациента, исключить
сотрясение головного мозга.
осмотр глазниц: симптом очков – признак
перелома основания черепа
определить наличие деформации носа (в
зависимости от удара смещение бывает в
сторону или в полость носа), крепитации
отломков костей, степень затруднения
носового дыхания, наличие носового
кровотечения.
19.
Неотложная помощь: остановкакровотечения, введение
обезболивающих средств, доставка в
стационар.
Для уточнения диагноза производится
передняя риноскопия, рентгенограмма
костей носа.
Репозиция (вправление) отломков
костей оптимально в первые 3х дней
после травмы. После репозиции
производят тугую тампонаду полости
носа и накладывают пращевидную
повязку.
20. Открытые переломы костей носа
Мероприятия: остановка кровотечения,первичная хирургическая обработка
раны, введение противостолбнячной
сыворотки, далее - как и при закрытых
травмах
21. Диагностика
Диагноз выставляется на основаниижалоб пациента
анамнеза заболевания
данных объективного обследования
риноскопии
рентгенографии костей носа
22. Формулировка диагноза
Закрытый (открытый)перелом костей носа со
смещением (без
смещения) отломков
23.
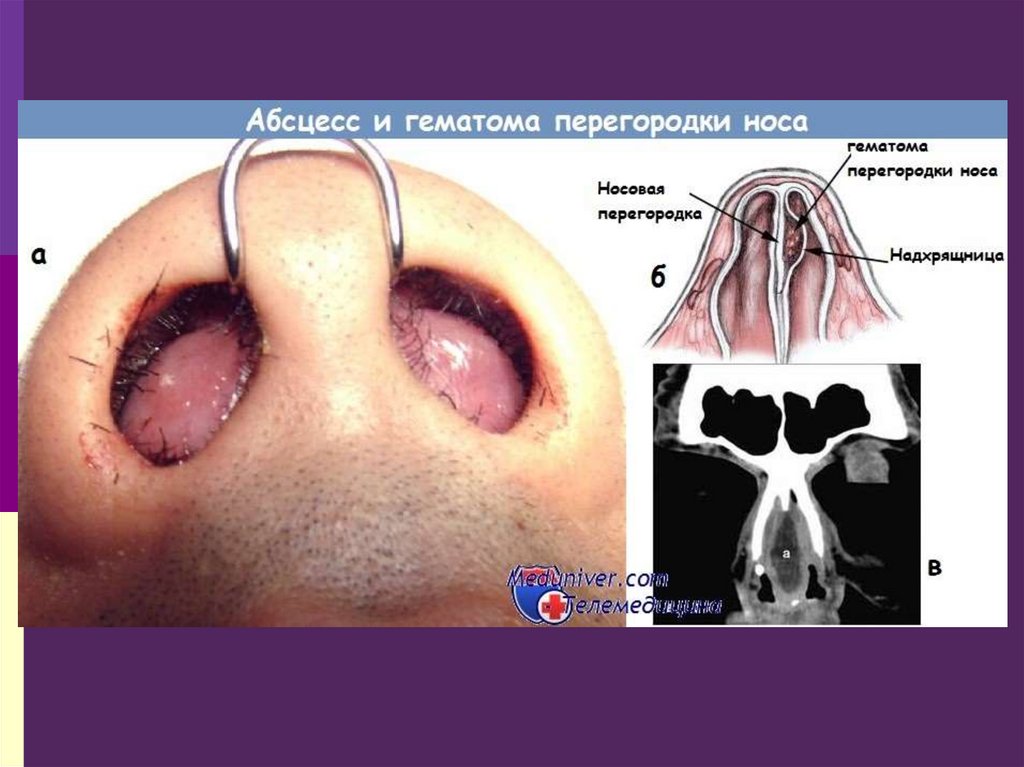
24. Гематома носовой перегородки
это скопление крови между слизистойоболочкой носа и костно-хрящевой
частью носовой перегородки
Причины
- травмы наружного носа
- переломы костей носа
25.
26. Клиника
- заложенность носа с одной или с обеихсторон
- неэффективность сосудосуживающих капель
- флюктуирующее образование в проекции
перегородки носа при риноскопии
27. Неотложная помощь
- обезболивание- транспортировка в приёмное
отделение
Лечение
- вскрытие гематомы и передняя
тампонада носа на три дня
- антибактериальная терапия
28. Инородные тела полости носа
Чаще всего инородные тела полости носавстречаются у детей
Различают следующие группы инородных тел:
введенные в полость носа собственной рукой,
чаще у детей: пуговицы, шарики, свернутые
куски бумаги, семечки, монеты;
введенные в полость носа чужой рукой (во
время игры, при врачебных манипуляциях:
куски ваты, тампоны, обломки хирургических
инструментов);
случайно попавшие в носовую полость (через
ноздри, через хоаны при рвоте, а так же
острицы, аскариды, пиявки);
попавшие в полость носа при травме.
29. Клинические признаки
чихание, слезотечение, ринорея;одностороннее затруднение носового
дыхания;
носовое кровотечение;
односторонний гнойный зловонный
насморк, лечение которого не дает
эффекта;
снижение или отсутствие обоняния.
30. Осложнения
аспирация инородного тела;острый гнойный ринит с характерным
неприятным запахом из одной ноздри, который
обусловлен развитием анаэробной флоры;
острый или хронический средний отит,
синусит;
носовые камни, или риполиты, которые
образуются в результате отложения солей
вокруг длительно находящегося в полости носа
инородного тела.
31. Диагностика
Диагностика проводится на основаниисбора подробного анамнеза,
риноскопии, ощупывание инородного
тела металлическим зондом,
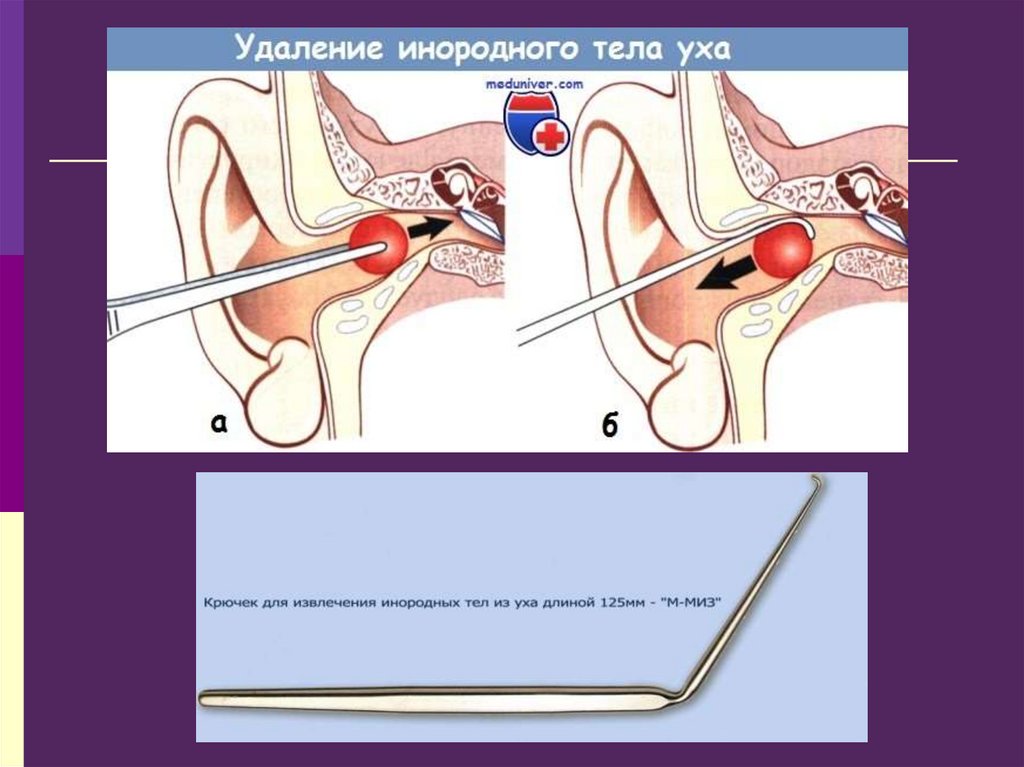
рентгенографии.
32. Формулировка диагноза
Диагноз выставляется на основаниижалоб, анамнеза заболевания, данных
объективного обследования,
риноскопии
Формулировка диагноза
Инородное тело правой (левой)
половины носа (бусинка, пуговица, и
т.д.)
33.
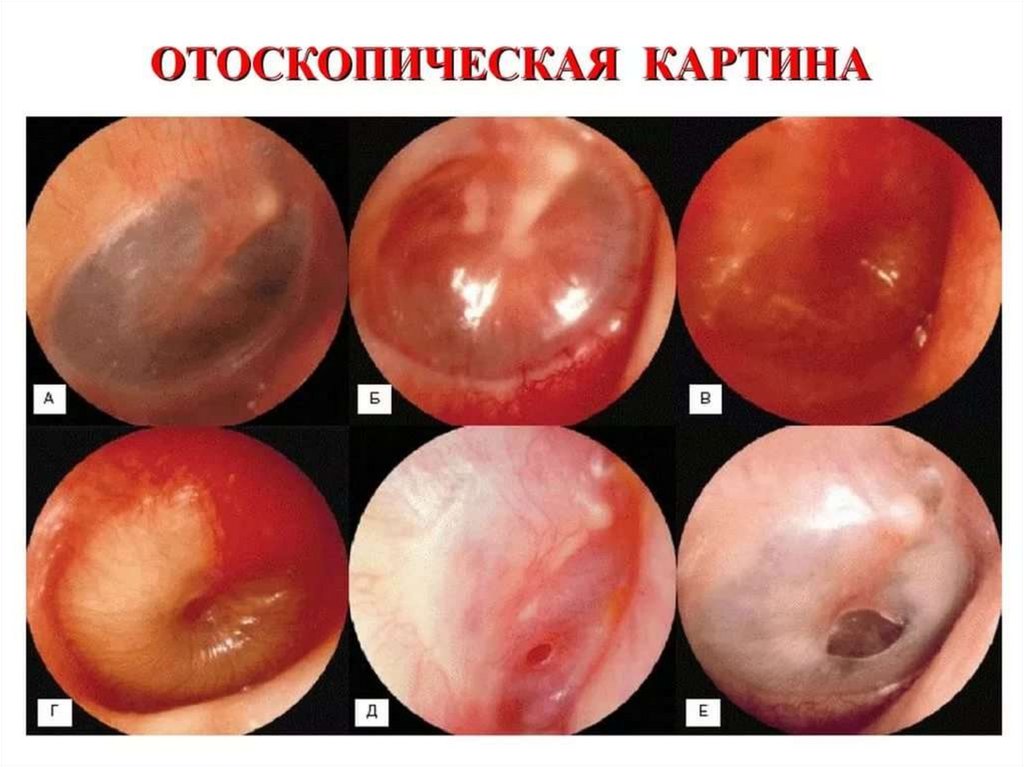
34. Неотложная помощь
уточнить детали анамнеза;осмотреть преддверие носа и
установить, в какой половине носа
находится предмет;
при нахождении предмета в полости
носа предложить пациенту
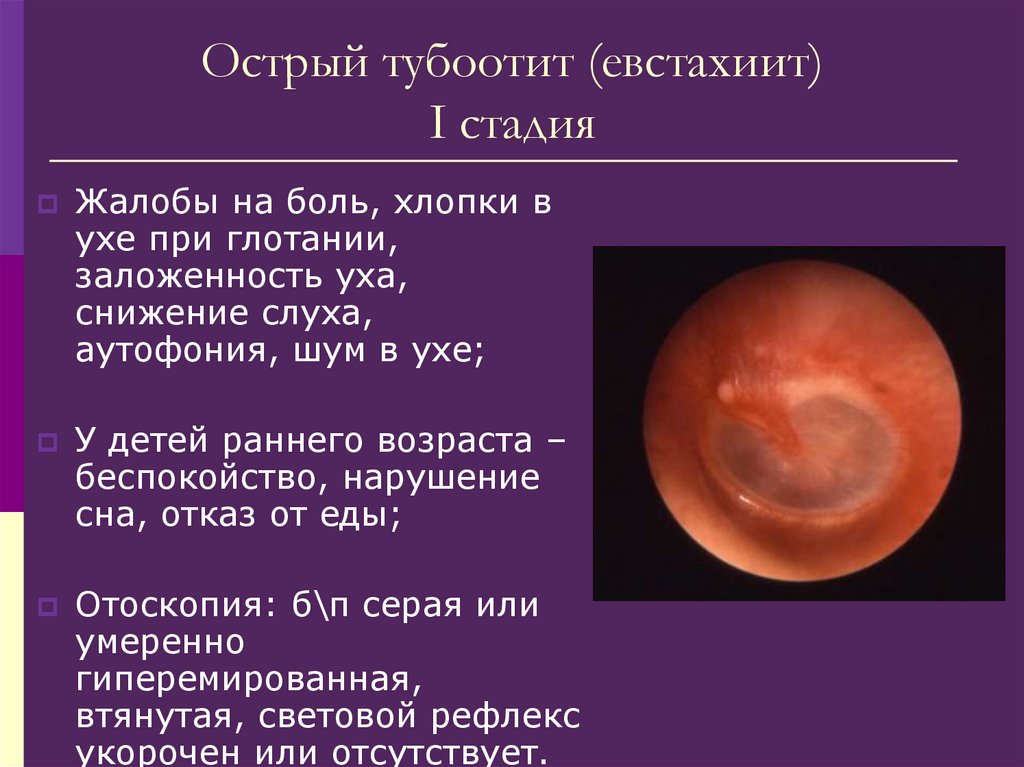
отсморкаться, предварительно сделав
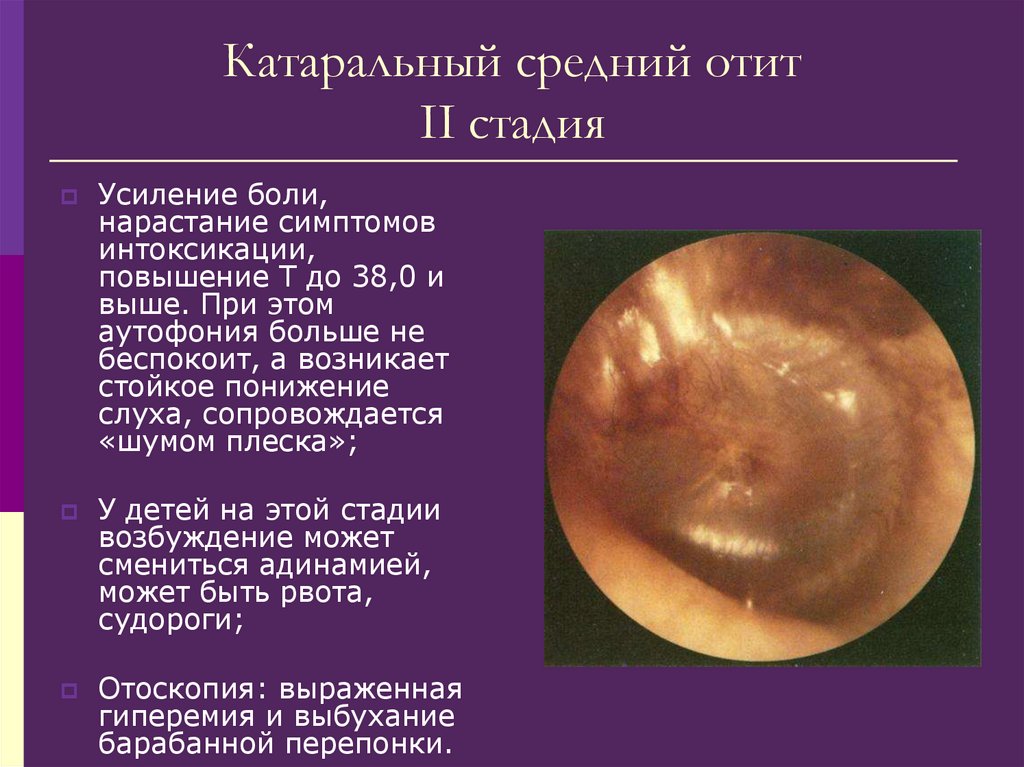
вдох через рот, затем закрыв свободную
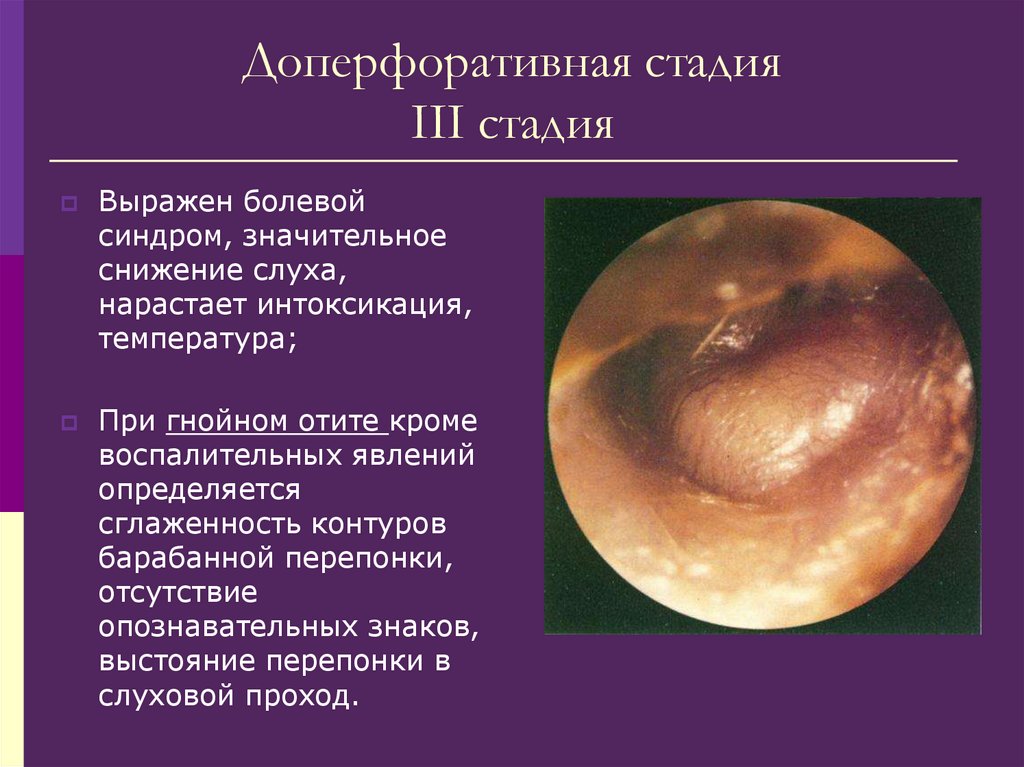
ноздрю;
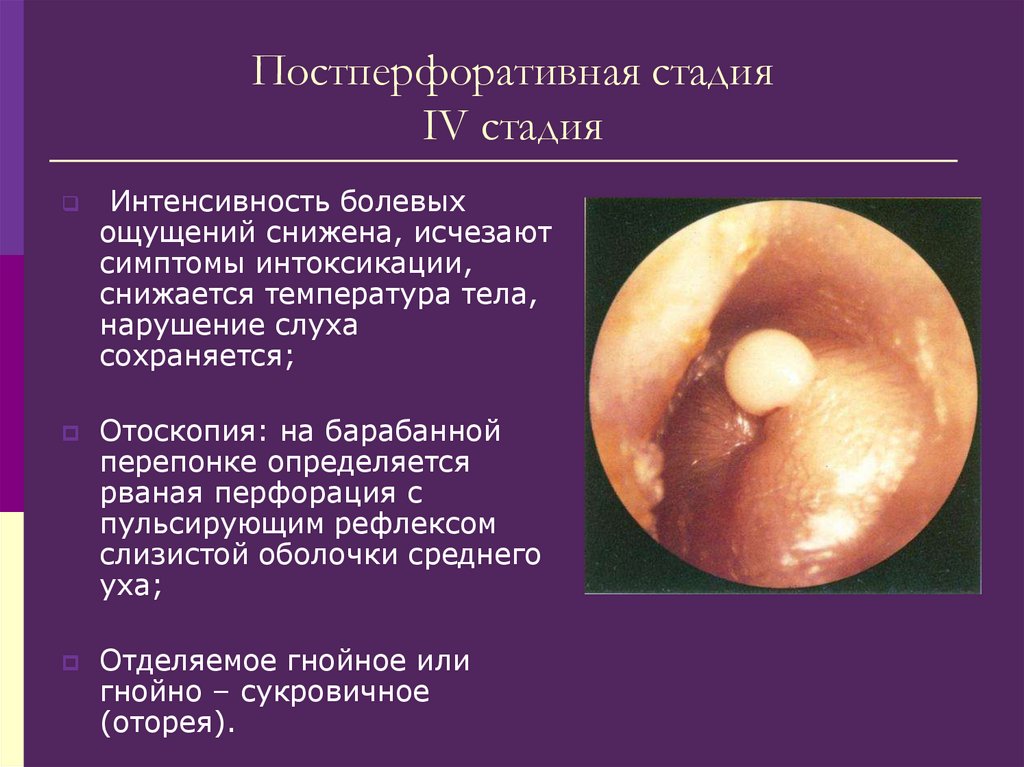
При отсутствии эффекта необходимо
обеспечить срочную консультацию
специалиста.
35. Неотложная помощь
Недопустимо удаление инородного тела изполости носа с помощью пинцета во избежание
проталкивания его через хоаны в носоглотку
(аспирации).
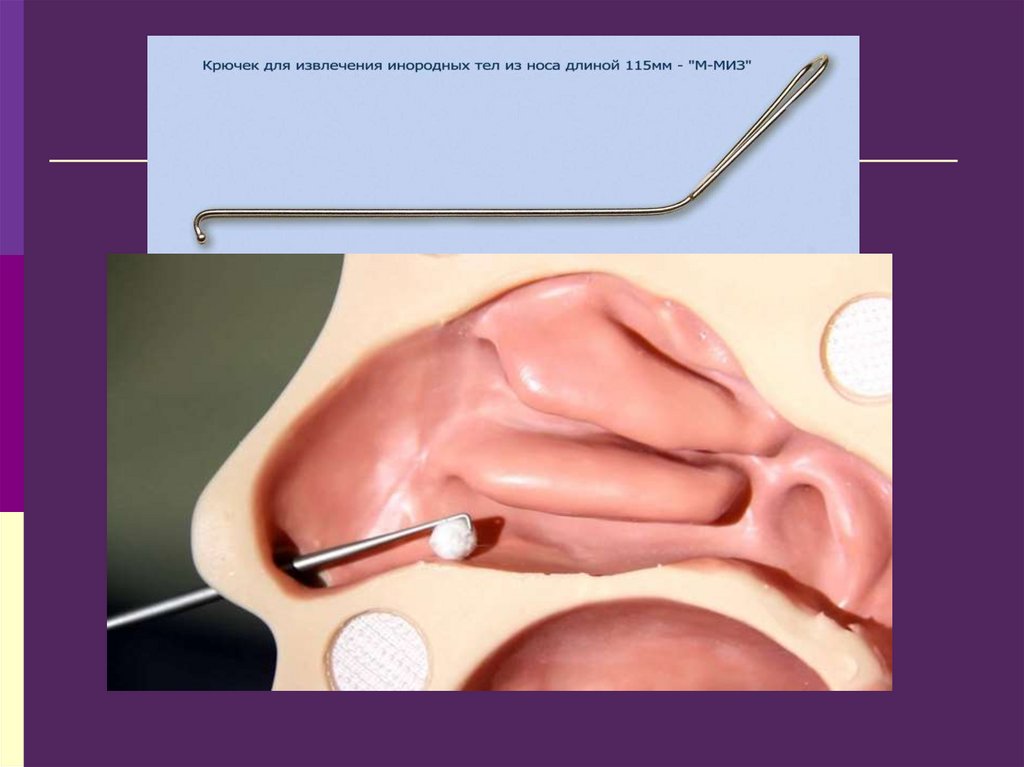
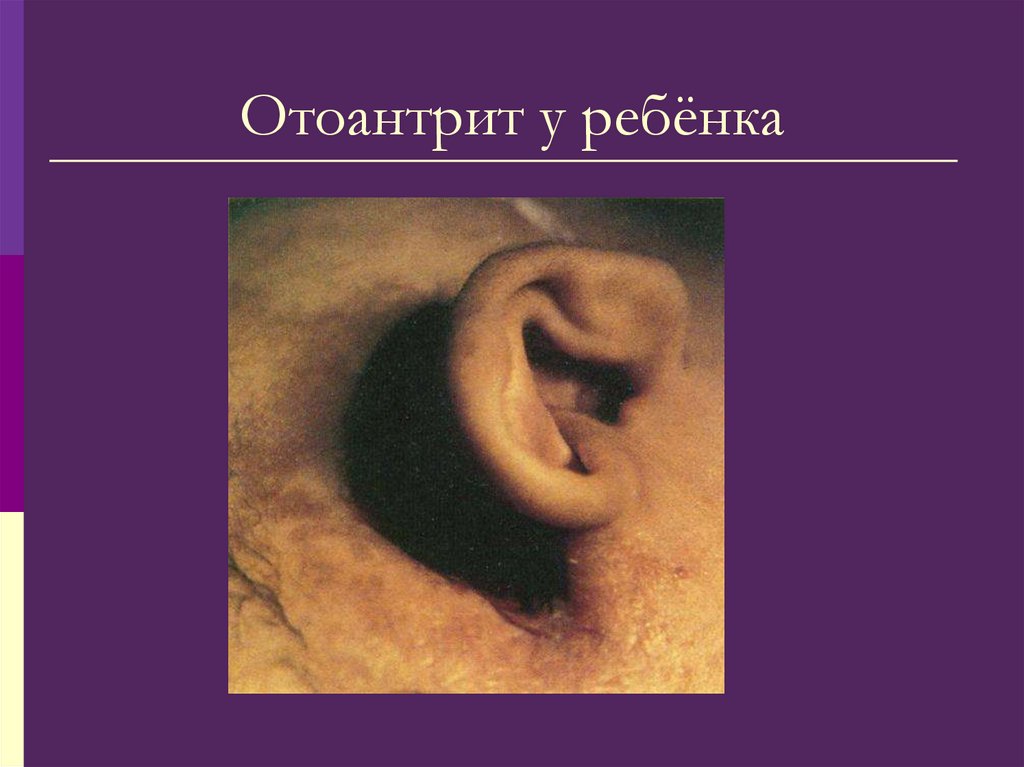
Удаление инородного тела из полости носа
производится врачом после предварительной
анемизации и анестезии, с помощью
специальных крючков.
Округлые инородные тела следует извлекать
тупым крючком.
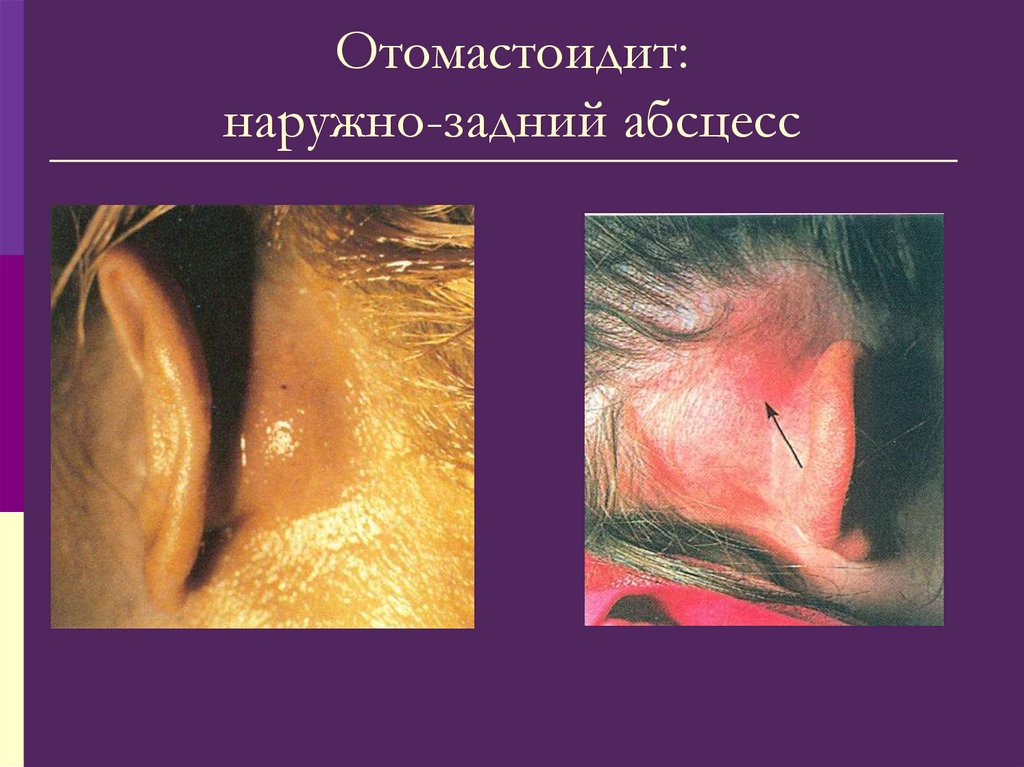
При удалении живого инородного тела
предварительно его обездвиживают 10%
раствором поваренной соли.
36. Носовые кровотечения Местные причины:
Травмы, инородные телаВоспалительные заболевания
полости носа (острый ринит)
Сухой атрофический ринит
Хирургические вмешательства,
послеоперационные кровотечения
Новообразования полости носа
37. Общие причины:
Заболевания кровиЗаболевания сердечно-сосудистой
системы (артериальная гипертензия,
сердечная недостаточность,
атеросклероз и др.)
Заболевания печени, почек, селезенки
Беременность
Гиповитаминозы
Физические нагрузки, перегрев
организма
38. Сплетение Киссельбаха
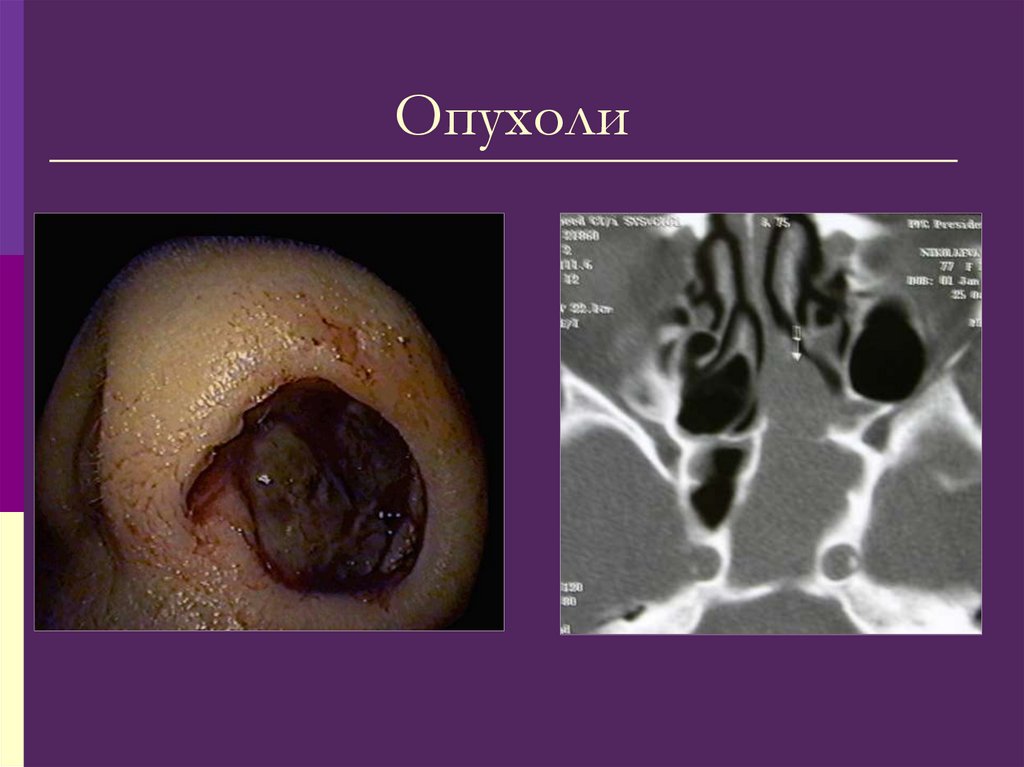
39. Опухоли
40. НАСЛЕДСТВЕННАЯ ГЕМОРРАГИЧЕСКАЯ ТЕЛЕАНГИЭКТАЗИЯ (болезнь Рандю-Ослера)
41. Клиника
Кровотечение из носовых ходов разнойстепени интенсивности
Диагностика
Диагноз выставляется на основании
Жалоб, анамнеза заболевания
данных объективного обследования
риноскопии, рентгенографии костей носа,
ОАК с подсчётом количества тромбоцитов,
коагулограммы
42. Формулировка диагноза
Носовое кровотечение+ Формулировка основного
заболевания, которое
привело к кровотечению
43.
При носовых кровотечениях могут бытьпредвестники, это головная боль, шум
в ушах, головокружение, зуд в носу.
Кровотечения по интенсивности бывают
незначительные, умеренные
(кровопотеря до 200мл), сильные
(более 200мл).
44. ОСТАНОВКА НОСОВОГО КРОВОТЕЧЕНИЯ «от простого к сложному»
Успокоить пациента, нормализация АД;Придать пациенту возвышенное
положение с наклоном головы вперед;
Дать в руки почкообразный лоток для
контроля кровопотери;
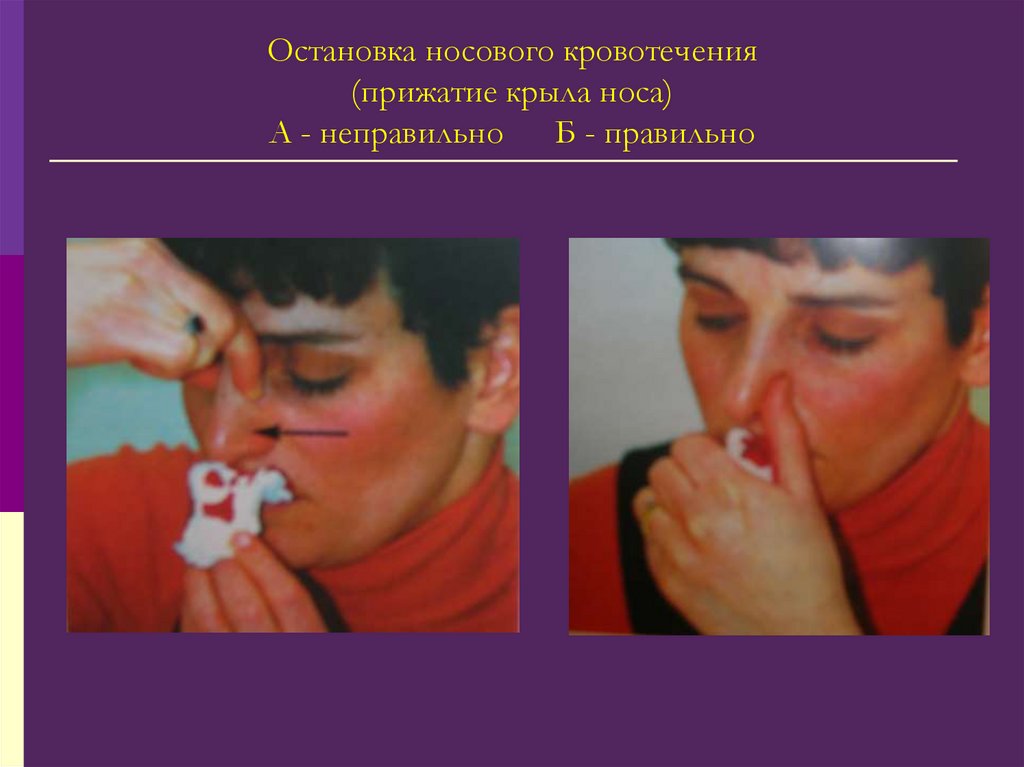
Прижать крылья носа к перегородке;
Положить холодный компресс на спинку
носа, пузырь со льдом на затылок;
45. ОСТАНОВКА НОСОВОГО КРОВОТЕЧЕНИЯ «от простого к сложному»
Ввести в преддверие носа ватный тампон,смоченный раствором перекиси водорода или
сосудосуживающим препаратом и прижать
крылья носа к перегородке.
Провести гемостатическую терапию:
Этамзилат натрия 12,5% р-р от 2 до 8мл в/в
или в/м (Дицинон)
Викасол 1% р-р от 2 до 8мл в/в или в/м
Аминокапроновая кислота 5% раствор в/в
Транексам по 1гр 3 р/д 7 дней
46. Остановка носового кровотечения (прижатие крыла носа) А - неправильно Б - правильно
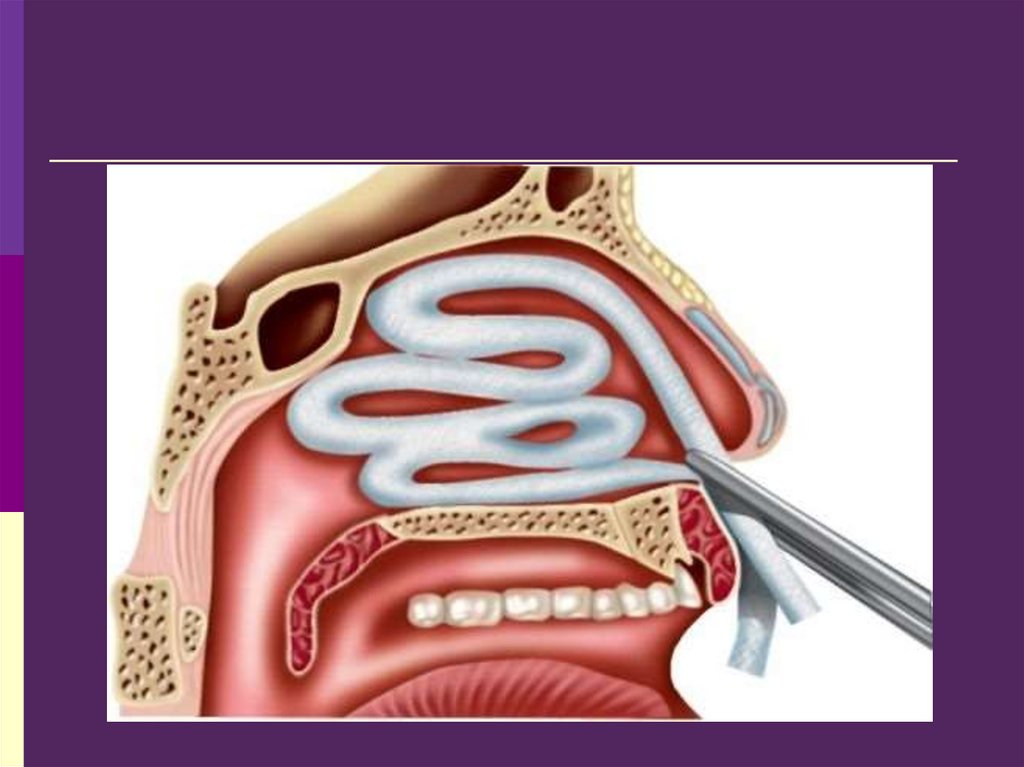
47. Передняя тампонада
При отсутствии эффекта необходимо провестипереднюю тампонаду полости носа. Для этого
необходимо приготовить:
Стерильная марлевая турунда длиной 60-70см;
Гемостатические средства (аминокапроновая
кислота, дицинон, синтомициновую эмульсию
или стерильное вазелиновое масло);
Носовое зеркало, коленчатый пинцет;
Пращевидную повязку.
48. Методика выполнения передней тампонады
пропитать турунду гемостатическим средствоми слегка отжать между браншами пинцета;
захватить пинцетом турунду, отступя от края
на 4— 5 см, и ввести петлю по дну носа до
хоан;
прижать уложенную петлю к дну носа;
подобным образом ввести следующую петлю;
добиться тугого заполнения полости носа.
Переднюю тампонаду удаляют через 2-3 сут.
Если кровотечение не останавливается после
проведения передней тампонады, то
необходимо провести заднюю тампонаду носа.
49.
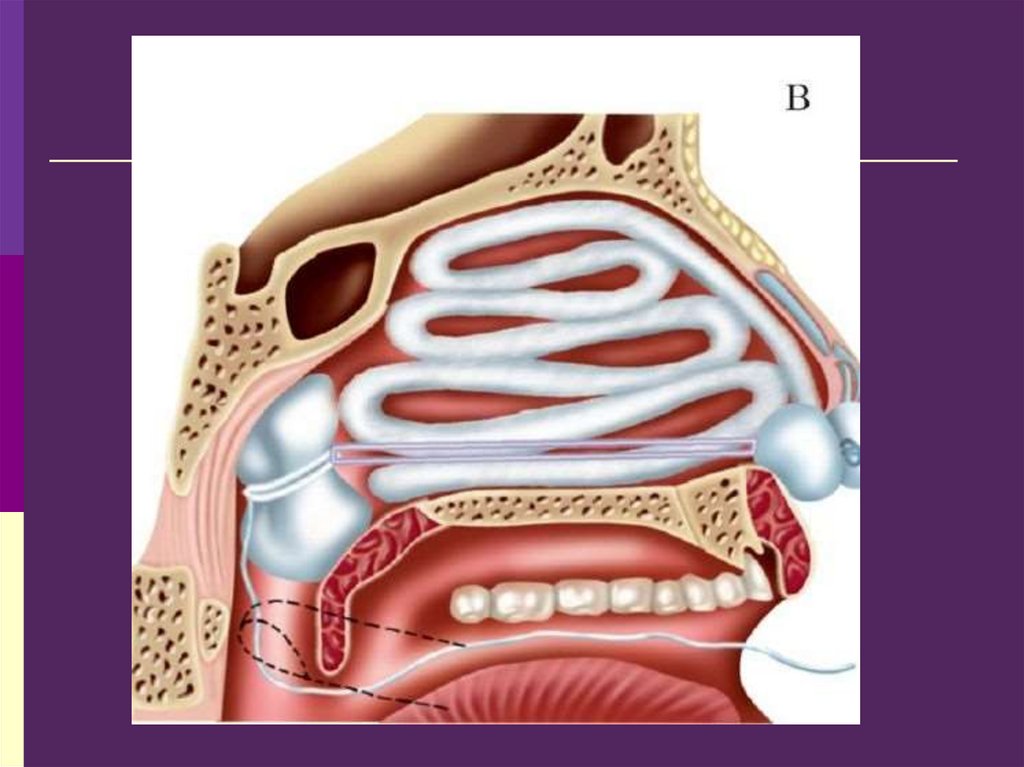
50. Задняя тампонада
Для задней тампонады носа необходимоприготовить:
Стерильный марлевый тампон размером
3х2,5х2см, перевязанный крест накрест
длинными шелковыми нитками с 4-мя концами.
Тонкий резиновый катетер;
Пинцет, корнцанг;
Гемостатические средства
Плюс все, что необходимо для передней
тампонады.
51.
52.
53. Уход за пациентом с носовым кровотечением
Строгое соблюдение постельного режима;Положение в постели возвышенное;
Пища прохладная, жидкая, богатая
витаминами, обильное питье;
Своевременная смена нательного и
постельного белья;
Систематический контроль АД, пульса;
Смена пращевидной повязки по мере
необходимости.
54. Острый ринит
Это острое неспецифическоевоспаление слизистой оболочки
полости носа.
Причины: переохлаждение, снижение
иммунитета
Клиника: 1 стадия – сухая
(раздражения)
2 стадия – серозных выделений
3 стадия - разрешения
55.
Классификация:- острый катаральный ринит;
- острый катаральный ринофарингит;
- острый травматический ринит.
Классификация:
- Хронический катаральный ринит;
- Хронический гипертрофический
ринит;
- Хронический атрофический ринит.
56.
57. 1 стадия сухая (раздражения)
Пациент ощущает сухость вносу, периодическое чихание
При риноскопии:
- слизистая розовая чистая
- отделяемого нет
носовое
дыхание
затруднено
58. 2 стадия серозных выделений
- Пациент жалуется назаложенность носа и обильные
выделения водянистого характера
- При риноскопии определяется
гиперемия и отёчность слизистой,
раковины увеличены в размерах,
закрывают носовые ходы
- Отделяемое слизистое
обильное
- Длится стадия 3 – 8 дней
59. 3 стадия разрешения
Отделяемое становится густым иуменьшается его количество
Носовые ходы более свободны,
уменьшается гиперемия и
отёчность слизистой оболочки
В норме острый ринит длится от 4
дней до 3 – 4 недель
60. Осложнения острого ринита
Переход в хроническую формуСинуситы
Отиты
Фарингиты
Ангины
Ларингиты
61. Лечение острого ринита
Сосудосуживающие капли: адрианол,ксилен, отривин, галазолин, нафтизин, африн
Дезинфицирующие капли: санорин,
софрадекс, ципромед, називин, назол,
полидекса, изофра
Секретомоторики: ринофлуимуцил
Таблетки: риниколд, ринза, колдакт
Детям: колларгол, протаргол, деринат,
виброцил, назол «беби», снуп, отривин «беби»
с аспиратором, ринорин
Промывание: долфин, аквалор, аквамарис
62. Закапывание капель
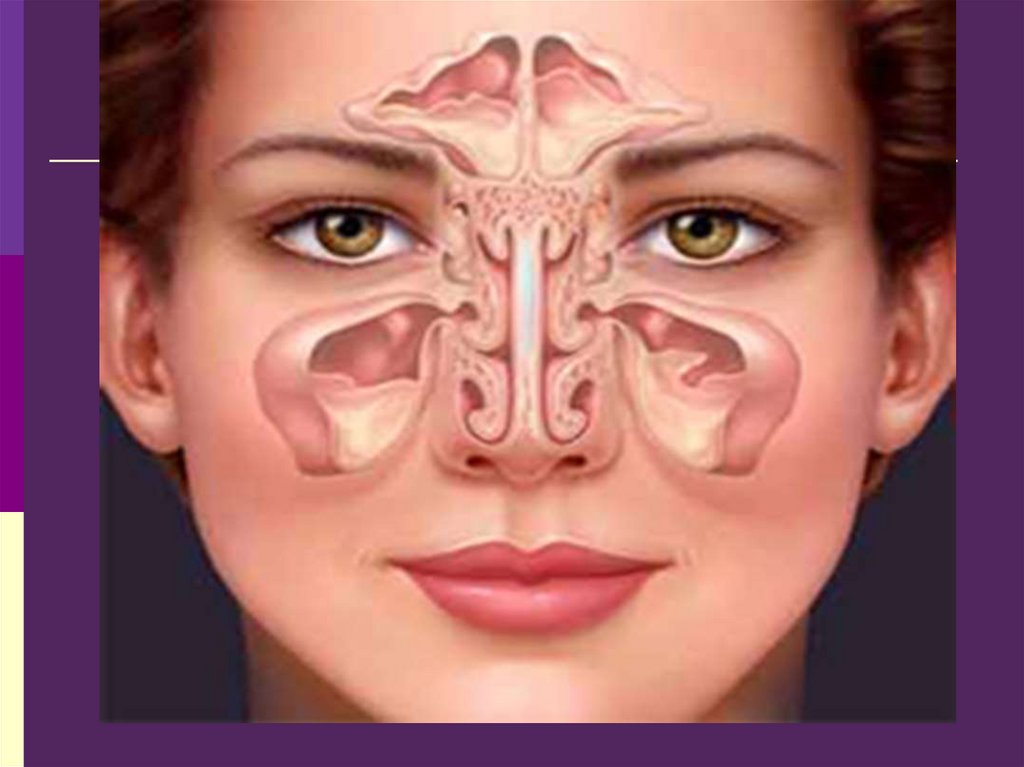
63. Синуситы
Гайморит – воспаление верхнечелюстныхпазух
Этмоидит – воспаление решетчатых пазух
Фронтит – воспаление лобных пазух
Сфеноидит – воспаление основных пазух
Гемисинусит – воспаление всех пазух с одной
стороны
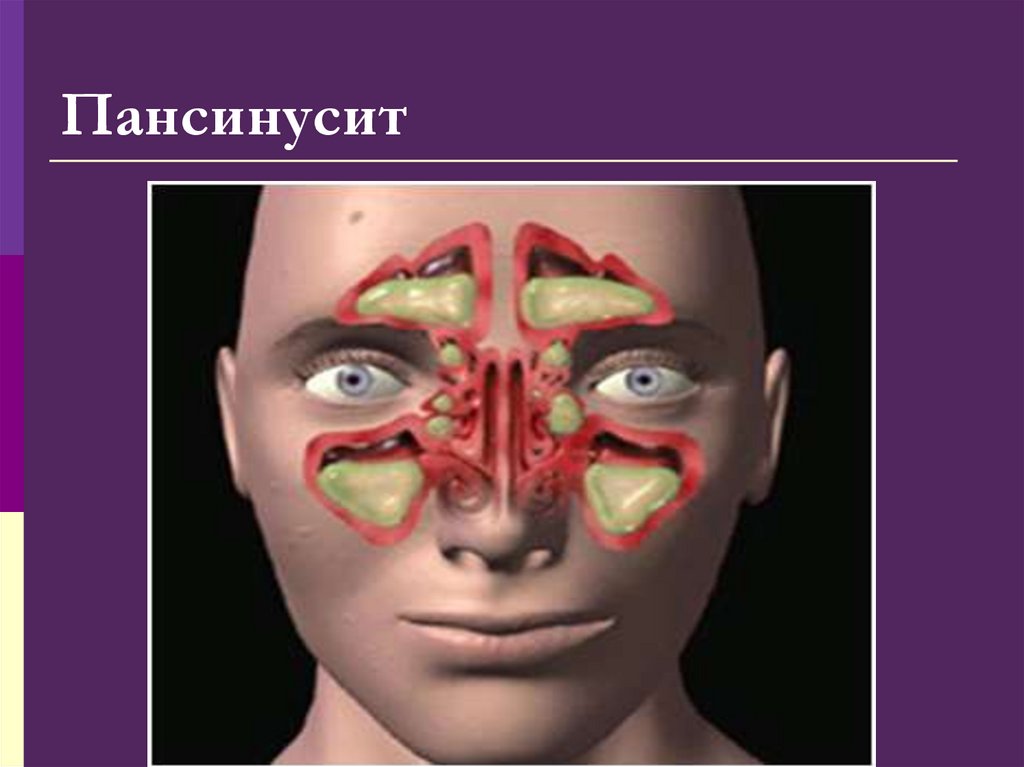
Пансинусит – воспаление всех носовых пазух
64.
65.
66.
Классификация:- Острый верхнечелюстной синусит
(гайморит);(односторонний,
двусторонний).
- Острый этмоидит;
- Острый фронтит;
- Острый сфеноидит;
- Полисинусит;
- Гемисинусит;
- Пансинусит.
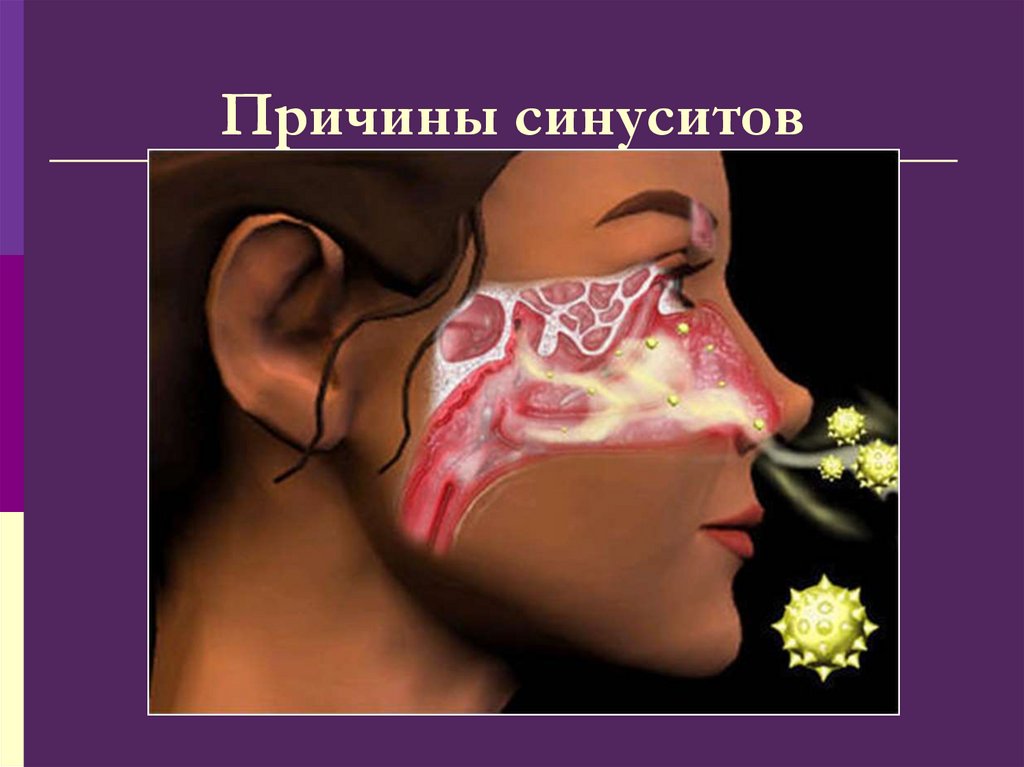
67. Причины синуситов
Неадекватное лечение острых ихронических ринитов
Аденойдные вегетации
ОРВИ, грипп, др. инфекционные
заболевания
Одонтогенная инфекция
Травмы и инородные тела полости носа
68. Причины синуситов
69. Клиника синуситов
Гайморит – боли локализуются в обл.«собачьей ямки»
Фронтит – в обл. надбровных дуг
Этмоидит – в обл. корня носа
Сфеноидит – боли глубоко в
носоглотке
Боли усиливаются при наклоне головы
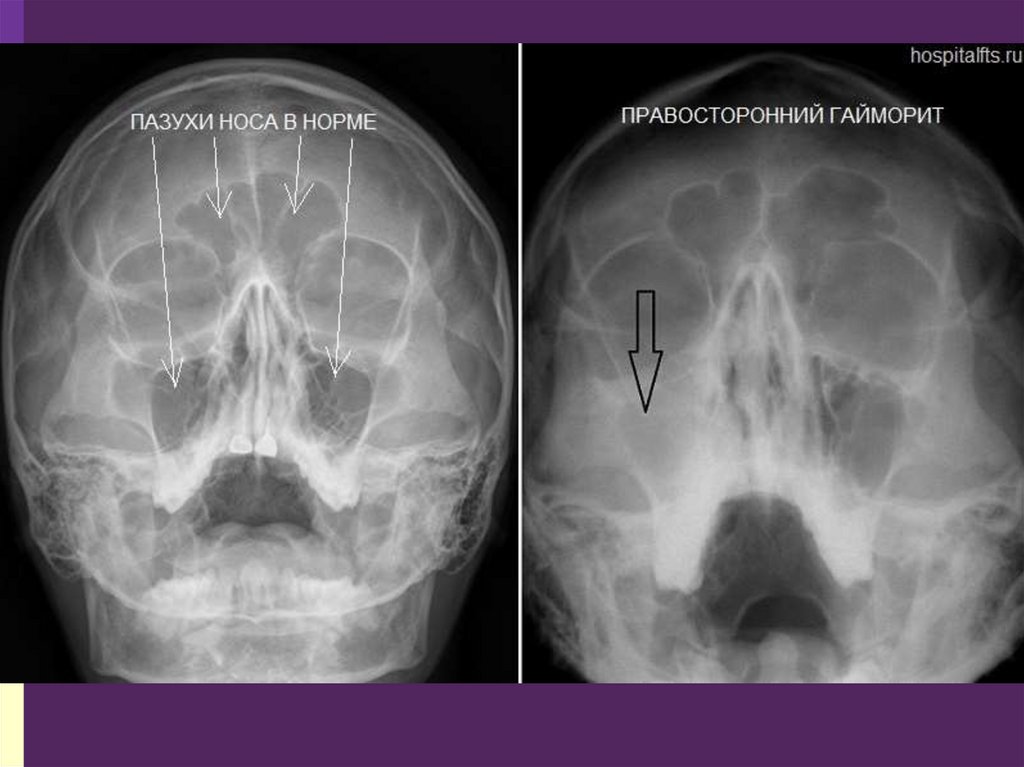
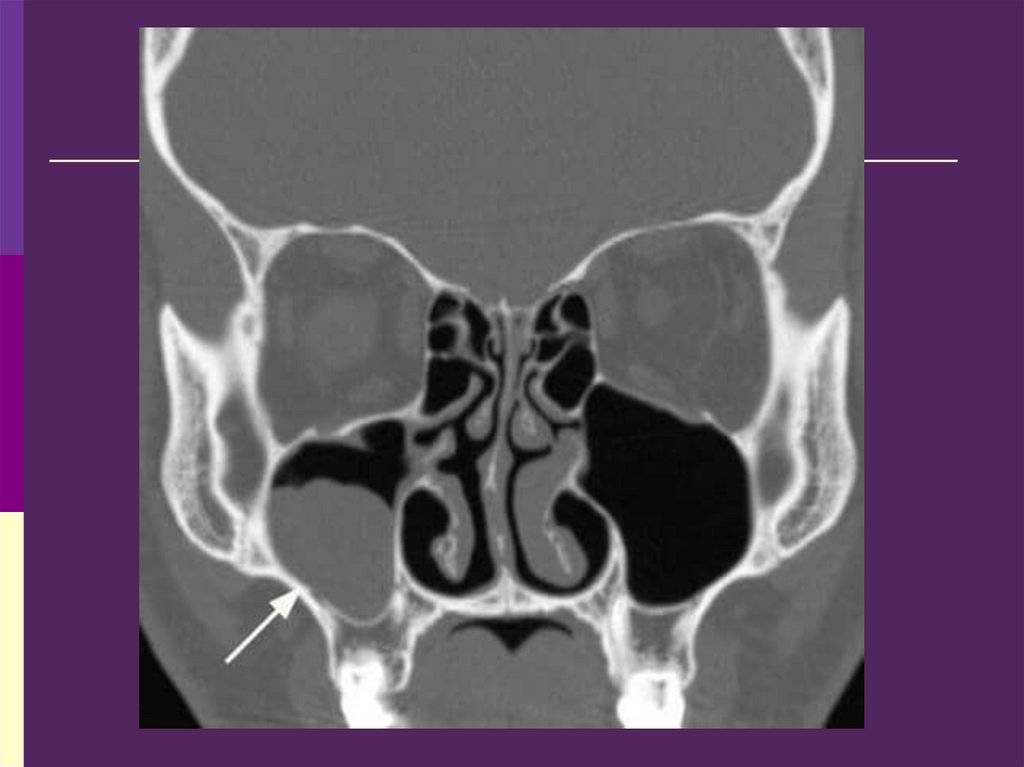
70. Правосторонний гемисинусит
71. Пансинусит
72. При всех синуситах
Заложенность носаГипоосмия, аносмия
Выделения гнойные, гнойно-сукровичные
Фебрилитет, субфебрилитет
Перкуторно – боль над пазухами
Боль при надавливании на точки выхода 1 и 2
ветви тройничного нерва
73. При риноскопии
Слизистая носа гиперемированаотёчна Раковины увеличены в
размерах
В среднем носовом ходе
определяется
полоска гноя
74.
75. Диагностика
На рентгенограмме илифлюорограмме синусов определяется
снижение прозрачности синусов
«уровень» жидкости в них
Гомогенное затемнение синусов
76.
77.
78. Осложнения
Переход в хроническую формуФлебит вен лица, сепсис
Реактивный отёк периорбитальной клетчатки
Флегмона периорбитальной клетчатки
Менингит, абсцесс мозга
Тромбоз кавернозного синуса
Отит, фарингит, ангина, бронхит, трахеит
79. Лечение
Антибактериальная терапияАнемизация слизистой
Промывание пазух методом
перемещения по Проэтцу
Промывание системой «долфин»,
аквамарис, аквалор, физраствором
Пункция и дренирование синусов
Физиотерапия – ЛУЧ-3, УВЧ
Операции – гайморотомия,
фронтотомия – в осложнённых случаях
80.
81.
82.
83.
84.
85. Диагностика заболеваний глотки
86.
87. Клиническая анатомия глотки
глотка состоит из трёх отделов:носоглотки, ротоглотки и
гортаноглотки
Носоглотка сверху ограничена
основанием черепа
В неё открываются хоаны и слуховые
трубы (Евстахиевы трубы)
В ней расположены 3 миндалины –
одна носоглоточная (аденойды) и
две трубные
88. Ротоглотка - зев
Включает в себя:нёбные миндалины с передн. и задн. дужками
малый язычёк и мягкое нёбо, корень языка и
заднюю стенку глотки
В ротоглотке находится 3 миндалины – две
нёбные и одна язычная
Все миндалины носоглотки и ротоглотки
составляют лимфойдно - глоточное кольцо
Пирогова - Вальдейера, состоящее из шести
миндалин – две нёбные, две трубные, одна
носоглоточная и одна язычная
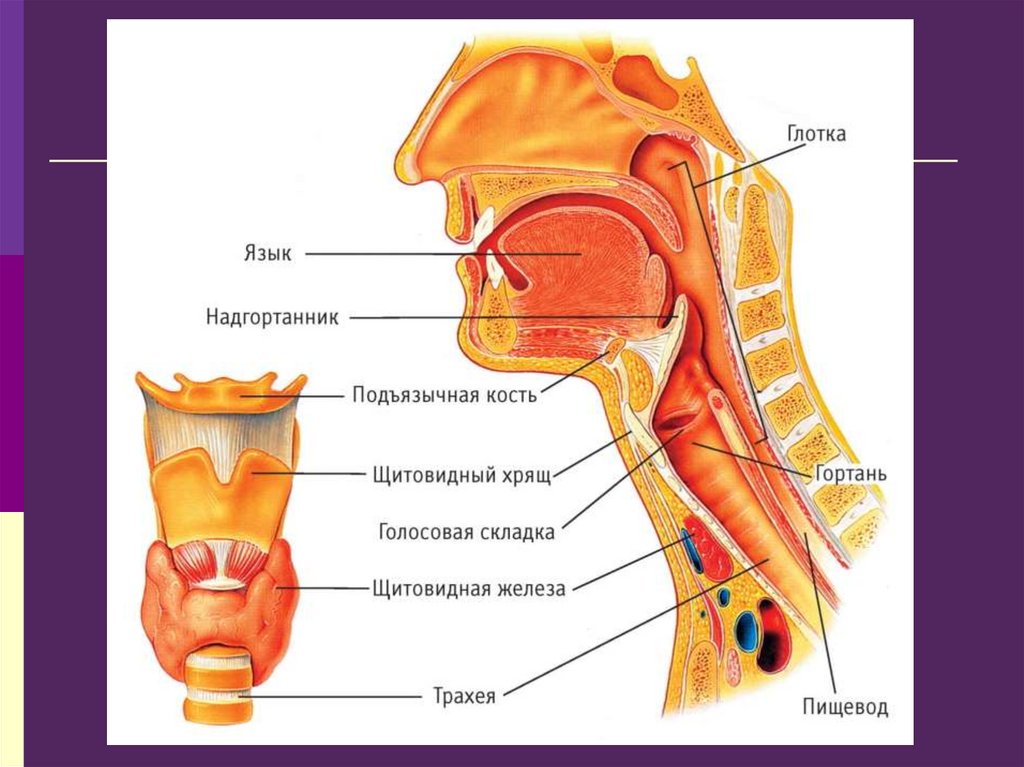
89. Гортаноглотка
В гортаноглотку включаютвход в пищевод
вход в гортань с её надгортанником,
грушевидными синусами и
голосовыми складками
90.
91. Функции глотки
перекрёст дыхательного ипищеварительного тракта
- барьерная функция
- рефлекторная
- формирование иммунитета
- речеобразовательная
-
голосообразовательная функция
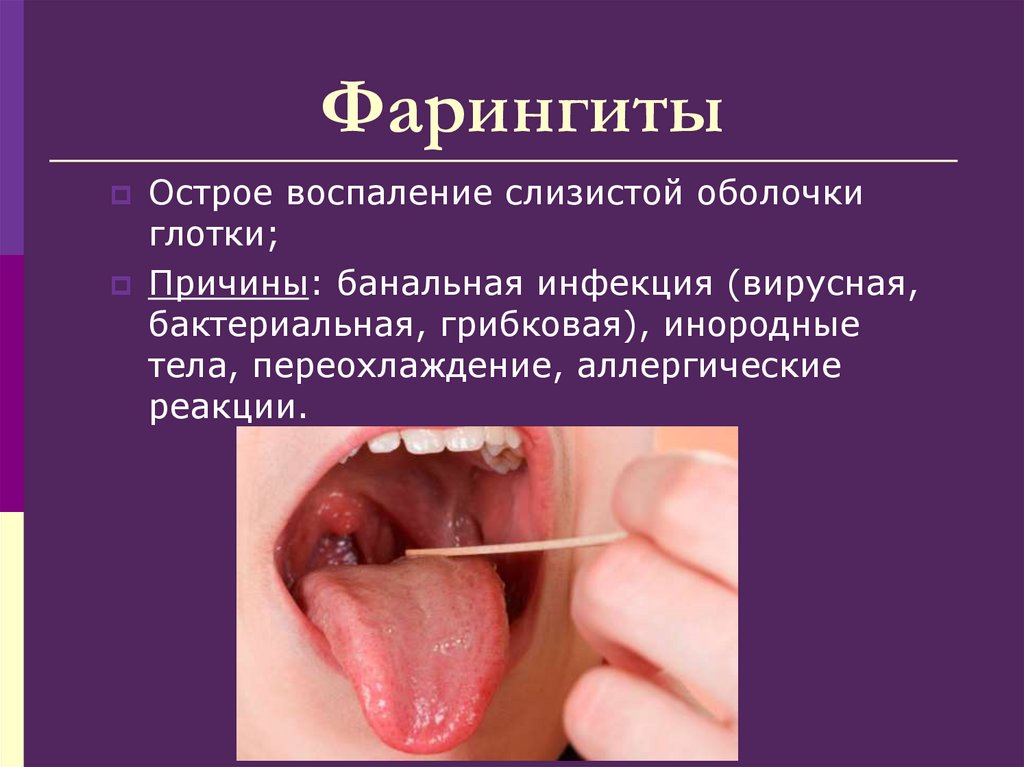
92. Фарингиты
Острое воспаление слизистой оболочкиглотки;
Причины: банальная инфекция (вирусная,
бактериальная, грибковая), инородные
тела, переохлаждение, аллергические
реакции.
93. Клинические признаки
Жалобына ощущение жжения, сухости,
першения и дискомфорт в горле (ощущение
инородного тела в глотке), болевые ощущения
усиливаются
при
глотании,
могут
иррадиировать
в
ухо,
субфебрильная
температура, увеличение региональных л\у;
При
фарингоскопии:
слизистая
оболочка
глотки гиперемированная, отечна. Часто на
задней и боковой стенках глотки наблюдают
отдельные фолликулы в виде ярко-красных
округлых возвышений – гранул (гранулезный
фарингит).
94. Лечение
ОФ обычно не требует назначения а\б;Диета щадящая (исключение раздражающей
пищи и газированных напитков, курение и
прием алкоголя);
Местные антисептики и анестетики:
В форме для полосканий: Ротокан; Ромазулан;
Мирамистин 0,01%; спиртовой р-р
Хлорофиллипта 1%; Йодинол;
В форме аэрозолей: Каметон; Ингалипт; Люголь;
Тантум-Верде; Мирамистин; Гексорал;
В виде таблеток: Гексализ; Фарингосепт;
Граммидин; Стрепсилс;
Физиолечение: УФО, УВЧ, э\ф с KY 3%
на подчелюстную область;
Для долечивания: масло персиковое,
облепихи, шиповника, Аекол.
95. Профилактика
Избегать переохлаждения организма;Вредные привычки (курение,
злоупотребление алкоголем);
Своевременное лечение заболеваний
ЖКТ;
Предупреждение попадания инородных
тел и воздействия раздражающих
факторов (горячие жидкости, пар,
кислоты, щелочи, облучения…).
96.
97. Ангина (Острый тонзиллит)
Общее остроезаболевание с
преимущественным
поражением небных
миндалин;
Этиология:
- Бактерии
(стафилококки и
стрептококки – БГСА
40%)
- Вирусы
98. Классификация ангин по Преображенскому-Пальчуну
Банальные ангины (катаральная, фолликулярная,лакунарная, смешанная, флегманозная)
Атипичные формы ангин (Симановского-Венсана,
герпетическая, грибковая, смешанные формы)
Ангины при инфекционных заболеваниях
(дифтеритическая, скарлатинозная, коревая,
сифилитическая, туберкулезная, при ВИЧинфекции и др.)
Ангины при заболеваниях крови (моноцитарная,
агранулоцитарная, ангина при лейкозах)
99. Причины
контакт с ангинозным больным или егопосудой
- общее или местное переохлаждение
- носительство бета - гемолитического
стрептококка (БГСА)
- кариозные зубы
100. Катаральная ангина
Жалобы: боль в горле,недомогание, головная боль,
субфебрильная температура, у
детей может быть до 38 С;
Реакция со стороны крови
незначительная – легкий
нейтрофильный лейкоцитоз и
небольшой сдвиг влево;
Фарингоскопия: отек и яркая
гиперемия небных миндалин,
душек и мягкого неба;
Длится такая ангина 1 – 2 дня,
купируется лечением или
переходит следующую форму –
фолликулярную.
101. Фолликулярная ангина
Начинается остро с повышенияТ до 38,0-39,0. Появляется
выраженная боль в горле.
Выражены интоксикация,
головная боль, слабость;
Фарингоскопия: под
гиперемированной слизистой
оболочкой множественные
нагноившиеся фолликулы
белого и желтого цвета 1-3мм,
образующие на поверхности НМ
картину «звездного неба».
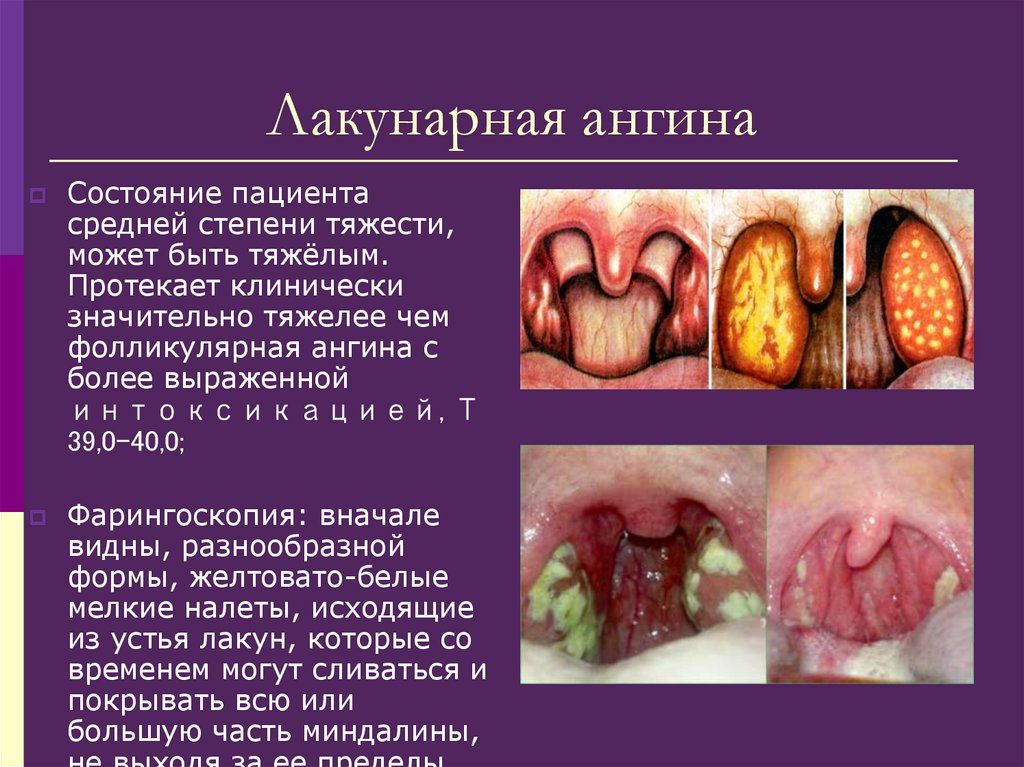
102. Лакунарная ангина
Состояние пациентасредней степени тяжести,
может быть тяжёлым.
Протекает клинически
значительно тяжелее чем
фолликулярная ангина с
более выраженной
интоксикацией, Т
39,0-40,0;
Фарингоскопия: вначале
видны, разнообразной
формы, желтовато-белые
мелкие налеты, исходящие
из устья лакун, которые со
временем могут сливаться и
покрывать всю или
большую часть миндалины,
103. Язвенно-некротическая ангина
Более выражены жалобы пациента иболее тяжёлое состояние, чем при
лакунарной ангине Температура 40
градусов
При фарингоскопии на миндалинах
определяются участки некроза чёрного
цвета, чередующиеся с изъязвлениями
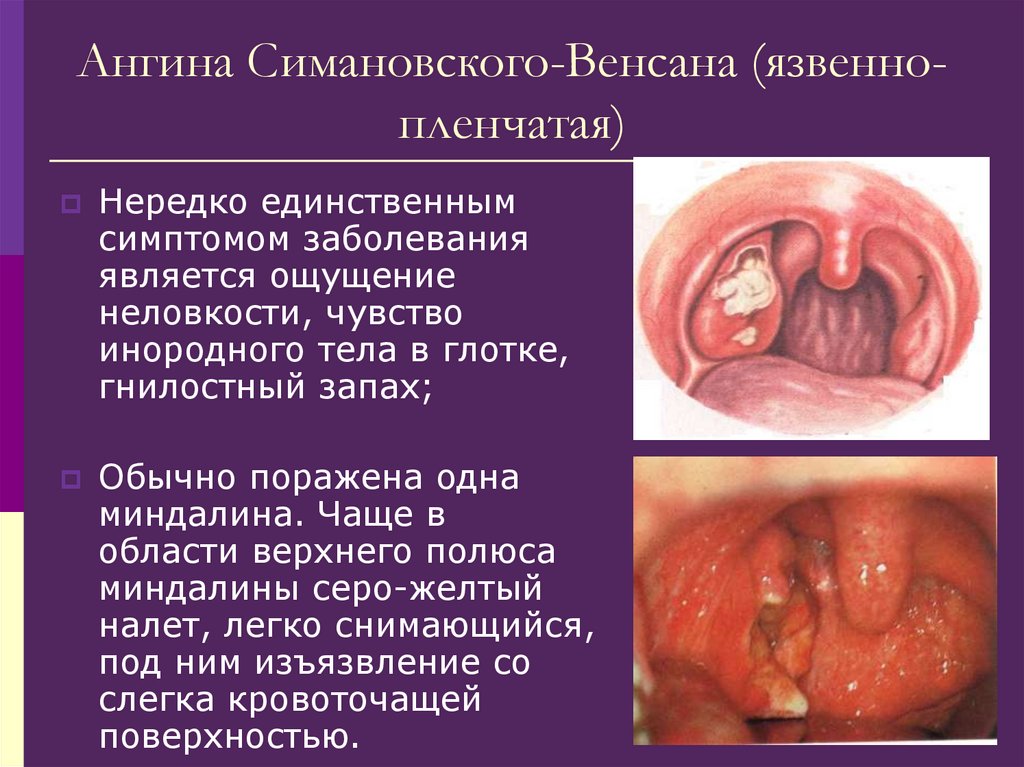
104. Ангина Симановского-Венсана (язвенно-пленчатая)
Ангина Симановского-Венсана (язвеннопленчатая)Нередко единственным
симптомом заболевания
является ощущение
неловкости, чувство
инородного тела в глотке,
гнилостный запах;
Обычно поражена одна
миндалина. Чаще в
области верхнего полюса
миндалины серо-желтый
налет, легко снимающийся,
под ним изъязвление со
слегка кровоточащей
поверхностью.
105. Лабораторные исследования
ОАК (для исключения инфекционногомононуклеоза, лейкоцитоз с
возрастанием числа атипичных
мононуклеаров);
Мазок из зева на дифтерию (мазок на
BL) и бактериологический посев;
ОАМ (для исключения
гломерулонефрита);
ЭКГ
106. Лечение. Общие принципы
Пациенты с выраженными явлениямиинтоксикации госпитализируют в
инфекционное отделение;
с незначительными системными – лечат на
дому, с изоляцией больного;
Постельный режим в первые 3-4 дня болезни,
а затем – домашний с ограничением
физической активности;
Диета с преобладанием молочных и
растительных, богатых витаминами продуктов;
Обильное питье (фруктовые соки, чай с
лимоном, настой шиповника).
107. Медикаментозное лечение
Основа лечения- системная антибактериальная терапия.ЛС 1 ряда: Амоксициллин в течение 10 дней: взрослым
0,5г 3р\сут, детям с массой более 25кг – 0,25г 3р\сут;
Амоксициллин\клавулановая кислота 10 дней: взрослым
625мг 3р\сут или по 1,0г 2р\в сут, детям 20-45мг\кг\сут (по
амоксициллину) в 3 приема;
ЛС 2 ряда: Азитромицин взрослым 0,5г 1р\сут, далее по
0,25г 1р\сут, 5 дней, детям старше 1года 10мг\кг 1р\сут,
далее 5мг\кг\сут, 5 дней;
Джозамицин в течение 10 дней: взрослым - 0,5г 3р\сут,
детям 50мг\кг\сут в 3 приема;
Цефуроксим в течение 10 дней: взрослым – 0,25г 2р\сут,
детям – 20мг\кг\сут в 2 приема.
ЛС 3 ряда: Линкомицин в течение 10 ней: взрослым 0,5г
3р\сут, детям – 30мг\кг\сут в 3 приема.
108.
Антигистаминная терапия (супрастин, тавегил,лоратадин);
Противомикробные ЛС для местного применения:
Грамицидин С по 2таб 4р\сут-7дней;
Гексэтидин 20мл р-ра на 1 полоскание 3-4р\сут;
диоксидин 0,5%-полоскание горла 4р\сут-7 дней;
мирамистин 0,01%-полоскание или орошение горла 68р\сут;
р-р фурациллина, соды (1ч.л. на 1ст. воды), перекись
водорода (2ст.л. на 1ст. воды), отвары трав полоскание 6-8р\сут;
Жаропонижающие, анальгетики;
Витаминотерапия;
Физиолечение: УВЧ на миндалины 7процедур, УФО зева.
При выраженном шейном лимфадените – согревающие
полуспиртовые компрессы.
109. Диспансерное наблюдение
Пациент нетрудоспособен в течение 10-12дней;
Диспансерное наблюдение осуществляется в
течение одного года после ангины;
Дважды в году проводится ОАК, ОАМ, ЭКГ,
санация полости рта и зева.
110. Формулировка диагноза
Катаральная ангинаФолликулярная ангина
Лакунарная ангина
Язвенно-некротическая ангина
Ангина Симановского - Венсана
111. Осложнения ангин
- местные осложнения : хроническийтонзиллит, паратонзиллярный абсцесс,
заглоточный абсцесс, гнойный лимфаденит,
флегмоны шеи, медиастенит;
- эндокардиты, миокардиты;
- пиелонефриты, гломерулонефриты;
- коллагенозы (ревматизм, СКВ, артрит);
- тонзиллогенный сепсис.
112. Паратонзиллярный абсцесс (передневерхняя локализация 70%)
Воспаление паратонзиллярнойклетчатки между капсулой миндалины
и мышцами, сжимающими глотку;
КЛИНИКА
Развивается на 3-5 день после начала
ангины;
Как правило, односторонний процесс;
Сильная боль в горле с одной стороны;
Тризм жевательных мышц;
миндалина: гипертрофирована,
гиперемирована, смещена к средней
линии, передняя дужка
инфильтрирована под ней;
флюктуирующий абсцесс;
113. Заглоточный абсцесс
это гнойное воспалениезаглоточной клетчатки;
Бывает, как правило, у детей
до 3 лет;
У взрослых в
исключительных случаях –
как следствие травм задней
стенки глотки, и как
осложнение туберкулёза тел
шейных позвонков.
114. Причины
- ангины, леченые неадекватно;- хронические тонзиллиты, не санированные;
- травмы инородными телами задней стенки
глотки;
- кариозные зубы (одонтогенная инфекция).
115. Клиника
боли в горле и невозможность глотания;обильная саливация;
невозможность повернуть голову;
высокая температура, реже
субфебрильная
При фарингоскопии: выпячивание
слизистой задней стенки глотки;
её гиперемия, отёчность, инфильтрация,
флюктуация.
116. Возрастные отличительные особенности
У детей чаще абсцесс располагается в проекциибоковых валиков задней стенки глотки,
поэтому сопровождается симптомом
функциональной кривошеи и фебрильной
температурой;
У взрослых он располагается, как правило, по
средней линии, не сопровождается кривошеей,
отличается субфебрильной температурой, т. к.
является следствием туберкулёза. И у взрослых
и у детей определяются увеличенные
болезненные региональные лимфатические
узлы.
117. Лечение
- срочная госпитализация вхирургическое или ЛОР отделение;
- взятие мазка на ВL;
- вскрытие абсцесса тупым путём
(зажимом Москит);
- дренирование раны;
- полоскание зева антисептиками;
- Системная антибактериальная
терапия;
- УВЧ.
118. Осложнения абсцесов
- флегмона шеи- медиастенит
- сепсис
- асфиксия
119. Хронический тонзиллит
это хронический аутоаллергическийпроцесс в нёбных миндалинах
Классификация:
1 Хронический тонзиллит
компенсированный(простая форма
2 Хронический тонзиллит декомпенсированный
ТАФ (токсико-аллергическая форма)
а) Хр. тонзиллит, декомпенсация 1 степени
б) Хр. тонзиллит, декомпенсация 2 степени
120. Причины
- ангины, леченные некомпетентно- кариозные зубы
- патология носоглотки,
сопровождающаяся нарушением
носового дыхания
- ангины более 2 раз в году
- иммунодефицитные состояния
121.
122. Клиника
Хронический тонзиллиткомпенсированный
При простой форме хронического
тонзиллита преобладают местные
признаки воспаления (отечность и
утолщение краев дужек, жидкий гной
или гнойные пробки в лакунах). Может
наблюдаться увеличение регионарных
лимфоузлов.
123. Хронический тонзиллит декомпенсированный 1степени (ТАФ 1)
К местным признакам воспаленияприсоединяются общие проявления:
быстрая утомляемость, недомогания и
повышения температуры. Время от
времени появляются боли в суставах,
при обострении хронического
тонзиллита – боли в области сердца без
нарушений нормальной картины ЭКГ.
Периоды восстановления респираторных
заболеваний становятся длительными,
затяжными.
124. Хронический тонзиллит декомпенсированный 2 степени (ТАФ2)
присоединяются функциональные нарушениядеятельности сердца с изменением картины
ЭКГ. Возможны нарушения сердечного ритма,
длительный субфебрилитет. Выявляются
функциональные нарушения в суставах,
сосудистой системе, почках и печени.
Присоединяются общие (приобретенные
пороки сердца, инфекционные
артриты, ревматизм, тонзиллогенный сепсис,
ряд болезней мочевой системы, щитовидной и
предстательной железы) и местные (фарингит,
парафарингит, паратонзиллярные абсцессы)
сопряженные заболевания.
125. Лечение
- диспансерный учёт с обследованием и лечениемпациента 2 – 4 раза в году у ЛОР врача
- санация полости рта
- консервативное лечение применяется при
компенсированном хр.тонзиллите:
- полоскание зева настоями трав
- промывание лакун антисептиками (йодинол,
диоксидин, мирамистин)
- смазывание миндалин раствором люголя
- физиотерапия – УФО, УВЧ, ультразвук с
гидрокортизоном, лазеротерапия
- при декомпенсированном применяется
оперативное лечение – тонзиллэктомия и
общее лечение сопряжённых заболеваний
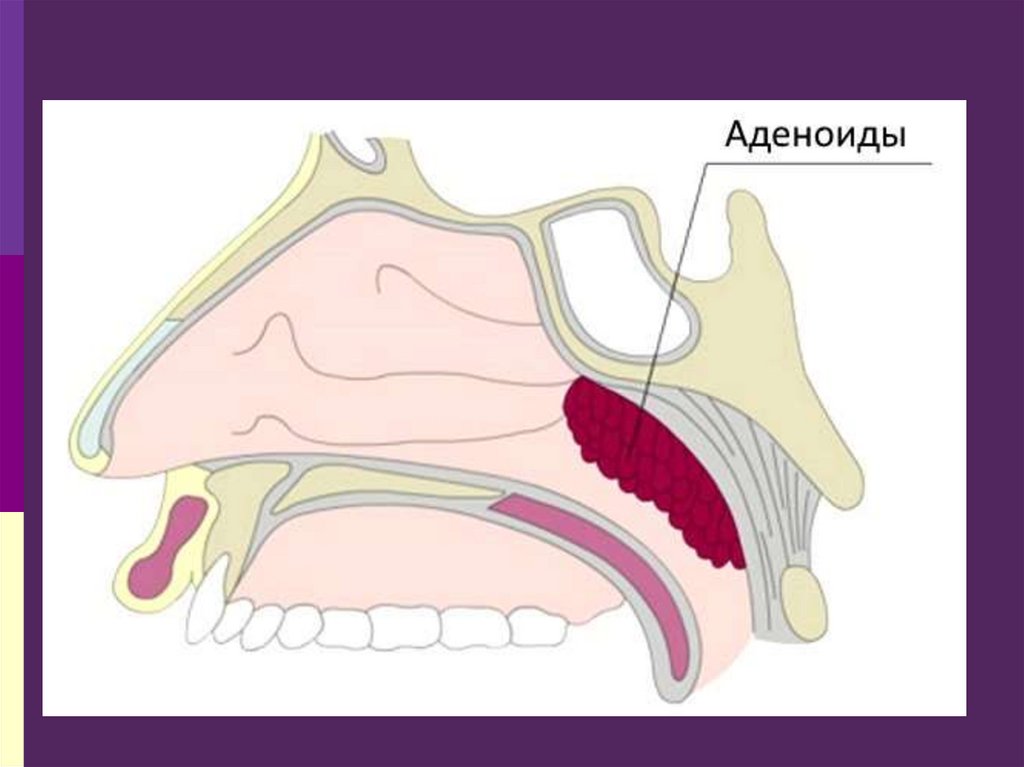
126. Аденоидные вегетации
это увеличение носоглоточнойминдалины
Причины:
- хронические риниты, синуситы
- инфекционные заболевания – грипп,
корь, скарлатина, ОРВИ
- иммунодефицитные состояния
127.
128. Клиника
затруднение носового дыхания, храпящеедыхание во время сна, частые воспалительные
заболевания носоглотки, отиты
В тяжёлых случаях наступает деформация
лицевого скелета:
- верхняя челюсть выступает вперёд
- сглажены носогубные складки
- рот полуоткрыт
- высокое расположение твёрдого и мягкого
нёба
129. При задней риноскопии
- при аденойдах 1степениносоглоточная миндалина закрывает
сошник на 1/3 часть
- при аденойдах 2 степени она
закрывает сошник на 2/3 части
- при 3степени вегетаций миндалина
закрывает сошник полностью
- при разрастании аденойдной ткани 4
степени она обнаруживается при
фарингоскопии
130. Диагностика
Диагноз выставляется на основании:жалоб пациента
анамнеза заболевания
данных объективного обследования
фарингоскопии
пальцевого исследования носоглотки
131. Формулировка диагноза
Аденойдные вегетации 1степениАденойдные вегетации 2степени
Аденойдные вегетации 3степени
Аденойдные вегетации 4степени
132. Лечение
Аденойды 1 и 2 степени лечатсяконсервативно:
- дыхательная гимнастика
- промывание носоглотки
- закапывание в нос водного раствора
прополиса 2 раза в день в течение месяца
- лазеротерапия
Аденойды 3 и 4 степени лечатся
оперативно – проводится операция –
аденотомия
133. Заболевания гортани
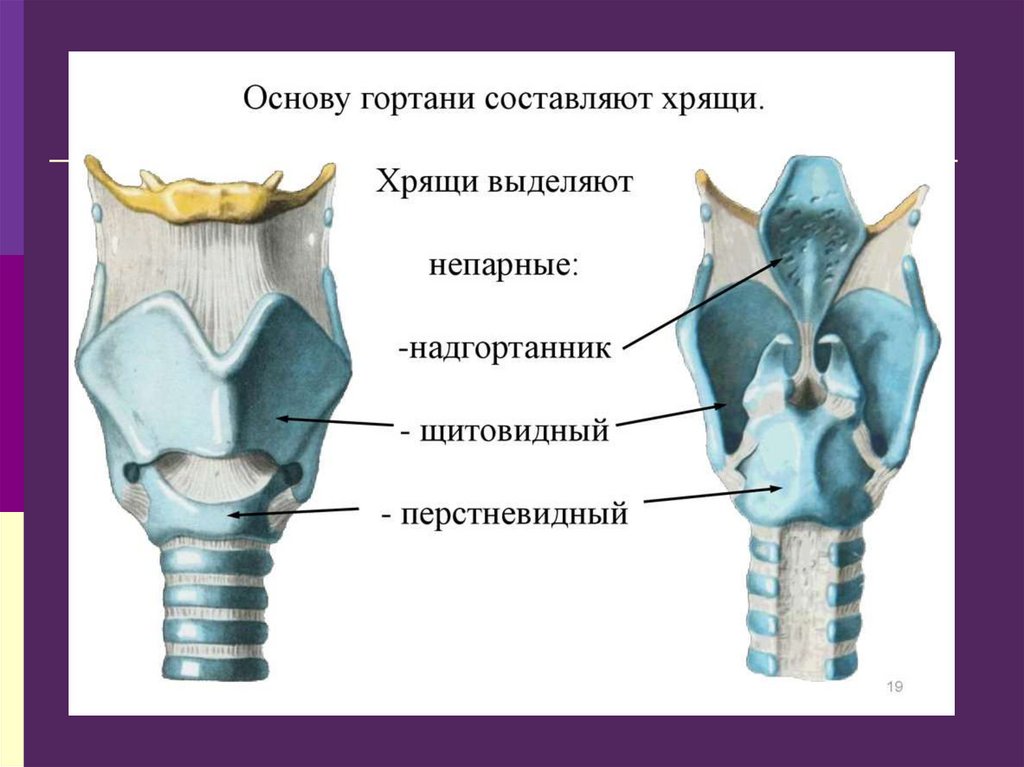
134. Клиническая анатомия и физиология гортани
Гортань расположена на уровне 5 – 6 шейныхпозвонков, у детей на уровне 3 – 4 позвонков.
Основу гортани составляют хрящи, соединённые
между собой связками и суставами.
Гортань состоит из трёх непарных (щитовидный,
перстневидный и надгортанник) и трёх парных
хрящей (черпаловидных, рожковидных и
клиновидных).
Перстневидный хрящ является основанием гортани,
на его пластинке расположены черпаловидные
хрящи, имеющие два отростка – голосовой и
мышечный
135.
136. Анатомия и физиология гортани
За счётработы этих хрящей и голосовых
складок происходит образование голоса. При
нарушении их функции нарушается фонация,
возникают проблемы с голосом (афония)
Надгортанник закрывает гортань во время
проглатывания пищи, защищая дыхательные
пути от инородных тел. При нарушении его
функции возникает попёрхивание во время
приёма пищи
Щитовидный хрящ защищает гортань спереди
от механических повреждений
Функции гортани: дыхательная, защитная,
фонаторная (голосообразовательная)
137. Острый ларингит
О. ларингит – это воспаление гортани любойэтиологии, длительностью до 1 мес.;
Острый ларингит часто встречается как
проявление острых воспалительных
заболеваний верхних дыхательных путей, но
причиной может быть также перегрузка
голосового аппарата, вдыхание раздражающих
газов, горячего или холодного воздуха,
аллергические реакции, травма, инородное
тело и т. д.;
Различают формы острого ларингита:
катаральную, отечно-инфильтративную,
флегмонозную.
138. Профилактика
Своевременная диагностика и лечениезаболеваний верхних и нижних дыхательных
путей;
Устранение или минимизация влияния
указанных выше неблагоприятных факторов
составляют основу профилактики
воспалительных заболеваний гортани;
Соблюдение голосового режима при начальных
формах заболевания;
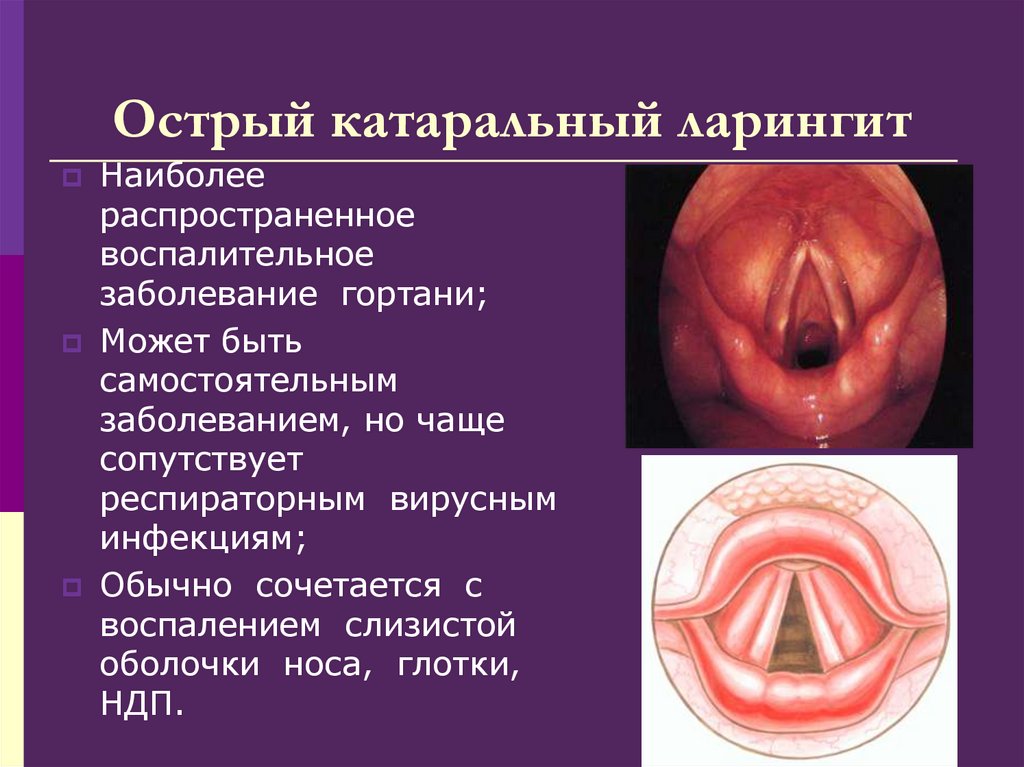
139. Острый катаральный ларингит
Наиболеераспространенное
воспалительное
заболевание гортани;
Может быть
самостоятельным
заболеванием, но чаще
сопутствует
респираторным вирусным
инфекциям;
Обычно сочетается с
воспалением слизистой
оболочки носа, глотки,
НДП.
140. Клиника и диагностика
Симптоматика:дисфония, охриплость, вплоть до афонии, першение,
саднение и сухость в горле при нормальной или
субфебрильной температуре;
Клиническая
картина:
При ларингоскопии: гиперемия, припухлость и
отечность слизистой оболочки гортани, более
выраженная в области голосовых складок, на
поверхности их могут быть точечные кровоизлияния,
вязкая слизь
141. Отечно-инфильтративный ларингит
Инфильтративный ларингит — острое воспалениегортани, при котором процесс не ограничивается
слизистой оболочкой, а распространяется на
глубжележащие ткани. В процесс может вовлекаться
мышечный аппарат, связки, надхрящница.
● Характерны признаки интоксикации, боль в горле,
дисфония, нарастающая симптоматика стеноза гортани,
иногда нарушение глотания. Возможен кашель с
отхаркиванием густой слизисто-гнойной мокроты.
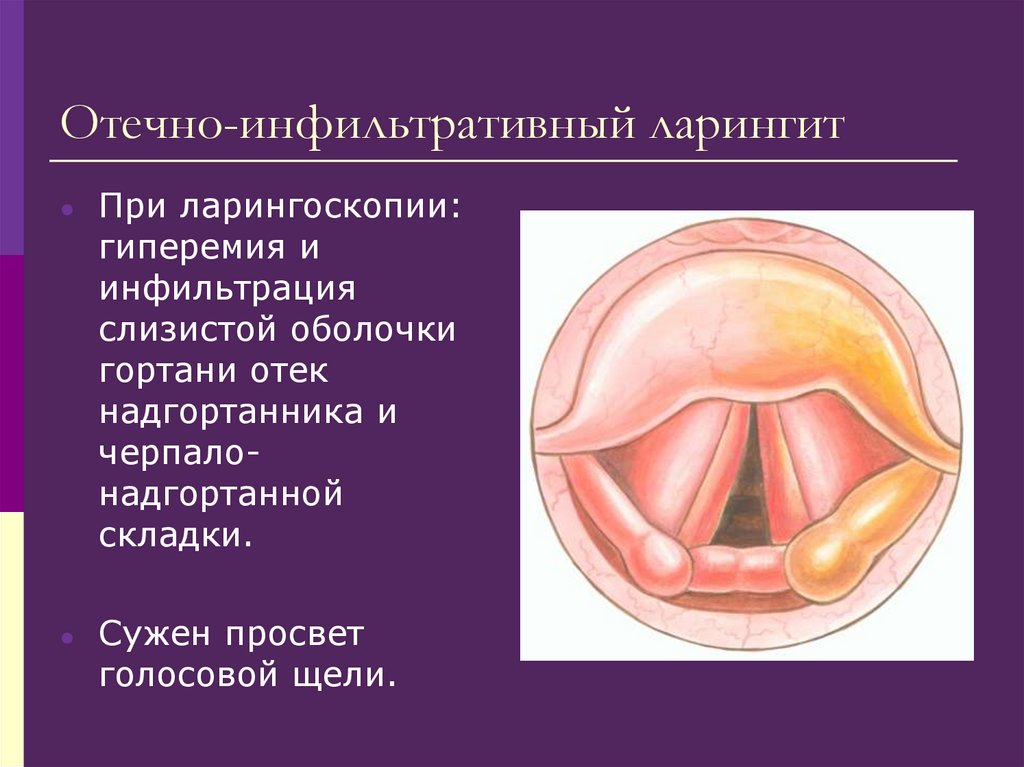
142. Отечно-инфильтративный ларингит
При ларингоскопии:
гиперемия и
инфильтрация
слизистой оболочки
гортани отек
надгортанника и
черпалонадгортанной
складки.
Сужен просвет
голосовой щели.
143. Диагностика
Диагноз выставляется на основаниижалоб, анамнеза, данных объективного
обследования, ларингоскопии
Формулировка диагноза
Острый катаральный
(гнойный) ларингит
144. Немедикаментозное лечение
Лечение в основном в амбулаторных условиях,пациенты с отечно-инфильтративной и
флегмонозной формой ларингита, подлежат
госпитализации в связи с угрозой развития
стеноза;
голосовой
режим – при этом разговаривать
шепотом не рекомендуется (желательно режим
полного молчания);
Щадящая диета с исключением
острой и
горячей пищи;
Отказ от алкоголя и курения;
Обильное теплое щелочное питье;
145. Медикаментозное лечение
щелочно-масляные ингаляции по 15-20мин каждые 3часа ( у детей после 3 лет);
антигистаминные препараты (супрастин, лоратадин);
Муколитики (ацетилцистеин, амброксол);
ингаляции или вливания в гортань растворов
антибиотиков и суспензии гидрокортизона по 1мл, у
взрослых и детей старшего возраста;
Антибиотики при вирусном ларингите не показаны;
Антибактериальная терапия: защищенные пенициллины,
цефалоспорины III, IV поколения.
146. СТЕНОЗ ГОРТАНИ ПРИЧИНЫ
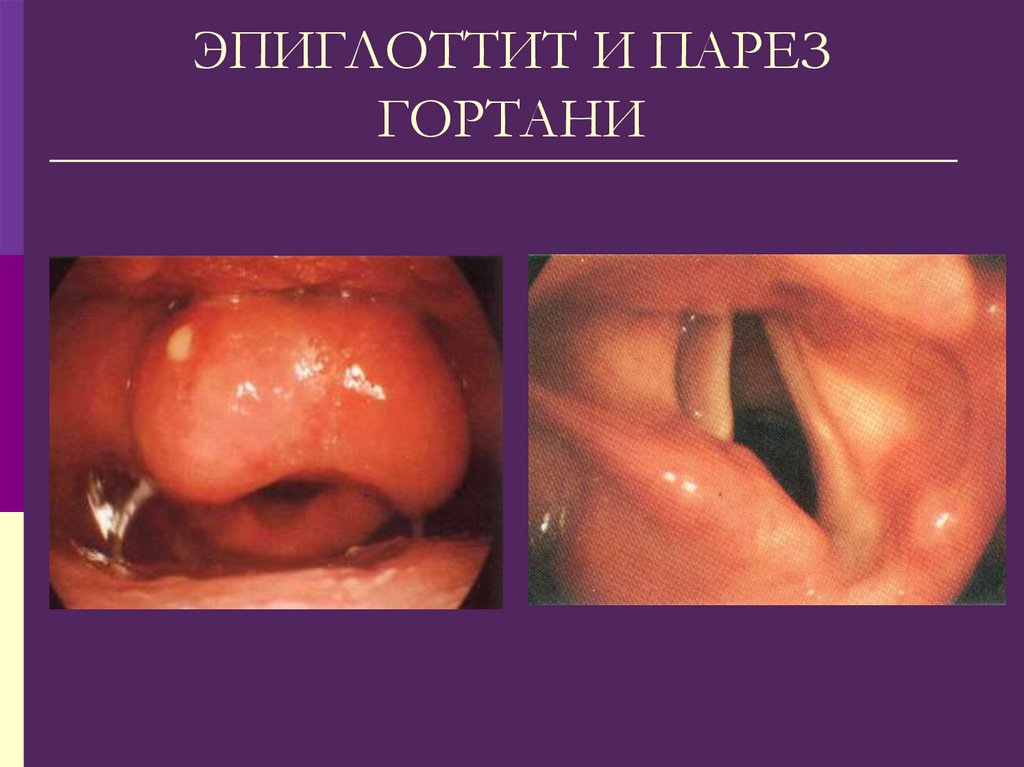
Врожденный стридорЭпиглоттит и абсцесс надгортанника
Паралич (парез) голосовых складок
Ларингоспазм
Острый подскладочный ларингит (ложный
круп)
Дифтерия
Инородное тело
Травма гортани (автодорожная, бытовая)
Папилломатоз гортани
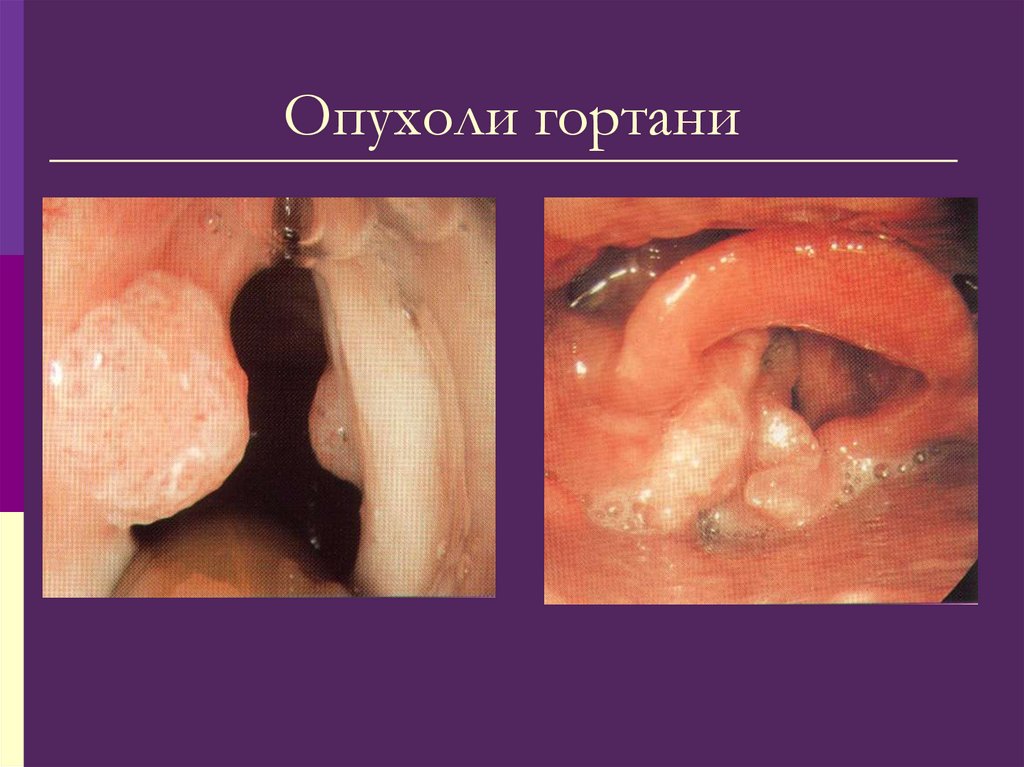
Опухоли
147. Стеноз гортани. Клиническая классификация
По этиологии:·
·
врожденный;
приобретенный.
148.
По течению:Острые:
·
·
·
·
·
·
при ложном крупе;
при остром ларинготрахеобронхите;
флегмонозный ларингит;
инородное тело гортани;
при травме;
аллергический отек гортани.
Хронические:
·
рубцовые изменения после травм;
·
постинтубационный;
·
при хондроперихондрите;
·
при склероме, дифтерии, сифилисе;
·
при опухолях гортани;
·
при парезах голосовых складок.
149.
По степени стеноза гортаниI
степень – компенсации (участие в акте
дыхания крыльев носа, вспомогательной
мускулатуры, дыхание глубокое, не
режеобычного);
II
степень – субкомпенсации (дыхание
учащено, ребенок беспокоен, бледен, цианоз
ногтевыхфаланг);
III
степень – декомпенсации
(прерывистое дыхание, втяжение межреберных
промежутков, над- и подключичных ямок,
землистый цвет лица, холодный пот, цианоз
носогубноготреугольника);
IV
степень – асфиксия (расстройство
сердечно-сосудистой деятельности, падение
АД, остановкадыхания).
150.
Классификация хроническихстенозов по степени сужения
просвета
I степень – до 50% обструкции;
II степень – 51-70% обструкции;
III степень – 71% - 99% обструкции;
IV степень - просвета нет.
151. ОСТРЫЙ ПОДСКЛАДОЧНЫЙ ЛАРИНГИТ Стеноз гортани
Наблюдают чаще у детей 3-5 лет – наличие рыхлойклетчатки;
Заболевание начинается внезапно в виде приступа
удушья во время сна ребенка, чаще - в положении на
спине;
Ребенок просыпается от затрудненного дыхания,
беспокоен, свистящее шумное дыхание, акроцианоз,
лающий кашель, иногда прерывающийся
ларингоспазмами, втяжение податливых мест грудной
клетки и области эпигастрия;
Приступ обычно длится от нескольких минут до
получаса, постепенно прекращается, после чего
наступает глубокий сон;
Возможны рецидивы удушья в течение нескольких
дней.
152. ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Жалобы на:·
·
·
·
·
·
·
затрудненное дыхание;
шумное дыхание;
осиплость голоса;
афония;
срыгивания;
дисфагия;
кашель.
153.
Анамнез:·
частые ОРВИ;
·
длительная ИВЛ;
·
травмы шеи;
·
травма гортани;
·
ожог гортаноглотки;
·
операции на органах
шеи,средостения.
154.
Физикальное обследование:·
одышка;
·
цианоз;
·
раздувание крыльев носа
придыхании;
·
участие в акте дыхания
вспомогательной мускулатуры.
Лабораторные исследования:
·
отличительных признаков в
анализах крови не отмечается.
155.
Инструментальные исследования:·
Непрямая ларингоскопия –
определяется наличие сужения на уровне
гортани и характер данного стеноза;
·
Прямая ларингоскопия –
оценивается уровень стеноза и особенно
сти анатомического строения гортани;
·
Фиброларинготрахеобронхоскопия –
определяется протяженность сужения и
наличие патологии нижележащих отделов
дыхательного тракта;
·
156.
Рентгенологическое исследование гортани –в боковой проекции на фоне воздушного
столба визуализируется рубцовая ткань;
·
Компьютерная томография гортани –
уточняется локализация и топография стеноза;
·
МРТ гортани – важным достоинством
является его высокая разрешающая
способность, а так же большая
чувствительность в изображении мягких
тканей. Данный метод, в отличие от
рентгеновской томографии, позволяет
получить изображение органа в любом сечении
157. ЭПИГЛОТТИТ И ПАРЕЗ ГОРТАНИ
158. ОТЁК ГОРТАНИ
159. Опухоли гортани
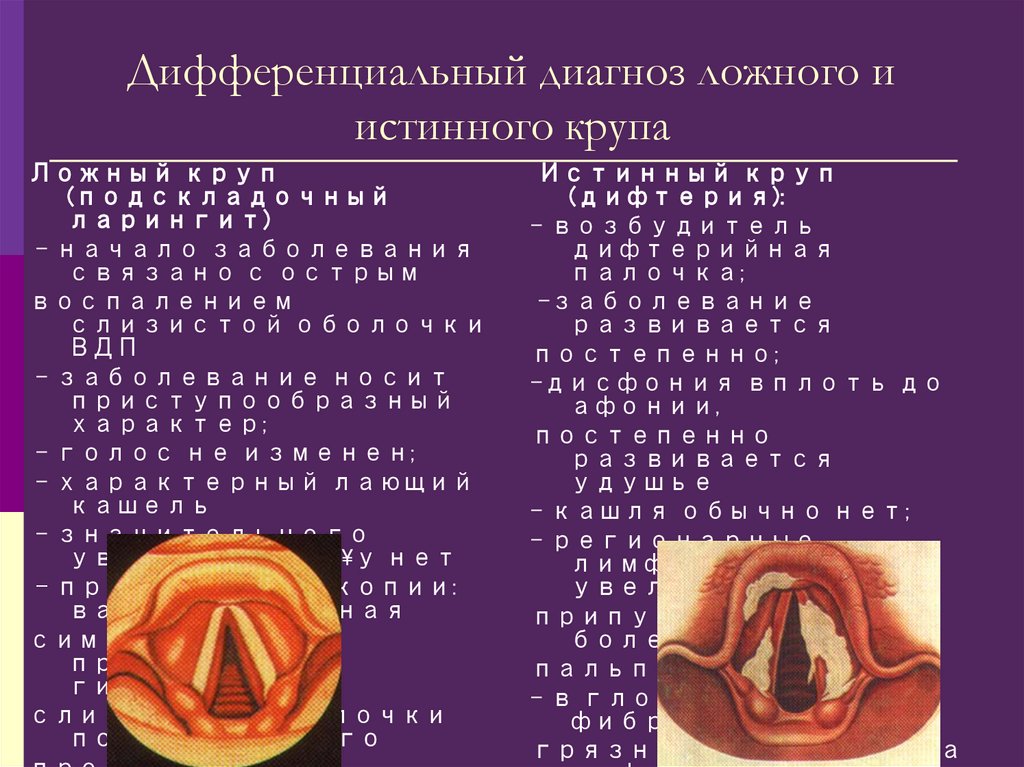
160. Дифференциальный диагноз ложного и истинного крупа
Ложный круп(подскладочный
ларингит)
- начало заболевания
связано с острым
воспалением
слизистой оболочки
ВДП
- заболевание носит
приступообразный
характер;
- голос не изменен;
- характерный лающий
кашель
- значительного
увеличения л\у нет
- при ларингоскопии:
валикообразная
симметричная
припухлость,
гиперемия
слизистой оболочки
подголосового
Истинный круп
(дифтерия):
- возбудитель
дифтерийная
палочка;
-заболевание
развивается
постепенно;
-дисфония вплоть до
афонии,
постепенно
развивается
удушье
- кашля обычно нет;
- регионарные
лимфоузлы
увеличены,
припухшие,
болезненны при
пальпации;
- в глотке и гортани
фибринозные
грязно-серого цвета
161. ДОВРАЧЕБНАЯ ПОМОЩЬ:
взять ребенка на руки и успокоить;вынести ребенка в помещение с теплым,
влажным воздухом ;
дать выпить с ложечки теплой воды или
молока;
горячие ножные ванночки;
антигистаминные препараты;
при неэффективности проведенного
лечения внутривенное введение
кортикостероидов (преднизолон из
расчета 1-2 мг на кг массы ребенка)
162. Формулировка диагноза
Острый катаральный (гнойный)ларингит
Острый отечноинфильтративный ларингит
Острый подскладочный
ларингит
163. Инородные тела глотки
Причины- поспешная еда
- отсутствие зубов
- наличие протезов
- болезни жевательного аппарата
- привычка держать предметы во
рту
164.
165. Клиника
Острые инородные тела, как правило,попадают с пищей. Чаще рыбные или
куриные кости, шелуха от злаков, кусочки
дерева. Они фиксируются в миндалинах, в
области передних или задних дужек, в
корне языка
Жалобы:
- боли в горле при глотании, иногда
невозможность глотания
- чувство инородного тела
- нарушение речи и дыхания, если
инородное тело крупное
166. Диагностика
Диагноз выставляется на основаниижалоб, анамнеза заболевания, данных
объективного обследования,
фарингоскопии
Формулировка диагноза
Инородное тело глотки
(рыбья кость, проволока и т.д.)
167. Приёмы удаления
- орошение зева лидокаином, для снятиярвотного рефлекса и обезболивания
- удаление инородного тела по его оси с
помощью зажима с замком
- контрольная фарингоскопия
- санация зева в течение 3 - 7 дней
полосканием и смазыванием его антисептиками
168. Осложнения
- фарингиты- ангины
- перитонзиллярные абсцессы
- заглоточные абсцессы
169. Инородные тела пищевода
Причины:- поспешная еда
- болезни жевательного аппарата
- отсутствие зубов
- наличие протезов
- разговор или смех во время приёма
пищи
170. Клиника
Пациенты жалуются на боли в области шеи,за грудиной или в эпигастральной области
Это зависит от места фиксации инородного
тела
Иррадиация болей тоже зависит от уровня
фиксации – или в руку, или в позвоночник
Пациент не может принимать пищу и даже пить
воду
Если удаётся сделать глоток, появляется рвота
171. Диагностика
на основании тщательно собранного анамнеза,клинических признаков и данных
дополнительных исследований:
проба с глотком воды — при полной
непроходимости пищевода жидкость
выливается или отмечается болезненная
гримаса на лице и подергивание плеч;
пальпация мягких тканей шеи — отмечается
болезненность по переднему краю грудиноключично-сосцевидной мышцы;
рентгенография обзорная или контрастная
(если инородное тело не удается обнаружить);
эзофагоскопия производится с
диагностической и лечебной целью.
172. Неотложная помощь
- обезболивание- введение спазмолитиков
- транспортировка в приёмное
отделение
Лечение
Удаление инородного тела с помощью
эзофагоскопии с последующей санацией
пищевода на фоне строгой диеты
173. Осложнения
- эзофагит- перфорация пищевода инородным телом
- разрывы пищевода во время эзофагоскопии
- медиастенит
174. Формулировка диагноза
Инородное тело верхней(средней, нижней) трети
пищевода
(рыбья кость, монета,
пуговица, мясной завал и т.д.)
175. Травмы гортани
Механизм травмы:- удар по передней поверхности шеи
ребром ладони
- попытка удушения или повешения
- удар шеи о твёрдый предмет при ДТП
или катастрофах
- ранения острыми предметами
176. Патоанатомия
При травмах происходит повреждениехрящевого скелета гортани –
щитовидного и перстневидного вплоть
до голосовых складок
Травмы могут завершиться вывихом или
переломом хрящей гортани
Иногда фрагменты хрящей проникают
в просвет гортани, затрудняя дыхание
Травмы гортани могут быть закрытые
и открытые
177. Клиника
Боли в области гортани, нарушение голосавплоть до афонии. Нарушение дыхания –
шумное, стридорозное, вплоть до асфиксии
Невозможность глотания
На коже определяются кровоизлияния,
гематомы, отёчность, возможна деформация с
изменением конфигурации гортани
Раны могут быть различной величины, с
выстоянием хрящей, баллотированием тканей
соответственно дыханию (дышащая рана)
178. Диагностика
Диагноз выставляется на основаниижалоб, анамнеза, данных
объективного обследования Диагноз
подтверждается ларингоскопией,
рентгенографией, КТ, МРТ
Формулировка диагноза:
Ушиб гортани
Ранение гортани
Перелом хрящей гортани
(открытый, закрытый)
179. Неотложная помощь
- обезболивание- пункция трахеи или трахеостомия для
обеспечения дыхания
- противошоковая терапия, иногда
гормональные препараты
- асептическая повязка
- транспортировка в приёмное
отделение
- В тяжёлых случаях - ИВЛ
180. Лечение
Восстановление проходимости гортанис помощью операции –
реконструкция гортани на
интубационной трубке или наложение
Т – образной трубки с последующим
формированием ларингофиссуры
181. Инородные тела гортани и трахеи
Причины:- беспечность родителей
- поспешная еда
- приём пищи во время разговора
- приём пищи в движущемся транспорте
- болезни жевательного аппарата
- привычка держать предметы в полости
рта
- обморочное состояние
- ослабление защитных рефлексов при
алкогольном опьянении и после наркоза
182. Патофизиология
Инородные тела чаще бывают у детей до 5 летУ взрослых при наличии патологии полости
рта и зубов (протезы)
При глубоком вдохе в гортань или трахею
попадают разные инородные тела. Это могут
быть семечки подсолнуха и арбузные семечки,
фасоль, горох, пуговицы, булавки, крючки,
гвозди, шурупы, кнопки, ущемляются в
гортани или баллотируют в трахее при
дыхании
183. Клиника и/т гортани
В момент аспирации наступаетрефлекторный спазм голосовой щели,
сопровождающийся приступом кашля,
удушья с выраженным цианозом
кожных покровов
При инородных телах гортани
асфиксия сопровождается потерей
сознания
Блок дыхания переходит в
клиническую, а затем и
биологическую смерть
184. Клиника и/т трахеи
При инородных телах трахеи оно чащебаллотирует в ней – при вдохе
ударяется о бифуркацию трахеи, а при
выдохе ударяется о голосовые складки,
вызывая приступы кашля
Иногда баллотирование и/т слышно на
расстоянии. Такая картина может
продолжаться длительное время и
может закончиться выделением его
наружу,
фиксацией в бронхе или ущемлением в
185. Диагностика
Диагноз выставляется на основаниижалоб, анамнеза,
данных объективного обследования
Диагноз подтверждается с помощью
ларингоскопии,
трахеобронхоскопия,
рентгенографии гортани, КТ, МРТ
186. Приёмы удаления
- пальцевое удаление инородного тела- можно тряхнуть ребёнка за ножки
трижды
- взрослого наклонить через своё
колено и трижды ударить его между
лопатками
- применить приём Хаймлика – подойти
сзади к пациенту и резко прижать его к
себе, установив свои предплечья на
уровне
рёберных дуг пациента
187. Приёмы удаления
- Пункция трахеи иглой с широкимсечением под углом 40 градусов сверху
вниз по срединной линии
- Наложение трахеостомы разрезом по
средней линии на уровне 2 - 3 полуколец
трахеи с
введением
трахеостомической трубки или любой
другой трубки
- вдувание инородного тела в правый
бронх
- обезболивание
- транспортировка с противошоковыми
мероприятиями в приёмное отделение
188. Формулировка диагноза
- Инородное тело гортани, асфиксия- Балотирующее
(фиксированное)
инородное тело трахеи
189. Острые воспалительные заболевания уха
190.
Ухо - сложный вестибулярно-слуховойорган, который выполняет две функции:
воспринимает звуковые импульсы и
отвечает за положение тела в
пространстве и способность удерживать
равновесие.
Это парный орган, который размещается
в височных костях черепа,
ограничиваясь снаружи ушными
раковинами.
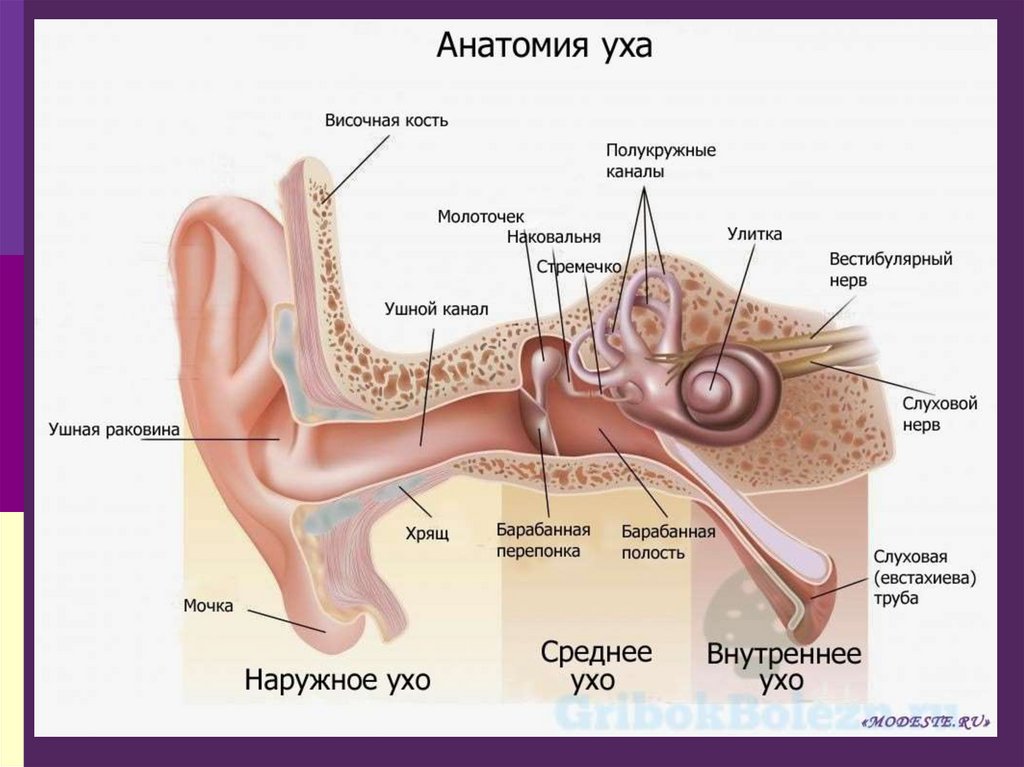
191. Клиническая анатомия уха
В анатомическом отношении в ухе человекаразличают три отдела:
- наружное ухо, состоящее из ушной
раковины и наружного слухового
прохода;
- среднее ухо, составленное барабанной
полостью и имеющее придатки — евстахиеву
трубу и ячейки сосцевидного отростка;
- внутреннее ухо (лабиринт), состоящее
из улитки , преддверия и полукружных
каналов (орган равновесия).
192.
193. Воспалительные заболевания наружного уха
Наружный отитФурункул нсп
Отомикоз
Перихондрит
Рожа
Экзема
194.
Наружный отит - это воспаление кожинаружного слухового прохода
«ограниченный»
(фурункул
наружного слухового прохода)
разлитая форма (диффузный наружный
отит)
По длительности:
Острый
Хронический
195. Причины
- микротравмы- инородные тела
- медицинские манипуляции
- переохлаждения
- бактериальная инфекция
- грибковые поражения
- аллергические поражения кожи
196. Клиника наружного отита
Резкая боль в ухе, усиливающаяся прижевании, разговоре, надавливании на
козелок, при оттягивании ушной
раковины;
Отечность тканей впереди и позади
ушной раковины;
При резком отеке может развиться
снижение слуха;
Зуд в ухе (преимущественно при
грибковом поражении);
Отделяемое в слуховом проходе.
197. Ограниченный наружный отит
При фурункулена
коже слухового
прохода гиперемия,
отёчность,
инфильтрация,
конусовидное
выпячивание с гнойнонекротическим
стержнем в центре.
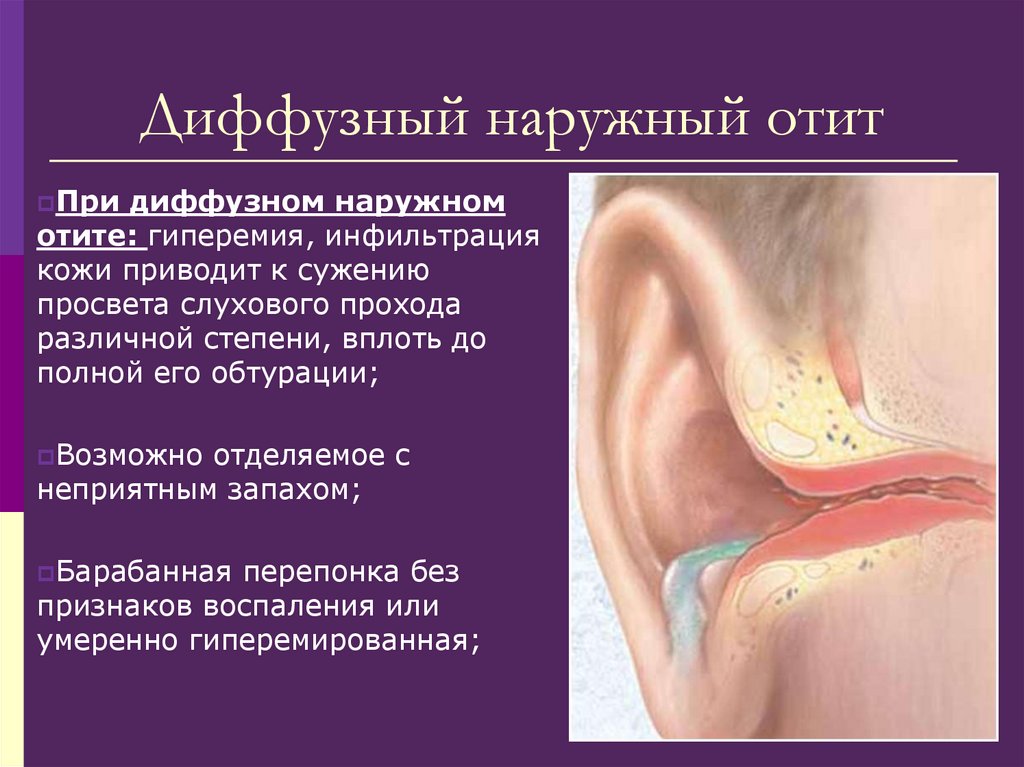
198. Диффузный наружный отит
При диффузном наружномотите: гиперемия, инфильтрация
кожи приводит к сужению
просвета слухового прохода
различной степени, вплоть до
полной его обтурации;
Возможно отделяемое с
неприятным запахом;
Барабанная перепонка без
признаков воспаления или
умеренно гиперемированная;
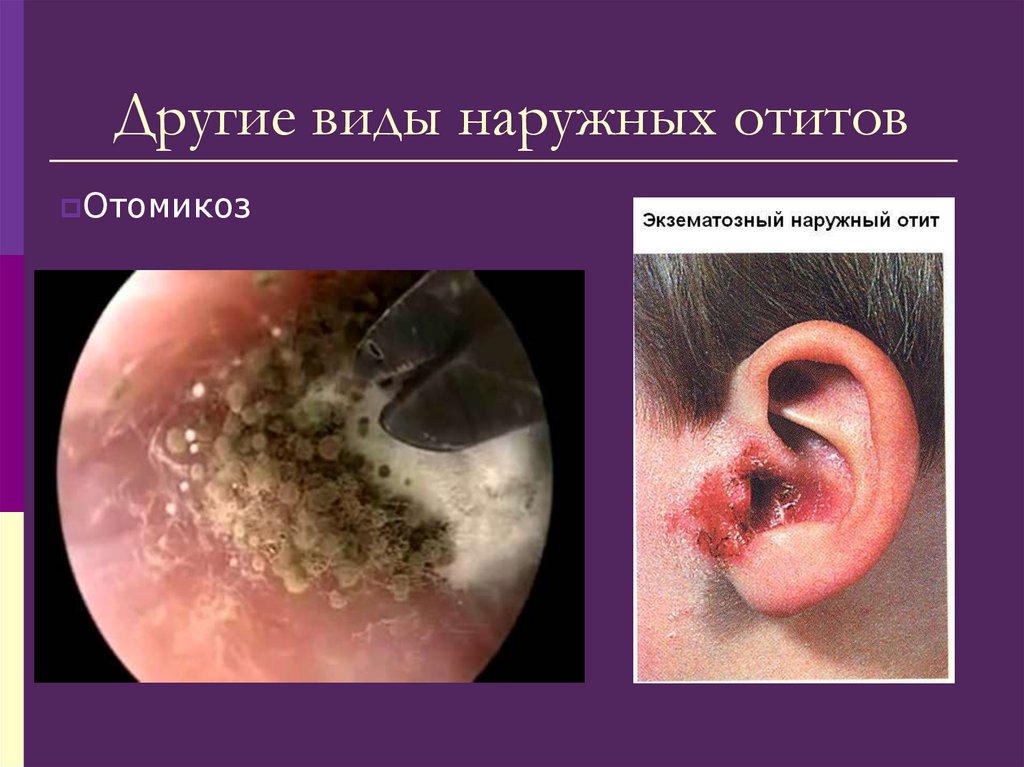
199. Другие виды наружных отитов
Отомикоз200. При отоскопии
При аллергических пораженияхнаблюдается клиника дерматита с
мокнущей мацерацией кожи;
При грибковых поражениях
(отомикозах)
в слуховом проходе определяются
грибковые наложения белого, серого,
коричневого или чёрного цветов с
неприятным запахом на фоне
воспаления.
201. Лечение
При фурункулах и абсцессахфазам раневого процесса,
лечение по
В стадии инфильтрации: в слуховой проход
дважды в день водят спиртово-мазевые
турунды или капли ципромед, отофа, комбинил
– дуо, полидекса, нормакс;
В стадии абсцедирования: производят
вскрытие абсцесса, дренирование и лечение по
фазам раневого процесса;
Физиотерапия -
УВЧ;
Аллергические отиты лечатся у аллерголога.
202. Лечение
При отомикозах проводят тщательныйтуалет слухового прохода с перекисью
водорода с последующим введением
турунды с мазями:
Клотримазол; Тербинафин; Миконазол;
Экзодерил; Пимафукорт
Кандибиотик 3-4 капли 3-4 раза в день
Обработка слухового прохода р-р
Мирамистин 0,01%
203. Формулировка диагноза
Острый правостороннийнаружный отит
Фурункул правого (левого) слухового прохода
Острый диффузный наружный отит
Аллергический наружный отит
Отомикоз справа (слева)
204.
Перихондрит ушной раковины – эторазлитое воспаление надхрящницы и
ушного хряща, в которое также
вовлекается и кожа наружного уха.
Причины: синегнойная палочка, при
получении механической травмы,
операционной травмы, ожоги и
отморожения; фурункул уха; грипп или
туберкулез, укус насекомого.
Клиника: боль, припухлость на всю
поверхность ушной раковины, за
искл.мочки. Припухлость имеет
неравномерную, даже скорее бугристую
поверхность.
205.
206. Лечение
Антибиотики ШСД внутрь (амоксиклав,цефиксим), антибактериальные мази
(левомеколь)
Примочки с антисептиками
(левомицитиновый спирт)
Оперативное лечение : -начало
некротических изменений ткани;
-сильная деформация ушной раковины, ее
сморщивание;
-обильное скопление гнойного секрета.
207. Рожистое воспаление
Причины: Стрептококковая инфекция.Клиника: Четко очерченная гиперемия,
припухлость всей ушной раковины,
мочки уха. При пальпации
болезненность. Пораженный участок
отграничен от здоровой кожи не только
окраской, но и припухшим валиком
Высокая температура, озноб и жжение в
области уха.
В лёгкой форме выздоровление
наступает как правило через 3-4 дня.
208.
Рожистое воспалениеБулезная форма
209. Лечение
Госпитализация и изоляция больного на7-10 сут
Антибиотики ШСД внутрь (амоксиклав,
цефиксим), антибактериальные мази
(левомеколь)
При булезной форме: вскрытие
пузырей, обработка р-рами
антисептиков (хлоргексидин)
210. Формулировка диагноза
Острый правостороннийнаружный отит
Фурункул правого (левого) слухового прохода
Острый диффузный наружный отит
Аллергический наружный отит
Отомикоз справа (слева)
Рожистое воспаление правой ушной раковины
211. Невоспалительные заболевания наружного уха
Инородные телаОбморожения
Ожоги
Отогематома
Ранения
212. Инородные тела уха
Причины- беспечность родителей
- наличие насекомых в доме
- использование ватных палочек
Клиника
- снижение слуха
- шум в ухе
- чувство инородного тела в ухе
213. Приёмы удаления
- вымывание инородного тела водой, каксерную пробку с помощью шприца Жане
- и/т растительного происхождения удаляют
крючком через 15-20 минут после
закапывания спирта
- живые и/т удаляют крючком или вымывают
водой через 20 минут после закапывания
растительного масла
Контрольная отоскопия и санация уха 5-7дней
При невозможности удалить и/т фельдшером,
пациента направляют к ЛОР врачу
214.
215. Промывание уха
216.
217.
218. Диагностика
Диагноз выставляется на основаниижалоб, анамнеза, данных объективного
обследования, отоскопии
Формулировка диагноза
Инородное тело правого
(левого) слухового прохода
219.
Ранения – наличие раны, кровотечение,скопление сгустков в наружном слуховом
проходе и ухудшение слуха, деформация
ушной раковины;
Тупая травма – отсутствие явной раны,
покраснение, наличие гематомы, изменение
формы хряща ушной раковины, отек;
Ожог – покраснение, появление волдырей,
отслойка кожи, при тяжелых ожогах вплоть до
обугливания тканей;
Обморожение – бледность, которая
постепенно сменяется на красноту (если не
произошло полного отморожения);
Воздействие агрессивных химических
соединений – наличие ограниченных очагов
поражения.
220.
Все эти симптомы сопровождаются выраженнойболью в соответствующем ухе.
При травме наружного слухового прохода –
отек, ухудшение слуха.
Травмы среднего и внутреннего уха снижение слуха, шум в ушах и прострелы,
головокружение, нарушение равновесия, боль
в области височной кости (особенно при
возникновении гематомы).
При травме барабанной перепонки –
наружное кровотечение из барабанной
полости.
221.
222. Нормальная картина барабанной перепонки
223. Острый средний отит
воспалительныйпроцесс, охватывающий все
три отдела среднего уха- барабанную полость,
клетки сосцевидного отростка, слуховую трубу.
Классификация (Пальчун В.Т. 2005г)
I стадия- тубоотит (евстахиит)
II стадия- катаральный средний отит
III стадия- доперфоративная
IV стадия- перфоративная
V стадия - репаративная
224.
225. Особенности течения острого среднего отита у детей
редко протекает изолированно, чаще спатологией других органов и систем;
вскрикивает при сосании груди, при кормлении
из ложечки ведет спокойно, наличие
диспепсии, повторной рвоты;
отоскопия не дает четких сведений: гиперемия
перепонки может развиваться вследствие
крика ребенка;
надавливание на козелок вызывает усиление
боли;
острый отит у ребенка может обусловить
картину раздражения мозговых оболочек
(менингизм).
226. Косвенные поведенческие признаки острого среднего отита
крик ребенка во сне;тянется рукой к больному уху;
трется затылком о подушку и крутит
головой.
227. Пути проникновения микробного агента в полость среднего уха
Тубарный;гематогенный, лимфогенный;
через травматизированную барабанную
перепонку;
в результате ретроградного
распространения инфекции из полости
черепа или из лабиринта.
228. Острый тубоотит (евстахиит) I стадия
Жалобы на боль, хлопки вухе при глотании,
заложенность уха,
снижение слуха,
аутофония, шум в ухе;
У детей раннего возраста –
беспокойство, нарушение
сна, отказ от еды;
Отоскопия: б\п серая или
умеренно
гиперемированная,
втянутая, световой рефлекс
укорочен или отсутствует.
229. Катаральный средний отит II стадия
Усиление боли,нарастание симптомов
интоксикации,
повышение Т до 38,0 и
выше. При этом
аутофония больше не
беспокоит, а возникает
стойкое понижение
слуха, сопровождается
«шумом плеска»;
У детей на этой стадии
возбуждение может
смениться адинамией,
может быть рвота,
судороги;
Отоскопия: выраженная
гиперемия и выбухание
барабанной перепонки.
230. Доперфоративная стадия III стадия
Выражен болевойсиндром, значительное
снижение слуха,
нарастает интоксикация,
температура;
При гнойном отите кроме
воспалительных явлений
определяется
сглаженность контуров
барабанной перепонки,
отсутствие
опознавательных знаков,
выстояние перепонки в
слуховой проход.
231. Постперфоративная стадия IV стадия
Интенсивность болевыхощущений снижена, исчезают
симптомы интоксикации,
снижается температура тела,
нарушение слуха
сохраняется;
Отоскопия: на барабанной
перепонке определяется
рваная перфорация с
пульсирующим рефлексом
слизистой оболочки среднего
уха;
Отделяемое гнойное или
гнойно – сукровичное
(оторея).
232. Репаративная стадия V стадия
Купирование симптомов воспаления,перфорация закрывается рубцом;
Пациента беспокоят снижение слуха и шум в
больном ухе;
Такое стадийное течение может быть нарушено
на любой стадии, принять вялотекущий,
затяжной характер;
Иногда, течение заболевания может
характеризоваться выраженными симптомами
воспаления вплоть до развития
внутричерепных отогенных осложнений.
233. Лечение
В I стадию: очищение и анемизация полости носа(сосудосуживающие капли), продувание слуховых
труб по Политцеру, пневмомассаж б\п;
Во II стадию: анальгезирующая терапия:
парацетамол;
Препараты местного действия: спиртовой раствор
борной кислоты 3%, отинум, отипакс, анауран;
Сосудосуживающие капли в нос: називин,
виброцил;
Секретолитическая терапия: ацетилцистеин;
Продувание слуховых труб по Политцеру,
пневмомассаж б\п;
Согревающий полуспиртовой компресс на ухо;
234. Лечение
III стадия: назначают системные антибиотикикапли в ухо не должны быть спиртовыми
(ципромед, нормакс, отофа, комбинил-дуо,
полидекса, данцил)
Назначение ототоксичных антибиотиков внутрь
или местно противопоказано!
(Аминогликозидные а\б: Софрадекс, неомицин,
гентамицин)
Капли в нос обязательны
При необходимомти выполняют разрез
барабанной перепонки (парацентез), туалет уха
Физиотерапевтическое лечение: УВЧ, ЛУЧ-3,
электрофорез с калия иодидом
235. Лечение
При IV стадии:к вышеперечисленному лечению
добавляют промывание полости
среднего уха теплыми растворами
антисептиков: перекись водорода,
диоксидин, йодинол, мирамистин;
Согревающие компрессы
Физиотерапевтическое лечение: УВЧ,
ЛУЧ-3
236. Лечение
В V стадии с целью восстановленияфункции слуховой трубы проводят
продувание ее по Политцеру,
пневмомассаж б\п – это ускоряет
заживление, предупреждает
формирование спаек в барабанной
полости.
237. Формулировка диагноза
Острый тубоотит двусторонний(правосторонний)
Острый катаральный правосторонний
(левосторонний) средний отит
Острый гнойный правосторонний
(левосторонний) средний отит
Острый гнойно-перфоративный
правосторонний (левосторонний) средний отит
238. Отоантрит у ребёнка
239. Мастоидит
это воспаление ячеек сосцевидногоотростка
У детей до года мастоидит называют
отоантритом, ячейки отростка не
сформированы и имеется только одна полость
под названием антрум
Причины
- острые отиты
- хронические отиты
- травмы сосцевидного отростка
240. В патогенезе мастоидита большую роль играют
влияние неблагоприятныйпредрасполагающих факторов;
ослабление общей реактивности
организма;
возраст больного;
структура сосцевидного отростка,
применявшиеся ранее методы лечения
острого гнойного среднего отита.
241. Клиническая классификация мастоидитов
первичные – самостоятельное заболевание безпредшествующего острого среднего отита;
вторичные:
а) типичные, развивающиеся на фоне острого
среднего отита;
б) атипичные, при остром среднем отите,
протекающем без перфорации барабанной
перепонки, рецидивирующий;
особые формы: сквамит, петрозит, зигоматицит
242. Клиническая картина мастоидитов
общие симптомы:-усиливающиеся боли в ухе, и при пальпации
сосцевидного отростка резко усиливаются боли;
- снижение слуха;
местные симптомы:
- Кожа над отростком гиперемирована, отёчна,
инфильтрирована;
- Инфильтрация смещает ушную раковину,
оттопыривая её;
- Над сосцевидным отростком может определяться
флюктуация;
243. При отоскопии
на барабанной перепонке определяетсяклиника острого или хронического отита;
Может быть травмирована барабанная
перепонка с воспалительными явлениями;
Очень часто определяется нависание заднее верхнего отдела барабанной перепонки.
244. Отомастоидит: наружно-задний абсцесс
245. Лечение
только оперативное – трепанациясосцевидного отростка с удалением
всех поражённых ячеек с
последующей массивной
антибактериальной терапией и
детоксикацией
246. Формулировка диагноза
Острый правосторонний(левосторонний) мастоидит
Отоантрит справа (слева)
247. Нейросенсорная тугоухость
это поражение звуковоспринимающей частислухового анализатора
(Кортиев орган, слуховой нерв, центр слуха)
Синонимы нейросенсорной тугоухости:
неврит слухового нерва
кохлеарный неврит
сенсоневральная тугоухость
248. Причины
- инфекции:грипп, краснуха, паротит, корь
- акустические и баротравмы
- работа в шумной обстановке
- контузии головного мозга
- неадекватное применение мочегонных
препаратов
- воспалительные процессы среднего и
внутреннего уха и сосцевидного отростка
- применение ототоксических антибиотиков
аминогликозидового ряда:
гентамицин, канамицин, стрептомицин,
мономицин
249. Клиника
- снижение слуха и шум в ушах- шум пациенты дифференцируют как:
-
стрекотание кузнечика
- гудение проводов
- шум работающего трактора
Если причиной тугоухости являются
острые или хронические отиты, то
жалобы будут соответствующие
250. При отоскопии
барабанные перепонки могут бытьабсолютно здоровыми
или на них определяются симптомы
острого, хронического отита
или мастоидита
251. Диагностика
Диагноз выставляется на основании:- жалоб пациента
- анамнеза заболевания
- данных объективного обследования
- отоскопии
- рентгенографии сосцевидных
отростков, КТ
Диагноз уточняется с помощью
аудиограммы (нарушение
звуковоспринимающей части слухового
анализатора)
252. Формулировка диагноза
Острая нейросенсорная тугоухостьсправа
(слева, или двухсторонняя)
Хроническая нейросенсорная тугоухость
справа (слева, или двухсторонняя)
253. Лечение
В остром периоде лечение стационарноес последующим диспансерным
наблюдением курсами амбулаторного
лечения 2 – 4 раза в году
Лечение назначают с целью
стабилизации слуха под контролем
аудиограммы
Если пациент лечится не регулярно,
то снижение слуха быстро
прогрессирует.
254. Лечение
Детоксикациявитаминотерапия (мильгамма)
прозерин
Актовегин, Мексидол
сосудистые препараты – пентоксифиллин,
кавинтон, фемара, никотиновая кислота
иглорефлексотерапия
эндауральные и парамеатальные блокады
электрофорез с йодистым калием
255. Лечение
- Оперативное лечениекохлеарная имплантация (вживление
микрочипа во внутреннее ухо)
- Слухопротезирование
с помощью слуховых аппаратов





















































































































































































































 Медицина
Медицина