Похожие презентации:
Биологическая характеристика микобактерий и вызываемые ими заболевания
1.
Лекция№29Биологическая характеристика
микобактерий и вызываемые
ими заболевания
2.
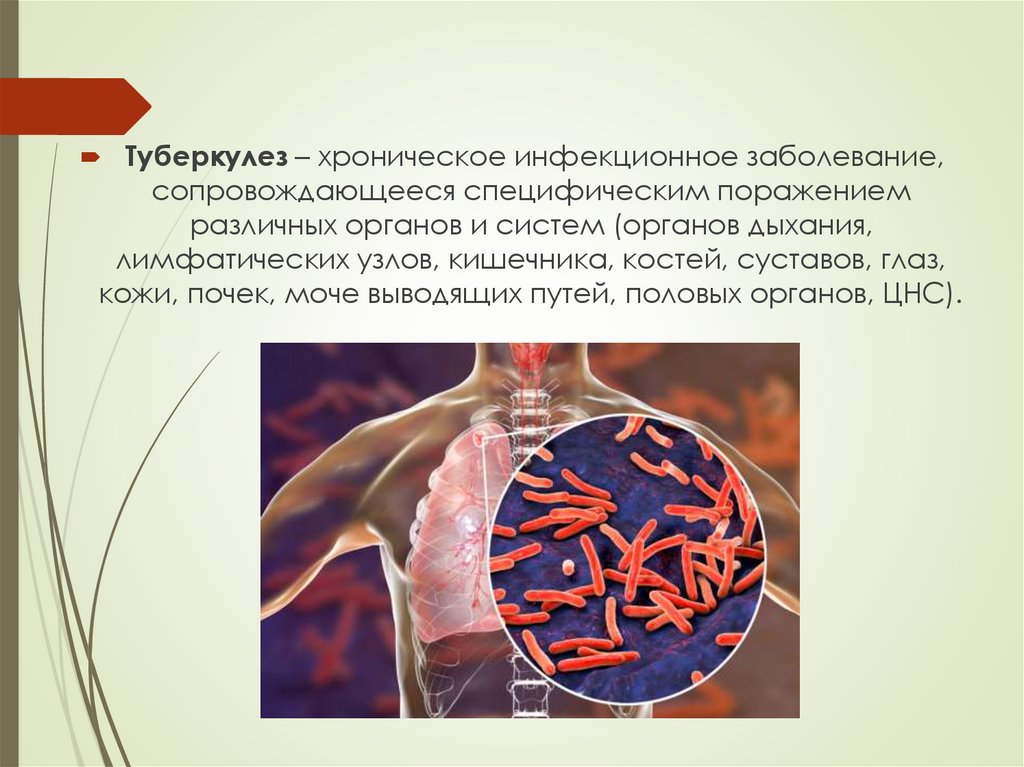
Туберкулез – хроническое инфекционное заболевание,сопровождающееся специфическим поражением
различных органов и систем (органов дыхания,
лимфатических узлов, кишечника, костей, суставов, глаз,
кожи, почек, моче выводящих путей, половых органов, ЦНС).
3.
Историческая справка.С глубокой древности это заболевание было известно под
названиями чахотка ,бугорчатка, золотуха из-за характерных
клинических признаков.
Впервые отделил “чахотку” от других легочных заболеваний
Лаэннек в 1819 г., он ввел термин “туберкулез” (отсюда
синоним - бугорчатка).
В 1882 г. Р. Кох обнаружил возбудителя туберкулеза и получил
чистую культуру на сывороточной среде (палочка или
бацилла Коха).
В 1890 г. Р. Кох получил туберкулин(“водно-глицериновую
вытяжку туберкулезных культур”).
В 1911 г. Р. Кох за открытие возбудителя туберкулеза был
удостоен Нобелевской премии.
4.
Таксономия.Отдел Firmicutes
Семейство Mycobacteriaceae
Род Mycobacterium.
5.
При туберкулезе в органах образуются специфическиегранулемы (granulum – зернышко) в виде узелков или
бугорков (tuberculum – бугорок) с последующим их
творожистым перерождением (распадом) и
обызвествлением.
6.
Туберкулез у человека чаще всего вызывают три видамикобактерий:
M. tuberculоsis (палочка Коха, человеческий вид - вызывает
заболевание в 92% случаев),
М. bоvis (бычий вид - вызывает заболевание в 5% случаев),
М. аfriсаnum (промежуточный вид - вызывает заболевание в 3%
случаев, в Южной Африке – намного чаще).
В редких случаях туберкулез у человека вызывают M. microti
(мышиный тип)
M. avium (птичий тип, вызывающий инфекцию у лиц с
иммунодефицитом).
7.
Морфологические и тинкториальные свойства.Возбудители туберкулеза характеризуются выраженным
полиморфизмом (кокковидные, нитевидные, ветвистые,
колбовидные формы).
В основном они имеют форму длинных тонких (М. tuberculosis, М.
africanum) или коротких и толстых (М. bovis) палочек с зернистой
цитоплазмой, содержащей от 2 до 12 зерен различной величины
(зерна метафосфатов – зерна Муха).
Иногда они образуют нитевидные структуры, напоминающие
мицелий грибов, что и послужило основанием для их названия
(mykes - гриб и bacterium - бактерия).
Неподвижные. Спор не образуют. Имеют микрокапсулу.
8.
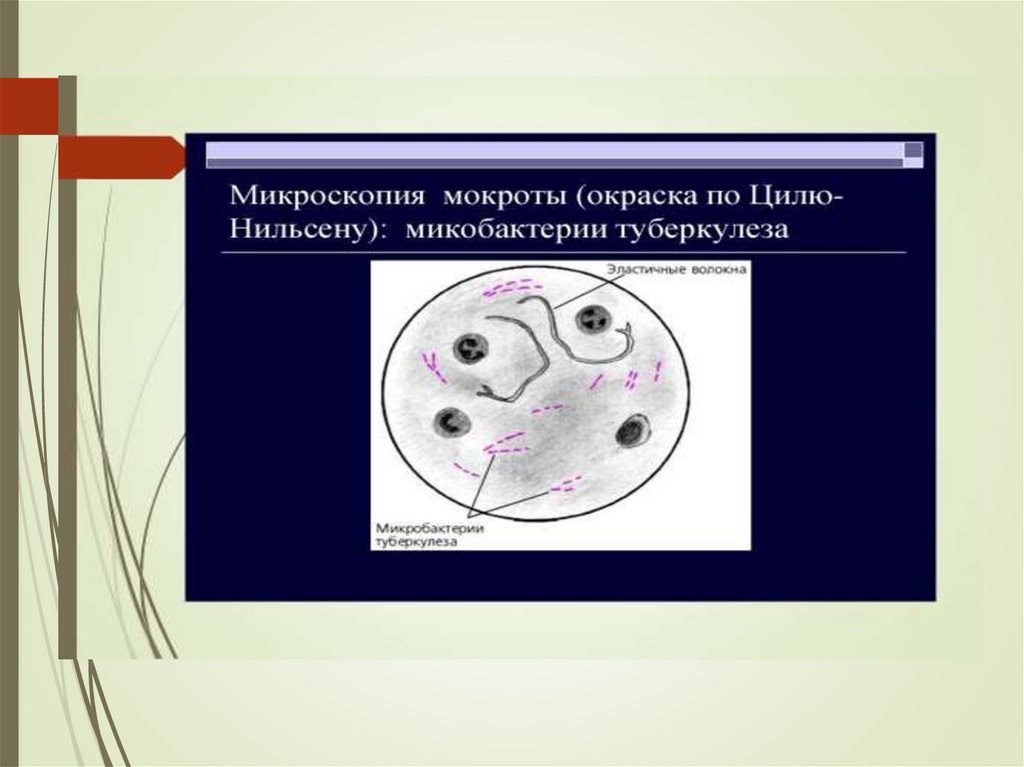
Грам-отрицательные. Микобактерии являются кислото ищелочеустойчивыми бактериями.
Для их окраски применяют метод Циля-Нильсена.
При такой окраске микобактерии выглядят в виде яркокрасных палочек, расположенных одиночно или
небольшими скоплениями из 2-3клетки.
9.
10.
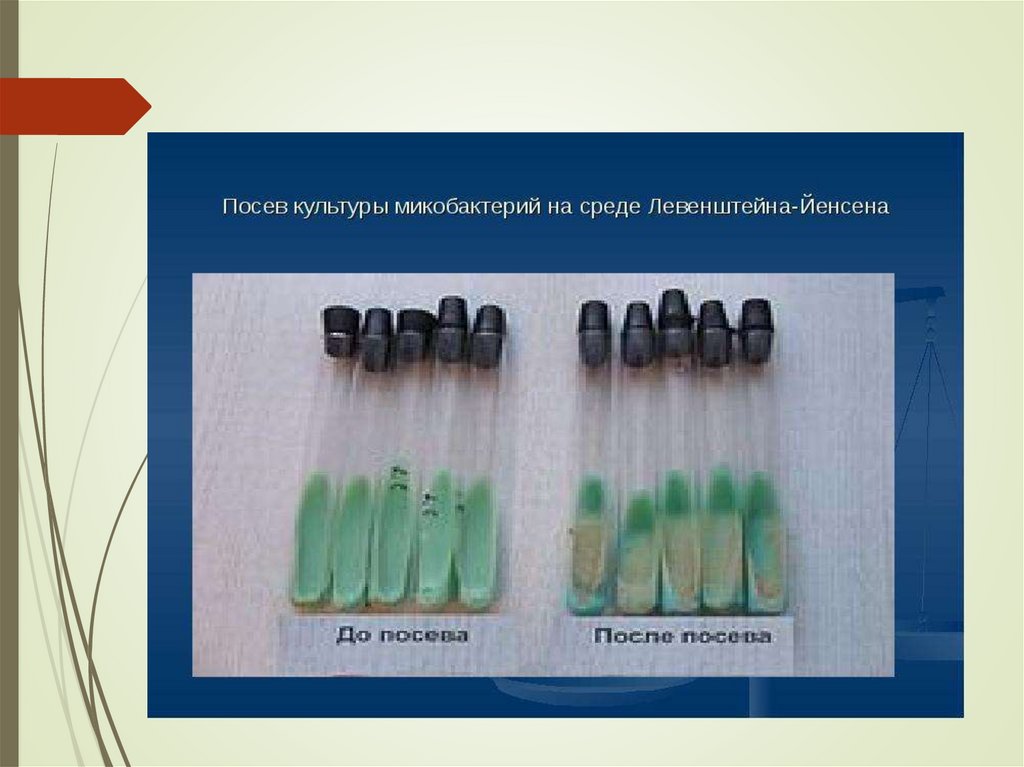
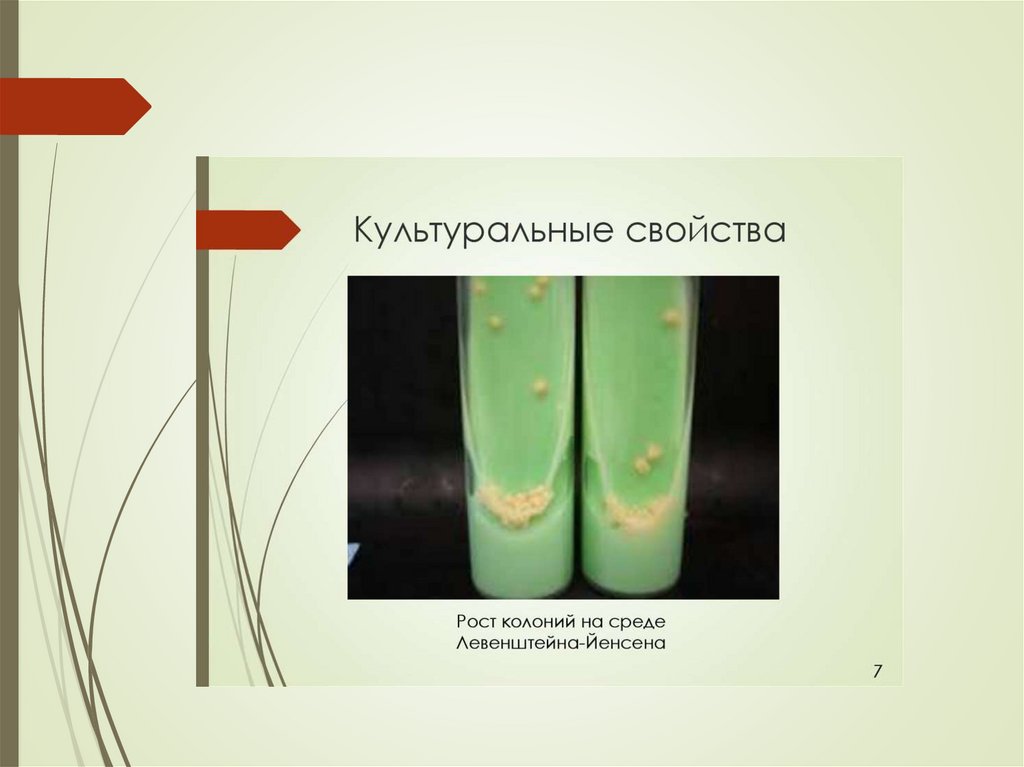
Культуральные свойства.Облигатные аэробы. Растут медленно из-за наличия в клеточной
стенке липидов, замедляющих обмен веществ с окружающей
средой.
Оптимальная температура роста37-38ºС.
Оптимальное значение рН6,8-7,2. Микобактерии требовательны к
питательным средам, глицеринзависимые.
11.
Элективные питательные среды для микобактерий:-яичные среды Левенштейна-Йенсена,Финна-2;
-глицериновые среды Миддлбрука;
-картофельные среды с желчью;
-полусинтетическая среда Школьниковой;
-синтетические среды Сотона, Дюбо.
12.
13.
На плотных средах на15-20день инкубирования
микобактерии образуют
шероховатые плотные
колонии кремового
цвета бородавчатого
вида (напоминают
цветную капусту).
14.
Глицериново –картофельная среда
15.
16.
В жидких средах через 5-7дней наповерхности образуется толстая
сухая морщинистая пленка
кремового цвета. При этом
бульон остается прозрачным.
17.
Химический состав.Основные компоненты микобактерий: белки
(туберкулопротеины), углеводы и липиды.
18.
Резистентность.В высохшей мокроте больного клетки сохраняют
жизнеспособность и вирулентность в течение5-6месяцев.
На предметах больного сохраняются более 3 месяцев.
В почве сохраняются до 6 месяцев, в воде – до 15 месяцев.
Солнечный свет вызывает гибель микобактерий через 1,5 часа,
УФЛ – через2-3минуты.
При пастеризации погибают через 30 минут.
Хлорсодержащие препараты вызывают гибель возбудителей
туберкулеза в течение 3-5часов, 5%- ный раствор фенола - через
6 часов.
19.
Факторы патогенности микобактерий:-корд-фактор – гликолипид клеточной стенки, вызывает
повреждение клеточных мембран и ингибирует образование
фаголизосомы, обусловливая развитие незавершенного
фагоцитоза;
-липиды- содержащие миколовую и фтионовую кислоты,
вызывают появление многочисленных гигантских клеток;
20.
Основной источник инфекции - больной человек с туберкулезоморганов дыхания, выделяющий микробы в окружающую среду с
мокротой.
21.
Источниками инфекции могут также быть люди с внелегочнымиформами туберкулеза и больные животные (крупный рогатый
скот, верблюды, свиньи, козы и овцы).
22.
Основной механизм заражения – аэрогенный.Воздушно – капельный
Воздушно – пылевой
Входными воротами при этом является слизистая оболочка
полости рта, бронхи и легкие.
алиментарным (пищевым) путем при употреблении термически
не обработанных мясо-молочных продуктов.
23.
контактно-бытовой путь передачи инфекции от больныхтуберкулезом при использовании инфицированной одежды,
игрушек, книг, посуды и других предметов. Известны случаи
заражения людей при уходе за больными животными.
24.
Патогенез.Проникнув в организм человека в фагоцитах формируются
фагосомы, внутри которых микобактерии остаются живыми и
размножаются.
В фагоцитах микобактерии транспортируются в регионарные
лимфатические узлы, сохраняясь длительное время в
“дремлющем” состоянии (незавершенный фагоцитоз).
25.
При этом происходит воспаление лимфатических путей(лимфангоит) и лимфатических узлов (лимфаденит).
В месте внедрения возбудителя формируется очаг воспаления.
Это воспаление в течение нескольких недель приобретает
специфический характер (развивается реакция
гиперчувствительности замедленного типа), в результате чего
формируется гранулема.
26.
В последующем происходит трансформация макрофагов вэпителиоидные клетки.
При слиянии эпителиоидных клеток образуются гигантские
многоядерные клетки.
Вокруг очага воспаления формируется
соединительнотканная капсула, некротизированные ткани
обызвествляются.
В результате этого происходит формирование первичного
туберкулезного комплекса, внутри которого находится
казеозная не кротизированная ткань и остаются живые
микобактерии.
27.
Клиника.Инкубационный период длится от 3-8 недель до 1 года и более.
28.
Симптомамитуберкулеза являются
быстрая утомляемость,
слабость, потеря массы
тела, длительная
субфебрильная
температура, обильное
ночное потоотделение,
кашель с мокротой с
кровью, одышкой.
29.
Иммунитет.Формируется как клеточный, так и гуморальный иммунитет.
Клеточный иммунитет проявляется состоянием повышенной
чувствительности (сенсибилизации). Благодаря этому организм
приобретает способность быстро связывать новую дозу
возбудителя и удалять ее из организма: Т-лимфоциты распознают
клетки, инфицированные микобактериями, атакуют их и
разрушают.
30.
Иммунитет при туберкулезе сохраняется до тех пор, пока ворганизме есть возбудитель. Такой иммунитет называют
нестерильным или инфекционным. После освобождения
организма от микобактерий иммунитет быстро исчезает.
31.
32.
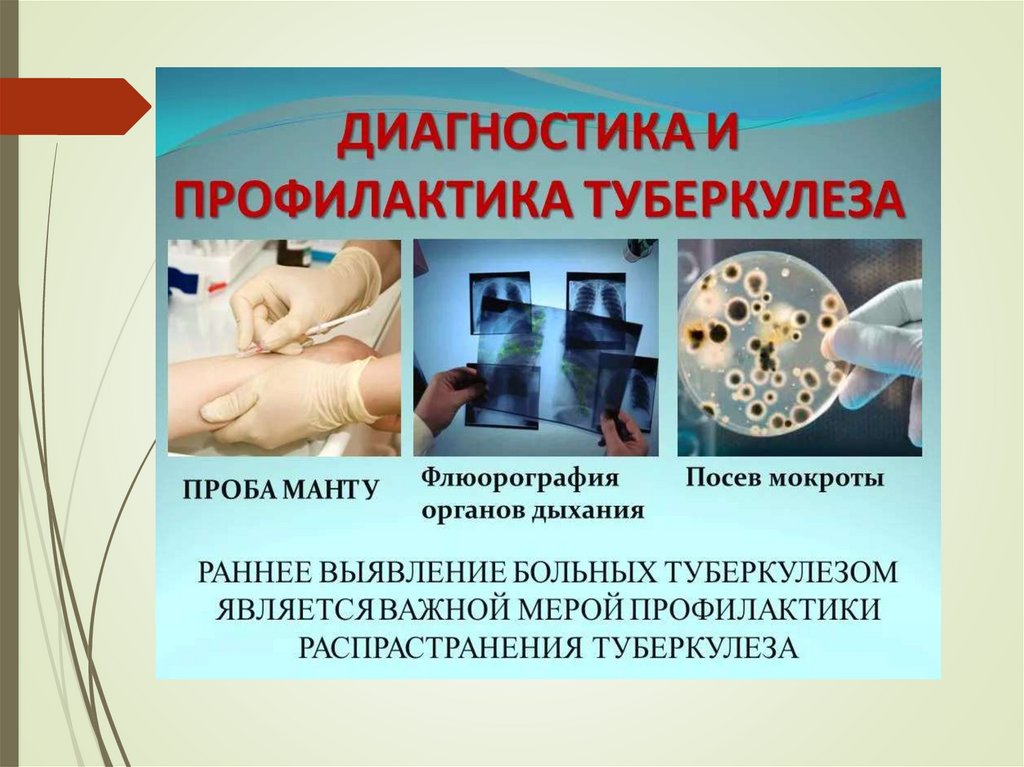
Специфическая профилактика.Специфическую профилактику
осуществляют путем введения живой
вакцины БЦЖ (ВСG - Bacille
Calmette-Guerin).
Штамм БЦЖ селекционирован в
1919 г. А. Кальметтом и К. Гереном
путем длительного пассирования M.
bovis на картофельно-глицериновой
среде с добавлением желчи.
33.
Вакцинацию проводят у новорожденных на 3-7й день жизнивнутрикожно.
На месте введения вакцины формируется инфильтрат с
небольшим узелком в центре. Обратное развитие инфильтрата
происходит в течение 3-5месяцев.
Ревакцинация – в 7 и 14 лет лицам с отрицательной реакцией
Манту, поэтому перед ее проведением ставится проба Манту.
У новорожденных со сниженной резистентностью и в регионах,
благополучных по туберкулезу, применяется менее реактогенная
вакцина БЦЖ-М, содержащая в 2 раза меньшее количество
микробов.
34.
ЛечениеБольшинство антибиотиков на микобактерии туберкулеза не
действует, поэтому применяют специфическую терапию:
туберкулостатические препараты.
35.
Используется два ряда препаратов:1) препараты первого ряда: изониазид, пиразинамид,
стрептомицин, рифампицин, этамбутол, фтивазид;
2) препараты второго ряда: амикацин, каномицин,
аминосалицилат натрия (ПАСК), дапсон, циклосерин и др.
36.
Особенности терапии при туберкулезе:1) лечение должно быть начато как можно раньше, сразу после
выявления заболевания;
2) терапия всегда комбинированная – используется не менее
двух препаратов;
3) проводится длительно (4–6 месяцев), что связано с большой
продолжительностью жизненного цикла микобактерий;
4) должна быть непрерывной, так как перерывы ведут к
формированию устойчивости возбудителя и хронизации
процесса.






























 Медицина
Медицина