Похожие презентации:
ЛФК при неврологических нарушениях
1.
ЛФК приневрологических
нарушениях
2.
Дефиниция ишемического инсульта итранзиторной ишемической атаки
Инсульт определяется как быстро развивающиеся клинические признаки очагового
(или общего) нарушения функции головного мозга,
удерживающиеся более 24 ч или приводящие к смерти при отсутствии каких-либо
причин, кроме причин сосудистого происхождения. Данное
определение охватывает все типы инсульта (субарахноидальное кровоизлияние,
внутримозговое кровоизлияние, инфаркт мозга и инсульт, не
уточненный как кровоизлияние или инфаркт).
Транзиторные ишемические атаки (ТИА) — преходящие эпизоды неврологической
дисфункции, обусловленные региональной ишемией тканей головного мозга,
спинного мозга или сетчатки, но не приводящие к
развитию инфаркта ишемизированного участка.
3.
Целью медицинской реабилитации является минимизация последствийнарушения мозгового кровообращения и сопутствующих заболеваний,
предотвращение развития осложнений, повышение мотивации на
выздоровление, оказание эмоциональной поддержки семье, обучение доступным для
пациента приемам самообслуживания, подготовка к выписке на следующий этап
реабилитации. Успех восстановительного лечения
нарушенных функций у больных в остром периоде инсульта зависит от
правильной организации реабилитационного процесса.
Основными принципами медицинской реабилитации при церебральном инсульте
являются раннее начало, мультидисциплинарность, адекватность, обоснованность,
комплексность, преемственность, максимальное активное участие пациента,
этапность, длительность.
4.
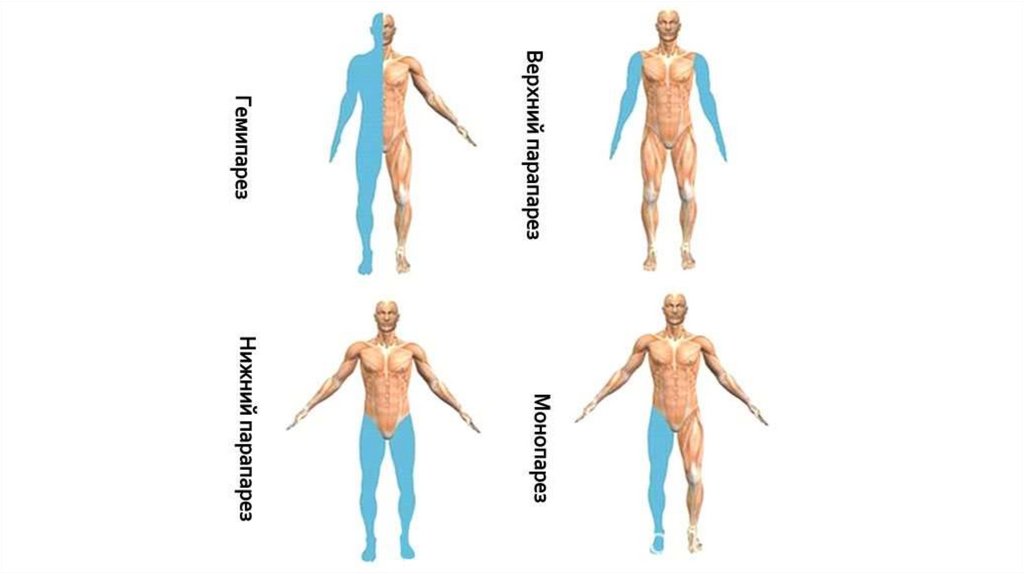
Парез - это патологическое состояние, котороесвязано с нарушением движения из-за
слабости мышц и нарушения работы нервов.
Человек, живущий с парезом, может частично
или полностью утратить только некоторые
произвольные движения в определенной
конечности (рука, нога) или другой части
тела. Название, даваемое парезу, изменяется
в зависимости от части (частей) пораженного
тела.
5.
парапарез означает, что обе конечности (чаще руки)страдают от слабости и нарушения произвольного
движения;
гемипарез относится к парезу на одной стороне тела
(рука и нога);
тетрапарез – утрата движений в обеих руках и ногах.
Парез не ограничивается конечностями, он также
может поражать голосовые связки, желудок, глаза и
другие части тела.
6.
7.
Если парез - это слабость, частичная утратафункций, которая устраняет некоторые или
все произвольные движения в части
конечности, то паралич (плегия) - это худший
уровень пареза. Это состояние, когда все
движения в пораженном регионе становятся
невозможными.
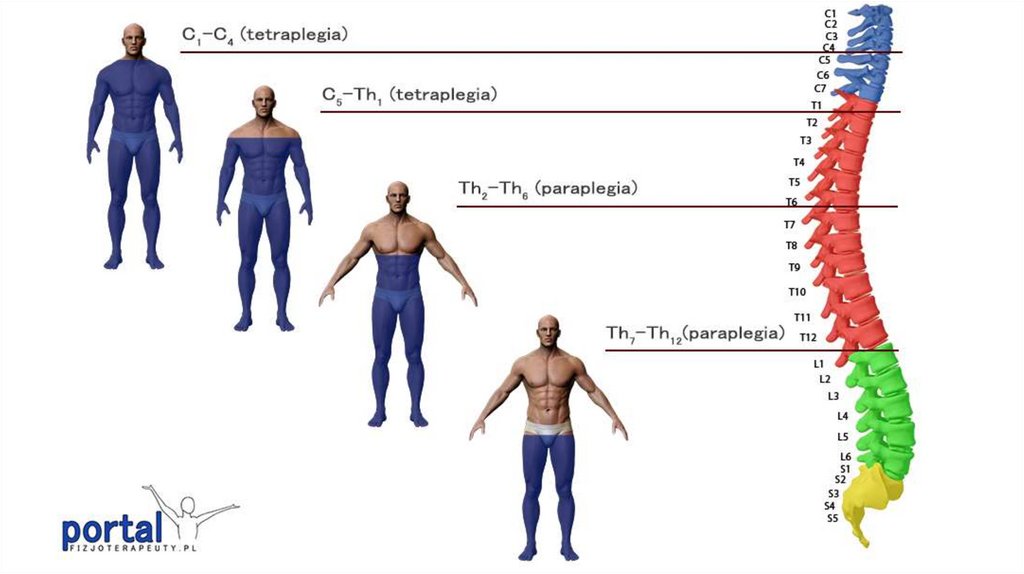
8.
Тетраплегия - это медицинский термин для полногопаралича. Следовательно, у человека, живущего с
параличом, нет возможности добровольно
пошевелить ни одной конечностью.
Гемиплегия включает паралич на одной стороне тела
(рука-нога).
Параплегия – это поражение либо верхних, либо
нижних конечностей.
Моноплегия – паралич одной конечности или части
тела.
9.
Причины парезаТравма спинного мозга (спинальная травма). Не все повреждения спины приводят
к парезу. Частичная травма может позволить человеку совсем немного
двигаться. Конкретные нервы могут оставаться неповрежденными, вызывая сл
Защемление нерва или ишиас. Это один из примеров защемления нерва,
приводящего к парезу. Если ишиас достаточно сильный, у больного могут
возникнуть проблемы с ощущениями или движениями одной ноги или ступни.
Это может привести к слабости одной ноги, что может затруднить ходьбу.
Повреждения периферических нервов. Иногда нервы повреждаются в самой
конечности, а не в области головного мозга или позвоночника. Травма может
нарушить функцию определенной конечности или другой части тела.
Осложнение хирургических вмешательств. После операции вы можете
обнаружить, что мышцы в месте операции не реагируют так же полноценно или
быстро, как до операции.абость, но не полный паралич.
10.
11.
Причины параличаТравма спинного мозга. Если спинной мозг разорван в какой-либо зоне,
это прерывает связь с нервами в определенных частях тела.
Местоположение травмы спинного мозга будет определять, какой объем
тела больше не может двигаться произвольно.
Рассеянный склероз. По мере прогрессирования рассеянного склероза
организм наносит все больший ущерб своим собственным нервам.
Поскольку нервы повреждены и образуются рубцовые ткани, может
возникнуть паралич.
Церебральный паралич. В зависимости от места повреждения мозга,
церебральный паралич может привести к различным степеням и
локализациям паралича. Это не полный список всех возможных причин
паралича, но многие люди, живущие с полным параличом или с какойлибо другой формой расстройства движения, относятся к одной из этих
четырех категорий.
12.
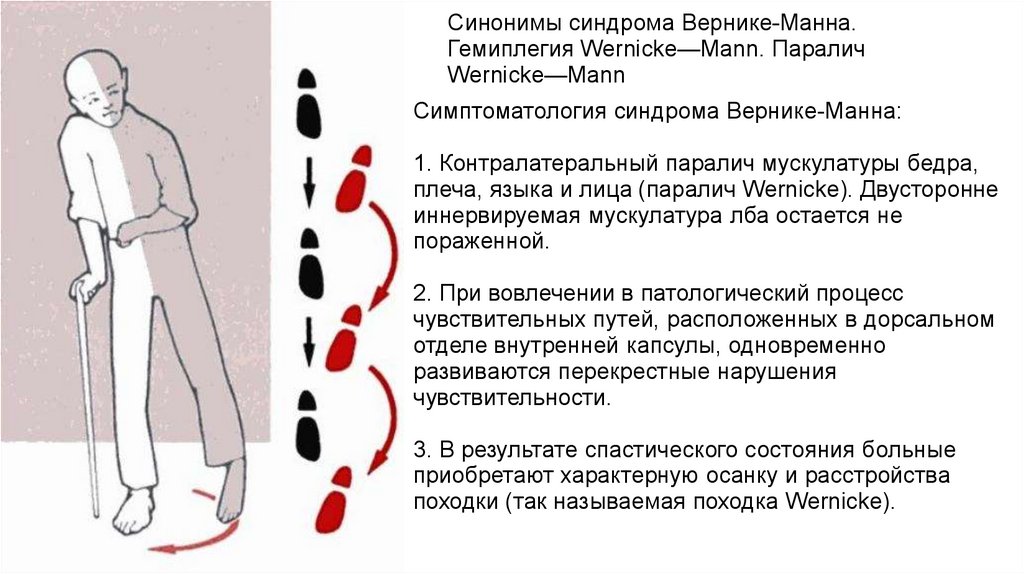
Синонимы синдрома Вернике-Манна.Гемиплегия Wernicke—Mann. Паралич
Wernicke—Mann
Симптоматология синдрома Вернике-Манна:
1. Контралатеральный паралич мускулатуры бедра,
плеча, языка и лица (паралич Wernicke). Двусторонне
иннервируемая мускулатура лба остается не
пораженной.
2. При вовлечении в патологический процесс
чувствительных путей, расположенных в дорсальном
отделе внутренней капсулы, одновременно
развиваются перекрестные нарушения
чувствительности.
3. В результате спастического состояния больные
приобретают характерную осанку и расстройства
походки (так называемая походка Wernicke).
13.
Начинаться мероприятия по медицинской реабилитации должны в условияхсосудистого отделения, в первые 24—48 ч от момента развития церебрального
инсульта при условии:
— стабильного состояния базовых показателей жизнедеятельности пациента в течение 24 ч
— отсутствия загрудинных болей в течение 24 ч, за исключением стабильной стенокардии;
— отсутствие некупированных нарушений ритма и проводимости;
— наличия перспективы восстановления функций, повышения мобильности и социальной
активности пациента (реабилитационного потенциала);
— наличия медицинского индивидуального плана проведения реабилитационных
мероприятий;
— мотивированности (если пациент в сознании) пациента к предстоящему лечению;
— риск развития осложнений не должен превышать перспективу восстановления функций;
— отсутствия противопоказаний к проведению отдельных методов медицинской
реабилитации на основании установленного реабилитационного диагноза
.
14.
Согласно классификации Столярова Л.Г., Ткачева Г.Р., 1978; Кадыков А.С.,1997, 2003; Кадыков С.А., 2004; Гусев Е.И. и др.,2001, выделяют
следующие периоды инсульта:
- острейший период — первые 3–5 сут. с момента развития инсульта;
- острый период — до 21-го дня;
- подострый период — до 3 мес;
- ранний восстановительный период — 6 мес;
- поздний восстановительный период — до 12 мес;
- период последствий (резидуальный) — от 12 мес. (до 2 лет после
заболевания).
При этом острейший и острый периоды являются наиболее важными звеньями
в развертывании и течении острых нарушений мозгового кровообращения
(ОНМК).
15.
В острый период течения заболевания в специализированномстационаре (сосудистое отделение), включая отделение реанимации и
интенсивной терапии — I этап, в ранний восстановительный период течения
заболевания, поздний реабилитационный период, период остаточных
явлений, при хроническом течении заболевания вне обострения в
реабилитационном стационаре для пациентов с нарушением функции
центральной нервной системы — II этап; в ранний и поздний
реабилитационный периоды, период остаточных явлений течения
заболевания, при хроническом течении заболевания вне обострения вне
стационара — в дневном стационаре, в отделении реабилитации
амбулаторно-поликлинического учреждения, санатория, выездной бригадой
на дому или с использованием дистанционных форм контроля
реабилитационных мероприятий, проводимых пациентом самостоятельно, в
кабинетах реабилитации, физиотерапии, лечебной физкультуры,
рефлексотерапии, мануальной терапии, психотерапии, медицинской
психологии, кабинетах логопеда — III этап.
16.
Целью медицинской реабилитации является минимизация последствийнарушения мозгового кровообращения и сопутствующих заболеваний,
предотвращение развития осложнений, повышение мотивации на
выздоровление, оказание эмоциональной поддержки семье, обучение
доступным для пациента приемам самообслуживания, подготовка к выписке
на следующий этап реабилитации. Успех восстановительного лечения
нарушенных функций у больных в остром периоде инсульта зависит от
правильной организации реабилитационного процесса.
Основными принципами медицинской реабилитации при церебральном
инсульте являются раннее начало, мультидисциплинарность, адекватность,
обоснованность, комплексность, преемственность, максимальное активное
участие пациента, этапность, длительность.
17.
Мультидисциплинарная бригада объединяет специалистов, которые работаюткак единая команда с четкой согласованностью действий, что обеспечивает
целенаправленный подход в постановке целей и реализации задач
реабилитации. В состав бригады входят: невролог, реаниматолог (в блоке
интенсивной терапии или в отделении реанимации), врач по ЛФК, врачфизиотерапевт, инструктор-методист по ЛФК, нейропсихолог-логопед,
медицинский психолог, эрготерапевт (или
бытовой реабилитолог), медицинские сестры, социальный работник,
сиделки или ухаживающие за пациентом и сам пациент. Кардиолог,
психиатр, ортопед-травматолог приглашаются для работы в сосудистое
отделение в качестве консультантов при необходимости. Желательно
включение в состав бригады диетолога (специалиста по нутритивной
поддержке).
18.
Физическая реабилитация, методики кинезиотерапии:- Лечение положением
- Дыхательная гимнастика (активные и пассивные техники).
- Рефлекторные системы упражнений:
Фельденкрайса Кастильо- Маралеса
Войта,
Бобат,
PNF.
- Механотерапия.
- БОС — тренировка.
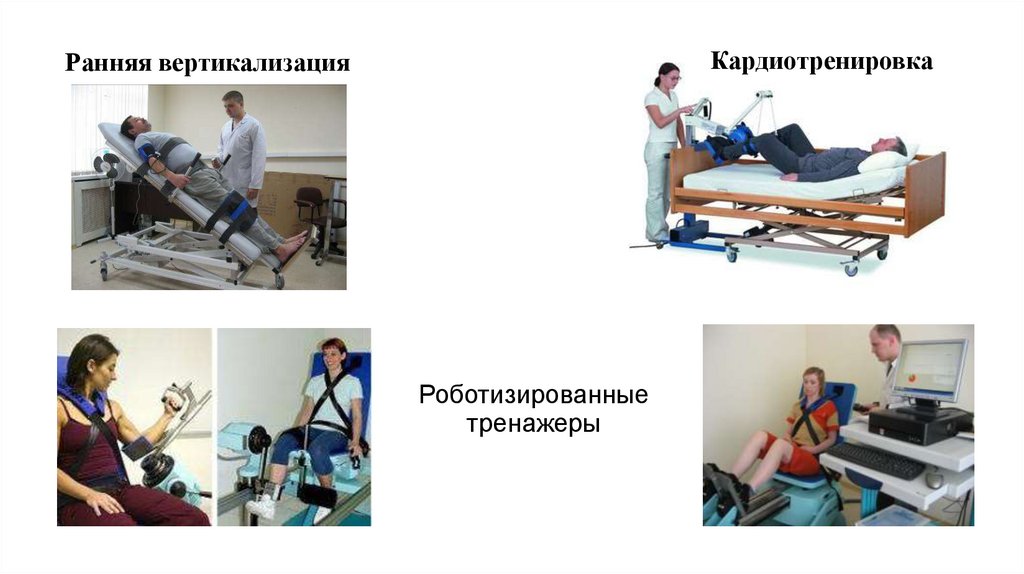
19.
КардиотренировкаРанняя вертикализация
Роботизированные
тренажеры
20.
Классификация позвоночно-спинномозговой травмыпо виду травмы
по срокам
1. Изолированная ПСМТ
2. Сочетанная ПСМТ
3. Комбинированная ПСМТ
1. Острейший период(первые8 часов)
2. Острый период(от8 часов до3-х суток)
3. Ранний период(от3 суток до4 недель)
4. Промежуточный период(от1 до3 месяцев)
5. Поздний период(более3 месяцев)
по степени нарушения
целостности покровов
1. Закрытая
2. Открытая
3. Проникающая
по характеру
повреждения позвоночника
1. Стабильная
2. Нестабильная
по наличию повреждения нервнососудистых образований позвоночного
канала
1. Неосложненная (без повреждения
спинного мозга и спинномозговых нервов)
2. Осложненная (с повреждением спинного
мозга и\или спинномозговых нервов)
21.
по виду повреждения позвоночника1. Ушиб позвоночника
2. Переломы позвонков
3. Вывихи позвонков
4. Самовправившийся вывих позвонка
5. Переломо-вывихи позвонков
6. Спондилоптоз
7. Частичный или полный разрыв капсульно-связочного аппарата
позвоночного двигательного сегмента
по локализации
8. Разрыв межпозвонкового диска
1. Повреждения шейного отдела позвоночника
2. Повреждения грудного отдела позвоночника
3. Повреждения поясничного отдела позвоночника
4. Повреждения крестцового отдела позвоночника
5. Множественные повреждения позвоночника
6. Многоуровневые повреждения позвоночника
7. Множественные многоуровневые повреждения
позвоночника
22.
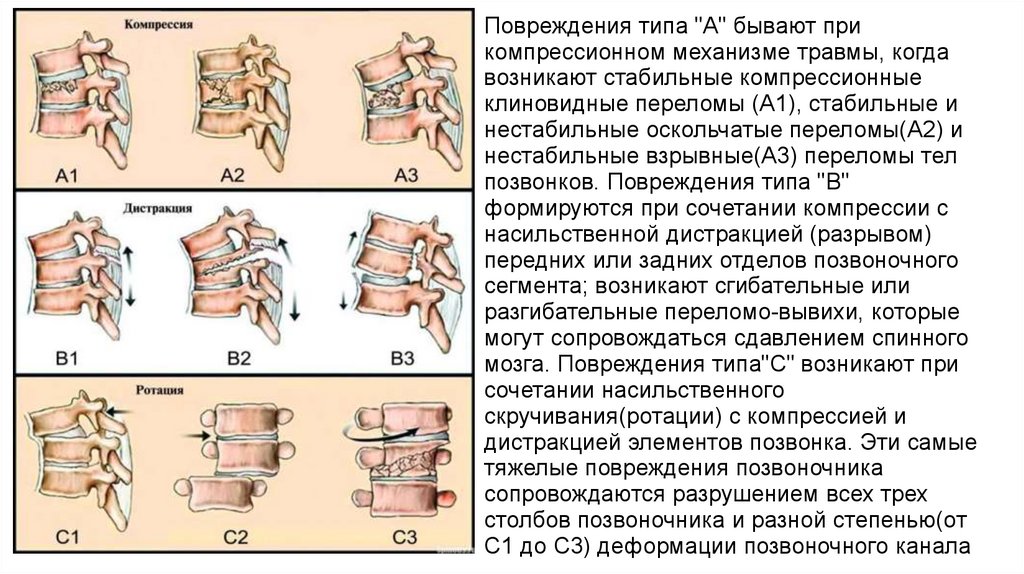
Повреждения типа "А" бывают прикомпрессионном механизме травмы, когда
возникают стабильные компрессионные
клиновидные переломы (А1), стабильные и
нестабильные оскольчатые переломы(А2) и
нестабильные взрывные(А3) переломы тел
позвонков. Повреждения типа "В"
формируются при сочетании компрессии с
насильственной дистракцией (разрывом)
передних или задних отделов позвоночного
сегмента; возникают сгибательные или
разгибательные переломо-вывихи, которые
могут сопровождаться сдавлением спинного
мозга. Повреждения типа"С" возникают при
сочетании насильственного
скручивания(ротации) с компрессией и
дистракцией элементов позвонка. Эти самые
тяжелые повреждения позвоночника
сопровождаются разрушением всех трех
столбов позвоночника и разной степенью(от
С1 до С3) деформации позвоночного канала
23.
Клинические рекомендации обсуждены и утверждены назаседании Правления Ассоциации нейрохирургов России
20.09.2013 г
Всем больным после травмы позвоночника необходимо
проводить раннюю реабилитацию с первых суток после операции.
Объем реабилитационных мероприятий, а также назначение ГБО
определяют в каждом конкретном случае совместно с врачем
соответствующего профиля.
24.
Лечебная физкультураОдной из главных задач медицинской реабилитации больных с ПСМТ является
активизация движений и частичное или полное восстановление локомоции Класс
рекомендаций IIa (уровень доказанности B), поэтому наряду с другими
реабилитационными мероприятиями главная роль в реабилитационном процессе
отводится ЛФК Класс рекомендаций IIa (уровень доказанности B). Применение
моторизованных пассивных велотренировок вызывает нормализацию
электрофизиологической активности мотонейронов, снижает уровень спастичности Класс
рекомендаций IIa (уровень доказанности B). Многократно повторяющиеся упражнения
ходьбы при содействии врачей или с помощью управляемых ортезов во время ходьбы по
беговой дорожке с разгрузкой массы тела способствуют восстановлению ходьбы после
неполной травмы спинного мозга Класс рекомендаций IIa (уровень доказанности B).
Появившиеся за последние годы множество терапевтических тренажеров значительно
расширили возможности механотерапии и вывели ее на качественно новый уровень Класс
рекомендаций IIa (уровень доказанности B). Ходьба по беговой дорожке с разгрузкой
массы тела (Body-Weight-Supported Treadmill Training — BWSTT), по мнению многих
исследователей, является одним из главных методов формирования навыка ходьбы,
тренировкой целенаправленного, специфического действия Класс рекомендаций IIa
(уровень доказанности C). ЛФК или по системе BWSTT помогает восстановить способность
ходить у более чем 90% больных с уровнем поражения С Класс рекомендаций IIa (уровень
доказанности B)
25.
Классификация кинезитерапевтических воздействий.1. Воздействия, направленные на воссоздание специфических (активных,
произвольных) движений, всеми параметрами которых (сила, скорость, ритм,
точность) полностью управляет пациент.
2. Активация неспецифических двигательных систем, при работе которых вовлекаются
большие мышечные массивы.
3. Активация резервных двигательных систем.
4. Обучение пользованию механическими приспособлениями для сидения, стояния и
перемещения (корсеты, фиксирующие аппараты, штуцеры, манжеты, трости,
костыли).
5. При крайнем дефиците двигательных возможностей, для обучения или если
больному необходима помощь другого человека.
6. Пассивная кинезитерапия применяется при полной невозможности выполнять
произвольные или синергические движения (тяжелое общее состояние, грубый вялый
паралич, контрактуры).
7. Некоторые произвольные движения пациент может выполнить лишь в специально
созданных облегченных условиях (на подвеске, в воде, на скользкой поверхности),
поэтому в программу реабилитации входят занятия по обучению ходьбе в бассейне.
26.
Принципы механотерапии.1. Исходное положение пациента должно быть правильным с учетом решаемых
реабилитационных задач и его конституциональных особенностей. 2. Движения и физические
упражнения, выполняемые на аппарате и тренажере, должны быть правильными с анатомической,
физиологической и биомеханической точек зрения. 3. Воздействие должно быть дозируемое и
контролируемое (сопротивление при движениях, амплитуда при коррекционных и гимнастических
упражнениях и т.д.). 4. Сопротивление в аппаратах и тренажерах должно видоизменяться во
время выполнения упражнения согласно законам биомеханики и мышечной деятельности.
Тренировка мышц с использованием аппаратов с БОС по ЭМГ с активным вовлечением пациента
является перспективным и эффективным методом реабилитации Класс рекомендаций IIa (уровень
доказанности B). Но использование данного метода, к сожалению, ограничено при повреждении
спинного мозга выше поясничного отдела Класс рекомендаций IIa (уровень доказанности B). К
реабилитационным технологиям нового типа относятся способы вертикализации пациента и
восстановления ходьбы методом внешней реконструкции (стол-вертикализатор,
роботизированный реабилитационный комплекс для ходьбы). Процесс реабилитации для
больного с ПСМТ в восстановительном и позднем периодах условно можно разделить на
несколько последовательных взаимосвязанных этапов ЛФК — восстановление произвольных
движений и освоение техники ходьбы. Этапность занятий предусматривает последовательность
силовых и временны х нагрузок, динамических усложнений и включение разных мышечных групп в
произвольную двигательную активность, что в конечном итоге ведет к освобождению больного от
подручных средств опоры
27.
Классификации патологии периферической нервной системы.Существуют различные подходы к классификации патологических процессов,
вовлекающих структуры периферической нервной системы. Один из наиболее часто
используемых основан на этиопатогенетических особенностях повреждения
нервных стволов.
28.
Классификация повреждений нервов.1. Нейропраксия. Анатомическая целостность сохранена. Двигательные волокна –
самые крупные и наиболее подвержены повреждению, поэтому двигательные
выпадения полные, в то время как чувствительные обычно лишь частичные. Причиной
обычно является тракция, компрессия (парез субботней ночи, парез от костылей,
сдавление опухолями, костными или фиброзными образованиями).
2. Аксонотмезис. Нарушена целостность нервных волокон, но сохранена интактность
невральных оболочек. Двигательные и чувствительные выпадения полные.
Восстановление обычно полное, но зависит от дистанции, которую необходимо
преодолеть регенерирующим волокнам. Причиной обычно выступает компрессия,
тракция, ишемия (переломы, интраневральные иньекции, замерзание).
3. Нейротмезис. Полное нарушение целостности всех элементов нерва. Хорошее
спонтанное восстановление отмечается редко, обычно требуется хирургическое
лечение. Эффективность последнего зависит от хирургической техники и расстояния,
которое необходимо преодолеть регенерирующим волокнам. Причиной являются
ранения, переломы, ятрогенные повреждения, прорастание злокчественными
опухолями.
29.
По вовлечению многих или единичных нервных стволов выделяют полинейропатиии мононейропатии. Исходя из локализации патологического процесса и его характера
можно выделить следующие группы заболеваний.
I.
Поражения черепных нервов (включая невралгию тройничного нерва, атипичную
лицевую боль, паралич лицевого нерва, гемифациальный спазм, языкоглоточную
невралгию и т.д.).
II. Поражения нервных корешков, сплетений и их конечных ветвей (включая
поражения плечевого сплетения, пояснично-крестцового сплетения, фантомный
болевой синдром, сдавление нервных корешков при патологии позвоночника).
III. Туннельные синдромы периферических нервов (включая синдром запястного
канала, поражения локтевого нерва, синдром верхней грудной апертуры,
парестетическую мералгию, синдром предплюсневого канала, поражения
седалищного нерва и т.д.).
IV. Нейропатии при системных заболеваниях (эндокринных, аутоиммунных).
30.
Диагностика поражений периферической нервной системы.Стандарт. Диагноз поражения периферической нервной
системы ставится в первую очередь на основании клинических
данных. Дополнительные исследования (ЭНМГ, УЗИ, МРТ, КТ)
только уточняют степень поражения и его локализацию.
Рекомендация. Электронейромиография проводится всем
больным с травматическими и нетравматическими
поражениями периферической нервной системы для
объективизации патологических изменений, оценки их
локализации, выраженности и, при необходимости, динамики
31.
Паралич Белла является наиболее распространенной формой нейропатиилицевого нерва, тем не менее, в 8–12% случаев причиной становится наличие
объемного образования (уровень доказательности 4). Более чем в 70% случаев
паралич Белла имеет благоприятный прогноз с полным восстановлением в
течение 6 месяцев (уровень доказательности 3); практически полного
восстановления (до степени I-II по шкале Хауса-Браакмана) достигают более 80%
Больных (уровень доказательности 3). Таким образом, прогноз заболевания
благоприятный, однако отсутствие полного восстановления нарушает
социальную адаптацию и ухудшает качество жизни пациентов.
Fieux M, et al. French Society of ENT (SFORL) guidelines. Management of acute
Bell’s palsy. European Annals of Otorhinolaryngology, Head and Neck diseases
(2020)
32.
33.
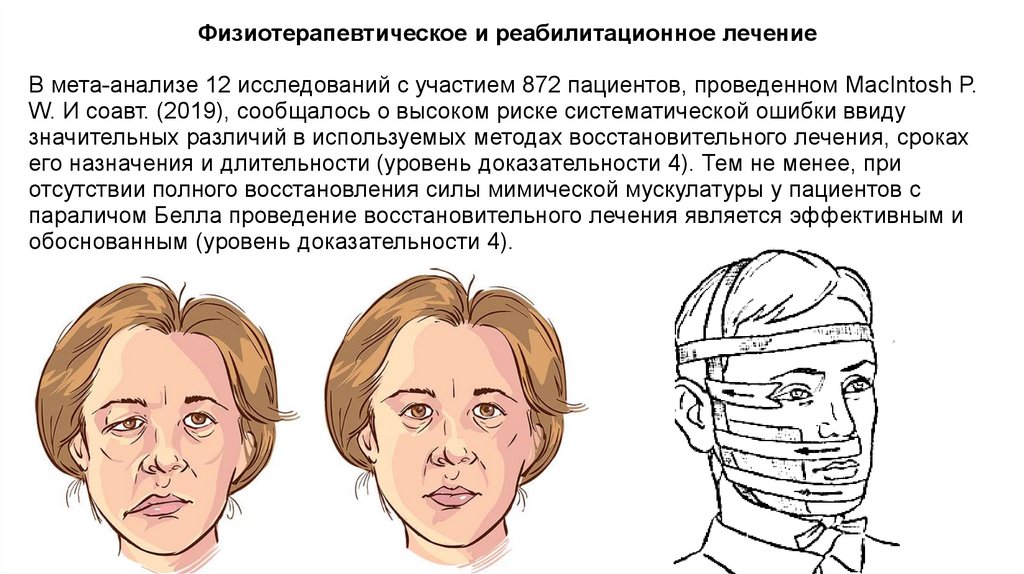
Физиотерапевтическое и реабилитационное лечениеВ мета-анализе 12 исследований с участием 872 пациентов, проведенном MacIntosh P.
W. И соавт. (2019), сообщалось о высоком риске систематической ошибки ввиду
значительных различий в используемых методах восстановительного лечения, сроках
его назначения и длительности (уровень доказательности 4). Тем не менее, при
отсутствии полного восстановления силы мимической мускулатуры у пациентов с
параличом Белла проведение восстановительного лечения является эффективным и
обоснованным (уровень доказательности 4).
34.
Установлено, что электротерапия приводит к укорочению мышечных волокон ипрепятствует благоприятному восстановлению (уровень доказательности 4), в связи
с чем ее назначение пациентам с параличом Белла не рекомендовано.
В соответствии с американским руководством 2013 г. эффективность
иглорефлексотерапии (ИРТ) у пациентов с параличом Белла без сопутствующего
медикаментозного лечения является не доказанной (уровень доказательности 4).
У пациентов с тяжелой нейропатией лицевого нерва или с наличием факторов,
препятствующих благоприятному восстановлению, рекомендовано проведение
реабилитационного лечения (Мнение экспертов).
Проведение электротерапии и форсированных физических упражнений у пациентов
с параличом Белла является противопоказанным (Мнение экспертов).
Проведение ИРТ у пациентов с параличом Белла не рекомендовано (Класс С)



























 Медицина
Медицина








