Похожие презентации:
Основные способы и методы местного обезболивания в стоматологии. Медикаментозные средства и инструментарий для обезболивания
1.
Кафедра пропедевтикистоматологических заболеваний
Тема: Основные способы и методы местного
обезболивания в стоматологии. Медикаментозные
средства и инструментарий для местного
обезболивания. Аппликационная и
инфильтрационные методы обезболивания в
стоматологии.
2.
Местное обезболивание - это обратимая блокадапериферических механизмов восприятия и проведения
боли без выключения сознания.
Местные анестетики - это вещества, воздействие
которых в достаточных количествах обратимо
блокирую периферические механизмы восприятия и
проведение боли без выключения сознания.
3.
Местные анестетики по химической структуре делятсяна две группы: сложные эфиры и амиды.
1. Сложные эфиры:
1. Дикаин (тетракаина гидрохлорид).
2. Анестезин (бензокаин).
3. Прокаин (новокаин).
4.
2. Группа амидов:1. Лидокаин (ксикаин, ксилокаин, ксилестезин, ксилодонт, лигнокаин, лидокарт,
луан, октокаин);
2. Артикаин (ультракаин, убистезин, септанест, альфакаин, цитокартин);
3. Мепивокаин (скандонес, скандикаин, мепивастезин, тизокаин, мепидонт) не
обладает сосудорасширяющим действием.
4.Тримекаин (мезокаин);
5. Бупивокаин (маркаин, анекаин);
6. Эдитокаин (дуранест);
7. Прилокаин (цитанест, ксилонест) не обладает сосудорасширяющим
действием.
5.
Анестетики группы сложных эфиров действуют коротко, быстроподвергаются гидролизу псевдохолинэстеразой крови.
Анестетики амидой группы лучше диффундируют в ткани, действуют
быстрее, обладают более прочным взаимодействием с тканями и большей
зоной анестезии. Гидролизируются микросомальными ферментами печени.
Большинство местных анестетиков обладают сосудорасширяющим действием
(кроме - мепивокаина, прилокаина) в связи с этим и обуславливается
необходимость добавления к растворам местных анестетиков сосудосуживающих
средств (вазоконстрикторов)).
6.
Вазоконстрикторы применяющиеся вместноанестезирующих растворах:
1. Эпинефрин (адреналин).
2. Норэпинефрин (норадреналин).
3. Вазопрессин.
4. Фелипрессин.
5. Мезатон.
7.
Для каких целей к растворам местных анестетиков добавляютвазоконстрикторы:
1. Вазоконстрикторы вызывают спазм сосудов периферического кровеносного русла.
2. Снижают всасывание анестетика.
3. Уменьшают токсичность анестетика (задерживая анестетик в месте инъекции).
4. Увеличивают время обезболивания.
8.
Противопоказания к применению вазоконстрикторов:1. У пациентов с декомпенсированными формами сердечно-сосудистой
патологии.
2. У больных с эндокринной патологией (тиреотоксикоз, сахарный диабет в
стадии декомпенсации).
3. У пациентов, принимающих трициклические атидепрессанты, гормоны
щитовидной железы.
4. У пациентов с высоким уровнем личностной тревоги.
9.
Инъекционный инструментарий (инъекционные системы):Общемедицинская.
10.
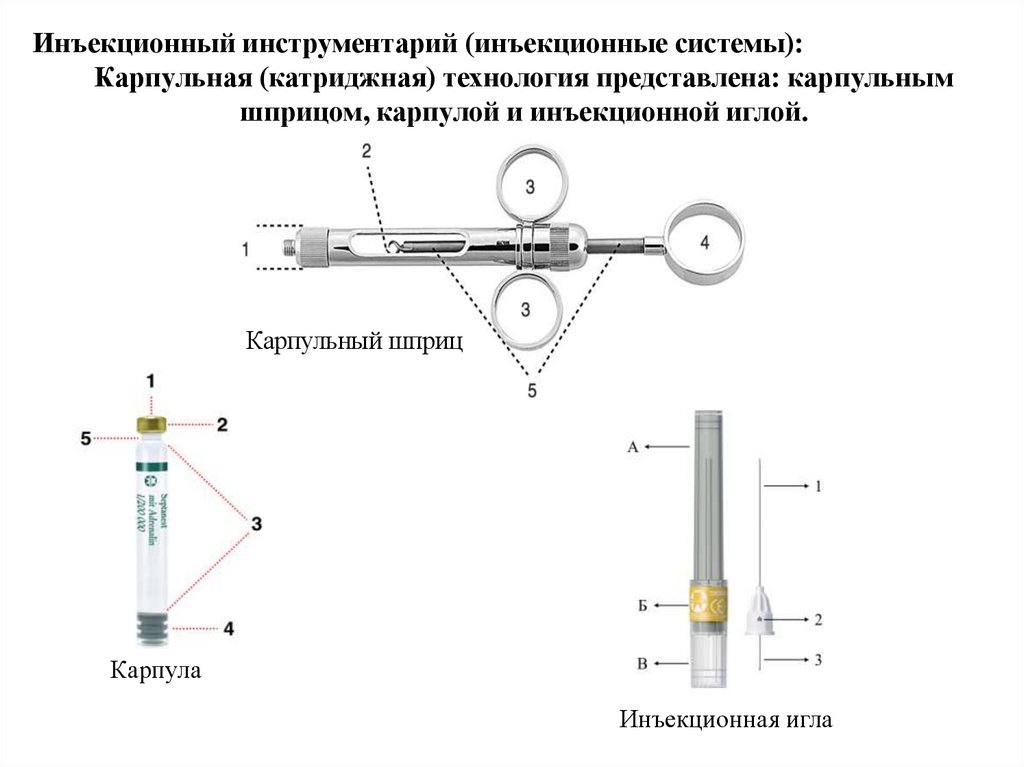
Инъекционный инструментарий (инъекционные системы):Карпульная (катриджная) технология представлена: карпульным
шприцом, карпулой и инъекционной иглой.
Карпульный шприц
Карпула
Инъекционная игла
11.
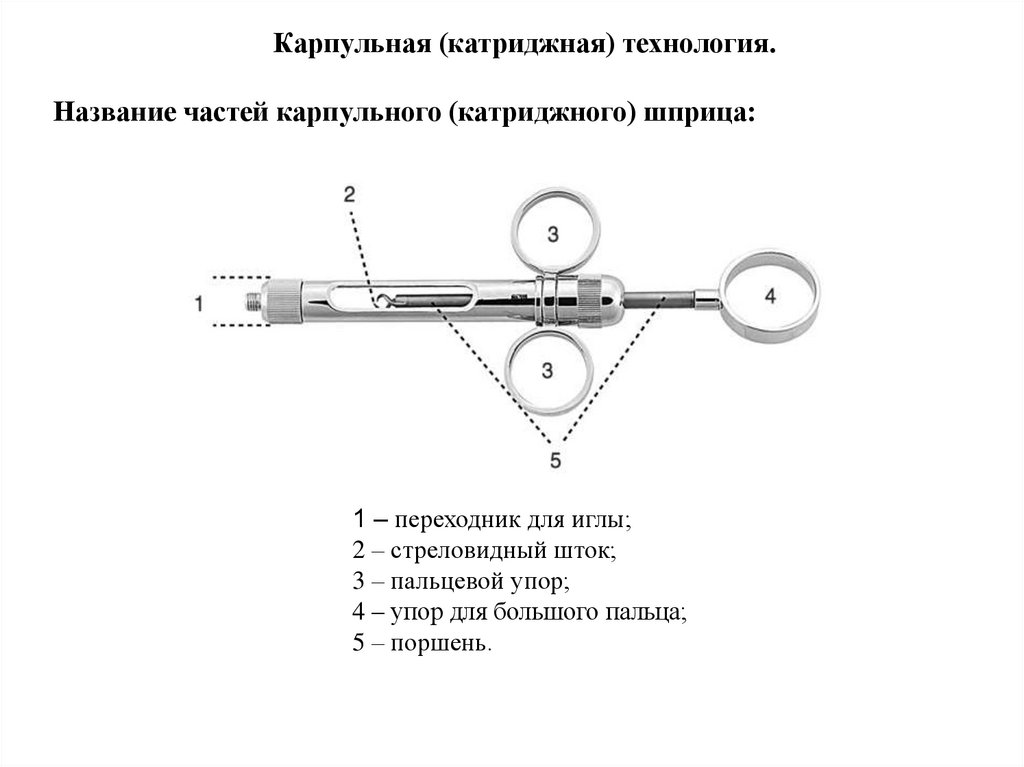
Карпульная (катриджная) технология.Название частей карпульного (катриджного) шприца:
1 – переходник для иглы;
2 – стреловидный шток;
3 – пальцевой упор;
4 – упор для большого пальца;
5 – поршень.
12.
Карпульная (катриджная) технология.Строение карпулы:
1 – резиновая диафрагма;
2 – алюминиевый колпачек;
3 – цилиндр карпулы;
4 – силиконовый стопер;
5 – шейка карпулы.
Объем анестетика в карпуле – 1,7-1,8 мл.
13.
Карпульная (катриджная) технология.Составные части карпульной иглы:
А – верхний протектор;
Б – пломба;
В – нижний протектор;
1 – инвазивный конец иглы;
2 – канюля (адаптер) с указанием направления скоса иглы;
3 – карпульная часть иглы.
14.
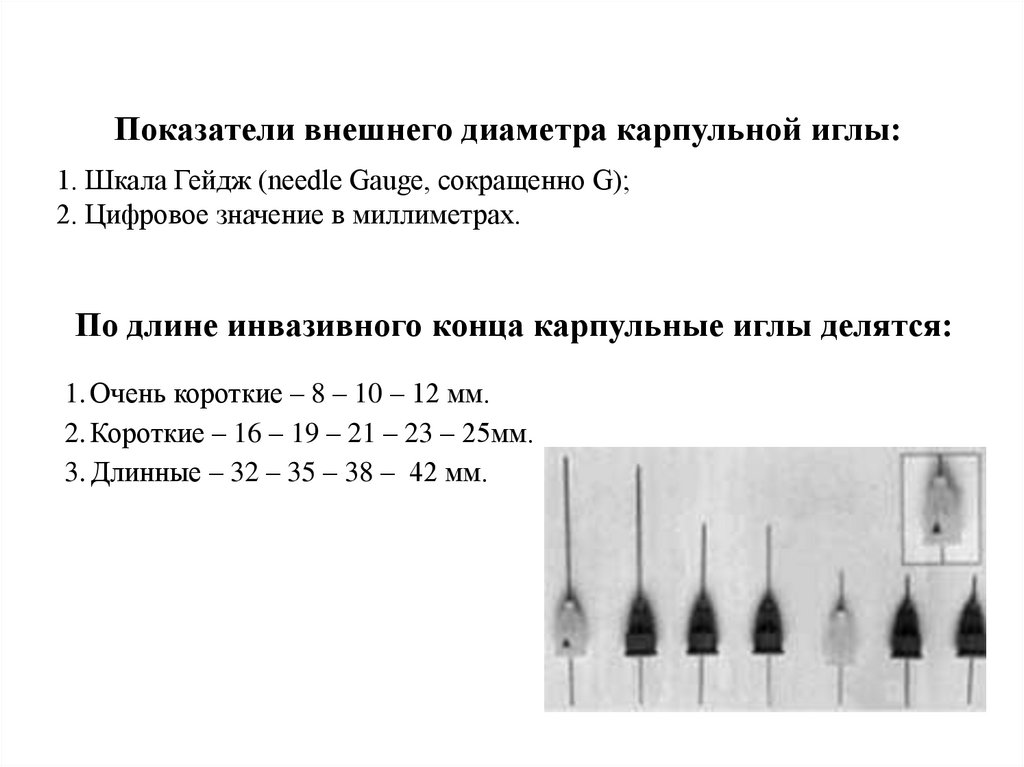
Показатели внешнего диаметра карпульной иглы:1. Шкала Гейдж (needle Gauge, сокращенно G);
2. Цифровое значение в миллиметрах.
По длине инвазивного конца карпульные иглы делятся:
1. Очень короткие – 8 – 10 – 12 мм.
2. Короткие – 16 – 19 – 21 – 23 – 25мм.
3. Длинные – 32 – 35 – 38 – 42 мм.
15.
Правила для успешного выполнения местногообезболивания:
1.Правильно выбрать анестетик и способ его введения.
2. Применять анестетик в минимальных дозах и концентрациях, способных вызвать адекватную
анестезию.
3. Оценить состояние пациента и выяснить аллергологический анамнез.
4. Четко представлять анатомо-топографические особенности области куда вводят р-р анестетика.
5. Место вкола инъекционной иглы должна быть обработана раствором антисептика.
6. Срез иглы должен быть обращен к кости.
7. При введении анестетика больной не должен ощущать чувство жжения или сильной болевой
реакции.
8. На пути продвижения иглы выпускать небольшое количество анестетика.
9. Достигнув целевого пункта провести аспирационную пробу.
10. Часть иглы (1см) во время инъекции должна оставаться снаружи.
11. Скорость введения анестетика должна быть невысокой (1 мл - 1 мин).
12. Не следует делать инъекцию так, чтобы она была неожиданностью для пациента.
13. Не проводить инъекционную иглу сквозь очаг воспаления.
14. Не рекомендуется проводить инъекцию местного анестетика за пределами того кабинета, где
будут проводить вмешательство.
15. После каждого вкола необходимо менять иглу. Один вкол – одна игла.
16.
Аспирационная проба или аспирация - это всасывание среды, в которую погруженоострие иглы. Применяется, чтобы удостовериться, что кончик иглы не находится
внутри кровеносного сосуда и соответственно, предотвращения введения анестетика с
вазоконстриктором в сосудистое русло. Если аспирационная проба положительная,
т.е. наличие любого количества крови в шприце или карпуле, то вводить анестетик
нельзя. В таких случаях необходимо изменить положение иглы, провести повторную
аспирационную пробу, и при его отрицательном результате, медленно ввести
анестетик.
17.
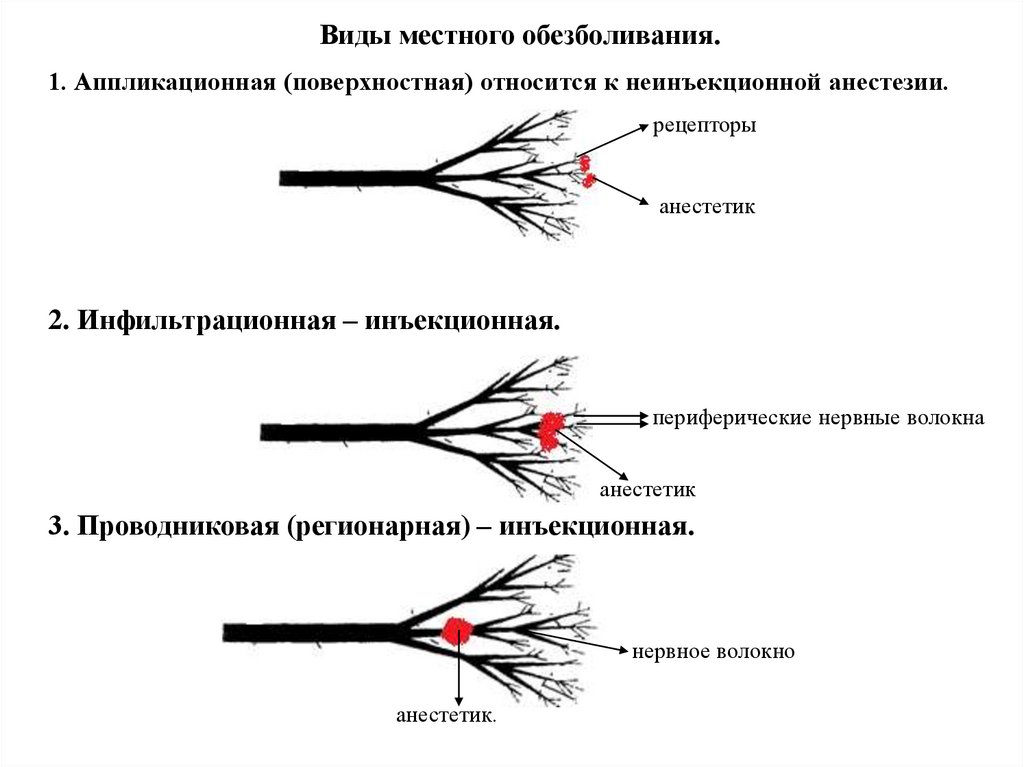
Виды местного обезболивания.1. Аппликационная (поверхностная) относится к неинъекционной анестезии.
рецепторы
анестетик
2. Инфильтрационная – инъекционная.
периферические нервные волокна
анестетик
3. Проводниковая (регионарная) – инъекционная.
нервное волокно
анестетик./
18.
1. Аппликационная (поверхностная) анестезия достигается:путем пропитывания тканей лекарственными формами (растворы, мази, гели,
аэрозоли) с содержанием большой концентрацией местных анестетиков, которые
проникают на глубину до 2-3 мм и вызывают блокаду рецепторов или
периферических нервных волокн.
19.
Показания для проведения аппликационной (поверхностной)анестезии:
1. Обезболивание места вкола перед инъекцией.
2. Обезболивание слизистой оболочки полости рта при гингивитах и
стоматитах.
3. При припасовке искусственных коронок.
20.
Методика проведения аппликационной анестезии: провестиасептическую обработку полости рта (полоскание раствором антисептика).
Операционное поле высушить и изолировать ватными шариками. Препарат с
местным анестетиком нанести на операционное поле на 2 – 3 мин, после чего
его необходимо тщательно смыть.
21.
Недостатки аппликационного способа обезболивания.1. Выраженные местные и системные токсические эффекты местных
анестетиков.
2. При применении аэрозольных форм оценка общей дозы затруднительна.
22.
Приемы при помощи которых можно уменьшить болевые ощущения упациента во время прокалывания тканей иглой:
1. Отвлечением внимания пациента.
2. Сдавлением удерживаемых пальцами мягких тканей во время инъекции.
3. Просьбой пациента сделать глубокий вдох перед вколом иглы.
4. Немедленным введением небольшого количества местноанестезирующего
раствора.
23.
2. Инфильтрационная анестезия – наиболее частый вариант местногообезболивания в стоматологии и может быть выполнена инъекцией:
1. Под слизистую оболочку - подслизистая.
2. Под надкостницу - поднадкостничная.
3. Пародонтальные способы:
1. Интрасептально (внутрикостно) – интрасептальная.
2. Интралигаментарно (внутрисвязочно) – итралигаментарная.
4. Внутрипульпарно – внутрипульпарная.
24.
Положительные качества инфильтрационной анестезии:1. Простота техники выполнения.
2. При инфильтрационной анестезии операционное поле обезболивается,
не зависимо от ветвей, каких нервов оно инервированно.
3. Безопасность, которая обеспечивается отдаленностью от места укола
больших кровеносных сосудов и нервов, а так же использованием
меньшего количества анестетика.
4. При инфильтрационной анестезии обезболивающий эффект достигается
быстрее, чем при проводниковой.
25.
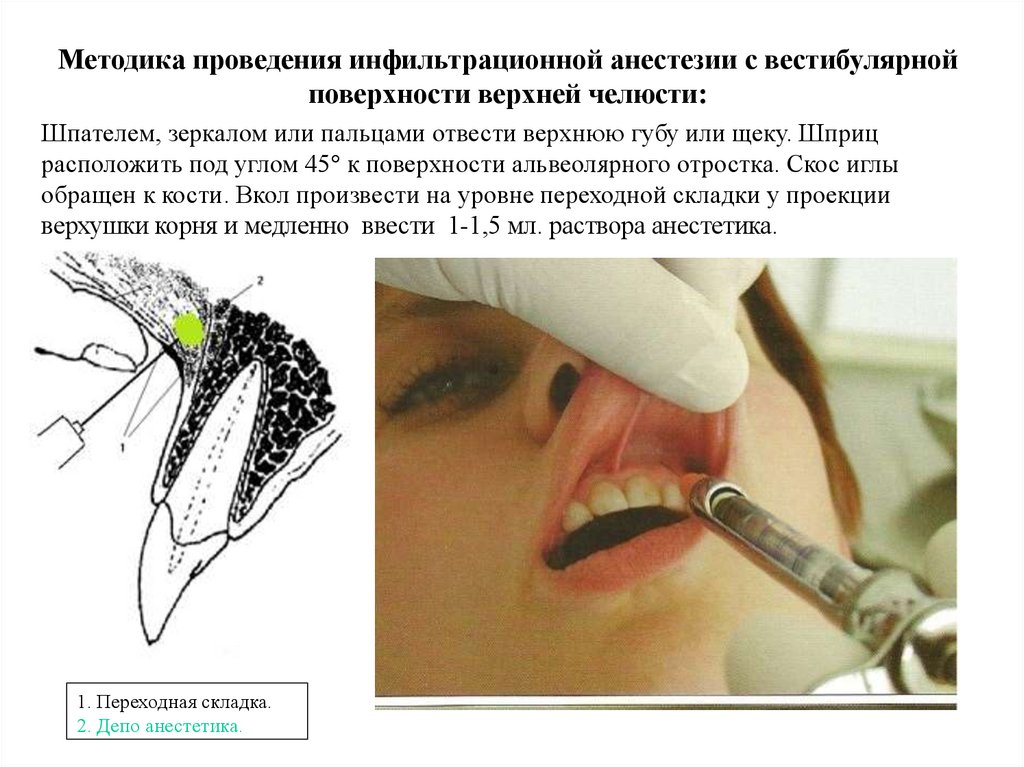
Методика проведения инфильтрационной анестезии с вестибулярнойповерхности верхней челюсти:
Шпателем, зеркалом или пальцами отвести верхнюю губу или щеку. Шприц
расположить под углом 45 к поверхности альвеолярного отростка. Скос иглы
обращен к кости. Вкол произвести на уровне переходной складки у проекции
верхушки корня и медленно ввести 1-1,5 мл. раствора анестетика.
1. Переходная складка.
2. Депо анестетика.
26.
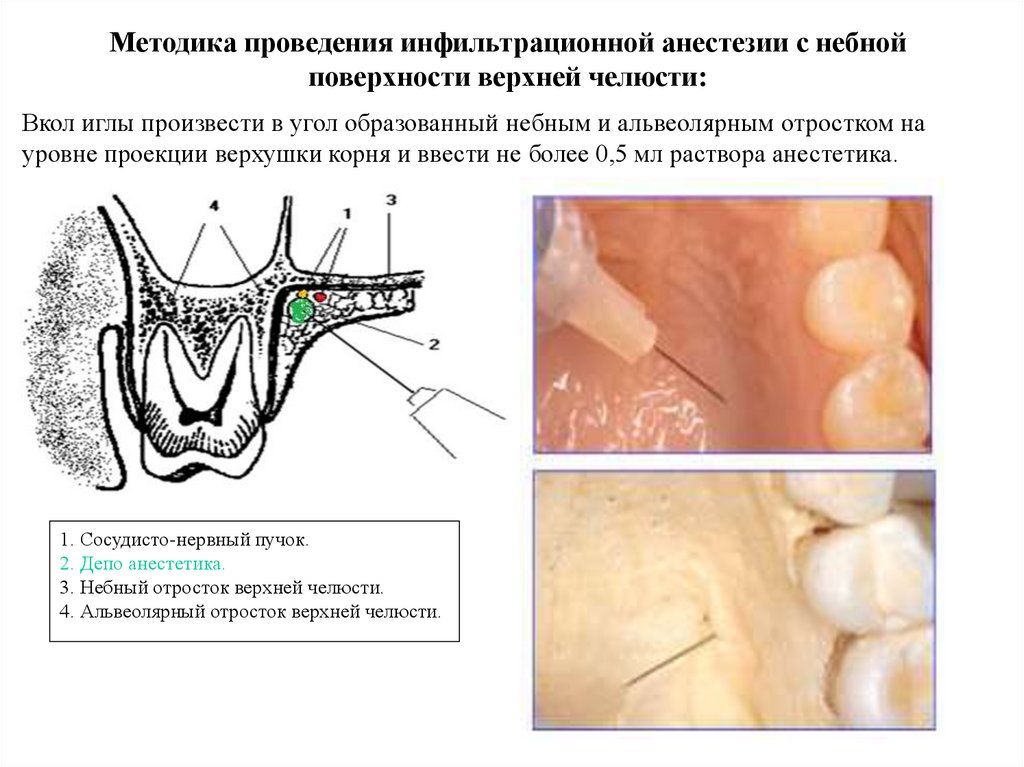
Методика проведения инфильтрационной анестезии с небнойповерхности верхней челюсти:
Вкол иглы произвести в угол образованный небным и альвеолярным отростком на
уровне проекции верхушки корня и ввести не более 0,5 мл раствора анестетика.
1. Сосудисто-нервный пучок.
2. Депо анестетика.
3. Небный отросток верхней челюсти.
4. Альвеолярный отросток верхней челюсти.
27.
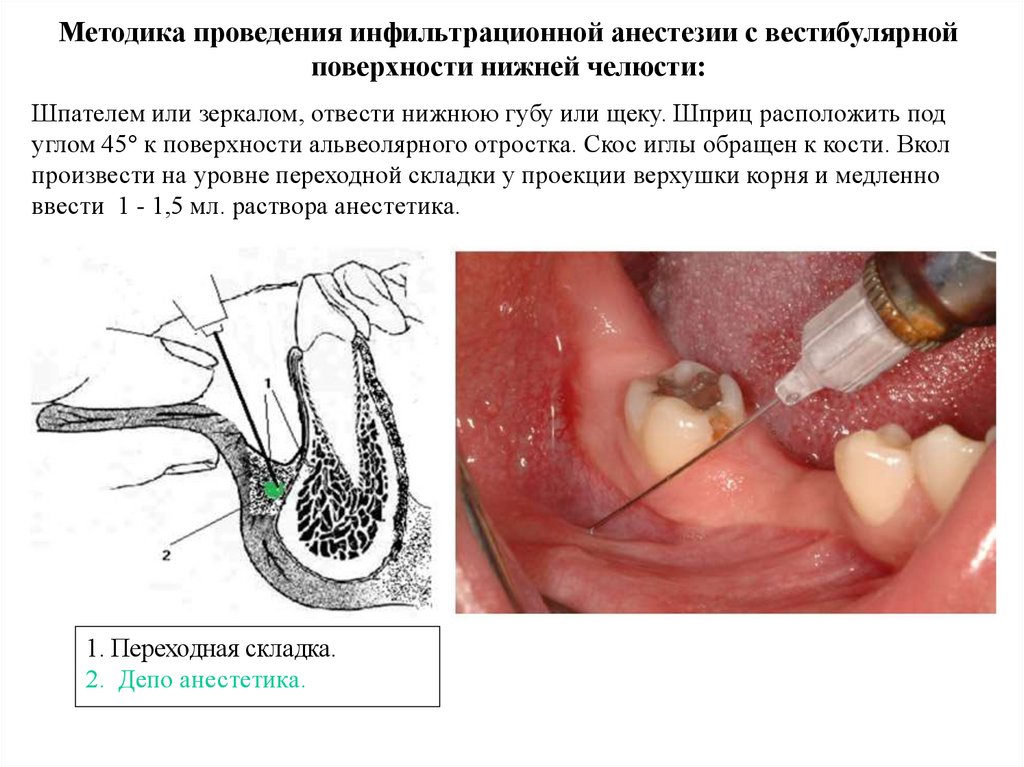
Методика проведения инфильтрационной анестезии с вестибулярнойповерхности нижней челюсти:
Шпателем или зеркалом, отвести нижнюю губу или щеку. Шприц расположить под
углом 45 к поверхности альвеолярного отростка. Скос иглы обращен к кости. Вкол
произвести на уровне переходной складки у проекции верхушки корня и медленно
ввести 1 - 1,5 мл. раствора анестетика.
1. Переходная складка.
2. Депо анестетика.
28.
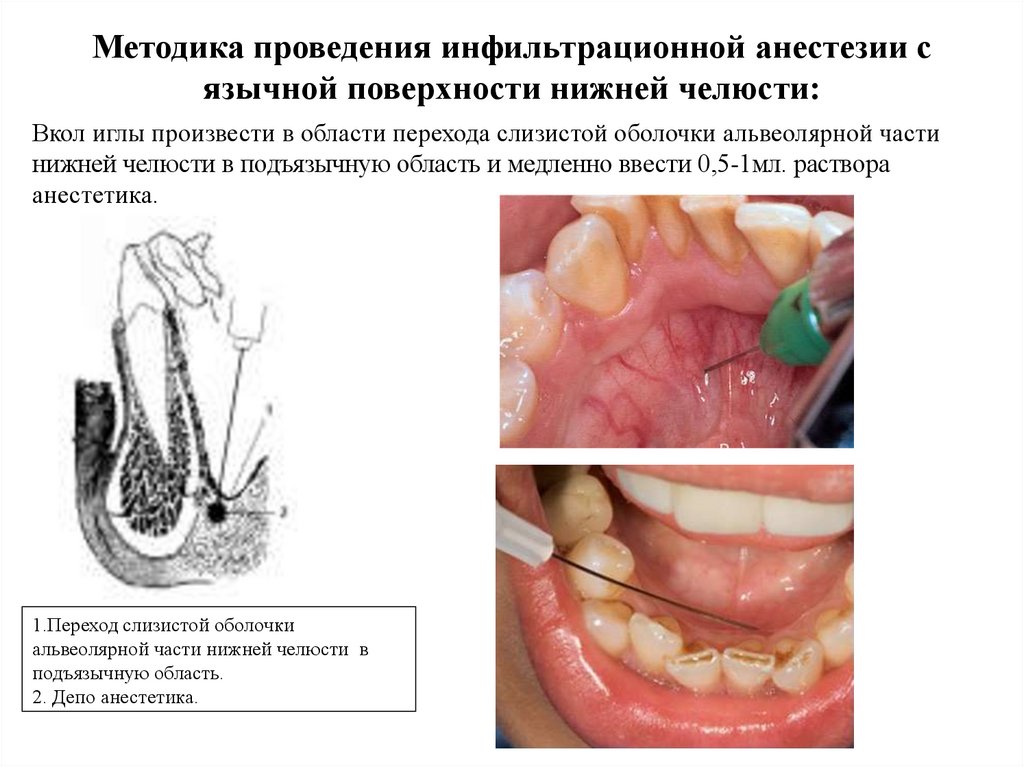
Методика проведения инфильтрационной анестезии сязычной поверхности нижней челюсти:
Вкол иглы произвести в области перехода слизистой оболочки альвеолярной части
нижней челюсти в подъязычную область и медленно ввести 0,5-1мл. раствора
анестетика.
1.Переход слизистой оболочки
альвеолярной части нижней челюсти в
подъязычную область.
2. Депо анестетика.
29.
Возможные сложности при проведении инфильтрационнойанестезии при обезболивании первого моляра на верхней челюсти.
Необходимо помнить, что вестибулярная стенка альвеолярного отростка в области
первых моляров верхней челюсти утолщается за счет скуло-альвеолярного гребня. Изза этого утолщения диффузия раствора анестетика к ветвям верхнего зубного
сплетения уменьшается. Также наличие скуло-альвеолярного гребня «мешает»
продвижению иглы для одномоментного обезболивания щечно-медиального и щечнодистального корней. Поэтому, иногда необходимо провести два вкола. Один вкол
провести впереди от скуло-альвелярного гребня над верхушкой щечно-медиального
корня и ввести 0,6-0,7мл. раствора анестетика, а второй – позади скуло-альвеолярного
гребня над верхушкой щечно-дистально корня и ввести 0,7-0,8 мл. анестетика.
30.
Недостатки инфильтрационной анестезии:1. Короткое время действия анестезии.
2. Малоэффективна при обезболивании моляров на нижней челюсти.
31.
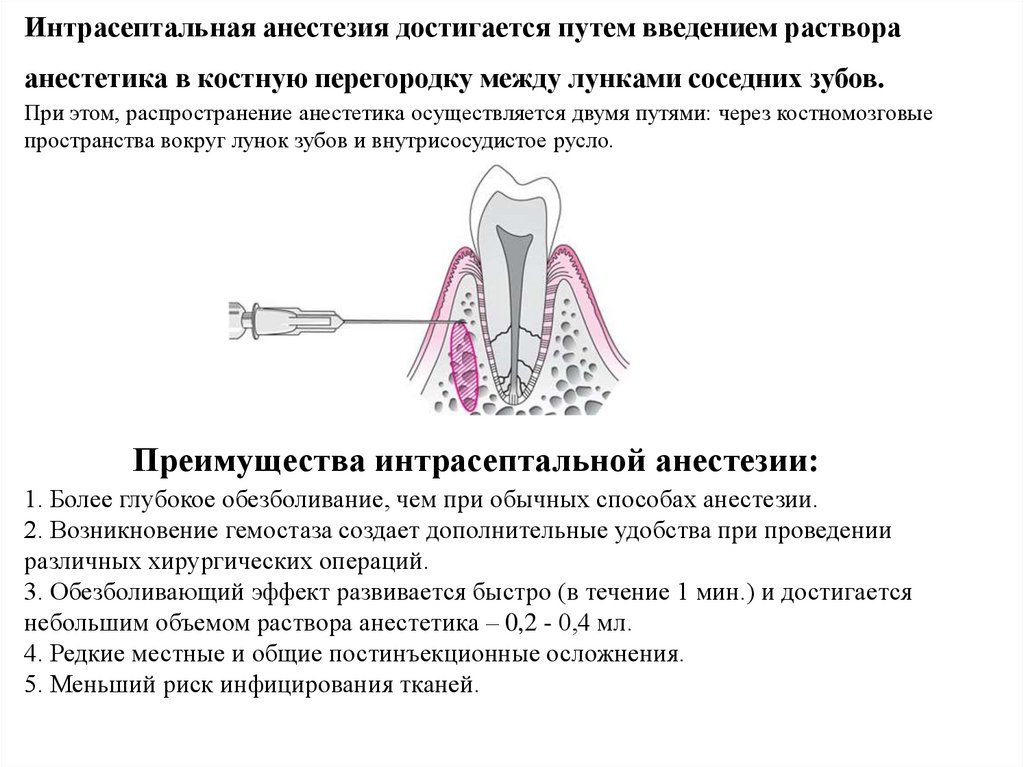
Интрасептальная анестезия достигается путем введением раствораанестетика в костную перегородку между лунками соседних зубов.
При этом, распространение анестетика осуществляется двумя путями: через костномозговые
пространства вокруг лунок зубов и внутрисосудистое русло.
Преимущества интрасептальной анестезии:
1. Более глубокое обезболивание, чем при обычных способах анестезии.
2. Возникновение гемостаза создает дополнительные удобства при проведении
различных хирургических операций.
3. Обезболивающий эффект развивается быстро (в течение 1 мин.) и достигается
небольшим объемом раствора анестетика – 0,2 - 0,4 мл.
4. Редкие местные и общие постинъекционные осложнения.
5. Меньший риск инфицирования тканей.
32.
Методика проведения интрасептальной анестезии:Провести асептическую обработку операционного поля. Короткую иглу (19-25 мм.)
расположить под углом 90° к поверхности десны и произвести вкол на 2-4 мм. ниже
верхушки десневого сосочка, которая, как правило, соответствует верхушке межзубной
перегородки. После подслизистого введения небольшого количества анестетика
погрузить иглу до контакта с костью и преодолевая сопротивление, вколоть в костную
ткань межзубной перегородки на глубину 1-2 мм. и медленно ввести 0,2-0,4 мл. раствора
анестетика.
33.
Недостатки интрасептальной анестезии:1. Ограниченная область обезболивания.
2. Непродолжительный период анестезии пульпы зубов.
3. Затруднительна при заболеваниях пародонта.
34.
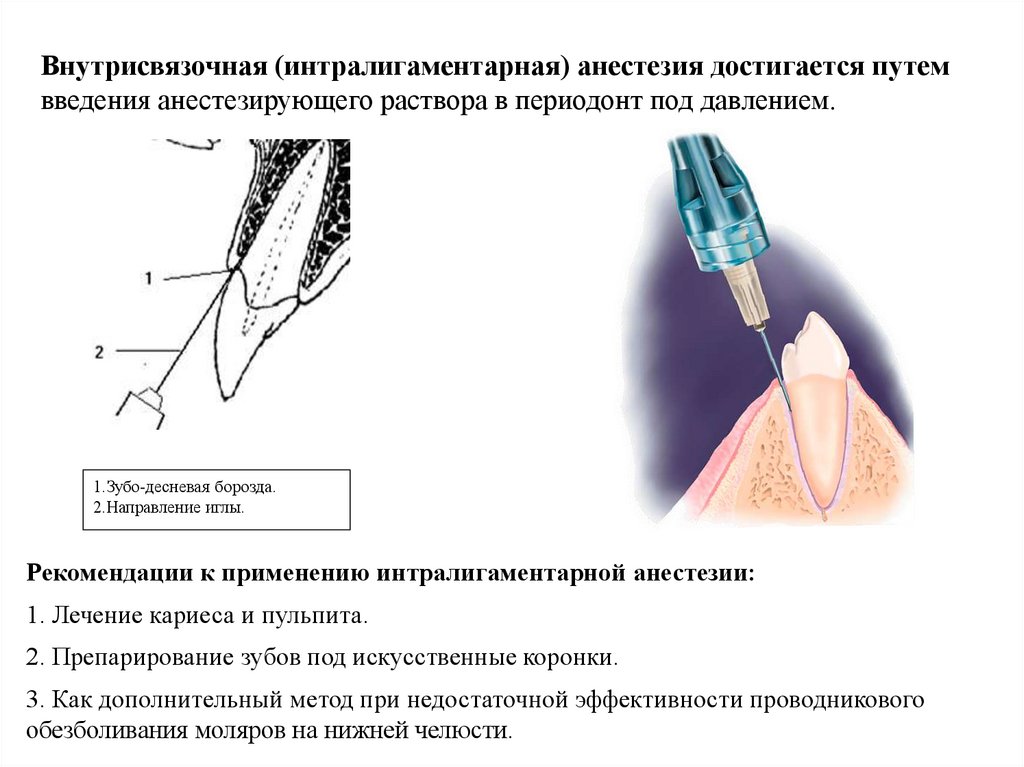
Внутрисвязочная (интралигаментарная) анестезия достигается путемвведения анестезирующего раствора в периодонт под давлением.
1.Зубо-десневая борозда.
2.Направление иглы.
Рекомендации к применению интралигаментарной анестезии:
1. Лечение кариеса и пульпита.
2. Препарирование зубов под искусственные коронки.
3. Как дополнительный метод при недостаточной эффективности проводникового
обезболивания моляров на нижней челюсти.
35.
Преимущества интралигаментарной анестезии:1. Высокий процент успешного обезболивания.
2. Слабоболезненное проведение анестезии.
3. Анестезирующий эффект появляется через 15-45 сек., что экономит время врача и
пациента.
4. Продолжительность обезболивания достаточна, для проведения основных
амбулаторных стоматологических вмешательств (20-30 мин.).
5. Минимальное использование р-ра анестетика (0,12-0,54 мл. на обезболивание
одного зуба) и вазоконстриктора, что важно у лиц с сопутствующей патологией.
6. Отсутствие длительного нарушения проводимости нерва, контрактуры и т.д.
7. Возможность замены двухсторонней проводниковой анестезии при проведении
вмешательства на фронтальных зубах нижней челюсти.
8. Возможность лечения за одно посещение зубов в четырех квадрантах челюстей с
использованием при этом минимального объема обезболивающего раствора.
36.
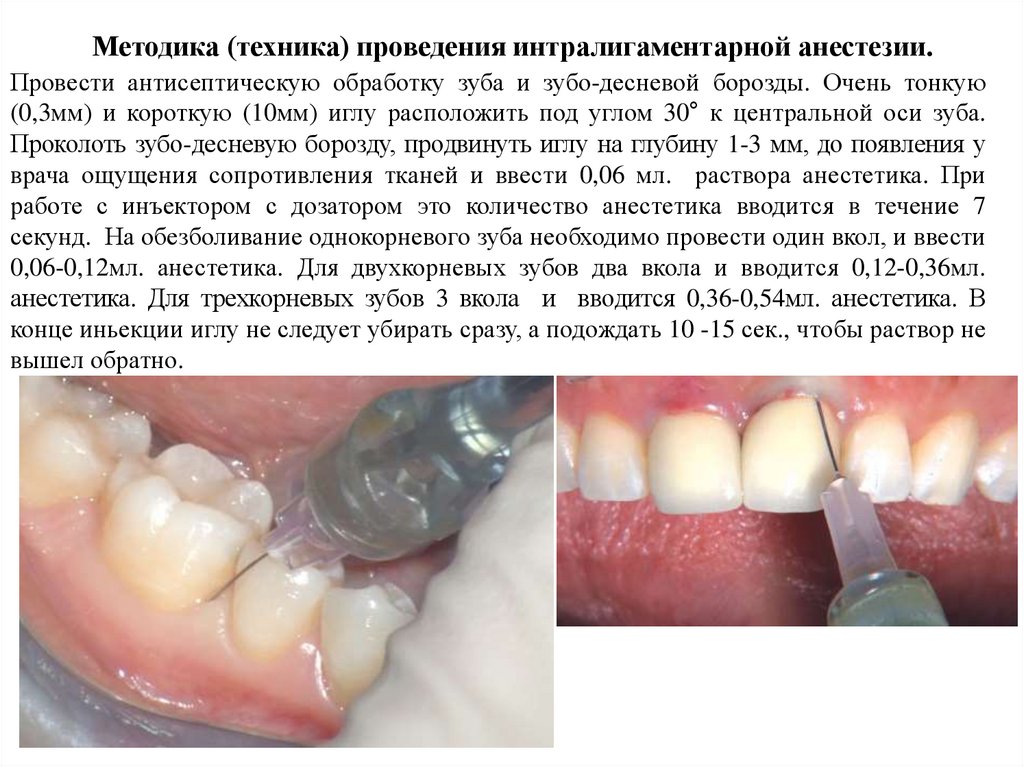
Методика (техника) проведения интралигаментарной анестезии.Провести антисептическую обработку зуба и зубо-десневой борозды. Очень тонкую
(0,3мм) и короткую (10мм) иглу расположить под углом 30° к центральной оси зуба.
Проколоть зубо-десневую борозду, продвинуть иглу на глубину 1-3 мм, до появления у
врача ощущения сопротивления тканей и ввести 0,06 мл. раствора анестетика. При
работе с инъектором с дозатором это количество анестетика вводится в течение 7
секунд. На обезболивание однокорневого зуба необходимо провести один вкол, и ввести
0,06-0,12мл. анестетика. Для двухкорневых зубов два вкола и вводится 0,12-0,36мл.
анестетика. Для трехкорневых зубов 3 вкола и вводится 0,36-0,54мл. анестетика. В
конце иньекции иглу не следует убирать сразу, а подождать 10 -15 сек., чтобы раствор не
вышел обратно.
37.
Противопоказания к проведению интралигаментарной анестезии:1. Наличие пародонтального кармана, если только не требуется удаление зуба.
2. Наличие острых и обострение хронических воспалительных заболеваний тканей
пародонта.
3. Лечение и удаление зубов по поводу острого и обострения хронического
периодонтита.
4. Наличие в анамнезе эндокардита.
38.
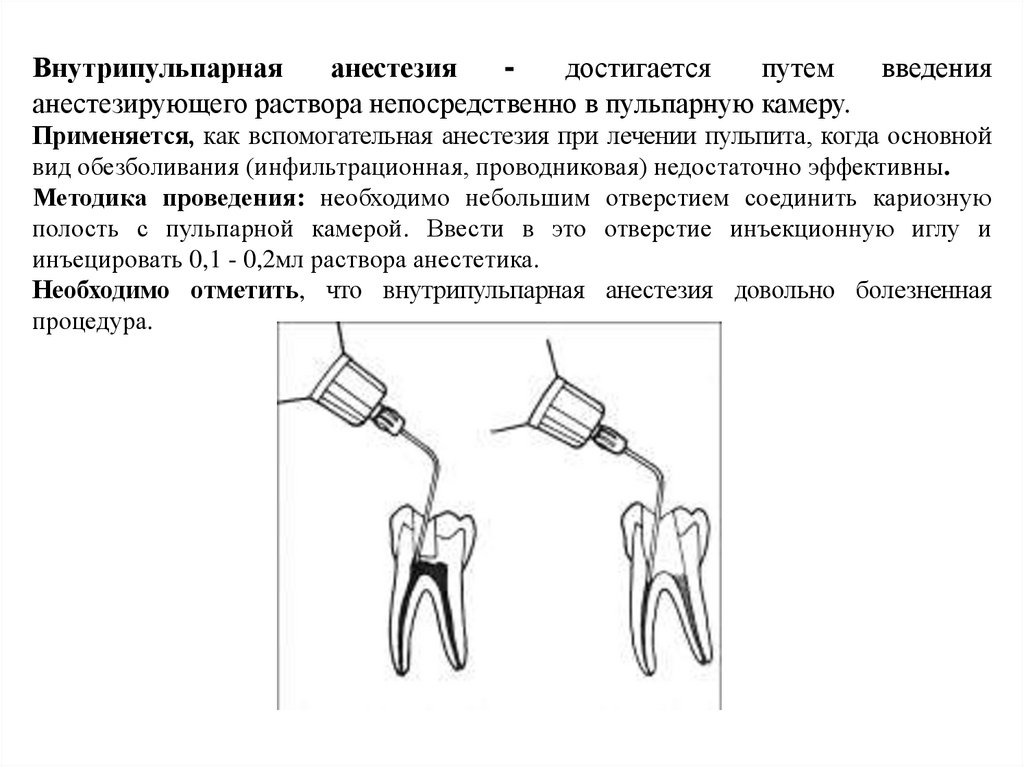
Внутрипульпарнаяанестезия
- достигается путем
анестезирующего раствора непосредственно в пульпарную камеру.
введения
Применяется, как вспомогательная анестезия при лечении пульпита, когда основной
вид обезболивания (инфильтрационная, проводниковая) недостаточно эффективны.
Методика проведения: необходимо небольшим отверстием соединить кариозную
полость с пульпарной камерой. Ввести в это отверстие инъекционную иглу и
инъецировать 0,1 - 0,2мл раствора анестетика.
Необходимо отметить, что внутрипульпарная анестезия довольно болезненная
процедура.
39.
Виды местного обезболивания.1. Аппликационная (поверхностная).
2. Инфильтрационная:
1. Подслизистая.
2. Поднадкостничная.
3. Пародонтальные способы:
1. Интрасептальная.
2. Интралигаментарная (внутрисвязочная).
4. Внутрипульпарная.
40.
Виды местного обезболивания.3. Проводниковая (регионарная).
1. Проводниковая на верхней челюсти.
1. Инфроорбитальная (подглазничная) у подгазничного отверстия.
2. Резцовая - у резцового отверстия.
3. Небная (палатинальная) у большого небного отверстия.
4. Туберальная - у бугра верхней челюсти.
5. Обезболивание верхнечелюстного нерва (стволовая анестезия).
2. Проводниковая на нижней челюсти.
1. Мандибулярная.
2. «Торусальная».
3. Обезболивание подбородочного нерва.
4. Обезболивание щечного нерва.
5. Обезболивание язычного нерва.
6. Блокада двигательных ветвей тройничного нерва (по Берше).
7. Анестезия по Гоу-Гейтсу.
8. Обезболивание нижнечелюстного нерва (стволовая анестезия).




























 Медицина
Медицина








