Похожие презентации:
Физиология родов. Причины наступления и развития родовой деятельности. Родовые изгоняющие силы
1.
ФИЗИОЛОГИЯ РОДОВ. ПРИЧИНЫНАСТУПЛЕНИЯ И РАЗВИТИЯ
РОДОВОЙ ДЕЯТЕЛЬНОСТИ.
РОДОВЫЕ ИЗГОНЯЮЩИЕ СИЛЫ.
КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА
ОСНОВНЫХ ПЕРИОДОВ РОДОВ.
ОБЕЗБОЛИВАНИЕ РОДОВ.
МОНИТОРНЫЙ КОНТРОЛЬ ЗА
СОСТОЯНИЕМ ПЛОДА.
Д.м.н., доцент М.Л.Черненкова
2.
• Роды – физиологический процесс, во времякоторого происходит изгнание из матки через
родовые пути плода, последа, околоплодных
вод.
• Физиологические роды наступают в среднем
через 10 акушерских месяцев (280 дней или
40 недель) после наступления беременности,
когда плод становится зрелым и вполне
способным к внеутробному существованию.
3.
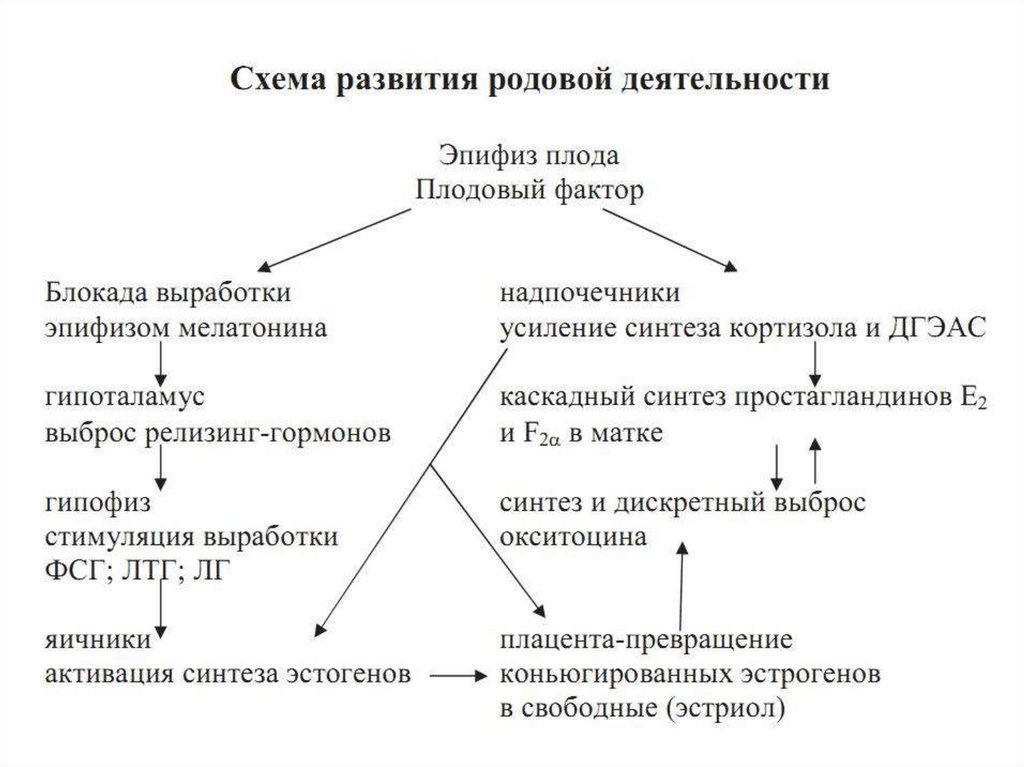
Теория о « доминантебеременности»
• Под влиянием длительной афферентной
импульсации (главным образом из матки) в цнс
создается местный очаг повышенной возбудимости,
который по законам индукции тормозит другие
рефлексы.
• Преобладание процессов торможения в цнс в связи
с развитием «доминанты беременности»
сопровождается растормаживанием подкорки и
повышением возбудимости спинного мозга. Такое
соотношение возбудимости головного и спинного
мозга приводит к усилению спинномозговых
рефлексов, повышению рефлекторной и мышечной
возбудимости матки.
4.
Теория о «доминантебеременности»
• В возникновении и регуляции родовой
деятельности важную роль играют структуры
лимбической системы (миндалевидной тело и
др.) и коры больших полушарий.
• В конце беременности матка начинает все
сильнее реагировать на механические,
химические и др. раздражения, исходящие из
организма беременной (гормоны,
электролиты и т.д.), плода и из внешней
среды.
5.
Теория о «доминантебеременности»
• В последние месяцы беременности рост плода
происходит быстрее накопления околоплодных
вод, образуется относительное (физиологическое)
маловодие. Части плода располагаются ближе к
стенке матки, чем в ранние сроки беременности.
Поэтому движения плода приводят к повышенному
раздражению нервных окончаний, стволов и
сплетений матки. К сильным раздражителям
относится опускающаяся предлежащая часть, она
соприкасается со стенкой нижнего сегмента и
шейкой матки, раздражаются рецепторы данных
отделов.
6.
Теория о «доминантебеременности»
• Уменьшается количество гонадотропных
гормонов и прогестерона. Исчезает
тормозящее действие этих гормонов на
сократительную деятельность матки,
увеличивается синтез эстрогенов,
усиливающих возбудимость матки и ее
чувствительность к веществам,
вызывающим сокращение ее мускулатуры,
что ведет к «созреванию» шейки матки.
7.
Теория о «доминанте»беременности
• Увеличивается выработка ацетилхолина,
окситоцина, простагландинов.
Таким образом, участвуют в процессе:
нервная система, гормоны, медиаторы.
• Играет роль концентрация ионов калия,
кальция, магния, натрия и др.:
калий увеличивает моторную функцию матки,
кальций увеличивает тонус матки и ее
чувствительность к окситоцину.
• В мускулатуре матки накапливаются белки,
гликоген.
8.
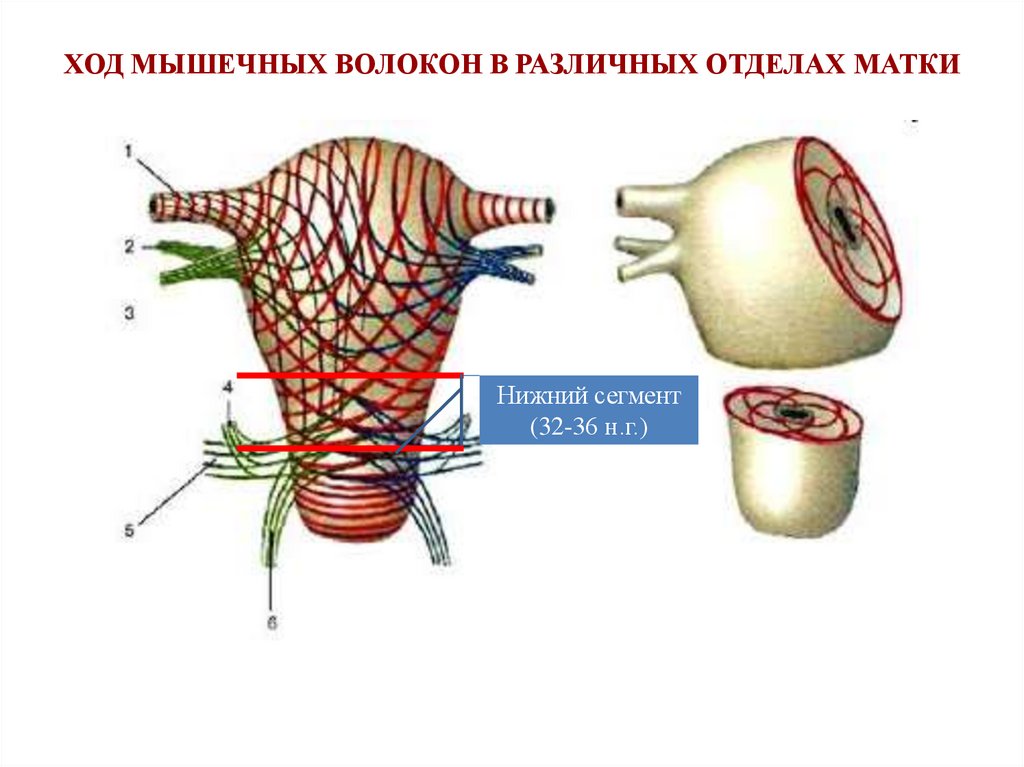
ХОД МЫШЕЧНЫХ ВОЛОКОН В РАЗЛИЧНЫХ ОТДЕЛАХ МАТКИНижний сегмент
(32-36 н.г.)
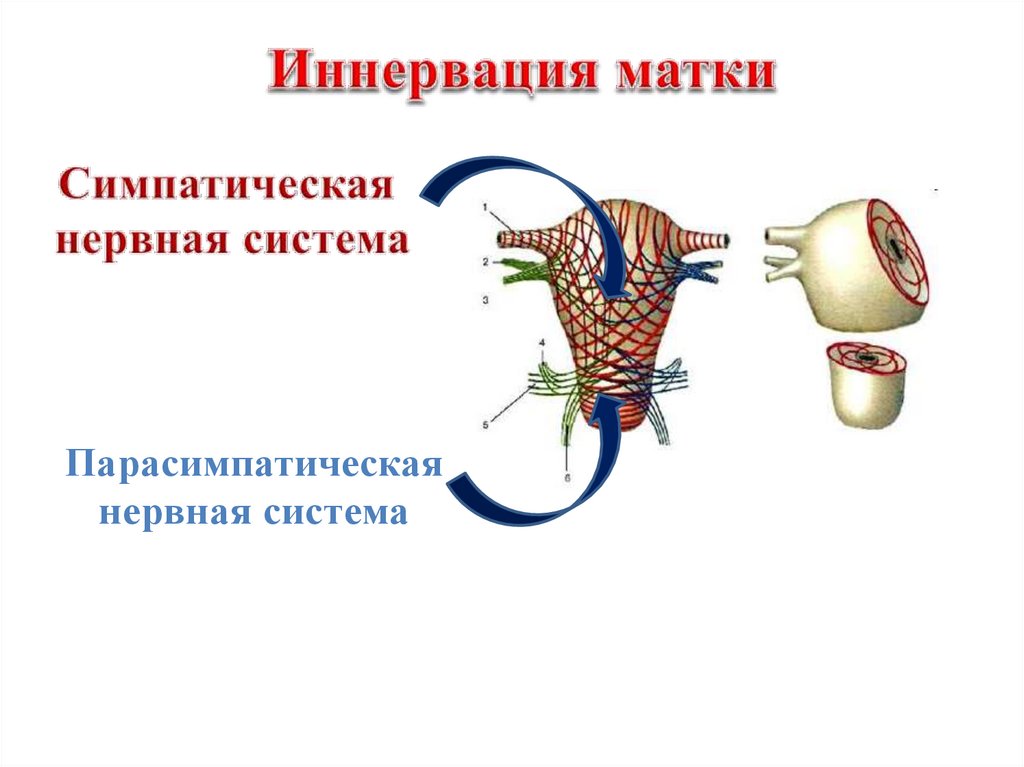
9.
Парасимпатическаянервная система
10.
11.
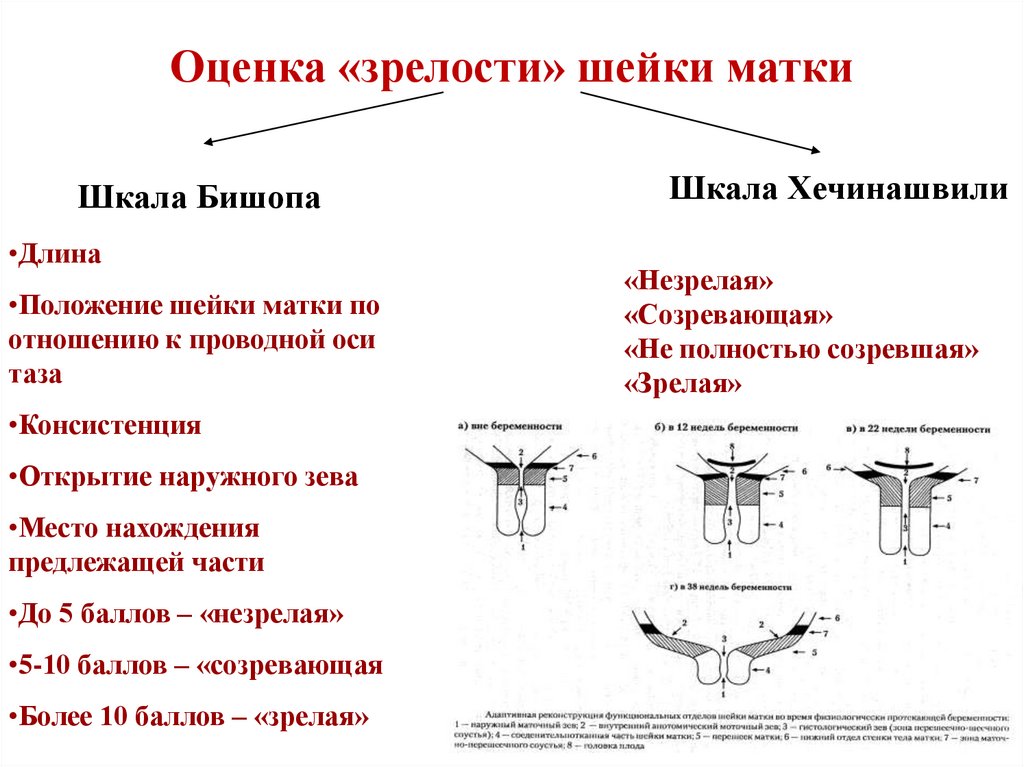
Оценка «зрелости» шейки маткиШкала Бишопа
•Длина
•Положение шейки матки по
отношению к проводной оси
таза
•Консистенция
•Открытие наружного зева
•Место нахождения
предлежащей части
•До 5 баллов – «незрелая»
•5-10 баллов – «созревающая
•Более 10 баллов – «зрелая»
Шкала Хечинашвили
«Незрелая»
«Созревающая»
«Не полностью созревшая»
«Зрелая»
12.
«Незрелая» шейка матки: шейка плотная, полностьюсформирована, толщина стенок около 2 см , наружный зев
закрыт или пропускает кончик пальца, внутренний зев закрыт,
децентрирована, длина более 2 см.
«Созревающая» шейка матки: не полностью размягчена,
цервикальный канал пропускает 1,5-2 см, стенки шейки матки
еще толстые (до 1,5 см)
«Не полностью созревшая» шейка матки: размягчена почти
полностью, палец свободно проходит за внутренний зев,
толщина стенки до 1 см и сама шейка находится почти по
проводной оси таза, длина 1 см
«Зрелая» шейка матки: полностью размягчена,
центрирована по проводной оси таза, короткая, цервикальный
канал открыт на 2 см и легко растягивается, стенки тонкие,
головка плода прижата ко входу в малый таз.
13.
ПРИЗНАКИ ГОТОВНОСТИ ЖЕНСКОГО ОРГАНИЗМАК РОДАМ:
1.
2.
3.
4.
5.
6.
7.
8.
9.
ФОРМИРОВАНИЕ РОДОВОЙ ДОМИНАНТЫ
УМЕНЬШЕНИЕ МАССЫ ТЕЛА НА 800-1000 Г
ИЗМЕНЕНИЕ СООТНОШЕНИЯ ЭСТРОГЕНОВ И
ПРОГЕСТЕРОНА В СТОРОНУ УВЕЛИЧЕНИЯ ЭСТРОГЕНОВ –
ПОВЫШЕНИЕ ЧУВСТВИТЕЛЬНОСТИ МАТКИ К
УТЕРОТОНИКАМ
ПРЕОБЛАДАНИЕ ТОНУСА СИМПАТИЧЕСКОЙ НЕРВНОЙ
СИСТЕМЫ
РАЗВЕРТЫВАНИЕ НИЖНЕГО СЕГМЕНТА МАТКИ,
ИЗМЕНЕНИЯ ШЕЙКИ МАТКИ («СОЗРЕВАНИЕ»)
УВЕЛИЧЕНИЕ АМПЛИТУДЫ СОКРАЩЕНИЙ МАТКИ,
ПОЯВЛЕНИЕ КООРДИНИРОВАННЫХ СОКРАЩЕНИЙ
ФИКСАЦИЯ ПРЕДЛЕЖАЩЕЙ ЧАСТИ ВО ВХОДЕ В МАЛЫЙ
ТАЗ
ГОТОВНОСТЬ ФЕТОПЛАЦЕНТАРНОЙ СИСТЕМЫ
ОТСЛОЙКА НИЖНЕГО ПОЛЮСА ПЛОДНОГО ПУЗЫРЯ
14.
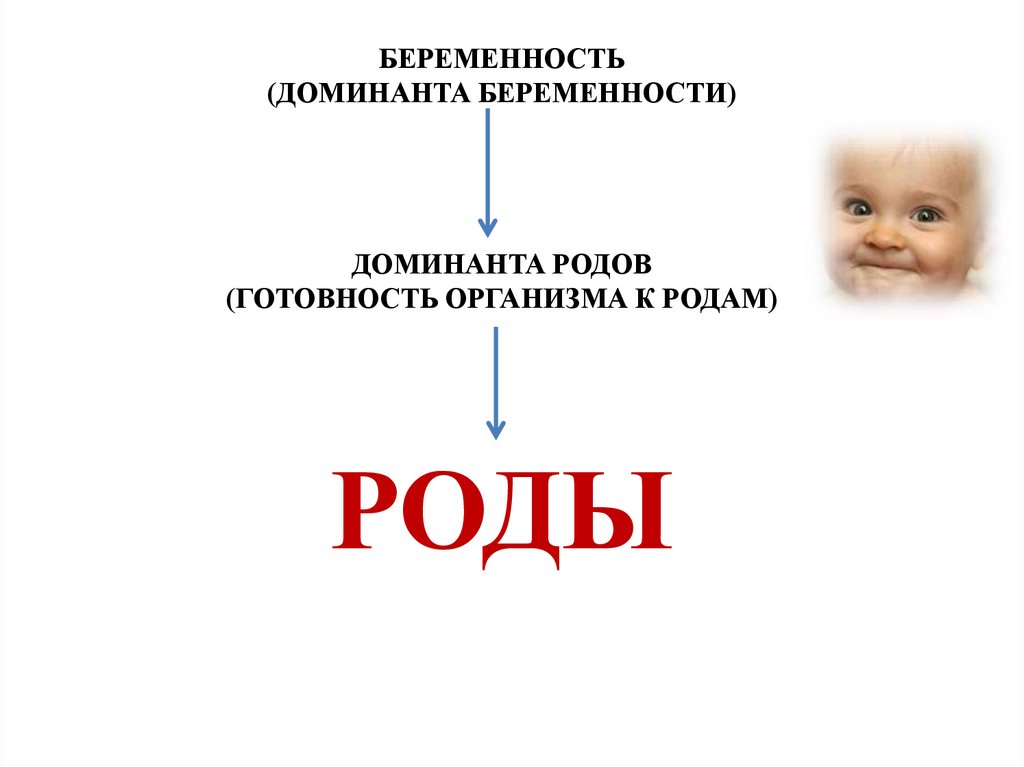
БЕРЕМЕННОСТЬ(ДОМИНАНТА БЕРЕМЕННОСТИ)
ДОМИНАНТА РОДОВ
(ГОТОВНОСТЬ ОРГАНИЗМА К РОДАМ)
РОДЫ
15.
Термины и определенияСвоевременные роды - роды в 37 (полных) – 41(+6
дней) недель беременности.
Нормальные роды – своевременные роды одним
плодом, начавшиеся спонтанно, с низким риском
акушерских осложнений к началу родов и прошедшие
без осложнений, при которых ребенок родился
самопроизвольно в головном предлежании, после
которых родильница и новорожденный находятся в
удовлетворительном состоянии.
Данные рекомендации могут быть также применены к
пациенткам группы высокого риска акушерских осложнений в
случае, если роды протекают без осложнений
16.
17.
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ МЗ РФ:• «Нормальная беременность», 2019 г.;
• «Роды одноплодные, самопроизвольное
родоразрешение в затылочном
предлежании (нормальные роды), 2021 г.
18.
ПРЕЛИМИНАРНЫЙ ПЕРИОД (6-8 ЧАСОВ)РОДЫ:
ПЕРВЫЙ ПЕРИОД-РАСКРЫТИЯ ШЕЙКИ
МАТКИ (6-8, 8-10 ЧАСОВ)
ВТОРОЙ ПЕРИОД – ИЗГНАНИЯ (ДО 1 ЧАСА)
ТРЕТИЙ ПЕРИОД – ПОСЛЕДОВЫЙ (ДО 30
МИНУТ, ЧАЩЕ 5-10 МИНУТ)
ПОСЛЕРОДОВОЙ ПЕРИОД:
РАННИЙ (ДО 2 ЧАСОВ)
ПОЗДНИЙ (6-8 НЕДЕЛЬ)
19.
НАЧАЛОМ РОДОВ СЛЕДУЕТ СЧИТАТЬ ПОЯВЛЕНИЕСХВАТОК С ЧАСТОТОЙ 1-2 ЗА 1О МИНУТ И СТРУКТУРНЫЕ
ИЗМЕНЕНИЯ ШЕЙКИ МАТКИ (или когда сокращения матки
(схватки) начали происходить регулярно каждые 5 минут в
течение более 1 часа) .
ПЕРВЫЙ ПЕРИОД ЗАКАНЧИВАЕТСЯ ПОЛНЫМ
РАСКРЫТИЕМ ШЕЙКИ МАТКИ.
ВТОРОЙ ПЕРИОД РОДОВ НАЧИНАЕТСЯ С ПОЛНОГО
РАСКРЫТИЯ ШЕЙКИ МАТКИ И ЗАКАНЧИВАЕТСЯ
РОЖДЕНИЕМ ПЛОДА
С ЭТОГО МОМЕНТА НАЧИНАЕТСЯ ТРЕТИЙ ПЕРИОД
РОДОВ,КОТОРЫЙ ЗАВЕРШАЕТСЯ РОЖДЕНИЕМ ПОСЛЕДА.
После рождения последа роды считаются завершенными
20.
Варианты отхожденияоколоплодных вод:
• Преждевременное (до начала родовой
деятельности при ЛЮБОМ СРОКЕ
БЕРЕМЕННОСТИ)
• Раннее (в родах, до раскрытия шейки матки
на 7-8 см)
• Своевременное (при раскрытии шейки
матки от 7-8 см до полного)
• Запоздалое (во втором периоде родов или
после рождения плода)
21.
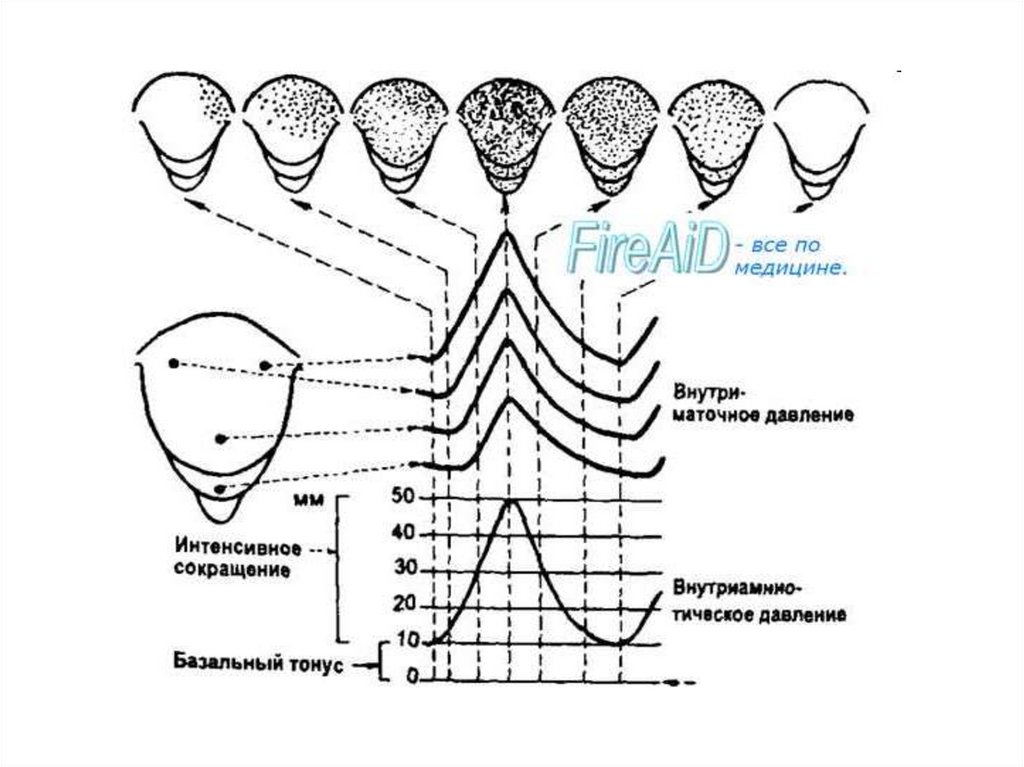
К РОДОВЫМ ИЗГОНЯЮЩИМ СИЛАМОТНОСЯТСЯ
СХВАТКИ (СОКРАЩЕНИЯ МАТКИ)
ПОТУГИ (СОКРАЩЕНИЯ МАТКИ И
МЫШЦ ПЕРЕДНЕЙ БРЮШНОЙ
СТЕНКИ)
22.
23.
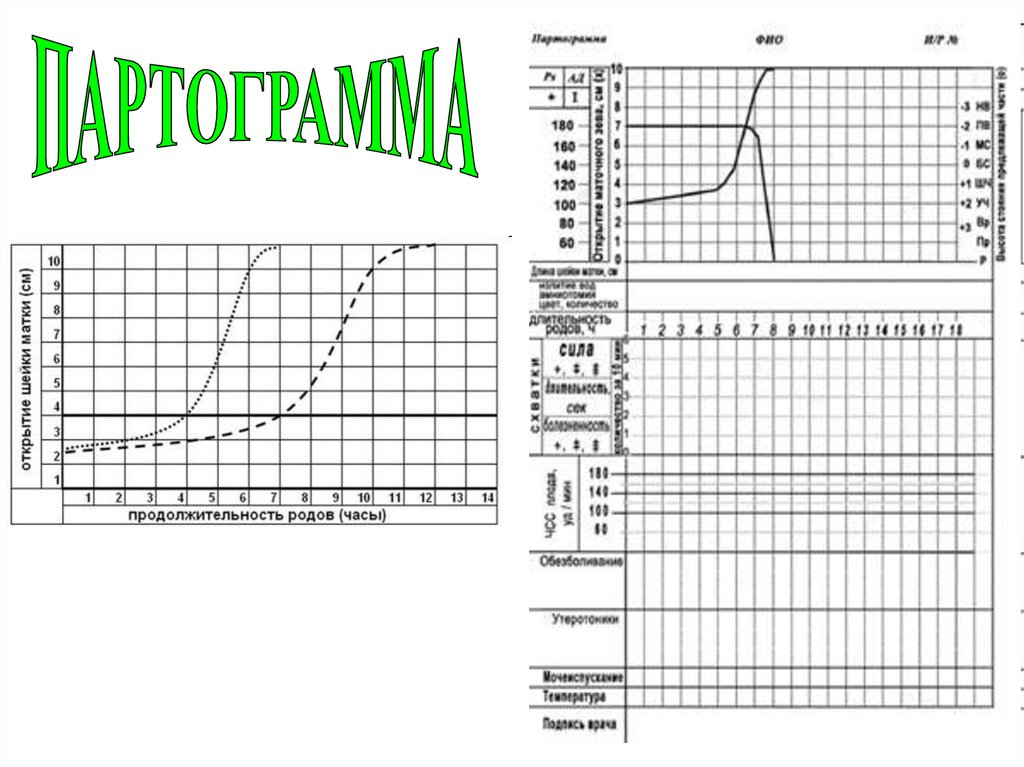
ПЕРВЫЙ ПЕРИОД РОДОВ – ПЕРИОДРАСКРЫТИЯ
ЛАТЕНТНАЯ
ФАЗА
( до 5 см ,
0,5-1,3 см/ч)
АКТИВНАЯ ФАЗА
(до 8 см,
2,0-2,5 см/ч)
24.
Латентная фаза характеризуется сокращениями матки (нередкоболезненными), сглаживанием и прогрессирующим раскрытием
маточного зева до 5 см
Максимальная продолжительность латентной фазы у
первородящих не более 20 часов, у повторнородящих - 14 часов
Продолжительность активной фазы обычно не превышает 12
часов в первых родах и 10 часов в последующих родах
Скорость раскрытия маточного зева в активную фазу обычно
составляет ≥1 см/час (до 2-2,5 см/час), но может быть более
медленной. Минимальная скорость раскрытия маточного зева в
активную фазу - 0,5 см/час как у первородящих, так и у
повторнородящих
25.
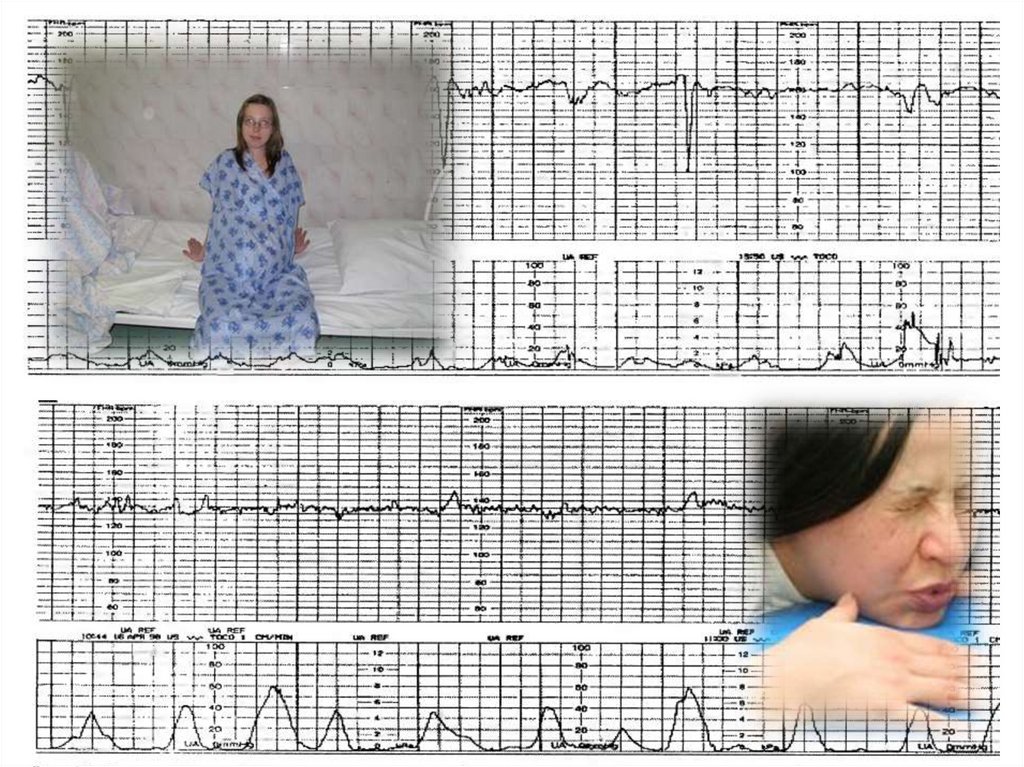
•НАРУЖНАЯ ТОКОГРАФИЯ•ВНУТРЕННЯЯ ТОКОГРАФИЯ
•ЭЛЕКТРОГИСТЕРОГРАФИЯ
•РЕОГИСТЕРОГРАФИЯ
•ЦЕРВИКОМЕТРИЯ
•РАДИОТЕЛЕМЕТРИЯ ВНУТРИМАТОЧНОГО ДАВЛЕНИЯ
26.
27.
Родовые схватки, имеющие частотув начале родов 1-2 за 10 минут,
учащаются до 3-4, и в дальнейшем
их частота не изменяется. Схватки
становятся продолжительнее,
интервал между ними сокращается.
28.
29.
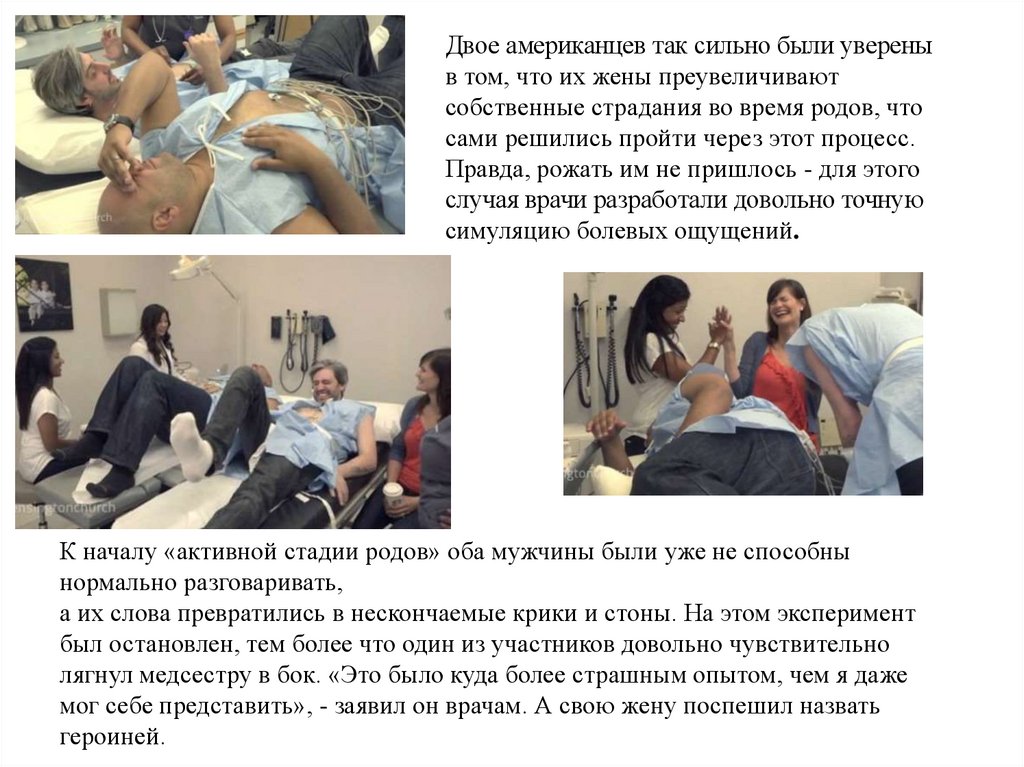
Двое американцев так сильно были увереныв том, что их жены преувеличивают
собственные страдания во время родов, что
сами решились пройти через этот процесс.
Правда, рожать им не пришлось - для этого
случая врачи разработали довольно точную
симуляцию болевых ощущений.
К началу «активной стадии родов» оба мужчины были уже не способны
нормально разговаривать,
а их слова превратились в нескончаемые крики и стоны. На этом эксперимент
был остановлен, тем более что один из участников довольно чувствительно
лягнул медсестру в бок. «Это было куда более страшным опытом, чем я даже
мог себе представить», - заявил он врачам. А свою жену поспешил назвать
героиней.
30.
Боли, возникающие во время родов,можно разделить на три группы:
1- я группа - боли,
ощущаемые женщиной
непосредственно в
области матки;
2- я группа — отраженные боли,
ощущаемые в отдаленных от болевого очага
участках;
3- я группа — боли, вызывающие
рефлекторные реакции в других органах.
31.
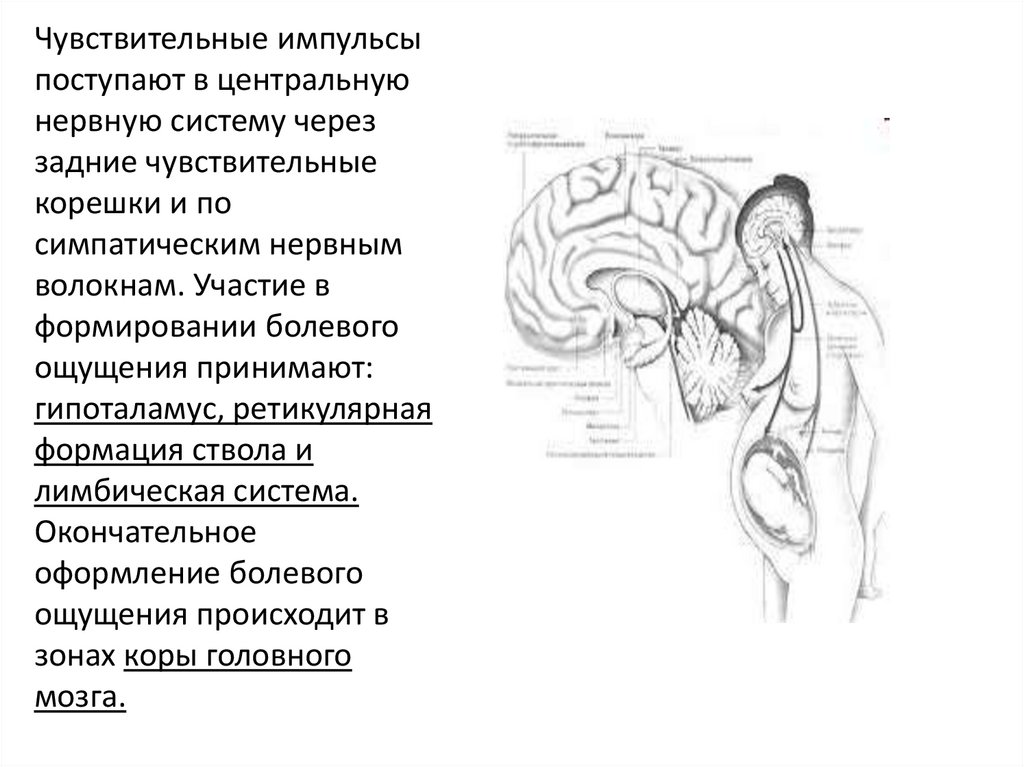
Чувствительные импульсыпоступают в центральную
нервную систему через
задние чувствительные
корешки и по
симпатическим нервным
волокнам. Участие в
формировании болевого
ощущения принимают:
гипоталамус, ретикулярная
формация ствола и
лимбическая система.
Окончательное
оформление болевого
ощущения происходит в
зонах коры головного
мозга.
32.
Непосредственными причинами раздражения интерорецепторовматки, родовых путей и возникновения родовой боли по А. П. Николаеву
являются следующие факторы:
1. Раскрытие шейки матки.
2. Сокращение матки и натяжение маточных связок, раздражение
париетальной брюшины.
3. Раздражение периоста внутренней поверхности крестца вследствие
натяжения крестцово-маточных связок и механического сдавления этой
области при прохождении плода.
4. Чрезмерное сокращение матки как полого органа при наличии
относительных препятствий к ее опорожнению: сопротивление мышц
тазового дна.
5. Сжатие и растяжение во время сокращений матки кровеносных сосудов,
представляющих большую артериальную и венозную сеть, имеющих
высокочувствительные баро- и механорецепторы.
6. Изменение химизма тканей, в частности, накопление недоокисленных
продуктов тканевого метаболизма, образующихся во время длительного
сокращения матки и временно возникающей ишемии матки.
33.
В механизме родовой боли имеетзначение и ряд других факторов:
• изменение химизма тканей;
• нарушение взаиморегуляции между
подкорковыми нейродинамическими
процессами и функциональным
состоянием высших функций коры
головного мозга;
•условно-рефлекторные механизмы.
34.
ВЕДЕНИЕ ПЕРВОГО ПЕРИОДА РОДОВОБЕЗБОЛИВАНИЕ РОДОВ (АКТИВНАЯ ФАЗА):
• Немедикаментозные (физиопсихопрофилактическая подготовка,
партнерские роды, приемы самообезболивания, йога, фитбол,
акупрессура, водная релаксация, аудиоанальгезия)
• Нейроаксиальная анальгезия
• Паравертебральная поясничная
симпатическая блокада
• Системное медикаментозное обезболивание
(системные опиоиды)
• Ингаляционная анестезия
• Применение спазмолитических
препаратов и аналгетиков:
(атропин 0,1%-1 мл п/к, кеторол 1 мл в/м)
35.
В родах необходимо осуществлятьнаблюдение за:
• СОСТОЯНИЕМ РОЖЕНИЦЫ
• СОСТОЯНИЕМ ПЛОДА
• РАЗВИТИЕМ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
36.
37.
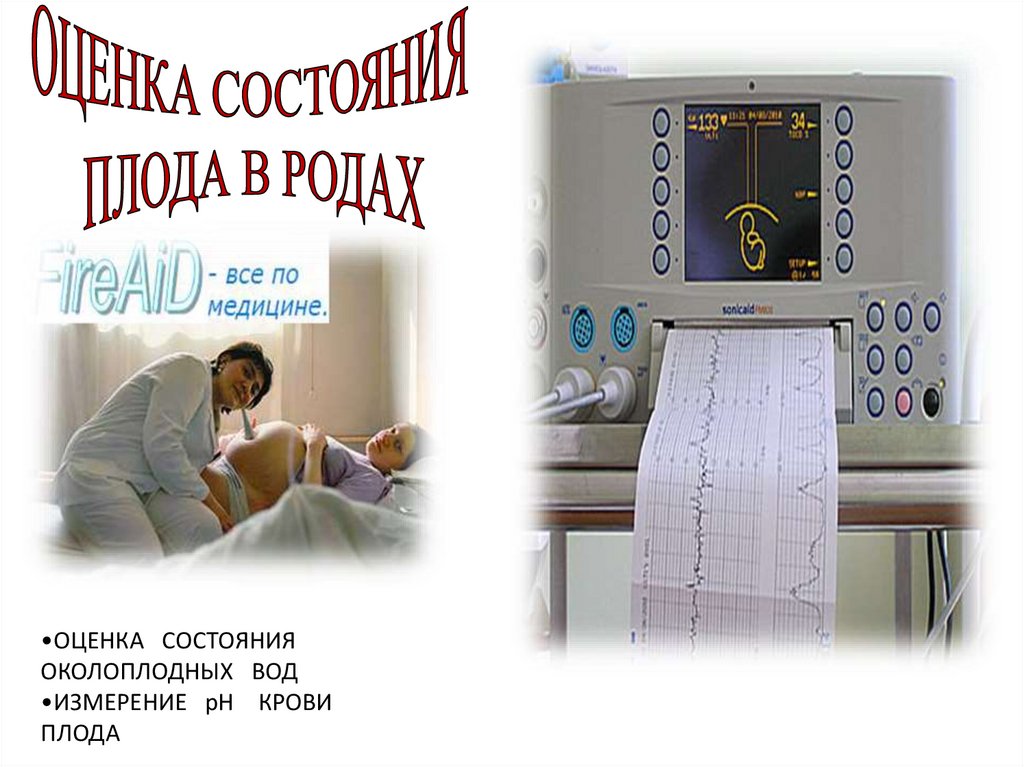
•ОЦЕНКА СОСТОЯНИЯОКОЛОПЛОДНЫХ ВОД
•ИЗМЕРЕНИЕ рН КРОВИ
ПЛОДА
38.
39.
40.
ПОКАЗАНИЯ К ПРОВЕДЕНИЮВНУТРЕННЕГО АКУШЕРСКОГО ИССЛЕДОВАНИЯ:
•ПОСТУПЛЕНИЕ РОЖЕНИЦЫ В РОДОВОЙ БЛОК
•ОТХОЖДЕНИЕ ОКОЛОПЛОДНЫХ ВОД
•НЕОБХОДИМОСТЬ ПРОВЕДЕНИЯ АМНИОТОМИИ
•ПЕРЕД НАЗНАЧЕНИЕМ РОДОУСИЛЕНИЯ
•ПРИ ПОЯВЛЕНИИ ПОТУГ
•ВЫЯСНЕНИЕ АКУШЕРСКОЙ СИТУАЦИИ
(ВОЗМОЖНОСТЬ ЗАВЕРШЕНИЯ РОДОВ ЧЕРЕЗ
ЕСТЕСТВЕННЫЕ РОДОВЫЕ ПУТИ)
41.
СОДЕРЖАНИЕ ВНУТРЕННЕГО АКУШЕРСКОГО ИССЛЕДОВАНИЯ:•ОПИСАНИЕ НАРУЖНЫХ ПОЛОВЫХ ОРГАНОВ (РАЗВИТИЕ ПО
ЖЕНСКОМУ ТИПУ, ХАРАКТЕР ОВОЛОСЕНИЯ, НАЛИЧИЕ РУБЦОВ,
ВАРИКОЗНО РАСШИРЕННЫХ ВЕН)
•ВЛАГАЛИЩЕ (РОЖАВШЕЙ ИЛИ НЕРОЖАВШЕЙ ЖЕНЩИНЫ)
•ШЕЙКА МАТКИ (ОТНОШЕНИЕ К ПРОВОДНОЙ ОСИ ТАЗА –
ЦЕНТРИРОВАНА ИЛИ ДЕЦЕНТРИРОВАНА, ДЛИНА, КОНСИСТЕНЦИЯ,
ОТКРЫТИЕ)
•НАЛИЧИЕ ПЛОДНОГО ПУЗЫРЯ
•ПРЕДЛЕЖАЩАЯ ЧАСТЬ, ОТНОШЕНИЕ ЕЕ К ПЛОСКОСТЯМ
МАЛОГО ТАЗА, РАСПОЛОЖЕНИЕ ШВОВ И РОДНИЧКОВ
•ИЗМЕРЕНИЕ ДИАГОНАЛЬНОЙ КОНЪЮГАТЫ
•НАЛИЧИЕ ЭКЗОСТОЗОВ
42.
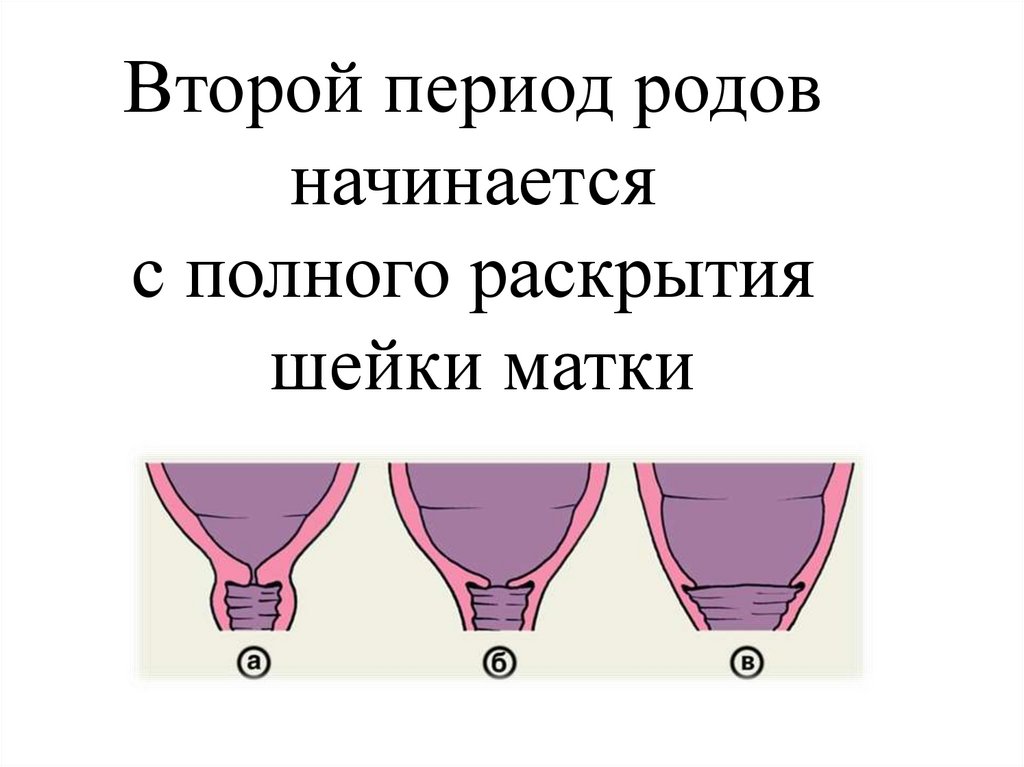
Второй период родовначинается
с полного раскрытия
шейки матки
43.
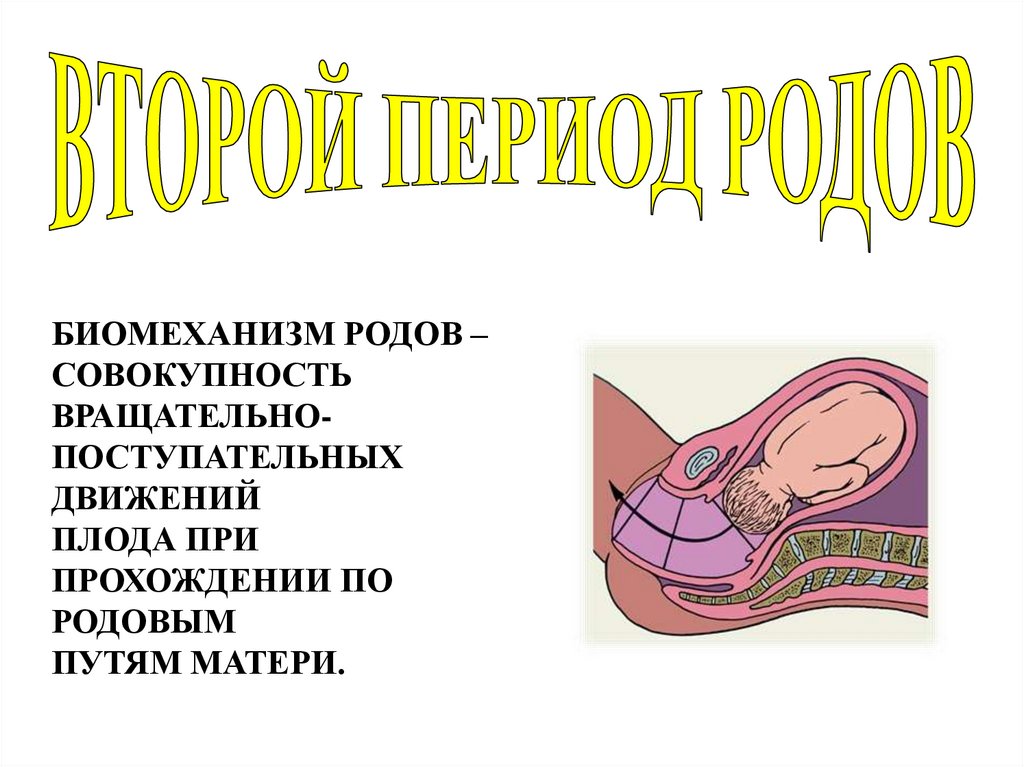
БИОМЕХАНИЗМ РОДОВ –СОВОКУПНОСТЬ
ВРАЩАТЕЛЬНОПОСТУПАТЕЛЬНЫХ
ДВИЖЕНИЙ
ПЛОДА ПРИ
ПРОХОЖДЕНИИ ПО
РОДОВЫМ
ПУТЯМ МАТЕРИ.
44.
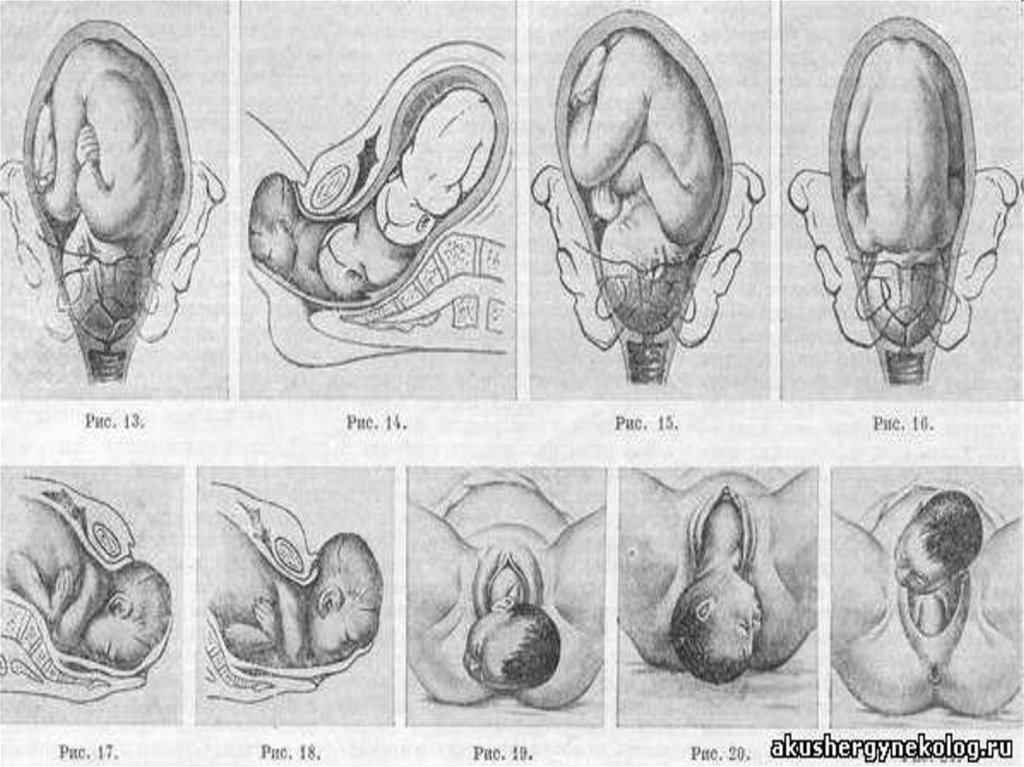
Механизм родов при переднемвиде затылочного предлежания
является наиболее типичным
* I момент – сгибание головки;
* II момент –внутренний поворот головки
затылком кпереди;
* III момент – разгибание головки;
* IV момент – внутренний поворот туловища
и наружный поворот головки.
45.
46.
НАБЛЮДАТЬ:ЗА СОСТОЯНИЕМ РОЖЕНИЦЫ
ЗА СОСТОЯНИЕМ ПЛОДА
РОДОВОЙ ДЕЯТЕЛЬНОСТЬЮ
ПРОВОДИТЬ ПРОФИЛАКТИКУ:
ДИСТРЕССА ПЛОДА
НАРУШЕНИЯ СОКРАТИТЕЛЬНОЙ
ДЕЯТЕЛЬНОСТИ МАТКИ
ТРАВМАТИЗМА МАТЕРИ И ПЛОДА
47.
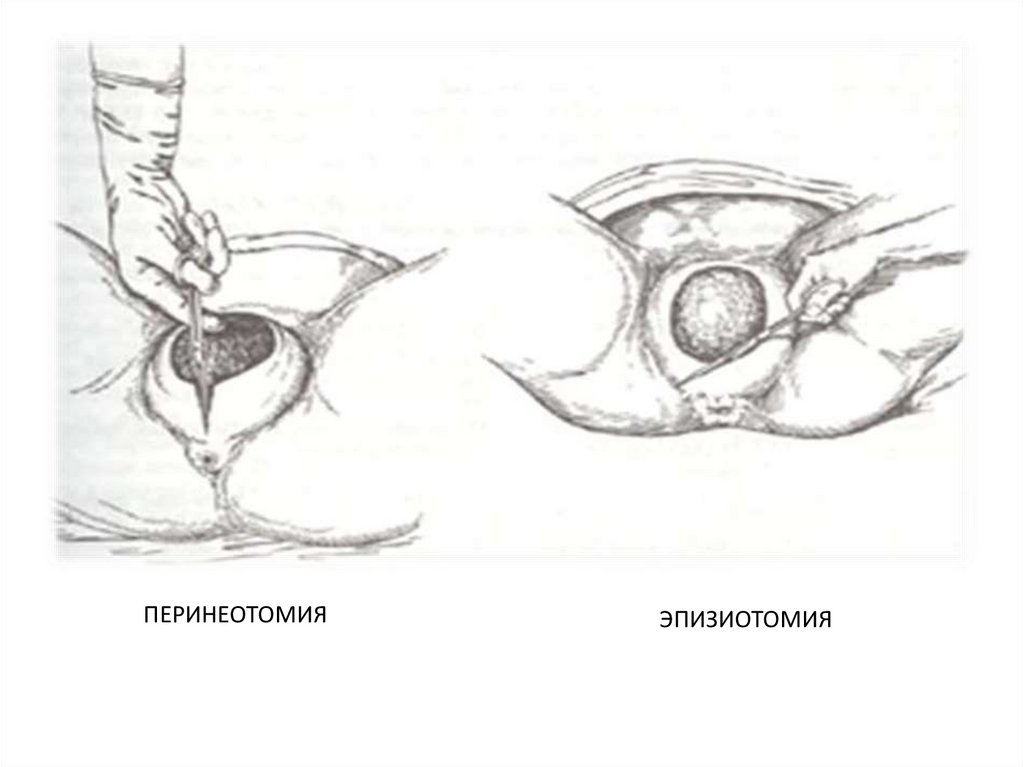
ПЕРИНЕОТОМИЯЭПИЗИОТОМИЯ
48.
49.
Партнерские родыВертикальные роды
50.
51.
ПОСЛЕРОЖДЕНИЯ
ПЛОДА
НАЧИНАЕТСЯ
ТРЕТИЙ
ПЕРИОД
РОДОВ
52.
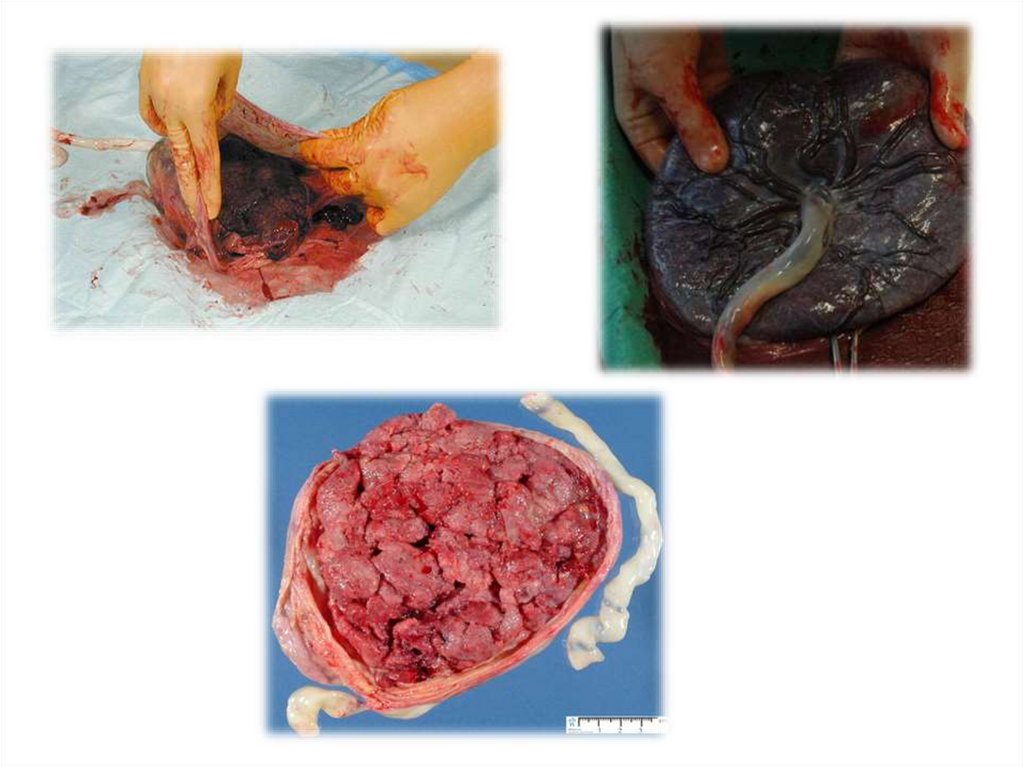
ОТДЕЛЕНИЕ ПЛАЦЕНТЫ МОЖЕТ НАЧАТЬСЯ С ЕЕ ЦЕНТРАЛЬНОЙ ЧАСТИ(СПОСОБ ШУЛЬТЦА) ИЛИ С КРАЯ (СПОСОБ ДУНКАНА)
53.
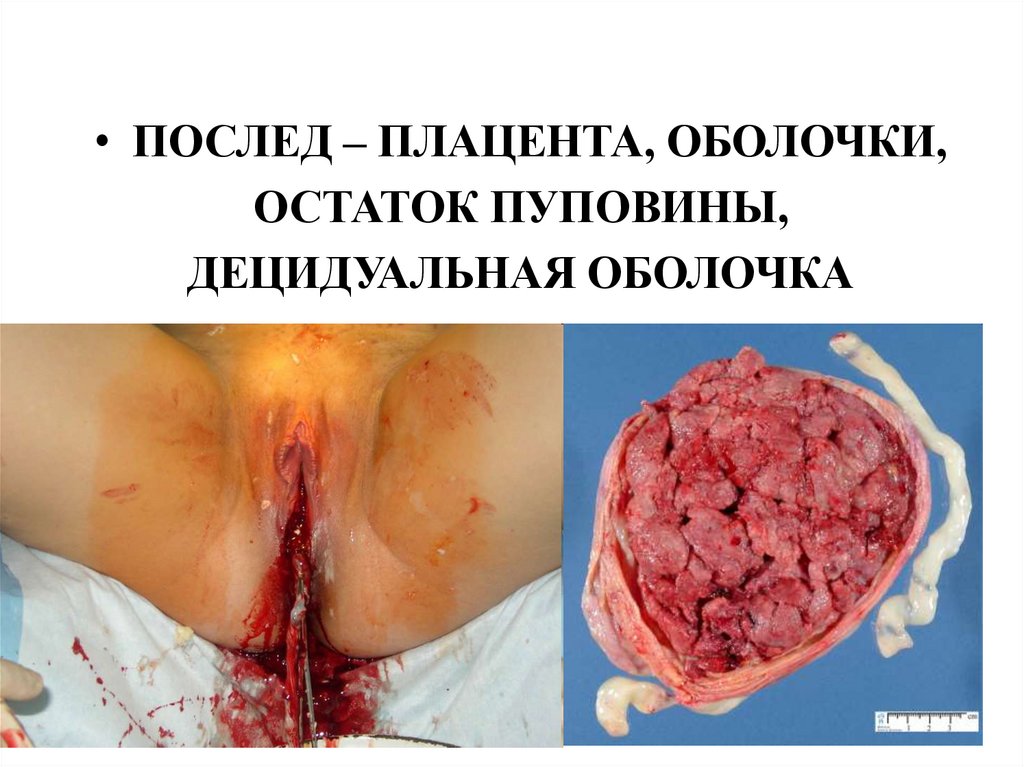
• ПОСЛЕД – ПЛАЦЕНТА, ОБОЛОЧКИ,ОСТАТОК ПУПОВИНЫ,
ДЕЦИДУАЛЬНАЯ ОБОЛОЧКА
54.
55.
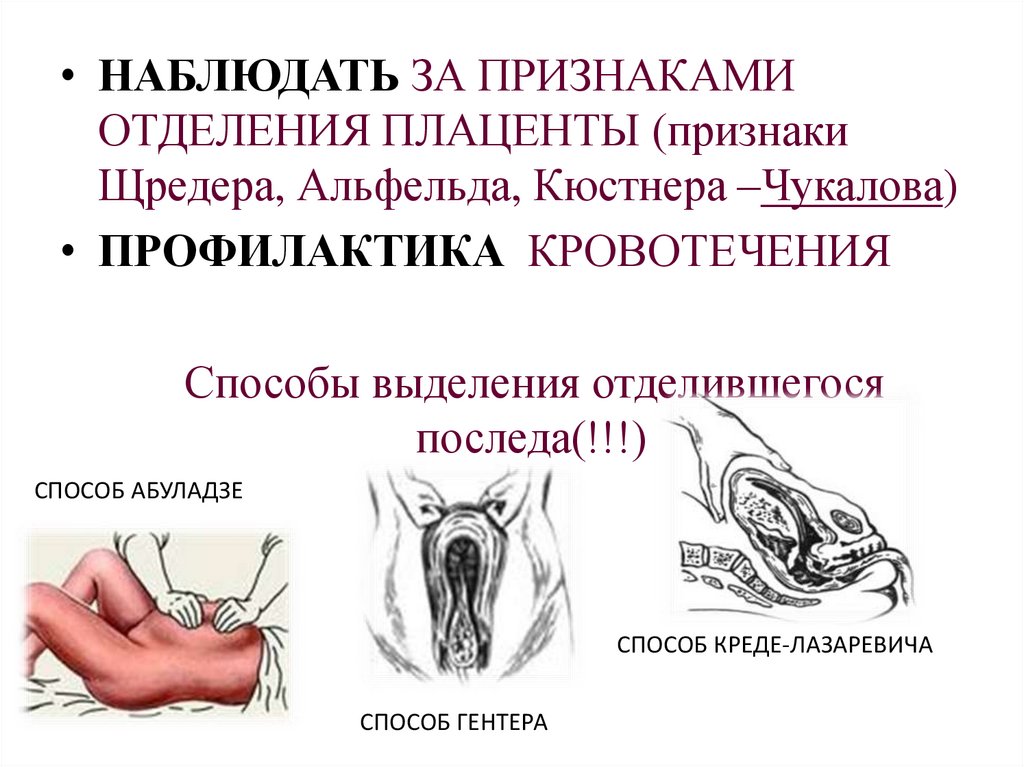
• НАБЛЮДАТЬ ЗА ПРИЗНАКАМИОТДЕЛЕНИЯ ПЛАЦЕНТЫ (признаки
Щредера, Альфельда, Кюстнера –Чукалова)
• ПРОФИЛАКТИКА КРОВОТЕЧЕНИЯ
Способы выделения отделившегося
последа(!!!)
СПОСОБ АБУЛАДЗЕ
СПОСОБ КРЕДЕ-ЛАЗАРЕВИЧА
СПОСОБ ГЕНТЕРА
56.
ПРОФИЛАКТИКА КРОВОТЕЧЕНИЯ В ПОСЛЕДОВОМ ИРАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДАХ:
• Активное ведение третьего периода родов (при наличии
обученного персонала)
• Пересечение пуповины между 1-й и 3-й минутами после
рождения пода
• Парентеральное введение окситоцина или
карбетоцина.(Окситоцин вводят в/м в боковую поверхность
бедра в дозе 2 мл (10 ЕД) или в/в в дозе 5 ЕД в 500 мл раствора
натрия хлорида или декстрозы. Возможно введение окситоцина
в/в в дозе 5 ЕД в 50 мл раствора натрия хлорида со скоростью
16,2 мл/час с помощью перфузора. Карбетоцин вводят в/м или
в/в медленно сразу после рождения плода в дозе 100 мкг/мл .
При невозможности введения окситоцина или карбетоцина вводят метилэргометрин в/в
медленно (в течение 60 секунд) в конце второго периода родов после появления головы
или передней части плеча плода в дозе 0,2 мг. Следует учитывать кратковременность
действия метилэрометрина и возможность повышения артериального давления.
57.
ПОСЛЕ РОЖДЕНИЯ ПОСЛЕДАРОДЫ СЧИТАЮТСЯ
ЗАКОНЧЕННЫМИ
58.
• ПРОДОЛЖИТЕЛЬНОСТЬ РОДОВ:ПЕРВОРОДЯЩИЕ
ПОВТОРНОРОДЯЩИЕ
НОРМА 10-12 часов
6-8 часов
БЫСТРЫЕ менее
6 часов
менее 4 часов
СТРЕМИТЕЛЬНЫЕ
менее 4 часов
менее 2 часов
59.
Второй период родов - время от полногораскрытия маточного зева до рождения плода.
Продолжительность второго периода при
первых родах обычно не более 3 часов, при
повторных
не
более
2
часов
.
Продолжительность второго периода может
увеличиться еще на 1 час при эпидуральной
анальгезии и составлять 4 часа у первородящих и
3 часа у повторнородящих пациенток .
60.
КРИТЕРИИ НОРМАЛЬНОЙ РОДОВОЙДЕЯТЕЛЬНОСТИ:
• ПРОДОЛЖИТЕЛЬНОСТЬ РОДОВ В
ЧАСАХ РАВНА РАСКРЫТИЮ ШЕЙКИ
МАТКИ В СМ
• РАСКРЫТИЕ ШЕЙКИ МАТКИ В СМ
РАВНО ВЫСОТЕ СТОЯНИЯ
КОНТРАКЦИОННОГО КОЛЬЦА В СМ
• СКОРОСТЬ ПРОДВИЖЕНИЯ ПЛОДА ПО
РОДОВОМУ КАНАЛУ РАВНА
СКОРОСТИ РАСКРЫТИЯ ШЕЙКИ
МАТКИ
61.
ИТАК….Своевременные роды - роды в 37 (полных) – 41(+6
дней) недель беременности.
Нормальные роды – своевременные роды одним
плодом, начавшиеся спонтанно, с низким риском
акушерских осложнений к началу родов и прошедшие
без осложнений, при которых ребенок родился
самопроизвольно в головном предлежании, после
которых родильница и новорожденный находятся в
удовлетворительном состоянии.
Данные рекомендации могут быть также применены к
пациенткам группы высокого риска акушерских осложнений в
случае, если роды протекают без осложнений









































 Медицина
Медицина








