Похожие презентации:
Язвенная болезнь двенадцатиперстной кишки
1.
Северо-Казахстанский университетимени М. Козыбаева
Кафедра Клинических дисциплин
На тему: «Язвенная болезнь ДПК».
Петропавловск 2023 год
2.
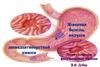
Язвенная болезнь ДПК издавна считается мультифакториальным заболеванием сполигенным типом наследования. Этой фразой обычно прикрывают недостаток
знаний по той или иной проблеме. К язвенная болезнь это, пожалуй, относится в
меньшей степени, поскольку за многолетнюю историю изучения этого заболевания
было создано немало гипотез возникновения язвенного дефекта, подтвержденных
серьезными исследованиями (кортико-висцеральная, воспалительная,
нейроэндокринная, инфекционная и т. д.). Вместе с тем, ни одна из них не стала
доминирующей.
3.
4. Этиология
5. Патогенез
По современным представлениям, патогенез язвенной болезни многообразен, а потому сложен. Чащевсего его представляют в виде своеобразных "весов", на одной чаше которых находятся факторы
агрессии, а на других - факторы защиты слизистой оболочки гастродуоденальной язвы (весы Shey)
Факторы
агрессии
1. Кислотнопептический
фактор.
2.
Травматизация.
3.
Гастродуоденал
ьная
дисмоторика.
4. Литическое
действие
желчных
кислот.
5. НРинфекция.
Факторы
защиты
1. Слизистый
гель.
2. Активная
регенерация.
3. Достаточное
кровоснабжение
.
4.
Антродуоденаль
ный кислотный
тормоз.
5. Выработка
бикарбонатных
ионов.
6.
Преобладание факторов агрессии над факторами защиты приводит чаще к образованию язвенного дефекта в двенадцатиперстнойкишке, первичное снижение факторов защиты (даже без гиперактивации факторов агрессии) способствует формированию дефекта
слизистой оболочки желудка. Наиболее неблагоприятным в плане ульцерогенеза является сочетание резкой активации факторов
агрессии при угнетении факторов защиты.
В общем виде последовательность событий при дуоденальном ульцерогенезе (наиболее частом у детей) можно представить
следующим образом:
Нарушение нейрогуморальной регуляции в гипоталамо-гипофизарно-гастродуоденальной системе --> Нарушение выработки
нейропептидов и регуляторных пептидов желудка и двенадцатиперстной кишки -> Нарушение равновесия между факторами агрессии
и защиты --> Приобретение желудочным соком агрессивных свойств --> Метаплазия слизистой оболочки желудка в
двенадцатиперстной кишке --> Колонизация НР в двенадцатиперстную кишку --> Нарушение микроциркуляции в двенадцатиперстной
кишке --> Воздействие пепсина на слизистую оболочку двенадцатиперстной кишки --> Образование язвенного дефекта.
В случае формирования НР-негативного варианта язвенной болезни двенадцатиперстной кишки из патогенетической цепочки
выпадает соответствующее "слабое звено".
При всей схематичности такого подхода следует признать, что он, в известной мере, отражает суть происходящих изменений и
помогает наметить адекватную лечебную тактику.
В конце этого раздела приводим оригинальную схему возможных патогенетических механизмов язвенной болезни двенадцатиперстной
кишки у детей, разработанную академиком В.А. Таболиным, Ю.Г. Мухиной, С.В. Бельмером и др. (1999).
1. Резидуально-органический фон и (или) психотравмирующая ситуация и (или) депрессия --> повышенный тонус парасимпатической
нервной системы --> желудочная гиперсекреция --> формирование язвенного дефекта в двенадцатиперстной кишке. Длительное
течение язвенной болезни двенадцатиперстной кишки <-->депрессия.
2. G-клеточная гиперплазия как врожденная особенность пациента --> желудочная гиперсекреция --> формирование язвенного
дефекта в двенадцатиперстной кишке.
3. Колонизация НР в антральном отделе желудка у чувствительного к ней пациента --> развитие G-клеточной гиперплазии -->
желудочная гиперсекреция --> желудочная метаплазия в двенадцатиперстной кишке --> колонизация НР в двенадцатиперстной кишке
--> формирование язвенного дефекта в двенадцатиперстной кишке.
4. Колонизация НР в антральном отделе желудка у чувствительного к ней пациента --> желудочная гиперсекреция без G-клеточной
гиперплазии --> желудочная метаплазия в двенадцатиперстной кишке --> колонизация НР в двенадцатиперстной кишке -->
формирование язвенного дефекта в двенадцатиперстной кишке.
7. Клиника
Поздние боли, возникающие через 1,5-2 ч после еды, натощак, «голодные», ночные боли,снимаемые приемом пищи или антацидов, характерны для язвы ДПК.
Иррадиация болей в спину возникает при язве
желудка с локализацией на задней стенке желудка или
двенадцатиперстной кишки и для пенетрации язвы в
поджелудочную железу. Опоясывающие боли
характерны для пенетрации язвы желудка в
поджелудочную железу.
Кроме болевого синдрома у больных ЯБ часто отмечаются жалобы диспепсического характера:
отрыжка воздухом, пищей, изжога (при сопутствующей ГЭРБ), чувство тяжести и распирания в
эпигастрии, быстрого насыщения, тошнота, рвота. Для язвы с локализацией в ДПК, выраженной
гиперхлоргидрии характерно повышение слюноотделения. Расстройство стула, диарея
характерны для ЯБ с локализацией в желудке, запор более часто беспокоит больных
дуоденальной язвой.
8. Диагностика
При ЯБ во время обострения может отмечаться вынужденное положение больного - согнувшисьи прижав руки к эпигастральной области (зона наибольшей болезненности), положения на
спине, на боку с поджатыми к животу коленями характерны для резко выраженного болевого
синдрома и при ЯБ, осложненной перфорацией. Бледность кожных покровов может
наблюдаться при ЯБ, осложненной кровотечением. У пациентов отмечается усиленное
потоотделение, повышенная влажность ладоней и красный дермографизм. При пальпации
живота выявляется болезненность в эпигастральной области, положительный симптом
Менделя.
Лабораторные и инструментальные методы исследования
Общий анализ крови: при неосложненной язвенной болезни может быть не изменен. Увеличение
количества гемоглобина и эритроцитов характерно для упорной рвоты (обезвоживание), наблюдаемой
при де-компенсированном стенозе привратника. Снижение количества гемоглобина, эритроцитов,
сывороточного железа выявляется у больных с хронической кровопотерей, осложняющей течение
язвенной болезни.
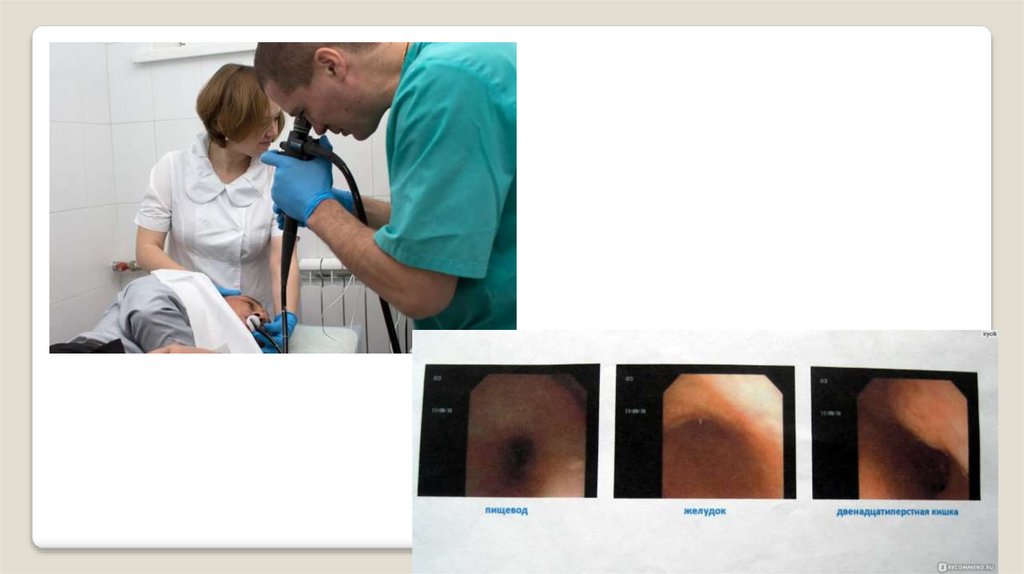
ЭГДС: выявляет при острой стадии хронической язвенной болезни язвенный дефект.
Анализ на H. pylori: путем гистологического исследования биоп-татов, быстрым уреазным тестом,
дыхательным тестом с мочевиной, меченной 13С, иммуноферментным анализом слюны, кала, методом
ПЦР-диагностики.
Суточное мониторирование рН: может выявить постоянное, не связанное с приемом пищи повышение
уровня рН тела желудка более 3,5-4 - гипоацидное (анацидное) состояние (при язвенной болезни
желудка).
Фракционное исследование желудочного содержимого тонким зондом: при ЯБ желудка выявляет
снижение уровня желудочного кис-лотообразования и снижение протеолитической активности.
Наличие высокой базальной и стимулированной секреции HCl с одновременным повышением
протеолитической функции характерно для язвенной болезни ДПК.
9.
Эндоскопическая картина острой язвы двенадцатиперстной кишки.Язвы небольших размеров - до 1,0 см, округлой формы, но могут
сливаться и принимать неправильные очертания. Дно неглубокое, гладкое,
без грануляций, покрыто фибрином или геморрагическим налётом. Края
острые, ровные, мягкие, чётко очерченные, гиперемированные, с
петехиями. Отёк и гиперемия выражены нерезко. Конвергенция складок
отсутствует. При биопсии - выраженная кровоточивость.
Стадии течения острых язв двенадцатиперстной кишки.
1.Гиперемия и кровоизлияния в слизистую оболочку (первые часы,
несколько дней).
2.Поверхностные эрозии.
3.Образование одной или нескольких язв.
4.Кровотечение из язвы.
Для острых язв характерно преобладание некробиотических процессов над воспалительными.
Заживают быстро - в течение 2-4 недель с образованием нежного эпителизрованного рубца, который
по стихании процесса становится незаметным.
Хронические язвы двенадцатиперстной кишки. Хронические язвы двенадцатиперстной кишки являются
местным проявлением язвенной болезни. Они поражают мышечный, подслизистый и слизистый слой.
Наиболее часто локализуются в луковице, в пределах 3 см от места перехода пилорического канала
желудка в двенадцатиперстную кишку. В основном развиваются в трудоспособном возрасте. По
сравнению с язвами желудка образуются быстрее. Чаще располагаются по передней стенке - в 60%.
Внелуковичные язвы встречаются в 2-7% случаев и локализуются преимущественно в области
верхнего изгиба двенадцатиперстной кишки или в верхней трети нисходящей ветви. Множественные
язвы встречаются в 5-25% случаев.
10.
Стадии развития хронической язвы двенадцатиперстной кишки.1.Острая стадия.
2.Стадия начинающегося заживления.
3.Стадия полного заживления (стадия рубца).
Острая стадия. Дефект слизистой округлой или овальной формы. При рецидивном обострении чаще неправильной формы - линейной,
полигональной и др. Дно язвы неглубокое, покрыто белым или жёлтым налётом фибрина. Края отёчные, неровные, с зернистыми
выбуханиями, легко кровоточат. Размеры чаще в пределах от 0,3 до 1,0 см. Слизистая оболочка вокруг язвы гиперемированная, отёчная,
легко ранимая. Характерна конвергенция складок. Воспалительные изменения могут ограничиваться одной зоной, несколькими зонами и
захватывать всю луковицу.
Стадия начинающегося заживления. Аналогична стадии стихания воспалительного процесса. Размеры язвы уменьшаются. Она может
сохранять форму, а может приобретать линейную, полигональную или щелевидную. Края её становятся пологими, более гладкими, менее
отёчными, язва как бы уплощается, дно очищается от налёта. Эпителизация идёт с краёв или со дна. После эпителизации на месте язвы
остаётся красное пятно, стихают явления дуоденита, могут оставаться эрозии.
Стадия полного заживления. На месте бывшей язвы образуется рубец ярко-красного цвета линейной или звёздчатой формы с
конвергенцией складок и зоной умеренной гиперемии - свежий рубец. Через 2-3 месяца рубец становится белесоватым, нет
воспалительных явлений, конвергенция складок и деформация уменьшаются. Заживают язвы в среднем от 4 до 12 недель.
Благоприятный морфологический признак - восстановление на месте стной кишки в стадии белого бывшего язвенного дефекта
ворсинчатого эпителия или эпителизация рубца. Если образуется неэпителизированный фиброзный рубец и сохраняются
воспалительные изменения - неблагоприятный признак - язва может снова открыться через 4-6 месяцев.
Гигантские язвы двенадцатиперстной кишки. Гигантскими считаются язвы более 2 или 3 см по разным авторам. Выявляются они в
основном у пожилых людей, преимущественно по задней стенке.
11.
12.
Существует 2 типа гигантских язв двенадцатиперстнойкишки.
•I тип. С глубокой нишей большого размера,
напоминающей дивертикул.
•II тип. Дном язвы является поджелудочная железа
вследствие пенетрации. Стенка двенадцатиперстной
кишки здесь отсутствует. Могут быть массивные
кровотечения.
Классификация гастродуоденальнных язв по МКБ-10
1. Язва желудка (язвенная болезнь желудка) (Шифр К 25), включая пептическую язву пилорического
и других отделов желудка.
2. Язва двенадцатиперстной кишки (язвенная болезнь ДПК), включая пептическую язву всех
отделов двенадцатиперстной кишки (Шифр К 26).
3. Гастроеюнальная язва, включая пептическую язву (Шифр К 28) анастомоза желудка, приводящей
и отводящей петель тонкой кишки, соустья с исключением первичной язвы тонкой кишки.
13.
2.1. Дифференциальная диагностика при ЯБ ДПКНозологии
Хронический поверхностный
(антральный) H.pylori
ассоциированный гастрит
Функциональная (неязвенная)
диспепсия
Язвенная болезнь ДПК
Характеристика симптомов
Общий анализ крови, ФЭГДС,
гистологические исследования
биоптатов, БУТ для
диагностикиH.pylori
Кал на скрытую кровь
Общий анализ крови, ФЭГДС,
гистологические исследования
биоптатов, БУТ для
Синдром желудочной диспепсии диагностикиH.pyloriКал на
скрытую кровь
Общий анализ крови, ФЭГДС,
гистологические исследования
биоптатов, БУТ для
диагностикиH.pylori
Кал на скрытую кровь
Клинические критерии
Симптомы желудочной
диспепсии
Язвенноподобный вариант или
дипепсический синдром
Лабораторноинструментальные признаки
Эндоскопические и
морфологические признаки
воспаления СОЖ;
H.pylori выявляется в 85-90%;
Отсутствие эндоскопических и
морфологических признаков
воспаления СОЖ
Возможно лабораторные
признаки ЖДА;
ФГДС – Язвенный дефект,
положительная реакция на
скрытую кровь в кале,
Возможно лабораторные
ОАК, ФЭГДС, гистологические
признаки ЖДА;
Симптомы желудочной и
исследования биоптатов, БУТ
ФГДС - Язвенный дефект
кишечной диспепсии; боли в
для диагностикиH.pyloriКална
окруженный воспалительным
эпигастрии «ранние» - через-1скрытую кровь
валом, + реакция на скрытую
1.5 ч после еды, плохой
Рентгенограмма – при
кровь в кале,
аппетит, потеря веса
пилоростенозе
Интрагастральная рН-метрия –
гипо- или нормохлоргидрия
Анемия гипохромная. > СОЭ
ФГДС – опухоль. Гистология –
ОАК, ФЭГДС, гистологические
Симптомы желудочной и
дисплазия и атипичные клетки.
исследования гастробиоптатов, кишечной диспепсии;
Интрагастральная рН-метрия БУТ для диагностикиH.pylori
Анорексия,отвращение к мясу,
ахлоргидрия; Положительная
Кал на скрытую кровь
потеря веса (до кахексии)
реакция на скрытую кровь в
кале
Язвенная болезнь желудка
Аденокарционома желудка
Хронический панкреатит
План обследования
Болевой абдоминальный
синдром
Общий анализ крови,
копрограмма, эластаза в кале
БАК: Амилаза
УЗИ или КТ или МРТ органов
брюшной полости
Поздние, «голодные», ночные
боли в пилородуоденальной
зоне
УЗИ – увеличение размеров,
гиперэхогенность, неровность
«Опоясывающие» боли в левой
контуров, кальцинаты и кисты в
половине живота с иррадиацией
ПЖЖ, копрограмма – стеаторея,
в спину; положительный
креаторея, > амилазы в крови,
симптом Мерфи.
>эластазы и >трипсина в кале,
стеаторея, креаторея.
14. Лечение
Лечение ЯБ комплексное и включает:диетическое питание;
прекращение курения и употребления алкоголя;
отказ от приема препаратов, обладающих ульцерогенным действием;
нормализация режима труда и отдыха, санаторно-курортное лечение.
Отсутствуют различия в подходах к лечению ЯБЖ и ЯБДПК. При подтверждении доброкачественного
характера язв желудка лечение больных проводится так же, как и лечение при дуоденальных язвах.
Немедикаментозное лечение:
Лечение комплексное и включает – диетическое питание, прекращение курения и
употребление алкоголя, отказ от ульцерогенных препаратов (прежде всего
НПВП). Диетическое питание, должно быть частым, дробным, механически и
химически щадящим.
Диета:
Рекомендуется частое (5-6 раз в сутки), дробное питание, соответствующие
правилу «6 маленьких приемов пищи лучше, чем 3 больших», механического,
термического и химического щажения СОЖ.
Диета должна быть богатой белками, так как терапевтический эффект в этом
случае наступает быстрее, ускоряется заживление язв и стихание воспалительного
процесса
15.
Продукты, подлежащиеисключению из рациона
Продукты,
предпочтительные для
употребления
• мясные и рыбные бульоны;
• жареная и наперченная
пища;
• копчености и консервы;
• мясо и рыба (отварные или
• приправы и специи (лук,
приготовленные на пару);
чеснок, перец, горчицу);
• яйца;
• соления и маринады;
• молоко и молочные
• газированные фруктовые
продукты
воды, пиво, белое сухое вино,
шампанское, кофе;
• цитрусовые
Допустимые к
употреблению продукты
• макаронные изделия;
• черствый белый хлеб;
• сухой бисквит и сухое
печенье;
•молочные и вегетарианские
супы;
•овощи (картофель, морковь,
кабачки, цветная капуста) –
тушеные или в виде пюре и
паровых суфле;
• каши, кисели из сладких
сортов ягод, муссы, желе,
сырые тертые и печеные
яблоки;
• какао с молоком, некрепкий
чай.
16.
Рекомендуемые схемы эрадикации(Маастрихт-V, 2015)Терапия первой линии (10-14 дней):
3-х компонентная схема: ИПП +амоксициллин +кларитромицин;
квадротерапия без висмута: ИПП+амоксициллин+кларитромицин
+нитроимидазол.
Терапия второй линии(10-14 дней):
3-х компонентная схема: ИПП+амоксициллин+фторхинолон
квадротерапия без висмута: ИПП+амоксициллин+кларитромицин
+нитроимидазол[8,9,10], (УД А);
квадротерапия с висмутом: ИПП+амоксициллин+кларитромицин +висмута
трикалиядицитрат.
Эффективность лечения повышается при назначении дважды в день повышенной
дозы ИПП (удвоенной стандартной) [11,12], (УД B).
При 14-дневной терапии увеличение частоты эрадикации более значительно, чем при
10-дневной [11,12,13],(УД С).
Эрадикационная терапия H. pylori может приводить к развитию антибиотикоассоциированной диареи [14],(УД С). Добавление к стандартной тройной терапии
пробиотикаSaccharomycesboulardiiповышает скорость эрадикацииH.pylori [11,12,
13](УД D).
17.
Ингибиторы протонной помпы –ИПП являются средством базисной терапии ЯБ. Они назначаются сцелью купирования болевого синдрома и диспепсических расстройств, а также для достижения
рубцевания язвенного дефекта в возможно более короткие сроки [1,2].
Антациды способны поддерживать уровень внутрижелудочного рН> 3 на протяжении 4-6 часов в течение
суток, что определяет их недостаточно высокую эффективность при применении в качестве монотерапии.
Тем не менее, больные с ЯБ принимают антациды для купирования болей и диспепсических жалоб, что во
многом объясняется быстротой их действия и безрецептурным отпуском [2].
Принципы ведения пациентов с H. Pylori:
·
для контроля эрадикации, который проводят через 4-6 недель после окончания эрадикационной
терапии – с помощью С13 мочевинного дыхательного теста или БУТ диагностики H. Pylori в биоптате
СОЖ, взятого при ФЭГДС;
·
проблема диагностики инфекции Н. pylori заключается в настоящее время в возможности
получения ложноотрицательных результатов, связанных, главным образом, с тем, что исследование
проводится на фоне терапии ИПП или вскоре после нее.
·
Во избежание ложноотрицательных результатов прием ИПП необходимо прекратить за 2 недели
до предполагаемого контрольного исследования. Кроме того, отрицательный результат исследования на
инфекцию Н. pylori должен быть обязательно подтвержден двумя методами диагностики (гистологический
метод, С13 мочевинный дыхательный тест и БУТ) [1].
·
Контроль рубцевания язв дуоденальных – через 2, 4, 6 недель (в зависимости от размера
язвенного дефекта).
Успешность эрадикации H. Pylori, обуславливает безрецидивное течение, что является положительным
прогностическим признаком в лечении ЯБ.
18. Профилактика и прогноз
ПрофилактикаДиспансеризация больных ЯБ с плановыми эндоскопическими исследованиями должна
проводиться 2 раза в год. Важными профилактическими мероприятиями являются контроль
эрадикации H. pylori, санация полости рта, гигиена питания, назначение с профилактической целью
ИПП при применении нестероидных противовоспалительных средств.
Прогноз
Прогноз при неосложненной ЯБ благоприятный. При достижении эрадикации H. pylori рецидивы
бывают у 6-7% больных. Прогноз ухудшается при большой давности заболевания в сочетании с
частыми длительными рецидивами, при осложненных формах и при злокачественном
перерождении.
19. Дальнейшее введение
Динамическое наблюдение за больным, 1 раз в год проводитьФЭГДС, диагностику инфекции Н. pylori. При обострении – проводить
эрадикционную терапию (смотреть выше). При непрерывно
рецидивирующем течении – консультация хирурга
Дальнейшее введение


















 Медицина
Медицина