Похожие презентации:
Мочевой пузырь. Введение в ультразвуковую диагностику
1.
ВВЕДЕНИЕ ВУЛЬТРАЗВУКОВУЮ
ДИАГНОСТИКУ
МОЧЕВОЙ ПУЗЫРЬ
Карпович Ю.И., доцент 1-й
кафедры внутренних болезней
2.
ПОКАЗАНИЯ К ИССЛЕДОВАНИЮ:1. Учащенное и болезненное мочеиспускание (поллакиурия, дизурия)
2. Кровь в моче (гематурия)
3. Длительная лейкоцитурия, (рецидивирующий цистит у взрослых и
острый цистит у детей)
4. Объемные образования малого таза
5. ХЗМ (хроническая задержка мочи) и ОЗМ (острая задержка мочи)
6. Боли, локализующиеся в области малого таза.
3.
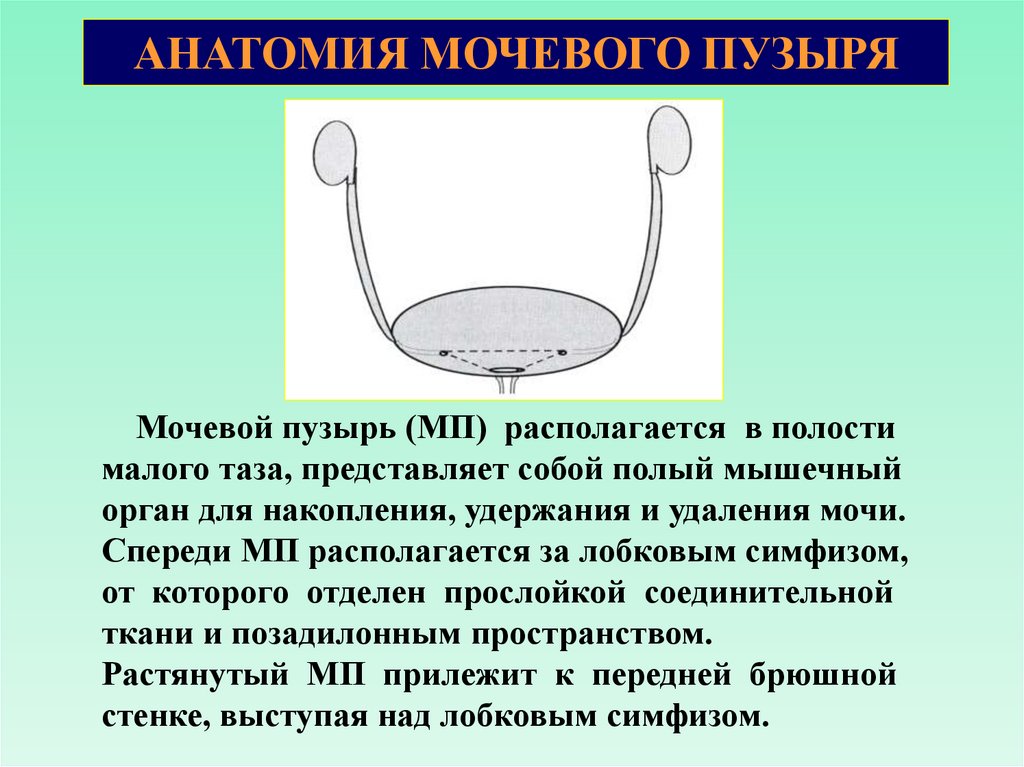
АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯМочевой пузырь (МП) располагается в полости
малого таза, представляет собой полый мышечный
орган для накопления, удержания и удаления мочи.
Спереди МП располагается за лобковым симфизом,
от которого отделен прослойкой соединительной
ткани и позадилонным пространством.
Растянутый МП прилежит к передней брюшной
стенке, выступая над лобковым симфизом.
4.
АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯСзади у женщин МП примыкает к матке, и брюшина,
покрывающая МП, переходит на переднюю поверхность матки,
образуя пузырно-маточное углубление;
у мужчин – на переднюю поверхность прямой кишки,
образуя пузырно-прямокишечное углубление.
Снизу МП у женщин лежит на мочеполовой диафрагме; у
мужчин снизу шейку МП охватывает предстательная железа,
а позади МП расположены семенные пузырьки и ампулы
семявыносящих протоков
5.
АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯВ мочевом пузыре выделяют:
- Дно
- Верхушку
- Тело
- Шейку, которая суживаясь
переходит в мочеиспускательный канал
В области дна различают треугольник Льето,
образованный отверстиями мочеточников и
мочеиспускательного канала.
6.
АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯДно является частью мочевого пузыря, обращенной книзу и кзади (у мужчин к прямой
кишке, у женщин в сторону шейки матки и верхней части передней стенки влагалища).
Верхушка - часть мочевого пузыря, обращенная кпереди и вверх.
Шейка мочевого пузыря - наиболее низко расположенная и узкая часть мочевого
пузыря, переходящая в мочеиспускательный канал.
В мочевом пузыре выделяют мочепузырный треугольник (треугольник Льето) пространство, ограниченное сзади и сбоку отверстиями мочеточников, спереди внутренним отверстием мочеиспускательного канала.
Спереди и с боков мочевой пузырь граничит с предпузырным и предбрю- шинным
клетчаточными пространствами, сзади - с ампулой прямой кишки и параректальной
клетчаткой, семенными пузырьками и семявыносящими протоками (у мужчин), с
мочеточниками.
С боков основание мочевого пузыря примыкает к мышцам, поднимающим задний проход.
Снизу шейку мочевого пузыря у мужчин плотно охватывает предстательная железа.
7.
АНАТОМИЯ МОЧЕВОГО ПУЗЫРЯСтенка МП состоит из 4-х слоев:
- слизистой оболочки
- подслизистой оболочки
- мышечной оболочки
- серозной оболочки
Слизистая оболочка покрыта переходноклеточным эпителием (уротелий) и при
незаполненном пузыре собрана в складки,
кроме области треугольника Льето, где она
плотно сращена с мышечным слоем ввиду
отсутствия подслизистого на уровне.
8.
Кровоснабжение МП осуществляется за счет верхних (от пупочнойартерии) и нижних (от внутренней подвздошной) мочепузырных артерий.
Венозная система представлена мочепузырным сплетением.
9.
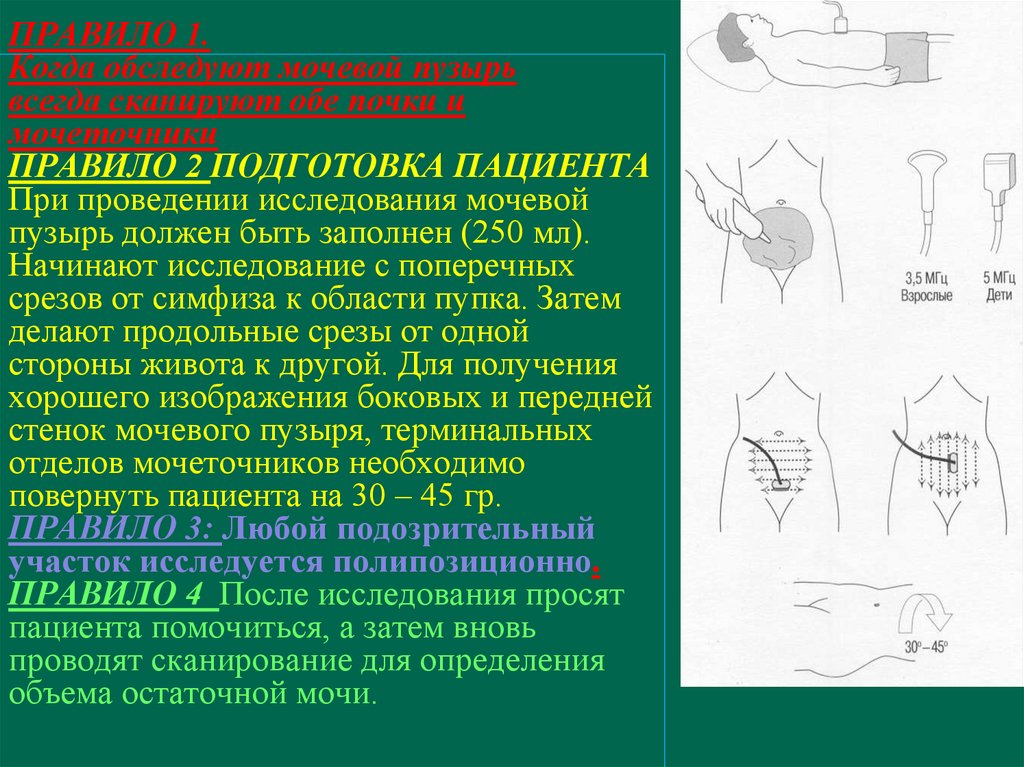
ПРАВИЛО 1.Когда обследуют мочевой пузырь
всегда сканируют обе почки и
мочеточники
ПРАВИЛО 2 ПОДГОТОВКА ПАЦИЕНТА
При проведении исследования мочевой
пузырь должен быть заполнен (250 мл).
Начинают исследование с поперечных
срезов от симфиза к области пупка. Затем
делают продольные срезы от одной
стороны живота к другой. Для получения
хорошего изображения боковых и передней
стенок мочевого пузыря, терминальных
отделов мочеточников необходимо
повернуть пациента на 30 – 45 гр.
ПРАВИЛО 3: Любой подозрительный
участок исследуется полипозиционно.
ПРАВИЛО 4 После исследования просят
пациента помочиться, а затем вновь
проводят сканирование для определения
объема остаточной мочи.
10.
Техника ультразвукового исследованиямочевого пузыря
• За 1 час до исследования пациент должен
выпить 1 литр жидкости (не мочиться!).
• Исследование проводят в положении пациента лежа
на спине.
• Исследование проводят при наполнении пузыря до
объема 250 мл. При плохом наполнении возможны
диагностические ошибки:
естественная складчатость
трабекулярность,
гипертрофия стенки, опухолевый процесс;
неправильная форма пузыря
дивертикул,
деформация стенки спаечным процессом и т.д.
НО для исследования предстательной железы больший
объем мочевого пузыря нежелателен
11.
12.
Техникаисследования
Техникаультразвукового
ультразвукового исследования
мочевого
пузыря
мочевого пузыря
13.
УЛЬТРАЗВУКОВАЯ КАРТИНАМОЧЕВОГО ПУЗЫРЯ В НОРМЕ
Применяют абдоминальные и полостные датчики.
Сканирование проводят поперечными срезами от симфиза к области
пупка, затем переходят к продольным срезам от одной стороны живота
к другой. Любой подозрительный участок исследуют полипозиционно.
14.
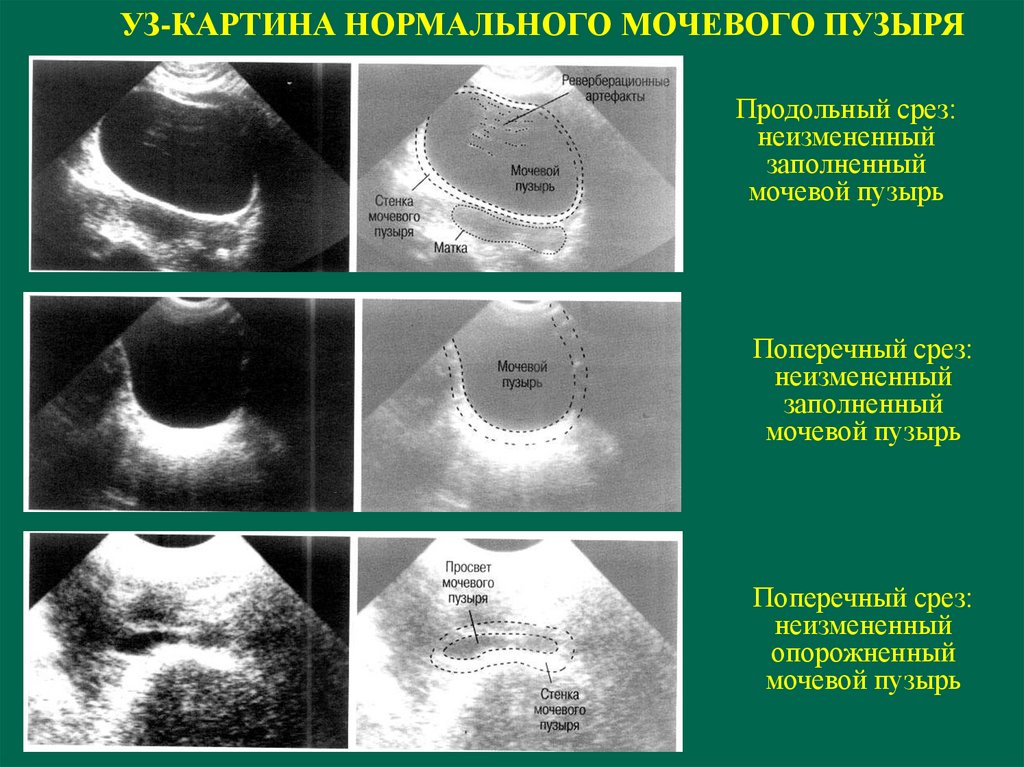
УЗ-КАРТИНА НОРМАЛЬНОГО МОЧЕВОГО ПУЗЫРЯПродольный срез:
неизмененный
заполненный
мочевой пузырь
Поперечный срез:
неизмененный
заполненный
мочевой пузырь
Поперечный срез:
неизмененный
опорожненный
мочевой пузырь
15.
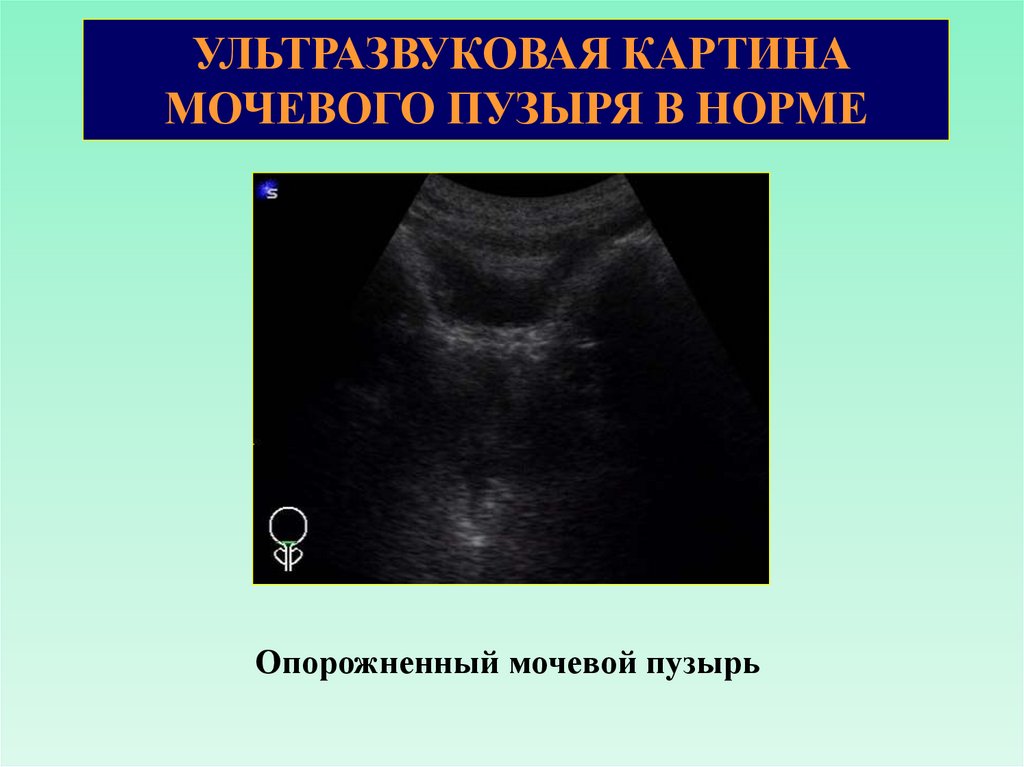
УЛЬТРАЗВУКОВАЯ КАРТИНАМОЧЕВОГО ПУЗЫРЯ В НОРМЕ
Опорожненный мочевой пузырь
16.
ТАКИМ ОБРАЗОМ,НОРМАЛЬНЫЙ МОЧЕВОЙ ПУЗЫРЬ:
1. Наполненный мочевой пузырь визуализируется как большое
округлое анэхогенное образование, находящееся в малом тазе.
2. Мочевой пузырь имеет ровный внутренний контур и
симметричен на поперечных срезах.
3. Толщина стенки мочевого пузыря варьирует в зависимости
от степени наполнения мочевого пузыря, однако она
одинакова во всех отделах. В наполненном состоянии
мочевой пузырь имеет стенку толщиной менее 5 мм. Любое
локальное утолщение стенки и ее трабекулярность являются
патологическими изменениями.
4. В норме остаточной мочи не определяется. Если имеется
остаток, то он должен быть измерен (ООМ – объем остаточной
мочи).
17.
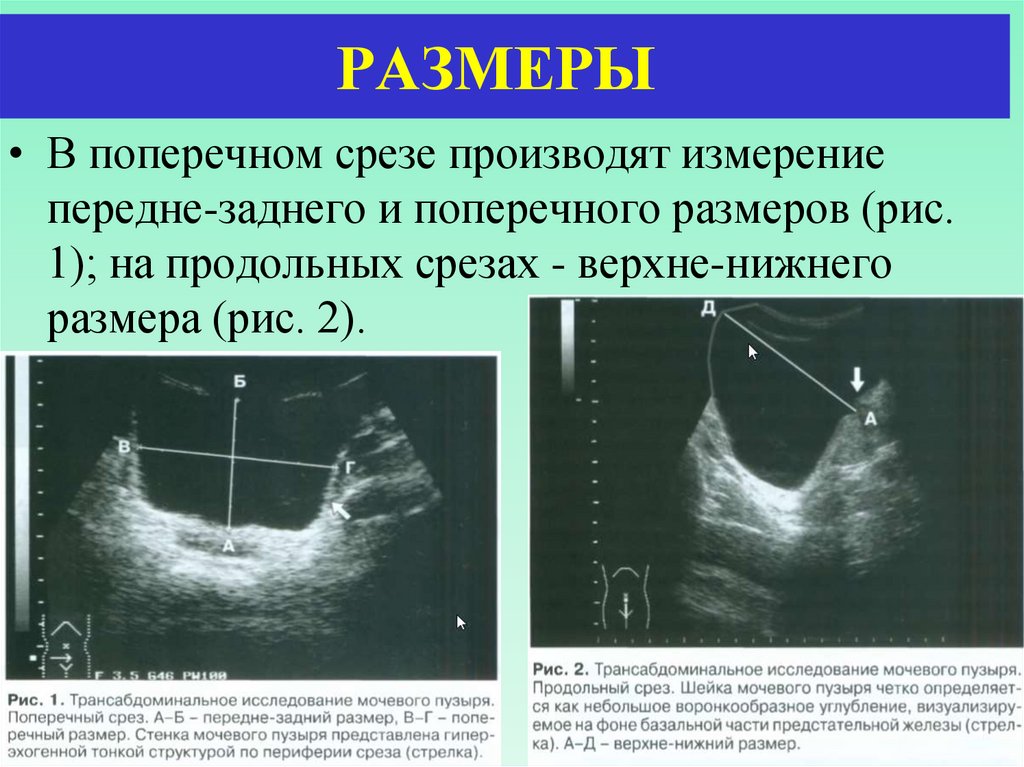
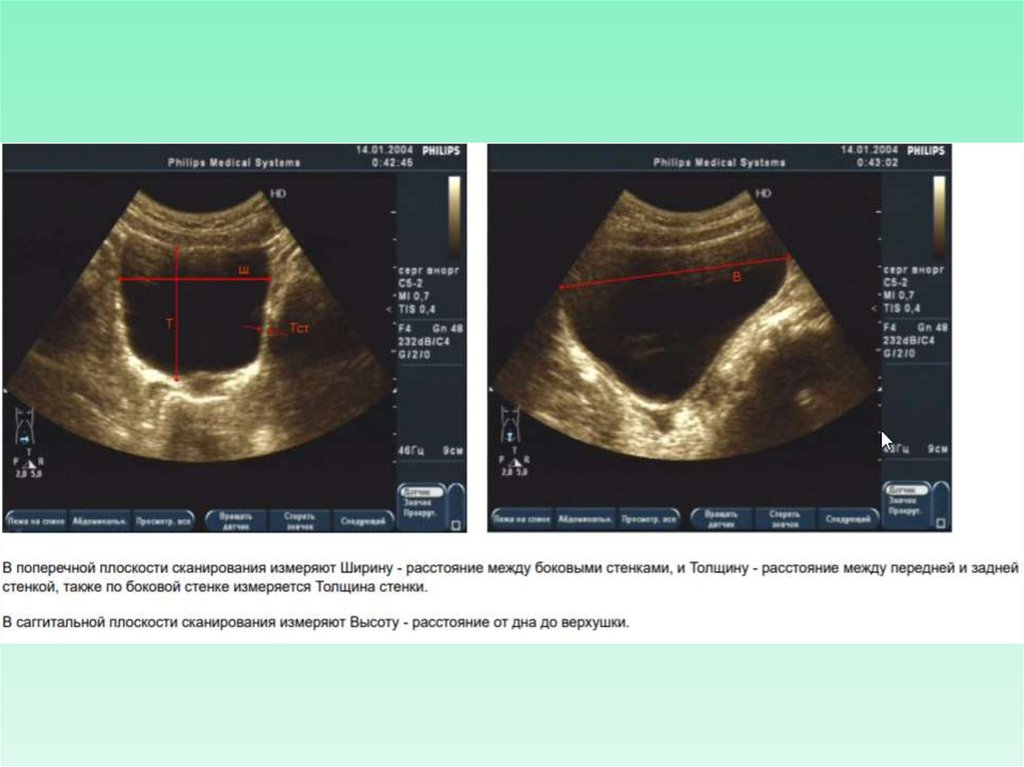
РАЗМЕРЫ• В поперечном срезе производят измерение
передне-заднего и поперечного размеров (рис.
1); на продольных срезах - верхне-нижнего
размера (рис. 2).
18.
19.
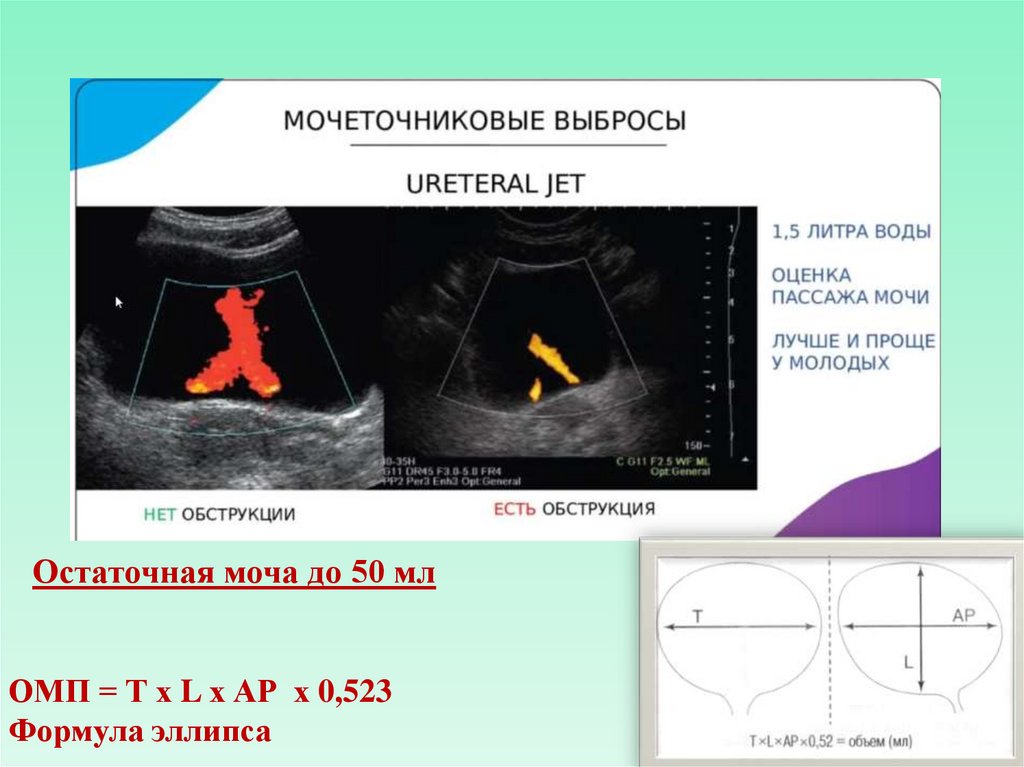
Мочеточниковые отверстия• Мочеточниковые отверстия обычно не
визуализируются, однако зону их расположения
можно определять по наличию мочеточниковых
выбросов, визуализируемых отчетливо в
режимах цветовой допплерографии в виде
окрашиваемых потоков, при отсутствии в
приборе функции цветокодированных методик в виде турбулентных потоков мелкодисперсной
гиперэхогенной взвеси, с определенной
периодичностью возникающих в области дна
мочевого пузыря.
20.
Остаточная моча до 50 млОМП = Т х L х АР х 0,523
Формула эллипса
21.
АНОМАЛИИ И ВАРИАНТЫРАЗВИТИЯ
22.
АНОМАЛИИ И ВАРИАНТЫ РАЗВИТИЯДивертикул МП (врожденный и приобретенный) –
мешковидное
выпячивание стенки МП,
сообщающееся с его полостью посредством узкой шейки.
Причиной образования дивертикула является неполная
облитерация мочевого протока. Истинный дивертикул
сохраняет все слои стенки МП.
Псевдодивертикулы – выпячивания слизистой в
участках с атрофированным мышечным слоем вследствие
длительной инфравезикальной обструкции, вызывающей
избыточное постоянное давление. Определяются в виде
множественных кистозных структур по задней и
боковым стенкам (фестончатый характер стенки).
23.
Дивертикулы мочевого пузыря24.
Дивертикулы мочевого пузыряВ виде кольцевидной структуры с узкой шейкой,
выпячивающейся наружу
25.
Псевдодивертикулы мочевого пузыряТАУЗИ
«Фестончатый»
характер стенки
ТРУЗИ
26.
АНОМАЛИИ И ВАРИАНТЫ РАЗВИТИЯУретероцеле
– кистовидное расширение интрамурального отдела мочеточника, пролабирующее в просвет МП,
затрудняет отток мочи. Причина - стриктура терминального
отдела мочеточника. Может быть одно- или двусторонним,
врожденным или приобретенным.
Стенка уретероцеле представлена всеми слоями стенки
мочеточника и слизистым слоем стенки МП (в результате
отслаивания слизистой). Отверстие мочеточника расположено
на вершине уретероцеле.
Различают простое (ортотопическое) и эктопическое
уретероцеле (при эктопии устья мочеточника).
Уретероцеле часто сочетается с аномалиями развития почек
и мочевыводящей системы (дистопии почек, единственная
почка, мегауретер, удвоение ЧЛС почки, удвоение
мочеточников, эктопия устья мочеточников и т.д.).
27.
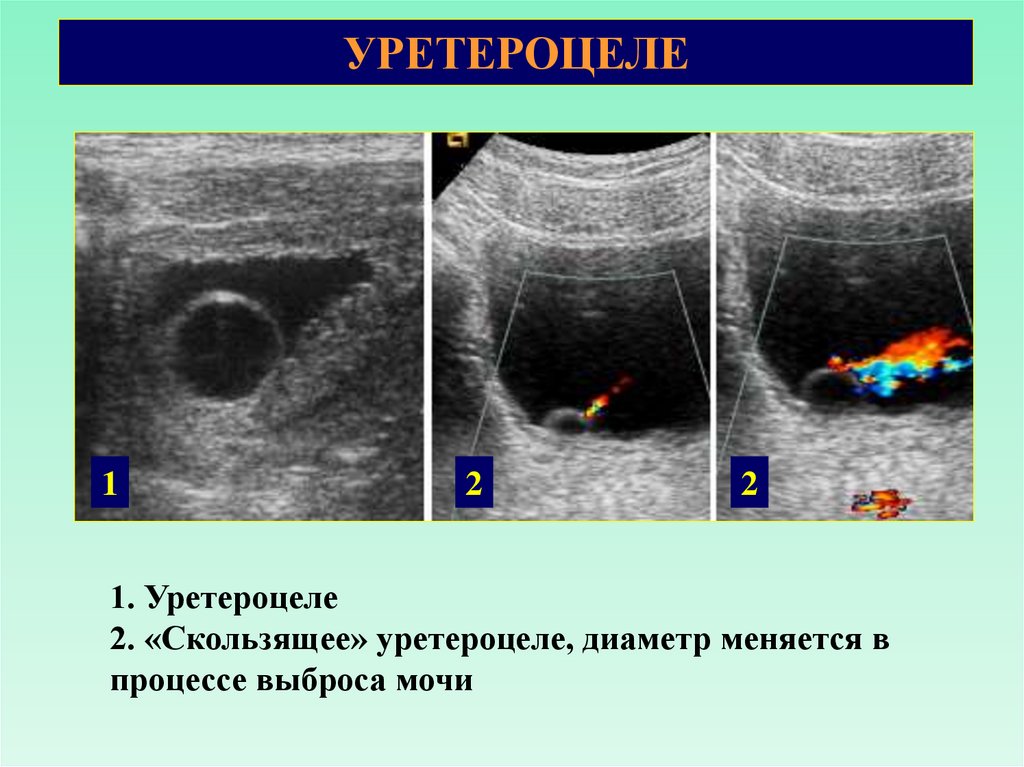
УРЕТЕРОЦЕЛЕ1
2
2
1. Уретероцеле
2. «Скользящее» уретероцеле, диаметр меняется в
процессе выброса мочи
28.
УРЕТЕРОЦЕЛЕ1
2
3
4
1. Двустороннее уретероцеле
2, 3. Уретероцеле больших размеров(в просвете –
дисперсная взвесь)
3. Спавшееся уретероцеле (после цистоскопического рассечения)
29.
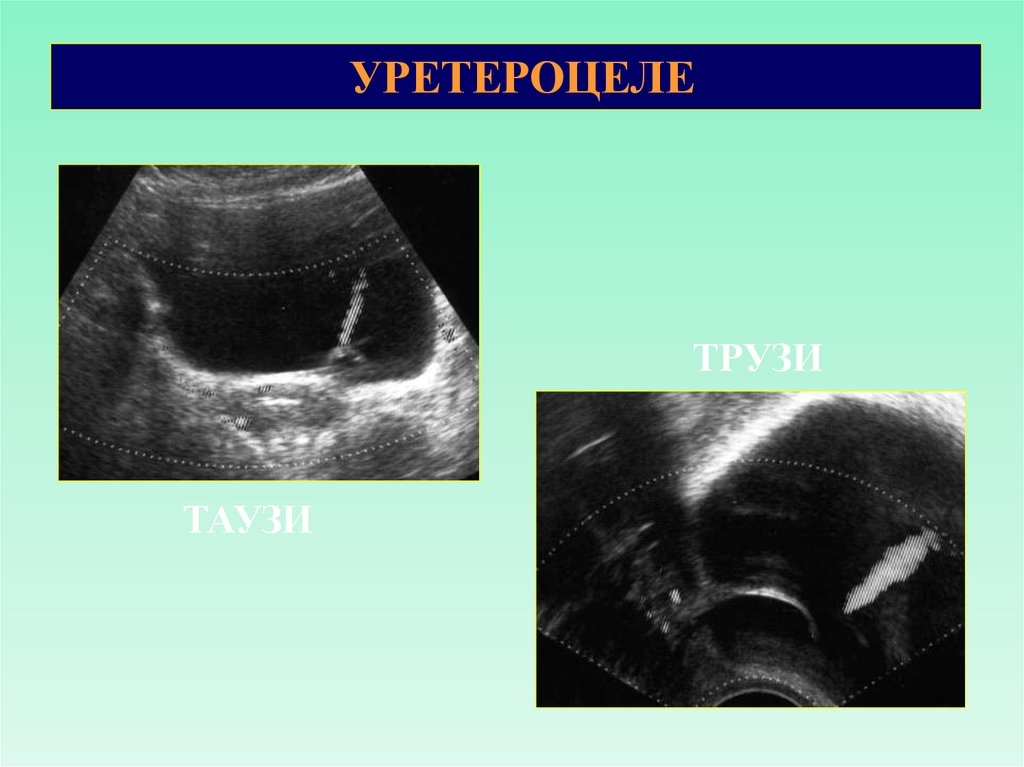
УРЕТЕРОЦЕЛЕТРУЗИ
ТАУЗИ
30.
АНОМАЛИИ РАЗВИТИЯЭктопия устьев мочеточников – диагностируется при
определении мочеточниковых выбросов в режиме ЦДК.
Агенезия мочеточникового отверстия – сочетается с агенезией
почки. Для подтверждения диагноза необходимо проведение
цистоскопии.
Редкие аномалии - клапанообразные складки в области шейки
и устьев мочеточников, различные виды дубликтуры,
«карманы» слизистой оболочки, валикообразные утолщения,
состоящие из гипертрофированных мышц.
При расположении изменений в области мочеточников или
шейки мочевого пузыря могут возникать затруднения оттока
мочи. Данные аномалии выявить при проведении УЗИ
затруднительно, и основным диагностическим методом
является цистоскопия.
31.
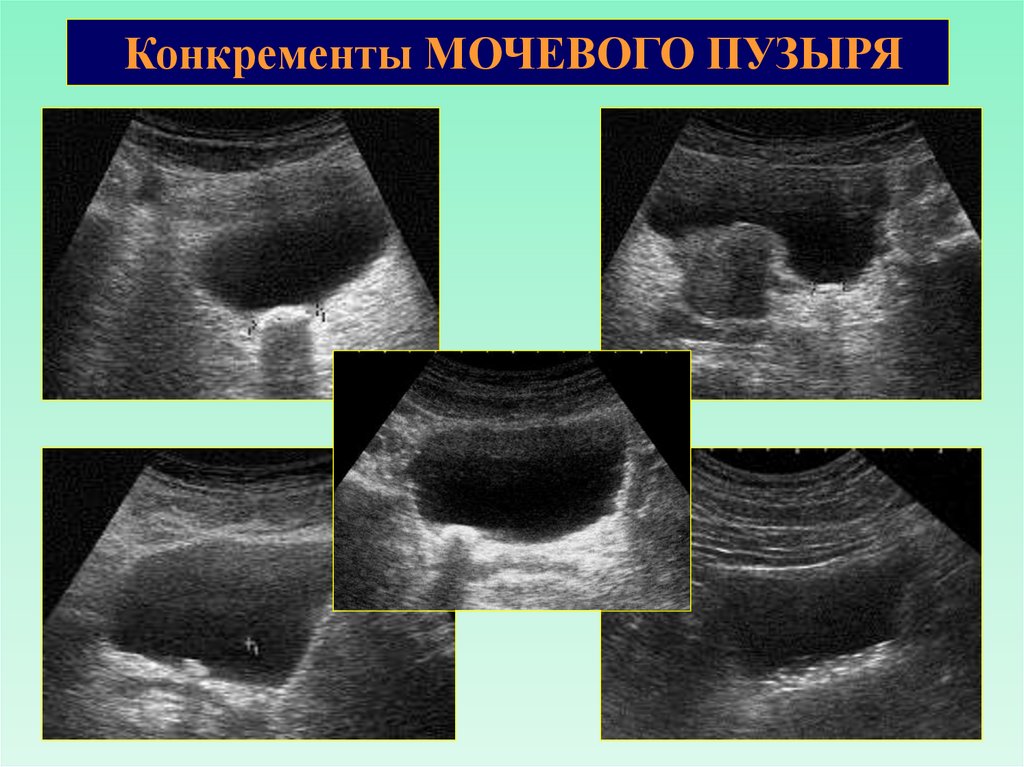
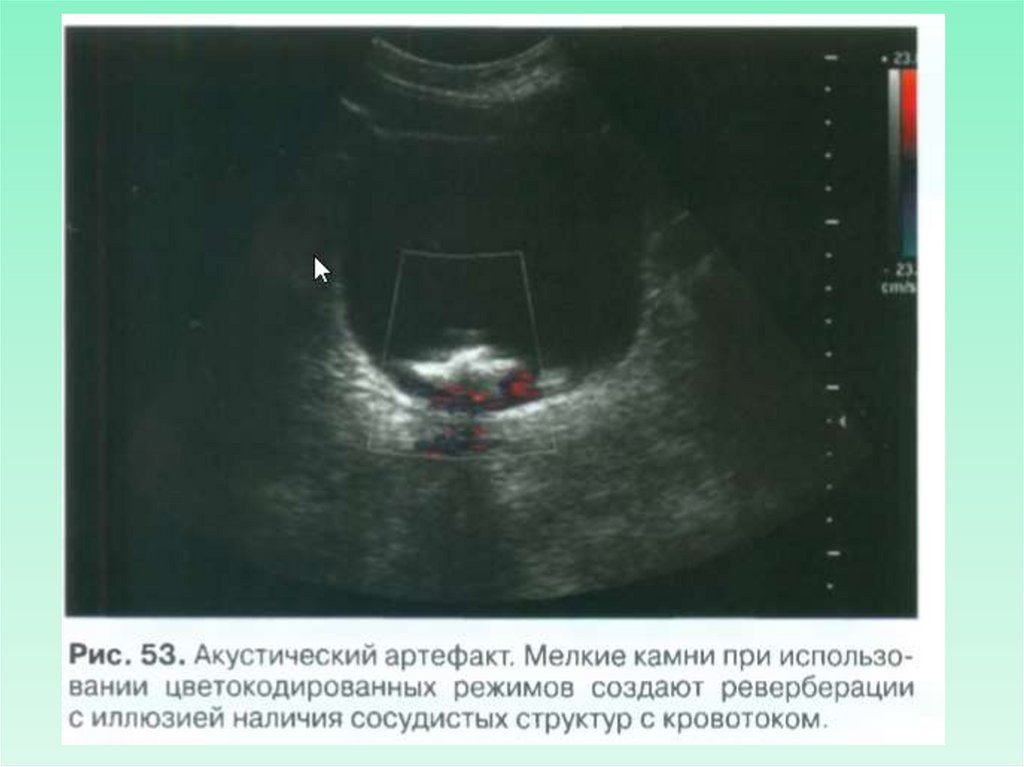
Конкременты МОЧЕВОГО ПУЗЫРЯКонкременты в мочевом пузыре визуализируются в виде
гиперэхогенных структур с акустической тенью
Могут быть первичными и вторичными (из почек).
Различают фиксированные и подвижные камни.
КЛИНИКА:
• Макро- и микрогематурия
• Частые позывы на мочеиспускание
• Боли различного характера с иррадиацией в половые
органы
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ:
кальцинированная опухоль (цистоскопия)
кальцинированный сгусток крови
32.
Конкременты МОЧЕВОГО ПУЗЫРЯ33.
Кальцинированный сгустоккрови имеет аналогичную
конкременту эхографическую
картину - это округлое
образование резко повышенной
эхогенности с акустической
тенью. (цистоскопия,
наблюдение в динамике)
34.
Конкременты МОЧЕВОГО ПУЗЫРЯ.ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ.
Кальцинированный сгусток крови в мочевом пузыре
цистоскопия
35.
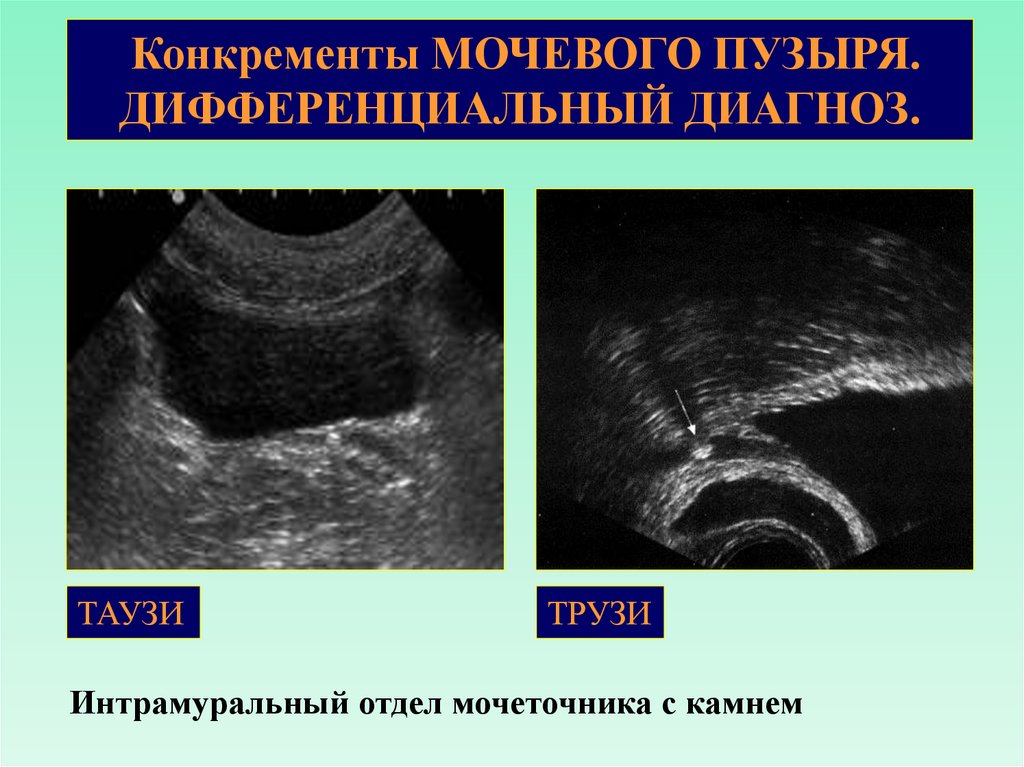
Конкременты МОЧЕВОГО ПУЗЫРЯ.ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ.
ТАУЗИ
ТРУЗИ
Интрамуральный отдел мочеточника с камнем
36.
Конкременты МОЧЕВОГО ПУЗЫРЯ.ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ.
• Интрамуральный отдел
мочеточника с камнем
• Расширение ЧЛС почки
37.
МОЧЕТОЧНИКОВЫЕ ВЫБРОСЫОбъем наполнения МП составляет 150-300 мл, необходимое время
наблюдения – 15 мин. Оцениваются качественные и
количественные параметры в режиме ЦДК, спектральном режиме:
1) наличие и количество выбросов в минуту,
2) симметрия выбросов из противоположных мочеточников,
3) формы кривых и скорости потоков.
Спектрограмма нормального выброса мочи при оптимальном
наполнении МП имеет форму пиков. При неполной обструкции
частота выбросов меньше на стороне поражения, спектр потока на
стороне поражения характеризуется монофазной низкоамплитудной
кривой с низким ускорением потока, большим временем выброса.
При полной обструкции отмечается отсутствие выбросов на
стороне поражения при наблюдении в течение 15 мин.
38.
Конкременты МОЧЕВОГО ПУЗЫРЯ.Мочеточниковые выбросы
ТАУЗИ
ТРУЗИ
39.
40.
ЦИСТИТВоспалительные заболевания мочевого пузыря
редко вызывают появление эхографических
изменений.
Как правило, острые и хронические циститы не
диагностируются при ультразвуковом
исследовании: для выполнения УЗИ требуется
наполнение мочевого пузыря мочой (не менее 100 мл),
вследствие чего при императивных позывах на
мочеиспускание выполнить его технически не удаётся.
Наиболее часто взвесь обусловлена наличием в
полости мочевого пузыря слущенного уротелия,
кристаллов солей, иногда - мелких сгустков крови,
хлопьев фибрина.
41.
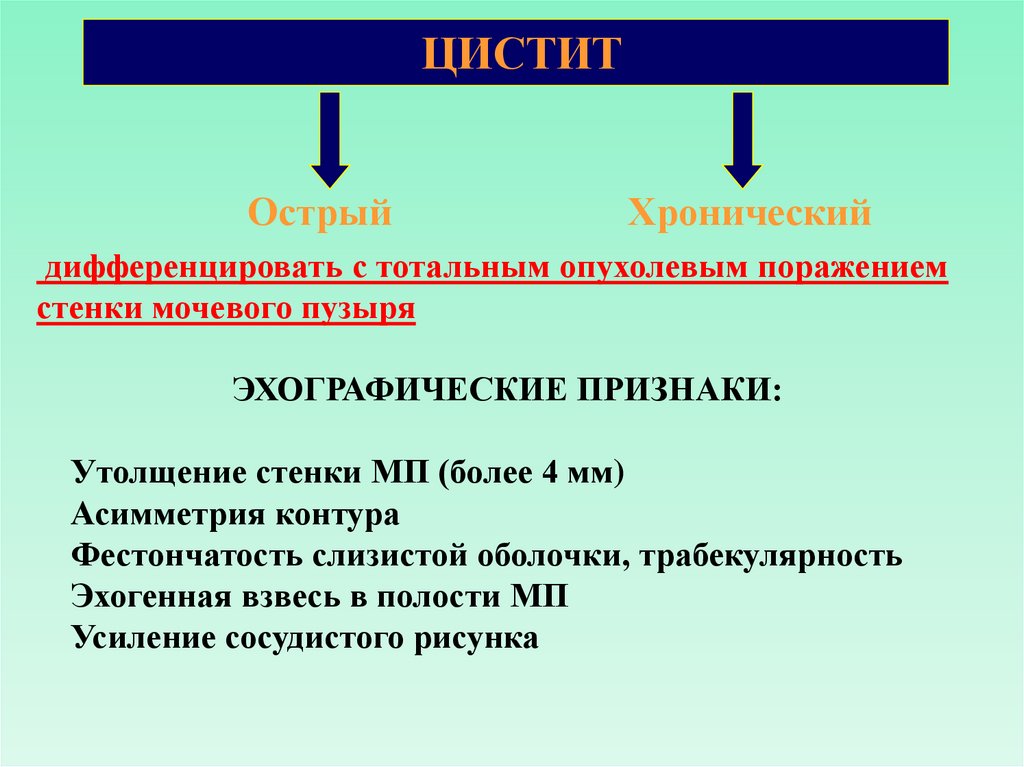
ЦИСТИТОстрый
Хронический
дифференцировать с тотальным опухолевым поражением
стенки мочевого пузыря
ЭХОГРАФИЧЕСКИЕ ПРИЗНАКИ:
Утолщение стенки МП (более 4 мм)
Асимметрия контура
Фестончатость слизистой оболочки, трабекулярность
Эхогенная взвесь в полости МП
Усиление сосудистого рисунка
42.
ЦИСТИТВ-режим
ТРУЗИ
43.
ЦИСТИТВ-режим
44.
ГНОЙНЫЙ ЦИСТИТ45.
Геморрагический ЦИСТИТОПИСАНИЕ: Стенки
мочевого пузыря утолщены,
неравномерно пониженной
эхогенности. В полости
мочевого пузыря - эхогенное
подвижное изменчивой формы
образование размерами
12*15*10 мм - вероятно
сгусток крови.
ЗАКЛЮЧЕНИЕ: Утолщение и
диффузные изменения стенок
мочевого пузыря.
Дополнительное подвижное
образование в полости
мочевого пузыря (вероятно
сгусток крови).
46.
Эмфизематозный ЦИСТИТ47.
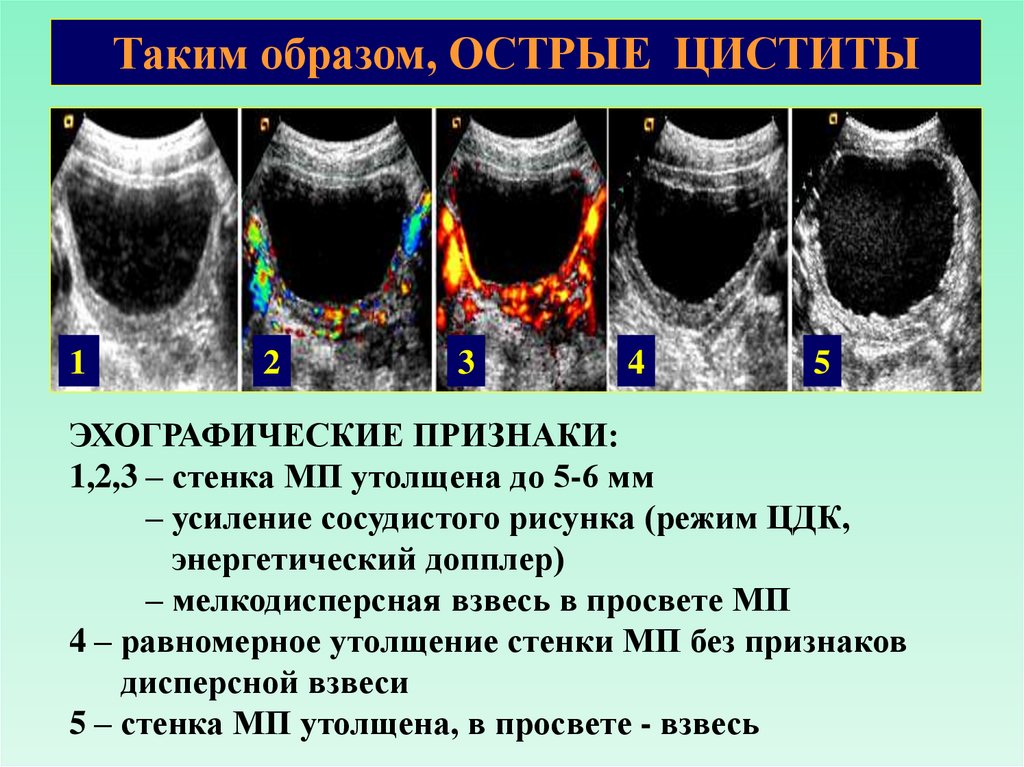
Таким образом, ОСТРЫЕ ЦИСТИТЫ1
2
3
4
5
ЭХОГРАФИЧЕСКИЕ ПРИЗНАКИ:
1,2,3 – стенка МП утолщена до 5-6 мм
– усиление сосудистого рисунка (режим ЦДК,
энергетический допплер)
– мелкодисперсная взвесь в просвете МП
4 – равномерное утолщение стенки МП без признаков
дисперсной взвеси
5 – стенка МП утолщена, в просвете - взвесь
48.
49.
ШИСТОСОМОЗПри
шистосомозе
стенки
мочевого пузыря и мочеточников утолщены, неровные и
плохо растягиваются, эхогенность их может быть повышена за счет кальцификации,
которая обычно затрагивает
интрамуральные пространства
и не мешает нормальному
сокращению мочевого пузыря.
Плохое опорожнение мочевого
пузыря означает наличие острого воспалительного процесса,
а
также
длительно
существующей или рецидивирующей инфекции. Могут
выявляться также гидронефроз
и гидроуретер, густой осадок в
лоханке почки в результате
присоединения
воспаления
мочевых путей.
50.
АНОМАЛИИ И ВАРИАНТЫ РАЗВИТИЯУрахус (мочевой проток) – остаток аллантоиса,
обеспечивающего обменную и выделительную функцию плода. От
передней поверхности МП ближе к его дну проходит в связке,
которая заканчивается в пупочном отверстии.
1) Незаращение на всем протяжении от пупка до пузыря - формируется
свищевой ход, открывающийся на дне пупка.
2) Урахус облитерирован только в области пупка. При УЗИ с обоих
случаях можно визуализировать трубчатую структуру.
3) Урахус облитерирован в обоих концах, в то время как центральная
часть канала сохраняет просвет. Если просвет центральной части
незаращенного урахуса заполняется жидкостью, могут возникнуть
кисты урахуса, имеющие различные размеры, одно- или
многокамерные. Часто возникают нагноения полости урахуса.
51.
КИСТЫ УРАХУСА1
2
2
1. Частичное незаращение урахуса в виде «выпячивания» стенки
пузыря трубчатой формы
2. Кисты урахуса – одно- или многокамерные включения,
вдающиеся в просвет мочевого пузыря
52.
ОПУХОЛИ МОЧЕВОГО ПУЗЫРЯ53.
ОПУХОЛИ МОЧЕВОГО ПУЗЫРЯВстречаются в 1,3 – 3,2% среди всех новообразований
Возраст – преимущественно старше 50 лет
Мужчины болеют чаще, чем женщины 6:1
По гистологическому строению различают опухоли:
• Эпителиальные (97%)
• Неэпителиальные (2%)
• Смешанные (1%)
Выделяют доброкачественные и злокачественные
опухоли
54.
ОПУХОЛИ МОЧЕВОГО ПУЗЫРЯПри выявлении опухоли мочевого пузыря
необходимо руководствоваться определенным
алгоритмом:
1. Оценить размеры опухоли, размеры основания
опухоли, тип роста опухоли
2. Определить локализацию опухоли
3. Определить глубину поражения стенок МП
4. Уточнить распространение опухоли (связь с
устьем мочеточника, шейкой мочевого пузыря,
предстательной железой, передней стенкой матки)
5. - оценить сосудистый рисунок опухоли
55.
56.
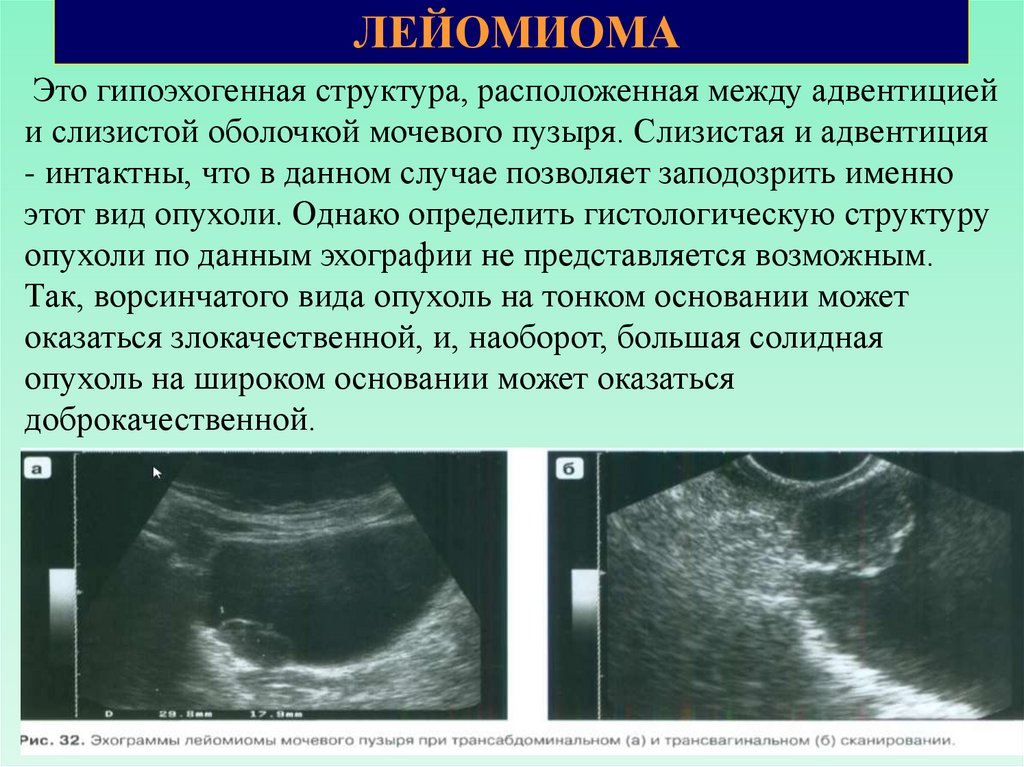
ЛЕЙОМИОМАЭто гипоэхогенная структура, расположенная между адвентицией
и слизистой оболочкой мочевого пузыря. Слизистая и адвентиция
- интактны, что в данном случае позволяет заподозрить именно
этот вид опухоли. Однако определить гистологическую структуру
опухоли по данным эхографии не представляется возможным.
Так, ворсинчатого вида опухоль на тонком основании может
оказаться злокачественной, и, наоборот, большая солидная
опухоль на широком основании может оказаться
доброкачественной.
57.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИМОЧЕВОГО ПУЗЫРЯ. ПАПИЛЛОМА.
• Внутрипросветное пристеночное полиповидное образование
на ножке, локализация – в пределах слизистой оболочки МП.
• Единичный очаг (от 0,5 см) или генерализованный
папилломатоз. Гистологически – соединительная ткань,
покрытая переходным эпителием
• При ЦДК определяется единичный питающий сосуд в
основании папилломы.
58.
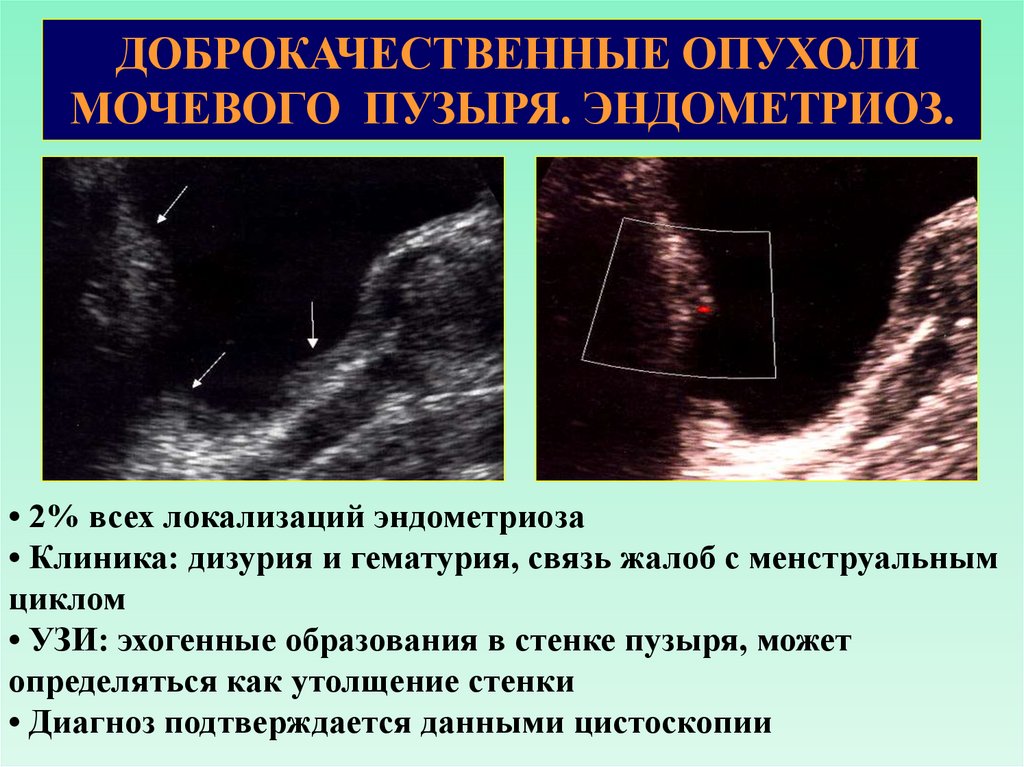
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИМОЧЕВОГО ПУЗЫРЯ. ЭНДОМЕТРИОЗ.
• 2% всех локализаций эндометриоза
• Клиника: дизурия и гематурия, связь жалоб с менструальным
циклом
• УЗИ: эхогенные образования в стенке пузыря, может
определяться как утолщение стенки
• Диагноз подтверждается данными цистоскопии
59.
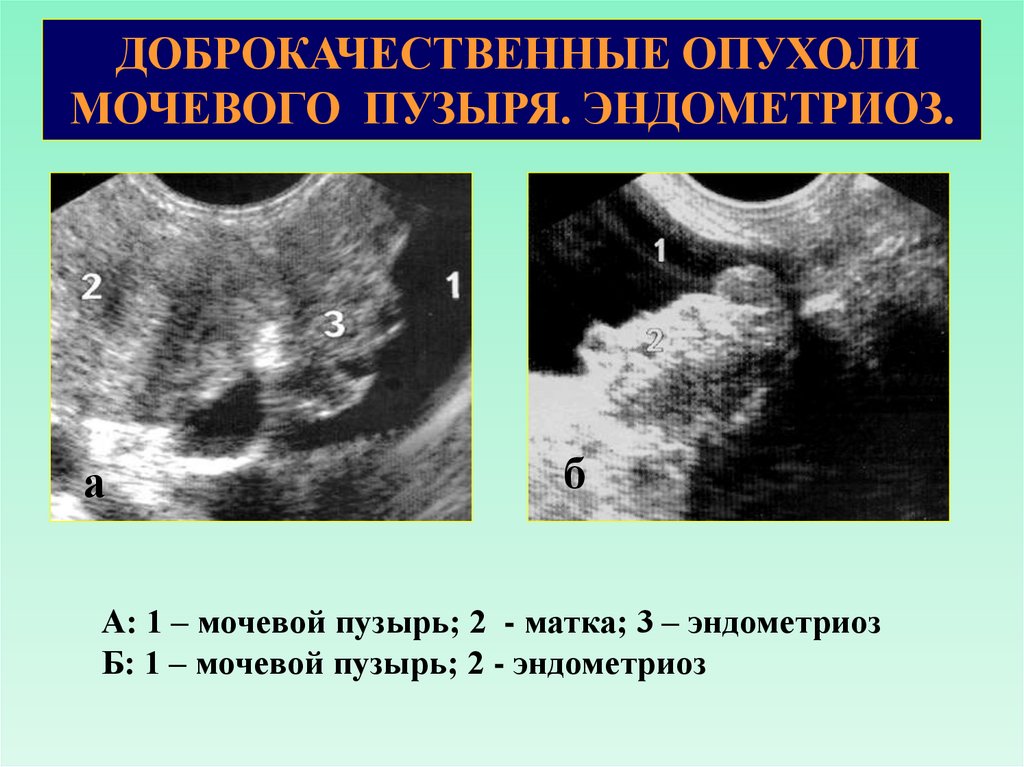
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИМОЧЕВОГО ПУЗЫРЯ. ЭНДОМЕТРИОЗ.
а
б
А: 1 – мочевой пузырь; 2 - матка; 3 – эндометриоз
Б: 1 – мочевой пузырь; 2 - эндометриоз
60.
РАК МОЧЕВОГО ПУЗЫРЯПо морфологическому строению опухоли МП в 90-95%
случаев имеют эпителиальное происхождение.
Рак МП составляет до 70% от всех опухолей мочевого тракта.
КЛИНИКА определяется стадией заболевания:
- начальные стадии протекают бессимптомно
- гематурия (80% случаев), лейкоцитурия
- дизурия (обусловленная вторичной инфекцией), боли
над лоном
61.
Схематическое изображениестадий рака мочевого пузыря
(система TNM):
Более чем у половины вновь
выявленных пациентов
устанавливают 3 и 4 стадии
рака МП.
Tis - плоская опухоль
Ta - неинвазивная папиллярная карцинома
T1 - опухоль инфильтрирует ткань подслизистого слоя
T2 - опухоль инфильтрирует поверхностный мышечный слой
T3a - опухоль инфильтрирует глубокий мышечный слой
T3б - опухоль распространяется на околопузырную жировую
клетчатку
Т4 - опухоль инфильтрирует всю стенку мочевого пузыря и переходит
на перивезикальную клетчатку и соседние органы
62.
УЗ признаки рака мочевого пузыря• Пристеночное тканевое образование
• Локальная неровность и утолщение
• Контуры опухоли
• Измененная эхогенность
• Неоднородность эхоструктуры опухоли
• Признаки глубокой инвазии
• Признаки экстравезикальной инвазии
• Признаки инвазии опухоли в
предстательную железу
63.
УЗ-симптомы:Пристеночное образование - 70,6%
Локальная неровность и утолщение стенки - 8,8%
• УЗИ, В-режим,
трансабдоминально. Больная
Л., 67 лет.
• На эхограммах: пристеночное
тканевое округлое
образование до 2 см в
диаметре (маркеры),
подлежащая стенка мочевого
пузыря без особенностей.
• Гистология: умеренно
дифференцированный
переходно-клеточный рак
мочевого пузыря,
папиллярно-инфильтративная
форма с поверхностной
мышечной инвазией.
64.
УЗ-симптомы (контуры)• УЗИ, В-режим,
трансабдоминально. Больной
К., 46 лет.
• На эхограмме: два
пристеночных образования с
неровными, четкими
контурами умеренно
неоднородной эхоструктуры
на широком основании
(стрелки).
• Гистология: переходноклеточный рак, папиллярная
форма с инвазией в
собственную пластинку
слизистой оболочки стенки
мочевого пузыря.
65.
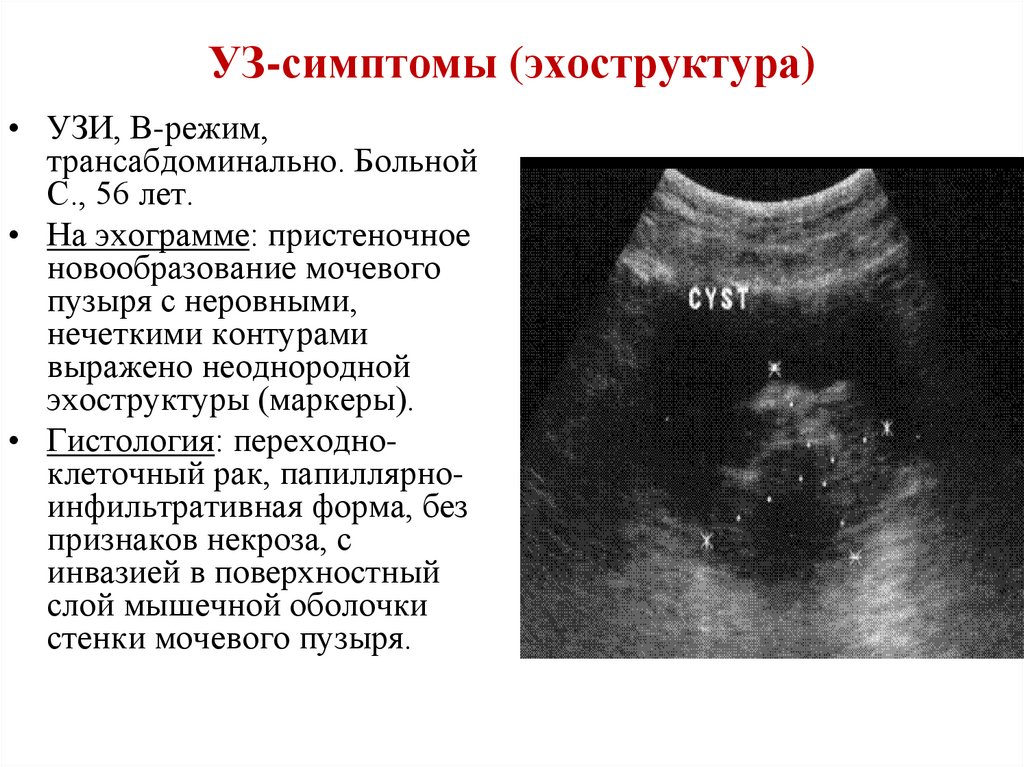
УЗ-симптомы (эхоструктура)• УЗИ, В-режим,
трансабдоминально. Больной
С., 56 лет.
• На эхограмме: пристеночное
новообразование мочевого
пузыря с неровными,
нечеткими контурами
выражено неоднородной
эхоструктуры (маркеры).
• Гистология: переходноклеточный рак, папиллярноинфильтративная форма, без
признаков некроза, с
инвазией в поверхностный
слой мышечной оболочки
стенки мочевого пузыря.
66.
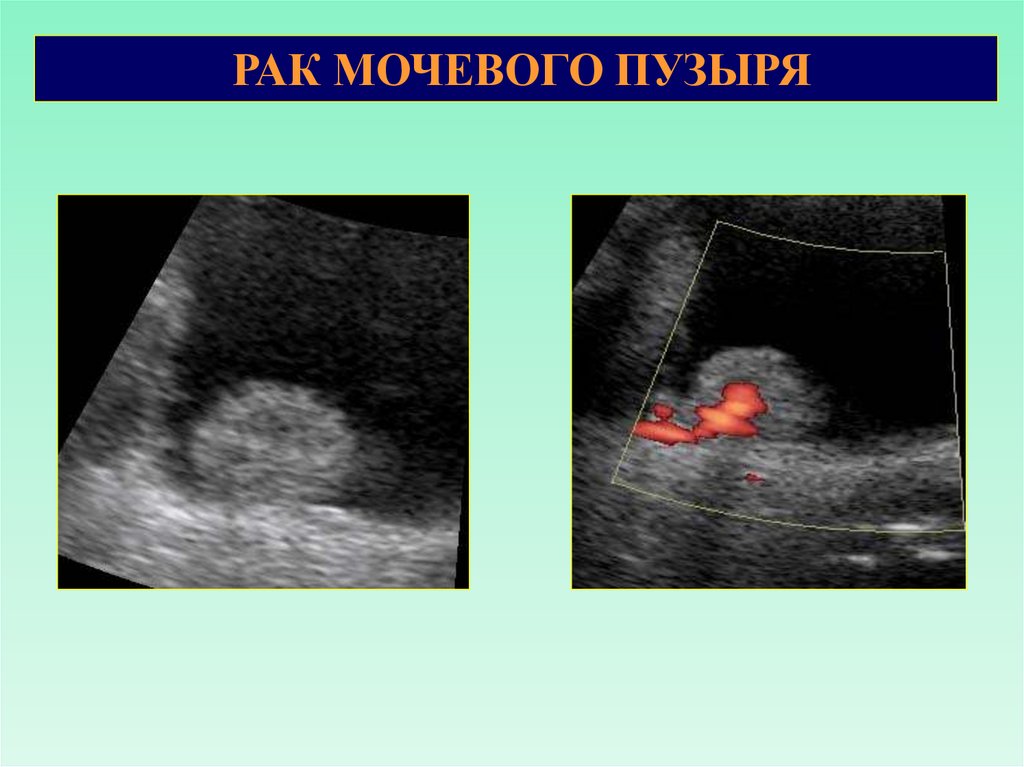
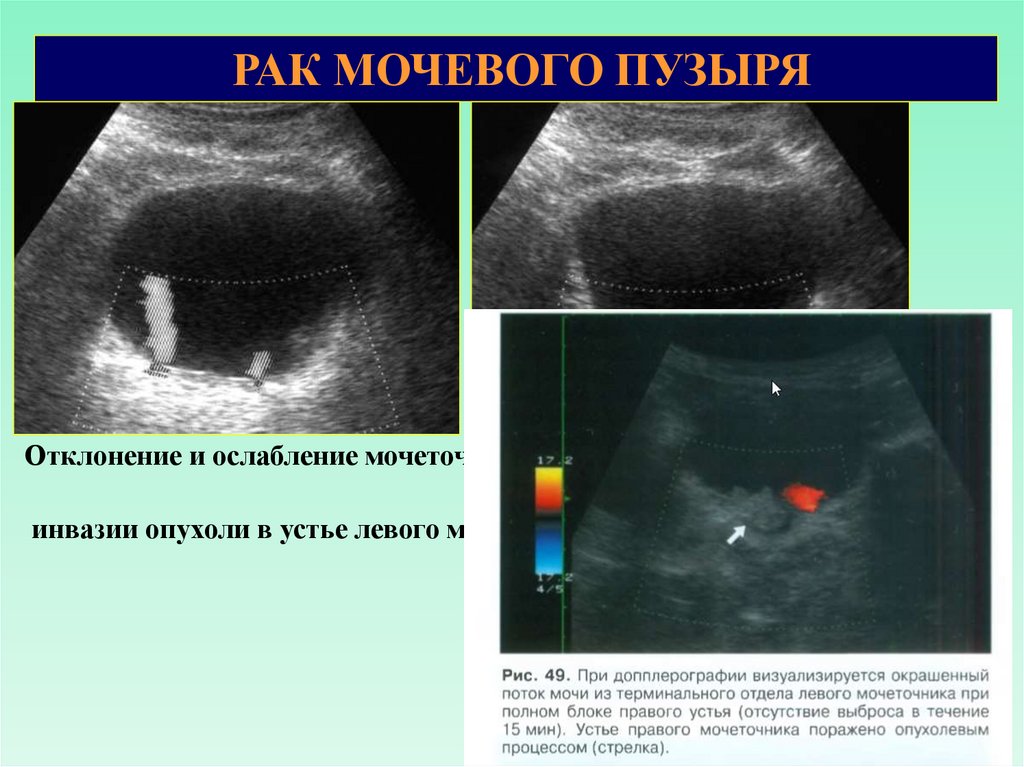
РАК МОЧЕВОГО ПУЗЫРЯ67.
РАК МОЧЕВОГО ПУЗЫРЯОтклонение и ослабление мочеточникового выброса в результате
инвазии опухоли в устье левого мочеточника
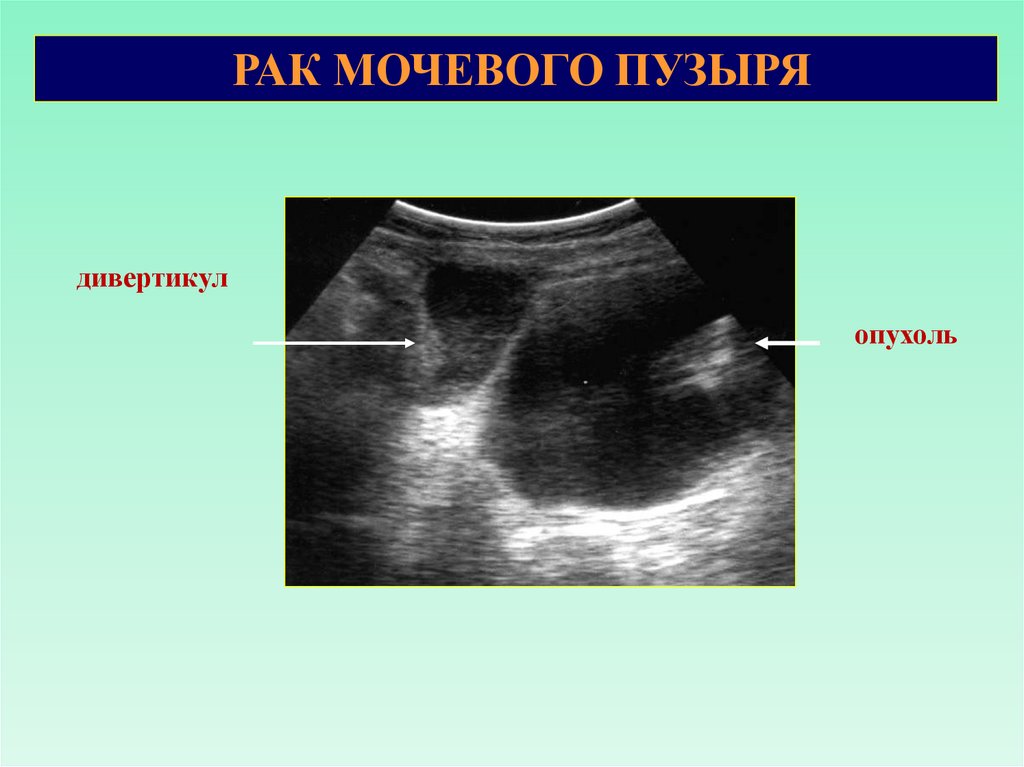
68.
РАК МОЧЕВОГО ПУЗЫРЯдивертикул
опухоль
69.
РАК МОЧЕВОГО ПУЗЫРЯ70.
РАК МОЧЕВОГО ПУЗЫРЯ71.
РАК МОЧЕВОГО ПУЗЫРЯ72.
РАК МОЧЕВОГО ПУЗЫРЯВ-режим: небольшая опухоль, ограниченная слизистой
оболочкой
Режим ЭК: питающий опухолевый сосуд
73.
РАК МОЧЕВОГО ПУЗЫРЯСтадия Т3 (ТРУЗИ)
В-режим: ворсинчатая опухоль больших размеров
Режим ЭК: васкуляризация образования
74.
РАК МОЧЕВОГО ПУЗЫРЯИнфильтративная форма. Стадия Т3 (ТРУЗИ)
В-режим: диффузное ассиметричное утолщение боковой
стенки
Режим ЭДК: гиперваскулярная опухоль
75.
РАК МОЧЕВОГО ПУЗЫРЯСтадия Т4 (ТРУЗИ)
В-режим: распространение опухоли на предстательную
железу
Режим ЭДК: общая васкуляризация опухоли и базальных
отделов предстательной железы
76.
УЗ-симптомы(инвазии в паравезикальную клетчатку)
• отсутствие четкой границы между
новообразованием и паравезикальной
клетчаткой
• изменение эхогенности и эхоструктуры
паравезикальной клетчатки
• наличие экстравезикального компонента
опухоли
77.
УЗ-симптомы (глубокой инвазии)• утолщение стенки мочевого пузыря
в основании опухоли
• изменение эхоструктуры стенки
мочевого пузыря в основании
опухоли
78.
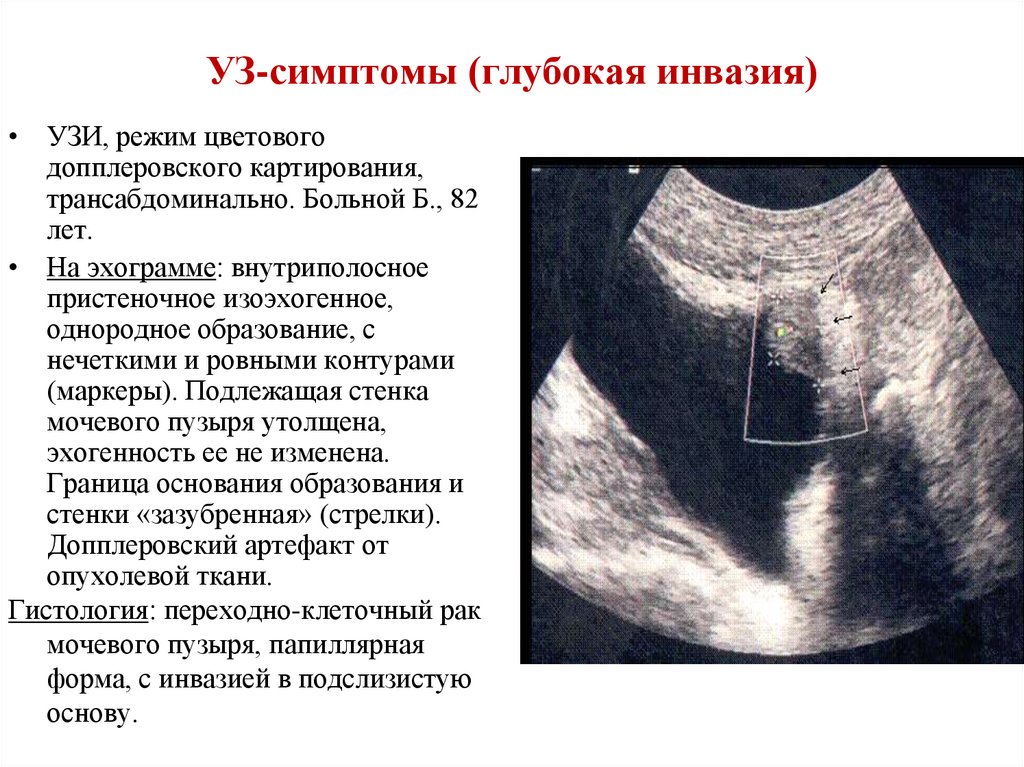
УЗ-симптомы (глубокая инвазия)• УЗИ, режим цветового
допплеровского картирования,
трансабдоминально. Больной Б., 82
лет.
• На эхограмме: внутриполосное
пристеночное изоэхогенное,
однородное образование, с
нечеткими и ровными контурами
(маркеры). Подлежащая стенка
мочевого пузыря утолщена,
эхогенность ее не изменена.
Граница основания образования и
стенки «зазубренная» (стрелки).
Допплеровский артефакт от
опухолевой ткани.
Гистология: переходно-клеточный рак
мочевого пузыря, папиллярная
форма, с инвазией в подслизистую
основу.
79.
УЗ-симптомы(инвазии в предстательную железу)
• отсутствие четкой границы между
новообразованием и тканью предстательной
железы
• изменение эхогенности и эхоструктуры
предстательной железы
80.
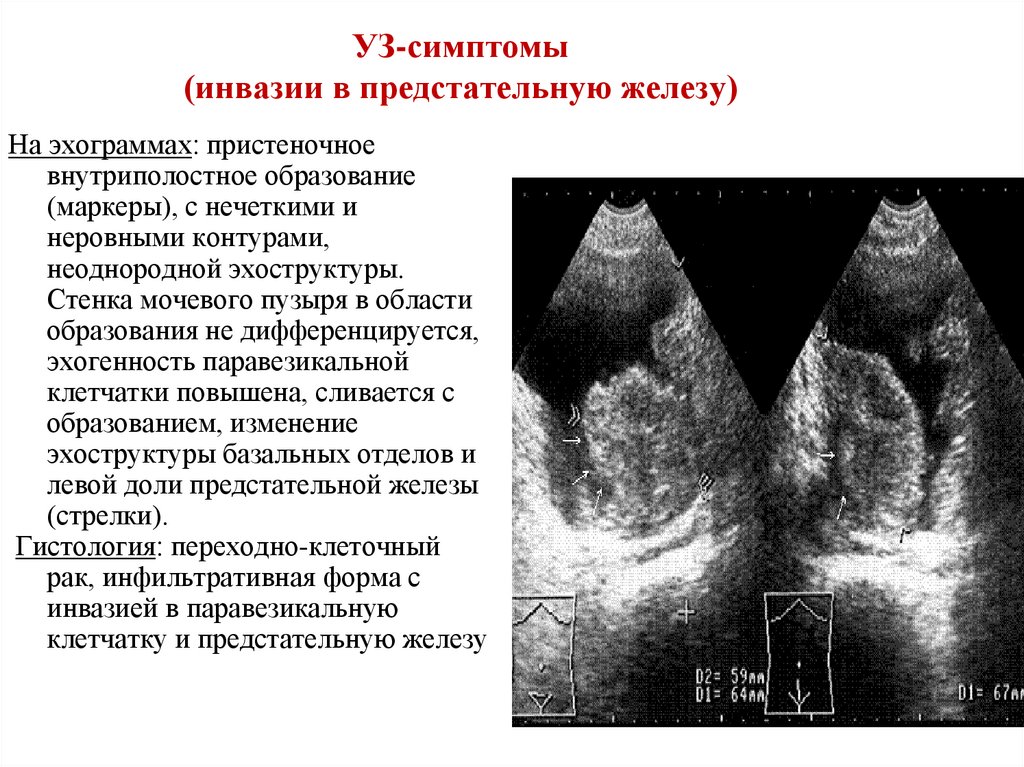
УЗ-симптомы(инвазии в предстательную железу)
На эхограммах: пристеночное
внутриполостное образование
(маркеры), с нечеткими и
неровными контурами,
неоднородной эхоструктуры.
Стенка мочевого пузыря в области
образования не дифференцируется,
эхогенность паравезикальной
клетчатки повышена, сливается с
образованием, изменение
эхоструктуры базальных отделов и
левой доли предстательной железы
(стрелки).
Гистология: переходно-клеточный
рак, инфильтративная форма с
инвазией в паравезикальную
клетчатку и предстательную железу
81.
РАК МОЧЕВОГО ПУЗЫРЯСтадия Т4 (ТРУЗИ)
82.
РАК ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ СИНВАЗИЕЙ СТЕНКИ МОЧЕВОГО ПУЗЫРЯ
(ТРУЗИ)
Конгломерат, включающий измененную предстательную железу и
внутрипузырный компонент с нарушением структуры стенки
мочевого пузыря
83.
ОПУХОЛИ МОЧЕВОГО ПУЗЫРЯ.ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ.
1
2
3
4
5
1. Большое количество взвеси в просвете МП, стенки не изменены
2. Сгусток крови малых размеров в просвете МП (в анамнезе – травма
почки)
3. Сгусток крови больших размеров в полости МП
4. Тампонада МП (операция по поводу разрыва почки), сгусток крови
выполняет весь просвет МП
5. Состояние после цистоскопии, разрушения и частичной эвакуации
сгустка крови
84.
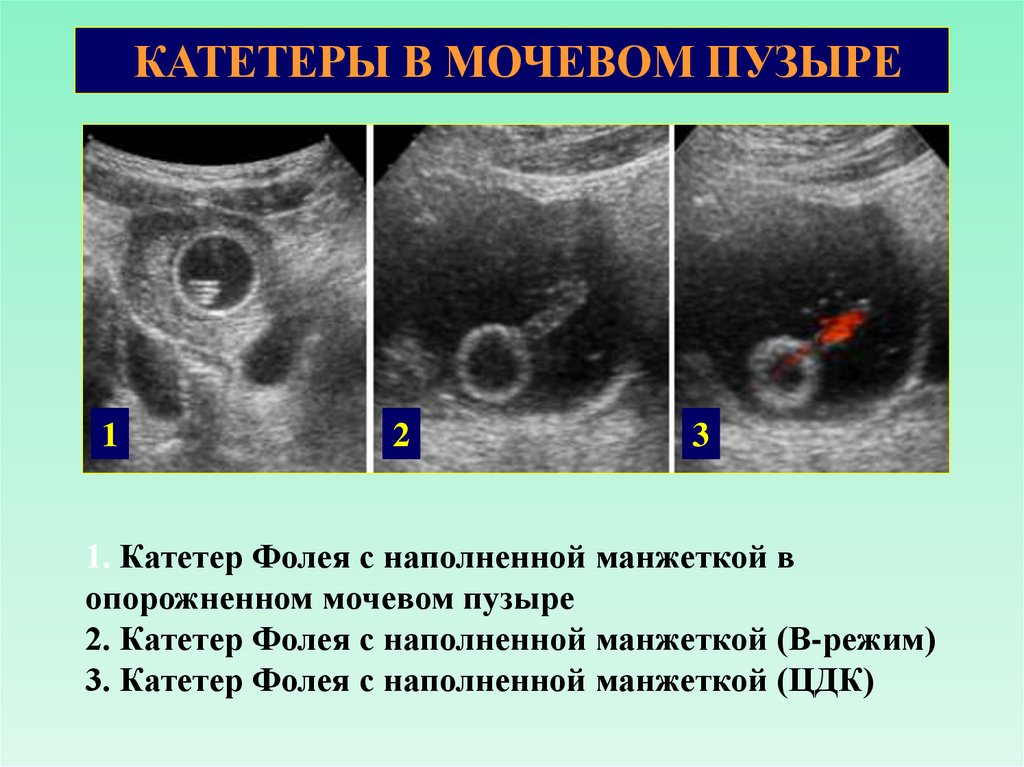
КАТЕТЕРЫ В МОЧЕВОМ ПУЗЫРЕ85.
КАТЕТЕРЫ В МОЧЕВОМ ПУЗЫРЕ1
2
3
1. Катетер Фолея с наполненной манжеткой в
опорожненном мочевом пузыре
2. Катетер Фолея с наполненной манжеткой (В-режим)
3. Катетер Фолея с наполненной манжеткой (ЦДК)
86.
УВЕЛИЧЕННЫЙ (ПЕРЕРАСТЯНУТЫЙ) МОЧЕВОЙ ПУЗЫРЬПри переполнении мочевого
пузыря стенки его будут выглядеть гладкими и тонкими,
иногда видны дивертикулы.
Для подтверждения наличия
переполнения мочевого пузыря требуется проведение измерений.
Причины
переполнения
мочевого пузыря:
1. Опухоли простаты
2. Травмы и стриктуры уретры
3. Камни в уретре
4. Нейрогенный моч. пузырь
5. Клапан уретры (у детей)
Поперечный срез:
Большое количество остаточной мочи после мочеиспускания. Необходимо измерить
ООМ.
87.
УМЕНЬШЕНИЕ ОБЪЕМА МОЧЕВОГО ПУЗЫРЯНа продольных срезах в двух плоскостях представлен маленький мочевой пузырь с
неровными контурами и утолщенными стенками в результате фиброза. Он не
растягивается даже при повторном исследовании после приема жидкости.
Емкость мочевого пузыря уменьшается при рецидивирующих циститах, особенно
часто при туберкулезе. При этом пациент не может долго удерживать мочу, его
беспокоят частые и болезненные мочеиспускания. При фиброзировании стенки
мочевого пузыря мочеиспускание будет учащенным, но не болезненным.
Емкость мочевого пузыря может снижаться также при редко встречающихся
инфильтрирующих опухолях (обязательно наличие асимметрии мочевого пузыря),
после лучевой терапии по поводу злокачественных образований малого таза (анам-з)
При шистосомозе в поздней стадии также может образоваться «микроцистис».
Сдавление мочевого пузыря извне с уменьшением его емкости может быть вызвано
урогематомой, опухолями, воспалительными инфильтратами и другими
заболеваниями в области малого таза.
88.
УТОЛЩЕНИЕ СТЕНКИМОЧЕВОГО ПУЗЫРЯ
Общее утолщение стенки МП:
• У мужчин имеет место чаще всего при обструкции на
уровне предстательной железы. Дивертикулы
(возможно в спавшемся состоянии)
• Выраженные хронические воспалительные
процессы – циститы
• При наличии нейрогенного пузыря, обычно это
сочетается с уретерогидронефрозом
Очень толстая трабекулярная стенка у детей
определяется в результате внешней обструкции за счет
заднего клапана уретры или наличия урогенитальной
диафрагмы
89.
УТОЛЩЕНИЕ СТЕНКИМОЧЕВОГО ПУЗЫРЯ
Локальное утолщение стенки МП:
• Складчатость в результате недостаточного
наполнения
• Опухоль: на широком основании или на тонкой
ножке, единичная или множественная
• Гематома в результате травмы
90.
ЛОКАЛЬНОЕ УТОЛЩЕНИЕ СТЕНКИ МОЧЕВОГО ПУЗЫРЯПоперечный срез:
псевдоопухоль мочевого
пузыря, обусловленная
наличием сгустка крови.
Поперечный срез:
крупная злокачественная
опухоль стенки мочевого
пузыря.
Поперечный срез:
После травмы латеральнее
мочевого пузыря визуализируется жидкость (кровь и
моча), которая вызывает смещение и частичное утолщение стенки мочевого пузыря.
91.
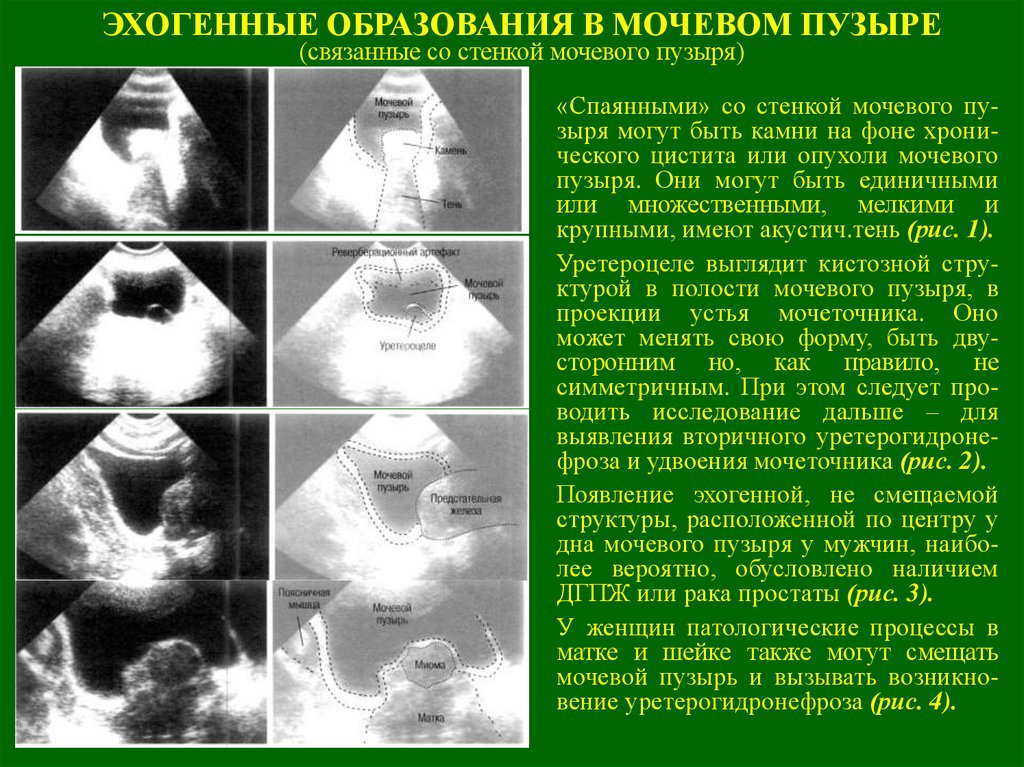
ЭХОГЕННЫЕ ОБРАЗОВАНИЯ В МОЧЕВОМ ПУЗЫРЕ(связанные со стенкой мочевого пузыря)
«Спаянными» со стенкой мочевого пузыря могут быть камни на фоне хронического цистита или опухоли мочевого
пузыря. Они могут быть единичными
или множественными, мелкими и
крупными, имеют акустич.тень (рис. 1).
Уретероцеле выглядит кистозной структурой в полости мочевого пузыря, в
проекции устья мочеточника. Оно
может менять свою форму, быть двусторонним но, как правило, не
симметричным. При этом следует проводить исследование дальше – для
выявления вторичного уретерогидронефроза и удвоения мочеточника (рис. 2).
Появление эхогенной, не смещаемой
структуры, расположенной по центру у
дна мочевого пузыря у мужчин, наиболее вероятно, обусловлено наличием
ДГПЖ или рака простаты (рис. 3).
У женщин патологические процессы в
матке и шейке также могут смещать
мочевой пузырь и вызывать возникновение уретерогидронефроза (рис. 4).
92.
ПОДВИЖНОТЬ ОБРАЗОВАНИЯМОЧЕВОГО ПУЗЫРЯ
Неподвижные эхогенные образования в МП
● Полип на длинной ножке
● «Впаянные» камни
● Уретероцеле. При подозрении необходимо исследовать
почки и мочеточники на предмет ассиметричного
гидронефроза, а также удвоения мочеточника
● Увеличенная предстательная железа. У женщин
увеличенная матка также может смещать МП
93.
ПОДВИЖНОТЬ ОБРАЗОВАНИЯМОЧЕВОГО ПУЗЫРЯ
Подвижные эхогенные образования
● Конкременты
● Инородное тело (чаще всего – катетер)
● Сгусток крови
● Воздух. Введенный в МП через катетер или
образовавшийся в результате воспаления, или
попавший в МП через фистулу воздух выглядит в виде
эхогенных подвижных плавающих структур
94.
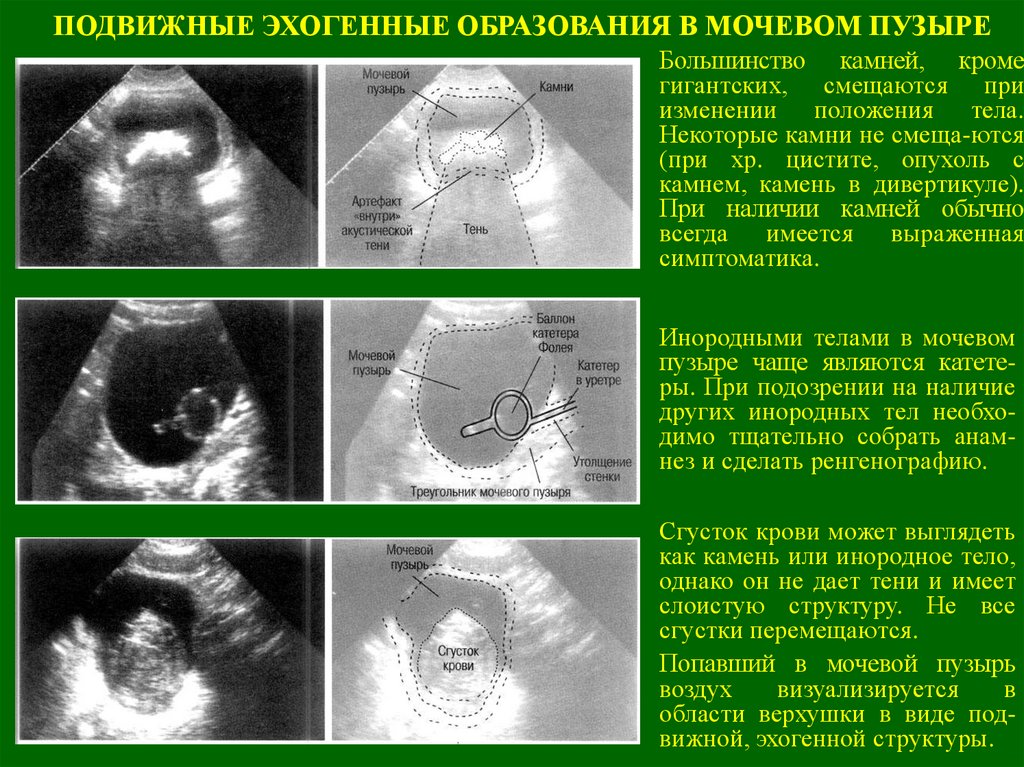
ПОДВИЖНЫЕ ЭХОГЕННЫЕ ОБРАЗОВАНИЯ В МОЧЕВОМ ПУЗЫРЕБольшинство камней, кроме
гигантских, смещаются при
изменении положения тела.
Некоторые камни не смеща-ются
(при хр. цистите, опухоль с
камнем, камень в дивертикуле).
При наличии камней обычно
всегда имеется выраженная
симптоматика.
Инородными телами в мочевом
пузыре чаще являются катетеры. При подозрении на наличие
других инородных тел необходимо тщательно собрать анамнез и сделать ренгенографию.
Сгусток крови может выглядеть
как камень или инородное тело,
однако он не дает тени и имеет
слоистую структуру. Не все
сгустки перемещаются.
Попавший в мочевой пузырь
воздух
визуализируется
в
области верхушки в виде подвижной, эхогенной структуры.
95.
ПАТОЛОГИЯ МОЧЕВОГО ПУЗЫРЯ96.
Пузырно-прямокишечный свищ (газ)97.
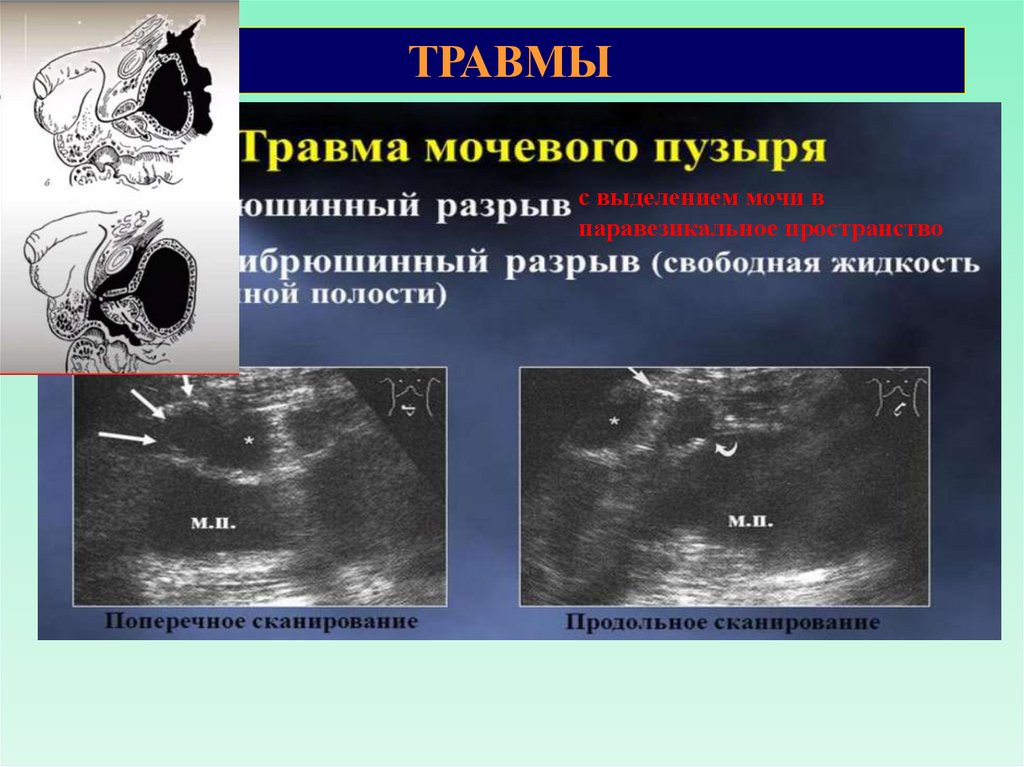
ТРАВМЫс выделением мочи в
паравезикальное пространство
98.
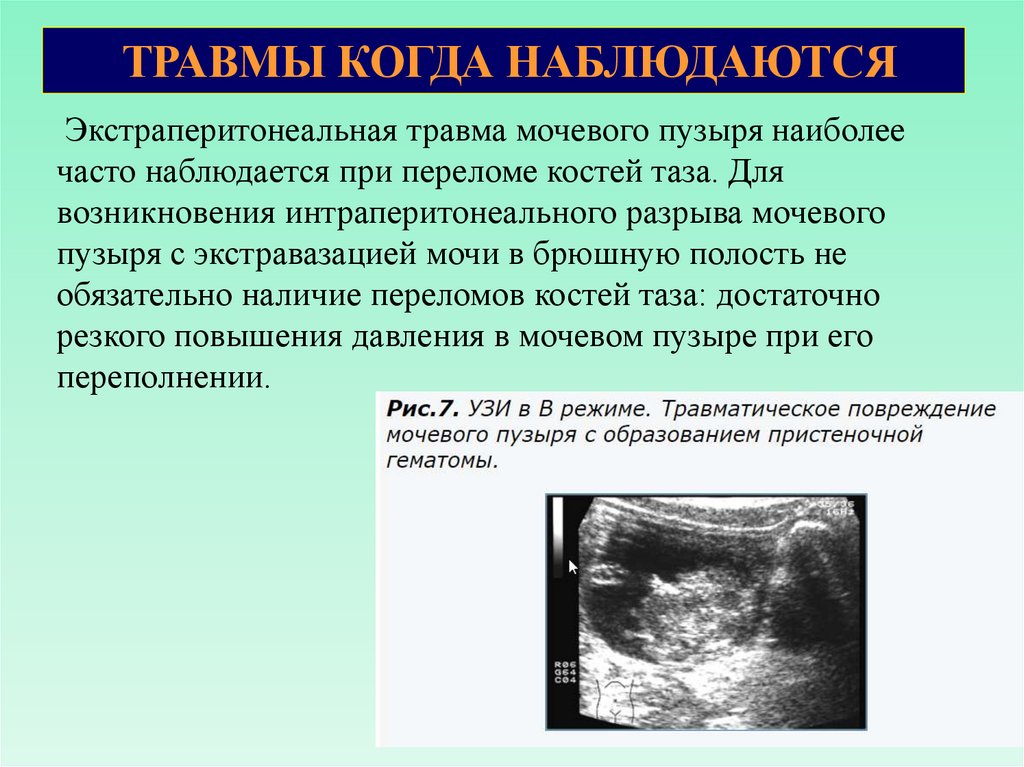
ТРАВМЫ КОГДА НАБЛЮДАЮТСЯЭкстраперитонеальная травма мочевого пузыря наиболее
часто наблюдается при переломе костей таза. Для
возникновения интраперитонеального разрыва мочевого
пузыря с экстравазацией мочи в брюшную полость не
обязательно наличие переломов костей таза: достаточно
резкого повышения давления в мочевом пузыре при его
переполнении.
99.
РАЗЛИЧАЮТРазличают ушибы, неполные (сохраняется мышечный или серозный
слой) и полные разрывы стенки мочевого пузыря. 80% разрывов –
экстраперитонеальные.
20% разрывов – интраперитонеальные
ЭХОГРАФИЧЕСКИЕ ПРИЗНАКИ:
При неполном разрыве мочевого пузыря:
1) неровность стенки,
2) сгустки крови в просвете (вплоть до гемотампонады),
3) отсутствие экстравазации мочи,
При полном разрыве жидкость определяется в перивезикальном
пространстве и распространяется в переднюю брюшную стенку, в
паховый канал, в мошонку.
Мочевые затеки могут наблюдаться при спавшемся мочевом пузыре или
на фоне мочевого пузыря со сгустками крови. В области мочевого затека
из-за нагноения, наличия крови будет определяться эхогенная
внутренняя структура с различными акустическими характеристиками:
гипоэхогенная однородная, смешанной эхогенности неоднородная.
Возможна визуализация взвеси
100.
101.
102.
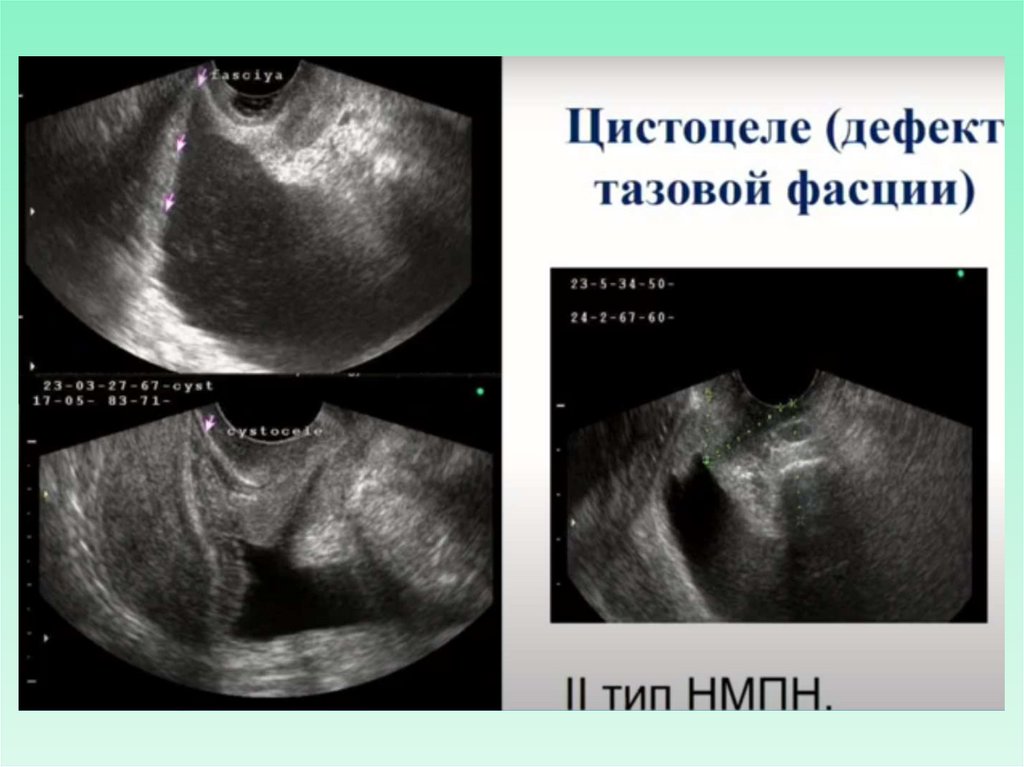
ЦИСТОЦЕЛЕЦистоцеле - опущение стенок мочевого пузыря со
смещением задней стенки и треугольника Льето.
При ТАУЗИ в области шейки мочевого пузыря
определяется округлое образование, которое может
симулировать опухоль. При продольном
сканировании определяется приподнятость шейки
мочевого пузыря над пролабирующей вниз задней
стенкой мочевого пузыря.
103.
В последнее время для уточнения степени выраженностицистоцеле используется трансвагинальная эхография, при
этом измеряются задний уретровезикальный угол (в норме
не превышает 120°) и расстояние от нижнего края лонной
кости до мочеиспускательного канала (в норме не
превышает 1 см












































































 Медицина
Медицина








