Похожие презентации:
Анатомия и ультразвуковая анатомия почек
1.
Анатомия и ультразвуковаяанатомия почек
Карпович Юлия Ивановна,
Доцент 1-й кафедры
внутренних болезней УО «ГрГМУ» ,
главный внештатный специалист
по нефрологии
Гродненской области
2.
Почка• - парный орган, осуществляющий удаление
продуктов жизнедеятельности человека,
таких, как мочевина и креатинин,
участвующий в регуляции артериального
давления, объема и состава внеклеточной
жидкости в организме, образовании
эритроцитов.
3.
• Почка имеет бобовидную форму.• Различают более выпуклую переднюю
поверхность и менее выпуклую заднюю
поверхность,
• верхний полюс, нижний полюс,
• выпуклый латеральный край и вогнутый медиальный.
• В среднем отделе медиального контура
имеется углубление - почечные ворота. В
почечные ворота вступают почечная
артерия и нервы, выходят мочеточник,
почечная вена, лимфатические сосуды.
Указанные образования объединяют в так
называемую почечную ножку.
• Почечные ворота переходят в обширное
углубление, вдающееся в вещество почки и
называемое почечным синусом, sinus
renalis. Стенки почечного синуса
образованы почечными сосочками и
почечными столбами. В почечной пазухе
(почечном синусе) находятся большие и
малые почечные чашки, почечная
лоханка, кровеносные и лимфатические
сосуды, нервы и жировая ткань.
4.
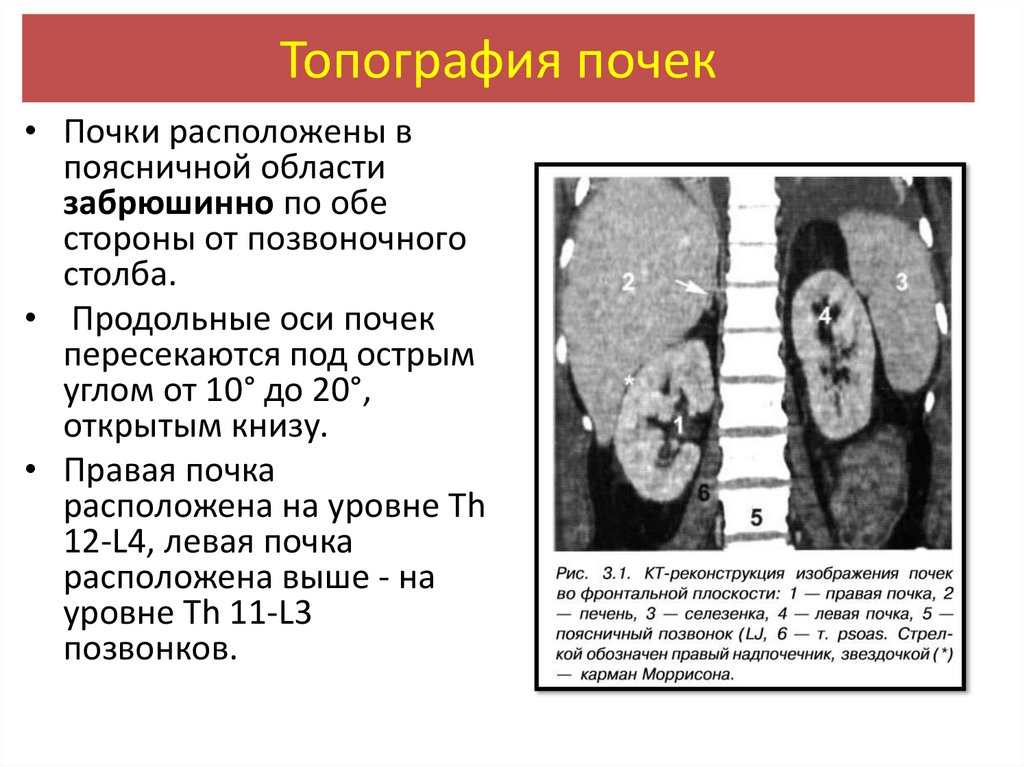
Топография почек• Почки расположены в
поясничной области
забрюшинно по обе
стороны от позвоночного
столба.
• Продольные оси почек
пересекаются под острым
углом от 10° до 20°,
открытым книзу.
• Правая почка
расположена на уровне Th
12-L4, левая почка
расположена выше - на
уровне Тh 11-L3
позвонков.
5.
УЛЬТРАЗВУКОВОЙ ОРИЕНТИР• В норме акустическая
тень от двенадцатого
ребра пересекает (при
продольном
сканировании со
стороны спины
параллельно длинной
оси почки) правую почку
на уровне границ
верхней и средней
трети, левую почку - на
уровне ворот почки.
6.
Взаимоотношение почек с соседнимиорганами.
• Правая почка вверху
соприкасается с
надпочечником и печенью. У
нижнего полюса к почке
прилежит правый изгиб
ободочной кишки. В области
ворот почка прикрыта
двенадцатиперстной кишкой.
• Левая почка соприкасается с
надпочечником, желудком,
селезенкой, поджелудочной
железой, левым изгибом
ободочной кишки и петлями
тонкой кишки. К задней
поверхности почек прилежат
диафрагма и поясничные
мышцы.
7.
Нормальное положение почки• обеспечивается ее
фиксирующим аппаратом, к
которому относятся
почечное ложе, почечная
ножка, оболочки почки,
внутрибрюшное давление,
поддерживаемое
сокращением мышц
брюшного пресса.
НЕ БОЛЕЕ 4 СМ
8.
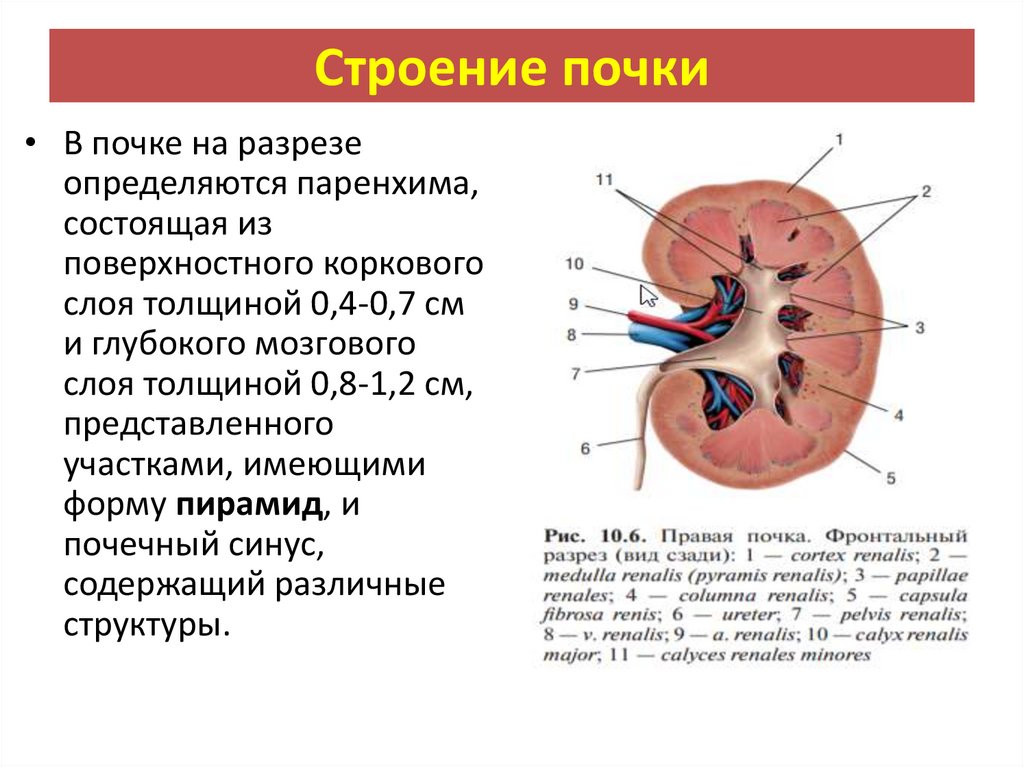
Строение почки• В почке на разрезе
определяются паренхима,
состоящая из
поверхностного коркового
слоя толщиной 0,4-0,7 см
и глубокого мозгового
слоя толщиной 0,8-1,2 см,
представленного
участками, имеющими
форму пирамид, и
почечный синус,
содержащий различные
структуры.
9.
Строение почки• Корковое вещество состоит из
почечных телец, проксимальных и
дистальных канальцев нефронов.
• Мозговой слой (пирамиды) - это
преимущественно нисходящие и
восходящие части канальцев,
собирательные трубочки и
сосочковые канальцы.
• Корковое вещество проникает
между участками мозгового
вещества почки, образуя так
называемые почечные столбы.
• Мозговое вещество не образует
сплошного слоя и представлено
участками треугольной формы, в
количестве 10-15, отграниченными
друг от друга почечными столбами.
10.
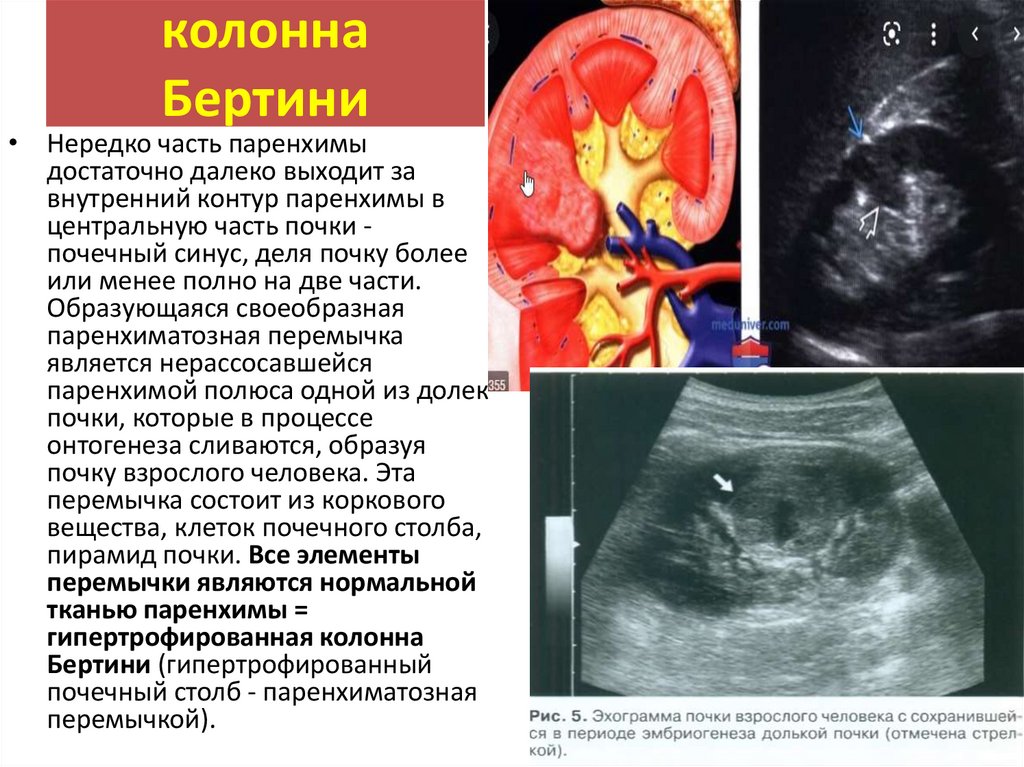
колоннаБертини
• Нередко часть паренхимы
достаточно далеко выходит за
внутренний контур паренхимы в
центральную часть почки почечный синус, деля почку более
или менее полно на две части.
Образующаяся своеобразная
паренхиматозная перемычка
является нерассосавшейся
паренхимой полюса одной из долек
почки, которые в процессе
онтогенеза сливаются, образуя
почку взрослого человека. Эта
перемычка состоит из коркового
вещества, клеток почечного столба,
пирамид почки. Все элементы
перемычки являются нормальной
тканью паренхимы =
гипертрофированная колонна
Бертини (гипертрофированный
почечный столб - паренхиматозная
перемычкой).
11.
КРОВОСНАБЖЕНИЕВ норме почечные артерии отходят от аорты на уровне
между нижней третью первого поясничного позвонка
(L1) и верхней третью второго поясничного позвонка (L2).
В большинстве случаев устья обеих артерий
расположены на одном уровне, в некоторых случаях
левая почечная артерия может начинаться чуть ниже
правой. Угол отхождения правой почечной артерии от
ствола аорты в норме равняется 40—50°, левой — 85—
90°
В поперечной плоскости правая почечная артерия
отходит от переднелатеральной поверхности, левая — от
задне-боковой поверхности аорты
Правая почечная артерия проходит позади нижней полой
вены, а левая почечная вена проходит в пространстве
между аортой и верхней брыжеечной артерией.
Иногда ретроаортальное расположение левой почечной
вены сочетается с нормальным ретрокавальным
расположением правой почечной артерии.
Почечная артерия может делиться на ветви недалеко от
своего устья (проксимально-рассыпной тип), но чаще
всего деление происходит непосредственно у почки
(дистально рассыпной тип)
12.
КРОВОСНАБЖЕНИЕПочку делят на сегменты, доли и дольки.
В основу деления на сегменты положена особенность и
определенное постоянство расположения крупных
внутриорганных артерий.
Обычно к почке подходит одна почечная артерия, однако
приблизительно в 30 % случаев можно обнаружить
добавочные артерии.
Входящая в ворота почечная артерия, a. renalis, делится на
две ветви, одна из которых располагается впереди лоханки,
вторая — позади нее.
Первая из них, предлоханочная, делится на четыре
сегментарные ветви, кровоснабжающие определенные
участки паренхимы почки — сегменты.
Вторая, позадилоханочная, не отдает ветвей и является
одной из сегментарных артерий.
Таким образом, в почке выделяют пять сегментов: верхний,
или верхушечный, segmentum superius; верхний передний,
segmentum anterius superius; нижний передний, segmentum
anterius inferius; нижний, segmentum inferius, и задний,
segmentum posterius . Первые четыре сегмента соответствуют
разветвлениям предлоханочной ветви, а последний —
позадилоханочной ветви почечной артерии
13.
Сегментарные артерии отдают междолевые артерии, aa.
interlobares, которые идут в бертиниевых столбах до
основания пирамид, где каждая из них делится на
конечные дуговые артерии, aa. arcuatae. Междолевые
артерии и сопровождающие их одноименные вены
считаются границами между почечными долями, lobi
renales.
Последние включают пирамиду с окружающим ее
корковым веществом. Каждый сегмент содержит по 2–3
доли.
Дуговые артерии, располагаясь в корковом веществе на
границе с основанием пирамид, отдают в корковое
вещество многочисленные междольковые артерии, aa.
interlobulares. Эти артерии являются границами между
корковыми дольками, lobuli corticales, включающими
мозговой луч, окруженный свернутой частью коркового
вещества. В каждой почечной доле содержится более 600
долек.
От междольковых артерий ответвляются многочисленные
приносящие клубочковые артериолы, arteriolae
glomerulares aff erentes (vasa aff erentes), доставляющие
кровь к мальпигиевым тельцам. После образования
капиллярных клубочков и выносящих клубочковых
артериол, arteriolaе glomerularеs eff erentes (vasa eff
erentes), последние вновь распадаются на капиллярные
сети, оплетающие извитые канальцы и петли нефронов.
Затем кровь направляется в венозное русло.
14.
Венозный отток• Интраорганные вены почки в
целом соответствуют названным
артериям (vv. interlobulares, vv.
arcuatae и т. д.).
• Мелкие вены поверхностных
слоев коркового вещества,
сливаясь с мелкими венами
фиброзной капсулы, образуют
звездчатые вены, vv. stellatae,
которые впадают в
междольковые вены. Выносится
кровь из почки почечной веной,
v. renalis, являющейся притоком
нижней полой вены
15.
УЛЬТРАЗВУКОВАЯ AHAТОМИЯ ПОЧЕК• Центральный эхокомплекс - это
наиболее эхогенная часть почки:
• Почечный синус - это определенная
анатомическая структура,
окружающая и включающая в себя
собирательную систему почек.
Элементами почечного синуса
являются чашечно-лоханочная
система, сосуды почки,
лимфатические протоки, нервные
волокна, окруженные жировой и
фиброзной тканью. Жировая ткань
почечного синуса практически
отсутствует у новорожденного, что
эхографически проявляется
отсутствием отраженных эхосигналов
от почечного синуса либо в
минимально выраженном
центральном эхо-комплексе в виде
нежной, ветвистой, слабо эхогенной
структуры
16.
ПОЧЕЧНЫЙ СИНУС• Диаметр сосудистых
элементов, визуализируемых в
почечном синусе, также не
зависит от степени развития
клетчатки почечного синуса: у
молодых лиц сегментарные
почечные артерии и вены
определяются в виде
древовидной структуры
(средний диаметр основного
ствола почечной вены
составляет 10-12 мм, артерии 5-6 мм, диаметр сегментарных
вен (анэхогенных и
гипоэхогенных включений
центрального эхо-комплекса) до 6-7 мм
17.
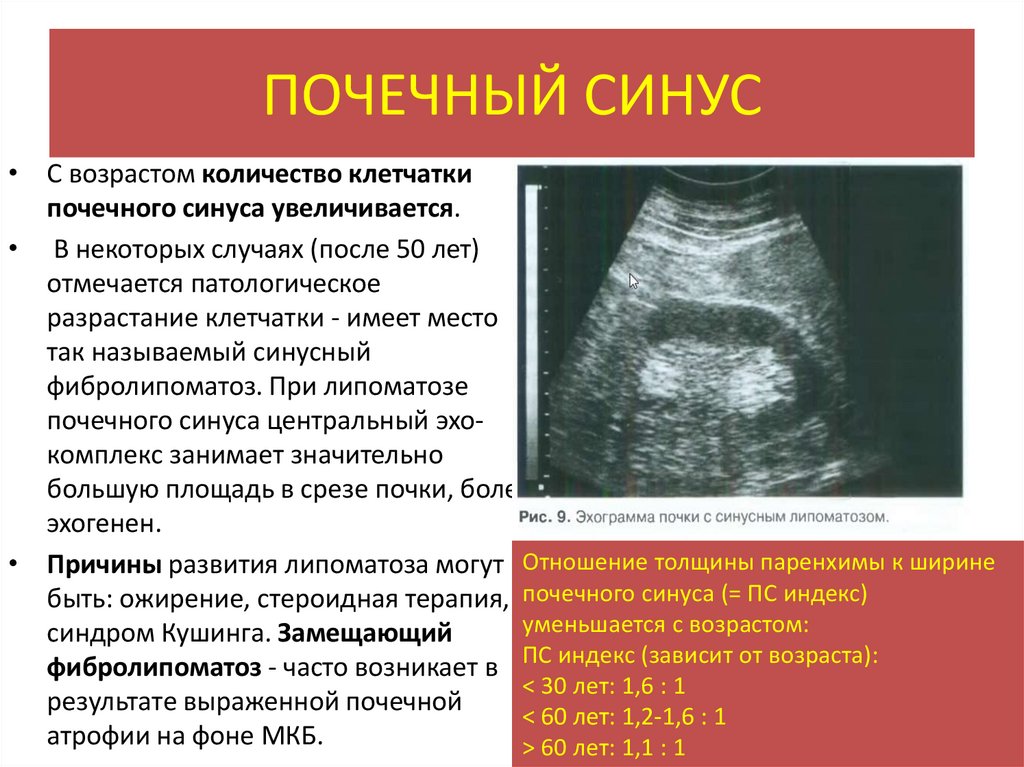
ПОЧЕЧНЫЙ СИНУС• С возрастом количество клетчатки
почечного синуса увеличивается.
• В некоторых случаях (после 50 лет)
отмечается патологическое
разрастание клетчатки - имеет место
так называемый синусный
фибролипоматоз. При липоматозе
почечного синуса центральный эхокомплекс занимает значительно
большую площадь в срезе почки, более
эхогенен.
• Причины развития липоматоза могут Отношение толщины паренхимы к ширине
быть: ожирение, стероидная терапия, почечного синуса (= ПС индекс)
уменьшается с возрастом:
синдром Кушинга. Замещающий
фибролипоматоз - часто возникает в ПС индекс (зависит от возраста):
< 30 лет: 1,6 : 1
результате выраженной почечной
< 60 лет: 1,2-1,6 : 1
атрофии на фоне МКБ.
> 60 лет: 1,1 : 1
18.
Чашечно-лоханочнаясистемы
• Эхографические размеры в норме
зависят от уровня диуреза и степени
наполнения мочевого пузыря
• При исследовании натощак и в
условиях обычной гидратации
организма, как правило, тонкие
стенки чашек, лоханки, мочеточника
не дифференцируются от сосудистых
стенок, жировой клетчатки
• В условиях увеличения диуреза,
перерастяжения мочевого пузыря, а
также при медикаментозном
форсировании диуреза чашечнолоханочная система визуализируется в
виде древовидной гипоэхогенной
структуры, расщепляющей
гиперэхогенный центральный эхокомплекс.
19.
ЛОХАНКА• Передне-задний размер лоханки в
условиях гипергидратации и
перерастяжения мочевого пузыря
редко превосходит 2,0-2,5 см, чашек
0,8-1,0 см [20].
• Хотелось бы подчеркнуть, что
ориентироваться на размер чашечнолоханочной системы при попытке
дифференцировать обструктивные
состояния от необструктивных
нельзя.
• Мелкие камни мочевой системы при
купированной колике часто не
вызывают дилатации полостной
системы почек, а в условиях резкого
снижения диуреза (например, при
остром блоке почки) мы можем не
визуализировать достаточно крупный
камень в мочеточнике, так как
полостная система (чашки, лоханка,
мочеточник) не будут расширены, не
будут контрастироваться.
20.
ПАРЕНХИМАПОЧЕК
Паренхима почки представляет собой
менее эхогенную ее часть, имеет
толщину от вершины пирамиды до
капсулы почки 1,2—2,0 см и состоит из
двух отделов — коркового и
медуллярного. Границей между
корковым и медуллярным слоями
является условная линия, проходящая по
основаниям пирамид. Толщина
коркового слоя — 0,6—0,7 см [3].
Медуллярный слой разделяется на 10—
18 пирамид, между которыми
расположены 10—15 почечных столбов
(columnae renales, Bertini),
представляющих собой отроги коркового
вещества в пределах мозгового слоя. У
каждой пирамиды различают основание,
обращенное к поверхности почки, и
вершину, направленную к почечному
синусу.
21.
ПИРАМИДЫПирамиды почки имеют толщину 8-12
мм (толщина пирамид определяется
как высота треугольной структуры,
вершина которой обращена к
почечному синусу), хотя нормальные
размеры пирамид в значительной
степени зависят от уровня диуреза.
• При ультразвуковом исследовании
кортико-медуллярная дифференциация
выражена: корковое вещество имеет
эхогенность, сопоставимую с
эхогенностью нормальной паренхимы
печени, пирамиды в норме имеют
значительно более низкую эхогенность,
чем кортикальный слой.
• Верхушки пирамид, иногда
объединяясь по 2—3, образуют сосочек,
выступающий в просвет малой чашечки.
Малые чашечки образуют большую
чашечку, большие чашечки
соединяются в лоханку.
22.
2:1:0,8РАЗМЕРЫ
Размеры почек. Длина — наибольший размер,
полученный при продольном сканировании
почки. Ширина — поперечный, толщина —
переднезадний размер почки при ее
поперечном сканировании на уровне ворот
Эхографические размеры почек варьируют
длина 9,0—12,0 см, ширина 4,5—6,0 см и
толщина 3,5—5,5 см.
Ширина нормальной почки составляет половину
ее длины, а толщина в норме меньше ширины.
Суммарная толщина паренхимы составляет 1,22,0 см в среднем сегменте, 2,0-2,5 см в области
полюсов почки.
Объем почки обычно определяется по формуле
усеченного эллипса: Объем почки = Длина (см) х
Ширина (см) х Толщина (см) х 0,52. Объемы
правой и левой почек в норме примерно равны.
Объем здоровой почки у детей примерно может
быть рассчитан по формуле: Объем = 2,0 х Масса
тела (кг).
В среднем объем двух почек около 300 см3
23.
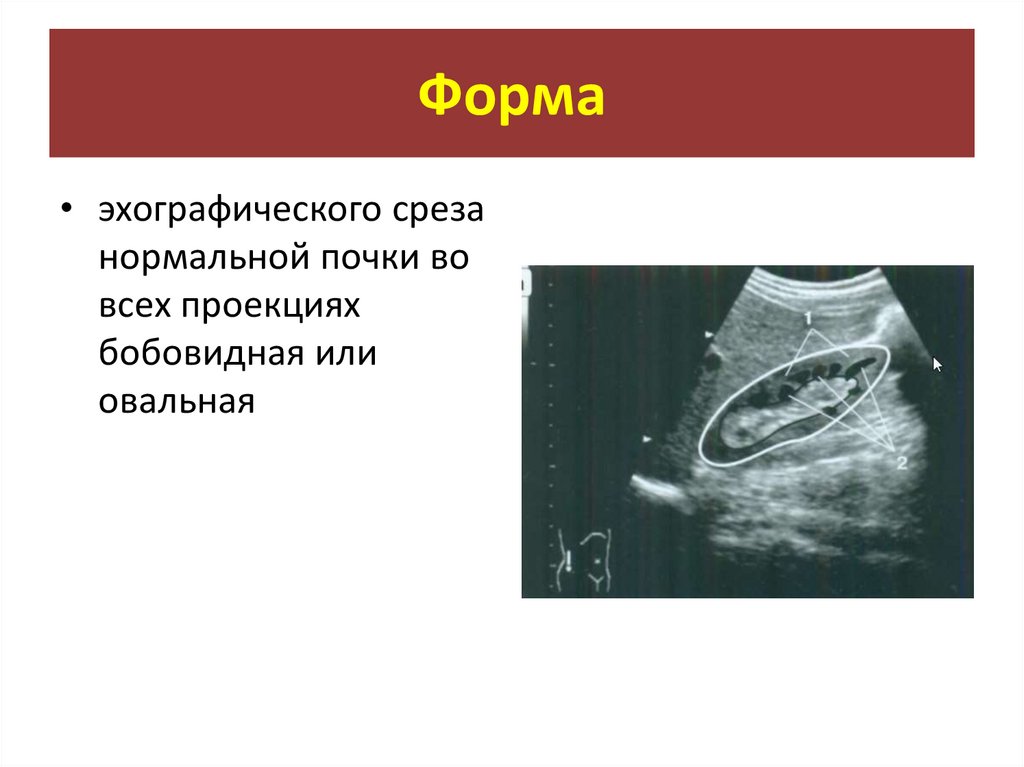
Форма• эхографического среза
нормальной почки во
всех проекциях
бобовидная или
овальная
24.
КОНТУРКонтур почки обычно ровный, а при наличии
сохранившейся фетальной дольчатости почки волнистый (это вариант нормального строения
почки).
Достаточно часто в норме определяется
локальное выбухание контура в области
латерального края почки (при этом определяется
так называемая горбатая почка) либо в области
края почечного синуса, что симулирует опухоль
почки. Эти состояния описываются как
псевдоопухоли и также являются вариантами
нормального строения почки.
Одним из отличительных признаков
псевдоопухолевых выбуханий паренхимы при
сохранившейся фетальной дольчатости почки, в
отличие от опухоли, является сохранение
параллельности наружного и внутреннего
контура паренхимы, сохранение нормальной
эхоструктуры паренхимы.
25.
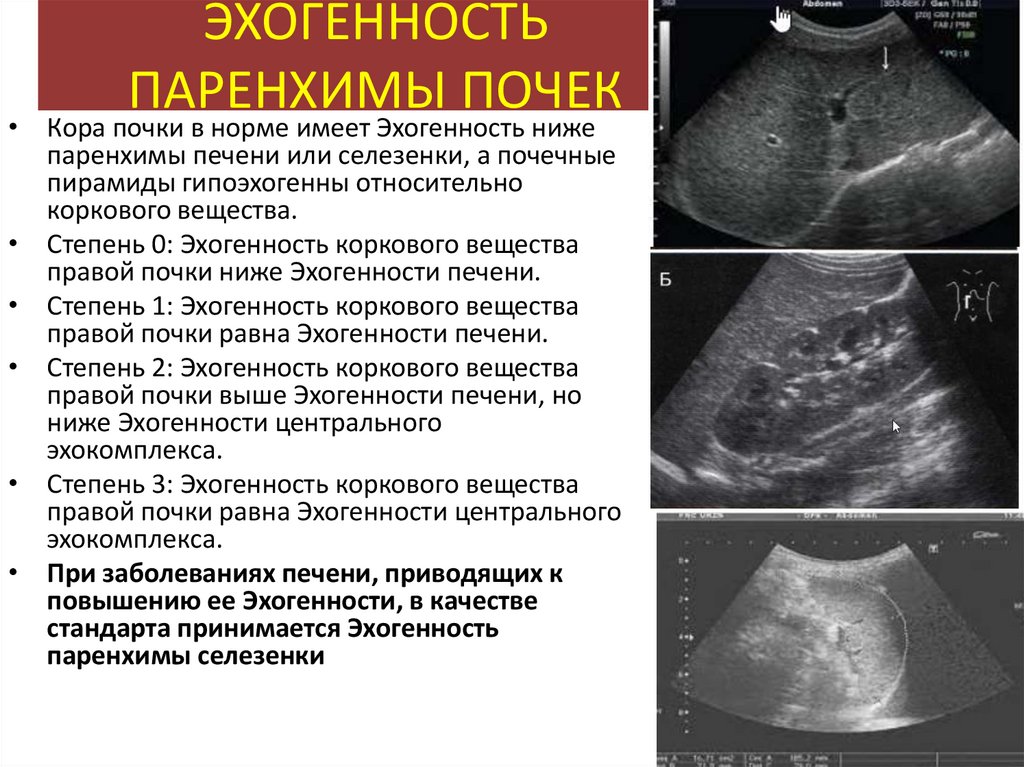
ЭХОГЕННОСТЬПАРЕНХИМЫ
ПОЧЕК
• Кора почки в норме имеет Эхогенность ниже
паренхимы печени или селезенки, а почечные
пирамиды гипоэхогенны относительно
коркового вещества.
Степень 0: Эхогенность коркового вещества
правой почки ниже Эхогенности печени.
Степень 1: Эхогенность коркового вещества
правой почки равна Эхогенности печени.
Степень 2: Эхогенность коркового вещества
правой почки выше Эхогенности печени, но
ниже Эхогенности центрального
эхокомплекса.
Степень 3: Эхогенность коркового вещества
правой почки равна Эхогенности центрального
эхокомплекса.
При заболеваниях печени, приводящих к
повышению ее Эхогенности, в качестве
стандарта принимается Эхогенность
паренхимы селезенки
26.
Эхографическая картинанеизмененных почек
• ФОРМА овальная или
бобовидная
• КОНТУР не обязательно ровный,
но всегда четкий (благодаря
наличию капсулы) контур.
• Оценка положения и
смещаемости почки.
• При оценке эхоструктуры и
эхогенности почки определяется
наличие или отсутствие кортикомедуллярной дифференциации,
дифференциации паренхимы и
почечного синуса,
анализируются эхогенность и
эхо- структура каждого элемента
паренхимы и почечного синуса.
27.
ТЕХНОЛОГИЯ ИССЛЕДОВАНИЯПОЧЕК И МОЧЕТОЧНИКА
Показания к исследованию
почек
• Подозрение на любое
заболевание паренхимы
почек и мочевыводящих
путей;
• плохо корригируемая
артериальная гипертензия;
• исследование проводится
также в качестве наиболее
информативного и
доступного метода
скрининга рака почки.
28.
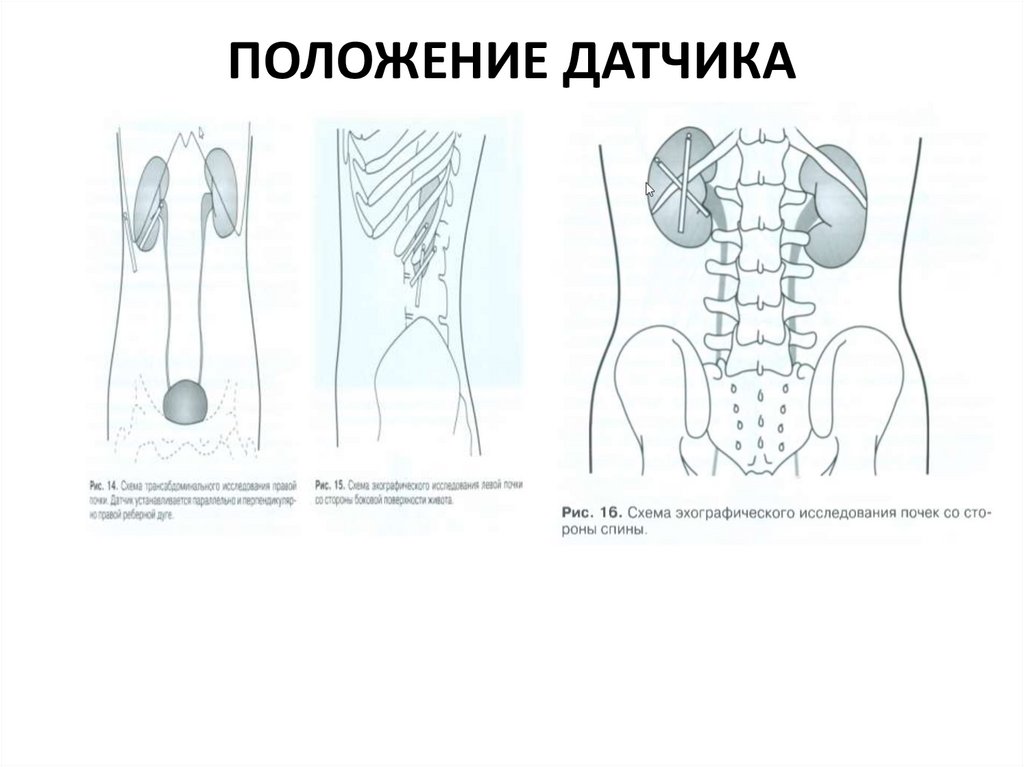
ПОЛОЖЕНИЕ ДАТЧИКА29.
ПРАВИЛА ОСМОТРА• 1. Полипозиционное исследование.
• 2. Проводится в фазе вдоха, при
максимально возможном смещении
почки из-под реберной дуги вниз.
• 3. При определении дыхательной
подвижности почки исследование
проводится в фазах вдоха и выдоха.
• 4. При необходимости стоя и лежа на
животе, спине и сбоку.
• 5. В продольных транслюмбальных
максимальных по площади срезах
производится измерение длины и
толщины почки. При развороте
датчика на 90° в поперечном срезе
проводится измерение ширины
почки и толщины почки.
30.
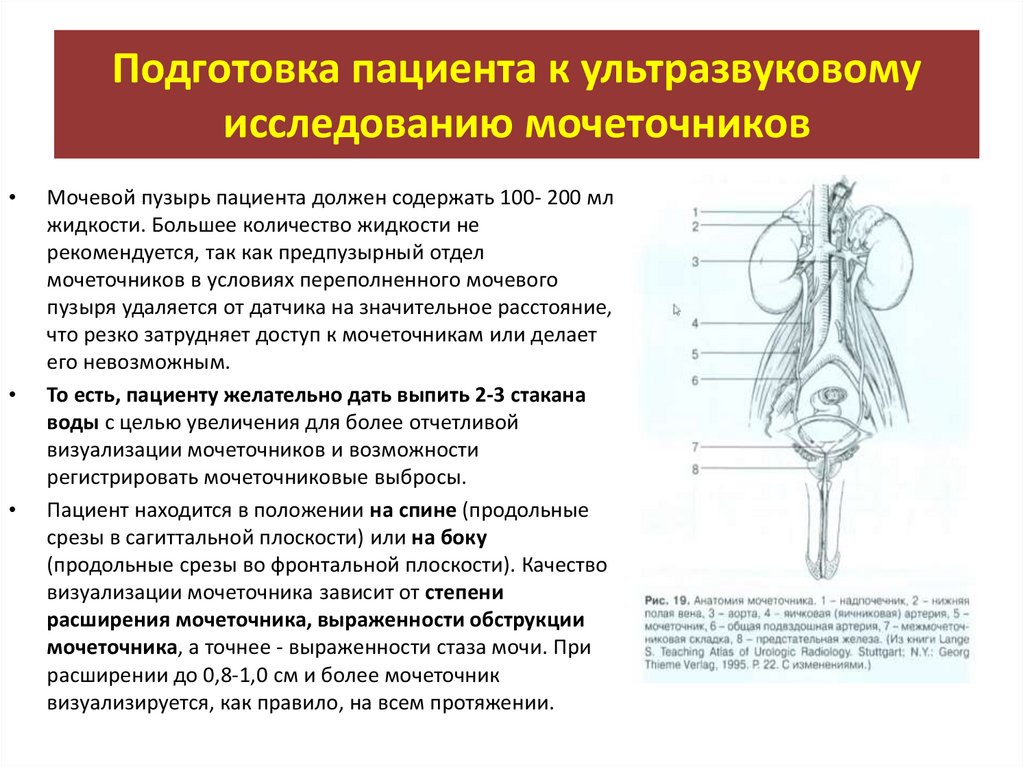
Подготовка пациента к ультразвуковомуисследованию мочеточников
Мочевой пузырь пациента должен содержать 100- 200 мл
жидкости. Большее количество жидкости не
рекомендуется, так как предпузырный отдел
мочеточников в условиях переполненного мочевого
пузыря удаляется от датчика на значительное расстояние,
что резко затрудняет доступ к мочеточникам или делает
его невозможным.
То есть, пациенту желательно дать выпить 2-3 стакана
воды с целью увеличения для более отчетливой
визуализации мочеточников и возможности
регистрировать мочеточниковые выбросы.
Пациент находится в положении на спине (продольные
срезы в сагиттальной плоскости) или на боку
(продольные срезы во фронтальной плоскости). Качество
визуализации мочеточника зависит от степени
расширения мочеточника, выраженности обструкции
мочеточника, а точнее - выраженности стаза мочи. При
расширении до 0,8-1,0 см и более мочеточник
визуализируется, как правило, на всем протяжении.
31.
Подготовка пациента к ультразвуковомуисследованию мочеточников
• необходимо сначала
обследовать места
физиологического сужения
мочеточника, где наиболее
часто локализуются камни
• - лоханочно-мочеточниковый
сегмент, устье и
интрамуральный отдел
мочеточника,
• - место перекреста
мочеточника с
подвздошными сосудами
• - внутристеночная часть при
исследовании мочевого
пузыря
• - исследование выбросов
мочи из устьев мочеточника.
32.
33.
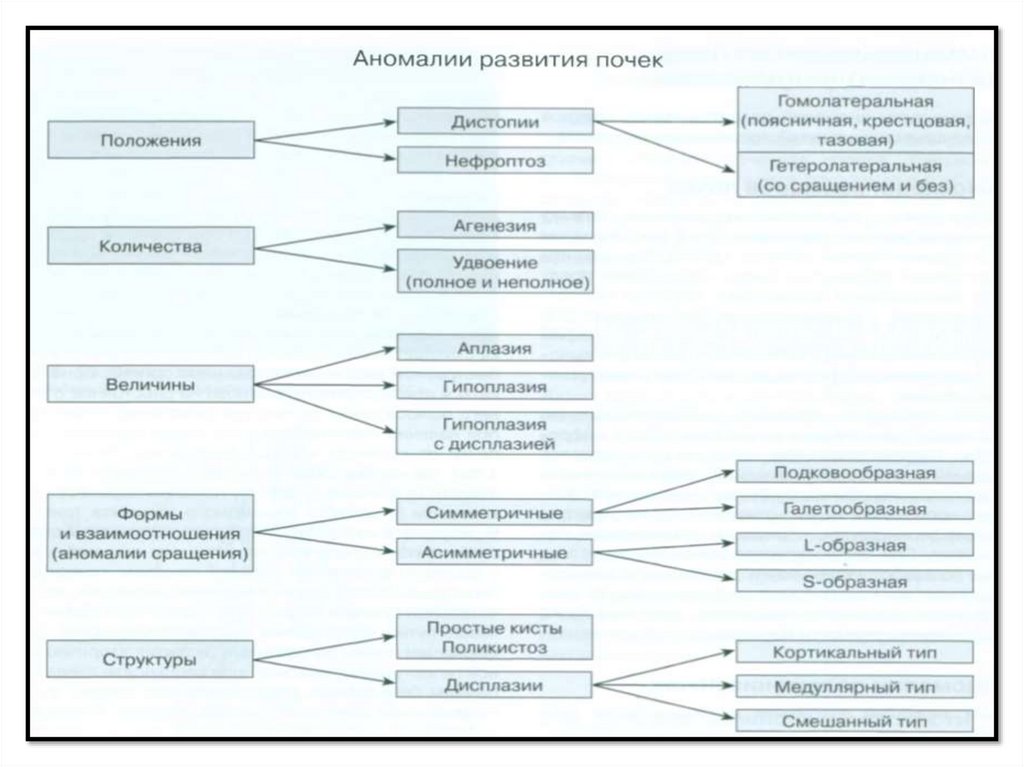
АНОМАЛИИ РАЗВИТИЯ ПОЧЕК И
МОЧЕВЫВОДЯЩИХ ПУТЕЙ
Аномалии размеров почек
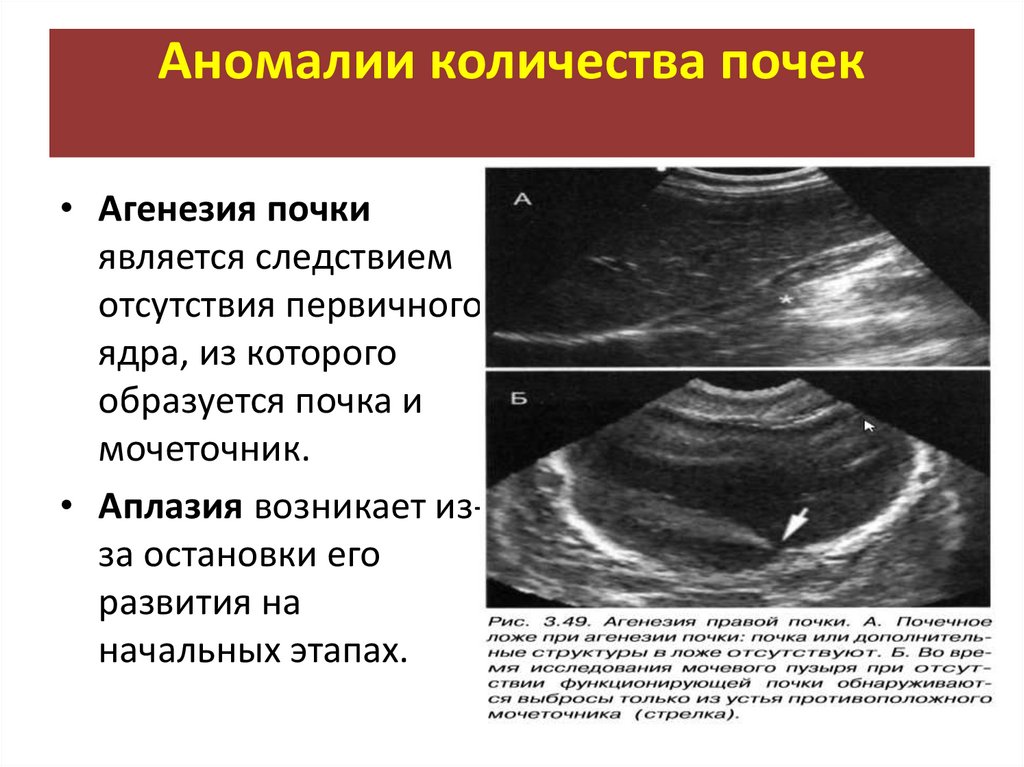
Агенезия почки является следствием
отсутствия первичного ядра, из которого
образуется почка и мочеточник.
Аплазия возникает из-за остановки его
развития на начальных этапах.
Размер такой почки обычно не превышает
3 x 2 см. При этом имеется
рудиментарный зачаток органа без
лоханки и без настоящей сосудистой
ножки.
«Паренхима» представлена
канальцевыми элементами, клубочки
отсутствуют. Мочеточник рудиментарный, без просвета.
Визуализация такой почки методом
эхографии практически невозможна,
поэтому врач вынужден выносить в
заключение дифференциальный ряд
«невизуализируемой почки».
Нередко приходится проводить
дифференциальный диагноз между
гипоплазией почки и нефросклерозом.
34.
АНОМАЛИИ РАЗМЕРОВ• Гипоплазированная почка:
• уменьшена в размерах (до
половины обычного объема),
• сохраняет эхо- структуру
нормальной почки: отчетлива
кортико-медуллярная
дифференциация
• нормально сформирован
почечный синус.
• При нефросклерозе изменены не
только размеры, но и эхоструктура
почки: паренхима истончается,
теряет кортико-медуллярную
дифференциацию, резко
повышается эхогенность
паренхимы, при этом почка плохо
дифференцируется от
паранефральной клетчатки.
35.
36.
Аномалии положения почек• Дистопия почки - это аномалия
развития почки, при которой почка
в процессе эмбриогенеза не
поднимается до обычного уровня.
• гомолатеральная дистопия почки,
при которой почка находится на
своей стороне. Среди
гомолатеральных дистопий
выделяют дистопию поясничную,
подвздошную и тазовую.
• Гетеролатеральная дистопия
характеризуется более низким
положением почки, но не на своей,
а на противоположной стороне.
При этом возможны варианты
гетеролатеральной дистопии со
сращением почек и без сращения.
37.
Подвздошная и тазовая дистопия38.
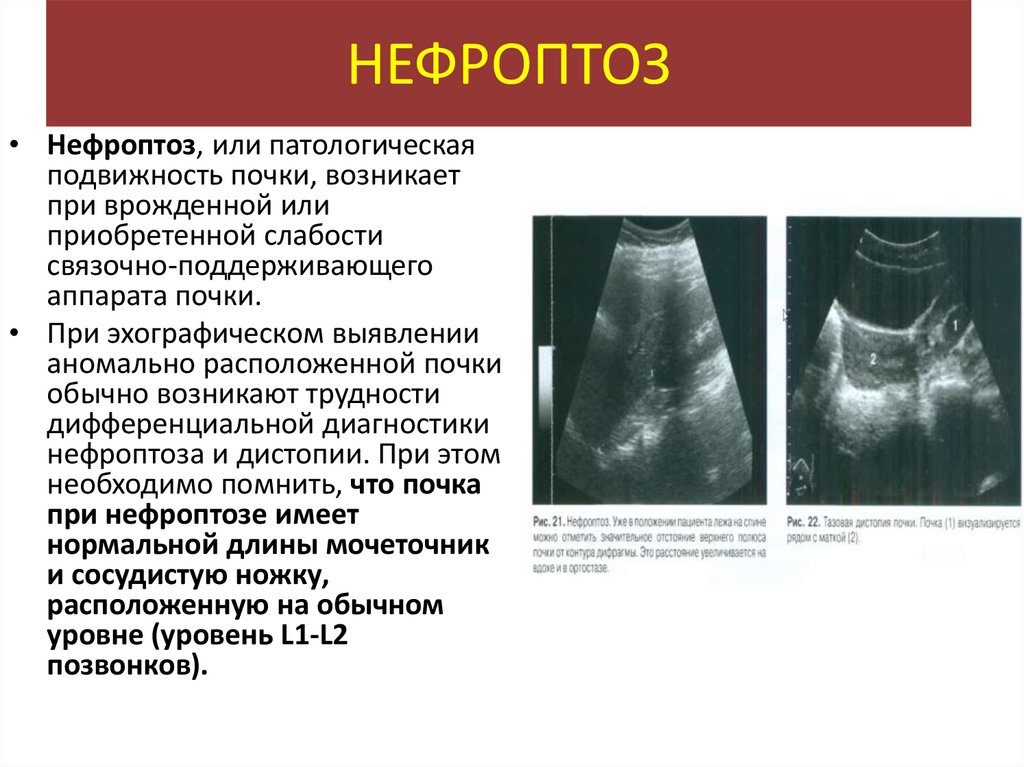
НЕФРОПТОЗ• Нефроптоз, или патологическая
подвижность почки, возникает
при врожденной или
приобретенной слабости
связочно-поддерживающего
аппарата почки.
• При эхографическом выявлении
аномально расположенной почки
обычно возникают трудности
дифференциальной диагностики
нефроптоза и дистопии. При этом
необходимо помнить, что почка
при нефроптозе имеет
нормальной длины мочеточник
и сосудистую ножку,
расположенную на обычном
уровне (уровень L1-L2
позвонков).
39.
НЕФРОПТОЗ40.
ТРУДНО…• Дистопированная почка
имеет короткий мочеточник
и сосуды, отходящие от
крупных стволов на уровне
почки либо несколько ниже
ее.
• отсутствует выраженная
дыхательная подвижность
почки,
• нехарактерно изменение
положения почки при
перемене положения тела
обследуемого из
горизонтального в
вертикальное положение.
• НЕФРОПТОЗ
• Ориентироваться при
постановке диагноза на
расстояние от верхнего
полюса почки до контура
диафрагмы стоит только при
наличии значительного
отстояния верхнего полюса
почки от верхнего контура
диафрагмы (более чем на 4
см), так как выраженность
этого отстояния во многом
зависит от степени развития,
толщины паранефральной
клетчатки у данного
конкретного пациента.
41.
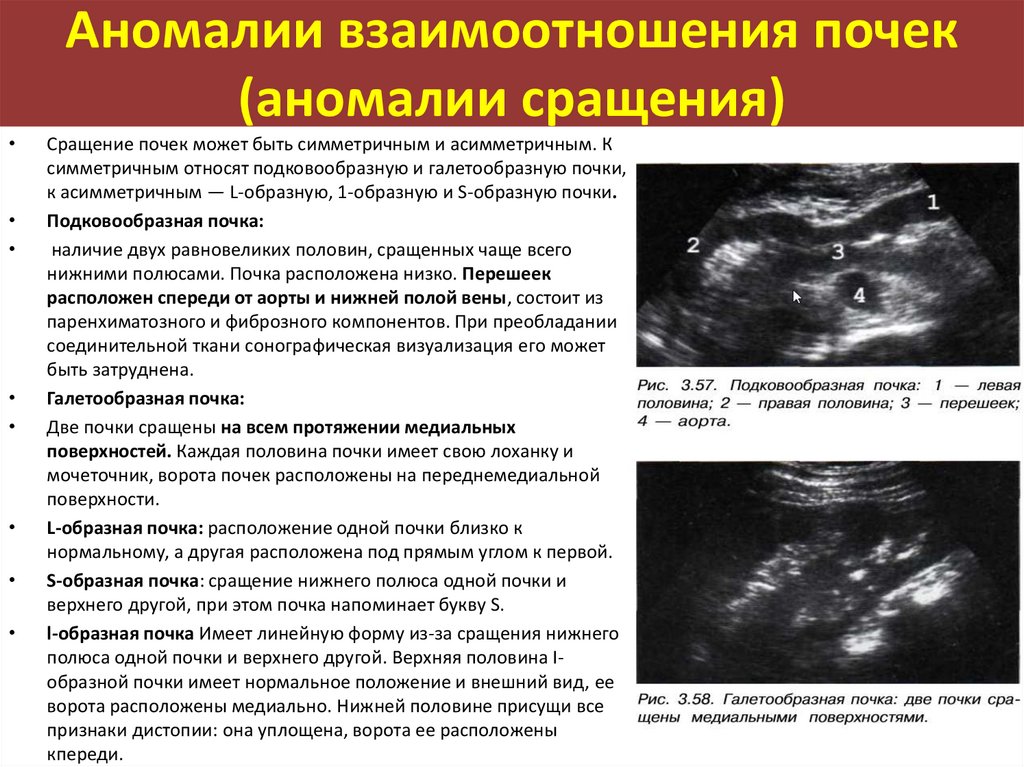
Аномалии взаимоотношения почек(аномалии сращения)
Сращение почек может быть симметричным и асимметричным. К
симметричным относят подковообразную и галетообразную почки,
к асимметричным — L-образную, 1-образную и S-образную почки.
Подковообразная почка:
наличие двух равновеликих половин, сращенных чаще всего
нижними полюсами. Почка расположена низко. Перешеек
расположен спереди от аорты и нижней полой вены, состоит из
паренхиматозного и фиброзного компонентов. При преобладании
соединительной ткани сонографическая визуализация его может
быть затруднена.
Галетообразная почка:
Две почки сращены на всем протяжении медиальных
поверхностей. Каждая половина почки имеет свою лоханку и
мочеточник, ворота почек расположены на переднемедиальной
поверхности.
L-образная почка: расположение одной почки близко к
нормальному, а другая расположена под прямым углом к первой.
S-образная почка: сращение нижнего полюса одной почки и
верхнего другой, при этом почка напоминает букву S.
l-образная почка Имеет линейную форму из-за сращения нижнего
полюса одной почки и верхнего другой. Верхняя половина Iобразной почки имеет нормальное положение и внешний вид, ее
ворота расположены медиально. Нижней половине присущи все
признаки дистопии: она уплощена, ворота ее расположены
кпереди.
42.
L-образная почка43.
Аномалии количества почек• Агенезия почки
является следствием
отсутствия первичного
ядра, из которого
образуется почка и
мочеточник.
• Аплазия возникает изза остановки его
развития на
начальных этапах.
44.
Аномалииколичества почек
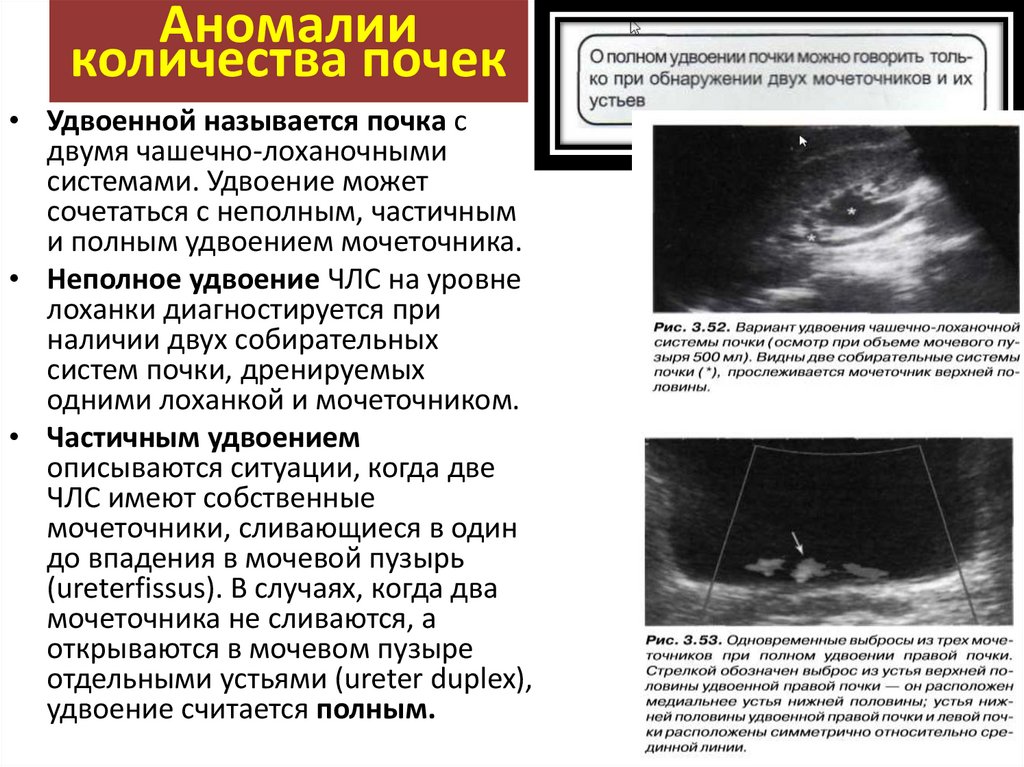
• Удвоенной называется почка с
двумя чашечно-лоханочными
системами. Удвоение может
сочетаться с неполным, частичным
и полным удвоением мочеточника.
• Неполное удвоение ЧЛС на уровне
лоханки диагностируется при
наличии двух собирательных
систем почки, дренируемых
одними лоханкой и мочеточником.
• Частичным удвоением
описываются ситуации, когда две
ЧЛС имеют собственные
мочеточники, сливающиеся в один
до впадения в мочевой пузырь
(ureterfissus). В случаях, когда два
мочеточника не сливаются, а
открываются в мочевом пузыре
отдельными устьями (ureter duplex),
удвоение считается полным.
45.
Аномалии количества почек46.
Аномалии структуры. Дисплазияпочки.
47.
Аномалии структуры. Дисплазияпочки.
• Кистозная дисплазия почки.
• -наличие беспорядочно
расположенных примитивных
канальцевых структур,
• -наличие недифференцируемой
мезенхимы
• - наличие кистозных структур,
происходящих из клубочковых,
канальцевых структур, либо из
собирательных трубочек
• Эхографические изменения
выявляются чаще при наличии
смешанной формы дисплазии, при
поражении и кортикального, и
медуллярного вещества:
• - неоднородная масса с
множественными мелкими гипо-,
гиперэхогенными структурами,
• -без дифференциации на
паренхиму и почечный синус, кору
и пирамиды.
• -При мультикистозной дисплазии
почка не имеет паренхимы,
определяются кистозные
структуры, разделенные
прослойками фиброзной ткани,
элементы чашечно-лоханочной
системы не определяются,
мочеточник атрезирован.
• -Эхографически почка по форме и
структуре напоминает срез
виноградной кисти или срез
пчелиных сот.
48.
Диагноз мультикистоза почек =диагноз плода. Варианты
• Очаговая мультикистозная
дисплазия
• Эхограмма мультилокулярной
кисты, при которой кистозно
перерождается только часть
почки. В проекции полюса
почки визуализируется
кистозная структура, на срезе
напоминающая кисть
винограда или пчелиные соты
49.
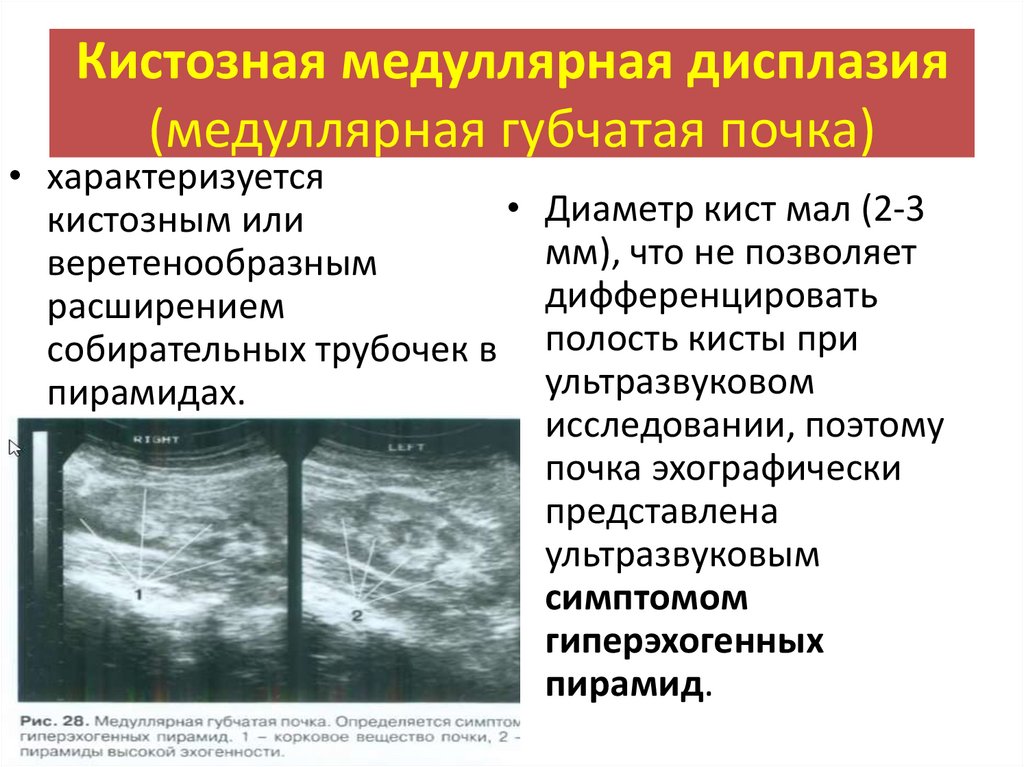
Кистозная медуллярная дисплазия(медуллярная губчатая почка)
• характеризуется
• Диаметр кист мал (2-3
кистозным или
мм), что не позволяет
веретенообразным
дифференцировать
расширением
собирательных трубочек в полость кисты при
ультразвуковом
пирамидах.
исследовании, поэтому
почка эхографически
представлена
ультразвуковым
симптомом
гиперэхогенных
пирамид.
50.
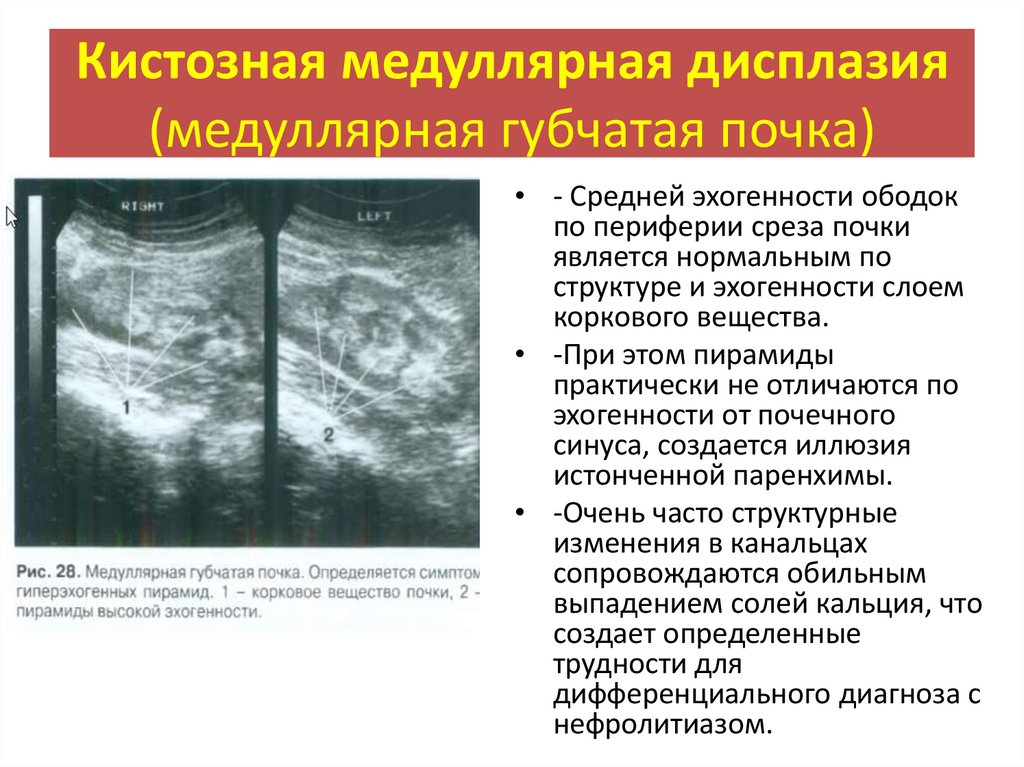
Кистозная медуллярная дисплазия(медуллярная губчатая почка)
• - Средней эхогенности ободок
по периферии среза почки
является нормальным по
структуре и эхогенности слоем
коркового вещества.
• -При этом пирамиды
практически не отличаются по
эхогенности от почечного
синуса, создается иллюзия
истонченной паренхимы.
• -Очень часто структурные
изменения в канальцах
сопровождаются обильным
выпадением солей кальция, что
создает определенные
трудности для
дифференциального диагноза с
нефролитиазом.
51.
Bosniak М.А. 1Простые кисты почек
• тонкостенными
анэхогенными
образованиями
округлой формы с
эффектом дистального
псевдоусиления.
• Простые кисты
необходимо
наблюдать в динамике
1 раз в год.
52.
Bosniak М.А. 2 минимальноосложненные кисты.
• Это кисты с тонкими
септами, с единичными
кальцинатами, кисты с
гипоэхогенным
внутренним
содержимым.
• Это, в основном,
инфицированные кисты.
• Наблюдение - не реже
одного раза в 2 мес, либо
проводится
дренирование кисты при
ее инфицировании.
53.
Bosniak М.А. 3 кисты созначительными осложнениями:
• с наличием неоднородного
внутреннего содержимого, с
наличием мультилокулярных
зон, перегородок.
• Такие кисты выявляются при
аденокарциномах,
цистаденокарциномах, а также
в процессе организации
гематомы в полости кисты.
• Кисты этой категории
обязательно исследуются путем
аспирационной биопсии и
гистологически после
энуклеации кисты, либо после
резекции почки.
54.
Bosniak М.А. 4 очевидномалигнизированные кисты.
• -неравномерно
утолщенные стенки,
• - с массивной
инкрустацией стенки
солями кальция,
• -с пристеночными
эхогенными структурами.
Эти кисты необходимо
оперировать.
55.
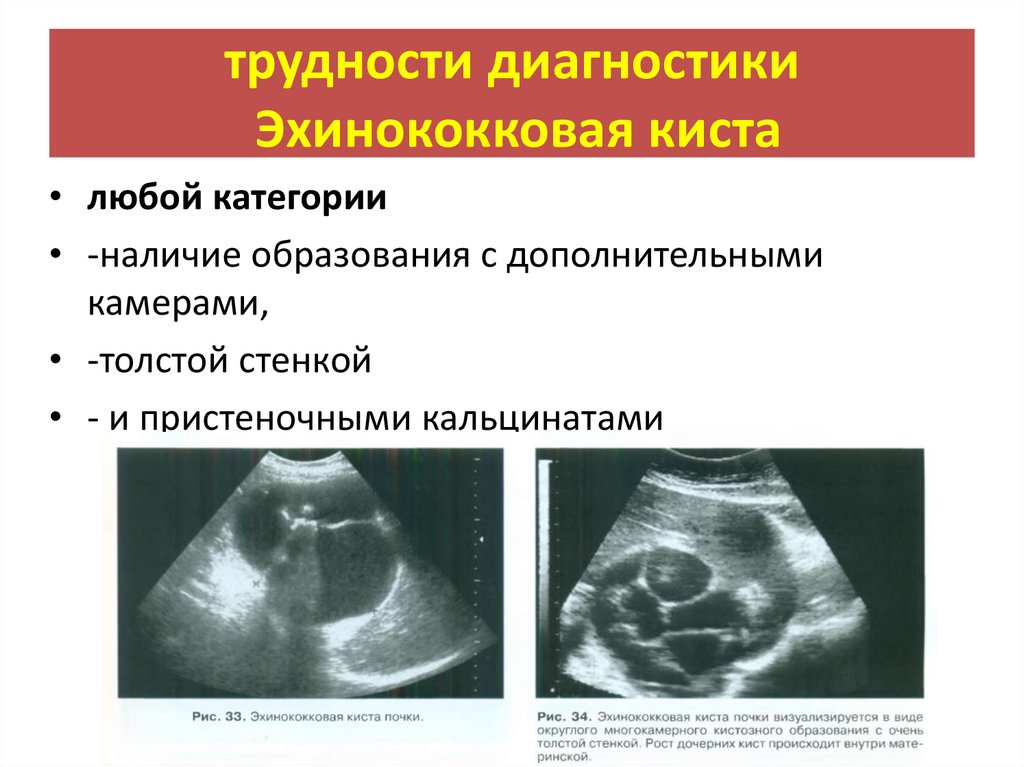
трудности диагностикиЭхинококковая киста
• любой категории
• -наличие образования с дополнительными
камерами,
• -толстой стенкой
• - и пристеночными кальцинатами
56.
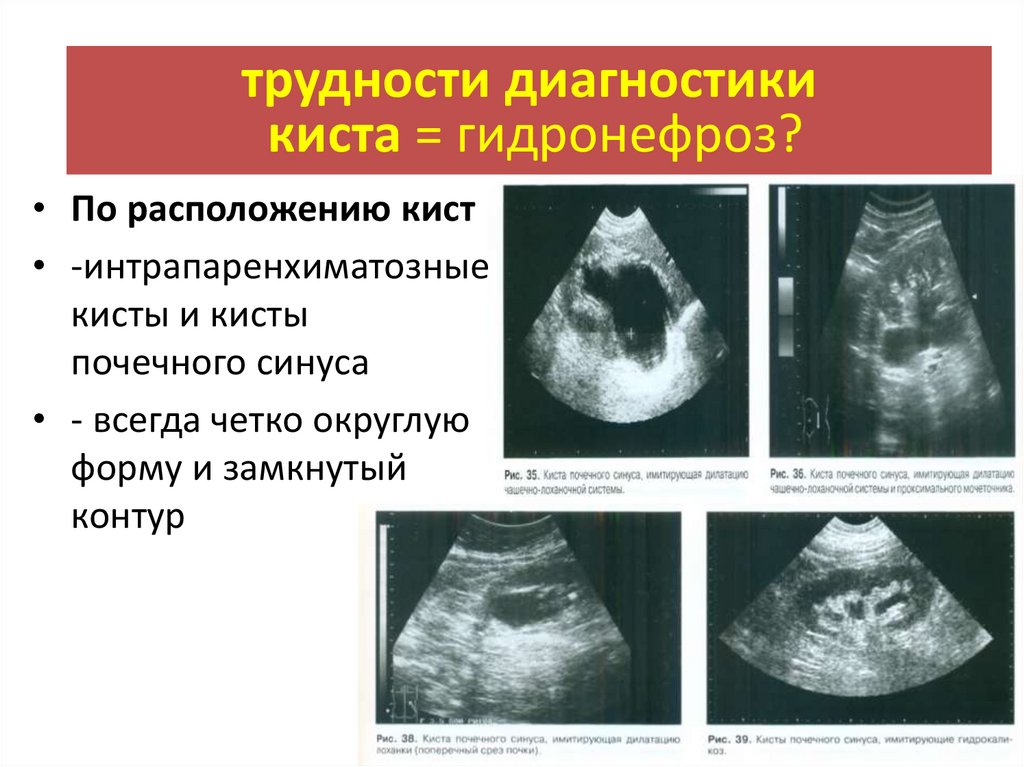
трудности диагностикикиста = гидронефроз?
• По расположению кист
• -интрапаренхиматозные
кисты и кисты
почечного синуса
• - всегда четко округлую
форму и замкнутый
контур
57.
Поликистоз• 40% +поликистоз
печени,
• в 10% + поликистоз
поджелудочной
железы,
• в 5% - + поликистоз
селезенки.
58.
Поликистоз1. Мелкокистозный тип
(инфантильный тип) Кистозно
перерождаются в основном
клубочковые структуры. Размеры
кистозных структур меньше предела
разрешающей способности аппарата,
в результате чего эхографически
мелкокистозный тип поликистоза
представлен большими белыми
почками с утолщенной
гиперэхогенной паренхимой.
2. Крупнокистозный тип (взрослый
тип). Кисты располагаются в любом
отделе нефрона.
На ранних стадиях поликистоза
почки имеют нормальные
размеры, сохранена
дифференциация паренхимапочечный синус.
дифференциация кора-пирамиды
нарушена.
В паренхиме определяются
множественные мелкие кистозные
структуры и множественные
точечные гиперэхогенные
структуры, эхогенность которых
сопоставима с эхогенностью
конкремента.
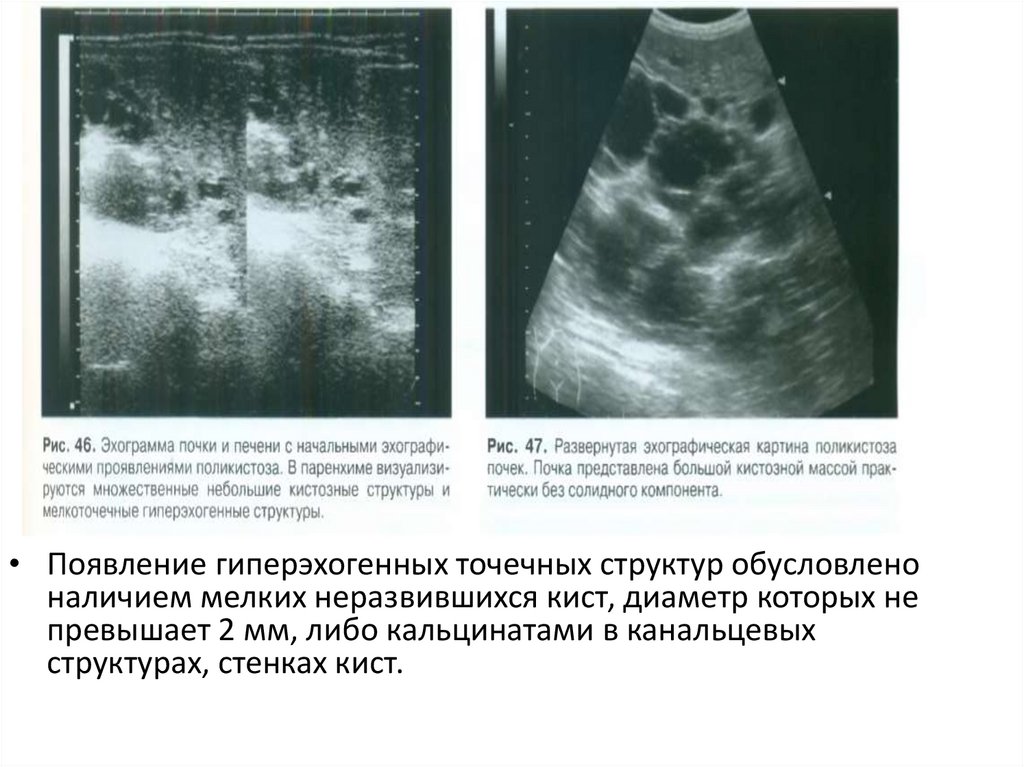
59.
• Появление гиперэхогенных точечных структур обусловленоналичием мелких неразвившихся кист, диаметр которых не
превышает 2 мм, либо кальцинатами в канальцевых
структурах, стенках кист.
60.
поликистоз ?гидронефротическаятрансформация почки?
• При поликистозе кисты
расположены
беспорядочно, создавая
полицикличность контура
почки.
• При гидронефротической
трансформации
сохраняется овальная или
бобовидная форма почки,
часто определяется связь
между концентрически
расположенными вокруг
лоханки чашками и
лоханкой
61.
Осложнения при поликистозе почек• нагноение кисты
• кровоизлияния в
полость кисты с
последующим
нагноением гематомы
62.
ДИФФУЗНЫЕ ЗАБОЛЕВАНИЯПОЧЕЧНОЙ ПАРЕНХИМЫ
• Эхографические
проявления не
специфичны
• Эхографические изменения при
диффузных болезнях или
поражениях паренхимы почек
можно разделить на следующие
эхографические типы:
• - эхографический симптом
выделяющихся пирамид;
• - эхографический симптом
гиперэхогенных пирамид;
• - диффузное понижение
эхогенности паренхимы (обычно
сочетается с утолщением
паренхимы);
• - диффузное повышение
эхогенности паренхимы.
63.
диффузное повышение эхогенности корковоговещества почки + снижение эхогенности пирамид
диффузное повышение эхогенности
коркового вещества почки + снижение
эхогенности пирамид почки.
Гистологически повышение эхогенности
коркового вещества почки может
соответствовать:
а) процессу клеточной инфильтрации,
б) склеротическим изменениям в коре
почки,
в) перераспределению кровотока при
острых процессах и развитию ишемии
коры почки со сбросом крови по венулам
мозгового слоя (шунтированию крови),
минуя клубочки.
Этот признак может появляться при остром
кортикальном некрозе (в ранние сроки
развития), при острой почечной
недостаточности, при амилоидозе почек,
при остром и хроническом
гломерулонефрите, при остром
пиелонефрите, при диабетической
нефропатии.
Амилоидоз/ СД
64.
эхографический симптом
гиперэхогенных пирамид
-при подагре, за счет скопления
кристаллов солей мочевой кислоты в
канальцевых структурах;
-врожденных оксалозах, за счет
отложения кальциевых солей щавелевой
кислоты;
-гиперпаратиреозе, за счет отложения
солей кальция в канальцах;
-при наличии тубулярной эктазии
(медуллярная губчатая почка, юношеский
медуллярный нефронофтиз);
- хроническом пиелонефрите;
хроническом гломерулонефрите;
сахарном диабете; дистальном
тубулярном ацидозе, за счет развития
склеротических изменений в
интерстиции пирамид;
гипервитаминозе D; первичной
гиперкальциурии; болезни Вильсона (с
нефрокальцинозом пирамид);
гиперкальциурии, обусловленной
вымыванием солей кальция из костной
ткани при ее массивном метастатическом
поражении.
65.
диффузное повышение эхогенностипаренхимы
• Нефросклероз
• -уменьшение размеров
почки,
• -неровность контура,
• -уменьшение толщины
паренхимы.
При этом диффузно
повышается эхогенность
паренхимы, в результате
чего почка может не
дифференцироваться от
окружающего паранефрия.















































 Медицина
Медицина








