Похожие презентации:
Знеболення. Наркоз інгаляційний. Ускладнення. Наркотичні речовини
1. ЗНЕБОЛЕННЯ
2.
ЗНЕБОЛЕННЯНаркоз інгаляційний
Ускладнення
Наркотичні речовини:
-Ефір
-Фторотан
-Закис азоту
Дихальні контури:
-Відкритий
-Напіввідкритий
-Напівзакритий
-Закритий
Стадії наркозу:
Іст. - анальгезії
ІІ ст. - збудження
ІІІ ст. - хірургічного сну
1р.-легкий наркоз
2 р.-хірургічний наркоз
3 р.-глибокий наркоз
4 р.-найглибший
наркоз
IV ст. - пробудження.
-Зупинка серця.
-Асфіксія(внаслідок
западіння язика,
блювання
-Передозування
наркотичної
речовини
-Падіння АТ,
порушення серцевої
діяльності
-При ендотрахеальному наркозі:
введення трубки у
стравохід
введення трубки в 1
бронх
асфіксія
закушування трубки
Наркоз
неінгаляційний
Види:
-в/в
-в/м
-прямокишковий
Нарк. речовини:
-Барбітурати:
гексенал
тіопентал Na
-Натрію
оксібутірат
(ГОМК )
-Кетамін,
кеталар.
3.
М’язові релаксантиКороткої дії :
-дітілін
-лістенон
Середньої дії :
-діоксоній;
Тривалої дії:
-тубокурарін
-диплацин
Антидот
-прозерин
Нейролептаналгезія
-Фентаніл
-Дроперідол
Місцева анестезія
-Анестезія
змазуванням
(зрошенням)
5-10% новокаїн
0,25-3% дікаін
0,1% совкаін
-Анестезія
охолодженням
Хлоретил
-Інфільтраційна
анестезія
0,25-0,5% новокаїн
-Провідникова
анестезія
1-2% новокаїн
-Внутрішньосудинна
анестезія
0,5% новокаїн
-Спинномозкова
анестезія
лідокаін 3 %
новокаін 5 %
тримекаін 5 %
совкаін 0,5%
-Епідуральна
Анестезія
лідокаін 1-2 %
новокаін 2 %
тримекаін 3%
4.
ЗНЕБОЛЕННЯМ називається сукупність заходів, що дозволяютьповністю зняти больові відчуття різного походження.
Місцева анестезія - виключення больової
чутливості шляхом переривання дуги больового
рефлексу на ділянці больовий рецептор спинний мозок. М /а забезпечує знеболення
певної ділянки тіла без виключення свідомості
пацієнта.
Наркоз - це знеболення з
виключенням свідомості, при якому
переривання больового рефлексу
відбувається на рівні кори головного
мозку.
5.
КЛАСИФІКАЦІЯ:I.
По шляхам введення:
1. Інгаляційний:
а)масочний;
б) ендотрахеальний.
2. Неінгаляційний:
а) в/м;
б) в/в;
в) прямокишковий.
II. По кількості анестетиків:
1. Однокомпонентний.
2. Багатокомпонентний:
а) змішаний - одночасне введення декількох
речовин одним шляхом (ефір + закис азоту);
б)комбінований - сполучення декількох шляхів
введення анестетиків (в/в + інгаляційний наркоз);
в)потенційований - застосування препаратів, які
посилюють дію основного анестетика (НЛА,
наркотичні анальгетики).
6.
Компоненти комбінованогонаркозу:
1. Вводний — для швидкого
приспання хворого без періоду
збудження і зменшення дози
основного анестетика.
2. Головний - наркоз, що
застосовується на протязі
виконання усього хірургічного
втручання.
3. Додатковий - наркоз, що
застосовується для поглиблення
основного наркозу.
Речовини для інгаляційного
наркозу:
1. Ефір.
2. Фторотан.
3. Закис азоту.
7.
Улаштування наркозного апарату:1. Газові балони.
2. Редуктор.
3. Дозиметри для газоподібних
речовин.
4. Випаровувач рідких анестетиків.
5. Дихальний контур :
а) адсорбер з натронним
вапном;
б) шланги дихальні;
в) клапани вдиху та видиху;
г) дихальний мішок або міх;
д) запобіжні клапани;
є) адаптер - потрійник;
ж) маска або е/тр. трубка.
Наркозный аппарат Полинаркон-12 (тип 1) ЭМО
8.
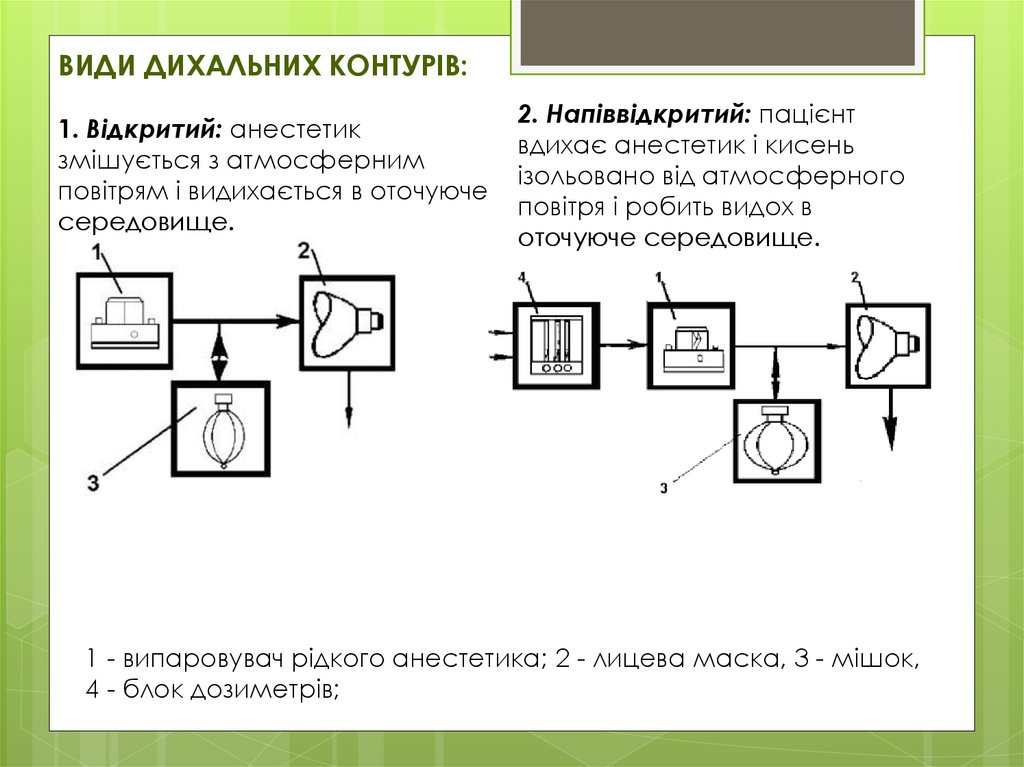
ВИДИ ДИХАЛЬНИХ КОНТУРІВ:1. Відкритий: анестетик
змішується з атмосферним
повітрям і видихається в оточуюче
середовище.
2. Напіввідкритий: пацієнт
вдихає анестетик і кисень
ізольовано від атмосферного
повітря і робить видох в
оточуюче середовище.
1 - випаровувач рідкого анестетика; 2 - лицева маска, 3 - мішок,
4 - блок дозиметрів;
9.
3. Напівзакритий: анестетик ікисень надходять з ізольованої
системи наркозного апарату, а
видихнута суміш частково
повертається в дихальну систему
апарата для повторного
використання після очищення,
частково викидається в оточуючу
атмосферу.
4. Закритий: вдих і видих
здійснюється тільки в межах
ізольованої системи
наркозного апарату.
1 - випаровувач рідкого анестетика; 2 - лицева маска, 3 - мішок,
4 - блок дозиметрів; 5 - запобіжний клапан; 6 - клапан вдиху;
7 - клапан видиху; 8 - абсорбер.
10.
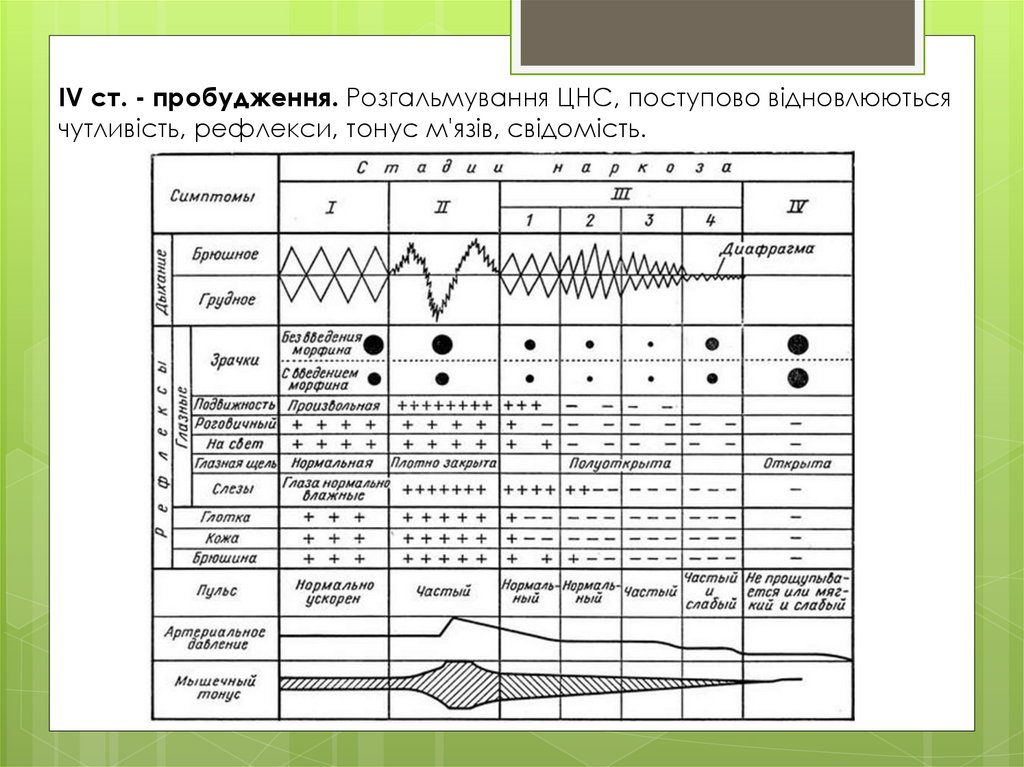
СТАДІЇ ТА РІВНІ НАРКОЗУ:I ст. - аналгезії. Стан приголомшення, больова чутливість різко
знижена. Можна виконати швидку поверхневу операцію (вправлення
вивиху, розкриття гнояка).
II ст. - збудження. Мовне та моторне збудження, частий пульс,
високий АТ, широкі зіниці. Ніяких операцій виконувати не можна.
III ст. - хірургічного сну. Розподіляється на 4 рівні:
1-й рівень - легкий наркоз. Зіниці звужуються, нормалізуються пульс і
АТ. Плаваючі рухи очних яблук. М’язовий тонус збережений.
Порожнинних операцій виконувати не можна.
2-й рівень - хірургічний наркоз. Фіксоване положення очних яблук.
Рогівковий рефлекс та реакція зіниць на світло збережені. Пульс, АТ нормальні. Тонус м’язів зніжений. Операції на органах верхнього
поверху черевної порожнини та на органах грудної клітки виконувати
не можна.
3-й рівень - глибокий наркоз. Розширення зіниць, реакція їх на світло
знижена, рогівковий рефлекс відсутній. Повне м’язове розслаблення.
Пульс прискорюється, АТ - знижується, дихання стає поверхневим.
4-й рівень -- передозування. Блідість шкірних покривів,
діафрагмальне дихання. Зіниці широкі, на світло не реагують. Параліч
усіх м'язів, крім діафрагми. Пульс частий, слабкий, АТ - низький,
акроцианоз. Введення наркозу на цьому рівні не допустиме!
11.
IV ст. - пробудження. Розгальмування ЦНС, поступово відновлюютьсячутливість, рефлекси, тонус м'язів, свідомість.
12.
Можливі ускладнення наркозу:1. Зупинка серця. Причина - передозування
анестетика. Дії невідкладної допомоги:
непрямий масаж серця, при фібриляції
серцевого м'яза - електродефібриляція.
Дача наркозу припиняється!
2. Асфіксія: а) корінням язика при
западанні нижньої щелепи. Дії
невідкладної допомоги: запрокинути
голову назад, вивести нижню шелепу
вперед, для профілактики повторної
асфіксії ввести повітровід;
б) блювотними масами. Дії невідкладної допомоги: повернути голову
пацієнта набік, під куток рота підставити ниркоподібний лоток. Після
закінчення блювоти ротову порожнину протерти марлевим тампоном.
В трахею через ніс ввести тонкий катетер, за допомогою
електровідсмоктувача евакуювати блювотні маси;
в) зупинка дихання внаслідок передозування анестетика, пригнічення
дихального центру. Дії невідкладної допомоги: припинити наркоз,
ШВЛ, інгаляція кисню, дихальні аналептики (лобелін, цитітон).
13.
3. Судинний колапс (падіння АТ). Причина: передозуванняанестетика. Дії невідкладної допомоги: припинити наркоз,
протишокові препарати, судиннозвужуючі препарати.
4. Ускладнення ендотрахеального наркозу:
а) введення е/тр. трубки в стравохід. Дії невідкладної допомоги:
витягти трубку, ввести її в трахею;
б) введення е/тр. трубки в один бронх і виключення з дихання другої
легені. Дії невідкладної допомоги: підтягнути трубку, встановити її в
трахеї;
в) асфіксія (слиною, слизом, блювотними масами). Профілактика:
використання е/тр. трубки з роздувною манжеткою;
г) закушування е/тр. трубки ( в стадії збудження або пробудження ).
Дії невідкладної допомоги: розвести щелепи роторозширювачем.
14.
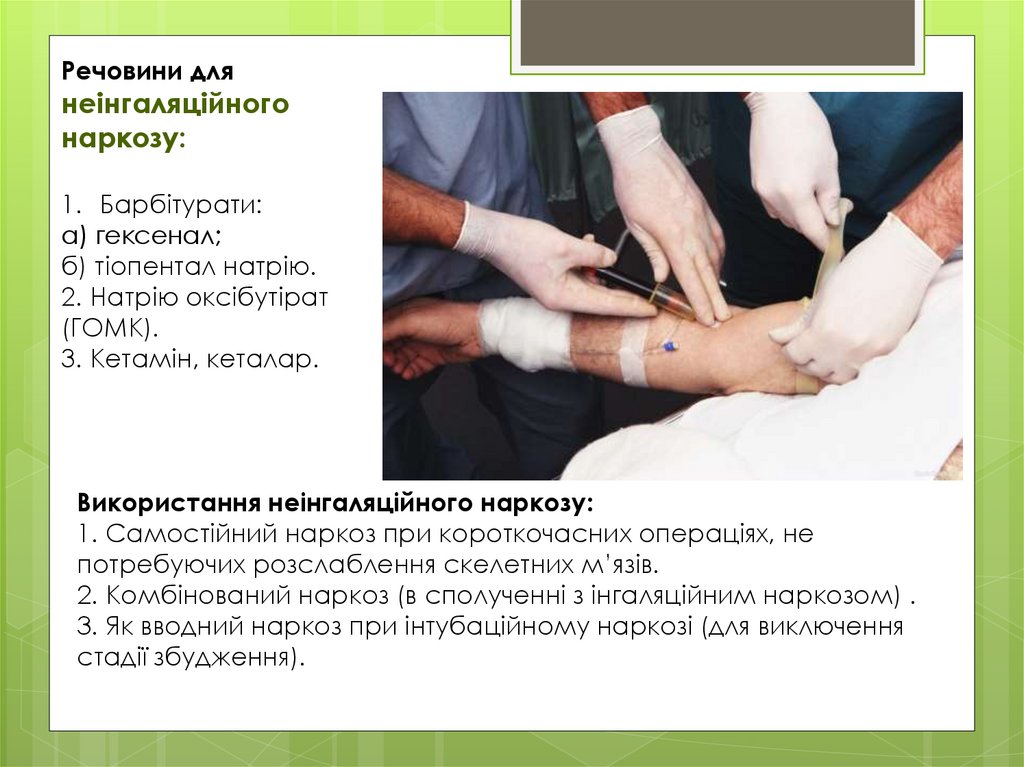
Речовини длянеінгаляційного
наркозу:
1. Барбітурати:
а) гексенал;
б) тіопентал натрію.
2. Натрію оксібутірат
(ГОМК).
3. Кетамін, кеталар.
Використання неінгаляційного наркозу:
1. Самостійний наркоз при короткочасних операціях, не
потребуючих розслаблення скелетних м’язів.
2. Комбінований наркоз (в сполученні з інгаляційним наркозом) .
3. Як вводний наркоз при інтубаційному наркозі (для виключення
стадії збудження).
15.
НЕЙРОЛЕПТАНАЛГЕЗІЯ (НЛА) –своєрідний стан, який
характеризується аналгезією
на фоні млявості і байдужості
до оточуючого.
Застосовується самостійно і
для потенціювання
інгаляційного наркозу.
Речовини для Н Л А :
а) фентаніл (анальгетик);
б)дроперідол (нейролептик).
М’ЯЗОВІ РЕЛАКСАНТИ:
курареподібні речовини, які
викликають розслаблення
скелетної мускулатури. При їх
використанні самостійне дихання
неможливе, необхідна ШВЛ.
По тривалості дії розрізняють:
а) міорелаксанти короткої дії дітілін лістенон;
б) міорелаксанти середньої
тривалості дії - діоксоній;
в) міорелаксанти тривалої дії тубокурарін-хлорид.
ПРИМІТКА: Антидотом
міорелакеантів є прозерін.
16.
Компоненти сучасного багатокомпонентного наркозу:1. Виключених свідомості — невеликі дози загального анестетика.
2. Аналгезія - анальгетик - фентаніл.
3. Нейровегетативне гальмування - нейролептик - дроперідол.
4. М’язова релаксація - міорелаксант.
5. Адекватний газообмін - ШВЛ з інгаляцією кисню.
6. Піддержання адекватної гемодинаміки - поповнення ОЦК.
Покрашення мікроциркуляції.
7. Регуляція процесів обміну речовин.
17.
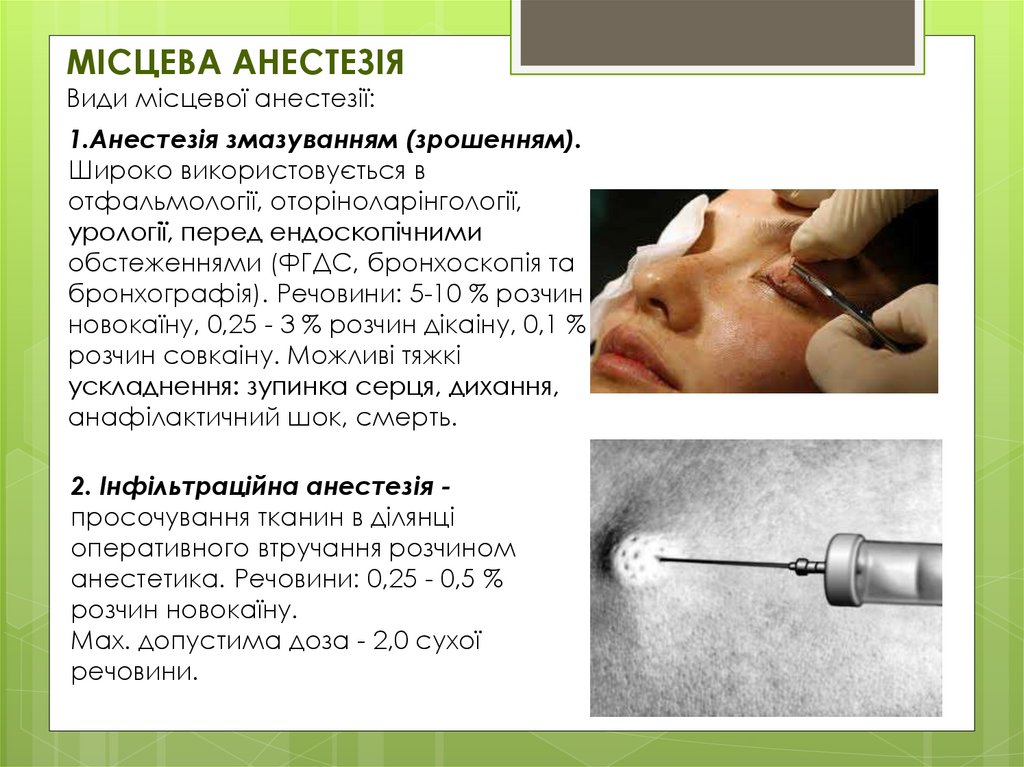
МІСЦЕВА АНЕСТЕЗІЯВиди місцевої анестезії:
1.Анестезія змазуванням (зрошенням).
Широко використовується в
отфальмології, оторіноларінгології,
урології, перед ендоскопічними
обстеженнями (ФГДС, бронхоскопія та
бронхографія). Речовини: 5-10 % розчин
новокаїну, 0,25 - 3 % розчин дікаіну, 0,1 %
розчин совкаіну. Можливі тяжкі
ускладнення: зупинка серця, дихання,
анафілактичний шок, смерть.
2. Інфільтраційна анестезія просочування тканин в ділянці
оперативного втручання розчином
анестетика. Речовини: 0,25 - 0,5 %
розчин новокаїну.
Мах. допустима доза - 2,0 сухої
речовини.
18.
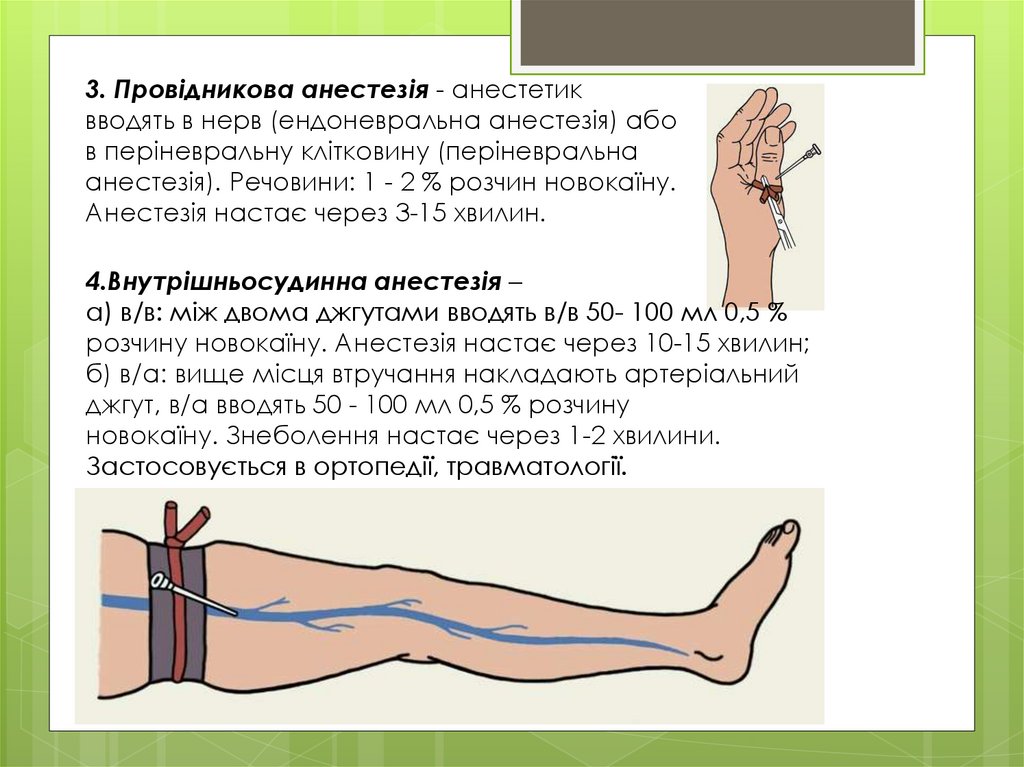
3. Провідникова анестезія - анестетиквводять в нерв (ендоневральна анестезія) або
в періневральну клітковину (періневральна
анестезія). Речовини: 1 - 2 % розчин новокаїну.
Анестезія настає через 3-15 хвилин.
4.Внутрішньосудинна анестезія –
а) в/в: між двома джгутами вводять в/в 50- 100 мл 0,5 %
розчину новокаїну. Анестезія настає через 10-15 хвилин;
б) в/а: вище місця втручання накладають артеріальний
джгут, в/а вводять 50 - 100 мл 0,5 % розчину
новокаїну. Знеболення настає через 1-2 хвилини.
Застосовується в ортопедії, травматології.
19.
5. Анестезія методом фізичного впливу:а) анестезія охолодженням (розпилення
хлоретилу). Використовується для
короткочасних поверхневих операцій
(розкриття гнояка). Не дає достатнього
знеболення, відтаювання супроводжується
сильним болем;
б) анестезія механічним стисненням
(джгут, закрутка). В сучасній медицині
не використовується.
Можливі ускладнення місцевої анестезії: анафілактична реакція,
анафілактичний шок. Причина - анафілаксія до анестетика.
Профілактика: обов’язкова проба на індивідуальну чутливість до
анестетика.
Протипоказання до місцевої анестезії:
1. Непереносимість препарату (позитивний результат індивідуальної
проби).
2. Психічні захворювання пацієнта.
3. Значне нервове збудження.
4. Категорична відмова пацієнта від М/А.
5. Дитячий вік пацієнта (до 14 років ).
20.
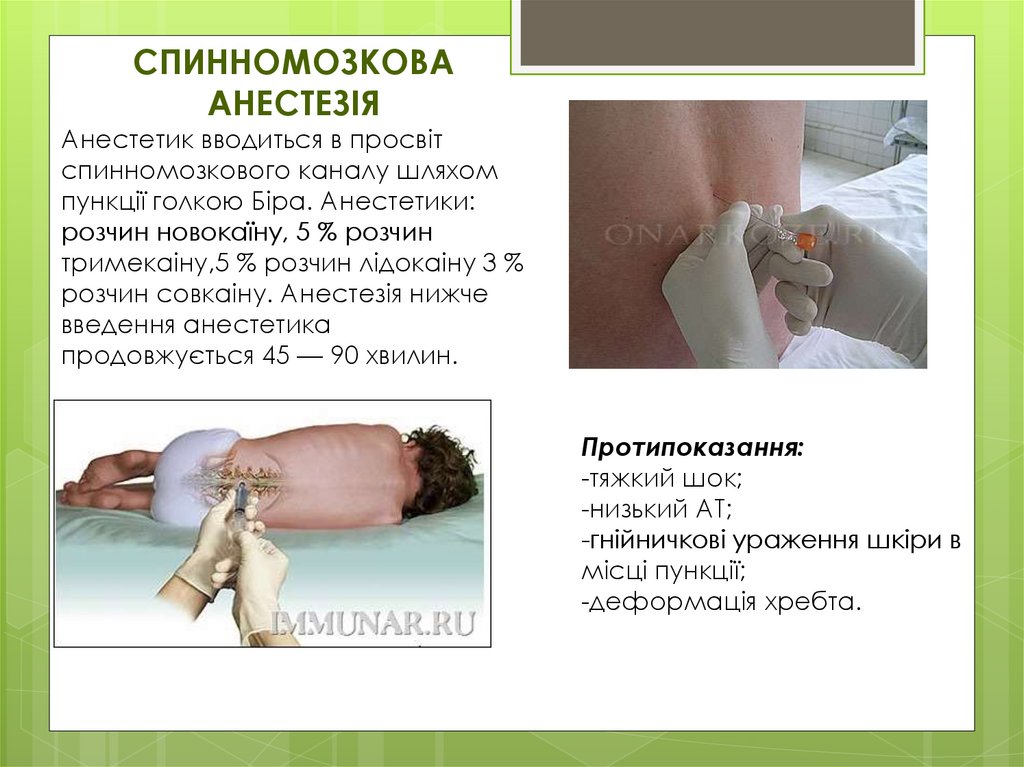
СПИННОМОЗКОВААНЕСТЕЗІЯ
Анестетик вводиться в просвіт
спинномозкового каналу шляхом
пункції голкою Біра. Анестетики:
розчин новокаїну, 5 % розчин
тримекаіну,5 % розчин лідокаіну 3 %
розчин совкаіну. Анестезія нижче
введення анестетика
продовжується 45 — 90 хвилин.
Протипоказання:
-тяжкий шок;
-низький АТ;
-гнійничкові ураження шкіри в
місці пункції;
-деформація хребта.
21.
УСКЛАДНЕННЯ:1. Судинний колапс ( різке зниження АТ ).
Причина: блокада симпатичного відділу нервової системи розширення судин - депонування крові.
Профілактика: включення в премедикацію ефедріну або кофеїну.
Лікування: переливання протишокових препаратів, введення
вазопресорів.
2. Зупинка дихання.
Причина: токсична дія анестетика на бульбарну частину мозку.
Лікування: ШВЛ, введення лобеліну, цитітону.
3. Сильний головний біль.
Причини: введення недостатньо хімічно чистого анестетика,
подразнення мозкових оболонок йодом, підвищення лікворного
тиску.
Лікування: надати пацієнтові горизонтального положення з
опущеним головним кінцем, в/м амідопірін, п/ш кофеін, в/в
гексаметілен тетрамін, 40 % глюкоза, сечогінні.
22.
ЕПІДУРАЛЬНА/ПЕРІДУРАЛЬНА/ АНЕСТЕЗІЯ:
Анестетик вводиться в епідуральний
простір, де він контактує з корінцями
спинного мозку.
Речовини: 2 % новокаін, 2 % тримекаін,
2 % лідокаін, 0,3 % дікаін.
Перідуральна анестезія не дає таких
ускладнень, як спинномозкова, тому
застосовується значно ширше.
Протипоказання: ті ж, що і для
спинномозкової анестезії.












 Медицина
Медицина








