Похожие презентации:
Кесарево сечение. Лекция
1.
ЛЕКЦИЯКесарево сечение
Кафедра акушерства, гинекологии
и перинатологии №1
доцент Кучеренко Ю.А.
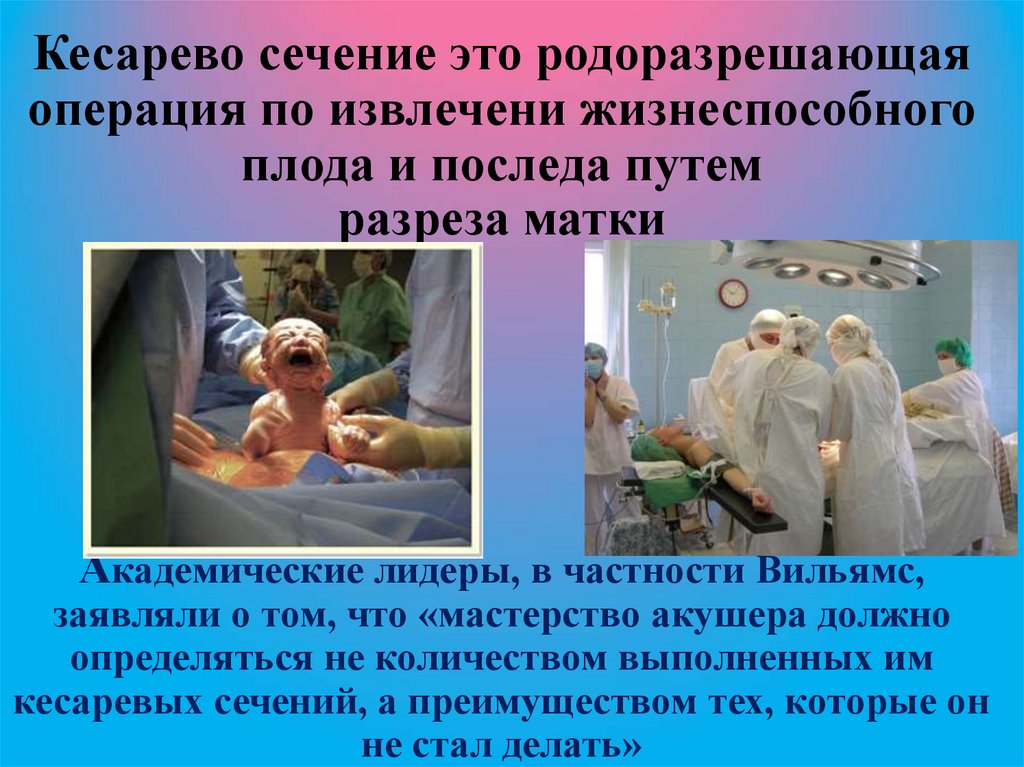
2. Кесарево сечение это родоразрешающая операция по извлечени жизнеспособного плода и последа путем разреза матки Академические
лидеры, в частности Вильямс,заявляли о том, что «мастерство акушера должно
определяться не количеством выполненных им
кесаревых сечений, а преимуществом тех, которые он
не стал делать»
3. История операции
Кесарево сечение-одна из древних операций.В мифах Древней Греции описано, что с помощью данной
операции Аполлон изъял Асклепия, основателя
знаменитого культа религиозной медицины, из живота
матери
Согласно греческой мифологии Дионис младший из
олимпийцев, бог растительности, виноградарства,
виноделия, производительных сил природы, вдохновения и
религиозного экстаза, а также театра так-же был извлечен
из чрева матери.
4. Происхождение названия
Гай Юлий Цезарь был извлечен абдоминальнымпутем, за что и получил имя Caesar; «secare», как и
«caedare», значит «резать», слово «caesarea»
происходит от ab utero caeso (Плиний)
Мать будущего императора умерла во время
родов, но младенца извлекли из ее живота, и он
остался жив. Цезарь много чего совершил в своей
слишком долгой, но богатой событиями жизни. В
числе прочего — принял закон, предписывающий
обязательно извлекать плод из чрева умершей матери,
прежде чем ее похоронить. Далеко не все дети
выживали, но некоторые все-таки получали шанс.
Именно с этим законом связывают название операции
— сечение Кесаря, то есть Цезаря.
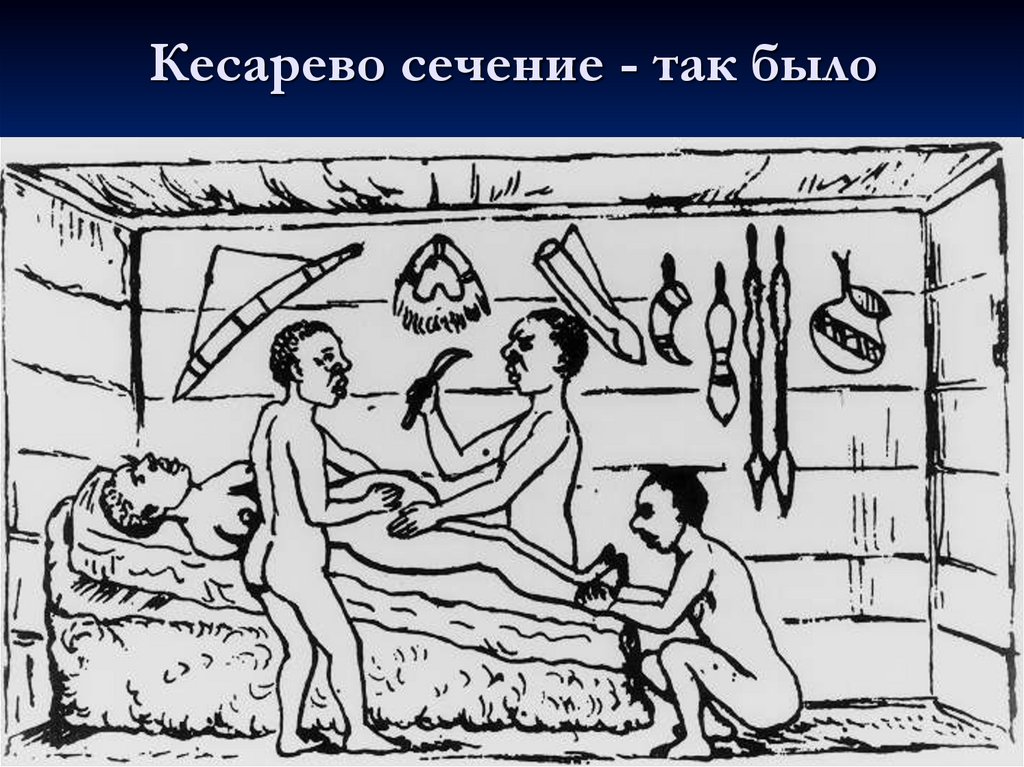
5. Кесарево сечение - так было
6.
7.
В своем развитии этаоперация прошла много этапов.
В глубокой древности эту
операцию производили на
мертвой женщине, для спасения
жизни ребенка.
В XVI веке Амбруаз Паре
(Франция) выполнили кесарево
сечение на живой женщине,
которая умерла, так как разрез
на матке не был зашит
(рассчитывая на ее
сократительные способности)
В 1521 г. Руссо (Франция)
выступил с трактатом,
обосновавшим производство
этой операции на живой
женщине.
8.
Первые достоверно известные операциикесарева сечения на живой женщине были
сделаны итальянским хирургом
Христианом Байоном в 1540 г. и немецким
хирургом Траутманом в 1610 г., но разрез
на матке не ушивали, исходы операции
всегда были смертельными
В России первым произвел первое
кесарево сечение с благоприятным
исходом для матери и плода Г. Ф. Эразмус
в 1756 г, вторая в 1796 г. Зоммером, а
впервые описавшим кесарево сечение был московский врач Данило Самойлович
(1780).
Достижения в хирургии и анестезиологии,
усовершенствование техники
гемотрансфузии и открытие новых
эффективных антибиотиков привели к
резкому снижению материнской
смертности. Операция прочно вошла в
повседневную практику акушеровгинекологов
9. И СЕЙЧАС !
10.
Мексиканка стала сенсацией, сделав себе кесарево сечение кухонным ножомОбычно кесарево сечение делают, когда роженица не может родить
самостоятельно. Решение о такой операции принимают врачи, и она
проводится хирургами под эпидуральной или даже общей анестезией.
Но в истории медицины есть один случай, когда женщина сама сделала
себе кесарево сечение в домашних условиях, без обезболивания,
хирургических инструментов и даже без посторонней помощи.
Инес Рамирес родилась в 1960 году в мексиканском штате Оахака в небольшом индейском
поселке. Всю жизнь женщина занималась крестьянским трудом и рожала детей. К 40 годам у Инес
было 7 детей, при этом известно, что еще двое умерли при родах. В поселке, где живут Инес и ее
муж, нет больницы и даже просто врача, поэтому все роды обычно принимал супруг женщины.
Десятые по счету роды начались совсем некстати, когда мужчина был в отъезде и женщине
пришлось справляться самой. Рамирес заметила, что что-то идет не так, когда схватки
максимально усилились, а потуги не начались.
Роженица поняла, что проблему нужно решать самостоятельно, ведь она может потерять сознание
от боли и тогда умрет вместе с малышом. Вариант был один — разрезать живот ножом и
самостоятельно достать ребенка. Инес не знала, как проводятся такие операции и имела очень
смутные представления об анатомии, но иного выхода не было. Не было также под рукой ни
хирургических инструментов, ни медицинских препаратов для анестезии. Чтобы уменьшить боль
Рамирес выпила три стакана домашнего ликера, а в качестве скальпеля использовала кухонный
нож с 15-сантиметровым лезвием.
Женщина сделала ножом вертикальный разрез длиной 17
сантиметров, который начинался почти от самых ребер. Это
получилось у нее не сразу, а только с третьей попытки. После
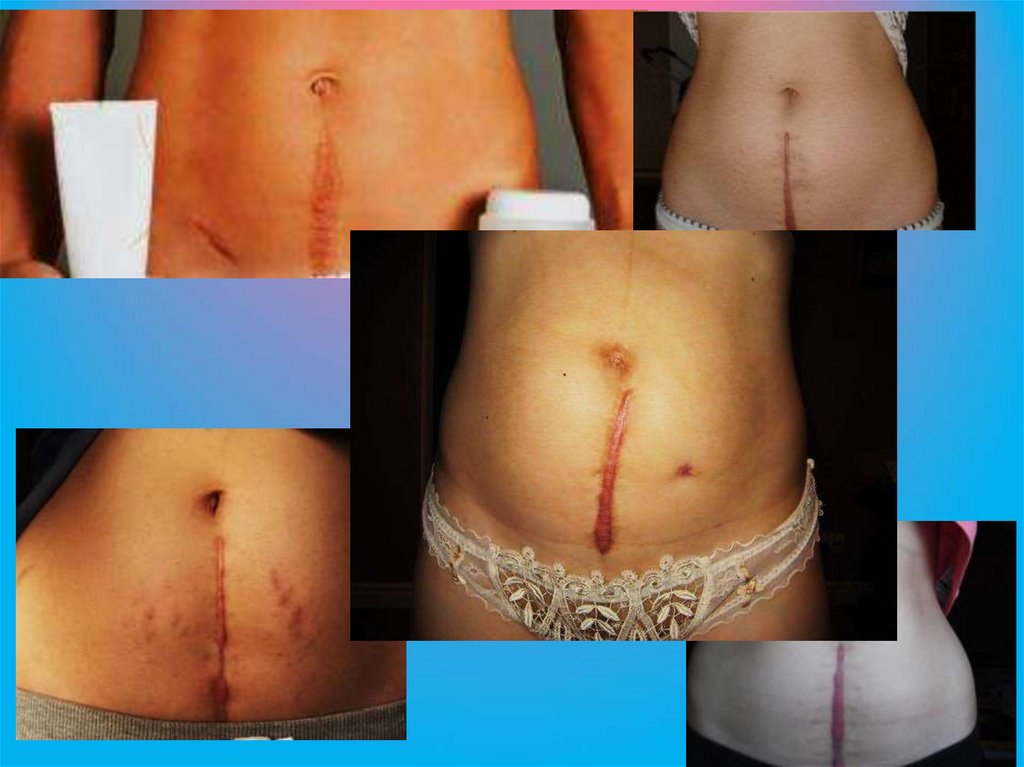
этого она достала руками ребенка и обрезала пуповину, прежде
чем потерять сознание от боли и потери крови.
11.
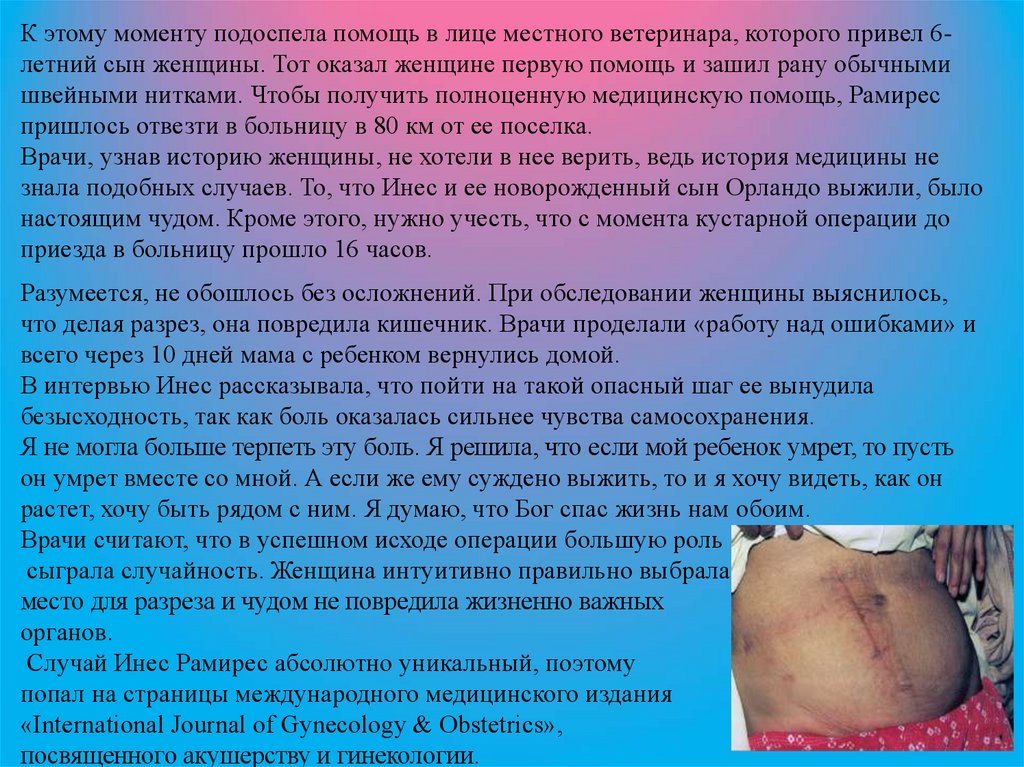
К этому моменту подоспела помощь в лице местного ветеринара, которого привел 6летний сын женщины. Тот оказал женщине первую помощь и зашил рану обычнымишвейными нитками. Чтобы получить полноценную медицинскую помощь, Рамирес
пришлось отвезти в больницу в 80 км от ее поселка.
Врачи, узнав историю женщины, не хотели в нее верить, ведь история медицины не
знала подобных случаев. То, что Инес и ее новорожденный сын Орландо выжили, было
настоящим чудом. Кроме этого, нужно учесть, что с момента кустарной операции до
приезда в больницу прошло 16 часов.
Разумеется, не обошлось без осложнений. При обследовании женщины выяснилось,
что делая разрез, она повредила кишечник. Врачи проделали «работу над ошибками» и
всего через 10 дней мама с ребенком вернулись домой.
В интервью Инес рассказывала, что пойти на такой опасный шаг ее вынудила
безысходность, так как боль оказалась сильнее чувства самосохранения.
Я не могла больше терпеть эту боль. Я решила, что если мой ребенок умрет, то пусть
он умрет вместе со мной. А если же ему суждено выжить, то и я хочу видеть, как он
растет, хочу быть рядом с ним. Я думаю, что Бог спас жизнь нам обоим.
Врачи считают, что в успешном исходе операции большую роль
сыграла случайность. Женщина интуитивно правильно выбрала
место для разреза и чудом не повредила жизненно важных
органов.
Случай Инес Рамирес абсолютно уникальный, поэтому
попал на страницы международного медицинского издания
«International Journal of Gynecology & Obstetrics»,
посвященного акушерству и гинекологии.
12.
После введения асептики и антисептики, атакже усовершенствования оперативной техники
послеоперационная смертность оперированных резко
снизилась. В связи с этим показания к кесареву
сечению стали неуклонно расширяться и увлечение
этой операцией дошло до того, что некоторые
иностранные ученые возвестили в двадцатых годах
нашего века «новую эпоху» в акушерстве: в кесаревом
сечении стали видеть самый лучший способ
родоразрешения женщины при любом осложнении
родов
Роль кесарева сечения в современном
акушерстве трудно переоценить, несколько именно этот
метод родоразрешения в большинстве случаях
предупреждает развитие тяжелых осложнений для
матери и плода.
Однако увеличение частоты кесарева сечения в
России за последние 20 лет в 10 раз не отвечает темпам
снижения материнской и перинатальной
заболеваемости и смертности.
13. Причины роста частоты КС
• Повышена либерализация показаний к КС• Широкое распространение КТГ-мониторинга в родах и
других методов функциональной диагностики
• Погрешности при оценке состояния плода во время
беременности и родов (УЗИ, КТГ)
• В США каждая 5-я женщина не хочет рожать
самостоятельно
• В Китае врачи советуют КС для увеличения
собственного заработка (стоимость родов – 205 у.е., а
КС – 480 у.е.)
• Демографическая проблема рождения одного ребенка в
семье
• Увеличение числа возрастных первородящих
• Экстракорпоральное оплодотворение (нередко
неоднократное – 280 – 350000рблей);
14.
• Кесарево сечение в анамнезе, в связи срасширением показаний в интересах плода;
• Рубцовые изменения матки после миомэктомии,
произведенной лапароскопическим доступом.
• Родоразрешение путем кесарева сечения при
тазовых предлежаниях
• Ограничение наложения полостных
акушерских щипцов и вакуум-экстракции плода
• Применение родовозбуждения
• Высокая частота экстрагенитальной патологии
и ожирения у беременных
15.
• Увеличение частоты КС выше, чем 15 % , нерекомендовано ВОЗ, потому что не влияет на
снижение показателей перинатальной
заболеваемости и смертности среди детей,
которые родились путем КС в сравнении с
таким среди грудных детей, которые родились
естественным путем.
• Показатель материнской смертности,
ассоциированной с КС (близко 40 на 100,000
живорожденных) в 4 раза выше, чем для всех
типов вагинальных родов (10 на 100,000
живорожденных).
16.
Увеличение частоты абдоминального родоразрешениясвыше 25% не привело к снижению перинатальной
заболеваемости и смертности!
Желание решить все акушерские проблемы за счет
расширения показаний к кесареву сечению ошибочно,
поскольку увеличение частоты к/с является причиной
увеличения гнойно-септических осложнений, патологических
кровопотерь, формирования неполноценных рубцов на
матке, образования спаек, нарушения адаптационных
возможностей новорожденного и др.
Абсолютные и относительные показания производства
кесарева сечения, существовавшие ранее, пересмотрены и
преобразованы. С целью снижения материнской и
перенатальной заболеваемости и смертности акушерыгинекологи России определили следующие акушерские
ситуации, при которых показано родоразрешения путем
операции кесарева сечения.
17.
Показания к операции кесарева сеченияФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ 2014
пересмотренные в 2021 и 2023 году
1. Предлежание плаценты (полное, неполное с кровотечением);
2. Преждевременная отслойка нормально расположенной
плаценты;
3. Предыдущие операции на матке (два и более КС, одно
КС в сочетании с другими относительными показаниями,
миомэктомия, операции по поводу пороков развития
матки в анамнезе);
4. Неправильные положение и предлежание плода
(поперечное, косое положения, тазовое предлежание плода
с предполагаемой массой 3600 г и более, а также тазовое
предлежание в сочетании с другими относительными
показаниями к КС, лобное, лицевое, высокое прямое
стояние стреловидного шва);
18.
5. Многоплодная беременность (при любомнеправильном положении одного из плодов, тазовое
предлежание 1-го плода); фето-фетальный
трансфузионный синдром.
6. Беременность сроком 41 нед и более при отсутствии
эффекта от подготовки к родам;
7. Плодово-тазовые диспропорции (анатомически
узкий таз II-III степени сужения, деформация костей
таза, плодово-тазовые диспропорции при крупном
плоде, клинический узкий таз);
Пельвиометрия не используется для принятия решения о
способе родоразрешения.
Определение размеров плода клинически и по
ультразвуковым данным не может точно выявить плодовотазовую диспропорцию.
19.
8. Анатомические препятствия родам черезестественные родовые пути (опухоли шейки матки,
низкое (шеечное) расположение большого
миоматозного узла, рубцовая деформации шейки
матки и влагалища после пластических операциях на
моче-половых органах, в т.ч. ушивание разрыва
промежности III степени в предыдущих родах);
9. Угрожающий или начавшийся разрыв матки;
10. Преэклампсия тяжелой степени, HELLP синдром
или эклампсия при беременности и в родах;
11. Соматические заболевания, требующие
исключения потуг (декомпенсация сердечнососудистых заболеваний, осложненная миопия и др.)
20.
12. Дистресс плода (острая гипоксия плода вродах, прогрессирование хронической гипоксии
во время беременности при «незрелой» шейке
матки, декомпенсированные формы
плацентарной недостаточности);
13. Выпадения петель пуповины;
14. Некоторые аномалии развития плода
(гастрошизис, омфалоцеле, крестцовокопчиковая тератома больших размеров,
сросшиеся «Сиамские» близнецы и др.) и
нарушение коагуляции у плода.
21.
14. Некоторые формы материнской инфекции(например, ВИЧ, активация генитального герпеса);
Некоторые формы материнской инфекции: - при отсутствии
лечения ВИЧ-инфекции во время беременности или при
вирусной нагрузке более 1000 копий/мл,
• Женщины с первичным генитальным герпесом в III
триместре должны быть родоразрешены путем планового
кесарева сечения.
Женщины с рецидивирующим ВПГ (вирус простого герпеса)
должны быть информированы о недоказанном эффекте
планового кесарева сечения в плане передачи
новорожденному, и плановое кесарево сечение не требует
рутинного использования.
22. Условия для операции кесарева сечения
Живой и жизнеспособный плод(кроме случаев, угрожающих жизни женщины)
Согласие женщины на операцию
(при отсутствии витальных показаний)
Опорожненный мочевой пузырь
(постоянный катетер)
Отсутствие симптомов
инфекции
в родах
23. Противопоказания для операции кесарева сечения
Неблагоприятное состояние плода (тяжелая гипоксия,гибель плода, глубокая недоношенность, уродства
плода не совместимые с жизнью)
Гипоксия плода, если нет уверенности в рождении
живого (единичные сердцебиения) и
жизнеспособного ребенка и нет показаний со
стороны матери
Наличие потенциальной или клинически выраженной
инфекции, безводный промежуток >12 часов
Затяжные роды > 24 часов, большое количество
влагалищных исследований
Повышение температуры тела в родах > 37,5° С
(хориоамнионит и др.)
Неудавшаяся попытка влагалищного родоразрешения
(вакуум-экстракция, акушерские щипцы)
24. N.B. Противопоказания теряют силу, если возникает угроза для жизни женщины
25.
Показания к КС в современном акушерстве (РФ).В течение многих лет показания к КС делили и до
настоящего времени делят на абсолютные и
относительные. При этом перечень абсолютных показаний
по данным различных авторов не одинаков, и он постоянно
меняется, так как многие показание в прошлом, считающиеся
относительными, в настоящее время рассматриваются как
абсолютные.
Для стандартизации показаний к КС целесообразно
деление их на 3 основные группы:
1. Показания к плановому КС во время беременности;
2. Экстренные показания к КС во время беременности;
3. Показания к КС во время родов.
В перечень показаний включены только те, которые
определяют высокий риск для здоровья и жизни как матери,
так и ребенка.
26.
Препятствие рождающемуся плоду:- препятствие со стороны родовых путей рождению
ребенка (анатомически узкий таз II и более степени
сужения, деформация костей таза, опухоли матки,
яичников, органов малого таза);
- врожденный вывих тазобедренных суставов, после
операций на тазобедренных суставах, анкилоз
тазобедренных суставов;
- выраженный симфизит;
- предполагаемые крупные размеры плода (более 4500 г)
при I родах;
- выраженные рубцовые сужения шейки матки и
влагалища;
- наличие в анамнезе пластических операций на шейке
матки, влагалище, ушивания мочеполовых и кишечнополовых свищей, разрыва промежности III степени.
27.
Неправильное положение и предлежание плода:- тазовое предлежание, сочетающееся с массой плода > 36003800 г (в зависимости от размеров таза пациентки) и ‹ 2000 г,
разгибание головки III степени по данным УЗИ, смешанное
ягодично-ножное предлежание у первородящих;
- при многоплодии: тазовое предлежание первого плода при
двойне у первородящих, тройня (или большее количество
плодов), сросшиеся близнецы;
- монохориальная моноамниотическая двойня;
- устойчивое поперечное (косое) положение плода
Экстрагенитальные заболевания:
- экстрагенитальный и генитальный рак (яичников, шейки
матки);
- миопия высокой степени с изменениями на глазном дне;
- острый генитальный герпес (высыпания в области
наружных половых органов), не пролеченный за 2 и менее
недели до родов;
- пересадка почки в анамнезе, искусственный клапан сердца.
28.
Состояния плода:- хроническая гипоксия и задержка роста
плода III степени, не поддающаяся
терапии;
- гибель или инвалидизация ребенка в
процессе предыдущих родов;
- пороки развития плода (гастрошизис,
тератома копчика больших размеров,
омфалоцеле и др.).
Экстракорпоральное оплодотворение:
- ЭКО, особенно неоднократное, при
наличии дополнительных осложнений.
29.
Показания к экстренному кесареву сечениюво время беременности:
- любой вариант предлежания плаценты, кровотечение
(превышающее 250мл);
- преждевременная отслойка нормально
расположенной плаценты;
- угрожающий, начавшийся, свершившийся разрыв
матки (по рубцу);
- острая гипоксия (дистресс) плода;
- тяжелые формы гестоза, не поддающиеся терапии,
эклампсия;
- экстрагенитальные заболевания (сердечно-сосудистой
системы, заболевания легких, нервной системы и др.),
ухудшение состояния беременной;
- состояние агонии или внезапная смерть женщины
при наличии живого плода.
30.
Показания к экстренному кесареву сечению во время родов:Во время родов показания к кесареву сечению те же, что и во
время беременности. Кроме того, может появиться необходимость
производства кесарева сечения при следующих осложнениях родов:
- нарушение сократительной деятельности матки, не поддающееся
коррекции (слабость, дискоординация);
- клинически узкий таз;
- неправильные вставления и предлежания плода (лобное, передний
вид лицевого, высокое прямое стояние стреловидного шва);
- выпадение пульсирующей петли пуповины и/или мелких частей
плода при головном предлежании, при тазовом предлежании и
неполном открытии шейки матки;
- угрожающий, начавшийся, свершившийся разрыв матки;
- преждевременное излитие околоплодных вод и отсутствие эффекта
от родовозбуждения;
- ножное предлежание плода;
- острый генитальный герпес (высыпания в области наружных
половых органах) при безводном промежутке менее 6 часов.
31.
Кесарево сечение выполняется также по комбинированным показаниям,которые являются совокупностью нескольких осложнений беременности
и родов, каждое из которых в отдельности не служит основанием для
производства кесарева сечения, но вместе они создают реальную угрозу
для жизни плода в случае родоразрешения через естественные родовые
пути.
К ним относятся:
- переношенная беременность в сочетании с отягощенным
гинекологическим или акушерским анамнезом, неподготовленность
родовых путей, отсутствие эффекта от родовозбуждения;
- гемолитическая болезнь плода при неподготовленности родовых путей;
- роды у первородящих старше 30 лет в сочетании с другой патологии;
- мертворождение или невынашивание беременности в анамнезе;
- предшествующее длительное бесплодие;
- беременность после ЭКО, стимуляция овуляции в сочетании с
акушерской, гинекологической и другой патологией;
- крупный плод (>4000 г) в сочетании с другой патологией (узкий таз,
отягощенный акушерский анамнез и др.).
32.
Права и обязанности пациентки:КС по желанию женщины при
отсутствии перечисленных показаний не
проводится!!!
В случае отказы женщины от показанной
операции она должна собственноручно
подписать информированный отказ.
При отказе пациентки от документирования
собственного решения, данный факт
документируется в истории родов
медицинскими работниками в составе не
меньше трех человек.
33.
34.
Подготовка к операции.Согласие беременной или её родственников на проведение
оперативного родоразрешения
При подготовке беременной к плановой операции кесарева сечения
проводится подробное обследование, включающее исследование
клинических и биохимических показателей крови, ЭКГ,
определение группы крови и резус-фактора, исследование мазков
на наличие гонококков, определение степени чистоты влагалища
(при необходимости санация), осмотр терапевтом и по показаниям
— осмотр другими специалистами, накануне и в день операции
необходим осмотр анестезиологом.
Выбор оптимального времени для проведения плановой операции
(доношенная беременность, проведения операции с началом
родовой деятельности)
Кроме того, при подготовке к плановой операции кесарева сечения
обязательно проводится комплексная оценка состояния плода
(ультразвуковое исследование, амниоскопия, кардиотокография).
В случае экстренной операции необходимо подробно собрать
анамнез, включая аллергический и гемотрансфузионный.
35. Предоперационная медикаментозная подготовка проводится в следующих целях:
– достижение психического покоя и устранение страха(барбитураты, седуксен, реланиум);
– предупреждение побочных влияний наркотических и
анестезирующих средств, устранение нежелательных
нейровегетативных реакций
(атропин, метацин);
– профилактика и лечение некоторых осложнений
беременности и родов (поздний гестоз, нарушение
свертывания крови и др.);
– профилактика и лечение гипоксии плода.
• На операционном столе необходимо вывести мочу катетером,
какая бы ни была уверенность в том, что мочевой пузырь
пуст и оставить постоянный резиновый катетер до конца
операции.
• Брюшная стенка обрабатывается антисептическим
раствором. Хорошие результаты дает трехкратная обработка
брюшной стенки современными антисептиками — 0,5%
раствором роккала или дегмицида, йодопирона и др.
36.
Организационные условия проведенияоперации кесарева сечения
• Определение типа антибактериального препарата для
антибактериальной профилактики.
• Значительно меньший риск послеоперационных осложнений
при выполнении операции кесарева сеченая в плановом
порядке с развитием родовой деятельности.
• Плановая есть та операция кесарева сечения, при которой в
истории родов есть запись консилиума врачей акушеровгинекологов о необходимости ее проведения с учетом
показаний, противопоказаний и условий ее выполнения.
• При наличии состоятельного рубца на матке, отсутствии
крупного плода, сужения таза, показаний к родоразрешению
путем кесарева сечения при данной беременности и
интервале между беременностями 3 и более лет пердпочтение
следует отдавать родам через естественные родовые пути с
динамической оценкой состояния рубца во время
беременности и во время родов.
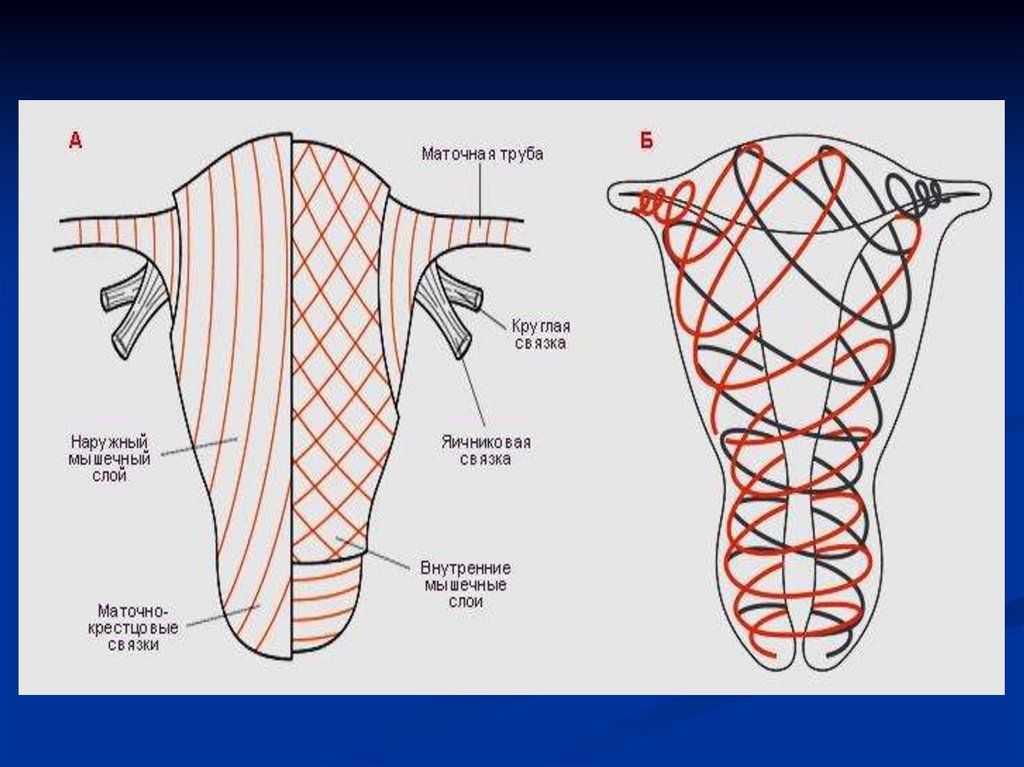
37. ВИДЫ КЕСАРЕВА СЕЧЕНИЯ
А. По срочности:1) Плановое.
2) С началом родовой деятельности
(запланированное).
3) Экстренное.
38.
В. По отношению к брюшине:1) Интраперитонеальное (трансперитонеальное) –
со вскрытием брюшной полости:
• корпоральное (классическое);
• в нижнем сегменте матки поперечным разрезом;
• истмико-корпоральное кесарево сечение с
продольным разрезом матки – выполняют при
недоношенной беременности, когда не развернут
нижний сегмент матки.
2) Экстраперитонеальное – внебрюшинное (по
методике Е.Н. Морозова).
3) Кесарево сечение в нижнем сегменте с
временной изоляцией брюшной полости.
39. МЕТОДИКИ ОПЕРАЦИЙ.
Стремление сделать операцию кесарева сечения максимальноэффективной и безопасной привело к тому, что к настоящему
времени предложено несколько десятков различных
модификаций ее.
ОСНОВНЫЕ РАЗНОВИДНОСТИ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ:
I. Абдоминальное кесарево сечение:
• А. Классическое (корпоральное) нижнесрединное
• Б. Кесарево сечение в нижнем сегменте матки
• Операции по Пфаненштилю, Черни, Старку, Мисгаф
Ледаху, Пелоси, Джоел-Кохену Гусакову, Дерфлеру и другие
которые также имеет дополнительные модификации,
направленные на снижение частоты послеоперационных
осложнений:
В. Операция Парро
II. Малое Кесарево сечение. (В сроке 18-28 нед. беременности)
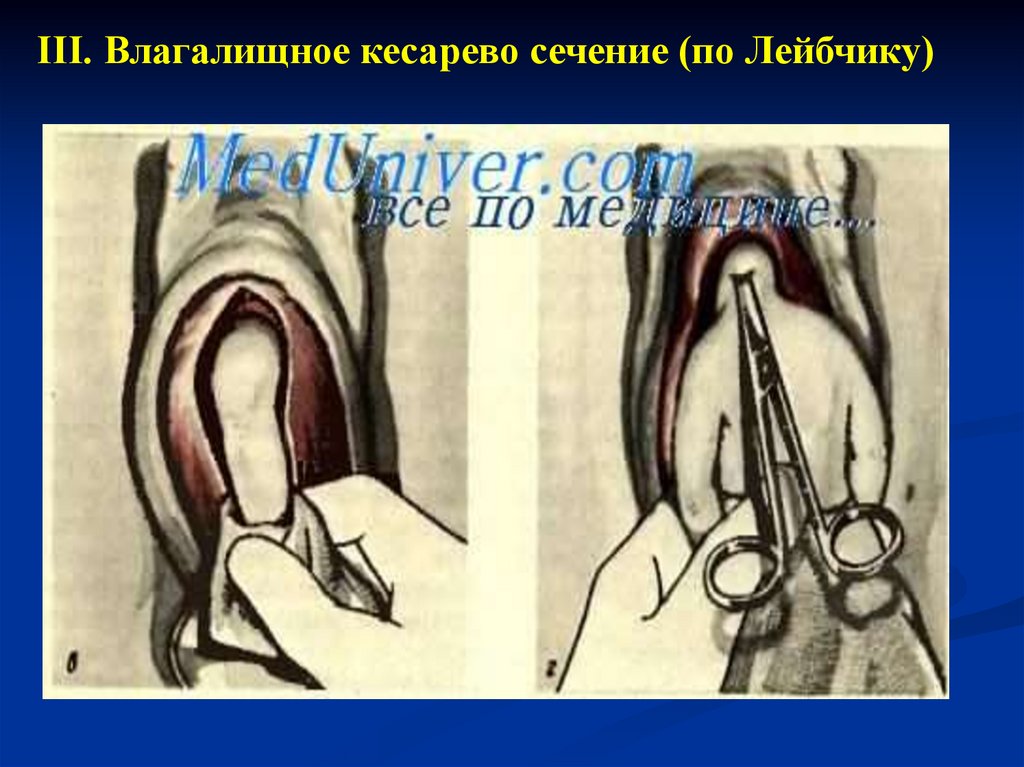
III. Влагалищное кесарево сечение (по Лейбчику)
40.
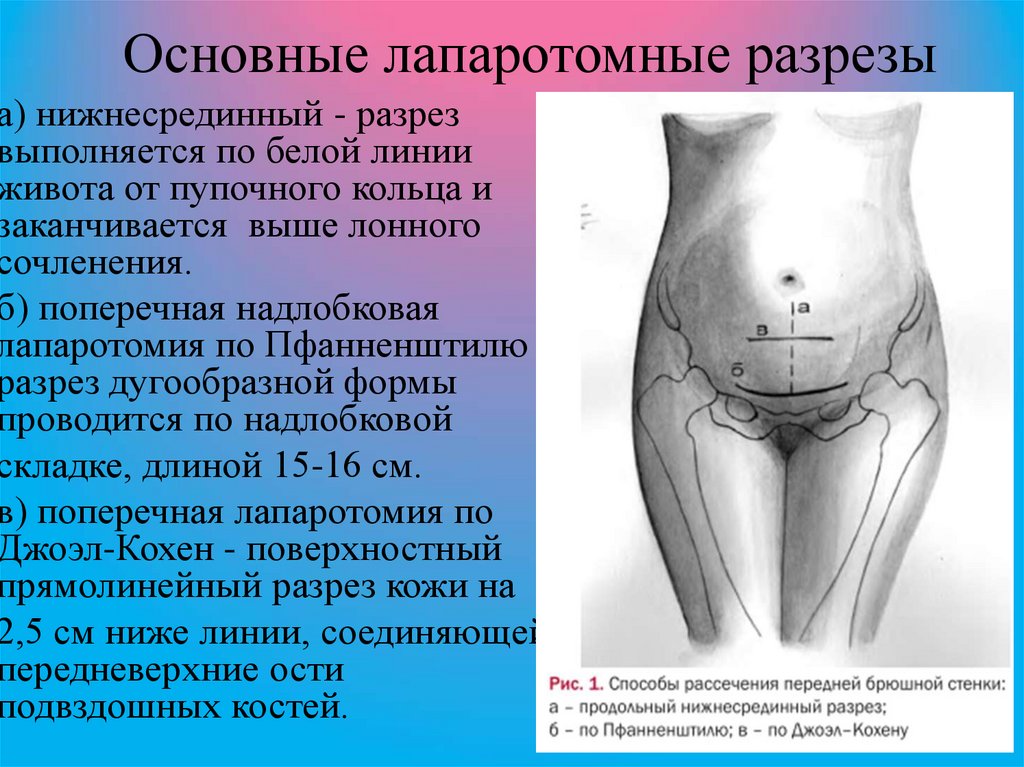
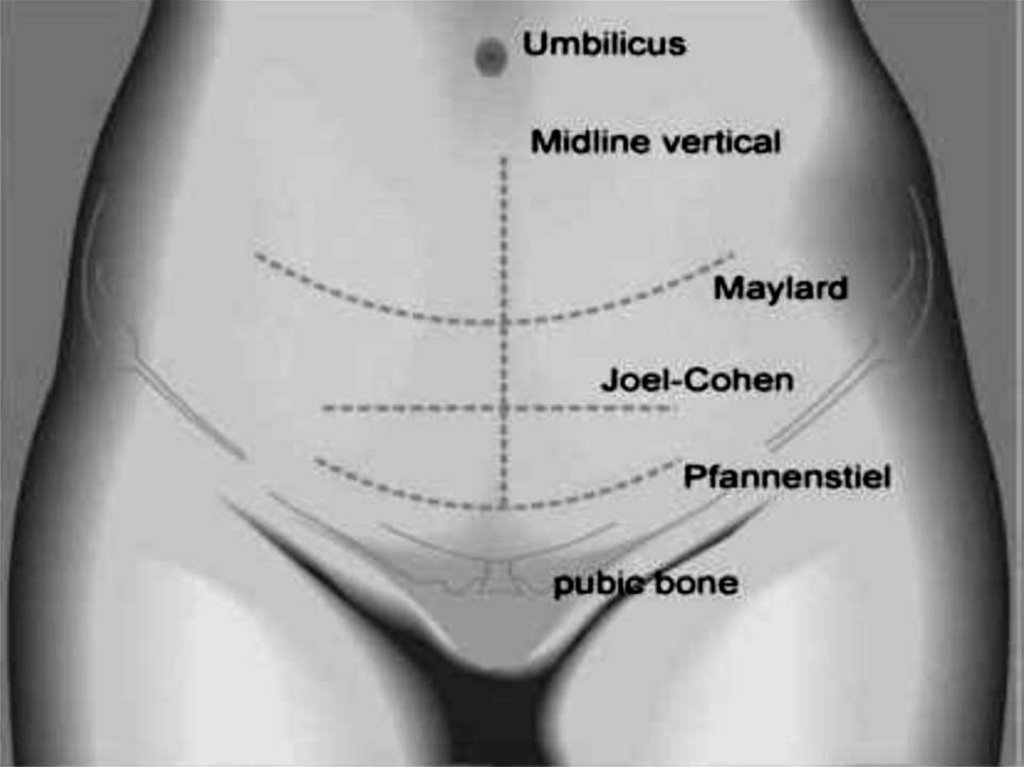
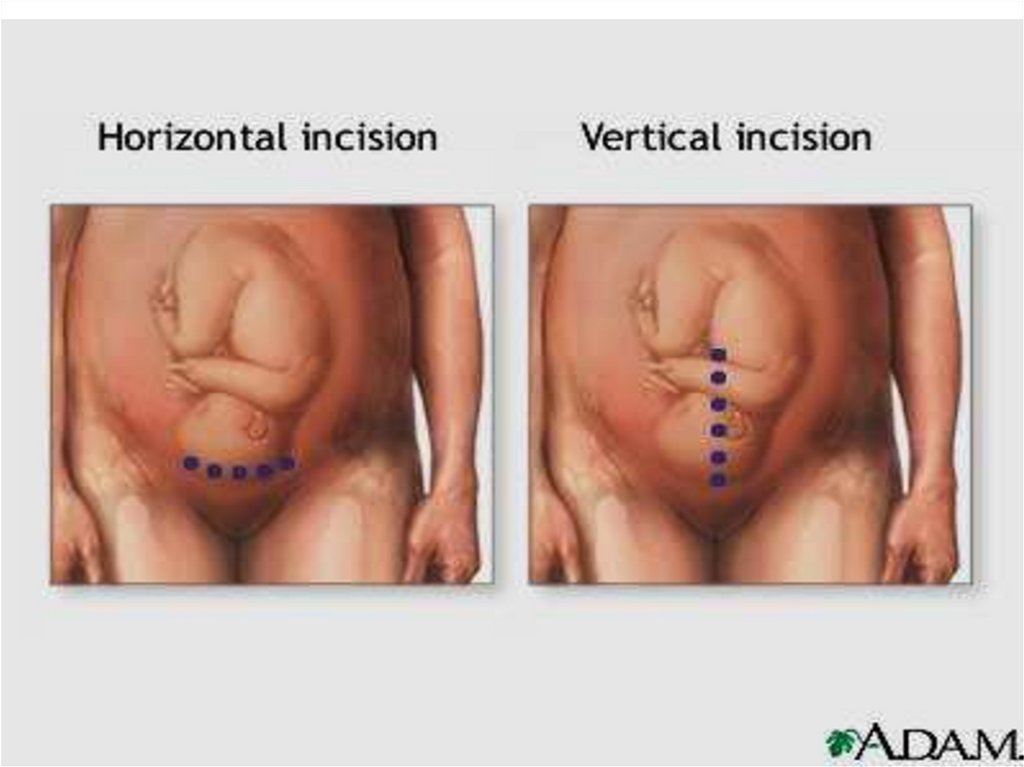
41. Основные лапаротомные разрезы
а) нижнесрединный - разрезвыполняется по белой линии
живота от пупочного кольца и
заканчивается выше лонного
сочленения.
б) поперечная надлобковая
лапаротомия по Пфанненштилю разрез дугообразной формы
проводится по надлобковой
складке, длиной 15-16 см.
в) поперечная лапаротомия по
Джоэл-Кохен - поверхностный
прямолинейный разрез кожи на
2,5 см ниже линии, соединяющей
передневерхние ости
подвздошных костей.
42.
43.
44.
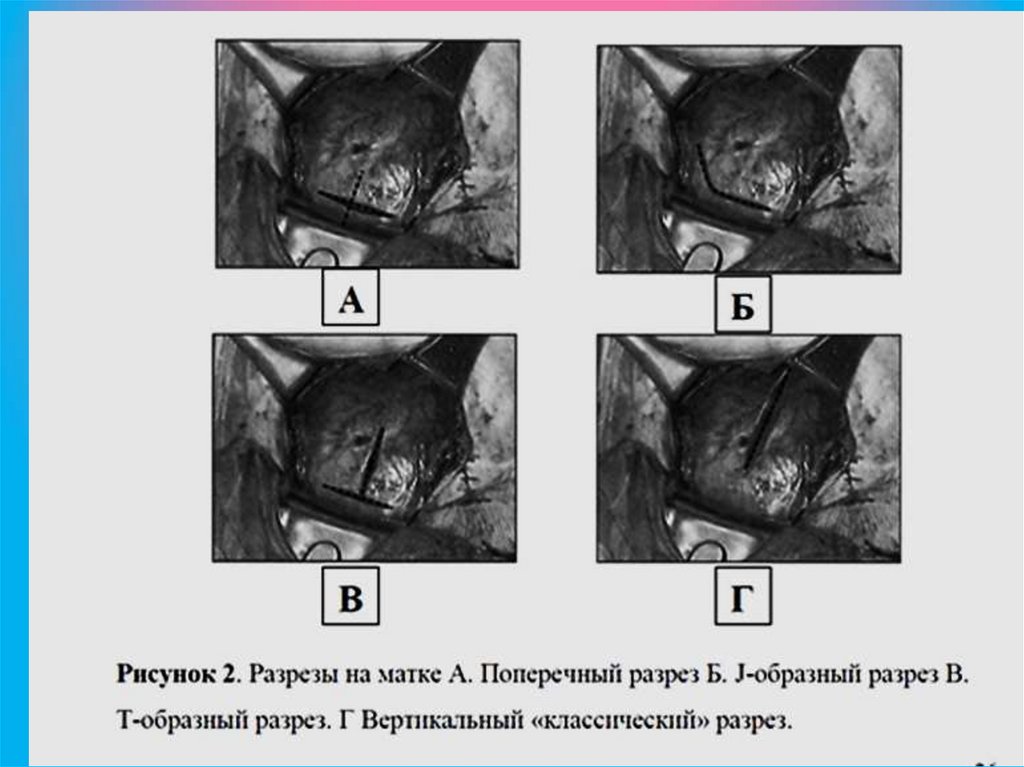
Техника разреза на маткеСуществуют следующие виды разреза на матке:
- поперечный разрез нижнего сегмента матки;
- низкий вертикальный (истмикокорпоральный);
- "классический" (корпоральный - по средней
линии тела матки);
- "классический" дугообразный (по Дерфлеру);
- Т-образный или J-образный разрез;
- донный поперечный разрез по Фритчу
45.
46. Преимущества разреза матки в нижнем сегменте поперечным разрезом
Операция производится в наиболее тонкой частистенки матки (нижний сегмент); при сокращении
мышечных волокон образуется небольшой тонкий
рубец
Минимальная кровопотеря при операции в нижнем
маточном сегменте
Возможность идеальной перитонизации раны матки за
счет брюшины пузырно-маточной складки (plica
vesicouterina)
Разрезы париетальной и висцеральной брюшины не
совпадают, минимальная возможность образования
спаек с передней брюшной стенкой
Опасность разрыва матки при последующей
беременности минимальна, образование в
большинстве случаев полноценного рубца
47.
48.
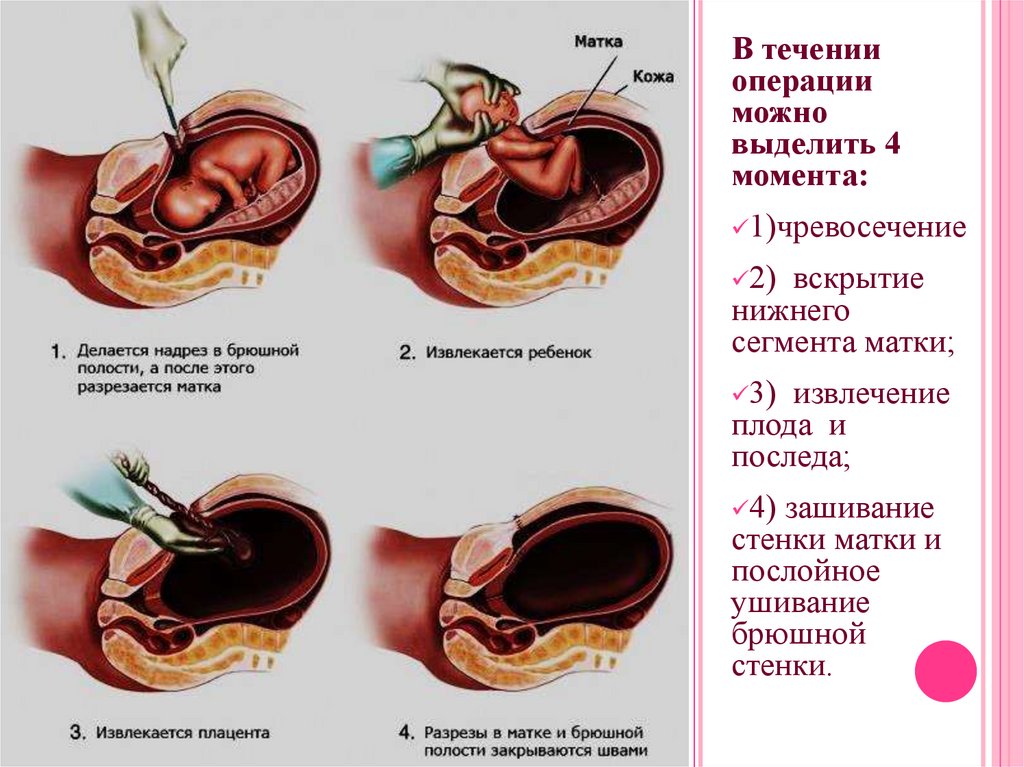
В теченииоперации
можно
выделить 4
момента:
1)чревосечение
2)
вскрытие
нижнего
сегмента матки;
3)
извлечение
плода и
последа;
4) зашивание
стенки матки и
послойное
ушивание
брюшной
стенки.
49.
50.
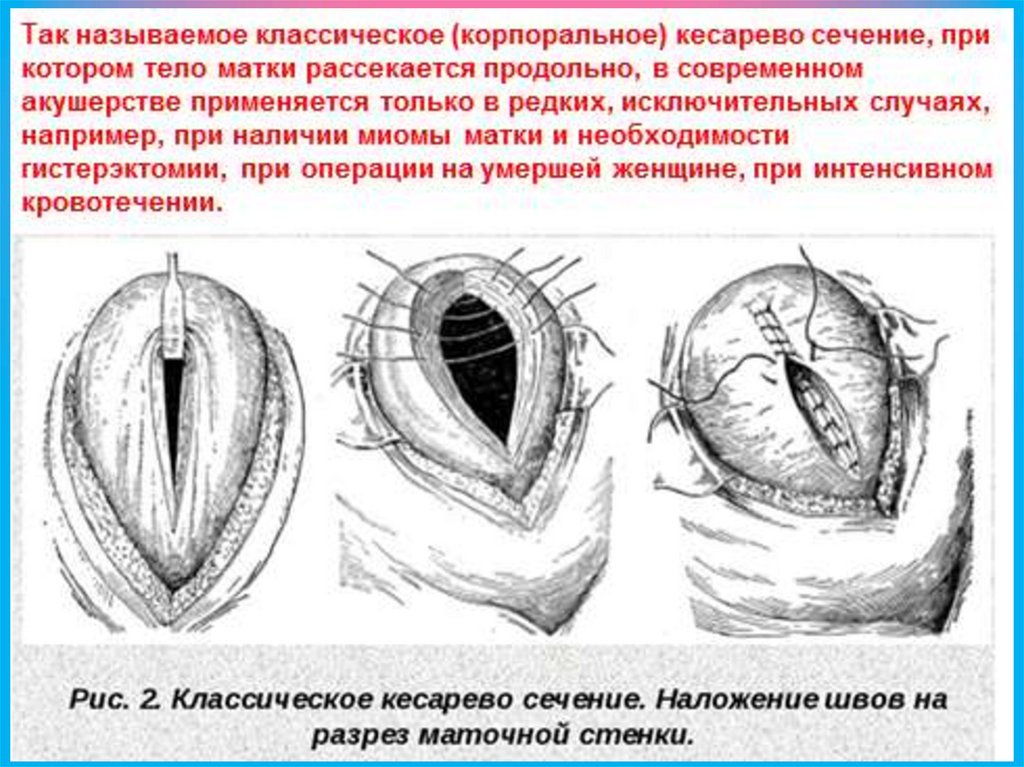
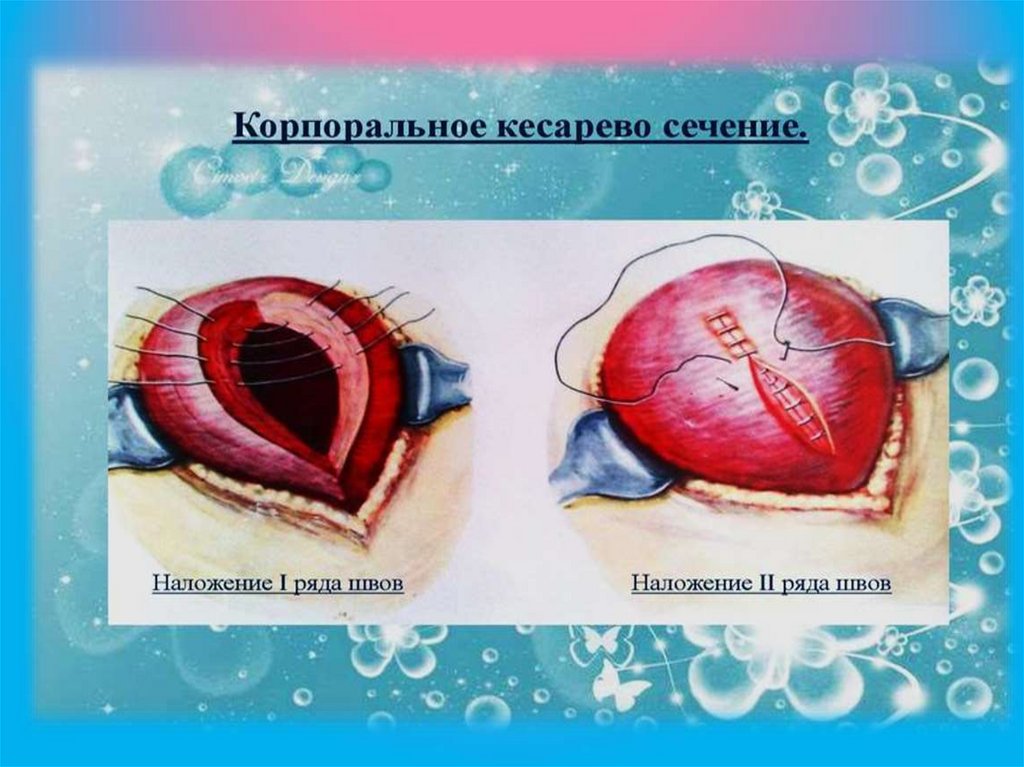
Корпоральное кесарево сечениеКорпоральное КС целесообразно проводить только по строгим показаниям.
• Выраженный спаечный процесс и отсутствие доступа к нижнему сегменту
матки.
• Выраженное варикозное расширение вен в области нижнего сегмента матки.
• Несостоятельность продольного рубца на матке после предыдущего
корпорального КС.
• Необходимость последующего удаления матки.
• Недоношенный плод и неразвернутый нижний сегмент матки.
• Сросшаяся двойня.
• Запущенное поперечное положение плода.
• Наличие живого плода у умирающей женщины.
• Отсутствие у врача навыка проведения КС в нижнем сегменте матки.
Корпоральное КС, как правило, проводят со вскрытием передней брюшной
стенки нижнесрединным разрезом. При нижнесрединном разрезе хирург
скальпелем рассекает кожу и подкожную клетчатку до апоневроза по средней
линии живота на протяжении от лона до пупка. Далее делают небольшой
продольный разрез апоневроза скальпелем, а затем ножницами его продлевают в
сторону лона и пупка .
51.
52.
Вскрытие брюшины следует производить сбольшей осторожностью, начиная разрез ближе к
пупку, так как при беременности верхушка
мочевого пузыря может быть расположена
высоко. Затем под визуальным контролем разрез
брюшины продлевают вниз, не доходя до
мочевого пузыря. Особенно осторожно следует
вскрывать брюшину при повторном
чревосечении, при спаечной болезни из-за
опасности ранения кишечника, мочевого пузыря,
сальника. После вскрытия брюшины
операционную рану отграничивают от брюшной
полости стерильными пеленками. При
корпоральном КС тело матки следует рассекать
строго по средней линии, для чего матку
необходимо повернуть несколько вокруг оси так,
чтобы линия разреза была на одинаковом
расстоянии от обеих круглых связок (обычно
матка к концу беременности бывает несколько
повернута влево). Разрез на матке делают длиной
не менее 12 см по направлению от пузырноматочной складки к дну. Меньший по длине
разрез приводит к трудностям выведения головки
плода.
53.
54.
III. Влагалищное кесарево сечение (по Лейбчику)55.
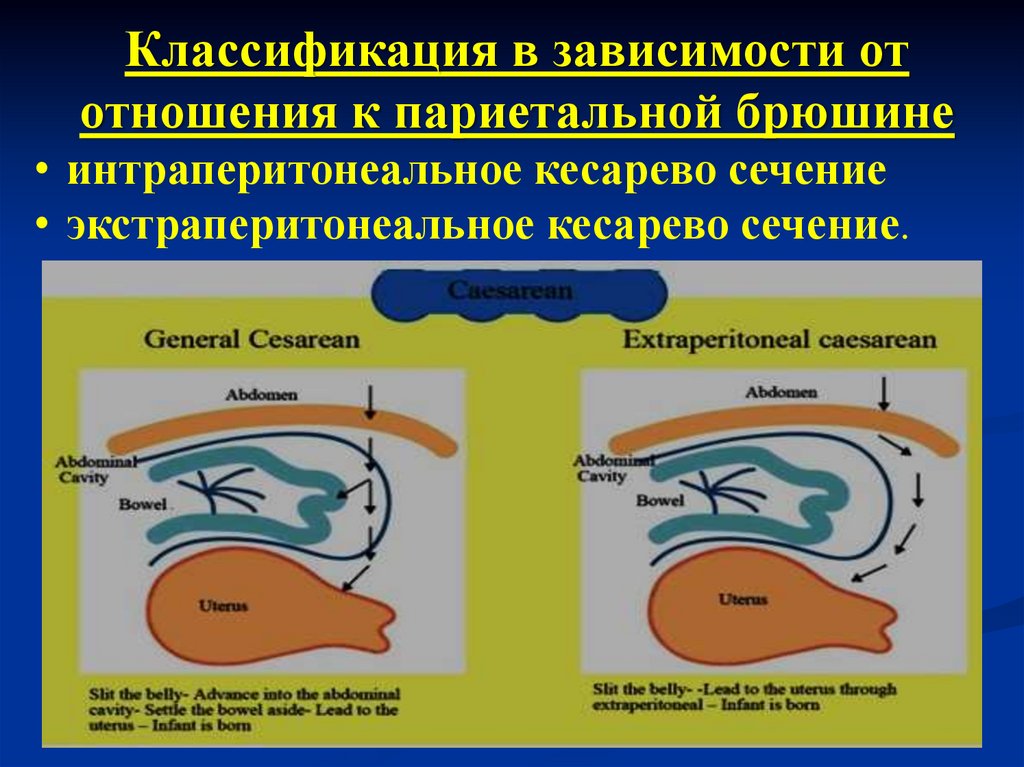
Классификация в зависимости ототношения к париетальной брюшине
• интраперитонеальное кесарево сечение
• экстраперитонеальное кесарево сечение.
56.
У беременных с высоким риском развитияпослеоперационных инфекционных
осложнений (длительный безводный
промежуток, затяжные роды,
лихорадка в родах свыше 37,6 °С,
хориоамнионит, эндометрит, острый
пиелонефрит и др.) при живом и
жизнеспособном плоде и в
отсутствие условий для быстрого родоразрешения через
естественные родовые пути методом выбора,
позволяющим получить живого ребенка и предотвратить
развитие перитонита у матери, является операция
кесарева сечения без вскрытия брюшины
(экстраперитонеально) или с временной изоляцией
брюшной полости (по методике Е.Н. Морозова).
57.
58.
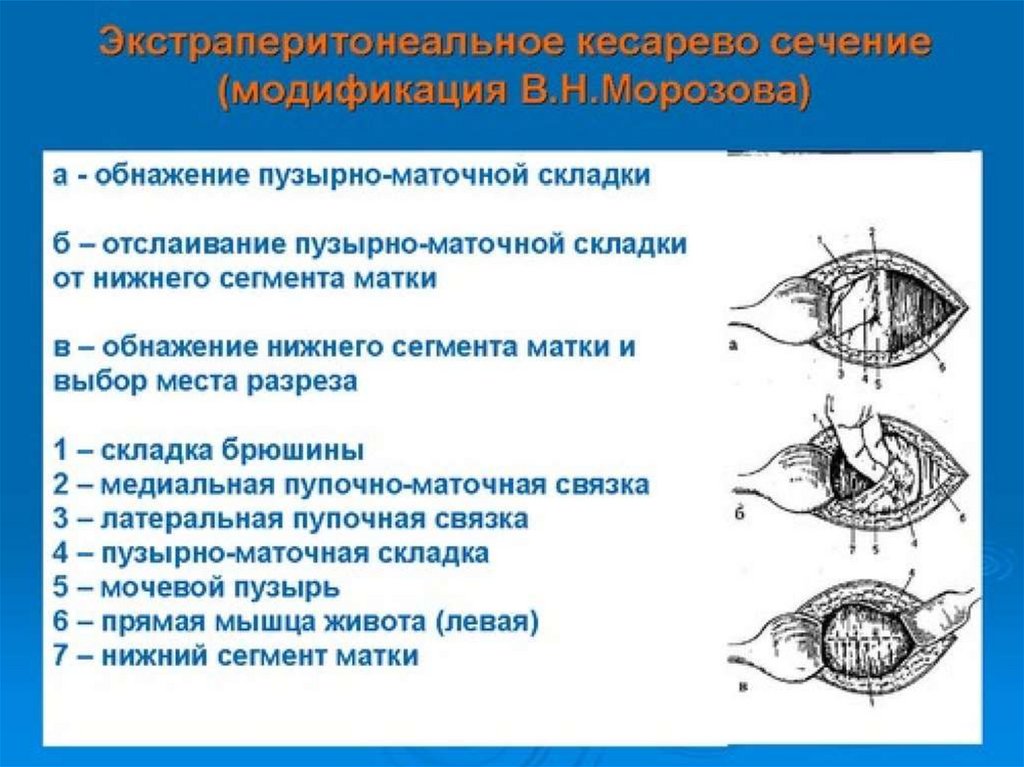
Кесарево сечение в нижнем сегменте маткис временной изоляцией брюшной полости.
Чревосечение проводят нижнесрединным разрезом или по Пфанненштилю.
Рис.13
отсепаровка листков пузырно-маточной
складки брюшины с обнажением нижнего
сегмента матки.
1-верхний листок;
2- нижний листок пузырно-маточной
складки брюшины;
3- нижний сегмент матки;
4- правая круглая связка матки
Рис. 14
верхний листок пузырно-маточной складки
брюшины(1) сшивается с верхним листком
париетальной брюшины(2) передней брюшной
стенки.
3- нижний листок пузырно-маточной складки
брюшины;
4- нижний листок париетальной брюшины
передней брюшной стенки;
5-нижний сегмент матки.
59.
Преимуществами экстраперитонеального кесарева сеченияперед интраперитонеальным являются:
• Исключение попадания околоплодных вод и
мекония в брюшную полость;
• Отсутствие опасности ранения кишечника;
• Исключается возможность образования спаек в
брюшной полости;
• Меньшая выраженность болевого синдрома;
• Возможность ранней
активации после
операции
(через 8-10 ч);
• Уменьшение частоты
пареза кишечника.
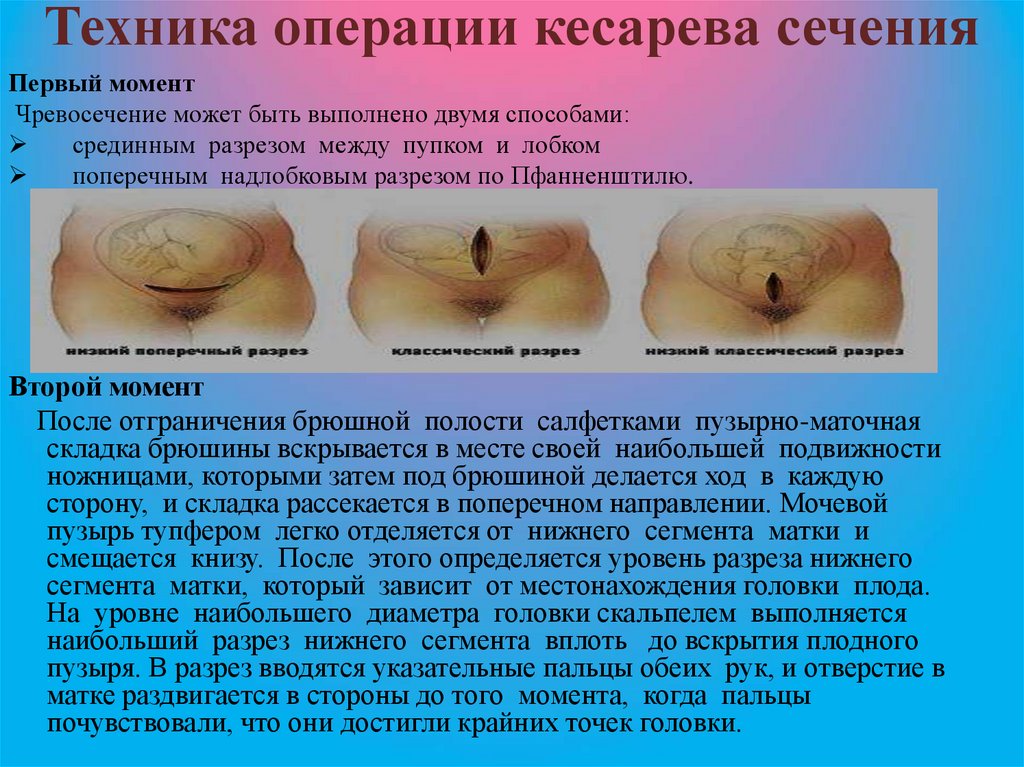
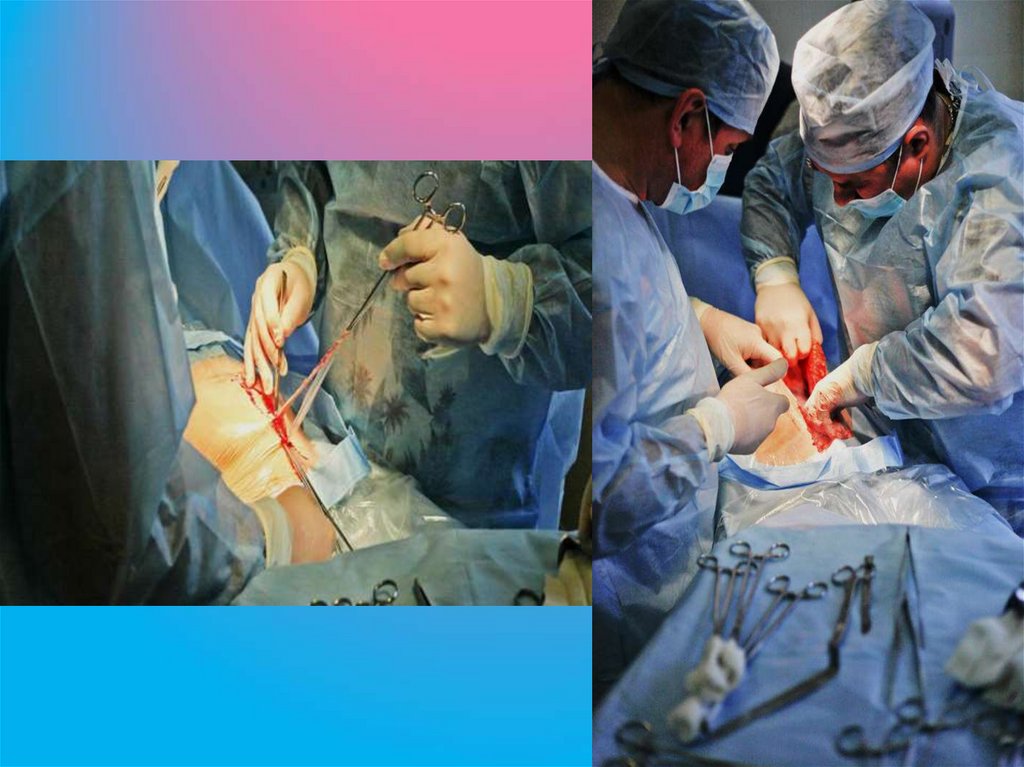
60. Техника операции кесарева сечения
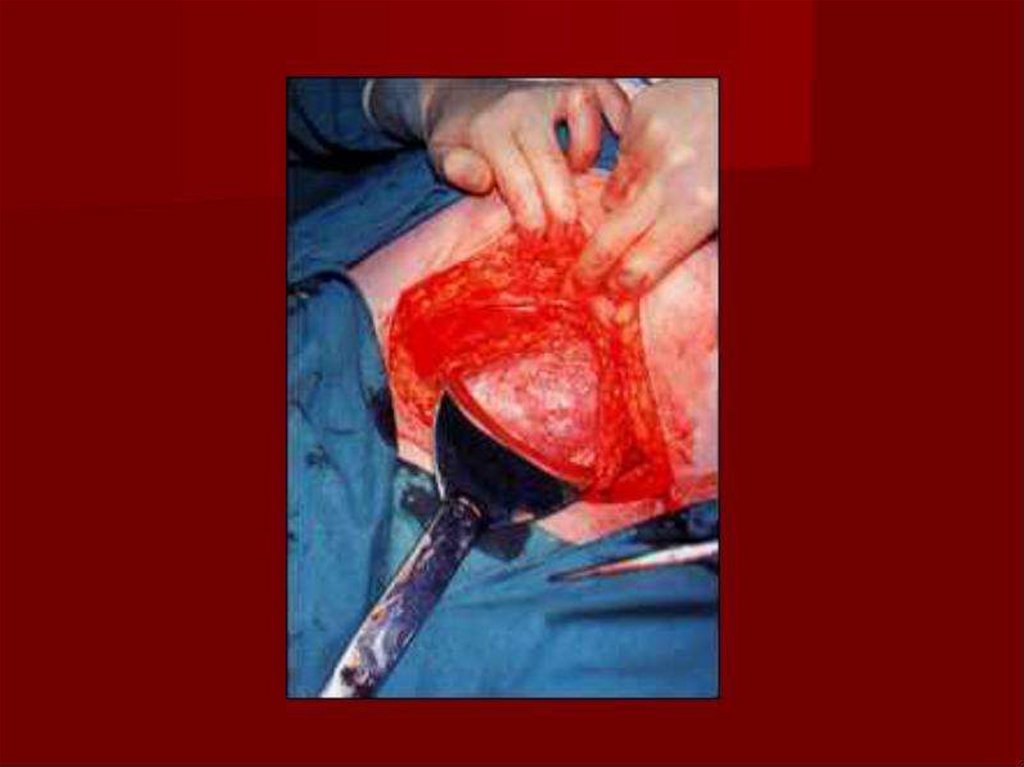
Первый моментЧревосечение может быть выполнено двумя способами:
срединным разрезом между пупком и лобком
поперечным надлобковым разрезом по Пфанненштилю.
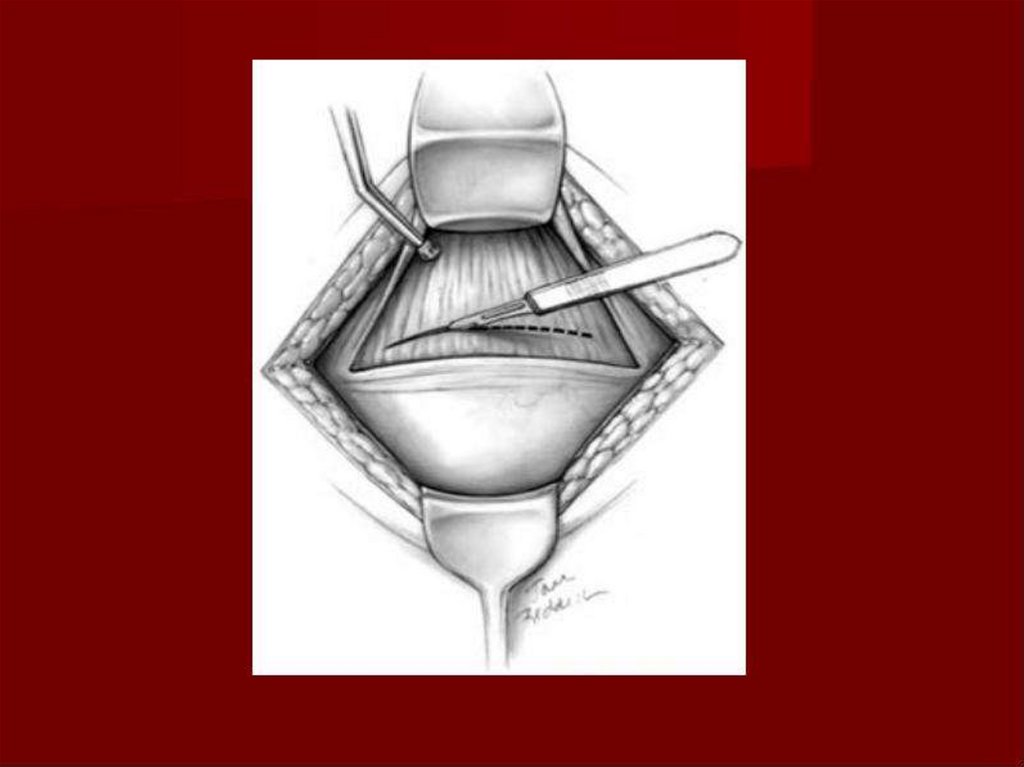
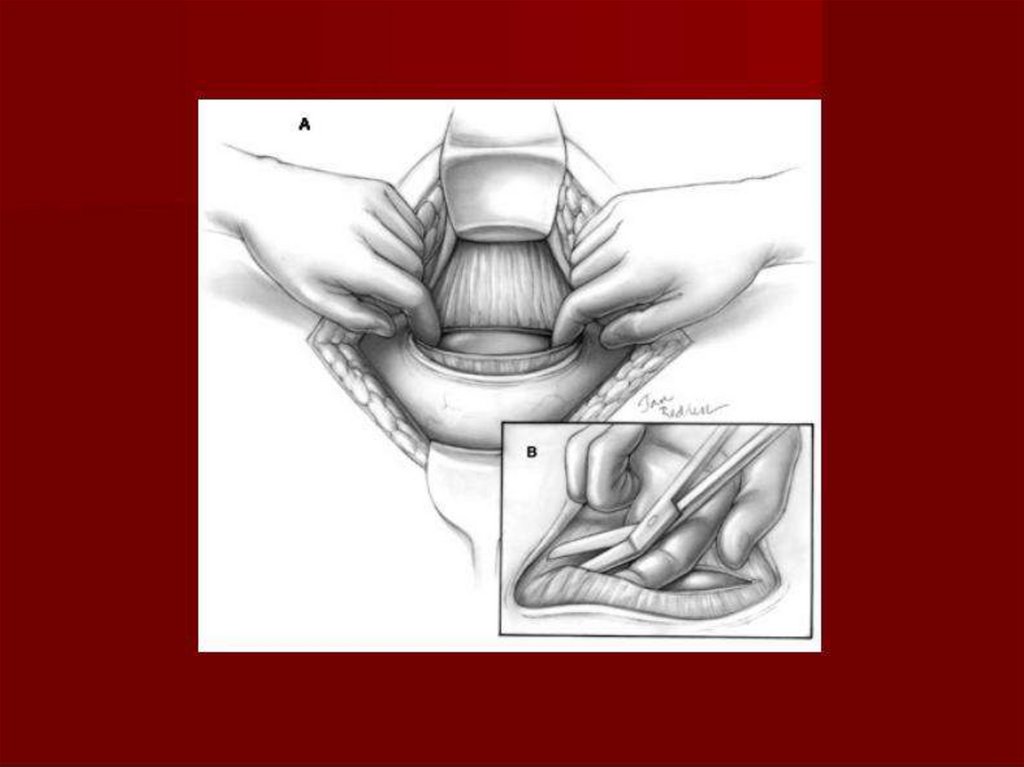
Второй момент
После отграничения брюшной полости салфетками пузырно-маточная
складка брюшины вскрывается в месте своей наибольшей подвижности
ножницами, которыми затем под брюшиной делается ход в каждую
сторону, и складка рассекается в поперечном направлении. Мочевой
пузырь тупфером легко отделяется от нижнего сегмента матки и
смещается книзу. После этого определяется уровень разреза нижнего
сегмента матки, который зависит от местонахождения головки плода.
На уровне наибольшего диаметра головки скальпелем выполняется
наибольший разрез нижнего сегмента вплоть до вскрытия плодного
пузыря. В разрез вводятся указательные пальцы обеих рук, и отверстие в
матке раздвигается в стороны до того момента, когда пальцы
почувствовали, что они достигли крайних точек головки.
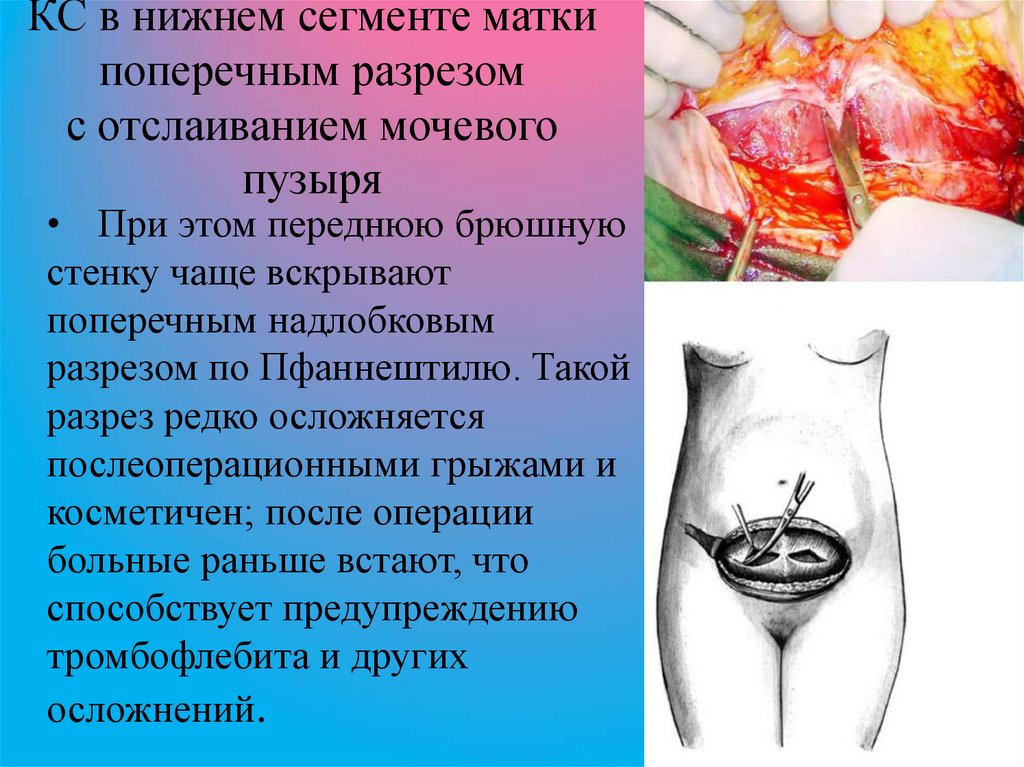
61. КС в нижнем сегменте матки поперечным разрезом с отслаиванием мочевого пузыря
• При этом переднюю брюшнуюстенку чаще вскрывают
поперечным надлобковым
разрезом по Пфаннештилю. Такой
разрез редко осложняется
послеоперационными грыжами и
косметичен; после операции
больные раньше встают, что
способствует предупреждению
тромбофлебита и других
осложнений.
62. Техника операции кесарева сечения
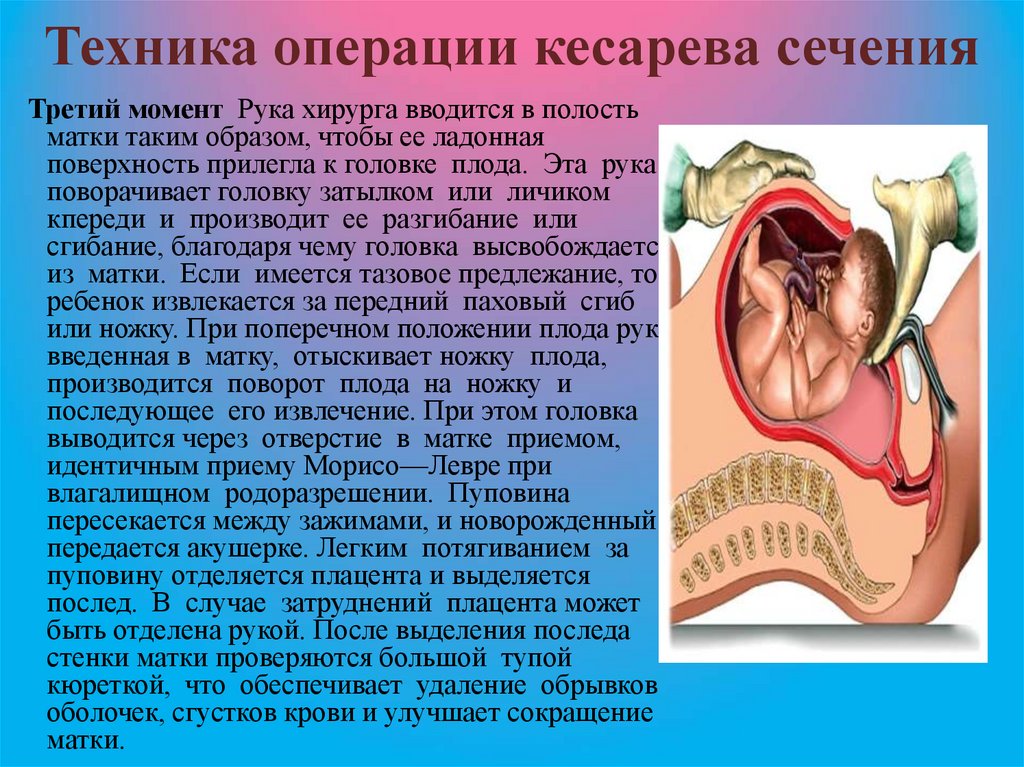
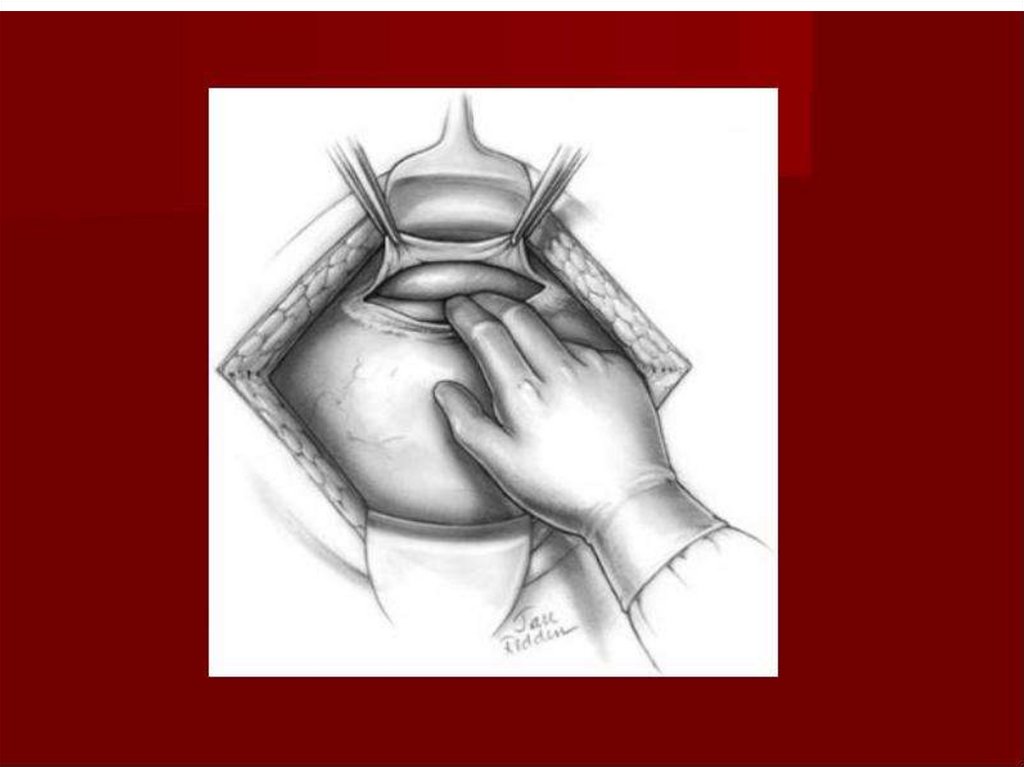
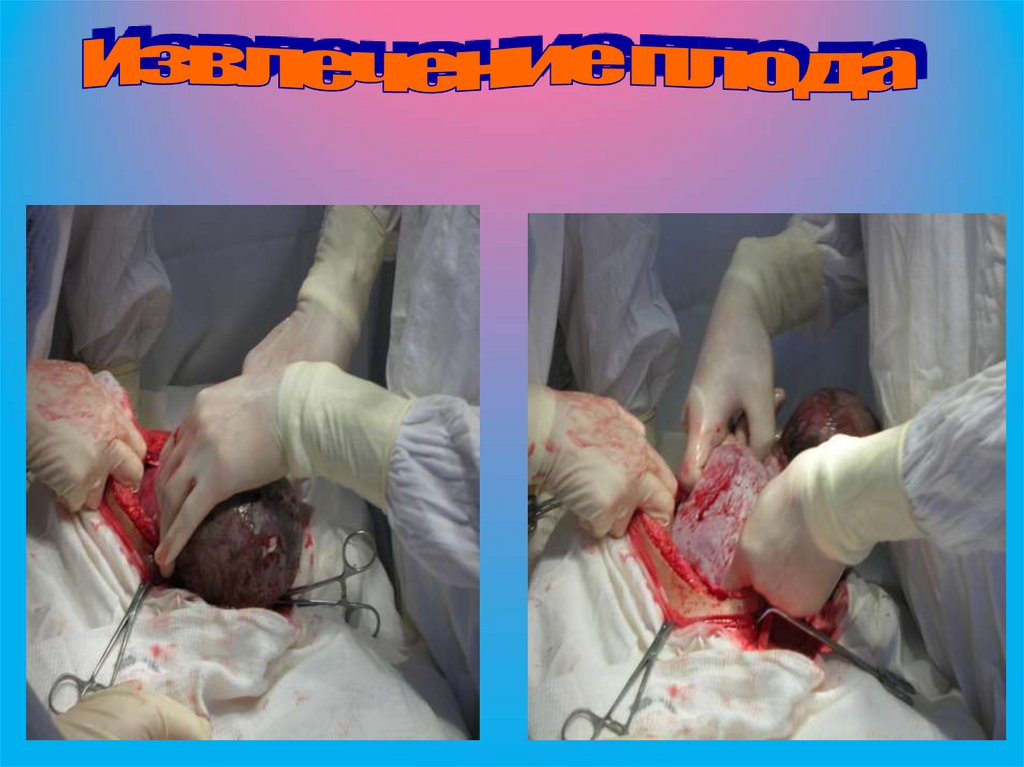
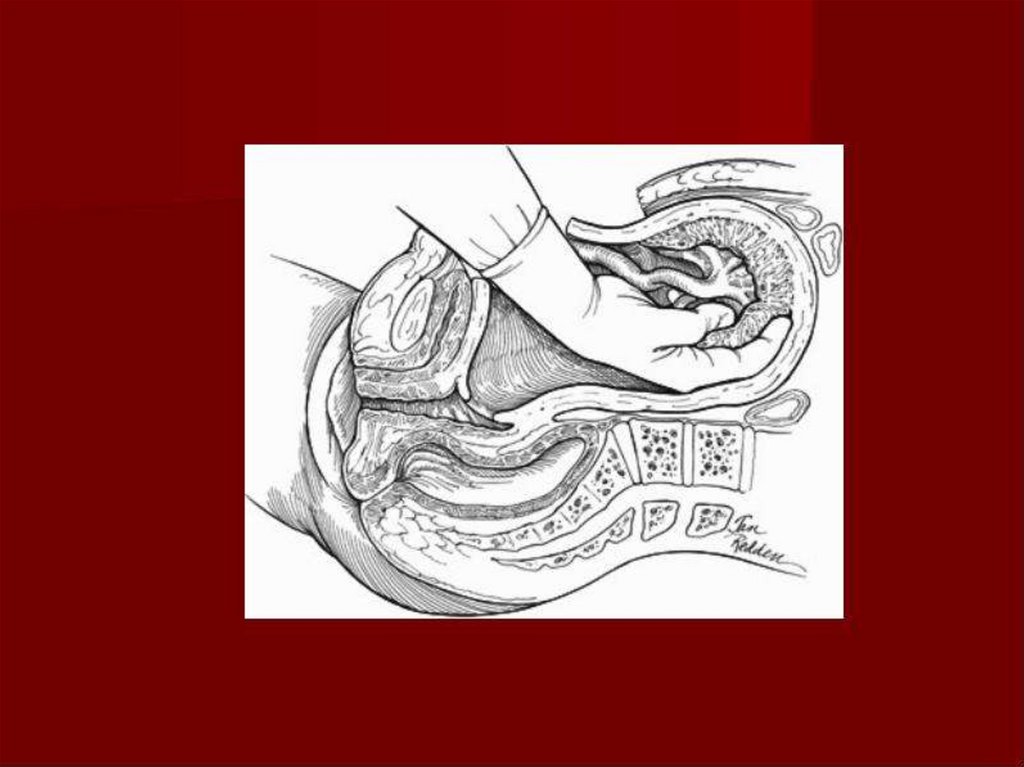
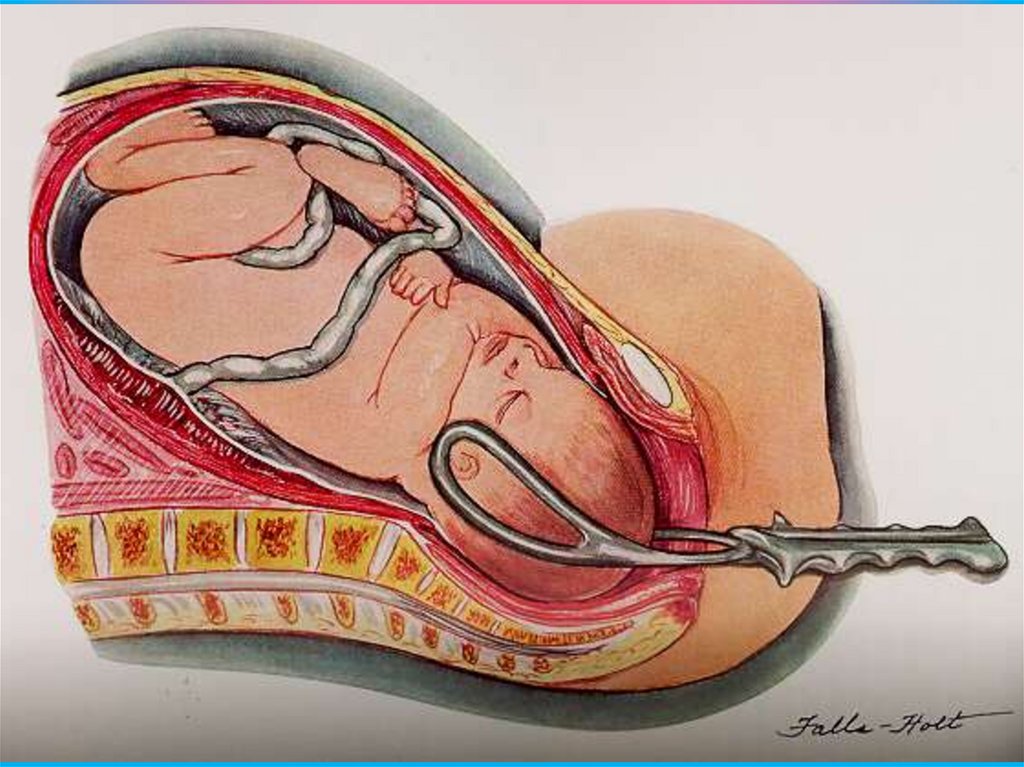
Третий момент Рука хирурга вводится в полостьматки таким образом, чтобы ее ладонная
поверхность прилегла к головке плода. Эта рука
поворачивает головку затылком или личиком
кпереди и производит ее разгибание или
сгибание, благодаря чему головка высвобождается
из матки. Если имеется тазовое предлежание, то
ребенок извлекается за передний паховый сгиб
или ножку. При поперечном положении плода рука,
введенная в матку, отыскивает ножку плода,
производится поворот плода на ножку и
последующее его извлечение. При этом головка
выводится через отверстие в матке приемом,
идентичным приему Морисо—Левре при
влагалищном родоразрешении. Пуповина
пересекается между зажимами, и новорожденный
передается акушерке. Легким потягиванием за
пуповину отделяется плацента и выделяется
послед. В случае затруднений плацента может
быть отделена рукой. После выделения последа
стенки матки проверяются большой тупой
кюреткой, что обеспечивает удаление обрывков
оболочек, сгустков крови и улучшает сокращение
матки.
63. Техника операции кесарева сечения
Четвертый момент. На рану матки накладываются два ряда мышечномышечных швов. Крайние швы накладываются на 1 см латеральноеугла разреза на нетравмированную стенку матки для обеспечения
надежного гемостаза. При наложении первого ряда швов успешно
используется методика Ельцова- Стрелкова, при которой узлы
погружаются в полость матки. При этом захватывается слизистая
оболочка и часть мышечного слоя. Вкол и выкол иглы производится со
стороны слизистой оболочки; в результате чего узлы после завязывания
оказываются расположенными со стороны полости матки. Второй слой
мышечно-мышечных швов сопоставляет всю толщу мышечного слоя
матки. Узловатые кетгутовые швы накладываются таким образом,
чтобы они располагались между швами предыдущего
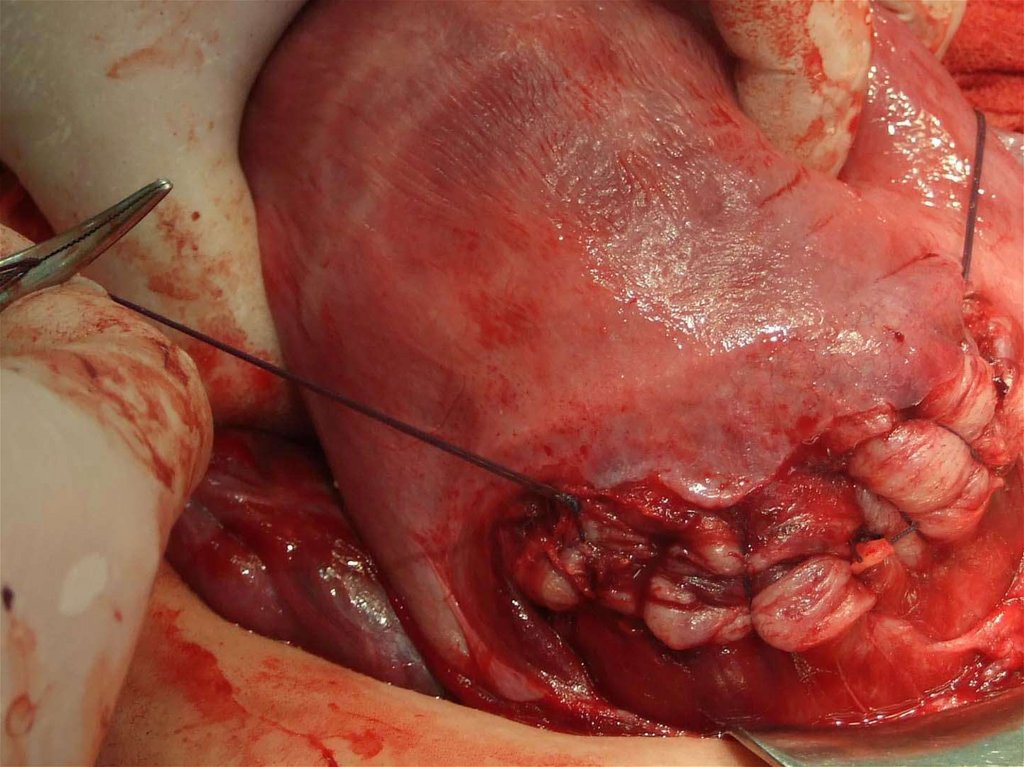
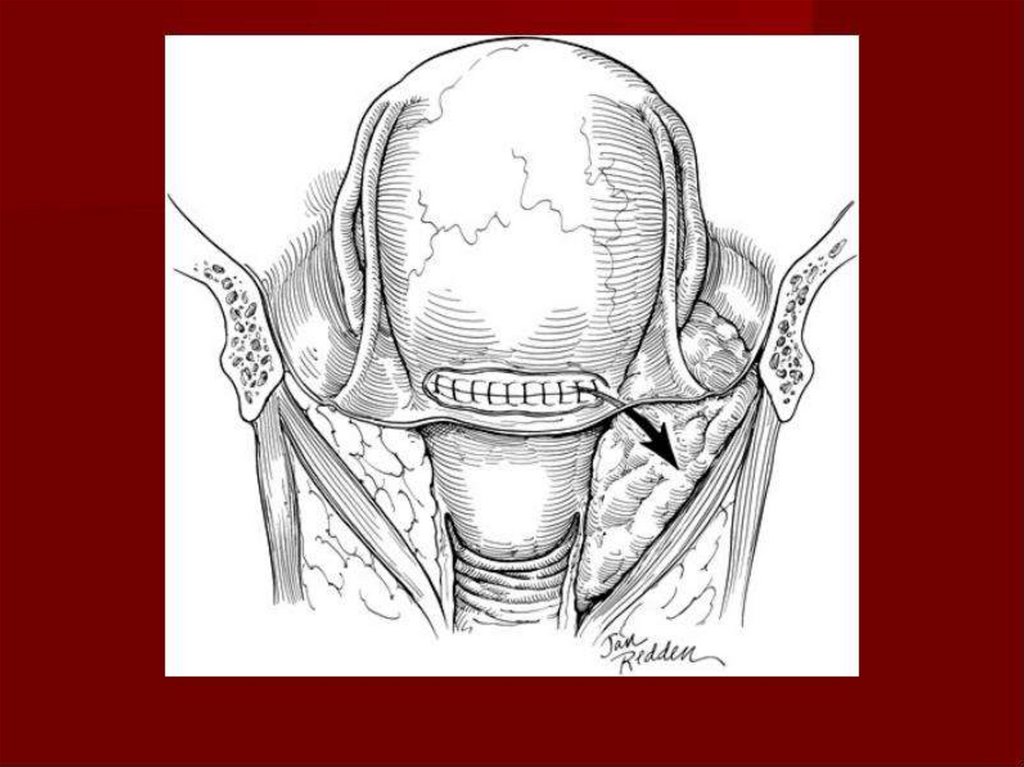
ряда. Перитонизация производится за счет пузырно-маточной складки,
которую подшивают кетгутовым швом на 1,5—2 см выше разреза. При
этом линия вскрытия нижнего сегмента матки покрывается мочевым
пузырем и не совпадает с линией перитонизации. Из брюшной полости
удаляются салфетки, и брюшная стенка зашивается послойно наглухо.
На брюшину накладывается непрерывный кетгутовый шов, начиная с
верхнего угла раны. Непрерывным кетгутовым швом сближаются
прямые мышцы живота, затем накладываются узловые швы на
апоневроз и узловые кетгутовые швы на подкожную клетчатку. Рана
кожи зашивается шелком, лавсаном или капроном узловыми швами.
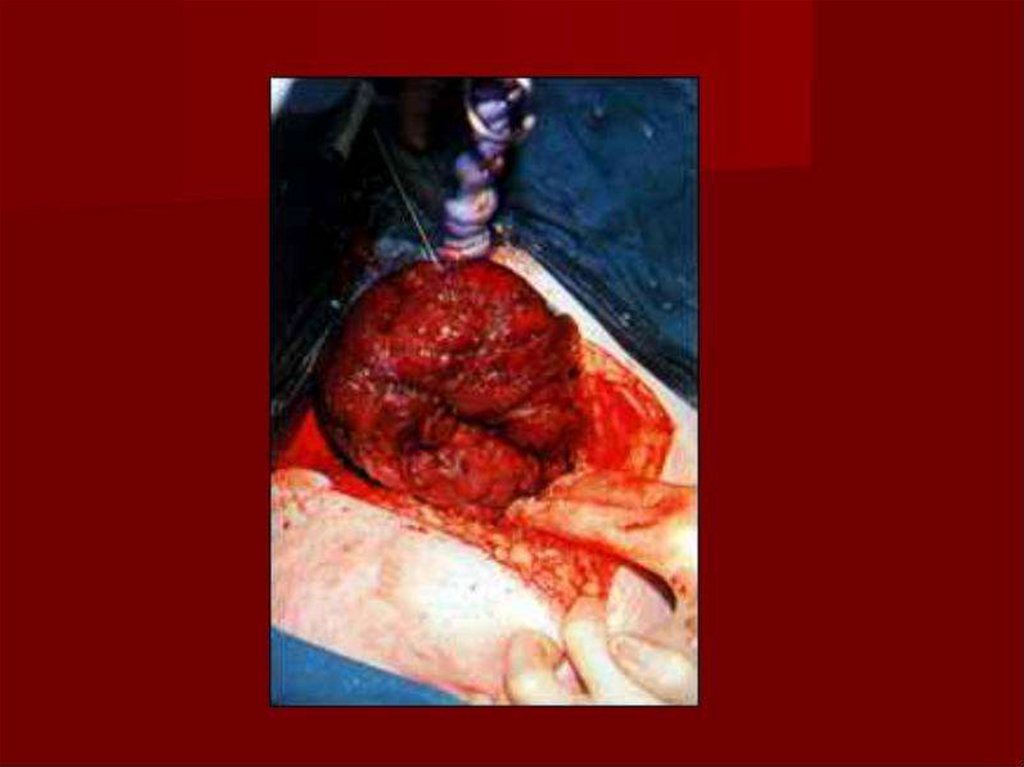
64. Показаниями к гистерэктомии, производимой вслед за операцией кесарева сечения, являются следующие:
миома матки, требующая оперативного лечения,обусловленного размерами, топографией узлов,
наличием осложнений;
разрывы матки, исключающие возможность
ушивания;
маточно-плацентарная апоплексия (матка Кувелера);
истинное приращение плаценты;
атония матки, если двусторонняя перевязка
маточных сосудов не приводит к сокращению матки
и остановке кровотечения;
в редких случаях массивная инфекция матки.
65.
66.
67.
68.
69.
70.
71.
72.
73.
74.
75.
76.
77.
78.
79.
80.
81.
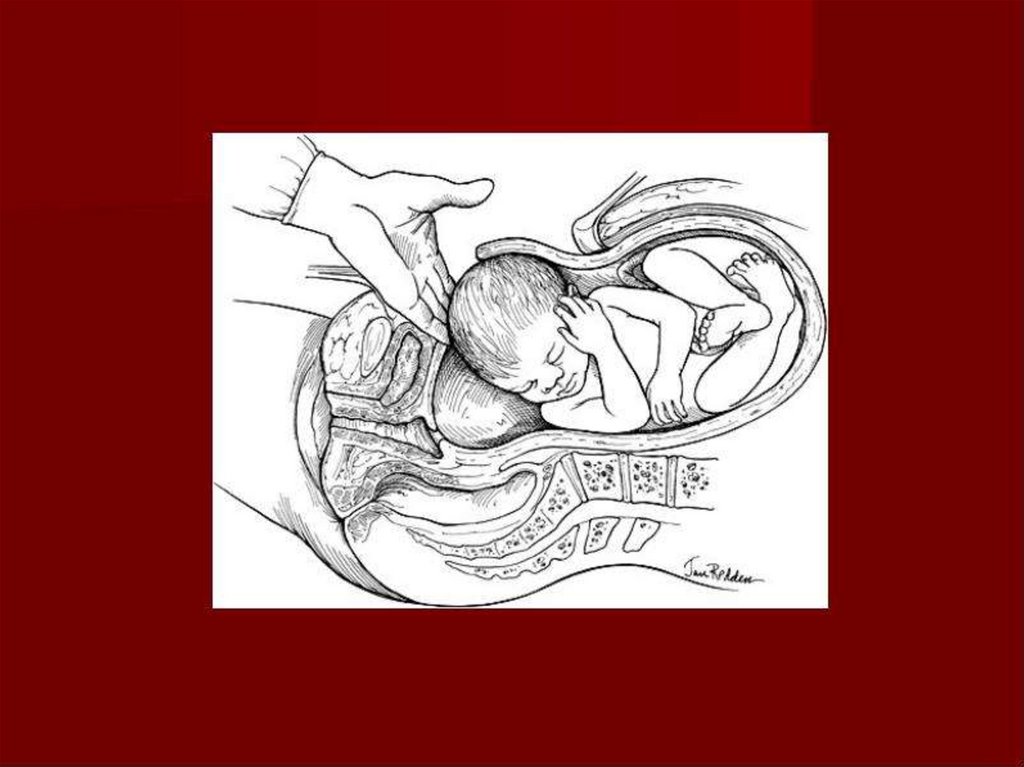
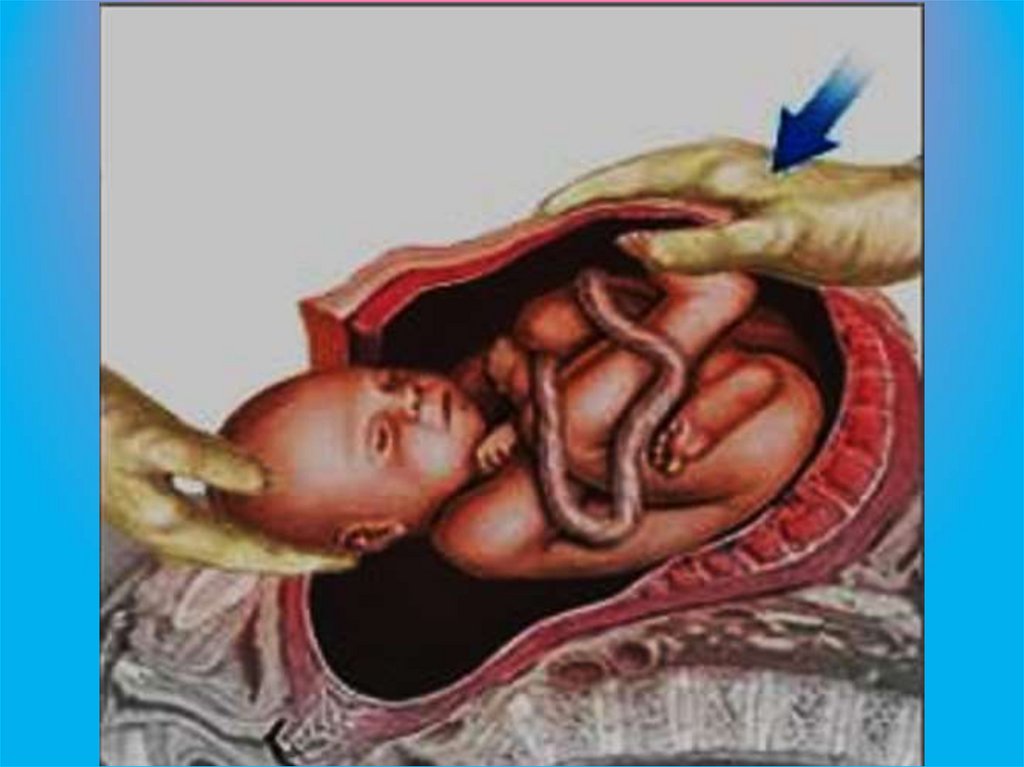
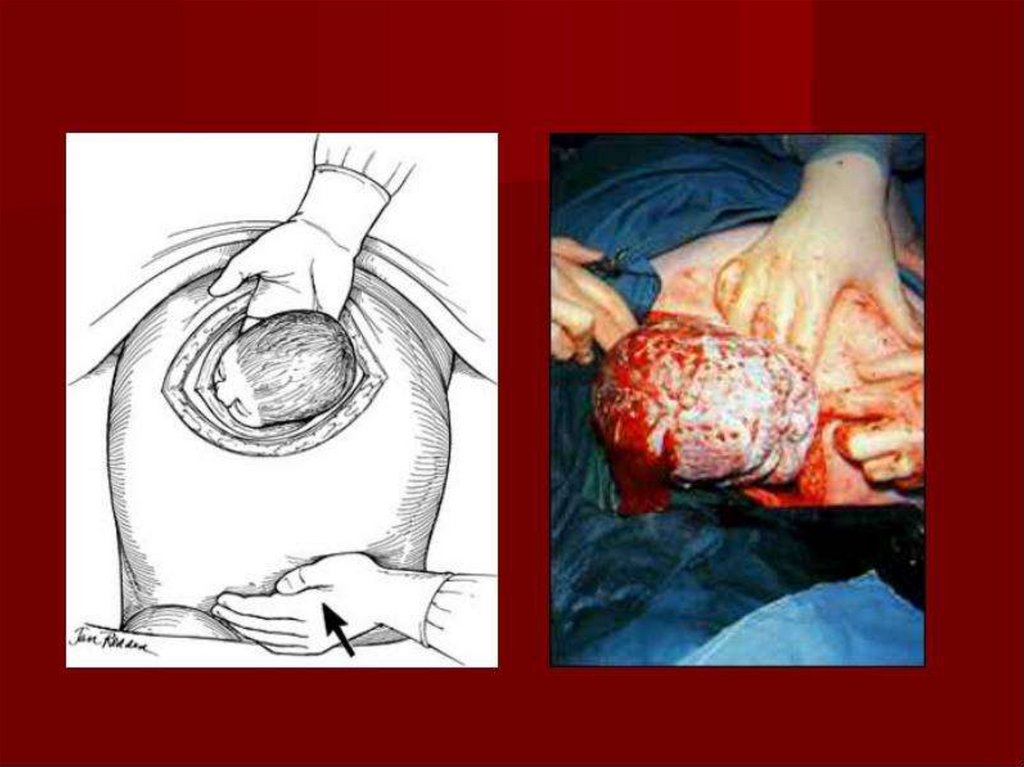
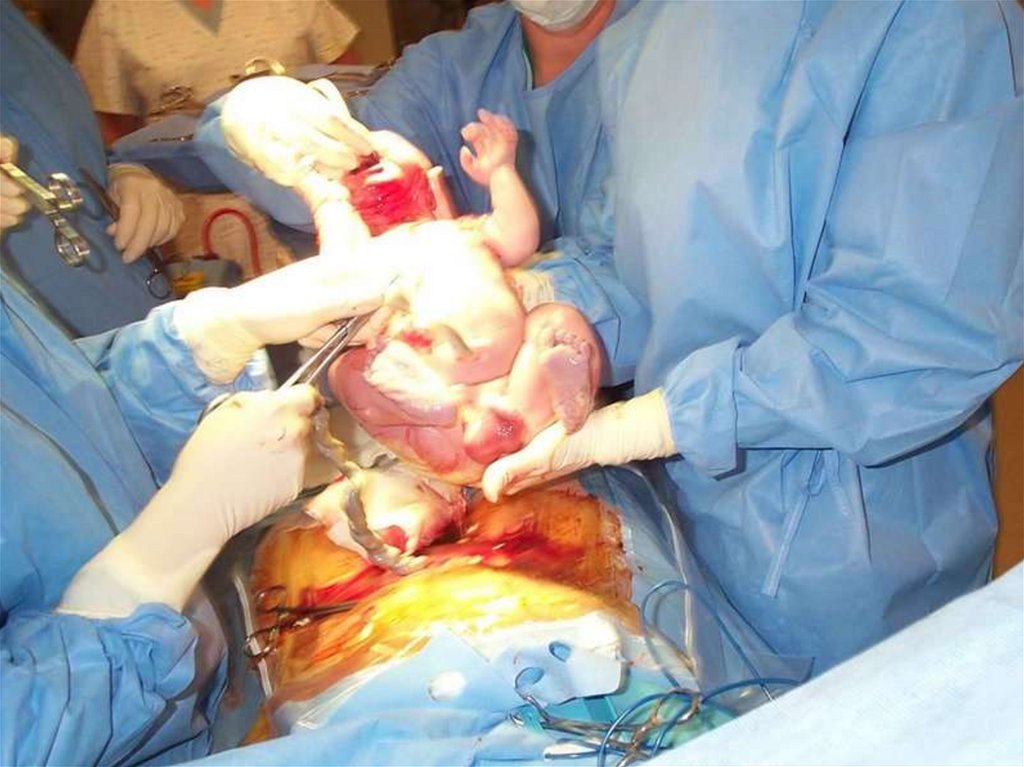
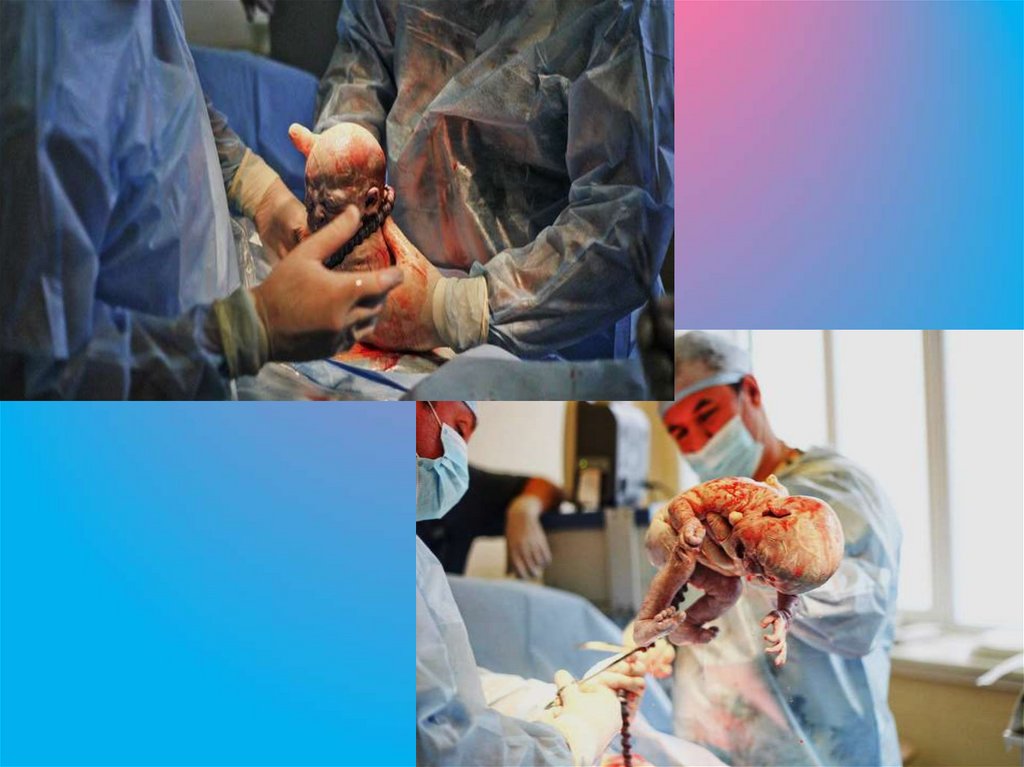
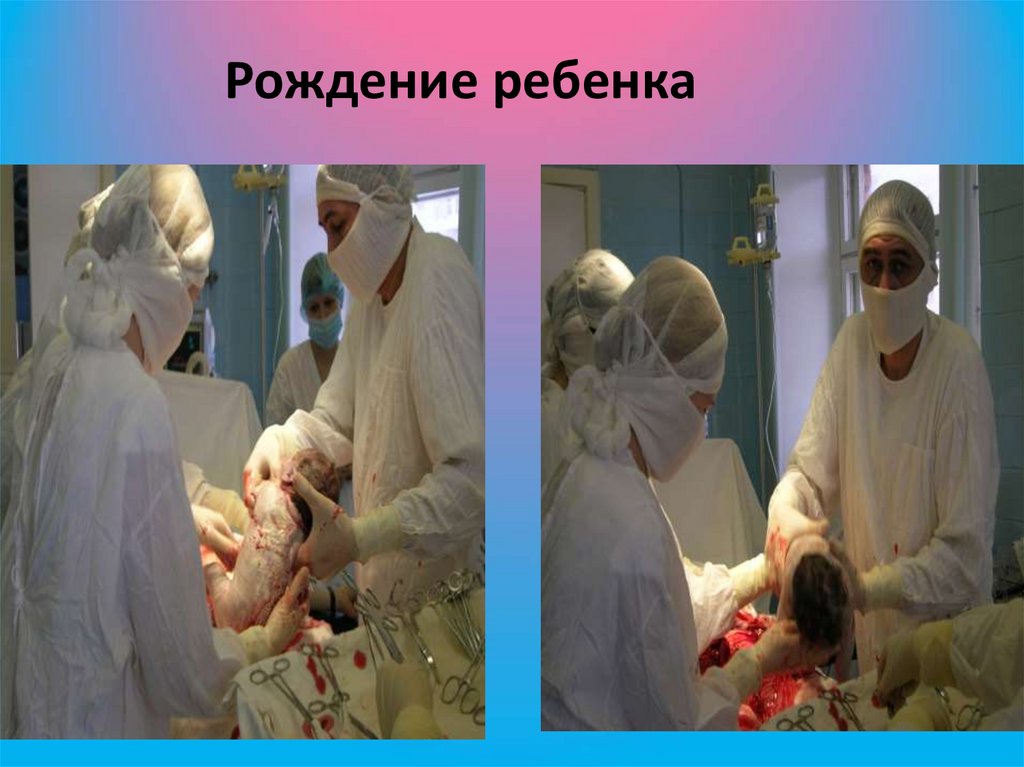
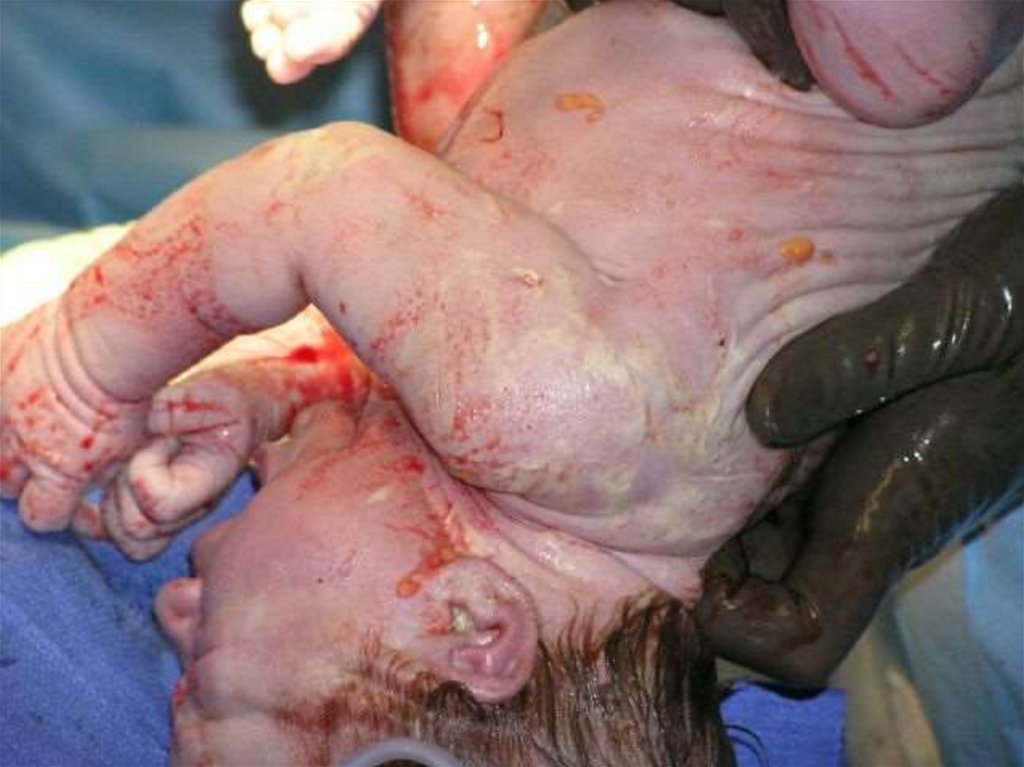
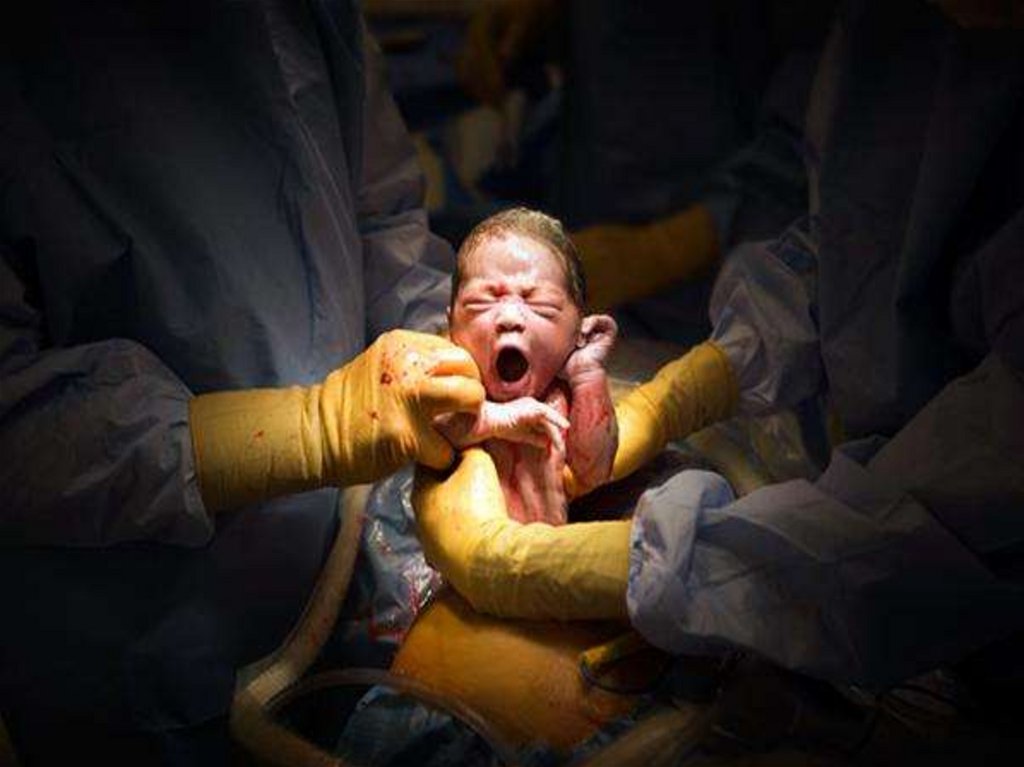
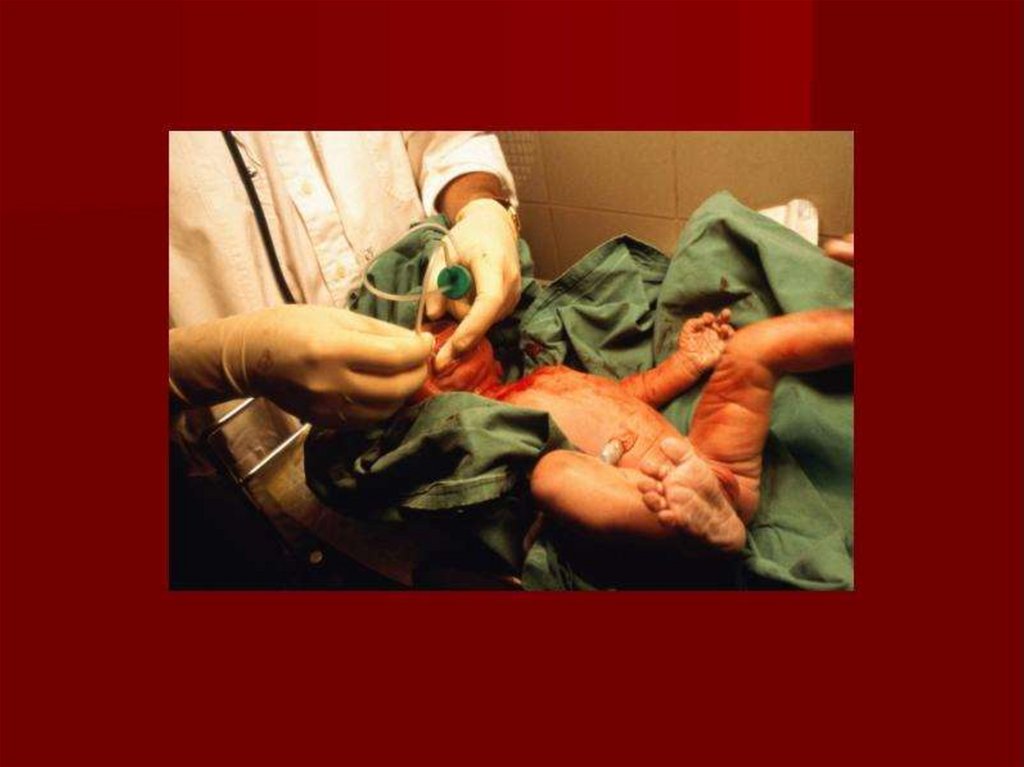
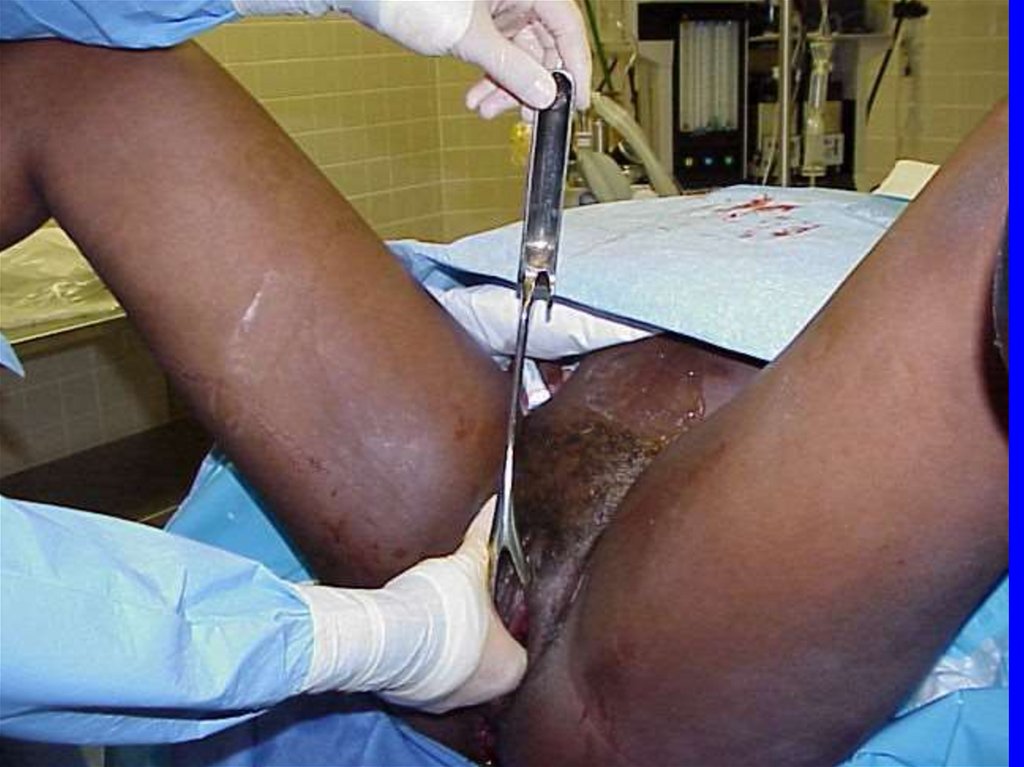
82. Рождение ребенка
83.
84.
85.
86.
87.
88.
89.
90.
91.
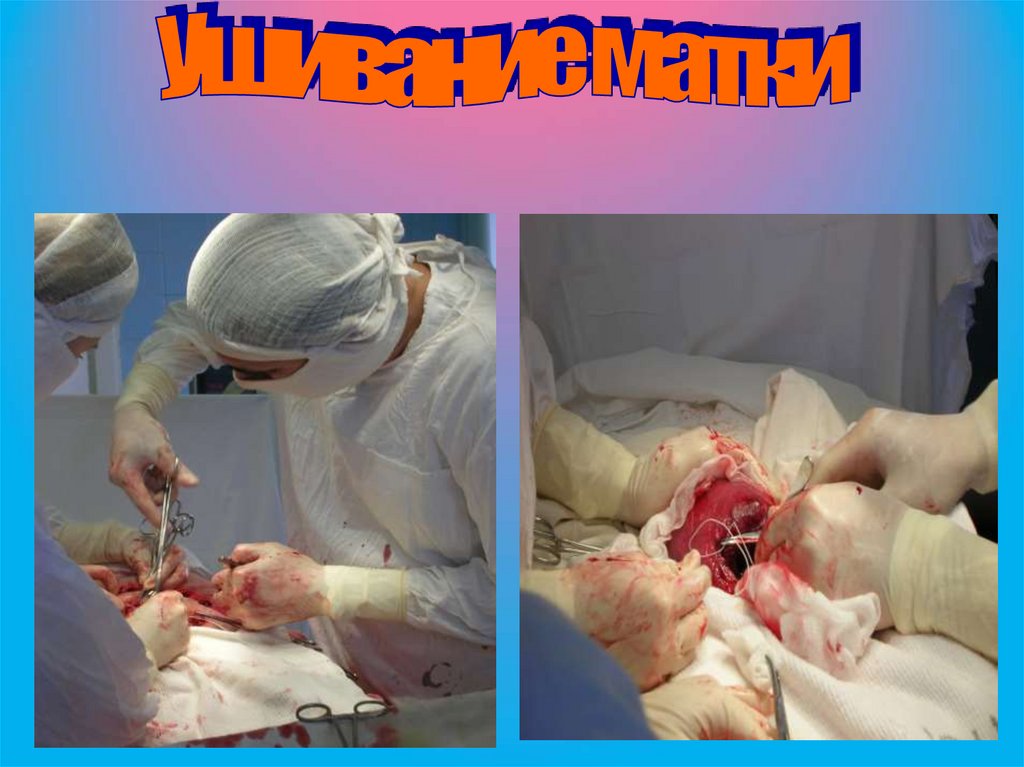
Ушивание матки . Методы:1) Двухрядный шов:
а) оба ряда отдельными швами (по В.И. Ельцову-Стрелкову) - первый ряд с
обязательным захватом эндометрия (слизисто-мышечный), второй ряд мышечномышечный с погружением швов первого ряда.
б) первый ряд - непрерывный обвивной или скорняжный шов с захватом эндометрия
и 1/3 миометрия без захлеста; второй ряд - П- или Z-образными отдельными швами с
захватом 2/3 миометрия, обеспечивающим надежный гемостаз.
в) оба ряда - непрерывными швами. Первый ряд непрерывный обвивной с захватом
слизистой и 1/3 миометрия без захлеста; второй также непрерывный мышечномышечный с захватом 2/3 миометрия и захлестом по Ревердену.
2) Однорядный шов:
а) однорядный мышечно-мышечный шов отдельными швами (Л.С. Логутова, 1996) разрез на матке ушивается через всю толщу миометрия отдельными швами без
захвата слизистой оболочки с интервалом 1-1,5 см.
б) однорядный непрерывный шов с одномоментной перитонизацией.
в) непрерывный обвивной однорядный шов синтетическими нитями с
прокалыванием слизистой и последующей перитонизацией пузырно-маточной
складкой.
г) непрерывный шов с запирающим захлестом по Ревердену.
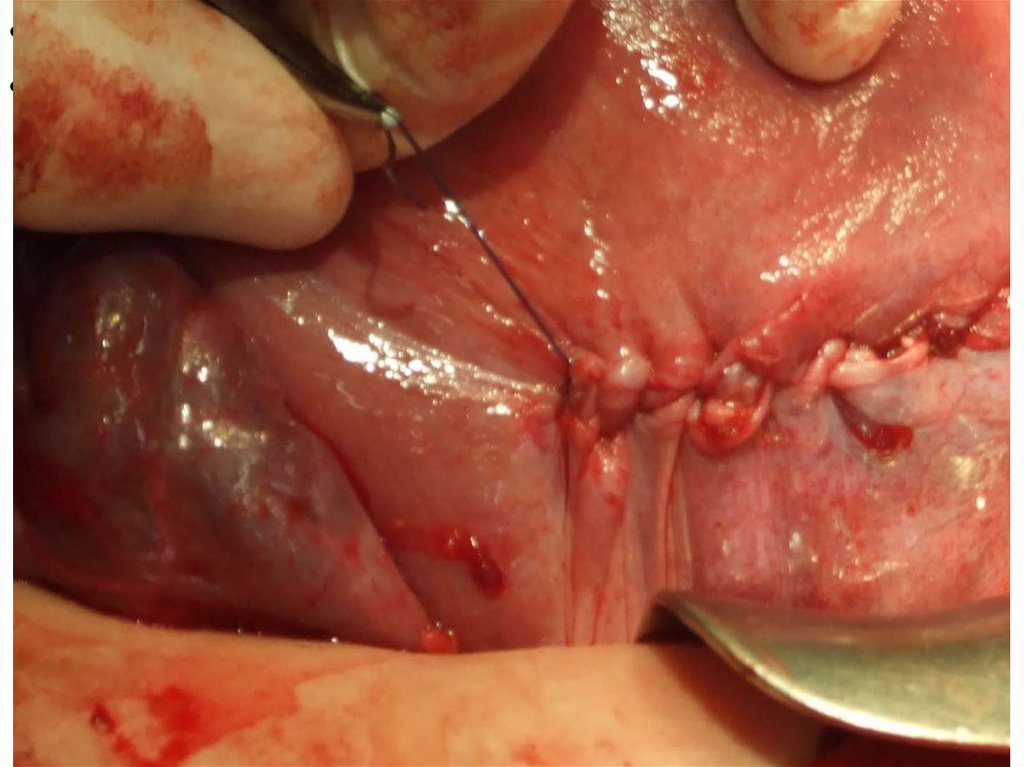
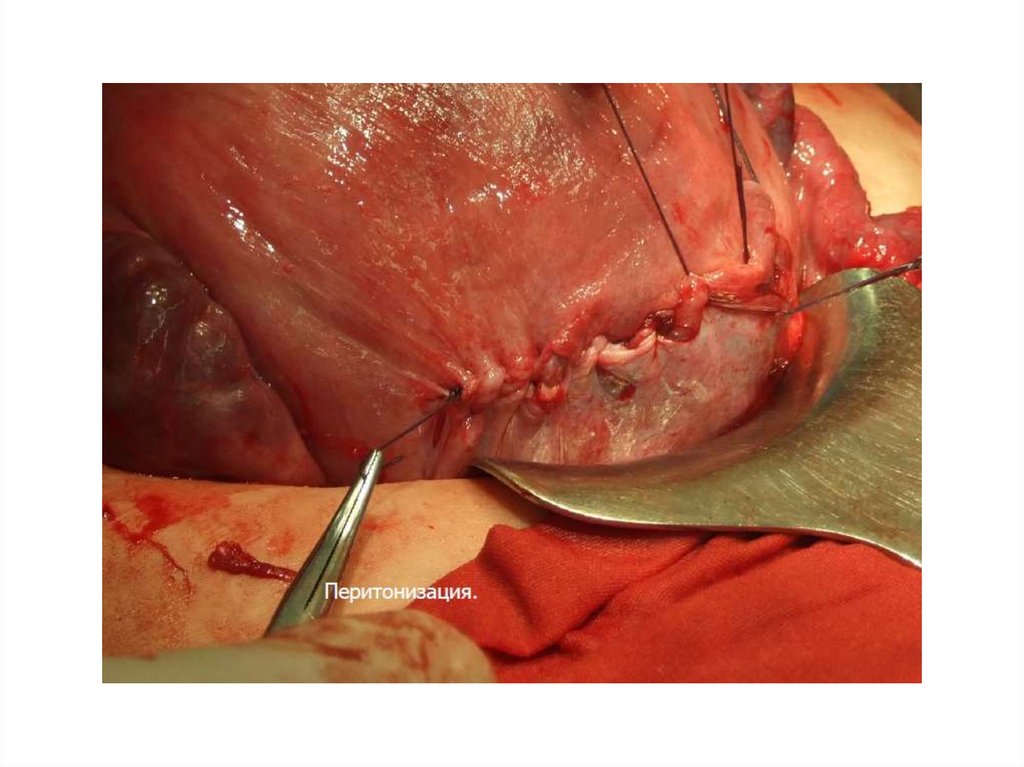
После ушивания матки производится перитонизация раны с помощью
пузырно-маточной складки брюшины непрерывным рассасывающимся швом.
92.
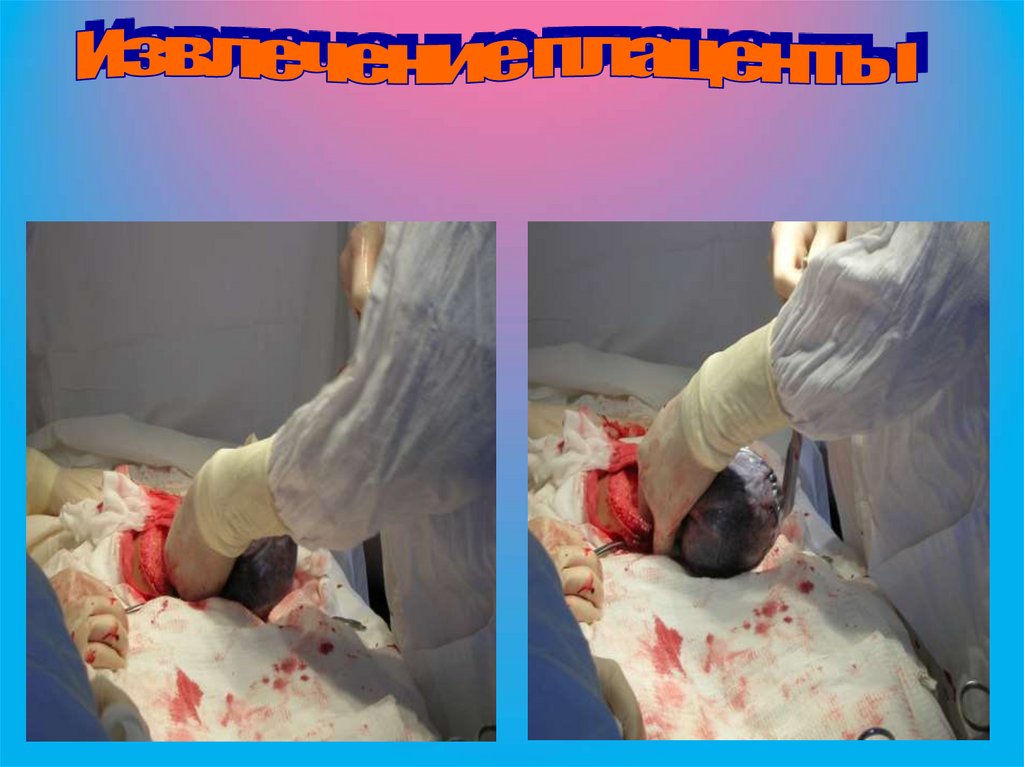
• После рождения ребенка анестезиолог вводит 5 ЕДокситоцина внутривенно. Послед удаляется путем
контролируемой тракции за пуповину. Для этого
пуповину держат в состоянии легкого натягивания к
началу спонтанного отделения плаценты. Осторожно
подтягивая за пуповину послед удаляют из полости
матки. Не следует тянуть за пуповину при отсутствии
сокращения матки и признаков отделения плаценты
поскольку это может привести к вывороту матки!
• Размещая всю руку в брюшной полости позади матки,
проводите массаж матки для стимуляции ее
сокращений. В случае сильного кровотечения из
плацентарной площадки, сожмите матку между
ладонями. Данный метод дает существенный гемостаз.
93.
• Продолжая массаж матки, марлевой салфеткойудалите остатки плодных оболочек и тканей с
матки, стимулируя ее сокращение.
• Захватите центр нижнего края раны на матке
атравматичним зажимом. Если необходимо,
расширьте цервикальний канал расширителем
Гегара, и протолкните расширитель во
влагалище, для того, чтобы изъять его после
операции. Этот шаг может повышать риск
манифестации генитальной инфекции, то есть ее
распространение из влагалища в матку.
94.
95.
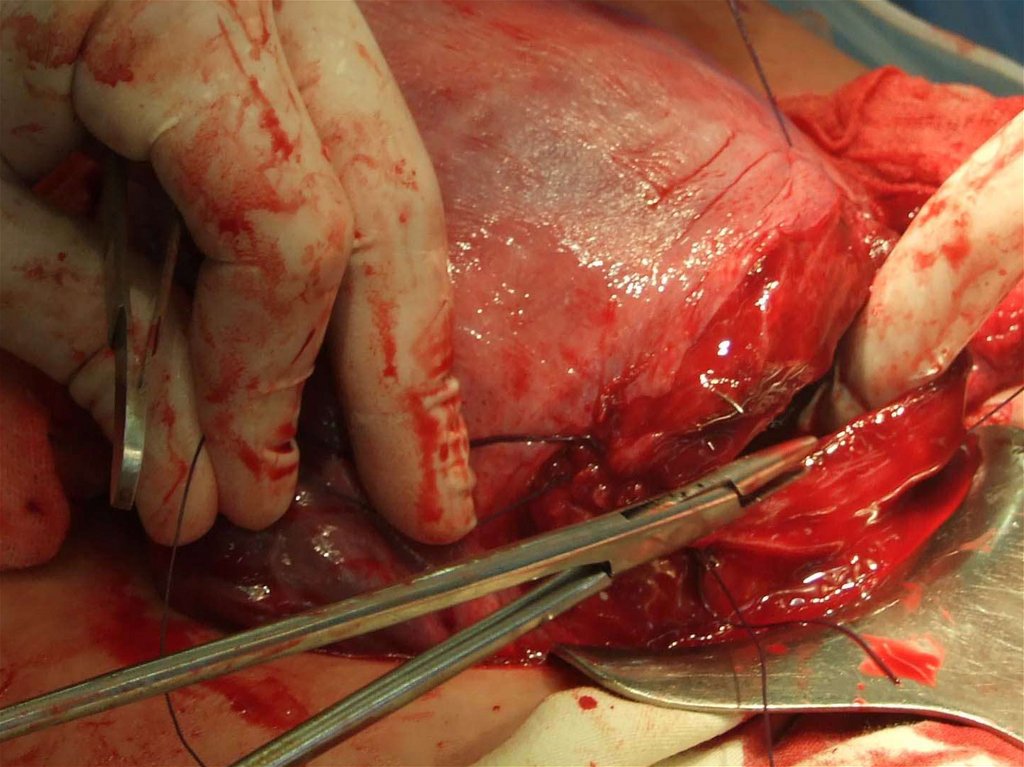
• Ушивание матки:• Зашейте разрезанную стенку матки однорядным
или двурядным беспрерывным швом с
перекрутом. Начинайте с края разреза, который
является более близким к Вам. Применяйте
длинную (90 см) лигатуру (отдавайте
преимущество синтетическому шовному
материалу, который рассасывается) № 1 и
большую колющую иглу. Отступите 1 см от края
разреза сверху и снизу для обеспечения
достаточного гемостаза. Будьте осторожным в
нижнем крае разреза, чтобы предотвратить
травмирование мочевого пузыря.
96.
97.
98.
99.
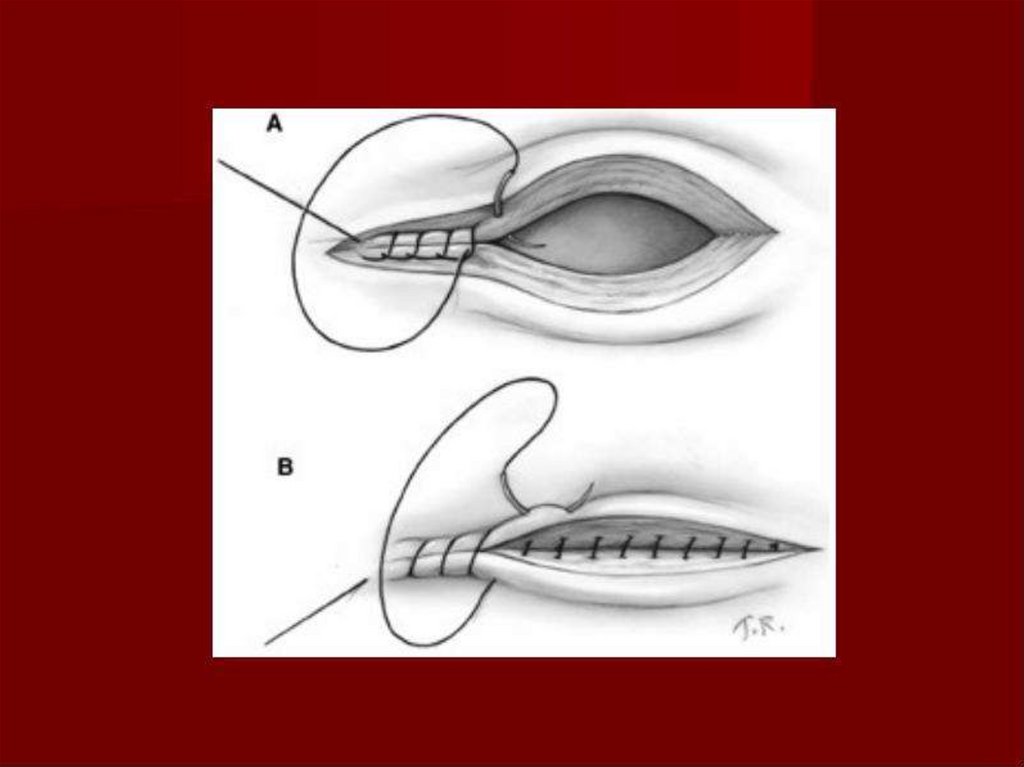
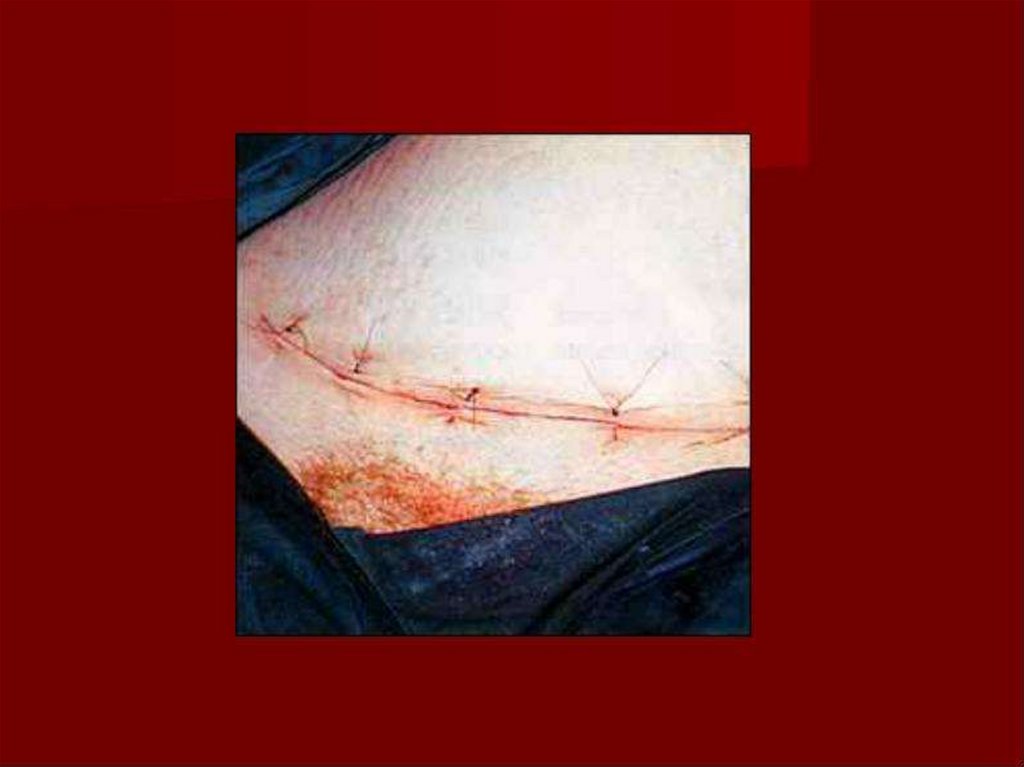
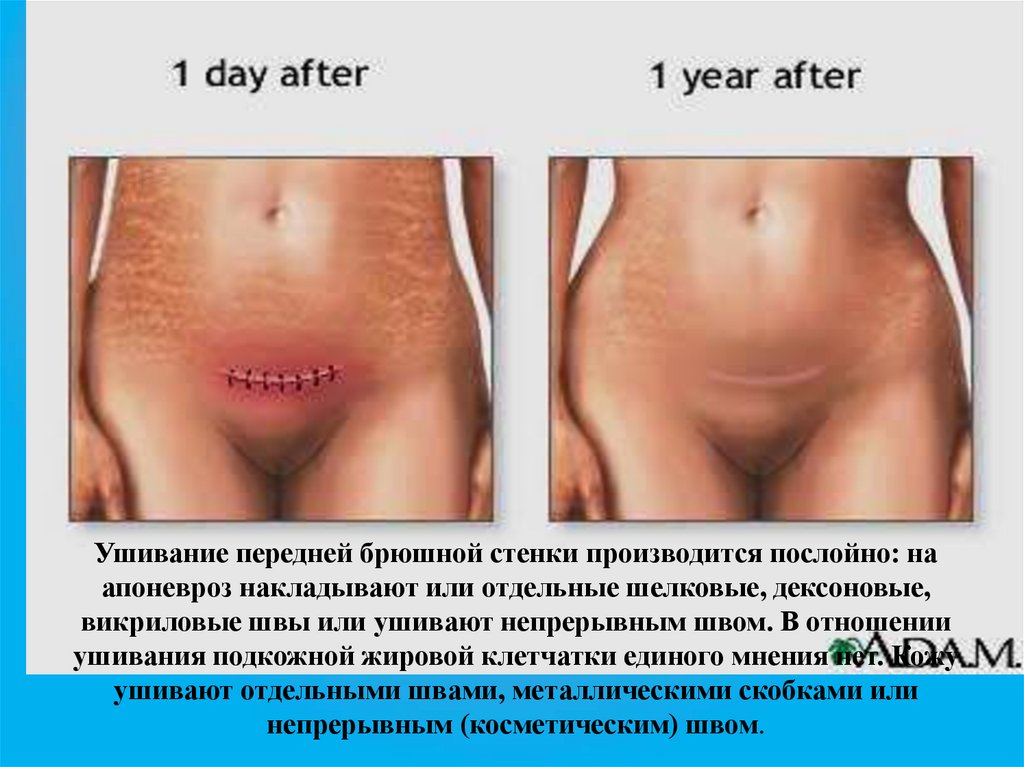
Ушивание передней брюшной стенки производится послойно: наапоневроз накладывают или отдельные шелковые, дексоновые,
викриловые швы или ушивают непрерывным швом. В отношении
ушивания подкожной жировой клетчатки единого мнения нет. Кожу
ушивают отдельными швами, металлическими скобками или
непрерывным (косметическим) швом.
100.
101.
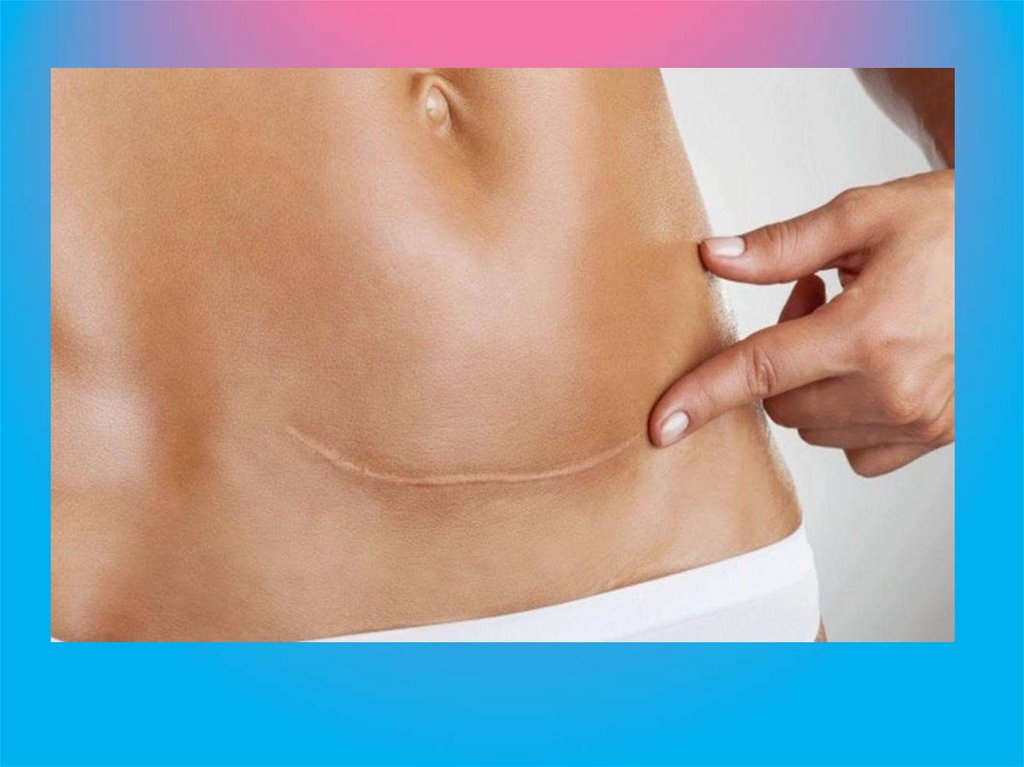
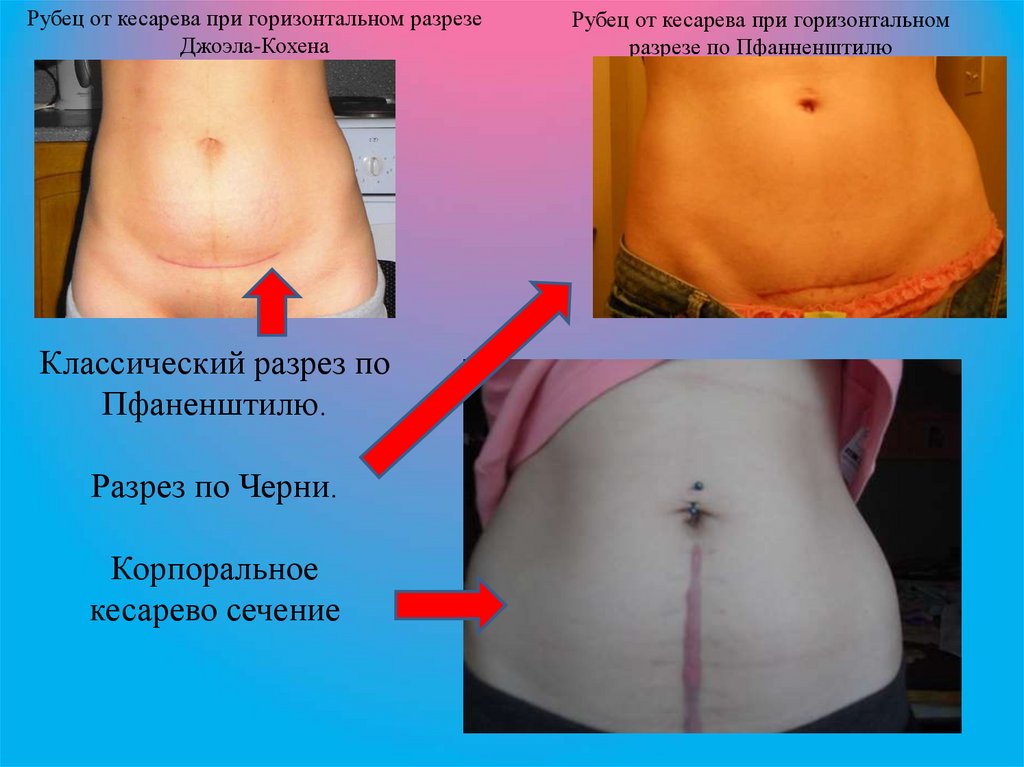
Рубец от кесарева при горизонтальном разрезеДжоэла-Кохена
Классический разрез по
Пфаненштилю.
Разрез по Черни.
Корпоральное
кесарево сечение
Рубец от кесарева при горизонтальном
разрезе по Пфанненштилю
102.
103.
104. МЕТОДЫ ВЫБОРА
ОБЩАЯ АНЕСТЕЗИЯ (чаще экстренная операция )ПОНРП с выраженным кровотечением
Острая гипоксия плода
Угрожающий или начавшийся разрыв матки
Шок любой этиологии
Инфекционные заболевания (местная инфекция кожных покровов, остеомиелит,
туберкулез поясничного отдела позвоночника, септицемия)
Артериальная гипотония (сист. менее 80)
Коагулопатия
Лечение антикоагулянтами
Заболевание ЦНС
Повышенная чувстительность к местным анестетикам
Длительное применение нейролептиков и транквилизаторов
Деформации позвоночного столба
Сильные головные боли и боли в спине
Антриовентрикулярная блокада более 2 ст.
Кахексия и резко выраженное обезвоживание
Отказ пациента от эпидуральной анестезии
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ (чаще плановая, когда у врачей есть 15-30мин)
Легочные заболевания (эмфизема, бронхиальная астма)
Поражение печени, почек и других органов
Заболевания, при которых противопоказаны миорелаксанты (миотония, миастения)
Когда желательна управляемая гипотония
При экстренных операциях, когда не представляется возможным эвакуировать содержимое
желудка
105.
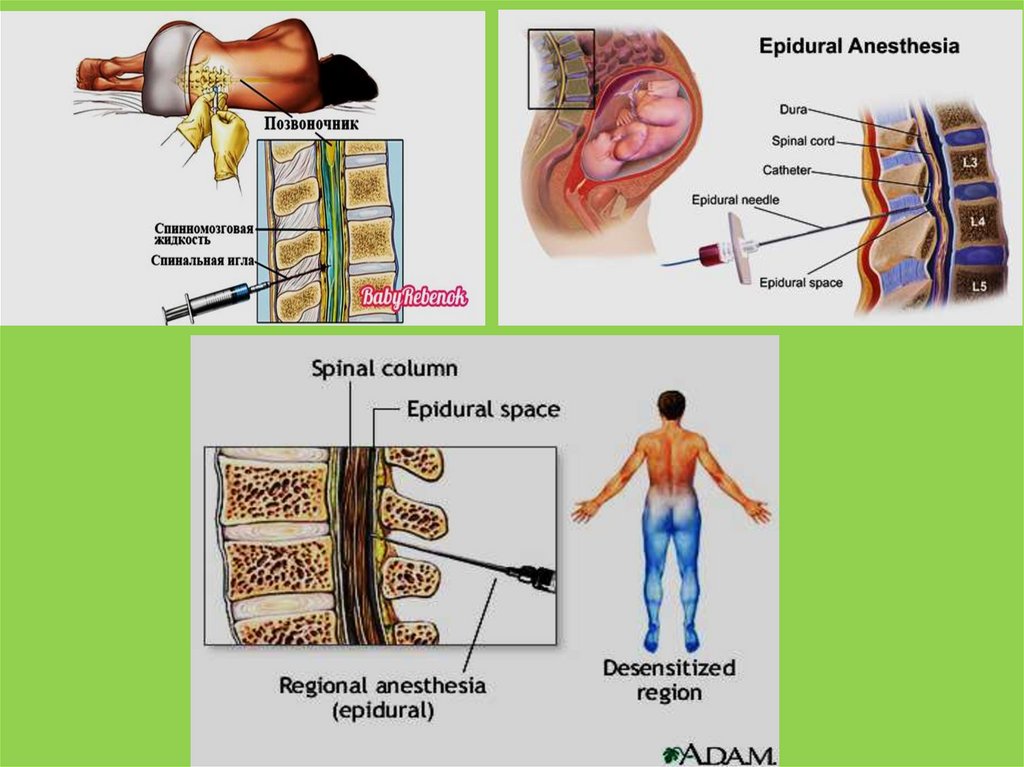
Эпидуральная и спинальная анестезия при кесарево сечениеК региональной анестезии относятся эпидуральное и спинальное обезболивание. Оба
вида анестезии похожи между собой по механизму воздействия на организм: происходит
потеря чувствительности только определенной части тела, при этом сознание роженицы
остается ясным. Региональный тип анестезии осуществляется посредством введения иглы
в нижнюю часть позвоночника. Если сравнивать последствия общего наркоза и
региональной анестезии на организм женщины, то явное преимущество будет у
последней. Хотя бы потому что период восстановления после ее применения будет
намного короче, чем при общем наркозе. Плюс мама постоянно находится в сознании и
имеет возможность сразу после извлечения ребенка из полости матки посмотреть на него.
106.
Отличие эпидуральной и спинальнойанестезии
Во время спинальной анестезии анестетик вводится в
спинальное пространство, что приводит к блокаде
близлежащего участка спинного мозга.
При эпидуральной анестезии анестетик вводится в
эпидуральное пространство, и приводит к блокаде нервов
выходящих из спинного мозга. Отсюда время наступления
обезболивающего эффекта при спинальной анестезии наступает
через 5-10 минут, а при эпидуральном обезболивании – через 2030 минут. Поэтому при экстренном кесаревом сечении
применяют спинальное обезболивание. Оба вида анестезии
приводят к понижению артериального давления, при этом
после спинальной анестезии это происходит резко, а при
эпидуральной постепенно и менее выражено. Побочные
эффекты могут развиться от обоих видов анестезии.
107.
108. НЕДОСТАТКИ АНЕСТЕЗИИ
ОБЩАЯ АНЕСТЕЗИЯВысокий риск трубной интубации трахеи
Быстрое развитие гипоксии
Большая вероятность кислотно-аспирационного синдрома
Из-за ограниченного применения лекарст. средств на пренатальном этапе –
недостаточная аналгезия – активизируется симпато-адреналовая с-ма и снижается
скорость плацентарного кровотока
Депрессия дыхательной и серд.-сосуд. систем родильниц в раннем
послеоперационном периоде
Раннее возникновение послеоперационного болевого синдрома –
психовегетативные расстройства
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
Продолжительное время до наступления наркоза
Негарантированность наркоза (односторонняя или мозаичная анестезия)
Неудачные анестезии (1,5-25 %)
Боли в спине и в области пункции (2-25 %)
Головная боль (1-15%)
Гипотония, обусловленная симпатической блокадой
Аортоковальный синдром
Попадание анестетика в кровяное русло с эпидуральном пространстве –
головокружение, рвота, бледность
Эпидуральная гематома
109.
Ведение послеоперационного периодаСразу после операции на низ живота кладут пузырь со льдом,
назначают обезболивающие средства. Через 6—10 ч больная должна активно
поворачиваться в постели, при отсутствии противопоказаний через сутки
больную следует поднимать.
В неинфицированных случаях и при отсутствии факторов риска развития
инфекционных осложнений антибиотики можно не назначать. При наличии
потенциальной или клинически выраженной инфекции антибиотики
назначаются во время или сразу после операции.
Во время операции кесарева сечения обычно кровопотеря составляет
800—1000 мл, поэтому в послеоперационном периоде требуется проведение
инфузионной терапии, направленной на коррекцию гиповолемии, ацидоза,
нарушений центральной и периферической гемодинамики, электролитного
баланса(гемодез, полидез, реополиглюкин, электролитные растворы,
белковые препараты). При недостаточной инволюции матки назначаются
сокращающие средства.
110.
ВЕДЕНИЕ ПОСЛЕРОДОВОГО ПЕРИОДАРекомендовано раннее употребление жидкости, ранняя активация
пациентки сразу по окончанию действия анестетиков.
Нет необходимости в голодании после операции, потому что парез
кишечника очень редко возникает при применении данного метода. Ранняя
мобилизация снижает риск тромбоэмоблических осложнений и уменьшает
интенсивность и продолжительность послеоперационной боли. Уменьшение
ощущения боли облегчает грудное выкармливание, а это в свою очередь
содействует сокращению и инволюции матки.
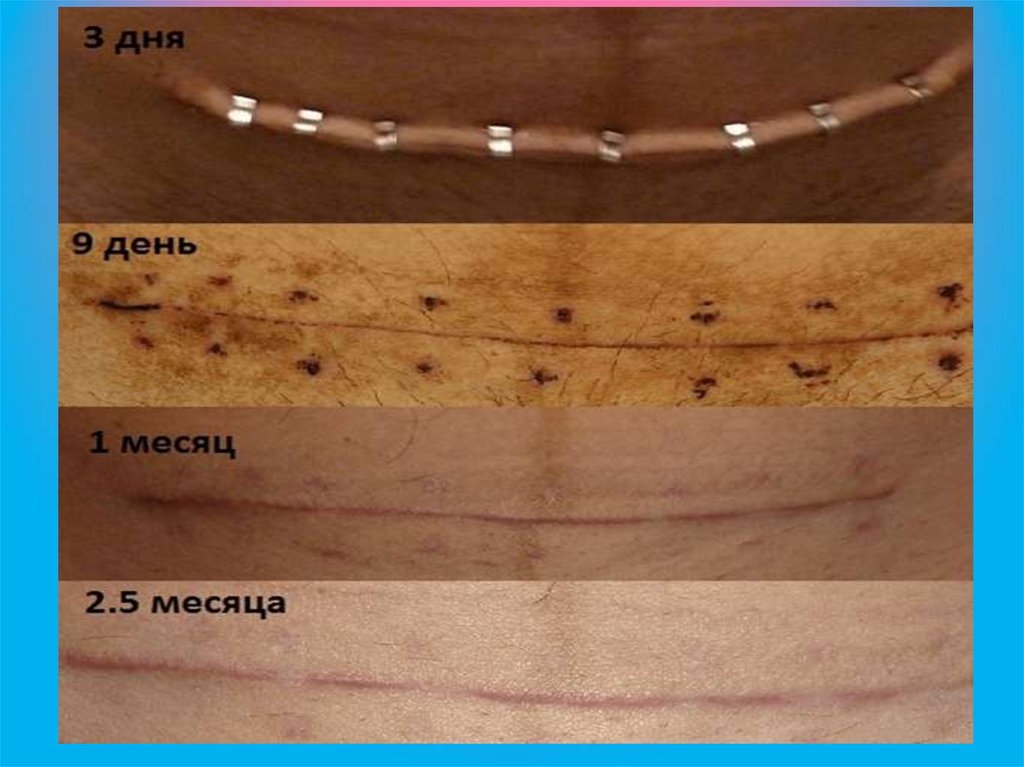
Снятие швов на 5- е сутки после операции. Это снижает риск развития
инфекции и коллоидных рубцов.
Рекомендации 2023г:
Уход за родовой раной после кесарева сечения включает: снятие стандартных
повязок через 6-24 часа после операции. Удаление швов с послеоперационной
раны на 6 день после операции (амбулаторно!).
Ранняя выписка – предпочтительна, выздоравливающим родильницам
предлагается ранняя выписка из стационара через 24 часа, последующее
наблюдение дома [1].
111.
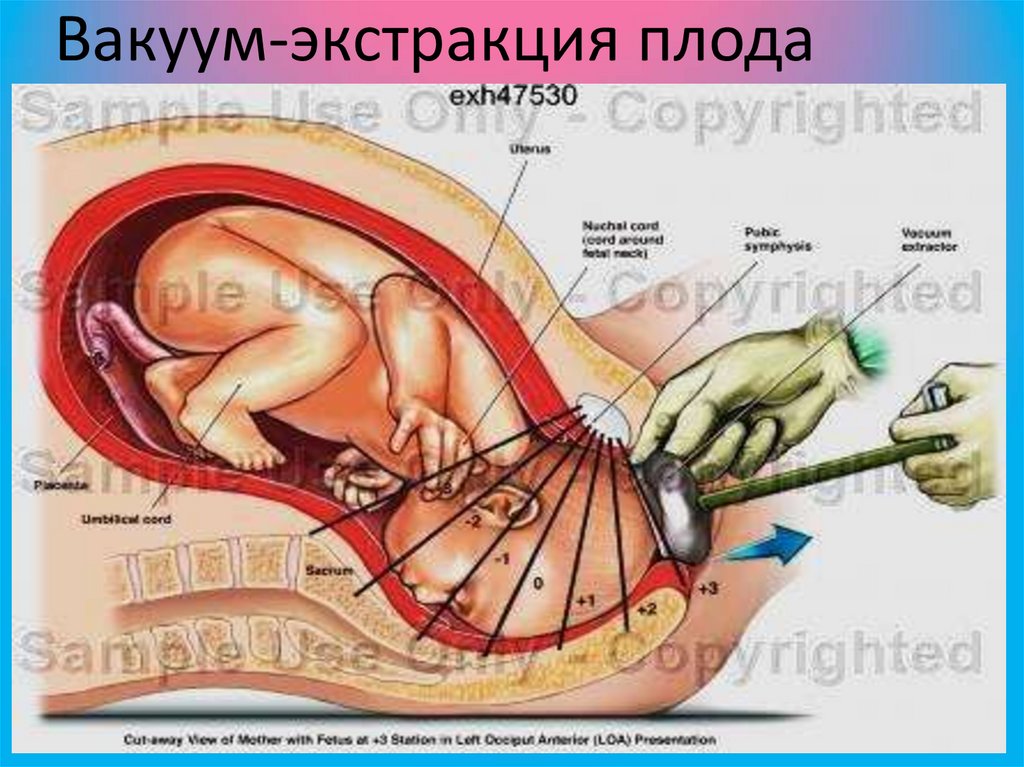
ВАКУУМ-ЭКСТРАКЦИЯ ПЛОДА• Вакуум-экстракция плода - родоразрешающая
операция, при которой плод искусственно
извлекаю через естественные родовые пути с
помощью вакуум-экстрактора.
112.
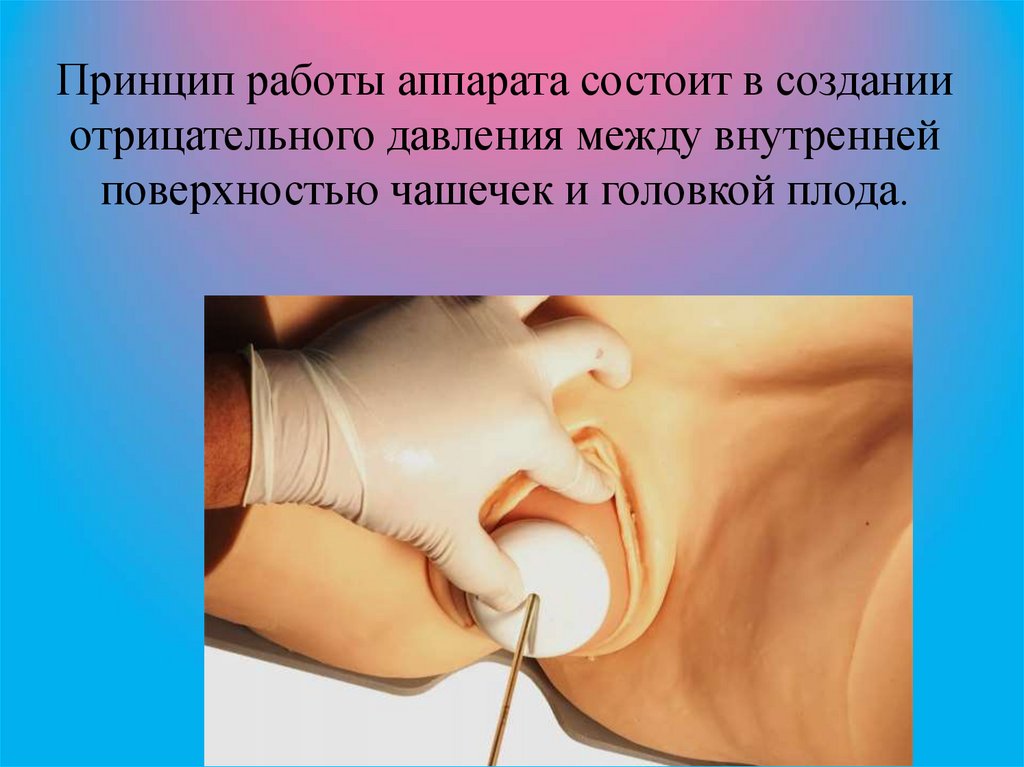
Принцип работы аппарата состоит в созданииотрицательного давления между внутренней
поверхностью чашечек и головкой плода.
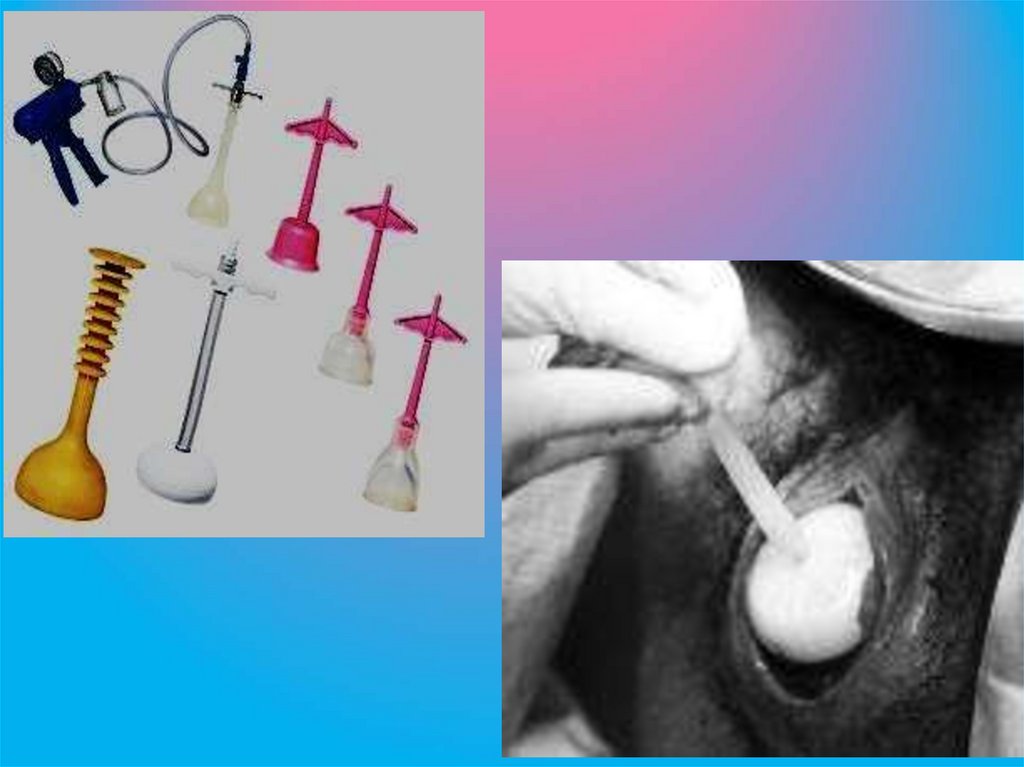
113. Vacuum Devices
114. Типы вакуум-экстракторов
115. Вакуум-экстракция плода
116.
117.
118.
119.
120.
Показаниями к операции вакуум - экстракции плодаявляются слабость родовой деятельности (слабость потуг), не
поддающаяся консервативной терапии; начавшаяся внутриутробная
гипоксия плода – дистресс плода.
Противопоказаниями для проведения операции являются:
заболевания, требующие выключения потуг (тяжелые формы
позднего гестоза, декомпенсированные пороки сердца, миопия
высокой степени, гипертоническая болезнь и др.), так как во
время вакуум - экстракции плода требуется активная потужная
деятельность роженицы
несоответствие размеров головки плода и таза матери;
разгибательные предлежания головки плода;
недоношенность плода (менее 36 недель).
N.B. Последние два противопоказания связаны с особенностью
физического действия вакуум-экстрактора, поэтому размещение
чашечек на головке недоношенного плода или в области большого
родничка чревато тяжелыми осложнениями.
121.
Условиями для выполнения операции вакуум - экстракции плодаявляются:
полное раскрытие маточного зева;
отсутствие плодного пузыря;
соответствие между размерами головки плода и размерами таза
матери;
затылочное вставление головки;
живой, доношенный плод;
головка плода должна находится в узкой части полости или в
выходе из малого таза.
В двух последних случаях операцией выбора являются
акушерские щипцы.
Подготовка к операции типична для влагалищных
операций. Непосредственно перед операцией производится
влагалищное исследование для уточнения условий и определения
направления тракции.
Общий наркоз противопоказан, так как вакуум-экстракция плода
предусматривает активное участие роженицы.
122.
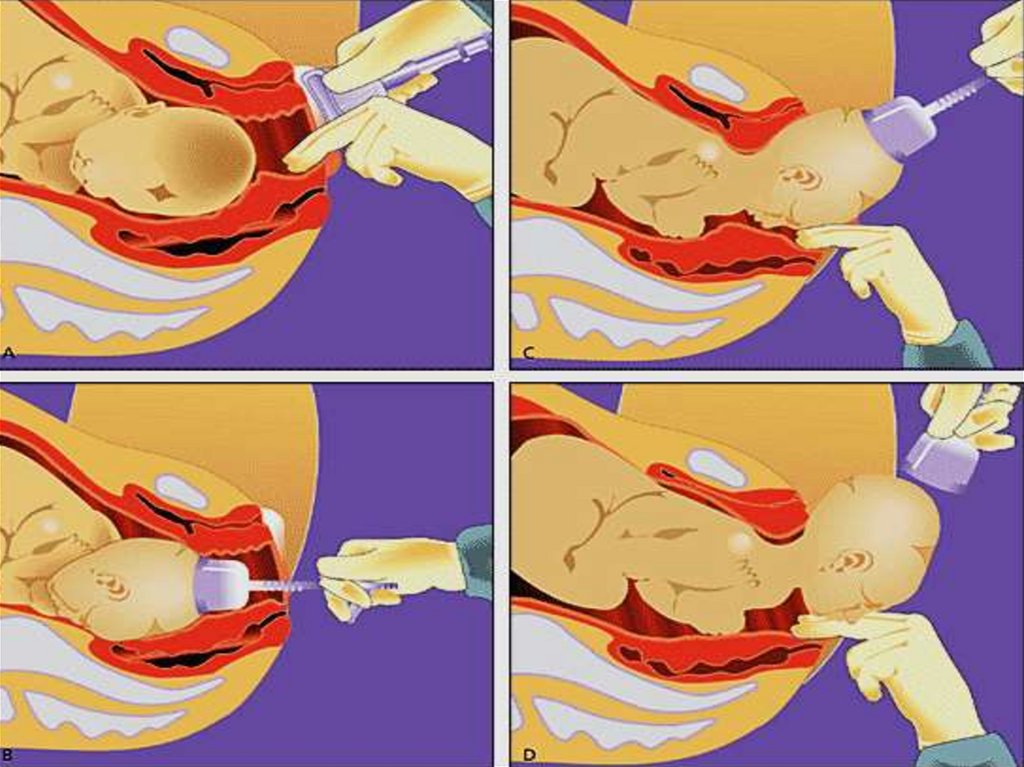
Операция вакуумэкстракции плода состоит из рядапоследовательных действий:
введение чашечки вакуумэкстрактора и размещение её на головке
плода;
создание отрицательного давления между головкой плода и
внутренней поверхностью чашечки вакуумэкстрактора;
тракция по извлечению плода;
снятие чашечки вакуумэкстрактора с головки плода путём
постепенного уменьшения отрицательного давления.
Каждый этап операции имеет свои особенности. Так, например,
чашечку вакуумэкстрактора можно вводить под ручным контролем или
при обнажении головки плода в зеркалах.
После введения чашечки во влагалище её размещают на головке
плода как можно ближе к малому родничку, минуя большой родничок, и
тщательно прижимают.
Положение чашечки должно соответствовать «срединной точке
сгибания», т.е. её боковые края должны располагаться симметрично по
обе стороны саггитального шва, а задний край — на 1–3 см кпереди от
малого родничка.
123.
Затем к чашечке присоединяют вакуум-аппарат ипостепенно, в течение 2–3 мин, создают в системе
отрицательное давление, ориентируясь на показания
манометра. Начальное давление составляет примерно 100 мм
рт.ст., необходимо убедиться в том, что ткани мягких родовых
путей не попали между чашечкой и головкой плода, после чего
давление доводят до 500–600 мм рт.ст. и начинают тракции.
Направление тракций зависит от положения головки
плода в малом тазу и должно имитировать её естественное
продвижение по родовому каналу. Обычно их осуществляют в
направлении вниз, на себя и вверх (стопы акушера —
плоскость широкой части полости малого таза, грудь — узкая
часть полости малого таза, лицо — плоскость выхода таза).
Тракции проводят синхронно с родовой
деятельностью, останавливаясь в перерывах
между схватками.
124.
Эпизиотомии рекомендуют избегать, таккак сопротивление мягких тканей
промежности обеспечивает дополнительную
фиксацию чашечки вакуумэкстрактора и
способствует более естественному процессу
прохождения головки плода через родовые
пути за счет её сгибания и вращения.
Чашечку вакуумэкстрактора снимают
после прорезывания теменных бугров,
постепенно снижая разрежение в аппарате, а
головку выводят с помощью обычного
ручного пособия по приёму родов.
125.
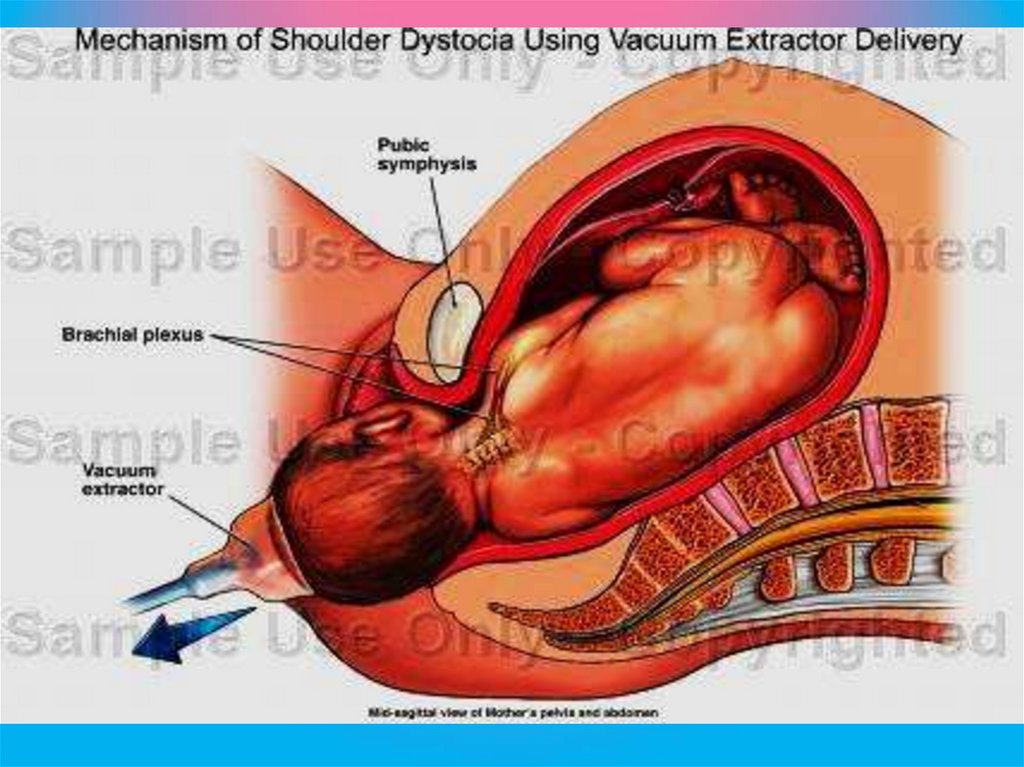
ОСЛОЖНЕНИЯ ВАКУУМ-АСПИРАЦИИсоскальзывание чашечки вакуум-экстрактора,
что происходит при нарушении герметичности;
отсутствие продвижения головки плода;
травматизация плода: кефалогематомы,
повреждения ЦНС различной степени тяжести;
повреждения тканей мягких родовых путей
матери.
При повторном соскальзывании чашечки
вакуумэкстрактора с головки плода или отсутствии
продвижения головки операцию прекращают и
переходят к другим способам родоразрешения
126. Щипцы Лазаревича (а) и Килланда (б).
Акушерскими щипцаминазывается инструмент, предназначенный для
извлечения живого доношенного плода за головку.
Щипцы Лазаревича (а) и Килланда (б).
127.
Операция наложения акушерских щипцов ивакуум-экстракции плода относятся к влагалищным
родоразрешающим операциям. Частота применения
различных родоразрешающих операций в
современном акушерстве в значительной степени
определяется с позиции перинатальной охраны плода.
В связи с неблагоприятным исходом для плода в
современном акушерстве редко применяют вакуумэкстракцию плода.
Необходимость применения акушерских щипцов
в плановом порядке вытесняется выбором планового
кесарева сечения. В то же время для быстрого
окончания второго периода родов операция наложения
акушерских щипцов является операцией выбора.
128.
FORCEPS129.
130.
131.
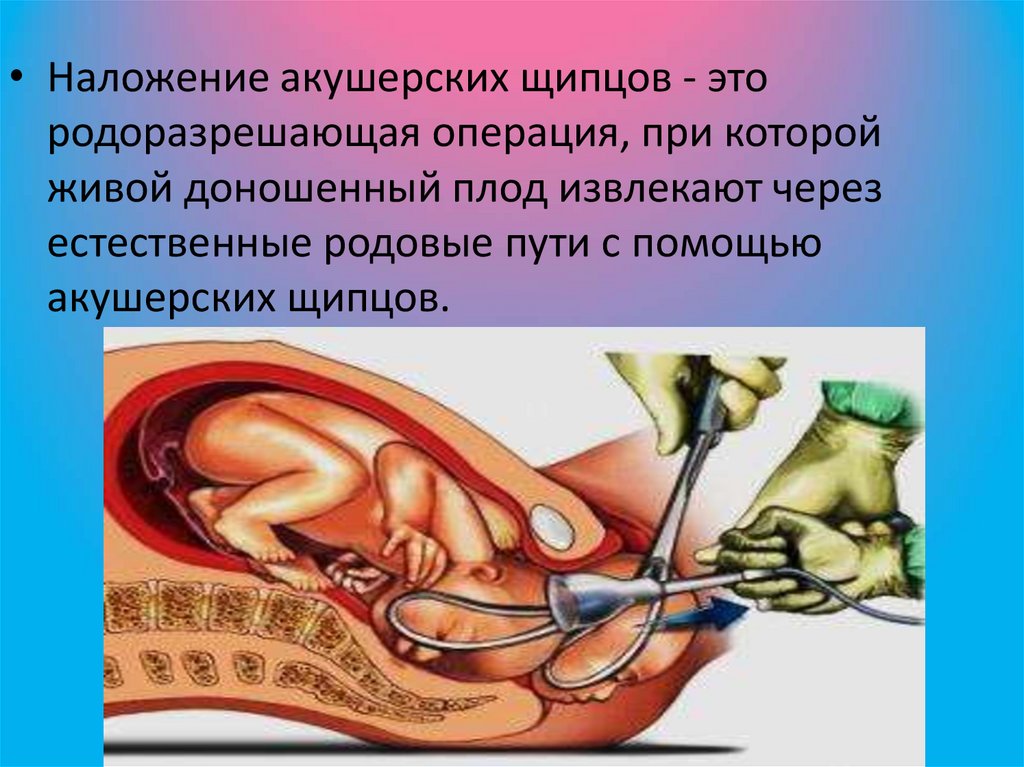
• Наложение акушерских щипцов - этородоразрешающая операция, при которой
живой доношенный плод извлекают через
естественные родовые пути с помощью
акушерских щипцов.
132.
Акушерские щипцы были изобретенышотландским врачом Петером Чемберленом (умер в 1631
г.) в конце XVI столетия. Многие годы акушерские щипцы
оставались фамильным секретом, передающимся по
наследству, так как они являлись предметом наживы
изобретателя и его потомков. Секрет был в дальнейшем
продан за весьма высокую цену.
Спустя 125 лет (1723 г.) акушерские щипцы были
"вторично" изобретены Женевским анатомом и хирургом
И. Пальфином (Франция) и немедленно обнародованы,
поэтому приоритет в изобретении акушерских щипцов по
праву принадлежит ему. Инструмент и его применение
быстро получили широкое распространение.
133.
В России акушерские щипцы впервые былиприменены в 1765 году в Москве профессором Московского
университета И.Ф. Эразмусом. Однако заслуга внедрения
этой операции в повседневную практику неотъемлемо
принадлежит основоположнику русского научного
акушерства Нестору Максимовичу Максимовичу (Амбодику,
1744-1812). Свой личный опыт он изложил в книге
"Искусство повивания, или наука о бабьем деле" (1784-1786).
По его чертежам инструментальным мастером Василием
Коженковым (1782) изготовлены первые в России модели
акушерских щипцов.
В дальнейшем в развитие теории и практики операции
наложения акушерских щипцов большой вклад внесли
отечественные акушеры Антон Яковлевич Крассовский,
Иван Петрович Лазаревич, Николай Николаевич Феноменов.
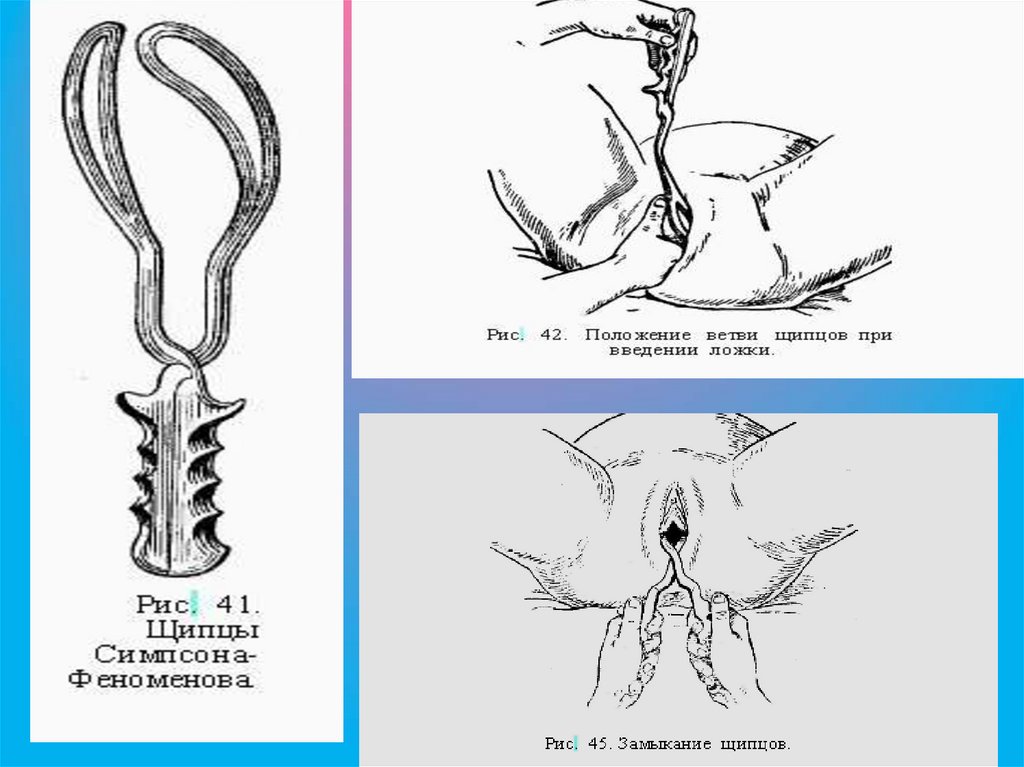
134. УСТРОЙСТВО АКУШЕРСКИХ ЩИПЦОВ
А - Щипцы Симпсона- Феноменова.Б - Ветвь щипцов Симпсона Феноменова. 1 - ложка; 2 - часть
замка; 3 - крючок Буша; 4 рукоятка
• Акушерские щипцы состоят из двух симметричных
частей - ветвей, которые могут иметь отличия в
строении левой и правой частей замка. Одна из
ветвей, которую захватывают левой рукой и вводят
в левую половину таза называют левой ветвью.
Другую ветвь - правой.
• В каждой ветви различают три части: ложка,
элемент замка, рукоятка.
135.
Ложка представляет собой изогнутуюпластину, имеющую широкий вырез - окно.
Закругленные края ложек называют ребрами
(верхнее и нижнее). Ложка имеет особую форму,
которая продиктована формой и размерами, как
головки плода, так и малого таза. Ложки акушерских
щипцов не имеют тазовой кривизны (прямые щипцы
Лазаревица). Некоторые модели щипцов имеют
дополнительно и промежностную кривизну в
области соединения ложек и рукоятки (Килланда,
Пайпера). Головная кривизна - это изогнутость
ложек во фронтальной плоскости щипцов,
воспроизводящая форму головки плода. Тазовая
кривизна - это изогнутость ложек в сагиттальной
плоскости щипцов, соответствующая по форме
крестцовой впадине и до известной степени
проводной оси таза.
136.
Замок служит для соединения ветвейщипцов. Устройство замков неодинаково в
различных моделях щипцов. Отличительной
характеристикой является степень подвижности
соединяемых им ветвей:
• - русские щипцы (Лазаревича) - замок свободно
подвижен;
• - английские щипцы (Smellie) - замок умеренно
подвижен;
• - немецкие щипцы (Naegele) - замок почти
неподвижен;
• - французские щипцы (Levret) - замок
неподвижен.
137.
Рукоятка служит для захватывания щипцов и производстватракций. Она имеет гладкие внутренние поверхности, в связи с чем,
при сомкнутых ветвях они плотно прилегают друг к другу.
Наружные поверхностей частей рукоятки щипцов имеют рифленую
поверхность, что предупреждает скольжение рук хирурга при
производстве тракций. Рукоятка делается полой, чтобы уменьшить
массу инструмента. В верхней части наружной поверхности
рукоятки имеются боковые выступы, которые называются крючками
Буша. При проведении тракций они представляют надежную опору
для руки хирурга. Кроме того, крючки Буша позволяют судить о
неправильном наложении акушерских щипцов, если при смыкании
ветвей крючка расположены не друг против друга. Однако
симметричное их расположение не может быть критерием
правильности наложения акушерских щипцов. Плоскость, в которой
находятся крючки Буша после введения ложек и замыкания замка
соответствует размеру, в котором расположены собственно ложки
(поперечному или одному из косых размеров таза).
138.
МЕХАНИЗМ ДЕЙСТВИЯМеханизм действия акушерских щипцов включает в себя
два момента механического эффекта (сжатие и влечение).
Назначение щипцов - плотно обхватить головку плода и заменить
изгоняющую силу матки и брюшного пресса влекущей силой
врача. Следовательно, акушерские щипцы являются только
влекущим инструментом, но не ротационным и не
компрессионным. Однако известного сжатия головки в процессе
ее извлечения, тем не менее, трудно избежать, но это является
недостатком щипцов, а не их назначением. Несомненно, и то, что
в процессе тракций акушерские щипцы совершают ротационные
движения, но, исключительно, следуя движению головки плода,
не нарушая естественного механизма родов. Следовательно, врач
в процессе извлечения головки не должен препятствовать тем
поворотам, которые будет совершать головка плода, а, наоборот,
способствовать им. Насильственные вращательные движения
щипцами недопустимы, так как неправильные положения
головки в тазу не создаются без причины. Они возникают или
вследствие аномалий строения таза, или вследствие особого
строения головки.
139.
140.
При наложении щипцов следует руководствоватьсяследующими тройными правилами.
Первое тройное правою. Первой вводится левая ложка,
которая вводится левой рукой в левую половину таза (матери)
("три слева") под контролем правой руки; правая ложка вводится
правой рукой в правую сторону таза ("три справа") под
контролем левой руки.
Второе тройное правило. Верхушки ложек должны быть
обращены в сторону проводной оси таза; щипцы должны
захватывать головку вдоль большого косого размера
(mentooccipitalis) и бипариетально, чтобы проводная точка
головки находилась в плоскости щипцов.
Третье тройное правило. При головке, находящейся в
широкой части полости таза, тракции (по отношению к стоящей
женщине) направлены косо кзади, затем вниз и кпереди, если
головка находится в узкой части, — вниз и кпереди, а если в
плоскости выхода таза — кпереди.
141.
142.
Техника операции наложения акушерских щипцоввключает следующие моменты.
Введение ложек
При введении ложек акушерских щипцов врач
должен следовать первому "тройному" правилу
(правило трех "левых" и трех "правых"): левая ложка
левой рукой вводится в левую сторону таза,
аналогично, правая ложка правой рукой в правую
сторону таза.
Рукоятку щипцов захватывают особым образом:
по типу «писчего пера» (у конца рукоятки напротив
большого пальца помещают указательный и средний
пальцы) или по типу смычка (напротив большого
пальца вдоль рукоятки располагают широко
расставленные четыре других). Особый вид захвата
ложек щипцов позволяет избежать приложения силы
при ее введении.
143.
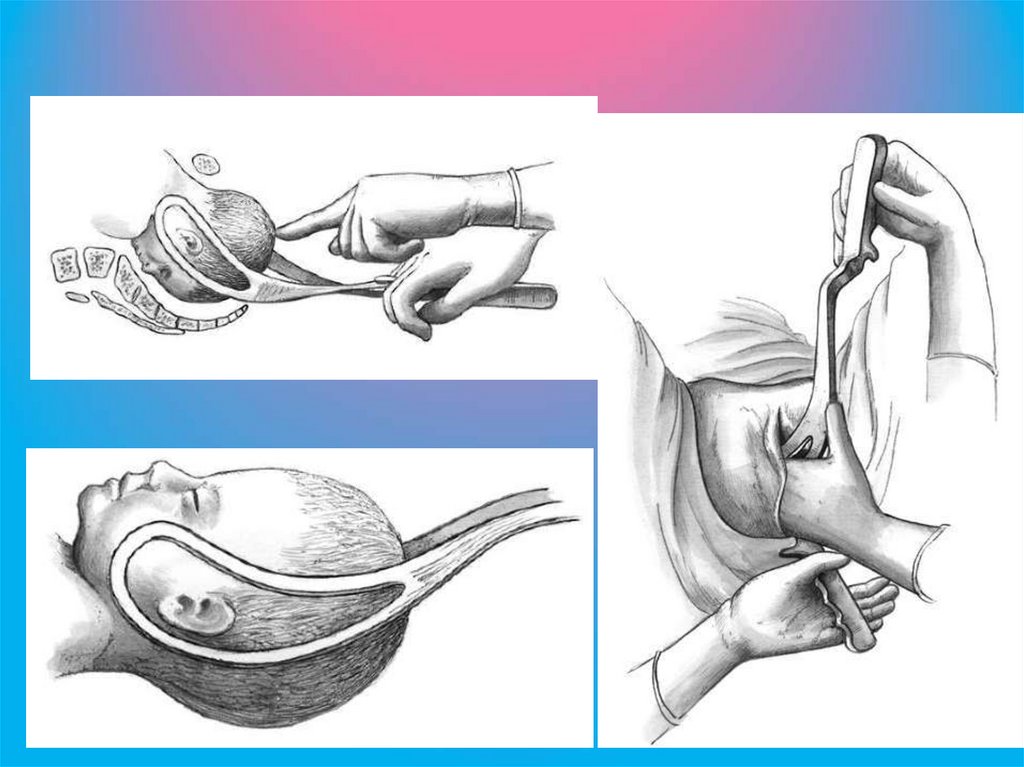
144.
Первой вводят левую ложку щипцов. Стоя, врач вводит вовлагалище четыре пальца правой руки (полуруку) в левую половину таза,
отделяя головку плода от мягких тканей родового канала. Большой палец
остается снаружи. Взяв левой рукой левую ветвь щипцов, рукоятку
отводят в правую сторону, устанавливая ее почти параллельно правому
паховому сгибу. Верхушку ложки прижимают к ладонной поверхности,
введенной во влагалище руки, таким образом, чтобы нижнее ребро ложки
располагалось на четвертом пальце и опиралось на отведенный большой
палец. Затем осторожно, без всякого усилия, ложку продвигают между
ладонью и головкой плода в глубь родового канала, располагая нижним
ребром между III и IV пальцами правой руки и опираясь на отогнутый
большой палец.
Продвижение ложки в глубь родового канала должно совершаться
в силу собственной тяжести инструмента и за счет подталкивания
нижнего ребра ложки 1 пальцем правой руки.
Полурука, находящаяся в родовых путях, является рукойпроводником и контролирует правильность направления и расположения
ложки. С ее помощью акушер следит, чтобы верхушка ложки не
направлялась в свод, на боковую стенку влагалища и не захватила край
шейки матки.
После введения левой ложки, чтобы избежать смещения, ее
передают ассистенту. Далее под контролем левой руки акушер вводит
правой рукой правую ветвь в правую половину таза так же, как и левую
ветвь.
145.
Правильно наложенные ложкирасполагаются на головке плода согласно
"второму" тройному правилу:
длинник ложек - на головке плода вдоль
большого косого размера (diameter mentooccipitalis) от затылка к подбородку;
ложки захватывают головку в
наибольшем поперечном размере таким
образом, что теменные бугры находятся в
окнах ложек щипцов;
линия рукояток щипцов обращена к
ведущей точке головки плода.
146.
147.
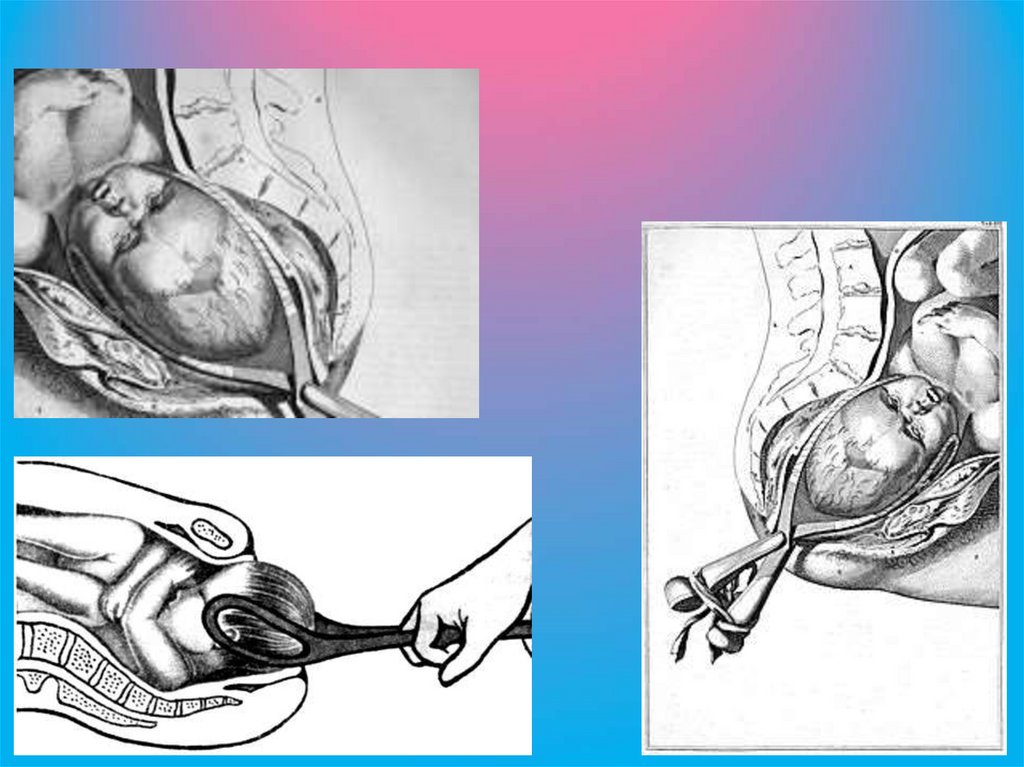
Замыкание щипцовДля замыкания щипцов каждую рукоятку захватывают
одноименной рукой так, чтобы первые пальцы рук
располагались на крючках Буша. После этого рукоятки
сближают, и щипцы легко замыкаются.
Правильно наложенные щипцы лежат поперек
стреловидного шва, который занимает срединное положение
между ложками. Элементы замка и крючки Буша должны
располагаться на одном уровне. При замыкании правильно
наложенных щипцов не всегда удается сблизить рукоятки,
это зависит от размера головки плода, который часто бывает
больше 8 см (наибольшее расстояние между ложками в
области головной кривизны). В таких случаях между
рукоятками вкладывают стерильную пеленку, сложенную в
2-4 раза. Этим предотвращается чрезмерное сжатие головки
и хорошее прилегание к ней ложек. Если ложки
расположены не симметрично и для их замыкания требуется
определенное усилие, значить, ложки наложены
неправильно, их необходимо извлечь и наложить заново.
148.
Пробная тракцияЭтот необходимый момент позволяет убедиться
в правильном наложении щипцов и отсутствии угрозы
их соскальзывания. Он требует особого расположения
рук акушера. Для этого врача правой рукой охватывает
рукоятки щипцов сверху так, чтобы указательный и
средний пальцы лежали на крючках. Левую руку он
кладет на тыльную поверхность правой, причем
вытянутый средний палец должен касаться головки
плода в области ведущей точки. Если щипцы
расположены правильно на головке плода, то во время
пробной тракции кончик пальца все время
соприкасается с головкой. В противном случае он
удаляется от головки, что свидетельствует о том, что
щипцы наложены не правильно и, в конце концов,
произойдет их соскальзывание. В этом случае щипцы
необходимо наложить снова.
149.
Собственно тракции (извлечение головки)После пробной тракции, убедившись в правильном наложении щипцов, начинают
собственные тракции. Для этого указательный и безымянный пальцы правой руки
располагают сверху на крючках Буша, средний - между расходящимися ветвями
щипцов, большой и мизинец охватывают рукоятку по сторонам. Левой рукой
захватывают конец рукоятки снизу. Существуют и другие способы захвата щипцов: по
Цовьянову, влечение по Озиандеру (Osiander).
При извлечении головки щипцами необходимо учитывать характер, силу и направление
тракций. Тракции головки плода щипцами должны подражать естественным схваткам.
Для этого следует:
- имитировать схватку по силе: начинать тракции не резко, а слабым потягиванием,
постепенно усиливая и вновь ослаблять их к концу схватки;
- производя тракции, не развивать чрезмерную силу, откидывая назад туловище или
упираясь ногой в край стола. Локти акушера должны быть прижаты к туловищу, что
предупреждает развитие чрезмерной силы при извлечении головки;
- между тракциями необходимо делать паузу на 0,5-1 мин. После 4-5 тракций
производят размыкание щипцов на 1-2 мин, чтобы уменьшить давление на головку;
- стараться производить тракции одновременно со схватками, усиливая, таким образом,
естественные изгоняющие силы. Если операцию производят без наркоза, надо
заставлять роженицу тужиться во время тракций.
Недопустимы качательные, вращательные, маятникообразные движения. Следует
помнить, что щипцы являются влекущим инструментом; тракции должны производить
плавно в одном направлении.
150.
Направление тракций зависит от того, в какомотделе таза находится головка и какие моменты
биомеханизма родов необходимо воспроизвести при
извлечении головки щипцами.
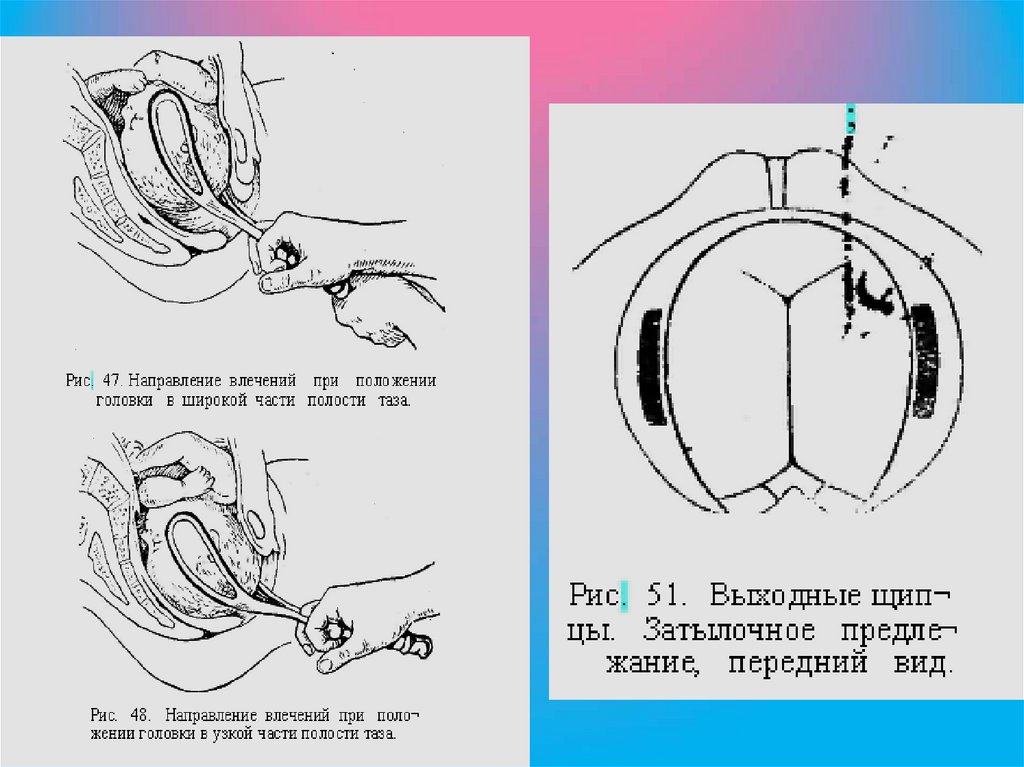
Направление тракций определяется третьим
"тройным" правилом - в полной мере оно
применимо при наложении щипцов на головку,
находящуюся в широкой части полости малого таза
(полостные щипцы);
• - первое направление тракций (от широкой части
полости малого таза к узкой) - книзу и назад,
соответственно проводной оси таза;
• - второе направление тракций (от узкой части
полости малого таза к выходу) - книзу и кпереди;
• - третье направление тракций (выведение головки в
щипцах) - кпереди.
В современном акушерстве полостные щипцы не используются!
151.
Снятие щипцов• Головка плода может быть выведена в щипцах или
ручными приемами после снятия щипцов, которое
осуществляют после прорезывания наибольшей
окружности головки. Для снятия щипцов каждую
рукоятку берут одноименной рукой, размыкаются ложки и
снимают их в обратном порядке: первой - правая ложка,
при этом рукоятку отводят к паховому сгибу, второй левая ложка, ее рукоятку отводят к правому паховому
сгибу. Вывести головку, не снимая щипцов, можно
следующим образом. Акушер встает слева от роженицы
захватывает щипцы правой рукой в области замка; левую
руку располагает на промежности для ее защиты. Тракции
направляет все более кпереди по мере разгибания и
прорезывания головки через вульварное кольцо. Когда
головка будет полностью выведена из родовых путей,
разомкнуть замок и снять щипцы.
152.
Показания к операции наложения акушерских щипцов:тяжелые заболевания внутренних органов роженицы, требующие
выключения потужной деятельности (пороки сердца, гипертоническая
болезнь, болезни почек с гипертензивным синдромом, двусторонняя
пневмония, миопия высокой степени и др.);
осложнения беременности и родов (тяжелые формы поздних гестозов,
эклампсия, преэклампсия тяжелой степени, преждевременная отслойка
нормально расположенной плаценты, вторичная слабость родовых сил,
слабость потуг, не поддающаяся медикаментозной коррекции);
эндометрит в родах;
дистресс плода;
внезапная смерть роженицы при живом плоде.
Этими показаниями в практической деятельности врач
должен пользоваться не буквально, а с пониманием сущности патологии и
смысла оперативного родоразрешения с помощью акушерских щипцов.
Мертворождаемость при этой операции составляет 5,1%, а смертность
новорожденных— 10%. Главная причина смерти новорожденных, как
показало патологоанатомическое исследование,— внутричерепная травма
(кровоизлияния в мозг, надрывы и разрывы мосто-мозжечкового намета).
153.
Условия для наложения акушерских щипцов:наличие живого плода;
полное раскрытые шейки матки;
соответствие размеров таза матери и головки плода.
Наименьший прямой размер таза должен быть не меньше
8 см, а размеры головки не слишком большими и не
слишком малыми, плотность ее должна быть нормальной.
Головка не должна быть слишком мала (выраженное
недонашивание, анэнцефалия) или слишком велика
(выраженное перенашивание, гидроцефалия); она должна
иметь нормальную плотность (в противном случае щипцы
с головки во время влечения соскользнут).
стояние головки в узкой части полости малого таза
(III) или в плоскости выхода (IV плоскость);
отсутствие плодного пузыря, если плодный пузырь
цел, он должен быть вскрыт перед наложением
щипцов.
154.
В зависимости от положения головки различают:• Выходные акушерские щипцы (Forceps minor) типичные. Выходными называют щипцы,
накладываемые на головку, стоящую большим
сегментом в плоскости выхода малого таза (на
тазовом дне), при этом стреловидный шов
располагается в прямом размере.
• Полостные акушерские щипцы (Forceps major) атипичные. Полостными называют щипцы,
накладываемые на головку, находящуюся в полости
малого таза (в широкой или узкой ее части), при
этом стреловидный шов располагается в одном из
косых размеров.
• Высокие акушерские щипцы ((Forceps alta)
N.B.В настоящее время не применяют.
155.
Операция наложения акушерскихщипцов может быть проведена только при
наличии всех перечисленных условий.
Акушер, приступая к наложению акушерских
щипцов, должен иметь четкое представление
о биомеханизме родов, которому придется
искусственно подражать.
Необходимо ясно представлять какие
моменты биомеханизма родов головка плода
уже проделала, и какие ей предстоит
совершить во время тракций.
156.
Обезболивание при наложении акушерских щипцовДля успешного выполнения операции наложения
акушерских щипцов следует обеспечить
оптимальные обезболивание и релаксацию мышц
тазового дна у роженицы. Выбор метода
обезболивания определяется состоянием женщины
и плода, а также экстренностью показаний к
данной операции.
Операцию наложения акушерских щипцов
выполняют под внутривенным наркозом.
157.
ОСОБЕННОСТИ ВЕДЕНИЯПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
В раннем послеоперационном
периоде после наложения акушерских
щипцов проводят контрольное ручное
обследование послеродовой матки для
установления её целостности.
В послеродовом периоде
необходимо провести профилактику
воспалительных осложнений.
158.
ОСЛОЖНЕНИЯПовреждение родовых путей.
К ним относят разрывы влагалища и
промежности, реже - шейки матки.
Тяжелыми осложнениями являются разрывы
нижнего сегмента матки и повреждения тазовых
органов: мочевого пузыря и прямой кишки,
обычно возникающие при нарушении условий для
операции и правил техники.
К редким осложнениям относят повреждения
костного родового канала - разрыв лобкового
симфиза, повреждения крестцово-копчикового
сочленения.
159. Осложнения:
Повреждение родовых путей:• разрывы влагалища и промежности, шейки матки;
• разрывы нижнего сегмента матки и повреждения тазовых органов:
мочевого пузыря и прямой кишки;
• повреждения костного родового канала - разрыв лобкового симфиза,
повреждения крестцово-копчикового сочленения.
Осложнения для плода:
• после операции на мягких тканях головки плода обычно – отечность,
цианоз;
• при сильном сжатии головки могут возникать гематомы;
• сильное давление ложки на лицевой нерв может вызвать его парез;
• повреждения костей черепа плода, которые могут быть различной
степени - от вдавления костей до переломов;
• кровоизлияния в мозг.
Послеродовые инфекционные осложнения:
• является причиной увеличения риска послеродовых инфекционных
заболеваний их развития;
• требует адекватной профилактики инфекционных осложнений в
послеродовом периоде.





























































































 Медицина
Медицина








