Похожие презентации:
Кардіологія. Клінічний розбір випадку із практики
1.
Івано-Франківський національний медичний університетКафедра внутрішньої медицини №2 та медсестринства
Клінічний розбір
випадку
із практики
Модератор:
Лауреат
Ордена Святого Пантелеймона
заслужений діяч науки та
техніки України;
доктор медичних наук
професор
Нестор Середюк
Спікери: студенти 6 курсу
Лілія Твердохліб
Софія Кучерин
м. Івано-Франківськ, 2024 р.
2.
Паспортна частина• ПІБ: К.В.С.
• Дата народження: 05.02.1967 р.
• Вік: 57 р.
• Стать: чоловіча
• Професія: водій
• Домашня адреса: м. Надвірна, Івано-Франківська область
• Ким направлена: БШМД
• Дата, час госпіталізації: у ВІМ з БІТ Івано-Франківського ОККЦ
06.10.2024 о 14:40 год. дня
• Діагноз при госпіталізації: ГКС
3.
Скарги:Згідно даних виписки КНП «Надвірнянська центральна
районна лікарня» та слів хворого
• Скарги при поступленні у Надвірнянську ЦРЛ 05.10.24: на
дискомфорт за грудниною, тривалістю 24 години,
задишку спочатку при фізичному навантаженні, а відтак і
в спокої, загальну слабкість
• 06.10.24: значне погіршення самопочуття, скарги на біль
за грудниною пекучого характеру, тривалістю до 30
хвилин, задишку в стані спокою, загальну слабкість.
4.
Анамнез захворюванняЗахворів раптово - 04.10.2024 р. о 17:00 год. вечора відчув дискомфорт
за грудниною та задишку при незначному фізичному навантаженні.
05. 10.2024 р. о 18:45 год. вечора викликав БШМД, якою доставлений у
приймальне відділення Надвірнянської ЦРЛ о 19:05 год. вечора, зроблено
ЕКГ (елевація сегмента ST у ІІ, ІІІ, аVF) та тест на тропоніни крові
(негативний).
У приймальному відділенні отримав 0,4 мг Нітрогліцерину,
госпіталізований.
Зранку 06.10.2024 о 12:40 відчув значне погіршення самопочуття,
посилення болю за грудниною, пекучого характеру, задишки в стані
спокою, загальної слабкості.
Прийнято рішення переведення пацієнта в ОККЦ. О 14:45 був
доставлений в ОККЦ, госпіталізований у ВІМзБІТ.
5.
Анамнез захворюванняО 14:55 скерований в катетиризаційну лабораторію для проведення
діагностичної коронароангіографії, з метою вибору стратегії
реваскуляризації міокарда та її проведення. О 15:15 проведена
процедура ЧКВ (стентування), після чого переведений у ВІМзБІТ для
продовження лікування та кардіореабілітації.
На момент курації (08.10.2024) виконує наступний обʼєм
фізичного навантаження: ходіння коридором відділення
100 метрів без погіршення самопочуття, без необхідності в
прийомі нітрогліцерину, без збільшення пульсу більше, ніж
на 10 ударів, без підвищення АТ більше, ніж на 10 мм. рт. ст.
При досягненні навантаженні 200 м вільного ходіння планується
продовження кардіореабілітації у відділенні інфаркту міокарда #2
(кардіореабілітація). Після досягнення вільного навантаження
долання відстані 1000 м буде виписаний зі стаціонару.
6.
Бригада ЕМД18:45 год. 05.10.24 р.
Маршрут пацієнта К. 57 років
Надвірнянська ЦРЛ
19:05 год. 05.10.24 р.
Бригада ЕМД
13:05 год. 06.10.24 р.
ОККЦ
ВІМзБІТ
14:35 год 06.10.2024 р.
КатЛаб:
Коронароангіографія
14:55-15:15 год 06.10.2024 р.
Стентування:
15:15-16:10 год 06.10.2024 р.
Термін :”ПМК –КатЛаб” більше 24 год.
Клас рекомендації 3, рівень доказів С
7.
Рекомендації доказової медицини:класи та рівні доказовості.
Класи доказової медицини
• Клас І – користь заходів (діагностики
/лікування) доведена.
• Клас ІІ – користь заходів (діагностики
/лікування) дискусійна:
• Клас ІІа –більша доказів на користь
для хворого.
• Клас ІІб – менше доказів щодо користі
для хворого.
• Клас ІІІ – доведена неефективність
шкідливість заходів
діагностики/лікування для хворого.
Рівень доказів:
А – численних багатоцентрових
рандомізованих плацебо-контрольованих
дослідженнях.
В – декількох багатоцентрових
рандомізованих плацебо –
контрольованих дослідженнях або/і на
неповністю рандомізованих
дослідженнях з невеликою кількістю
хворих.
С – думці експертів, ступінь доказів
низька.
8.
Американський коледж кардіологів (ACC)Американська асоціація серця (AHA)
Клас (сила) рекомендацій
1 (сильна рекомендація)
Відношення
користь/ризик
Користь>>>Ризик
Клінічна стратегія / втручання / лікування дослідження:
• Рекомендовані
• Показані / користі /ефективні
• Їх слід виконувати проводити застосовувати тощо
• При порівнянні ефективності:
Рекомендовано надавати перевагу лікуванню/ стратегії А
порівняно з лікуванням В
Слід обирати лікування А, на відміну від лікування В
2а (рекомендація помірної сили)
Користь>>Ризик
Клінічна стратегія / втручання / лікування / дослідження:
• Доцільні
• Можуть бути корисні / ефективні
• При порівнянні ефективності
- Лікування / стратегія А, ймовірно, рекомендовані/показані
як такі, що мають превагу перед лікуванням В
- Доцільно обирати лікування А, на відміну від лікування
2b (слабка рекомендація)
Користь ≥ Ризик
Клінічна стратегія / втручання / лікування дослідження:
• Можуть / могли би бути доцільними
• Можуть / могли би розглядатися до виконання
• Користь / ефективність невідомі / непевні / нечітко визначені
або недостатньо вивчені
3 Жодної користі (рекомендація
помірної сили) (зазвичай базується
на рівнях доказів А або В )
Користь = Ризик
Клінічна стратегія / втручання / лікування / дослідження:
• Не рекомендовані
• Не показані / не несуть жодної користі / не ефективні
• Їх не слід виконувати / проводити / застосовувати тощо
3: Шкода (сильна рекомендація)
Ризик > Користь
Клінічна стратегія / втручання / лікування / дослідження:
• Потенційно шкідливі
• Завдають шкоди
• Асоціюються зі значною інвалідизацією / смертністю
• Їх не слід виконувати / проводити / застосовувати тощо
9.
Американський коледж кардіологів (ACC) іАмериканська асоціація серця (AHA)
Рівень доказів:
А
• Високоякісна доказова база і на підставі даних більш ніж
одного РКД
• Метааналізи високоякісних РКД
• Дані одного РКД або більше, що підкріплені
результатами високоякісних реєстрових досліджень
B-R
(R – Randomized),
Рандомізовані дослідження
• Доказова база середньої якості і на підставі даних
одного РКД або більше
• Метааналізи РКД середньої якості
B-NR
(R-Nonrandomized),
Нерандомізовані дослідження
• Доказова база середньої якості і на основі даних одного
або більше нерандомізованих досліджень (належним
чином спланованих і проведених), обсерваційних або
реєстрових досліджень
• Метааналізи подібних досліджень
C-LD
(LD – Limited Date),
Обмежені дані
• Рандомізовані або нерандомізовані обсерваційні, або
реєстрові дослідження, які мають обмеження щодо
дизайну або проведення
• Метааналізи подібних досліджень
• Фізіологічні або механістичні дослідження за участю
людини
C-EO
(EO-Expert Opinion),
Думка експертів
• Консенсусна думка експертів, що базується на
клінічному досвіді
10.
11.
ЕКГ від 05.10.24 р. в Надвірнянській ЦРЛДепресія
сегменту ST
QS
Елевація
сегменту ST
Депресія
сегменту ST
Елевація
сегменту ST
Негативний T
Елевація
сегменту ST
QS
Депресія ST
QS
Депресія ST
Депресія ST
Депресія
сегменту ST
Депресія ST
Депресія
сегменту ST
12.
Ритм синусовий правильнийЧСС 64 уд/хв. Електрична вісь серця відхилена проти
годинникової стрілки, лівим шлуночком допереду.
Біоелектрична активність міокарду знижена.
Патерн QS ІІ,ІІІ, AVF відведеннях тривалістю 0,06, амплітудою 5 мм.
Елевація сегмента ST в II, ІІI, AVF відведеннях.
Сумарна елевація = 4 мм.
Реципрокна депресія сегменту ST I, AVL, V1-V5 відведеннях. Сумарна
депресія = 8 мм. Сумарна девіація = 12 мм
Негативний зубець Т у ІІ,ІІІ, AVF.
Висновок: ГКС. Ознаки трансмурального некрозу із
субепікардіальним ішемічним пошкодженням нижніх сегментів
лівого шлуночка.
Реципрокні зміни I, AVL, V1-V6 відведеннях
13.
14.
Методика визначення елевації сегмента STТочка J відповідає кінцевій точці
комплексу QRS.
Точка І – це місце, в якому
вимірюють елевацію сегмента ST знаходиться через 0,08 сек від
точки J
(2 маленькі клітинки при
швидкості 25 мм/сек,
4 маленькі клітинки при швидкості
50 мм/сек)
15.
Визначення ЧСС за даними ЕКГ• Перший метод:
за формулою 60/R-R (в секундах – кількість мм*0,02 при швидкості
50 мм/сек або *0,04 при швидкості 25 мм/сек) :
60/ 22*0,04 = 60/ 0,88 секунди = 68 уд/хв
• Другий метод:
за формулою 1500/R-R в мм (при швидкості 25 мм/сек):
1500/22 мм = 68 уд/хв
• Третій метод (швидкий): за формулою 300/R-R (кількість великих
клітинок), при швидкості 25 мм/сек:
300/4,4 = 68 уд/хв
16.
Дані об’єктивного обстеження• Загальний стан середньої важкості. Свідомість ясна.
• На момент поступлення та на момент курації шкірні
покриви теплі, сухі (Forrester І).
• Ділянок депігментації та патологічних елементів не
виявлено.
• Слизові оболонки рожеві. Склери звичайні. Язик чистий.
• Ріст 178 см, вага 78 кг.
• ІМТ- 24,6 кг/м2. ( нормальна вага)
• Лімфатичні вузли не пальпуються.
• Набряки відсутні.
2
17.
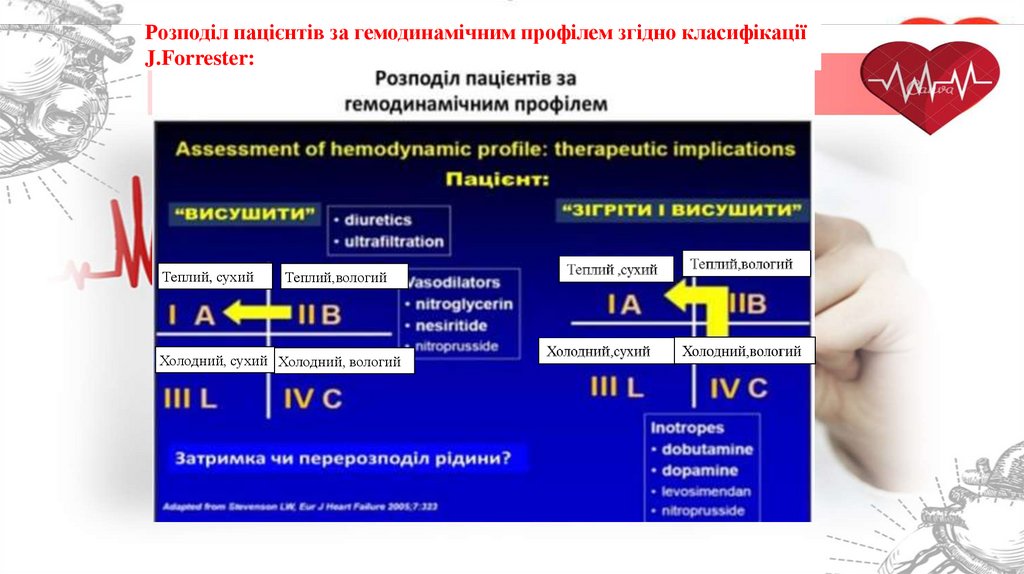
Розподіл пацієнтів за гемодинамічним профілем згідно класифікаціїJ.Forrester:
Теплий, сухий
Теплий,вологий
Холодний, сухий Холодний, вологий
18.
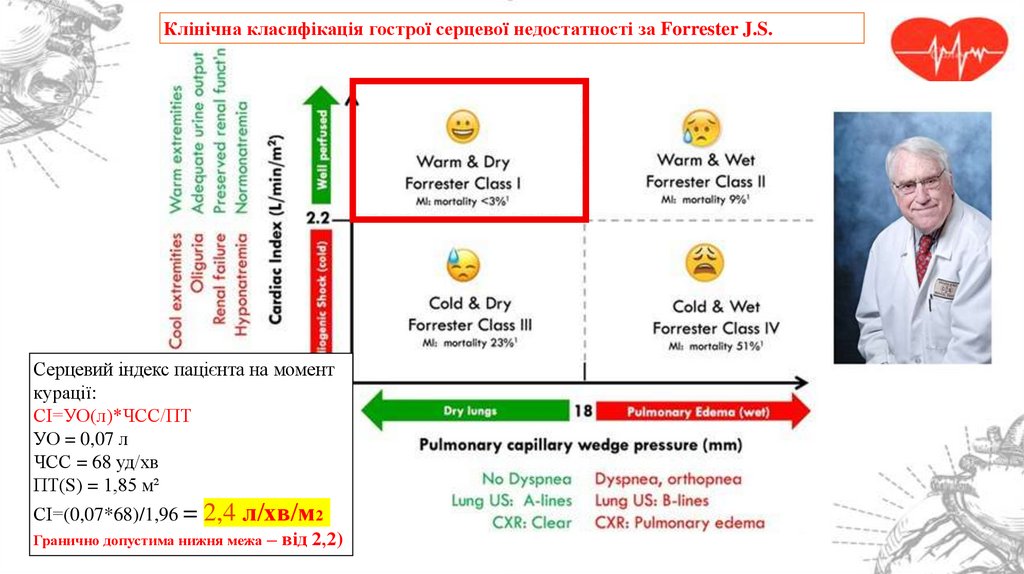
Клінічна класифікація гострої серцевої недостатності за Forrester J.S.Серцевий індекс пацієнта на момент
курації:
СІ=УО(л)*ЧСС/ПТ
УО = 0,07 л
ЧСС = 68 уд/хв
ПТ(S) = 1,85 м²
СІ=(0,07*68)/1,96 = 2,4 л/хв/м2
Гранично допустима нижня межа – від 2,2)
19.
Дані об’єктивно обстеженняОргани дихання:
При огляді: форма грудної клітки звичайна, приймає
участь у акті дихання. Частота дихання – 18/хв.
Перкусія легень: легеневий звук із притуаленнями та
тимпанічним відтінком місцями. SpO2=98%
Аускультація: бронхолегеневе дихання.
Органи кровообігу:
При огляді серцевої ділянки видимих змін не виявлено.
Серцевий поштовх обмежений – локалізація в V міжребір’ї по лівій
середньоключичній лінії.
Аускультативно: діяльність серця ритмічна.
Пульс однаковий на обох руках, ритмічний.
ЧСС – 68 уд/хв.
АТ - 120/80 мм.рт.ст.
20.
Класифікація гострої серцевоїнедостатності (Killip-Kimball)
Клас
Критерії
І
Задишка та тахікардія
ІІа
Клінічні ознаки СН (задишка, тахікардія,
хрипи до половини площі легень)
ІІB
Клінічні ознаки СН (задишка, тахікардія,
хрипи до половини площі легень,
протодіастолічний ритм галопу, підвищений
тиск в яремній вені)
III
IV
Cмертність
Госп.смертність
5.1%
<6%
13,6%
<17%
Хрипи більше половини площі легень,
набряк легень
32,2%
38%
Кардіогенний шок
57,8%
81%
21.
Дані об’єктивного обстеженняОргани травлення:
Язик чистий, сухий. Живіт м’який, не болючий.
Печінка не виступає з-під краю ребрової дуги, край
рівний, гладкий. Селезінка не пальпується. Сечовидільна
система:
Нирки та сечовий міхур не пальпуються. Симптом
Пастернацького від’ємний з обох сторін за клінічними
ознаками. Сечопуск вільний, не болючий, характер сечі не
змінений.
Психологічний стан хворого – адекватний .
22.
План обстеженняТропонін І
ЕКГ в динаміці
Коронароангіографія
Вибір стратегії реваскуляризації за шкалами
SYNTAX I, SYNTAX II, SYNTAX III, ESC.
ЕхоКГ
Коагулограма
Загальний аналіз крові
Загальний аналіз сечі
Біохімічний аналіз крові ( АлАТ, АсАТ,
загальний білок, білірубін, креатинін, сечовина,
глюкоза)
Ліпідограма ( ХС, ТГ, ЛПВГ, ЛПНГ, ЛПДНГ)
Оцінка ризику фатальної та нефатальної події в
найближчі 10 років за шкалами SCORE та ACC/AHA,
а також оцінка шкал
GRACE, SYNTAX І, ІІ,ІІІ, CHA2DS2-VASc, HAS-BLED,
PRECISE- DAPT ,
DAPT.
23.
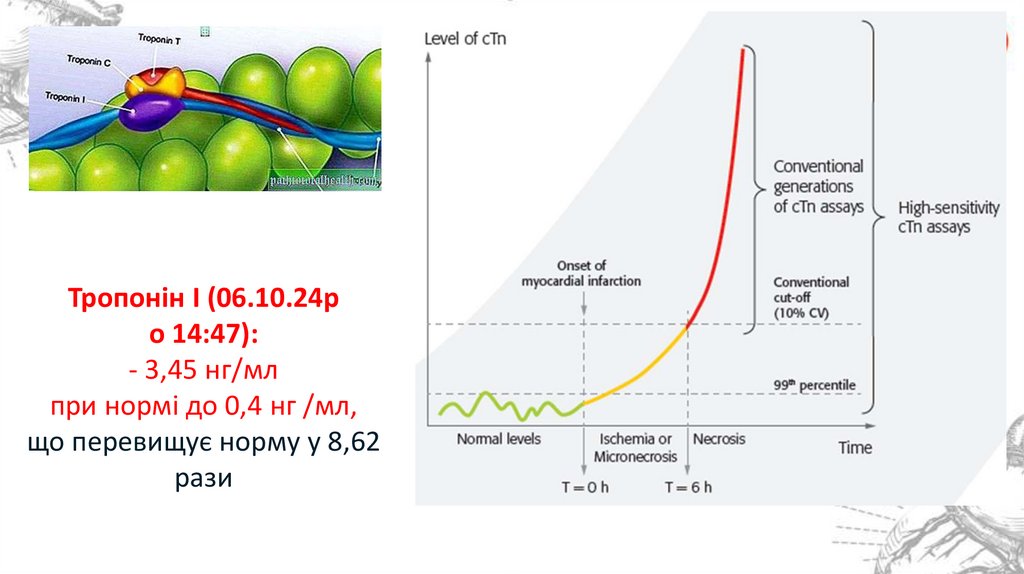
Тропонін І (06.10.24ро 14:47):
- 3,45 нг/мл
при нормі до 0,4 нг /мл,
що перевищує норму у 8,62
рази
24.
ГКС- нас троє? Хто із насу пацієнта?
25.
Тропонін І (06.10.24ро 14:47):
- 3,45 нг/мл
при нормі до 0,4 нг /мл,
що перевищує норму у 8,62
рази
26.
Шкала GRACE оцінки ризику смерті при ГКС за даними, якіотримали при поступленні в стаціонар
Сумарна кількість балів
126
27.
CK-MB станом 06.10.24р.–40,90 нг/мл при нормі до
0-5 нг/мл
Підвищений у 8,2 нг/мл
28.
Коронароангіографія(06.10.2024р)
оклюзія
TIMI-0
29.
Стандартизований поділ насегменти та номенклатура
томографічної візуалізації серця
(Американська Асоціація Серця –
АНА, 2025, 2018)
Хрест серця
(Crux cordis)
Типи кровопостачання серця
Лівий 8%
Збалансований 7%
Правий 85%
30.
Протокол ургентної коронароангіографії 06.10.24р.Після обробки операційного поля під місцевою анестезією Sol.
Lidocaini 2% 5,0 спунктовано prox a. radialis sin. У місці пункції на
провіднику введено інтродюсер 6F.
Через інтродюсер інтраартеріально введено 10000 МО гепарину.
За допомогою ангіографічних катетерів виконано селективну
коронарографію в стандартних і додаткових проекціях.
Висновок: гостра оклюзія медіального сегмента правої
коронарної артерії кровоплин - TIMI-0 (інфаркт залежна артерія).;
Ліва коронарна артерія - без стенотичних уражень, кровоплин TIMI-3
31.
32.
Стратегії реваскуляризації:Існує 3 стратегії реваскуляризації:
1. Черезшкірне коронарне втручання ЧКВ
(PCI).
2. Аорто-коронарне/ Мамокоронарне
шунтування, АКШ (CABG).
3. Тромболітична терапія (застосовується при
неможливості проведення ЧКВ або АКШ)
33.
ВИБІР СТРАТЕГІЇРЕВАСКУЛЯРИЗАЦІЇ МІОКАРДА ЗА
ШКАЛОЮ SYNTAX І
Назва Назва сегментів артерії
Номер
артерії
сегменту
RCA RCA proximal
1
RCA mid
2
RCA distal
3
Posterior descending
4
Posterolateral from RCA
16
Posterolateral from RCA
16a
Posterolateral from RCA
16b
Posterolateral from RCA
16c
LM
Left main
5
LAD LAD proximal
6
LAD mid
7
LAD apical
8
First diagonal
9
Additional first diagonal
9a
Second diagonal
10
Additional second diagonal
10a
LCX Proximal circumflex
11
Intermediate/anterolateral
12
Obtuse marginal
12a
Obtuse marginal
12b
Obtuse marginal
12c
Distal circumflex
13
Posterior descending
15
Оклюзія 5 балів
Вартість
1
1
1
1
0.5
0.5
0.5
0.5
6.5
3.5
2.5
1
1
1
0.5
0.5
1.5
1
1
1
1
1.5/0.5
0,5
34.
SYNTAX-I – шкала вибору стратегіїреваскуляризації міокарда за
анатомічними ознаками ураження
коронарних артерій
(HEART TEAM)
Total:
ручний розрахунок – 15,5
онлайн-калькулятор – 18,5
SYNTAX-I
35.
ВИБІР СТРАТЕГІЇ РЕВАСКУЛЯРИЗАЦІЇ МІОКАРДАЗА ШКАЛОЮ SYNTAX І (ОНЛАЙН-КАЛЬКУЛЯТОР)
За даними SYNTAX SCORE II смертність впродовж 4
років після ЧКВ становить – 2,1%, а після коронарного
шунтування – 2,7%.
36.
ВИБІР СТРАТЕГІЇ РЕВАСКУЛЯРИЗАЦІЇ МІОКАРДАЗА ШКАЛОЮ SYNTAX ІIІ 2020
За даними SYNTAX SCORE ІІІ 2020
ризик
великої
несприятливої
серцевої події протягом 5 років після
коронарної ангіопластики становить
– 22,3 %, а після коронарного
шунтування – 24,4 %.
Cмертність впродовж 10 років після
коронарної ангіопластики становить
– 32,1 %, а після коронарного
шунтування – 34,5 %.
37.
ВИБІР СТРАТЕГІЇ РЕВАСКУЛЯРИЗАЦІЇ: PCI VSCABG?
European Heart Journal, Volume 40, Issue 2, 07 January 2019, Pages 87–165, https://doi.org/19.1293/eurheartj/ehy394
38.
Черезшкірні коронарні втручання чи аортокоронарне шунтування ухворих з ІХС без ураження стовбуру лівої коронарної артерії
Кардіолог-терапевт
Кардіолог-хірург
Інтервенційний-кардіолог
первинне
ЧКВ
ПЛАНОВЕ
АКШ
39.
40.
СТЕНТУВАННЯ(06.10.2024Р)
TIMI-3
DES 3,-16 мм
2,75-18 мм
41.
42.
СТЕНТУВАННЯ (06.10.24Р.)За допомогою катетера (розмір катетера вибрано через значний
спазм променевої артерії) катетеризовано устя правої коронарної
артерії (ПКА).
Виконано ангіопластику медіального сегменту ПКА.
Імплантовано стент Alvimedica CID 3.0-16 мм та DES Abbott
Xience 2.75-18 мм в медіальний сегмент ПКА. Кровоплин
TIMI-3. Спазм на рівні проксимального краю стента
розцінено як клінічно неістотний. Виконано постдилатацію
в місці накладання стентів. Ангіографічний результат
задовільний, кровоплин TIMI-3.
Тиснуча септична повʼязка на праву променеву артерію.
43.
РЕЗОЛЮЦІЯ СЕГМЕНТУ STСумарна елевація до
реваскуляризації = 4 мм
Реципрокна депресія сегменту
ST I, AVL, V1-V5 відведеннях.
Сумарна депресія = 8 мм.
Сумарна девіація = 12 мм
Сумарна елевація після
реваскуляризації = 3 мм
Сумарна депресія = 3 мм.
Сумарна девіація = 6 мм
Q
S
Елевація
сегменту ST
Негативний T
Елевація
сегменту ST
Депресія T
Q
S
Резолюція 50% по девіації.
Часткова резолюція.
Резолюція 75% по елевації.
Повна резолюція
44.
Reperfusion45.
Ультразвукове дослідження серця від 08.10.24 р.• Аорта –
2,0 см (2,6-4,0), на рівні синуса Вальсальви та висхідного відділу: 3,5 см (3,0-4,0).
• Швидкість кровоплину на АК V = 1,7 м\с. формула Бернулі: ΔP=4V2. Максимальний градієнт
тиску на рівні АК = 12 мм.рт.ст.
Середній градієнт на рівні АК: Δрмах/1,45+2 = 12/1,45+2= 10,2 мм.рт.ст.
Аортальний стеноз 1 ступеня.
• Аортальний клапан: фіброз. Кальциноз. Регургітація + Розходження стулок 1,7 см.
• Ліве передсердя: 3,5 см (до 3,8).
• Мітральний клапан: М-тип, фіброз, ППСМК 1 ступеня. лівошлуночково-лівопередсердна
регургітація (+). Vena contracta 3 мм, радіус Піза 5 мм, площа потоку регургітації 20%. ДД ЛШ І
тип. Е/А < 1,0
• Лівий шлуночок:
КДР- 5,1 см (3,7-5,0)- помірна дилатація
КСР- 3,9 см (2,3-3,6)
КСО- 66 мл (16-76 мл)
КДО- 124 мл (чоловіки до 140 мл, жінки до 110 мл).
УО=КДО-КСО= 58 мл=0,046 л.
46.
Ультразвукове дослідження серця (продовження)Гіпокінезія нижньо-бокових сегментів лівого шлуночка
ФВ- 46% (50-70%) – помірно знижена (за методом Сімпсона).
За формулою Тейхольца ФВ=(КДО-КСО)/КДО= 46%
Зони гіпокінезу –нижня стінка
Товщина МШП: в д. 1,0 см
в с. 1,1 см (систолічне потовщення 0,1 см - гіпокінезія) норма – 0,2см
ТЗСЛШ: в д. 0,9 см
в с. 1,0 см (сист. потовщення – 0,1 см гіпокінезія)
Трикуспідальний клапан регургітація +
Тиск ЛА – 28,6
Швидкість ретроградного систолічного потоку 2,43
Тиск в ПП – 5
Відносна товщина стінки ЛШ= (ТМШП+ТЗСЛШ)/КДР= 0,37 ексцентрична геометрія
Індекс стінка-радіус = ТЗСЛШ/0,5КДР= 0,41
Маса міокарда ЛШ = 0,8 х 1,04 х [(МШПд + КДР + ТЗСЛШд)3 – КДР3] + 0,6=
Маса міокарда ЛШ (г): 179,8
Індекс маси міокарда: 91,8
Ексцентричне ремоделювання ЛШ
47.
Аортальний стеноз 1 ступеня.Кальциноз.
Мітральний клапан: М-тип, фіброз, ППСМК 1 ступеня.
лівошлуночково-лівопередсердна регургітація (+)
Помірна дилатація ЛШ
ФВ- 46% за методом Сімпсона). За формулою Тейхольца
Зони гіпокінезу –нижня стінка
Ексцентричне ремоделювання ЛШ
48.
Калькулятор розрахунку індексу маси міокардалівого шлуночка
Ексцентричне
ремоделювання ЛШ
49.
Загальний аналіз кровіЗгідно виписки КНП «Надвірнянська центральна районна лікарня»
№
Назва показника
05.10
Од. вимір.
Реф.значення
1.
Гемоглобін
151
г/л
120-160
2.
Еритроцити
4,88
Т/л
4,0 – 5,0
3.
Кольоровий показник
4.
Тромбоцити
213
Г/л
180 - 320
5.
Лейкоцити
11,3
Г/л
4,0 - 9,0
6.
ШОЕ
20
мм/год
2-15
7.
Еозинофіли
1
%
0,5 -5
8.
Лімфоцити
30
%
19 - 37
9.
Моноцити
4
%
3-11
0,85-1,15
Нейтрофіли:
10.
Паличкоядерні
7
%
1,0 – 6,0
11.
Сегментоядерні
58
%
47-72
50.
Загальний аналіз крові№
Назва показника
07.10
Од. вимір.
Реф.значення
1.
Гемоглобін
149
г/л
120-160
2.
Еритроцити
4,43
Т/л
4,0 – 5,0
3.
Кольоровий показник
4.
Тромбоцити
223
Г/л
180 - 320
5.
Лейкоцити
11,6
Г/л
4,0 - 9,0
6.
ШОЕ
20
мм/год
2-15
7.
Еозинофіли
1
%
0,5 -5
8.
Лімфоцити
23
%
19 - 37
9.
Моноцити
10
%
3-11
0,85-1,15
Нейтрофіли:
10.
Паличкоядерні
8
%
1,0 – 6,0
11.
Сегментоядерні
58
%
47-72
Резорбційно некротичний синдром без суттєвої динаміки протягом 3 діб
51.
Біохімічний аналіз крові№
Назва показника
07.10
Од. вимірювання
Референтні значення
1.
Загальний білок
62,3
г/л
65-85
2
Загальний холестерин
3,9
ммоль/л
До 4 ммоль/л
3.
Тригліцериди
0,6
ммоль/л
0,45-1,76
4.
В-ліпопротеїди
3700
мг/л
До 6100 мг/л
5.
Сечовина
8,4
ммоль/л
2,5-8,3
6.
Креатинін
93,8
мкмоль/л
61,8-123,7
7.
Білірубін загальний
20,7
мкмоль/л
4,5 -20,5
8.
Білірубін прямий
4,4
Мкмоль/л
0,9-4,3 мкмоль/л
9.
Калій
3,9
ммоль/л
3,5-5,1
10.
Натрій
136
ммоль/л
136-145
11.
АЛТ
39,9
ОД/п
До 40
12.
АСТ
136,1
ОД/п
До 38
26.
Кальцій
1,12
ммоль/л
1.0-1,3
14.
Глюкоза
5,4
ммоль/л
4,22-6,11
52.
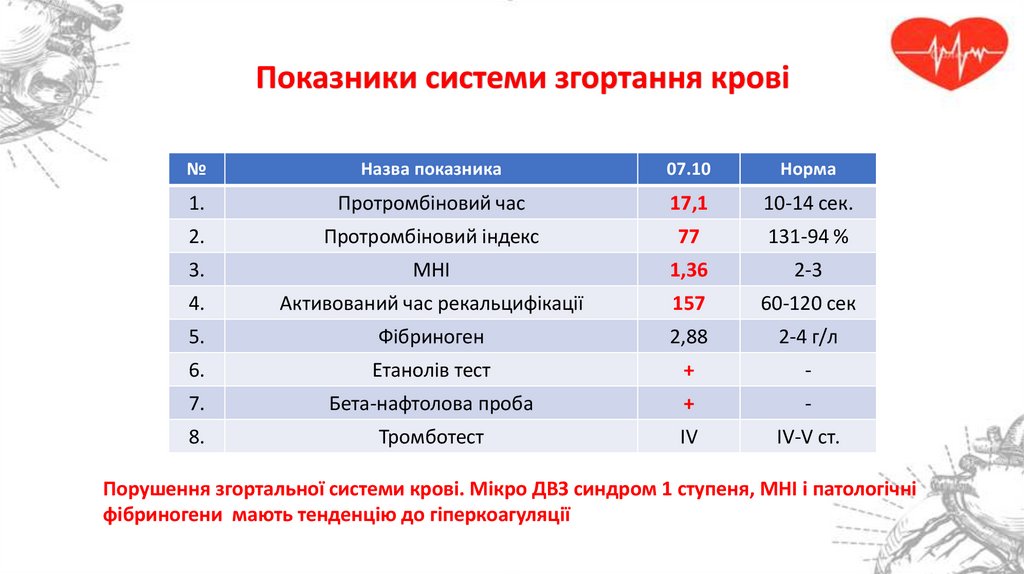
Показники системи згортання крові№
Назва показника
07.10
Норма
1.
Протромбіновий час
17,1
10-14 сек.
2.
Протромбіновий індекс
77
131-94 %
3.
МНІ
1,36
2-3
4.
Активований час рекальцифікації
157
60-120 сек
5.
Фібриноген
2,88
2-4 г/л
6.
Етанолів тест
+
-
7.
Бета-нафтолова проба
+
-
8.
Тромботест
IV
IV-V ст.
Порушення згортальної системи крові. Мікро ДВЗ синдром 1 ступеня, МНІ і патологічні
фібриногени мають тенденцію до гіперкоагуляції
53.
Дисліпідемія тип невизначений54.
Оцінка ризику фатальної танефатальної події в найближчі
10 років за шкалою
SCORE2&SCORE2-OP
• Чоловіча стать
• АТ - 120/110 мм/рт ст
• Non-HDL- холестерин загальний – 3,9 ммоль/л –
• Курить
• Вік 57
• Ризик фатальної та нефатальної події 17% (дуже
високий)
55.
CHA2DS2-VAВизначення і коментування
Бал
1
C
Хронічна серцева
недостатність
Симптоми та ознаки серцевої недостатності (незалежно від ФВ ЛШ,
включаючи HFpEF, HFmrEF та HFrEF) або
наявність безсимптомної ФВ ЛШ ≤ 40%
H
Артеріальна
гіпертензія
1
Тиск у стані спокою >140/90 мм рт. ст. принаймні під час двох вимірювань або
поточне антигіпертензивне лікування.
Оптимальний цільовий показник АТ, пов'язаний із найменшим ризиком серйозних
серцево-судинних подій, становить 120–129/70-79 мм рт. ст. (або підтримувати на
такому низькому рівні, наскільки це є досяжним).
A
Вік 75 років або
старше
Вік є незалежним фактором, що визначає ризик ішемічного інсульту.
2
Віковий ризик- це континіум, але з практичних міркувань віку ≥75 років присвоюється два бали.
D
Цукровий діабет
Цукровий діабет (тип 1 або тип 2), який визначається відповідно до прийнятих в даний час
критеріїв, або лікування за допомогою терапії, спрямованої на зниження рівня глюкози
1
S
Інсульт
Інсульт в анамнезі,
ТІА або
тромбоемболія
Судинні
захворювання
Перенесена тромбоемболія пов'язана з дуже високим ризиком рецидиву і тому має вагу 2
бали.
Рекомендується через певні проміжки часу у пацієнтів з ФП, щоб гарантувати початок
антикоагуляції.
2
Ішемічна хвороба серця, включаючи перенесений інфаркт міокарда, стенокардію, історію
коронарної реваскуляризації (хірургічної або черезшкірної) та значну ІХС за даними
ангіографії або інших методів візуалізації серця. Чи захворювання периферійних судин, у
тому числі: переміжна кульгавість, попередня реваскуляризація з приводу захворювання
периферійних судин, черезшкірне або хірургічне втручання на черевній аорті.
1
Вік 65-74 роки
1 бал дається за вік від 65 до 74 років.
1
V
А
56.
• АТ - артеріальний тиск; ІХС - ішемічна хвороба серця; CHA2DS2-VA — хронічна серцеванедостатність, гіпертонія, вік 75 років (2 бали), цукровий діабет, перенесений
інсульт/транзиторна ішемічна атака/артеріальна тромбоемболія (2 бали), судинне
захворювання, вік 65-74 роки; HFmrEF – серцева недостатність із помірно зниженою
фракцією викиду; HFpEF – серцева недостатність із збереженою фракцією викиду; HFrEF –
серцева недостатність із зниженою фракцією викиду; LVEF – фракція викиду лівого
шлуночка; PVD - периферичне судинне захворювання.
• Крім цих факторів слід враховувати й інші маркери, які впливають на індивідуальний
ризик розвитку інсульту та тромбоемболії, включаючи рак, хронічне захворювання нирок,
етнічну приналежність (чорношкірі, латиноамериканці, азіати), біомаркери (тропонін та
BNP), а в певних групах – збільшення передсердь, гіперліпідемію, куріння та ожиріння.
57.
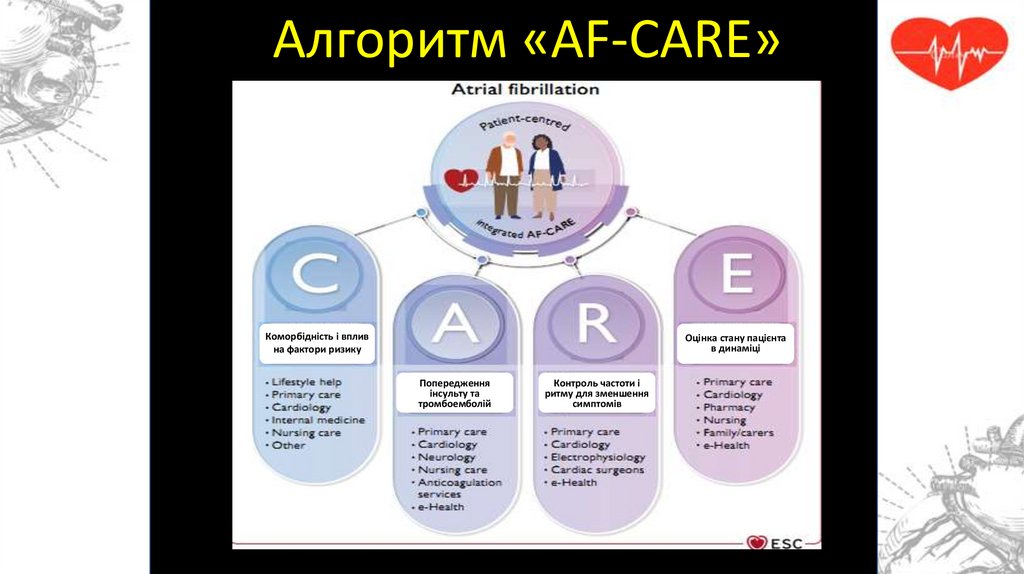
Алгоритм «AF-CARE»Коморбідність і вплив
на фактори ризику
Оцінка стану пацієнта
в динаміці
Попередження
інсульту та
тромбоемболій
Контроль частоти і
ритму для зменшення
симптомів
58.
Алгоритм «AF-CARE»Стандартний підхід в наданні медичної допомоги (Клас I)
Навчання пацієнтів, членів їх родин, медичних працівників (Клас I)
Пацієнт-орієнтоване ведення ФП з мультидисциплінарним підходом (Клас IIa)
Коморбідність і вплив на фактори ризику
Артеріальна
гіпертензія
Серцева
недостатність
Надлишкова вага
або ожиріння
Обструктивне
апное сну
Алкоголь
Антигіпертензивна
терапія(Клас I)
Діуретики у
разі потреби
(Клас I)
Зменшення
ваги (до 10%)
(Клас I)
Менеджмент
ОАС (Клас IIa)
< 3 порцій на
тиждень
(Клас I)
Цукровий діабет
Медикаментоз
на терапія
СНзФВ (Клас I)
Баріатрична
хірургія за
умови контролю
ритму (Клас IIb)
Фізичне
навантаження
Інші фактори
ризику /
коморбідність
Виконання
відповідних
фізичних
програм
(Клас I)
Визначення та
агресивний
менеджмент
(Клас I)
Ефективний
контроль
глікемії(Клас I)
іНЗКТГ 2 типу
(Клас I)
59.
Алгоритм «AF-CARE»Попередження інсульту та тромбоемболій
Ризик
тромбоемболій
Оцінка
ризику за
шкалою
CHA2DS2-VA
Вибір
антикоагу
лянта
Оцінка
ризику
кровотеч
Попередження
кровотеч
Розпочати
прийом
ОАК
(Клас I)
ОАК, якщо за
шкалою
CHA2DS2-VA
бал > 2
(Клас I)
Прямі ОАК, за
виключенням
механічних
клапанів або
мітрального
стенозу (Клас I)
Оцінити всі
фактори ризику
кровотеч, які
можна
модифікувати
(Клас I)
Не комбінуйте
антитромбоцита
рні препарати з
ОАК для
профілактики
інсульту(Клас III)
Ризик розвитку
кровотечі сам по
собі не є
причиною для
не призначення
ОАК (Клас III)
Не призначайте
антитромбоцитарні препарати
більше 12
місяців на тлі
застосування
ОАК для
лікування
ХКС/ЗПА(КласIII)
Форма ФП не має
значення
(Клас III)
Антитромбоцитарні
препарати не є
альтернативою
(Клас III)
ОАК, якщо за
шкалою
CHA2DS2-VA
бал = 1
(Клас IIa)
Якщо варфарин:
цільове МНО:
2.0-3.0 (Клас I)
> 70% МНО
(Клас IIa)
або перейти на
прямі ОАК
(Клас I)
60.
Алгоритм «AF-CARE»Контроль частоти та ритму для зменшення симптомів
Визначити форму ФП
Вперше
діагностована ФП
Пароксизмальна
ФП
Персистуюча ФП
Перманентна ФП
Визначити метод лікування
Контроль
ЧСШ
Кардіоверсія
ААП
Катетерна
абляція
Ендоскопічна/
гібридна абляція
Хірургічна
абляція
Абляція і ЕКС
Оцінка стану пацієнта в динаміці
Оцінка стану пацієнта у разі повторного виникнення ФП або при будь-який госпіталізації
Регулярне спостереження: 6 місяців після першого контакту, далі, мінімум, кожний рік або за потреби
ЕКГ, аналізи
крові,
візуалізація
серця,
моніторування
ЕКГ та інше
Оцінити нові та
існуючи
фактори
ризику та
коморбідність
(Клас I)
Визначити ризик
інсульту та
тромбоемболій
(Клас I)
Оцінити
симптоми ФП до
та в процесі
лікування
(Клас I)
Визначити та
модифікувати
(якщо можливо)
фактори ризику
кровотеч
(Клас I)
ОАК незважаючи
на відновлення
ритму за умови
ризику
тромбоемболій
(Клас I)
61.
62.
Шкала HAS-BLED рекомендована Європейським ТовариствомКардіологів та Асоціацією кардіологів України для оцінки ризику
виникнення геморагічних ускладнень
Фактор ризику
Кількість балів
H – Артеріальна гіпертензія(визначається рівнем систолічного
АТ > 160 мм рт.ст.)
1
A - Порушення функції печінки або нирок
1+1
S - Інсульт
1
B – Кровотеча( геморагічні ускладнення в анамнезі або схильність до кровотечі)
1
L - Лабільне МНС (рівень МНС утримується в терапевтичному
діапазоні <60% часу)
1
E - Вік > 65 років
1
D - Ліки чи алкоголь( прийом лікарських препаратів –
антитромбоцитарних, або зловживання алкоголем)
1
Сумарний бал – 2 бали
Діапазон 0-9
63.
Міжнародна класифікація ABCDРекомендована в Україні
D
C
B
A
64.
65.
66.
Таблиця відповідності клінічних стадій СН67.
Клінічний діагнозГострий трансмуральний інфаркт міокарда (STEMI) із
локалізацією у нижніх сегментах шлуночків. Гостра серцева
недостатність Forrester І, Killip-Kimball І (06.10.24р).
Коронароангіографія: Гостра оклюзія медіального
сегмента правої коронарної артерії кровоплин - TIMI-0
(06.10.24р.).
Аd hoq стентування правої коронарної артерії стентами DES
3-16 мм, 2,75-18 мм за методом "stent-by-stent”, TIMI-3.
Кардіосклероз (дифузний). ХСН - стадія С, зі зниженою ФВ
ЛШ 46% , ІІІ – ФК NYHA, клінічна стадія 2А
Супутні захворювання: артеріальна гіпертензія стадія 3
ступінь 2, ризик 4.
68.
Тривалість ПАТТ після ЧКВЧКВ
ГКС
Стабільна ІХС
Елютинг-стент/BMS або
DCB
BRS
ЧАС
Високий ризик кровотеч
НІ
Є
1 міс
А К
А К
3 міс
6 міс ПАТТ
Клас 1 А
6 міс
12міс
30міс
1 міс ПАТТ
Клас ІІ b
2 міс ПАТТ
Клас ІIa B
Елютинг-стент/BMS або
DCB
Високий ризик кровотеч
або
А К
А Р А Т
або
А К
≥12 міс ПАТТ
12 міс ПАТТ
А Р
А Т
Клас ІІа С
Клас ІА
А К
Продовж ПАТТ >6
міс
Клас ІІbА
Є
НІ
А Т
А Р
або
А
К
Прод >12 міс ПАТТ
Клас ІІb B
А К
А Т
6 міс ПАТТ
Клас ІIa B
69.
≥25 балів –короткотривала ПАТ
(3-6 міс.)
<25 балів –
стандартна/
тривала ПАТ
(6-12 міс.)
Сумарно у
пацієнта 9 балів
70.
Тривалість ПАТТ після ЧКВЧКВ
ГКС
Стабільна ІХС
Елютинг-стент/BMS або
DCB
BRS
ЧАС
Високий ризик кровотеч
НІ
Є
1 міс
А К
А К
3 міс
6 міс ПАТТ
Клас 1 А
6 міс
12міс
30міс
1 міс ПАТТ
Клас ІІ b
2 міс ПАТТ
Клас ІIa B
Елютинг-стент/BMS або
DCB
Високий ризик кровотеч
або
А К
А Р А Т
або
А К
≥12 міс ПАТТ
12 міс ПАТТ
А Р
А Т
Клас ІІа С
Клас ІА
А К
Продовж ПАТТ >6
міс
Клас ІІbА
Є
НІ
А Т
А Р
або
А
К
Прод >12 міс ПАТТ
Клас ІІb B
А К
А Т
6 міс ПАТТ
Клас ІIa B
71.
Шкала DAPTПоказник
Число балів
Вік старше 75 років
-2
Вік 65-74 років
-1
Куріння на момент обстеження
1
Діабет
1
Інфаркт міокарду на момент обстеження
1
Факт перенесених ІМ або коронарної ангіопластики
1
Діаметр стента менше 3 мм
1
Стент покритий паклітакселем
1
Серцева недостатність, ФВ менше 30%
2
Венозний шунт
2
Значення 2 і більше асоційоване з сприятливим співвідношенням
користь/ризик для подовження ПАТ, в той час як значення менше 2
вказує на несприятливий характер цього співвідношення.
72.
Тривалість ПАТТ після ЧКВЧКВ
ГКС
Стабільна ІХС
Елютинг-стент/BMS або
DCB
BRS
ЧАС
Високий ризик кровотеч
НІ
Є
1 міс
А К
А К
3 міс
6 міс ПАТТ
Клас 1 А
6 міс
12міс
30міс
1 міс ПАТТ
Клас ІІ b
2 міс ПАТТ
Клас ІIa B
Елютинг-стент/BMS або
DCB
Високий ризик кровотеч
або
А К
А Р А Т
або
А К
≥12 міс ПАТТ
12 міс ПАТТ
А Р
А Т
Клас ІІа С
Клас ІА
А К
Продовж ПАТТ >6
міс
Клас ІІbА
Є
НІ
А Т
А Р
або
А
К
Прод >12 міс ПАТТ
Клас ІІb B
А К
А Т
6 міс ПАТТ
Клас ІIa B
73.
ЛікуванняМодифікація способу життя.
Режим кардіореабілітації
(1 фаза)
DASH-дієта.
74.
75.
76.
Тарілка здорового харчування77.
78.
СтатиниЕзетиміб
іPCSK9
79.
Лікування1. Подвійна антитромбоцитарна терапія:
Аспірин бп – 300 мг одноразово у перший день, з подальшим переходом на
Аспірин з покриттям 75 мг/д, тривало згідно шкал PRECISE-DAPT, DAPT.
Прасугрель (Саграда) - 60 мг, з наступного для по 10 мг 1р/день, тривало згідно шкал PRECISEDAPT, DAPT.
2. Антикоагулянтна терапія перипроцедурна:
Гепарин інтракоронарно - 10000 ОД
Еноксапарин (Клексан) – 0,8 мл п\ш параумбілікально 2 дні
0,6 мл п\ш параумбілікально 1 день
0,4 мл п\ш параумбілікально 1 день
0,2 мл п\ш параумбілікально 1 день
3. Антиішемічний (кардіопротектор)
Аденозин (Ангелон) 20 мг 3р. на день. 4 тижні
4.Антигіпертензивна терапія і попередження прогресування СН
Сакубітрил+Валсартан (Юперіо) – 50мг мг – 1 таб. 2 р/д, через 2 тижні 100 мг 2 р/д, через 2
тижні 200 мг 2 р/д (не приймати препарат при систолічному АТ менше 100 мм.рт.ст.).
80.
Лікування5. Інгібітор натрій-залежного котранспортера глюкози 2 типу:
Емпагліфлозин (Джардінс) 10 мг по 1 таб. 1 р/д
6. Антагоністи мінералокортикоїдних рецепторів
Фінеренон 20 мг 1 р/д
7. Гіполіпідемічна терапія:
Розувастатин (Озалекс) – 40 мг 1 раз/добу ввечері
7. ІПП
Пантопразол 40 мг по таб. 1 раз/добу, зранку за 1год. до прийому їжі.
9. Дієта












































































 Медицина
Медицина








