Похожие презентации:
Политравма сочетанные и множественные повреждения
1. ПОЛИТРАВМА сочетанные и множественные повреждения
2. Политравма – сложный патологический процесс, обусловленный повреждением нескольких анатомических областей или сегментов
Политравма–
сложный патологический процесс, обусловленный
повреждением нескольких анатомических областей
или сегментов конечностей с выраженным
проявлением синдрома взаимного отягощения,
который включает в себя одновременное начало и
развитие нескольких патологических состояний и
характеризуется глубокими нарушениями всех
видов обмена веществ, изменениями со стороны
центральной
нервной
системы,
сердечнососудистой,
дыхательной
и
гипофизарнонадпочечниковой систем.
3. КЛАССИФИКАЦИЯ
• Изолированная травма• Множественная
• Сочетанная
• Комбинированная
4.
• Изолированная травма – повреждениеодного сегмента ОДС или одного
внутреннего органа
• Множественная – повреждение
двух и более сегментов ОДС или двух и
более внутренних органов одной
полости
• Сочетанная – повреждение
сегментов ОДС и внутренних органов
или повреждение внутренних органов
двух и более полостей организма
5.
При оценке тяжести травмы должны учитыватьсятяжесть повреждения и состояние пострадавшего.
Тяжесть повреждения –
достаточно стабильный показатель, позволяющий
оценить морфологический компонент поражения
организма пострадавшего.
Тяжесть состояния –
показатель, свидетельствующий об общем ответе
организма
на
травму
функциональными
изменениями систем жизнеобеспечения.
6.
Берлинское определение политравмы (2012) повреждение 2-х и более органов и сегментов пошкале тяжести AIS равно 3 или более баллов
дополнительных
диагнозов
(патологических
состояний): АГ (САД ≤ 90 мм рт. ст.), уровень
сознания по Шкале комы Глазго ≤ 8, ацидоз
(дефицит оснований ≤ -6.0), коагулопатия
(частичное тромбопластиновое время ≥ 40 sec
или МНО ≥ 1.4), возраст ≥ 70 лет.
7. Ситуации, при которых всегда предполагается политравма: - при смерти пассажиров или водителя транспортного средства; - если
пострадавшего выбросило из автомобиля;- если деформация транспортного средства
превышает 50 см;
- при сдавлении;
- при аварии на высокой скорости;
- при наезде на пешехода или велосипедиста;
- при падении с высоты более 3 м;
- при взрыве;
- при завале сыпучими
материалами.
8. Шок - нарушение перфузии тканей кровью, или критическое снижение кровотока в тканях в сочетании с чрезмерным напряжением
Шок нарушение перфузии тканей кровью,или критическое снижение кровотока в
тканях в сочетании с чрезмерным
напряжением механизмов регуляции
гомеостаза
Основные пусковые механизмы
травматического шока
1. Боль
2. Кровопотеря
3. Повреждение жизненно важных органов
4. Стресс
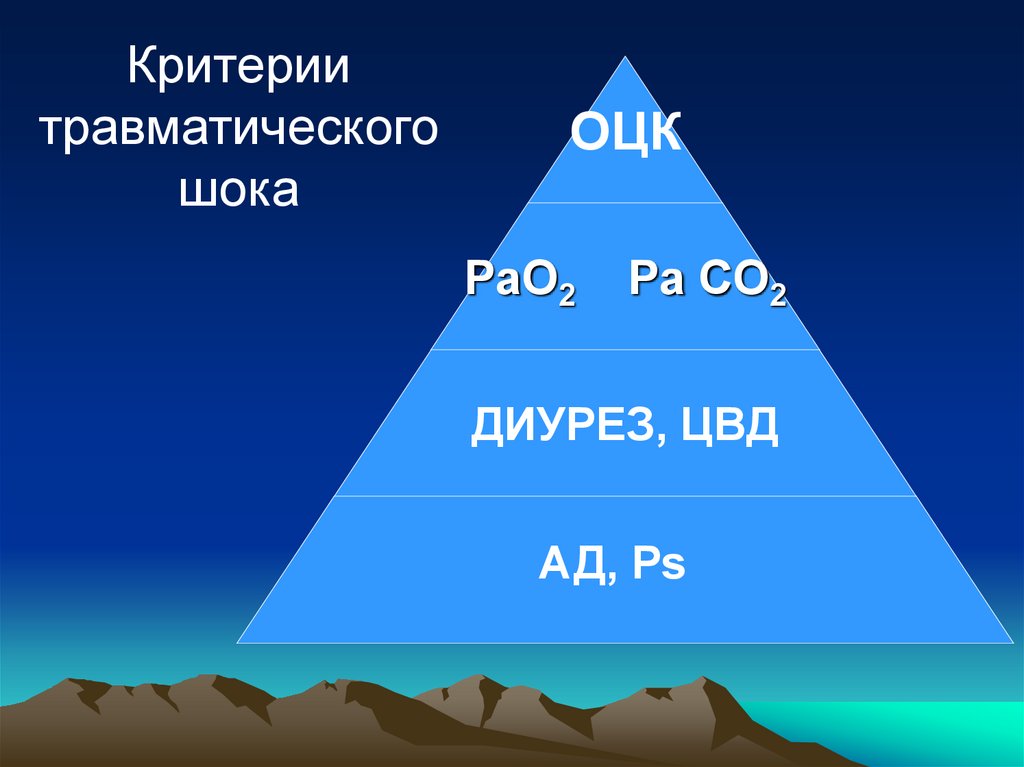
9.
Критериитравматического
шока
ОЦК
PaO2
Pa CO2
ДИУРЕЗ, ЦВД
АД, Ps
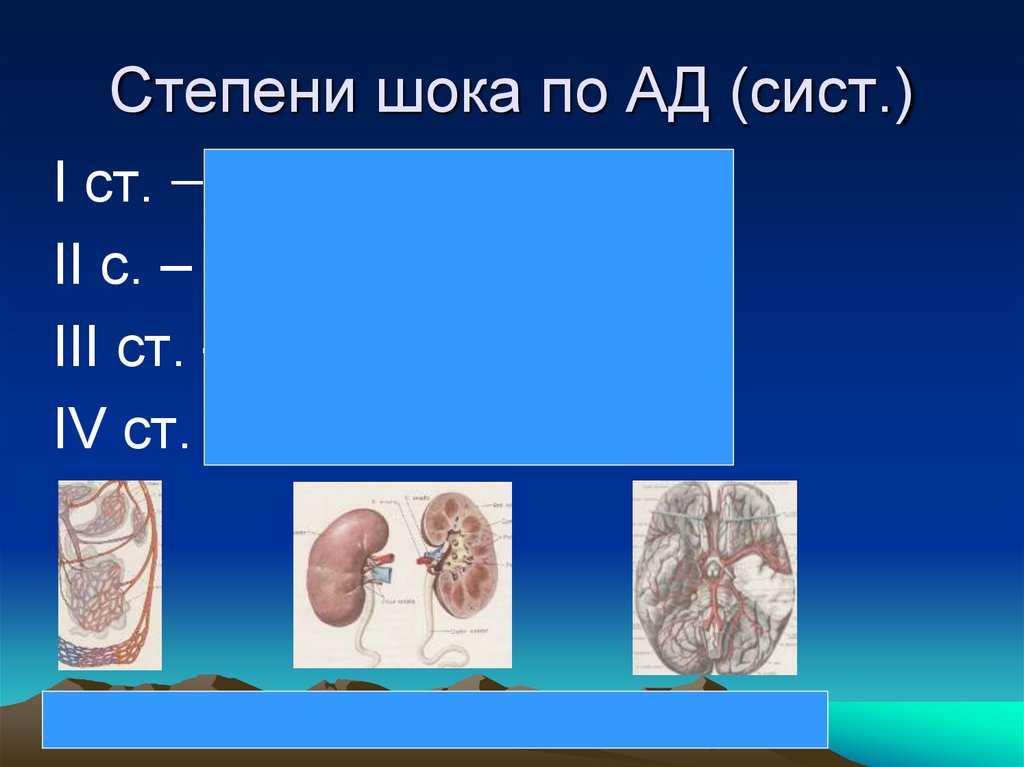
10. Степени шока по АД (сист.)
I ст. ̶ > 90 мм рт. ст.II с. – 90 - 70 мм рт. ст.
III ст. – 70 - 50 мм рт. ст.
IV ст. ̶ < 50 мм рт. ст.
90
70
50
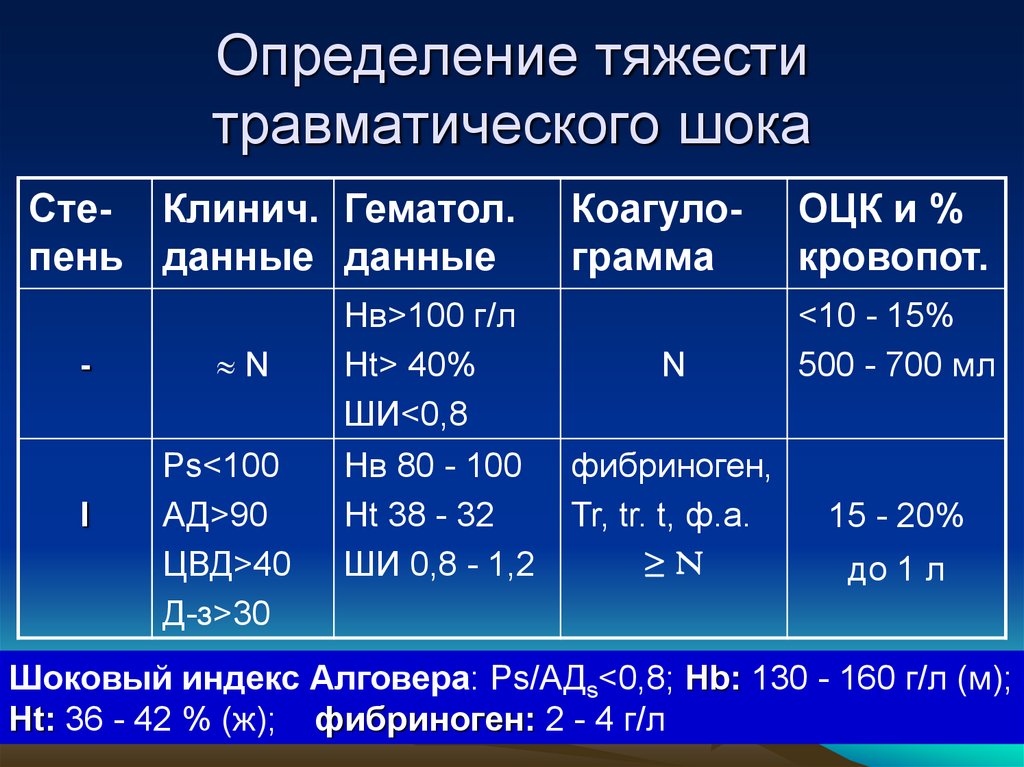
11. Определение тяжести травматического шока
Сте- Клинич. Гематол.пень данные данные
-
I
N
Ps<100
АД>90
ЦВД>40
Д-з>30
Нв>100 г/л
Ht> 40%
ШИ<0,8
Нв 80 - 100
Ht 38 - 32
ШИ 0,8 - 1,2
Коагулограмма
ОЦК и %
кровопот.
N
<10 - 15%
500 - 700 мл
фибриноген,
Tr, tr. t, ф.а.
≥N
15 - 20%
до 1 л
Шоковый индекс Алговера: Ps/АДs<0,8; Hb: 130 - 160 г/л (м);
Ht: 36 - 42 % (ж); фибриноген: 2 - 4 г/л
12. продолжение таблицы
IIIII
Ps: 100 - 120
АД: 70 - 90
ЦВД: 30 - 40
Д-з: 25 - 30
Нв: 70 - 80
Ht: 30 - 22
ШИ: 1,3 - 2,0
фибриноген,
Tr, tr. t, ф.а.
≥N
коагулопатия
потребления
20 - 30%
Ps > 120
АД < 70
ЦВД < 30
Анурия
Нв < 70
Ht < 22
ШИ > 2,0
ф. a.
30 - 40%
1,5 - 2 л
Фибриноген,
Tr, tr. t
1 - 1,5 л
фибринолиз
Тромбоциты: 180 - 320x109/л;
Тромбиновое время свертывания: 12 - 17 сек.;
Фибринолитическая активность плазмы: 3 - 5 ч. (12 - 16%)
13. Особенности политравмы
• Феномен взаимного отягощенияиммунодефицит (с 3-х по 7-е сутки
после травмы) → присоединение
пневмоний, плевритов и т.п.
более продолжительная
анаболическая фаза
посттравматического периода.
Процессы костного
ремоделирования протекают более
медленно
14. Особенности политравмы
• Трудность диагностики,нивелирование травм
• Несовместимость терапии
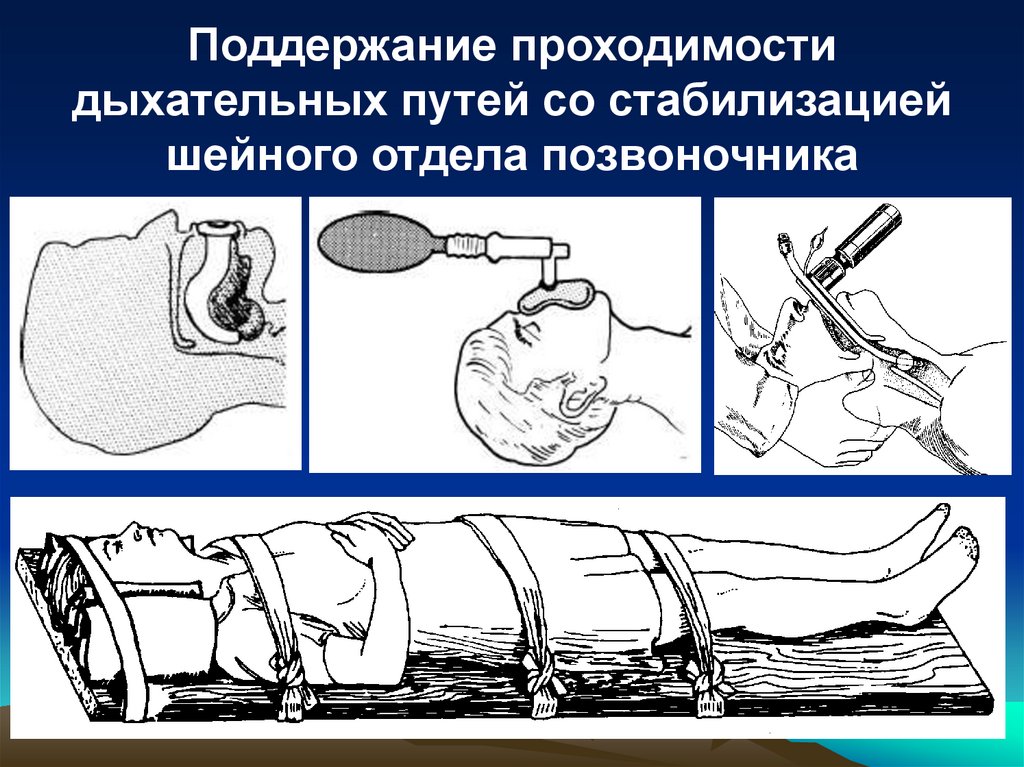
15. Планирование первичной диагностики
• Поддержание проходимости дыхательныхпутей со стабилизацией шейного отдела
позвоночника (при необходимости).
• Оценка функции дыхания
• Оценка кровообращения и остановка
кровотечений
• Диагностика поражений центральной
нервной системы
• Полное обследование
16. Интенсивная терапия при длительной транспортировке (более 2-х часов)
• защита пострадавшего отпатологического ноцицептивного потока;
• обеспечение психоэмоционального покоя;
• обеспечение
доставки
кислорода
к
тканям,
адекватной их потребностям:
- коррекция и поддержание волемического статуса,
- коррекция и поддержание насосной функции миокарда,
- улучшение реологических свойств крови,
- профилактика и лечение микроциркуляторных
расстройств;
• профилактика тромботических осложнений;
• профилактика нарушения эмульгирования жиров.
17. защита пострадавшего от патологического ноцицептивного потока
• транспортная иммобилизация,• медикаментозное обезболивание
(инфильтративная, региональная
анестезия, анальгетики
центрального и периферического
действия).
18.
ПРОТИВОШОКОВЫЙКОСТЮМ "КАШТАН"
Позволяет стабилизировать
гемодинамику,
продлить
“ЗОЛОТОЙ ЧАС” до 6-ти и > час.
Уменьшает людские потери в
1,5 - 2 раза.
19.
ПРОТИВОШОКОВЫЙ КОСТЮМ "КАШТАН"- быстрая аутотрансфузия до 1,5 л
собственной крови к жизненно
важным органам;
- остановка кровотечений, в том
числе и брюшных;
- вытяжение (с контролем усилия
вытяжения)
и
иммобилизация
переломов нижних конечностей;
возможность
выполнения
операций на органах брюшной
полости при
задействованном ПШК.
ПШК-1Д : пневмобрюки; встроенные мягкие носилки с
утеплением под спиной; система наддува; дистракционная шина;
сумка-рюкзак.
Масса в упаковке - не более 8 кг. Стоимость - 150 000 рублей.
20. обеспечение психоэмоционального покоя
седативные средства21. обеспечение тканей и органов кислородом
• увеличение его концентрации вовдыхаемом воздухе (ларингеальные
маски, интубация трахеи, ИВЛ),
• поддержание ОЦК и насосной
функции миокарда,
• улучшение реологических свойств
крови
и
микроциркуляции
(дезагреганты, гемодилюция).
22.
Поддержание проходимостидыхательных путей со стабилизацией
шейного отдела позвоночника
23.
24. функция дыхания
Если тяжёлая травма лица или анатомическиеособенности делают интубацию невозможной, то
необходимо выполнить
коникотомию, крикотиреотомию или трахеостомию
трахеостомия
пункционная
коникотомия
крикотиреотомия
25.
функция дыханияЖизнеопасные ситуации требующие
немедленного устранения:
• Напряжённый пневмоторакс
• Массивный гемоторакс
• Нестабильная грудная клетка
• Открытая травма груди
• Разрыв трахеобронхиального дерева
26. профилактика тромбозов
• антикоагулянты(низкомолекулярные гепарины)
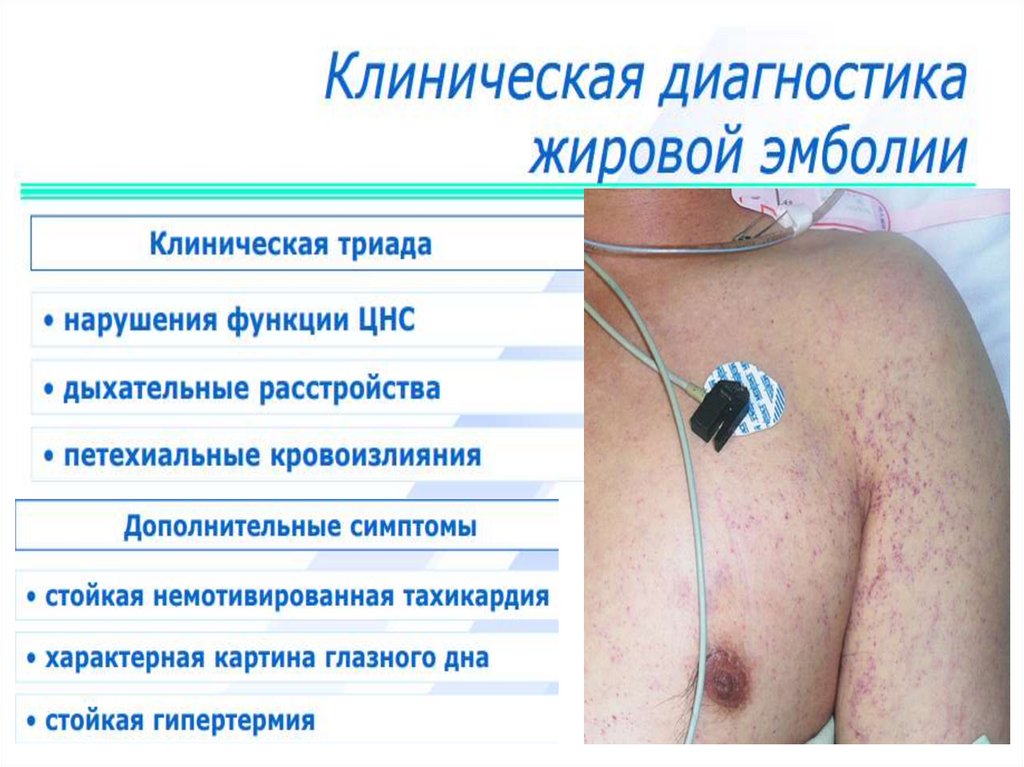
27. профилактика (угроза) жировой эмболии
• эссенциальные фосфолипиды?
28.
Протокол базисной тактики интенсивной терапии во времятранспортировки пострадавших с доминирующей
позвоночно-спинальной травмой
1. Оценка уровня повреждения спинного мозга
2. Обезболивание (наркотики и ненаркотические анальгетики)
3. Иммобилизация (укладка на вакуумный щит)
4. Фиксация шейного отдела позвоночника
(воротник типа «Филадельфия»
5. Коррекция дыхательных расстройств (О2,ИВЛ)
6. Коррекция гемодинамических нарушений (инфузионная
терапия, АД ≥ 90/60 мм рт. Ст.)
7. Терапия отека спинного мозга (салуретики)
8. Профилактика аспирации в дыхательные пути (установка
назогастрального зонта при высоком уровне повреждения
спинного мозга)
9. Контроль диуреза (катетеризация мочевого пузыря, диурез
≥ 50 мл/ч)
29.
Протокол базисной тактики интенсивной терапииво время транспортировки пострадавших с
доминирующей торакальной травмой
1. Обезболивание (наркотики, новокаиновые
блокады)
2. Коррекция гемодинамических нарушений
(инфузионно-трансфузионная терапия,
поддержание AД ≥ 90/60 мм рт. ст.
3. Коррекция дыхательных расстройств
(инсуфляции О2, ИВЛ, дренирование
плевральных полостей, контроль
функционирования дренажей)
4. Контроль диуреза (катетеризация мочевого
пузыря, диурез ≥ 50 мл/ч)
30. Политравма с доминирующей скелетной травмой
ОбезболиваниеУкладка в противошоковый костюм «Каштан»
Иммобилизация мест переломов верхних
конечностей (вакуумные шины)
Коррекция гемодинамических нарушений
(инфузионно-трансфузионная терапия,
поддержание АД не ниже 90/60 мм рт. ст.)
Коррекция дыхательных расстройств
(инсуффляция 02, ИВЛ)
Контроль диуреза (катетеризация мочевого
пузыря, объем диуреза не менее 50 мл/ч)
31.
догоспитальный этап32.
догоспитальный этап33. Организационные принципы лечения политравмы
• Принцип доминирования повреждениялюбые угрожающие жизни состояния,
диагностированные при поступлении, должны
немедленно устраняться до перехода к
следующей фазе лечения
• Принцип коллегиальности
• Принцип единоначалия
34. Требования к врачебной бригаде
анестезиолог-реаниматологкоординатор
хирург общего профиля
травматолог
минимальная
бригада
• нейрохирург
• торакальный хирург
• челюстно-лицевой хирург
• уролог
35. Тактические группы пациентов, нуждающихся в оперативном лечении
1-я группа – экстренные немедленныеоперации
Операция является главным компонентом
противошоковых мероприятий
Примеры: внутрибрюшные и
продолжающиеся внутриплевральные
кровотечения, внутричерепная гематома с
компрессией головного мозга
36. тактические группы
2-я группа – экстренные операции свозможностью предоперационной
противошоковой подготовки (до 6 час)
Примеры:
повреждения кишечника, мочевого
пузыря, нестабильные осложненные
переломы позвоночника, нестабильные
переломы таза, открытые переломы
длинных трубчатых костей.
37. тактические группы
3-я группа – срочные операции,выполняемые в первые 3 суток при
«допустимых» показателях гомеостаза
Позволяют предотвратить в какой-то
степени развитие жировой эмболии,
гипостатических и инфекционных
осложнений
Примеры: переломы длинных трубчатых
костей, внутрисуставные повреждения,
нестабильные переломы таза,
неосложненные переломы позвоночника
38. тактические группы
4-я группа – отсроченные операциичерез 10 - 14 дней после травмы в
период стойкой компенсации
Показания – реконструктивные операции
на опорно-двигательной системе.
39.
DAMAGECONTROL
SURGERY
запрограммированная многоэтапная хирургическая
тактика,
направленная
на
предупреждение
развития неблагоприятного исхода ранений и
травм путем сокращения объема первого
оперативного
вмешательства
и
смещения
окончательного восстановления поврежденных
органов и структур до стабилизации жизненно
важных функций организма.
40.
Три этапа DAMAGE CONTROLПервый этап - временная или окончательная
остановка
кровотечения,
предотвращение
инфицирования полостей тела содержимым полых
органов и во временное закрытие полостей и ран;
Второй этап - интенсивная терапия до
стабилизации основных жизненно важных функций
организма;
Третий этап повторное оперативное
вмешательство с целью окончательной коррекции
всех повреждений.
41.
Вмешательства по концепции «damage control» приполитравме с мышечно-скелетными повреждениями
42. Терапия травматического шока
Первоначальные действия направлены на:• ликвидацию боли (иммобилизация,
блокады, региональная анестезия, наркоз),
• восстановление газообмена,
• восстановление ОЦК.
43. Основная цель: в максимально короткий срок восстановить перфузию тканей кровью и обеспечить доставку О2, пластических веществ и
энергииЗадачи:
1. поддержка ОЦК
2. нормализация качественного состава
крови
3. нормализация периферического
кровотока и восстановление газообмена
на тканевом уровне
2 - 3 вены, скорость инфузии 200 - 250 мл/мин
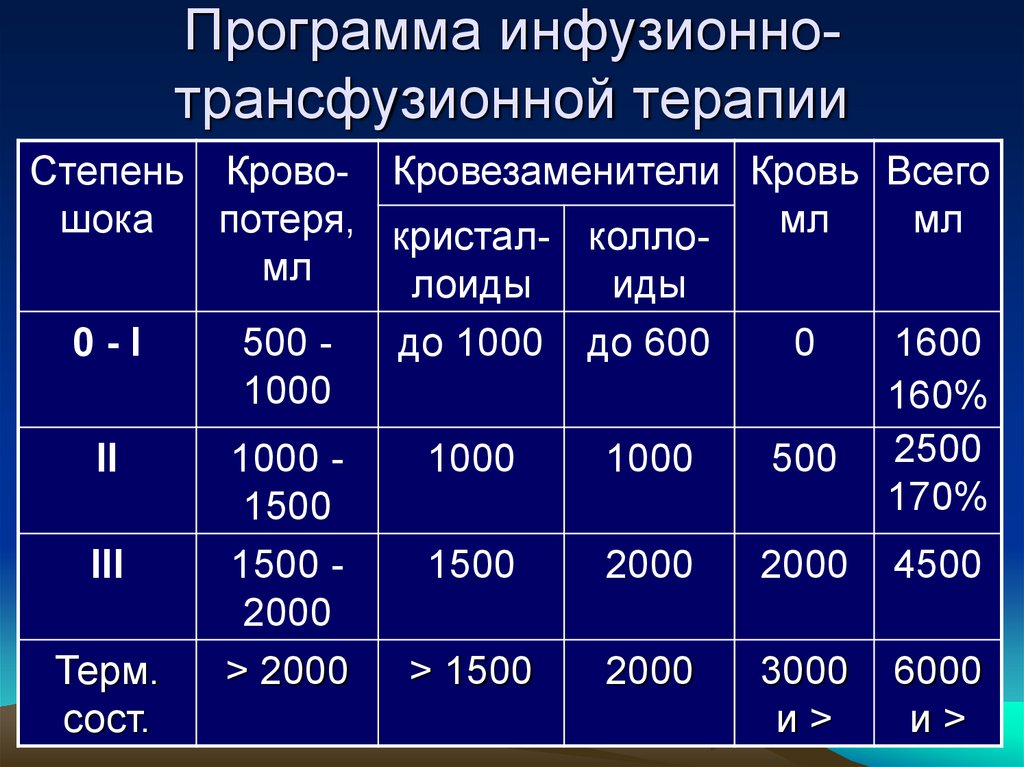
44. Программа инфузионно-трансфузионной терапии
Программа инфузионнотрансфузионной терапииСтепень Крово- Кровезаменители Кровь Всего
шока
потеря, кристал- колломл
мл
мл
лоиды
иды
0-I
500 до 1000 до 600
0
1600
1000
160%
II
1000 1000
1000
500 2500
170%
1500
III
1500 1500
2000
2000 4500
2000
Терм.
> 2000
> 1500
2000
3000 6000
сост.
и>
и>
45.
гемотрансфузиявсегда
вызывает
ятрогенные поражения;
показания к гемотрансфузии могут и
должны быть сокращены;
права
больных,
отказывающихся
от
гемотрансфузии, охраняются законом.
Достаточная экстракция кислорода тканями
сохраняется даже при гематокрите 15%.
Зильбер А. П. Кровопотеря и гемотрансфузия.
Принципы и методы бескровной хирургии. Петрозаводск,
1999.
46.
В большинстве случаев кровопотери, втом числе массивной (> 30% ОЦК),
кислородное голодание тканей происходит
не столько из-за гемической гипоксии,
сколько из-за циркуляторной.
Первая и главная задача состоит не в
том, чтобы добавить гемоглобин, а в том,
чтобы нормализовать микроциркуляцию.
47.
САД при(САД
припоступлении
поступлении<<90
90мм
ммрт.
рт.ст./
ст./тахикардия/
тахикардия/вазопрессорная
вазопрессорнаяподдержка)
поддержка)
Основные параметры для нестабильного
пациента с выраженной кровопотерей
• Вазопрессорная поддержка
САД < 90 мм рт. ст. + тахикардия;
шоковый индекс > 1,2
• Коагулопатия
тромбоциты < 90.000;
показатели тромбоэластометрии
• Лактат
> 2.5 mmol/l
• Сдвиг pH / BE* - метаболический ацидоз
*N
рH 7,35-7,45
BE от -2 до +2 ммоль/л
48.
Ротационная тромбоэластометрия(ROTEM)
графическая регистрация изменений вязкости и
упруго-эластических свойств крови в процессе
образования фибринового сгустка. Отображает
кинетику всех стадий формирования тромба, а
также фибринолиз
49.
Основные параметры ротационнойтромбоэластометрии ROTEM
50.
Реанимационная эндоваскулярнаябаллонная окклюзия аорты (REBOA)
Показание - неконтролируемые кровотечения с
шоком:
• тяжелые кровотечения, не регулируемые компрессией;
• для остановки кровотечения у пациентов с нестабильными
переломами таза;
• при травмах туловища проксимальнее таза.
51. Коррекция иммунной недостаточности
• плазмоферез• гемофильтрация
• иммунофармакотерапия
(иммуномодуляторы)
• иммунокоррекция аутологичными
клетками крови
52.
53.
54.
Остеосинтез при политравмеТяжесть перелома определяется
1. По наличию сопутствующих тяжелых повреждений
мягких тканей
2. По наличию сопутствующих повреждений, например,
повреждений сосудов и нервов
3. По анатомической области: бедро, таз, позвоночник и т.д.
4. По
наличию
сложных
переломов,
например,
внутрисуставные переломы типа С по классификации АО
5. По степени контаминации костей и мягких тканей
Основные показания для временной стабилизации
повреждений опорно-двигательного аппарата у
гемодинамически и физиологически стабильных пациентов
55.
I этап DAMAGE CONTROLНаиболее часто используются аппараты внешней
фиксации
56.
Предикторыотрицательного
исхода
при
госпитализации:
• МНО > 1,3;
• дефицит оснований > 3 ммоль/л;
• показатель черепно-мозговой травмы по шкале AIS ≥
3;
• температура тела < 35 ºС;
• уровень лактата > 6 ммоль/л
• гемоглобин < 70 г/л.
Предикторы отрицательного исхода после первичных
оперативных вмешательств:
• уровень лактата > 4 ммоль/л;
• число перелитых пакетов эритроцитарных сред > 10.
57.
Уровень лактата в цельной крови в первые тричаса после травмы является независимым
прогностическим фактором летальности при
политравме.
Пострадавшие
с
уровнем
лактатемии > 2,5 мМоль/л нуждаются в
тщательном обследовании и контролировании.
Лактат – значения.
• норма в плазме 1–1,8 ммоль/л (по другим
данным 0,5–2,2 ммоль/л);
• норма в артериальной крови 0,56–1,67
ммоль/л;
• критическое значение ≥ 2,5 ммоль/л;
• при содержании > 8 ммоль/л летальность может
достигать 90%.
58.
Конверсия - III этап DAMAGE CONTROLКритерии перехода на внутренний остеосинтез:
o Hb > 90 г/л, Ht > 35;
o ИВЛ > суток без допамина;
o Стабильное АД > 90 мм рт. ст. более суток;
o адекватный диурез более суток;
o стабильная норма сатурации более суток;
o нет ацидоза;
o отсутствие критериев SIRS, нет признаков
воспаления в области ран и зоны вмешательства.
Решение о конверсии - индивидуально!
59.
Стандартнаяпоследовательность
перелома
диафиза
бедренной
«нестабильных» пациентов
фиксации
кости
у
1. Внешняя фиксация
2. Интрамедуллярный стержень без рассверливания
2 (вариант). Остеосинтез пластиной
60. Тромбоэмболия легочной артерии (ТЭЛА)
• 0,1% в хирургических стационарах• 1/3 больных с ТЭЛА погибают, у 2/3
из них смерть в первые 30 минут
Большинство эмболов из системы нижней полой
вены (илиокавальный сегмент, глубокие вены
н/конечностей, таза).
Особый риск у пожилых.
61.
62. Патогенез (танагенез)
Оклюзия легочной артерии → ↑↑спазм
сосудов
малого
круга
кровообращения → вазовагальный
шок
→
правожелудочковая
сердечная недостаточность → отек
легких.
63. Формы ТЭЛА
• Молниеносная: коллапс, цианоз, синдром«острого легочного сердца»
• Подострое течение: цианоз, ↓АД,
нарушение сердечного ритма,
правожелудочковая сердечная
недостаточность. Гипоксемия, гипокапния,
тромбоцитопения, гиперкоагуляция, ↑ ЛДГ.
R-гр.: расширение и деформация корня
легкого, высокое стояние диафрагмы.
64. Лечение
• О2• спазмолитики
• фибринолизин (стрептокиназа,
урокиназа)
• гепарин (клексан, фраксипарин)
• реополиглюкин
• курантил
Эмболэктомия !?
65.
СРЕДСТВАПРОФИЛАКТИКИ
НЕМЕДИКАМЕНТОЗНЫЕ
СРЕДСТВА
УСКОРЕНИЕ
ВЕНОЗНОГО
КРОВОТОКА
МЕДИКАМЕНТОЗНЫЕ
СРЕДСТВА
АНТИКОАГУЛЯЦИЯ
66. НЕМЕДИКАМЕНТОЗНЫЕ СРЕДСТВА
• Статическая эластическая компрессиянижних конечностей
• Ранняя активизация больного
• Лечебная физкультура
• Последовательная перемежающаяся
пневматическая компрессия нижних
конечностей
67. Российские клинические рекомендации,2012:
Последовательная перемежающаясяпневматическая компрессия (ПППК)
нижних конечностей величиной 40–50 мм
рт. ст. с помощью специальных манжет
и аппарата является наиболее
эффективным из механических способов
профилактики.
Её следует применять у пациентов,
находящихся на постельном режиме.
68. Проведение ПППК во время эндопротезирования тазобедренного сустава
69. Проведение ПППК нижних конечностей после остеосинтеза чрезвертельного перелома бедра
70.
тестНа первом этапе по протоколу DAMAGE CONTROL
SURGERY у пациентов с политравмой выполняется
A сосудистый шов на поврежденных артериях
B резекция кишечника
C ушивание ран печени
D тампонада разрывов печени
71.
ВСЁ72.
Ситуационная задачаМальчик 9 лет сбит автомашиной при переходе улицы.
Общее состояние крайне тяжелое. Заторможен. Оценка по
шкале Глазго 12 баллов (сопор). Обильное носовое
кровотечение. Обширная ссадина в области левой скуловой
кости, гематома в области левой височной кости.
Выраженная деформация 6-7-8 ребер слева и гематома в
этой области. Деформация и обширная гематома в средней
трети бедра справа. Кожные покровы бледные, акроцианоз.
Дыхание поверхностное с частотой 44 в 1 минуту. При
выслушивании легких дыхание слева не проводится. Тоны
сердца приглушены, ритмичные. Перкуторные границы
абсолютной сердечной тупости смещены вправо. Пульс 140
в 1 минуту, слабого наполнения. Артериальное давление
70/20 мм рт.ст. Живот несколько напряжен, имеется
выраженная болезненность в области печени и в правой
подвздошной области.
73.
Вопросы:1. Диагноз?
2. Неотложные мероприятия.
3. Дальнейшая тактика
4. Условия транспортировки.
5. Виды и критерии клинической оценки
степени тяжести шока.
6. Ведущие патогенетические механизмы
шока у данного пациента.
7. Диагностика в условиях многопрофильной
больницы?
8. Неотложные мероприятия при диагнозе
после обследования: «---------».
74.
1. Диагноз?Сочетанная травма. ЗЧМТ: ушиб вещества
головного мозга ср. ст. тяжести, гематома в
левой височной области, перелом костей носа,
носовое кровотечение. Тяжелая травма грудной
клетки: перелом 6,7,8 ребер слева; закрытый
левосторонний
пневмоторакс.
Закрытый
перелом правой бедренной кости в с/3. Тупая
травма живота: повреждение печени, правой
почки;
внутрибрюшное
кровотечение.
Травматический шок III ст.
75.
2. Неотложная помощь:• Увлажненный кислород и закись азота (1:1) через маску
• Доступ к вене
• Инфузия: 0,9% р-р хлорида натрия и 10% р-р глюкозы в/в
от 20,0 мл/кг/час и более под контролем АД с введением
допамина 5-8 мкг/кг/мин. Преднизолон 60 мг в/в.
Ненаркотические анальгетики.
• Передняя тампонада носовых ходов.
• Иммобилизация правой нижней конечности.
• При нарастании явлений ОДН и симптоматики воздушной
тампонады сердца Плевральная пункция во 2
межреберье слева по передней подмышечной линии для
ликвидации напряженного пневмоторакса
• Холод на живот
76.
3. Дальнейшая тактикаЭкстренная
госпитализация
в
отделение
сочетанной и множественной травмы (оптимально
в составе
БСМП)
с продолжением при
транспортировке противошоковых мероприятий
4. Условия транспортировки.
Лежа на спине с приподнятым головным концом
или полусидя.
77.
5. Виды и критерии клинической оценкистепени тяжести шока.
Виды: по сочетанию повреждений – состояние
крайне тяжелое; по предполагаемой кровопотери
– до 20 - 30% ОЦК; по пульсу и давлению –
травматический шок III ст. (индекс Алговера
PS/АД=140/70=2)
6. Ведущие патогенетические механизмы шока
у данного пациента.
Гиповолемия, дыхательная недостаточность
(плевропульмональный
шок),
чрезмерная
болевая афферентная импульсация.
78.
7. Диагностика в условияхмногопрофильной больницы?
Осмотр специалистами: травматолог, нейрохирург,
хирург, уролог, ЛОР-врач.
R-графия черепа, грудной клетки, правой
бедренной кости; КТ головного мозга, легких.
УЗИ органов живота (при неясном исследовании –
лапароскопия).
Лабораторное исследование крови и мочи (общий
анализ, биохимия, буферные системы крови,
коагулограмма)
79.
8. Неотложные мероприятия при диагнозе послеобследования: «Сочетанная травма. ЗЧМТ, сотрясение
головного мозга, гематома в левой височной области.
Перелом костей носа. Тяжелая травма грудной клетки:
перелом 6, 7, 8 ребер слева; закрытый левосторонний
пневмоторакс. Тупая травма живота: повреждение
печени, внутрибрюшное кровотечение. Ушиб правой
почки. Закрытый перелом правой бедренной кости в с/3 со
смещением. Травматический шок III ст».
Торакоцентез слева, дренирование плевральной полости.
Лапаротомия, ревизия брюшной полости, остановка
кровотечения, ушивание ран печени, дренирование.
Иммобилизация
правого
бедра:
шина,
скелетное
вытяжение.
Противошоковая инфузионно-трансфузионная терапия.







































































 Медицина
Медицина