Похожие презентации:
Исследования гемостаза
1.
ИССЛЕДОВАНИЯГЕМОСТАЗА
2.
3.
4.
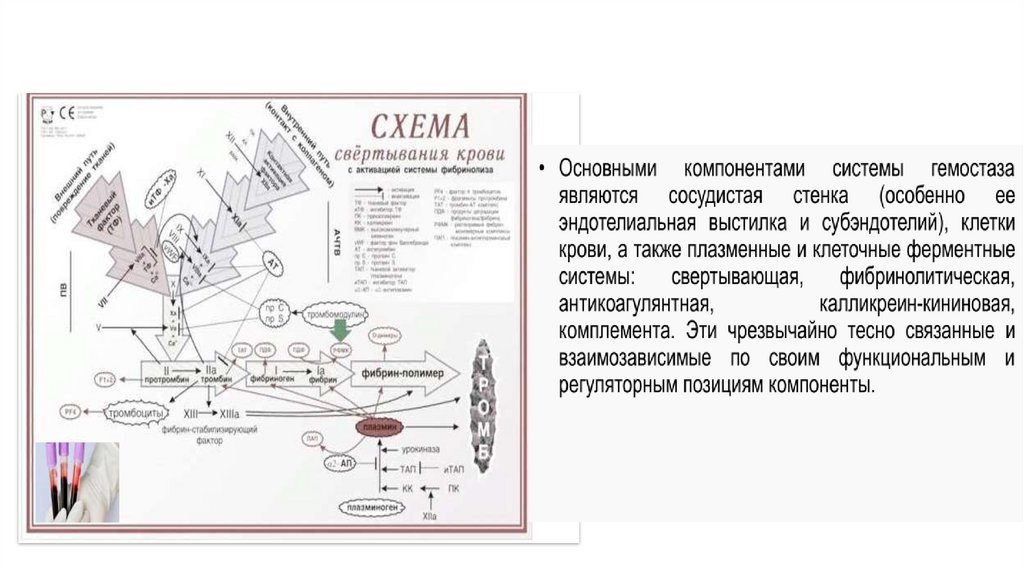
СТРУКТУРА СИСТЕМЫ ГЕМОСТАЗАСВЕРТЫВАЮЩАЯ СИСТЕМА
ПРОТИВОСВЕРТЫВАЮЩАЯ СИСТЕМА
ТРОМБОЦИТАРНО-СОСУДИСТЫЙ
СИСТЕМА АНТИКОАГУЛЯНТОВ
(ПЕРВИЧНЫЙ ГЕМОСТАЗ)
КОАГУЛЯЦИОННЫЙ ПЛАЗМЕННЫЙ
(ВТОРИЧНЫЙ ГЕМОСТАЗ)
СИСТЕМА ФИБРИНОЛИЗА
5.
Задачи системы гемостаза1. Обеспечение жидкого состояния крови
2. Свертывание крови при повреждениях тромбов
3. Растворение тромбов или фибринолиз
6.
7.
8.
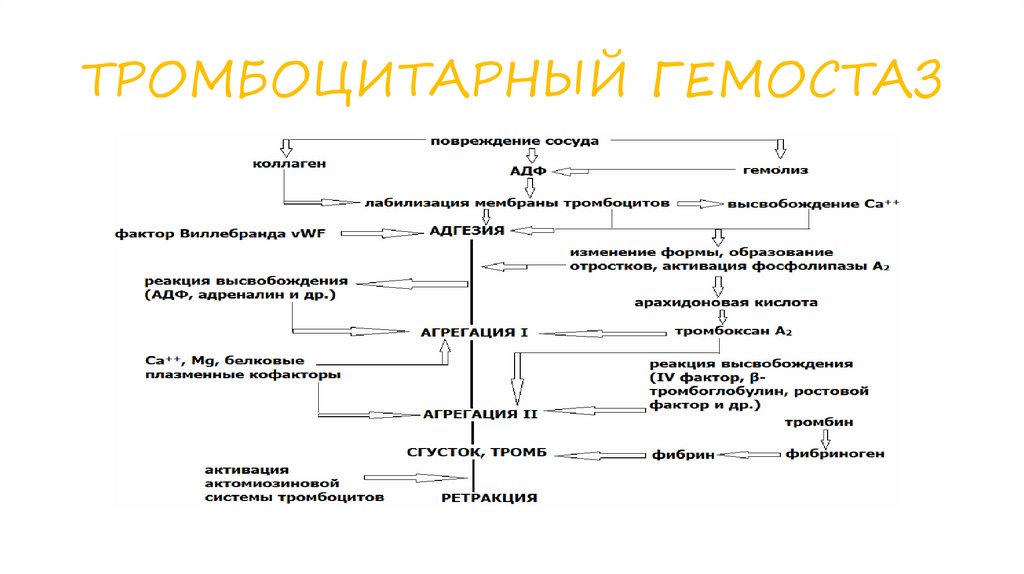
Первичный гемостазпервичный гемостаз обусловлен сужением сосудов и
их механической закупоркой агрегатами тромбоцитов.
9.
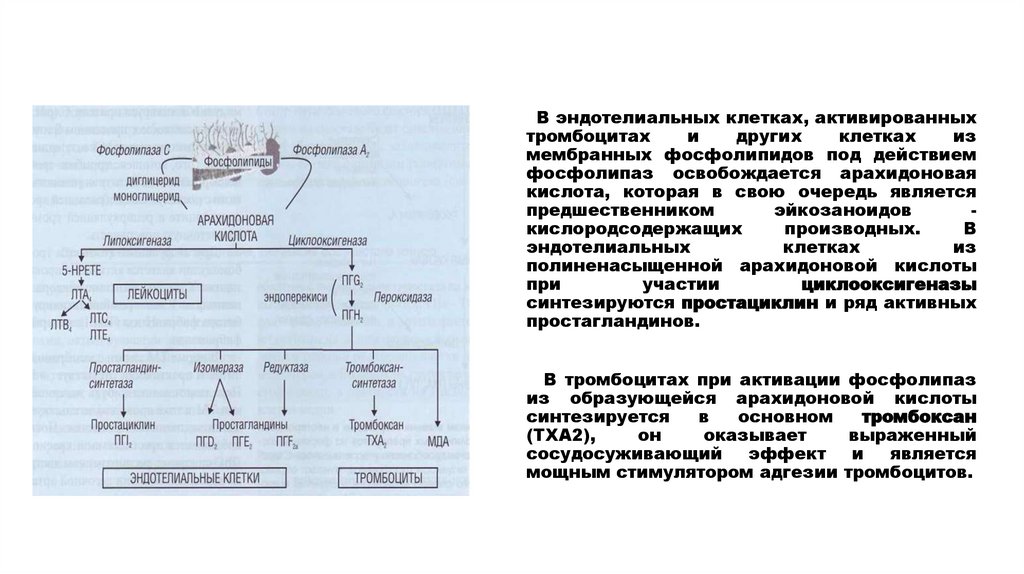
В эндотелиальных клетках, активированныхтромбоцитах
и
других
клетках
из
мембранных фосфолипидов под действием
фосфолипаз освобождается арахидоновая
кислота, которая в свою очередь является
предшественником
эйкозаноидов
кислородсодержащих
производных.
В
эндотелиальных
клетках
из
полиненасыщенной арахидоновой кислоты
при
участии
циклооксигеназы
синтезируются простациклин и ряд активных
простагландинов.
В тромбоцитах при активации фосфолипаз
из образующейся арахидоновой кислоты
синтезируется
в
основном
тромбоксан
(ТХА2),
он
оказывает
выраженный
сосудосуживающий
эффект
и
является
мощным стимулятором адгезии тромбоцитов.
10.
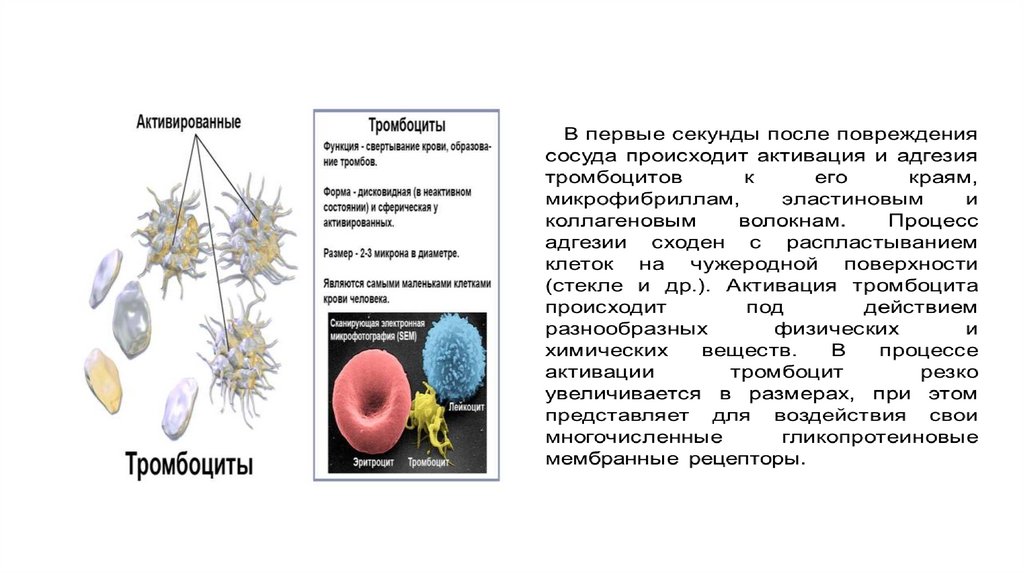
• Тромбоциты (кровяные пластинки) —элементы крови, которые отвечают за
свёртывание. Они помогают остановить
кровотечение и защищают от массивной
кровопотери.
• Доля тромбоцитов составляет не более 1%
от всех клеток крови.
• Как и эритроциты с лейкоцитами,
тромбоциты образуются из клеток костного
мозга. Они живут в кровотоке в среднем 7–
10 дней, а затем разрушаются в селезёнке
и печени.
• Тромбоциты — самые мелкие клетки
крови, у которых даже нет ядра. Они имеют
форму округлого или овального диска
диаметром от 2 до 4 мкм.
11.
12.
Роль тромбоцитовАнгиотрофическая - обеспечение жизнеспособности и
репарации эндотелиоцитов (синтез ростовых факторов,
стимулирующих
пролиферацию
эндотелиоцитов
и
гладкомышечных клеток сосудистой стенки);
Ангиоспастическая
поддержание
спазма
поврежденных сосудов путем секреции вазоспастических
веществ (серотонин, катехоламины, β- тромбоглобулины);
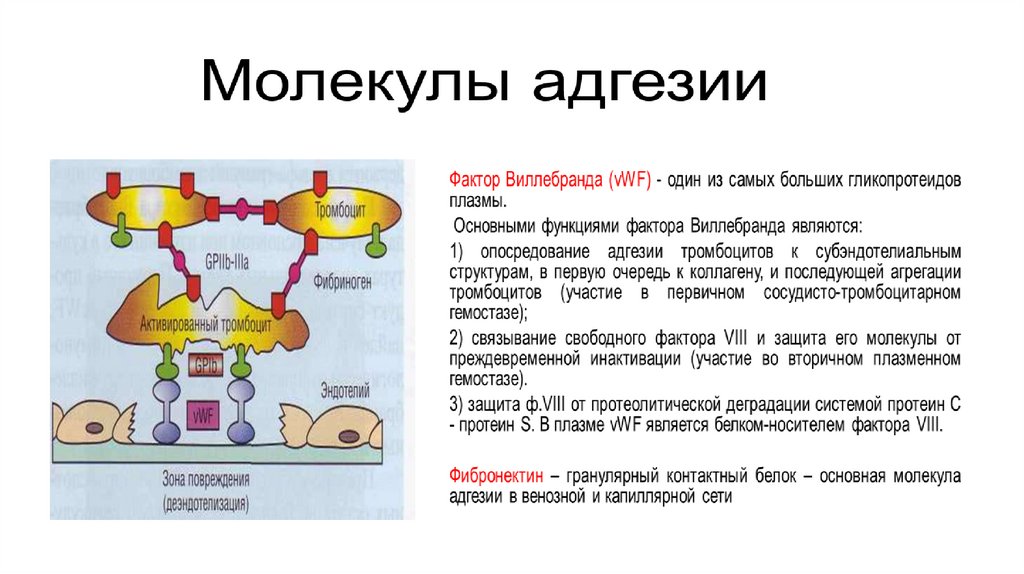
Адгезивная - прикрепление к поврежденному
эндотелию или к чужеродной поверхности;
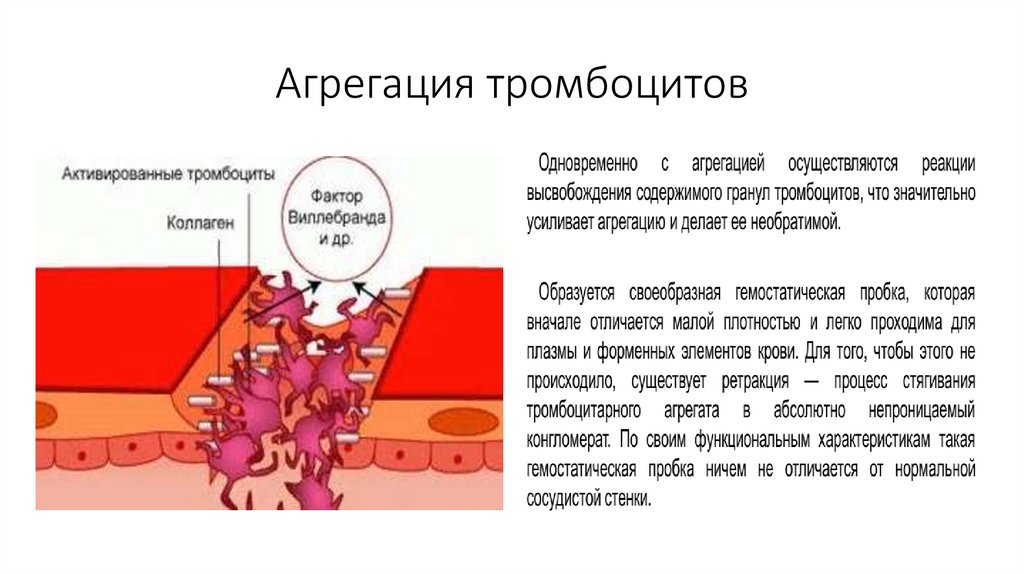
Агрегационная — образование тромбоцитарного тромба;
Участие в плазменном гемостазе - в процессе
активации тромбоцита на его поверхности возрастает
содержание фосфолипидов, обладающих прокоагулянтной
активностью. Наличие таких фосфолипидов необходимо для
фиксации, активации и взаимодействия плазменных белков
гемостаза. Эти фосфолипиды называют фактором 3
тромбоцитов или тромбоцитарным тромбопластином. В
результате на поверхности активированных тромбоцитов
происходит формирование комплексов из свертывающих
факторов плазмы: (IX + VIIIa; Xa + Va)
13.
14.
Агрегация тромбоцитов15.
ТРОМБОЦИТАРНЫЙ ГЕМОСТАЗ16.
17.
18.
19.
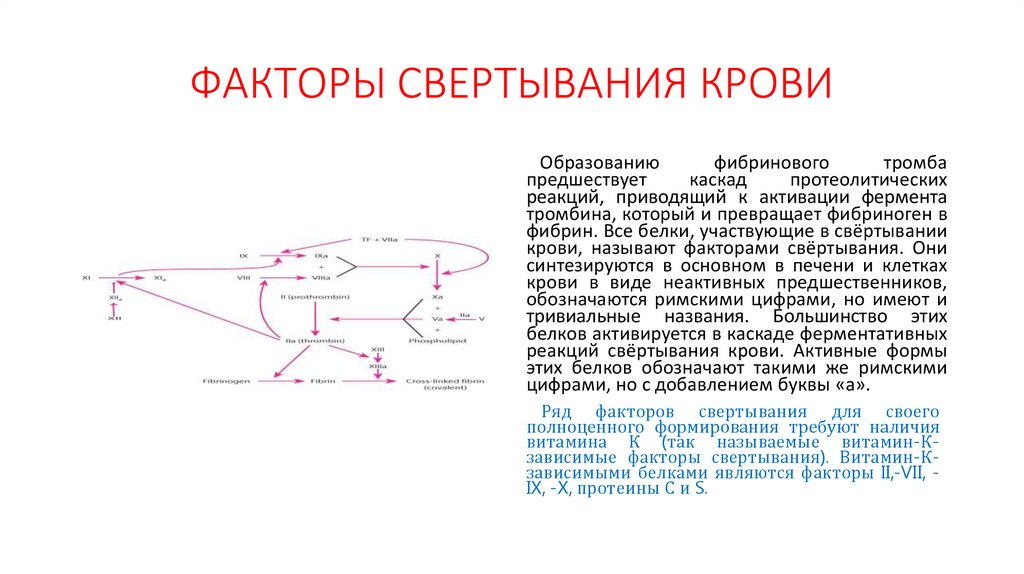
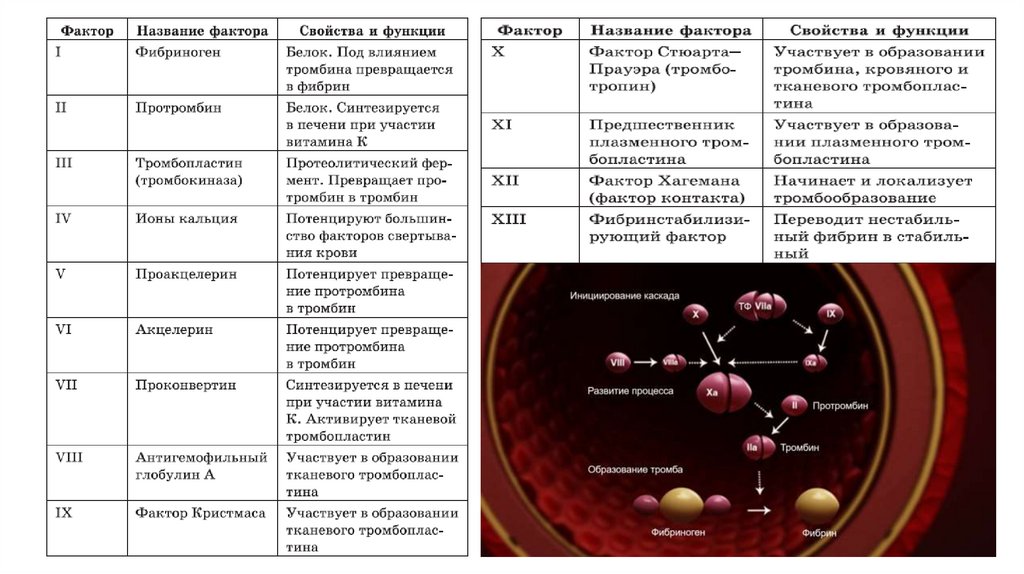
ФАКТОРЫ СВЕРТЫВАНИЯ КРОВИОбразованию
фибринового
тромба
предшествует
каскад
протеолитических
реакций, приводящий к активации фермента
тромбина, который и превращает фибриноген в
фибрин. Все белки, участвующие в свёртывании
крови, называют факторами свёртывания. Они
синтезируются в основном в печени и клетках
крови в виде неактивных предшественников,
обозначаются римскими цифрами, но имеют и
тривиальные названия. Большинство этих
белков активируется в каскаде ферментативных
реакций свёртывания крови. Активные формы
этих белков обозначают такими же римскими
цифрами, но с добавлением буквы «а».
Ряд факторов свертывания для своего
полноценного формирования требуют наличия
витамина К (так называемые витамин-Кзависимые факторы свертывания). Витамин-Кзависимыми белками являются факторы II,-VII, IX, -X, протеины С и S.
20.
Факторы свертывания кровиI - Фибриноген
II - Протромбин
III - Тканевой фактор
IV - Ионы Са2+
V - Проакцелерин
VI - изъят из классификации
VII - Проконвертин
VIII - Антигемофильный глобулин
IX - фактор Кристмаса
X - фактор Стюарта-Прауэра
XI - фактор Розенталя
XII - фактор Хагемана
XIII - Фибрин-стабилизирующий фактор
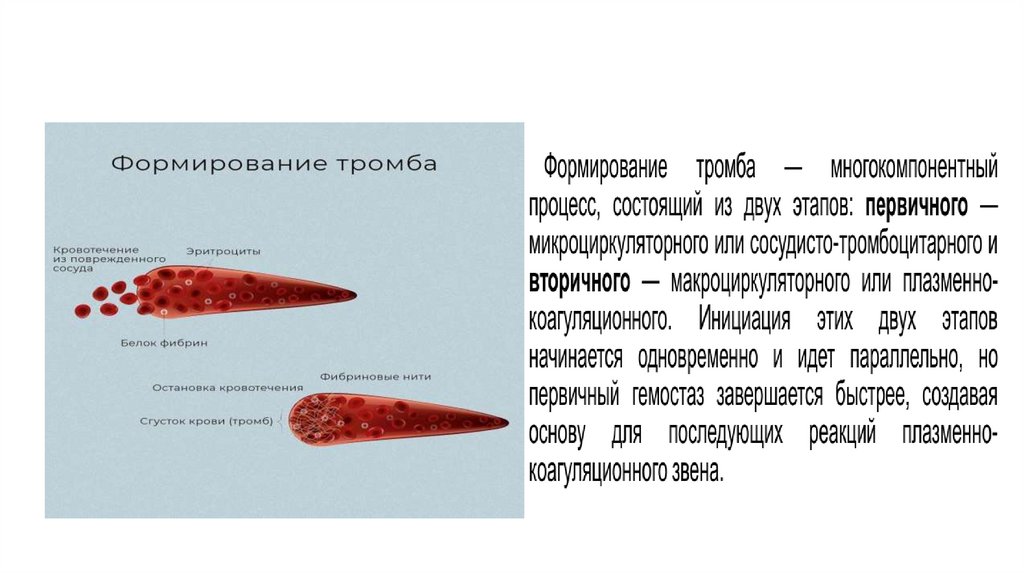
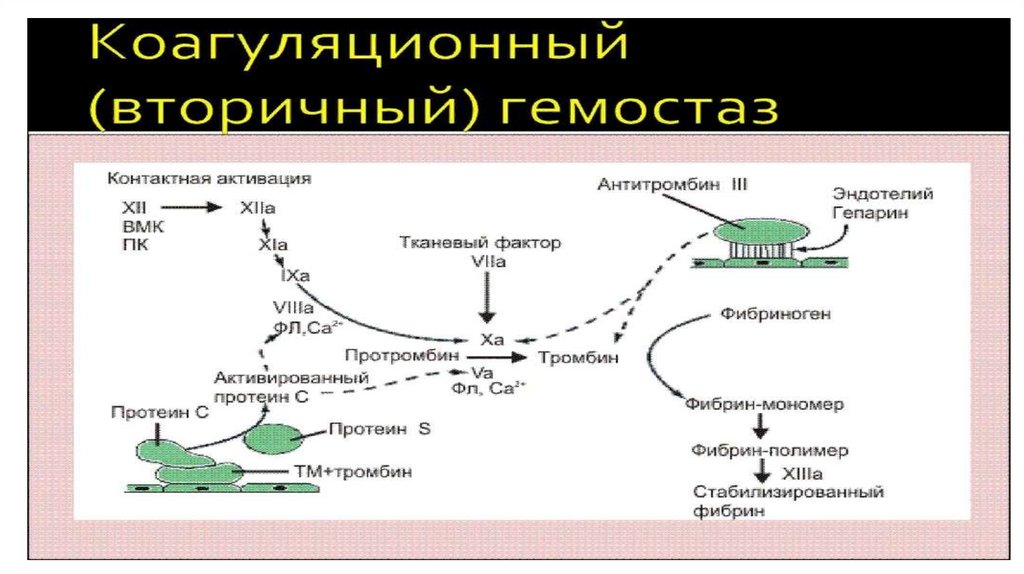
Вторичный гемостаз осуществляется
за счет образования
фибринотромбоцитарного сгустка
Красным выделены факторы, которые обычно не называют по номерам
21.
22.
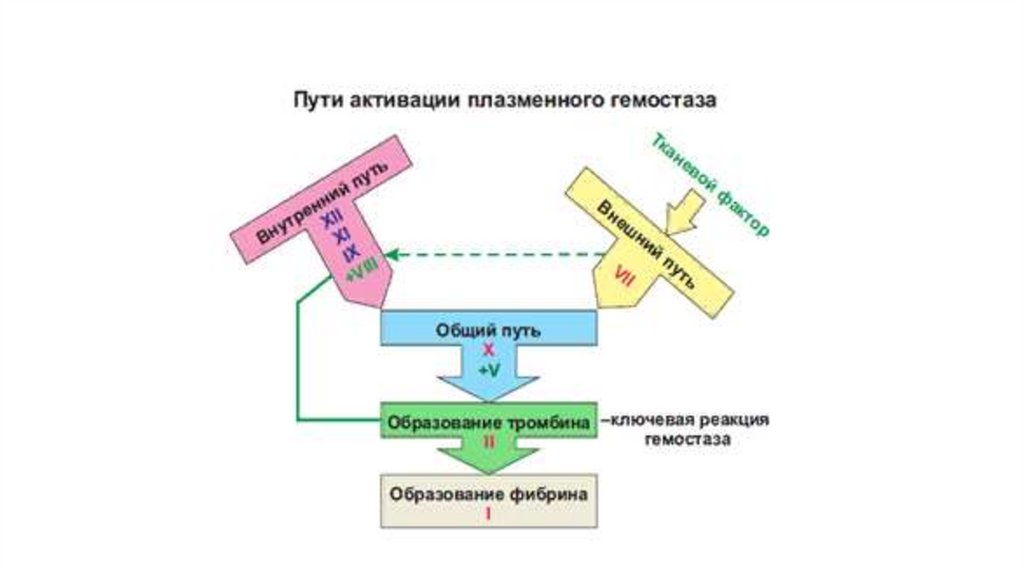
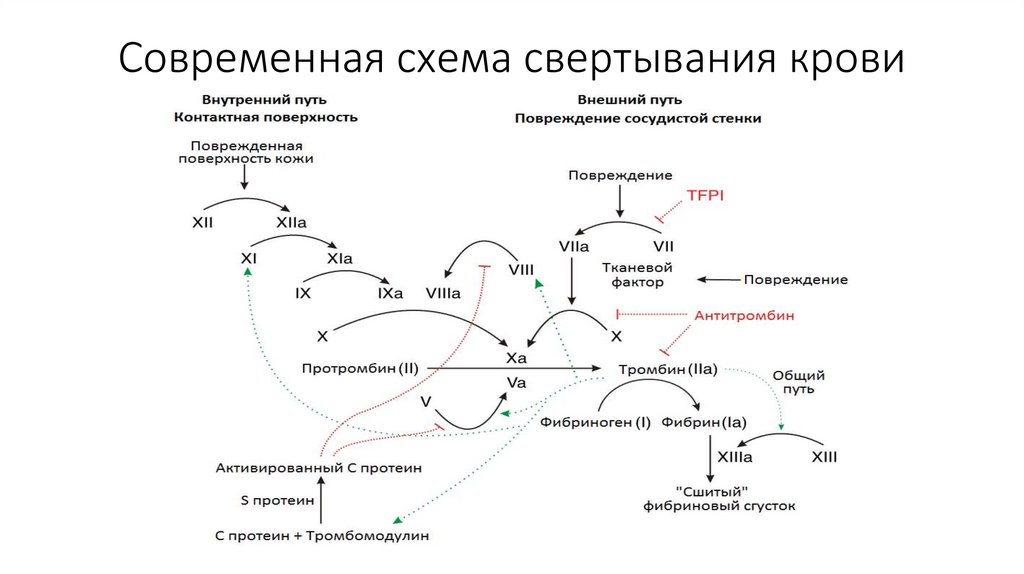
Современная схема свертывания крови23.
24.
Первый этап внешнего путиОсновным компонентом внешнего пути свертывания является тканевой
фактор (ТФ). ТФ является протеином внутренней мембраны,
синтезируется макрофагами и эндотелиальными клетками. Синтез ТФ
индуцируют эндотоксины и ряд цитокинов. Важное значение
в активации ТФ придается фосфолипидам, в первую очередь,
фосфотидилсерину. ТФ выполняет функцию кофактора VII фактора
свертывания крови. Активированный VIIа фактор, в свою очередь,
переводит в активное состояние фактор Х. Внешний путь свертывания
крови осуществляется значительно быстрее, чем внутренний, в связи
с чем, его можно рассматривать в качестве «скоропомощного»
варианта коагуляции
25.
Второй этап внешнего пути• ХIа фактор превращает IХ фактор в IХа в присутствии ионов Са2+. Активация Х
фактора катализируется Са2+-зависимым мембранным комплексом, состоящим
из факторов IХа, Vа и VIIIа (внутренний путь) и/или факторов VIIа и ТФ (внешний
путь).
• Vа и VIIIа факторы являются коферментами активации ХI фактора.
• После образования протромбинактиваторного комплекса начинается второй
этап гемокоагуляции – переход протромбина (II фактора) в свою активную форму –
тромбин. Интересно отметить, что протромбин, помимо коагулянтной функции,
участвует в дифференцировке нервных клеток. Переход протромбина в тромбин
происходит в 2 этапа: образование мезотромбина и образование фрагментов F1+2
протромбина. Последний используется для диагностики гиперкоагуляционных
состояний. Тромбин является конечным продуктом второй стадии гемокоагуляции,
кроме того, вызывает активацию кофакторов и тромбоцитов. Тромбин принимает
активное участие в репаративных процессах поврежденных тканей.
26.
Третий этап внешнего путиОбразование фибрина и его стабилизация представляют собой
третий, финальный, этап формирования тромба. Этот процесс
включает 4 фазы:
- отщепление от фибриногена (фактор I) фибринопептидов под
влиянием тромбина – превращение фибриногена в мономер
фибрина
- полимеризация фибрина- образование непастворимого геля
фибрина
- стабилизация фибрина под влиянием ХIIIа фактора
(фибринстабилизирующий фактор)
- ретракция фибринового сгустка
27.
Внутренний путь образования протромбиназы28.
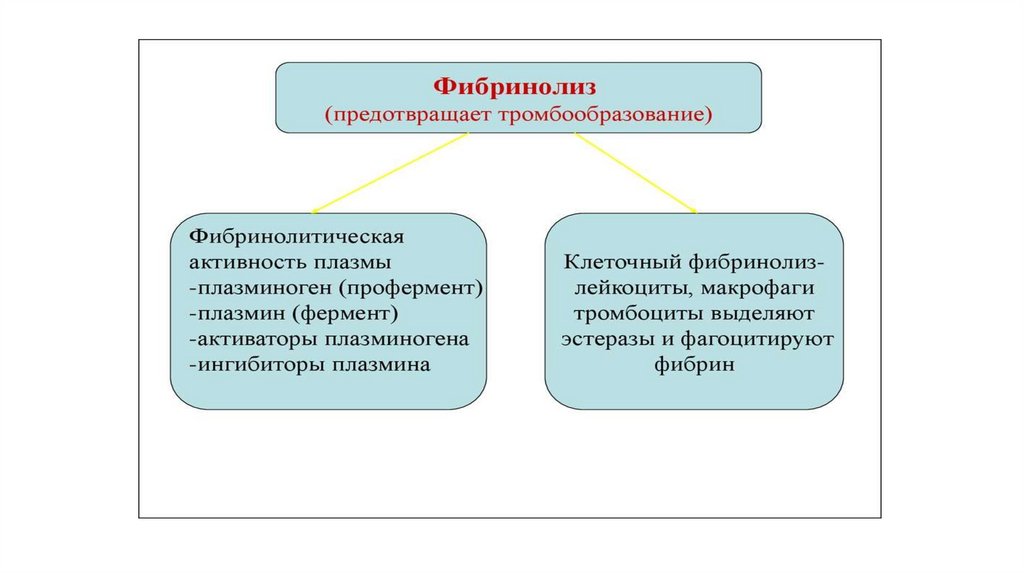
ФИБРИНОЛИТИЧЕСКАЯ СИСТЕМАявляется неотъемлемой частью системы гемостаза, всегда
сопутствует свертыванию крови и даже активируется теми же
факторами, что и процесс гемокоагуляции
В процесс фибринолиза принимают участие элементы плазмы, тромбоциты
и другие клетки. Основным ферментом, разрушающим фибрин, является
плазмин, который в процессе активации образуется из неактивного
плазминогена. Процесс активации плазминогена включает 3 пути:
1. Внутренний (ассоциирован с взаимодействием субэндотелия, фактора свертывания XII ,
прекалликреина и высокомолекулярного кининогена)
2. Внешний (обеспечивается в основном тканевым активатором плазминогена и урокиназой)
3. Экзогенный
29.
30.
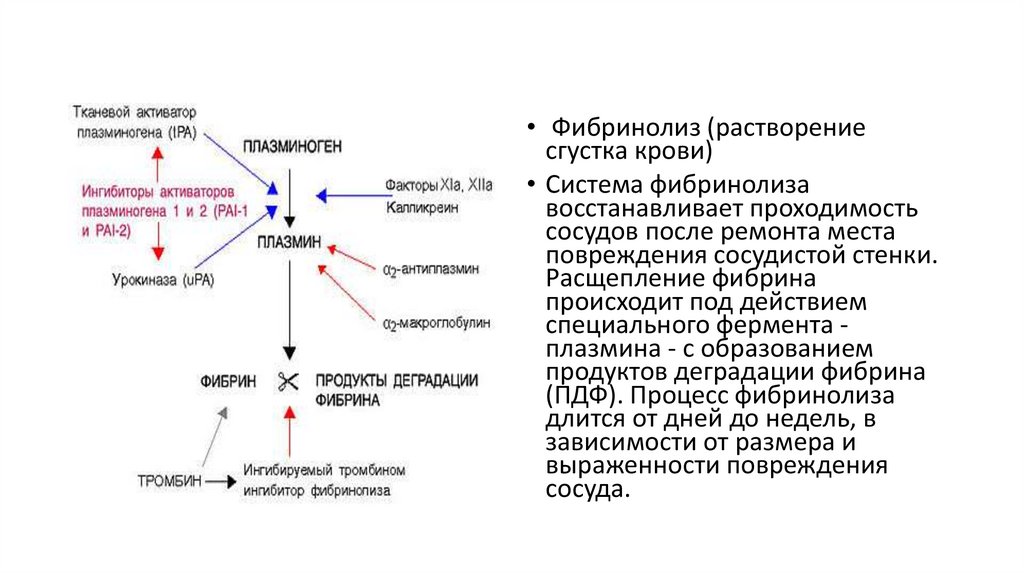
• Фибринолиз (растворениесгустка крови)
• Система фибринолиза
восстанавливает проходимость
сосудов после ремонта места
повреждения сосудистой стенки.
Расщепление фибрина
происходит под действием
специального фермента плазмина - с образованием
продуктов деградации фибрина
(ПДФ). Процесс фибринолиза
длится от дней до недель, в
зависимости от размера и
выраженности повреждения
сосуда.
31.
32.
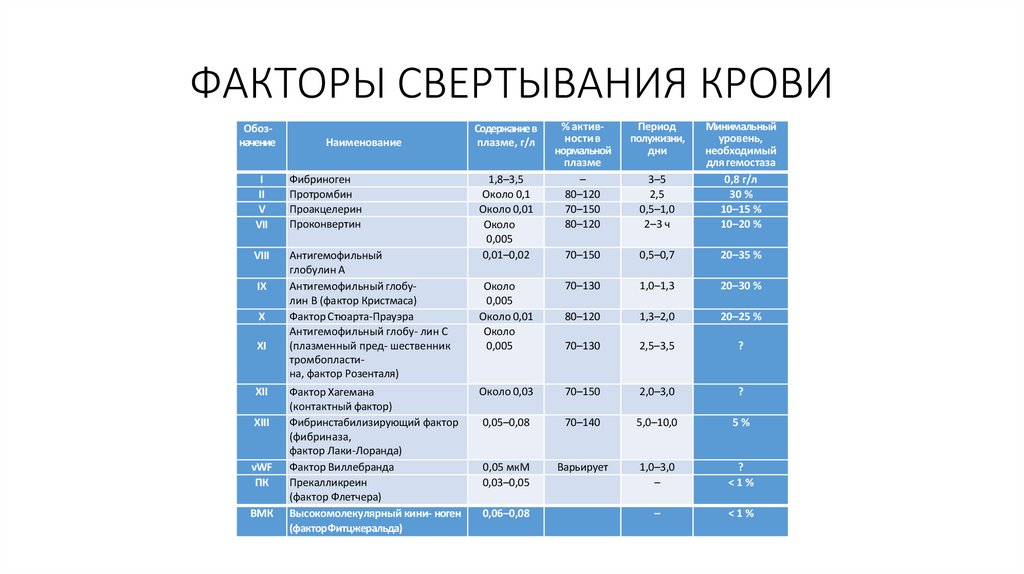
ФАКТОРЫ СВЕРТЫВАНИЯ КРОВИОбозначение
Наименование
I
II
V
VII
Фибриноген
Протромбин
Проакцелерин
Проконвертин
VIII
Антигемофильный
глобулин А
Антигемофильный глобулин В (фактор Кристмаса)
Фактор Стюарта-Прауэра
Антигемофильный глобу- лин С
(плазменный пред- шественник
тромбопластина, фактор Розенталя)
IX
X
XI
XII
XIII
vWF
ПК
ВМК
Фактор Хагемана
(контактный фактор)
Фибринстабилизирующий фактор
(фибриназа,
фактор Лаки-Лоранда)
Фактор Виллебранда
Прекалликреин
(фактор Флетчера)
Высокомолекулярный кини- ноген
(факторФитцжеральда)
% активности в
нормальной
плазме
–
80–120
70–150
80–120
Период
полужизни,
дни
3–5
2,5
0,5–1,0
2–3 ч
Минимальный
уровень,
необходимый
для гемостаза
0,8 г/л
30 %
10–15 %
10–20 %
70–150
0,5–0,7
20–35 %
Около
0,005
Около 0,01
Около
0,005
70–130
1,0–1,3
20–30 %
80–120
1,3–2,0
20–25 %
70–130
2,5–3,5
?
Около 0,03
70–150
2,0–3,0
?
0,05–0,08
70–140
5,0–10,0
5%
0,05 мкМ
0,03–0,05
Варьирует
1,0–3,0
–
?
<1%
–
<1%
Содержание в
плазме, г/л
1,8–3,5
Около 0,1
Около 0,01
Около
0,005
0,01–0,02
0,06–0,08
33.
34.
ЛАБОРАТОРНАЯ ОЦЕНКА СИСТЕМЫ ГЕМОСТАЗАИсследование системы гемостаза предназначено для
диагностики нарушений в системе гемостаза
уточнения характера нарушений в системе гемостаза
рассмотрения допустимости оперативного вмешательства
проведения контроля за лечением антикоагулянтами прямого и непрямого действия
проведения контроля за тромболитической терапией
35.
гемостазиопатииГеморрагические гемостазиопатии (наследственные и приобретенные)
наследственные геморрагические коагулопатии: гемофилии А и В, редкие формы
наследственных нарушений
приобретенные геморрагические коагулопатии — вследствие появления специфических
ингибиторов к факторам свертывания, приобретенного дефицита витамина К, геморрагический
синдром при заболеваниях печени и почек
врожденные нарушения функции тромбоцитов: болезнь Виллебранда, синдром БернараСулье, тромбастения Гланцманна и др.;
приобретенные нарушения тромбоцитарного звена.
Тромботические гемостазиопатии
наследственные факторы риска тромботических заболеваний: мутация фактора V, дефицит
антитромбина III, протеинов С и S и др.;
приобретенные факторы патологического тромбообразования: антифосфолипидный синдром;
атеросклероз, аутоиммунные заболевания, сахарный диабет, онкологические заболевания и др.
Тромбогеморрагические гемостазиопатии
ДВС-синдром;
синдром локального внутрисосудистого свертывания или локальный тромбоз — в области
сосудистых аномалий: аневризма аорты, гемангиома, микро- и макроангиопатия при сахарном диабете.
36.
Основные лабораторные тестыПлазменные факторы
Тромбиновое время
Протромбиновое время
Активированное частичное тромбопластиновое время (АЧТВ)
Активность отдельных факторов
Тромбоциты
Подсчет тробоцитов
Функциональные тесты
Целостность сосудов
Время кровотечения
ПДФ, D-димер
Антитромбин III
Протеины C и S
Лейденская мутация фактора V
37.
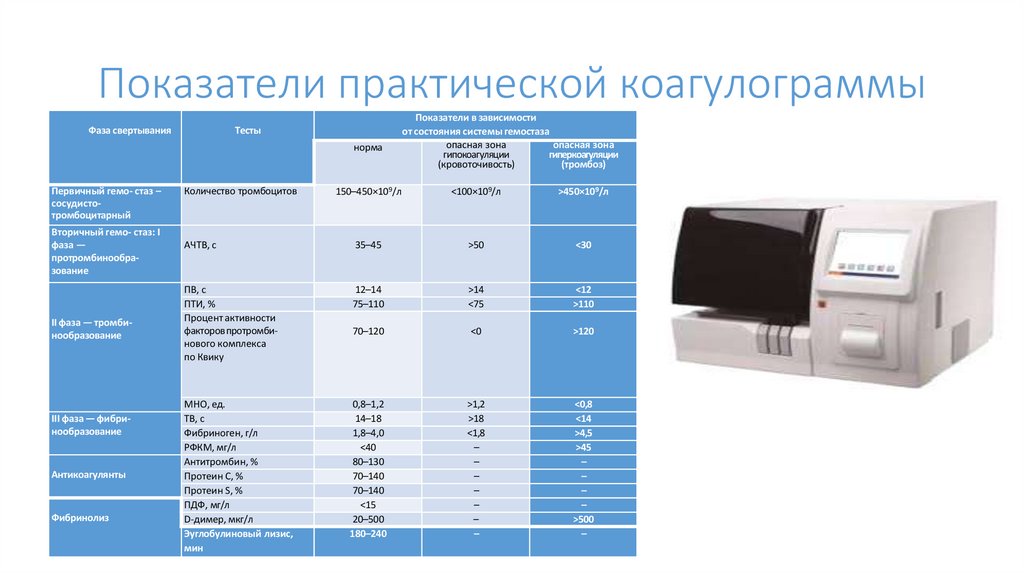
Показатели практической коагулограммыФаза свертывания
Тесты
норма
Первичный гемо- стаз –
сосудистотромбоцитарный
Вторичный гемо- стаз: I
фаза —
протромбинообразование
II фаза — тромбинообразование
III фаза — фибринообразование
Антикоагулянты
Фибринолиз
Количество тромбоцитов
Показатели в зависимости
от состояния системы гемостаза
опасная зона
опасная зона
гипокоагуляции
гиперкоагуляции
(кровоточивость)
(тромбоз)
150–450×109/л
<100×109/л
>450×109/л
АЧТВ, с
35–45
>50
<30
ПВ, с
ПТИ, %
Процент активности
факторовпротромбинового комплекса
по Квику
12–14
75–110
>14
<75
<12
>110
70–120
<0
>120
0,8–1,2
14–18
1,8–4,0
<40
80–130
70–140
70–140
<15
20–500
180–240
>1,2
>18
<1,8
–
–
–
–
–
–
–
<0,8
<14
>4,5
>45
–
–
–
–
>500
–
МНО, ед.
ТВ, с
Фибриноген, г/л
РФКМ, мг/л
Антитромбин, %
Протеин С, %
Протеин S, %
ПДФ, мг/л
D-димер, мкг/л
Эуглобулиновый лизис,
мин
38.
39.
Нарушения свертывания крови(коагулопатии)
1. Нарушения количества и
качества тромбоцитов (или
кровотечение, или тромбоз)
2. Дефицит одного или
нескольких факторов
(кровотечение)
3. Поступление прокоагулянтов
в кровоток (тромбоз)
40.
Активированное частичное тромбопластиновое время(АЧТВ)
• В названии АЧТВ (иногда его обозначают как
активированное парциальное тромбопластиновое время,
АПТВ) слово «частичное», или «парциальное», указывает
на то, что в тесте используются реагенты, содержащие
фосфолипиды, а не тканевые факторы (в этом отличие от
протромбинового времени, где используется тканевой
тромбопластин).
• Укорочение АЧТВ иногда определяется у больных с
тромбофилией. Это может быть связано с резистентностью фактора V к активному протеину С,
повышенным уровнем фактора VIII или активированных
факторов свертывания. Однако чаще всего укорочение
АЧТВ объясняется нарушениями работы с кровью на
преаналитическом этапе.
• АЧТВ используется как скрининговый тест для оценки
внутреннего каскада свертывания плазмы, скрининговой
диагностики волчаночного антикоагулянта и слежения за
антикоагулянтным действием гепаринов. АЧТВ - более
значимый тест для первичного выявления патологии, чем
протромбиновое время, так как выявляет относительно
часто встречающуюся гемофилию А и В (дефицит
факторов VIII и IX соответственно) и наличие
волчаночного антикоагулянта.
• Удлинение АЧТВ происходит при:
• врожденном или приобретенном дефиците факторов II, V,
VIII, IX, X, XI, XII, прекалликреина, ВМК;
• снижении активности
Виллебранда;
ф-VIII
на
фоне
• лечении гепарином, гирудином или
(ингибитор контактной фазы коагуляции);
болезни
апротинином
• присутствии в крови продуктов деградации фибрина,
волчаночного антикоагулянта;
• нарушении функции печени;
• коагулопатии потребления (ДВС-синдром);
• тяжелой дисфибриногенемии или афибриногенемии.
41.
Протромбиновое время• Протромбиновое время (ПВ)
Синонимы: протромбин,
протромбиновый индекс, международное нормализованное отношение -
широко используемый скрининговый тест для
оценки внешнего каскада свертывания плазмы.
• ПВ обычно используется для определения
активности VII фактора, контроля за лечением
непрямыми антикоагулянтами, при скрининге
системы гемостаза.
• Принцип теста: Определяется время свертывания
бедной тромбоцитами цитратной плазмы в
присутствии ионов кальция и избытка тканевого
тромбопластина. В этих условиях время
образования сгустка фибрина зависит только от
активности
факторов
протромбиназного
комплекса (факторов внешнего пути коагуляции –
II, V, VII, X).
ПВ увеличивается при:
дефиците факторов VII, X, V, протромбина и
фибриногена, в том числе при тяжелых заболеваниях
печени, при наличии аутоантител против факторов
свертывания.
Чувствительность
к
недостатку
протромбина и фибриногена в тесте ПВ меньше, чем к
недостатку других вышеперечисленных факторов;
иногда в присутствии волчаночных антикоагулянтов.
На результат протромбинового теста (ПТ) могут влиять
патологические ингибиторы фосфолипид-зависимых
реакций и ингибиторы полимеризации фибрина продукты его деградации (ПДФ) или миеломные белки
(парапротеины).
ПВ уменьшается и увеличение протромбина
по Квику, наблюдается при состояниях,
сопровождаемых повышенным свертыванием
крови: при тромбозах, сгущении крови при
дегидратации,
при
приеме
оральных
контрацептивов, барбитуратов.
42.
Тромбиновое времяПри добавлении тромбина к исследуемой плазме
крови
образуется
сгусток
фибрина,
время
образования которого – тромбиновое время (ТВ) –
характеризует конечный этап свертывания –
превращение
фибриногена
в
фибрин.
На
тромбиновое
время
влияет
концентрация
фибриногена и наличие продуктов деградации
фибрина.
Если в плазме присутствует гепарин, то комплекс
гепарин-антитромбин
быстро
нейтрализует
добавленный тромбин и ТВ будет удлиняться. Среди
скрининговых тестов ТВ - наиболее чувствительный
тест на присутствие гепарина. В то же время
известно, что чувствительность к гепарину у ТВ
зависит от рН, ионной силы тест-системы, свойств
тромбина (происхождение и степень очистки), т. е. в
значительной степени определяется составом набора
реагентов.
• Снижение уровня (укорочение тромбинового
времени):
повышенный риск тромбообразования (I
стадия ДВС-синдрома)
значительное повышение фибриногена в
крови
• Увеличение ТВ происходит также в
присутствии
относительно
высокой
концентрации
продуктов
деградации
фибрина
(ПДФ),
наблюдаемой
при
назначении тромболитической терапии,
при ДВС-синдроме, заболеваниях печени и
при
дисфибриногенемиях.
Результат
определяется
не
только
общим
количеством ПДФ, но и их составом.
Непрямые антикоагулянты не влияют на
результаты теста.
43.
Волчаночный антикоагулянт• Волчаночными антикоагулянтами (ВА)
называются аутоантитела, вырабатываемые
иммунной системой против собственных
фосфолипдов и/или связанных с
фосфолипидами белков.
• Фосфолипиды играют жизненно важную роль
в процессе тромбообразования. Они
находятся на поверхности тромбоцитов и
способствуют активированию нескольких
коагуляционных факторов в ответ на
повреждение кровеносных сосудов или
тканей. Названы они так из-за того, что были
впервые обнаружены у больных системной
красной волчанкой (СКВ). Они также могут
присутствовать у пациентов с
аутоиммунными заболеваниями, СПИДом,
при воспалениях, при онкологических
заболеваниях, а также у тех, кто принимает
фенотиазины, прокаинамид или фансидар.
• Для чего используется исследование?
• Чтобы выяснить причины тромбоза.
• Чтобы выяснить причины прерывания
беременности.
• Чтобы узнать, вызвано ли увеличенное АЧТВ
волчаночным антикоагулянтом или каким-то
особым ингибитором.
• Для диагностики антифосфолипидного
синдрома - комплекса симптомов, который
включает повторные сосудистые тромбозы(в
комбинации с тестом на
антикардиолипиновые антитела и антитела к
бета-2-гликопротеину).
• Для подтверждения наличия волчаночного
антикоагулянта.
44.
Антифосфолипидный синдромАутоиммунное заболевание, при
котором пациенты имеют
аутоантитела к фосфолипидсвязывающим протеинам.
Симптоматика связана с появлением
в крови аутоантител к определенным
компонентам клеток собственного
организма: антифосфолипидных
(аФЛ) (в частности — к кардиолипину
(АКЛ)) и волчаночного
антикоагулянта.
АФС проявляется артериальной
гипертензией, венозными и
артериальными тромбозами,
пороками сердца, невынашиванием
беременности, поражением кожи и
гемолитической анемией.
Характеризуется наличием
аутоантител к кардиолипину (классы
IgG или IGM) в высоких или средних
титрах (используется двукратная
диагностика иммуноферментным
методом с интервалом в 6 недель)
и
положительным результатом
двукратной диагностики
на волчаночный антикоагулянт
45.
Синдром диссеминированноговнутрисосудистого свертывания (ДВСсиндром)
Системное тромбогеморрагическое расстройство, при котором
происходит избыточное образование фибриновых микротромбов и
потребление факторов свертывания крови и тромбоцитов.
ДВС-синдром всегда развивается вторично как осложнение какоголибо заболевания.
Различают острый и хронический ДВС-синдром.
Причинами острого ДВС-синдрома являются инфекционные
заболевания (E. coli – сепсис, HIV, цитомегаловирусная инфекция,
малярия), острые миелобластные лейкозы, осложнения беременности
и родов (преждевременная отслойка плаценты, эклампсия, эмболия
околоплодными водами), обширные ожоги, массивные
гемотрансфузии и другие.
Причины хронического ДВС-синдрома: солидные опухоли,
хронические лейкозы, осложнения беременности (внутриутробная
гибель плода), миелопролиферативные заболевания, ревматоидный
артрит и болезнь Рейно, инфаркт миокарда, неспецифический
язвенный колит и болезнь Крона и др.
"Запускает" развитие ДВС-синдрома при всех перечисленных
состояниях поступление в кровь большого количества
тромбопластина (тканевого фактора, фактора III). При этом в сосудах
почек, головного мозга, печени, легких образуются множественные
микротромбы, которые и обуславливают клиническую картину
синдрома в виде полиорганной недостаточности.
Различают несколько механизмов развития ДВСсиндрома:
поступление в кровь активаторов свертывания
крови и агрегация тромбоцитов (способность
тромбоцитов объединяться в конгломераты
различной величины и плотности);
развитие распространенного тромбоза
микроциркуляторного русла со снижением
кровоснабжения органов;
активация системы фибринолиза
(противосвертывающего механизма);
истощение факторов свертывания и тромбоцитов
вследствие их массивного потребления;
развитие кровоточивости;
нарастание полиорганной недостаточности
(нарушение функции нескольких органов).
46.
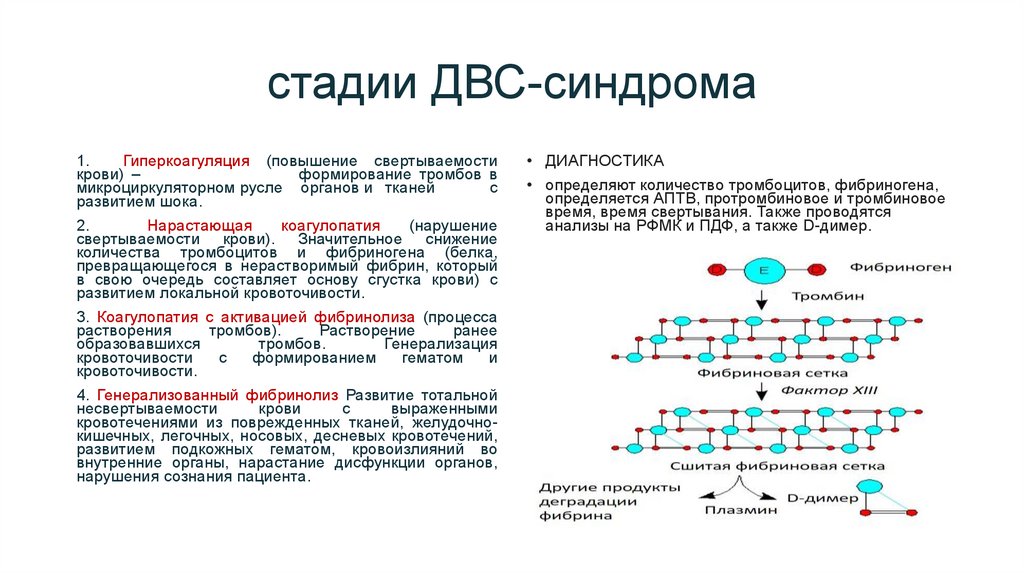
стадии ДВС-синдрома1.
Гиперкоагуляция (повышение свертываемости
крови) –
формирование тромбов в
микроциркуляторном русле органов и тканей
с
развитием шока.
2.
Нарастающая
коагулопатия
(нарушение
свертываемости крови). Значительное снижение
количества тромбоцитов и фибриногена (белка,
превращающегося в нерастворимый фибрин, который
в свою очередь составляет основу сгустка крови) с
развитием локальной кровоточивости.
3. Коагулопатия с активацией фибринолиза (процесса
растворения
тромбов).
Растворение
ранее
образовавшихся
тромбов.
Генерализация
кровоточивости
с
формированием
гематом
и
кровоточивости.
4. Генерализованный фибринолиз Развитие тотальной
несвертываемости
крови
с
выраженными
кровотечениями из поврежденных тканей, желудочнокишечных, легочных, носовых, десневых кровотечений,
развитием подкожных гематом, кровоизлияний во
внутренние органы, нарастание дисфункции органов,
нарушения сознания пациента.
• ДИАГНОСТИКА
• определяют количество тромбоцитов, фибриногена,
определяется АПТВ, протромбиновое и тромбиновое
время, время свертывания. Также проводятся
анализы на РФМК и ПДФ, а также D-димер.
47.
D - димерD-димеры – это фрагменты молекулы
фибрина, образующиеся при его распаде.
Такое название они получили из-за того, что
содержат два соединяющихся D-фрагмента
белка фибриногена.
В результате работы системы фибринолиза
происходит расщепление фибрина на более
мелкие фрагменты, поэтому сгусток не
распространяется от места повреждения
сосуда по всему сосудистому руслу. При этом
образуются
разнообразные
продукты
деградации
фибрина
различной
молекулярной
массы,
среди
которых
имеются
и
D-димеры.
Пациенты с исходно высокой концентрацией Dдимера имеют примерно в 3,5 раза больший риск
развития венозных тромбоэмболических
осложнений (ВТЭО), чем пациенты с низкой
концентрацией.
К ВТЭО относят:
тромбоз глубоких вен нижних конечностей;
тромбоз подкожных вен;
тромбоэмболию легочной артерии (ТЭЛА).
В группе риска развития ВТЭО находятся:
пожилые люди;
люди с избыточной массой тела;
беременные женщины;
пациенты с сердечно-сосудистыми
заболеваниями (ССЗ);
пациенты после инсульта в отделении
интенсивной терапии (ОИТ);
пациенты после обширных хирургических
вмешательств, травм, ожогов;
пациенты с онкологическими заболеваниями;
септические пациенты.
48.
D-димер может повышаться и при отсутствиивенозных тромбоэмболических осложнений.
Причинами могут быть:
фибринолитическая терапия (терапия,
направленная на растворение тромбов) в
предшествующие 7 дней до проведения
исследования;
инфаркт миокарда;
атеросклероз;
сепсис, тяжелые инфекции;
цирроз печени;
Содержание D-димера во время
беременности существенно увеличивается и
достигает максимума в III триместре. Данный
процесс имеет физиологическое значение и
направлен на уменьшение кровопотери при
родах.
• определение D-димера используют для
диагностики:
тромботических состояний (тромбоза
глубоких вен, нередко осложняющегося
тромбоэмболией легочной артерии);
ДВС-синдрома;
осложнений течения беременности;
постковидного синдрома.
Кроме того, исследование необходимо для
мониторинга антикоагулянтной терапии
(определения ее длительности,
эффективности и дозы назначаемых
препаратов)
49.
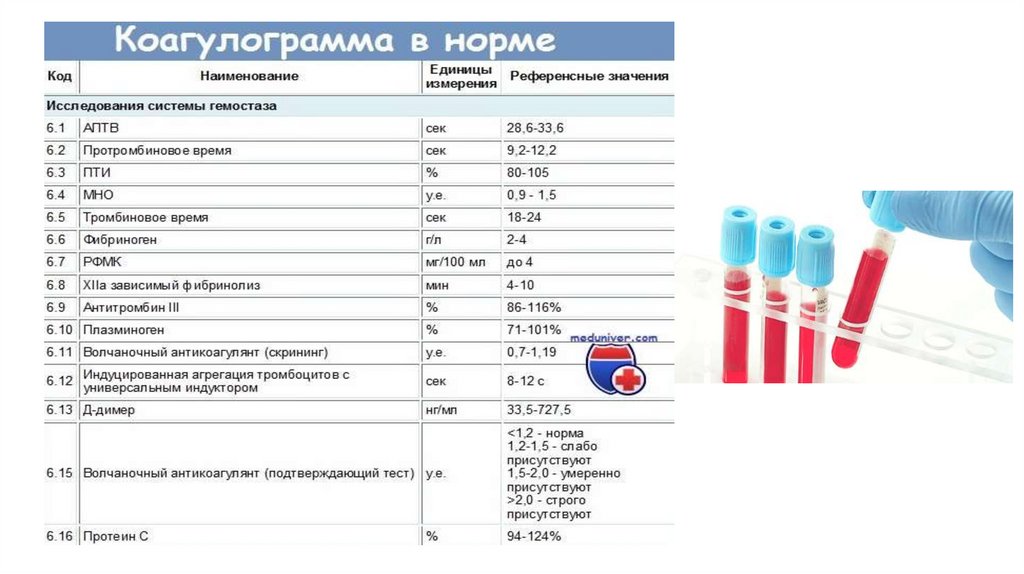
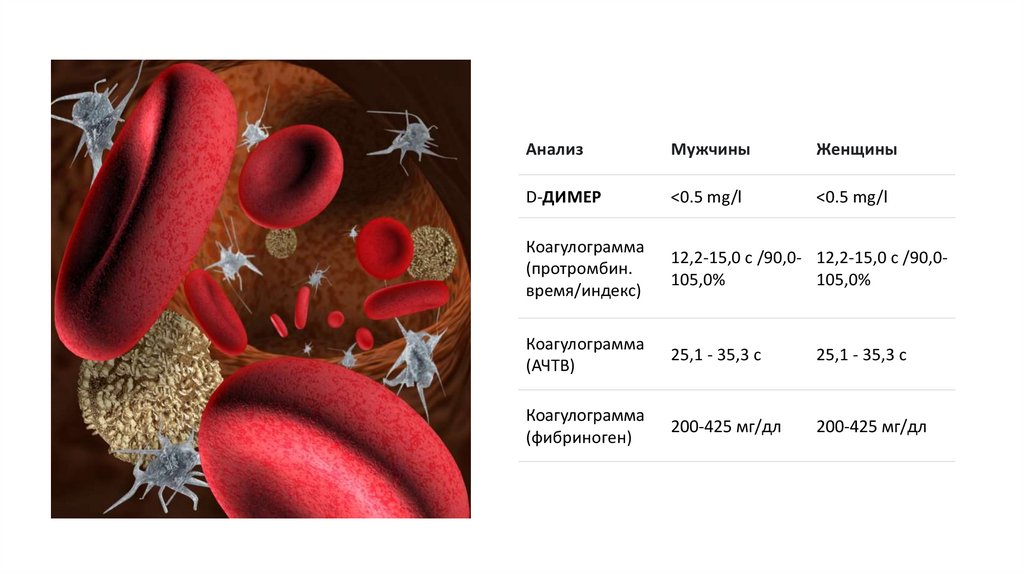
АнализМужчины
Женщины
D-ДИМЕР
<0.5 mg/l
<0.5 mg/l
Коагулограмма
(протромбин.
время/индекс)
12,2-15,0 с /90,0- 12,2-15,0 с /90,0105,0%
105,0%
Коагулограмма
(АЧТВ)
25,1 - 35,3 с
25,1 - 35,3 с
Коагулограмма
(фибриноген)
200-425 мг/дл
200-425 мг/дл




























 Медицина
Медицина








