Похожие презентации:
Обмен холестерина. Патология липидного обмена
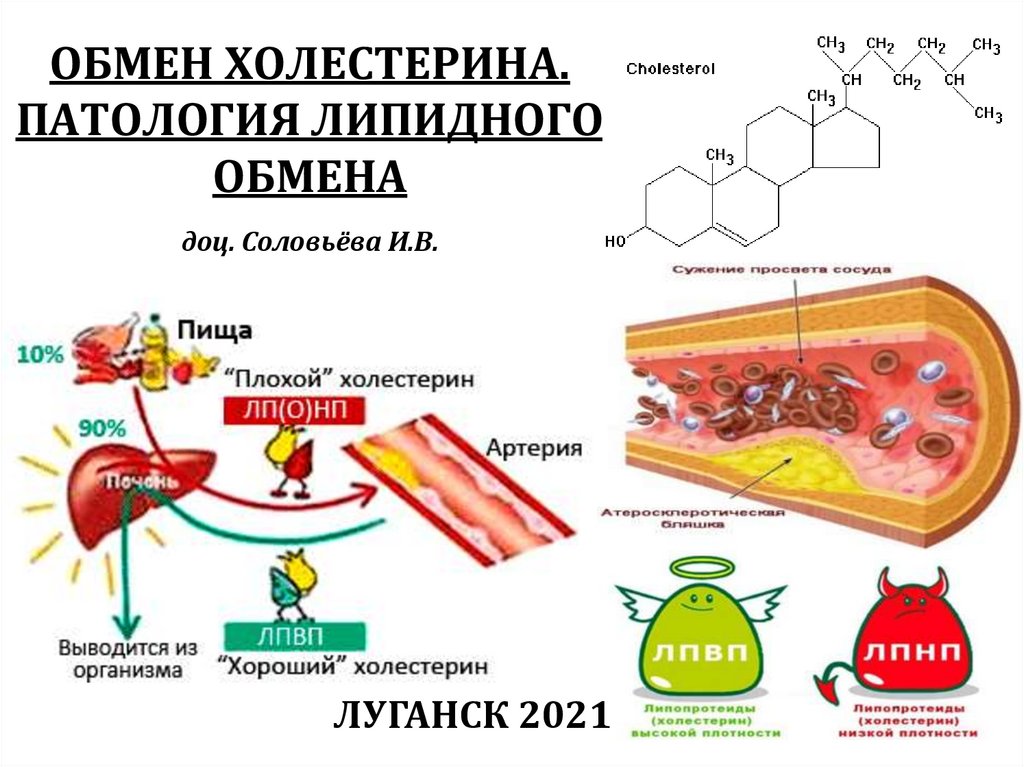
1. ОБМЕН ХОЛЕСТЕРИНА. ПАТОЛОГИЯ ЛИПИДНОГО ОБМЕНА доц. Соловьёва И.В.
ЛУГАНСК 20212. Ацетил-КоА, источники, пути использования
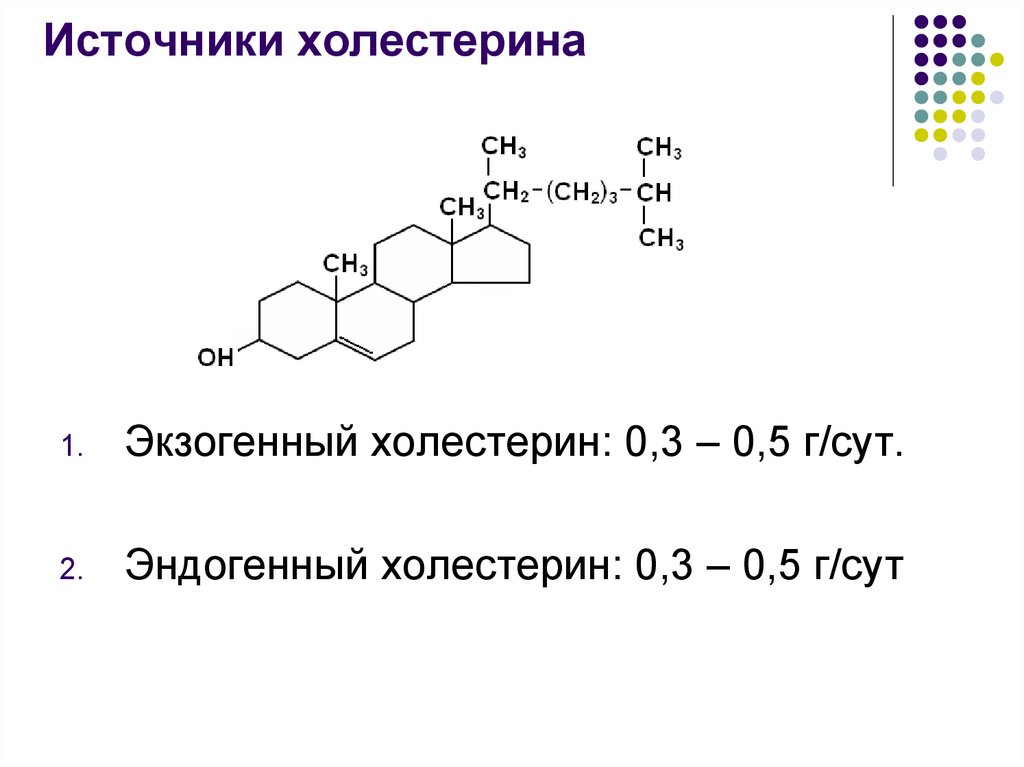
3. Источники холестерина
1.Экзогенный холестерин: 0,3 – 0,5 г/сут.
2.
Эндогенный холестерин: 0,3 – 0,5 г/сут
4. Переваривание экзогенного холестерина
Холестерин поступает с пищей в виде свободного илисвязанного (в виде холестерида)
Свободный холестерин в ЖКТ не переваривается
Связанный холестерин переваривается в тонком
кишечнике по следующей схеме
Холестерид
холестролэстераза
холестерин + ВЖК
Холестерин всасывается в тонком кишечнике в виде
холеиновых комплексов
Холеиновые комплексы – соединения холестерина и
желчных кислот
5. Биосинтез холестерина
1.2.
3.
4.
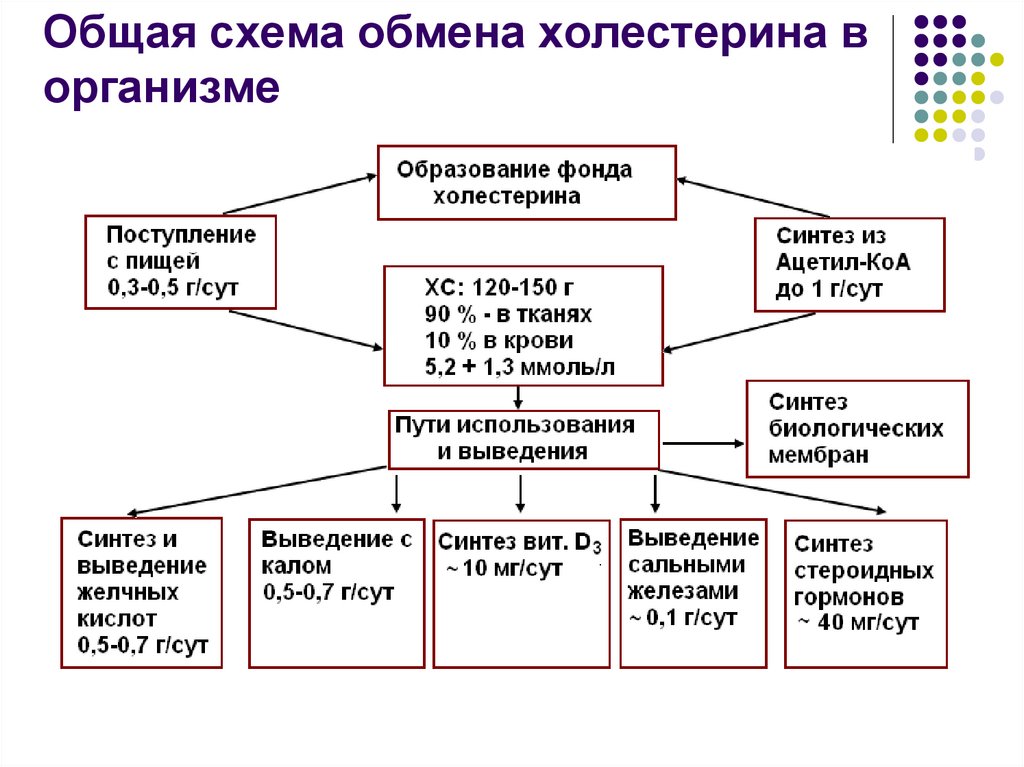
За сутки синтезируется 0,3 – 0,5 г эндогенного
холестерина:
80% в печени
10 % в клетках кишечника
5 % в коже
Условно в биосинтезе холестерина можно выделить
4 стадии:
Объединение 3 молекул ацетил-КоА с образованием
мевалоновой кислоты.
Фосфорилирование и карбоксилирование мевалоновой
кислоты с образованием сквалена.
Превращение сквалена в ланостерол.
Превращение ланостерола в холестерин.
6. Регуляция биосинтеза холестерина
Биосинтез холестерина регулируется попринципу отрицательной обратной связи:
чем больше в организм человека
поступает экзогенного холестерина, тем
меньше синтезируется эндогенного.
Лимитирующей скорость биосинтеза
холестерина в организме является
ОМГ-КоА-редуктазная реакция, она
необратимая.
Экзогенный холестерин угнетает фермент
ОМГ-КоА-редуктазу (окси-метилглутарилКоА-редуктаза).
7. Выведение холестерина
Ежедневно из организма человекавыводится около 1,0 г холестерина:
Около 50 % с калом в виде желчных кислот
Около 50 % с калом в виде копростанола,
который образуется в толстом кишечнике под
воздействием микрофлоры
0,1 г/сут сальными железами
8. Общая схема обмена холестерина в организме
9. Нарушения липидного обмена
1. Нарушения обмена холестеринаАтеросклероз
Атеросклероз – накопление холестерина и
его эфиров в интиме сосудов. (В первую
очередь артерий).
Начальным, пусковым механизмом
развития атеросклероза является
проникновение атерогенных липопротеинов
(ЛПОНП и ЛПНП) через эндотелий сосудов в
субэндотелиальное пространство.
10. Классификация липопротеинов
ХиломикроныЛипопротеины очень низкой плотности
(ЛПОНП) или пре-β-липопротеины (Пре-β-ЛП)
Липопротеины низкой плотности (ЛПНП) или
β-липопротеины (β-ЛП)
Липопротеины высокой плотности (ЛПВП) или
α-липопротеины.
11. Транспортные формы холестерина
ЛПНП (β-липопротеины)ЛПОНП (пре-β-липопротеины)
ЛПНП+ЛПОНП
Атерогенные
липопротеины
12. Лабораторный контроль атеросклероза осуществляется по следующим показателям:
Гиперхолестеринемия;Увеличение содержания атерогенных
липопротеинов (ЛПНП+ЛПОНП)
Рост коэффициента атерогенности больше 4
ЛПНП+ЛПОНП
ЛПВП
(в норме этот показатель меньше 4)
Снижение содержания антиатерогенных
липопротеинов (ЛПВП);
Снижение содержания фосфолипидов
13.
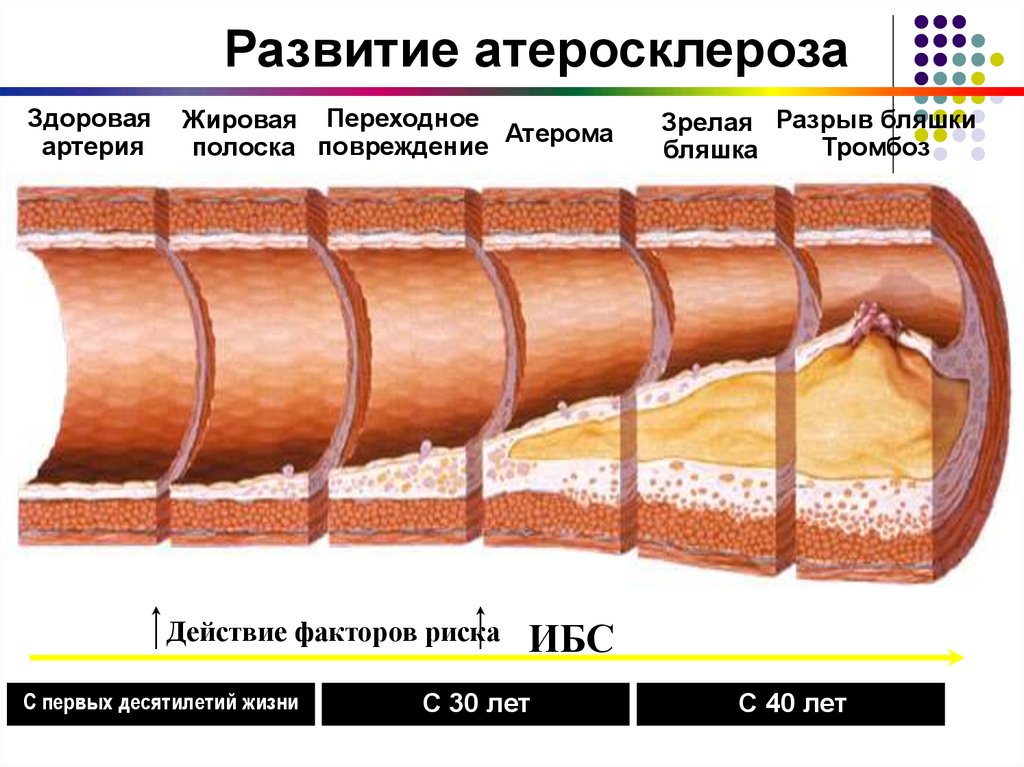
Развитие атеросклерозаЗдоровая
артерия
Жировая Переходное
Атерома
полоска повреждение
Действие факторов риска
С первых десятилетий жизни
Зрелая Разрыв бляшки
Тромбоз
бляшка
ИБС
С 30 лет
С 40 лет
14. Этапы развития атеросклеротической бляшки.
Ранние повреждения в виде изолированныхмакрофагальных пенистых клеток встречаются уже в раннем
возрасте. Последующее накопление липидов в дальнейшем
приводит к образованию липидных полосок. С течением
времени происходит скопление липидов во внеклеточном
пространстве в стенке сосуда.
После 20 лет может уже развиться атерома. Было показано,
что до этого периода рост бляшки происходит
преимущественно за счет накопления липидов. С 30 лет
можно наблюдать уже появление фиброзных бляшек, что
связано с разрастанием матрикса гладкомышечных клеток и
коллагена вокруг атероматозного ядра.
Дальнейшее прогрессирование бляшки может привести ее
в нестабильное состояние, что впоследвствии неуклонно
ведет к ее повреждению и разрыву. При этом содержимое
бляшки попадает в просвет сосуда, что является причиной
тромбообразования.
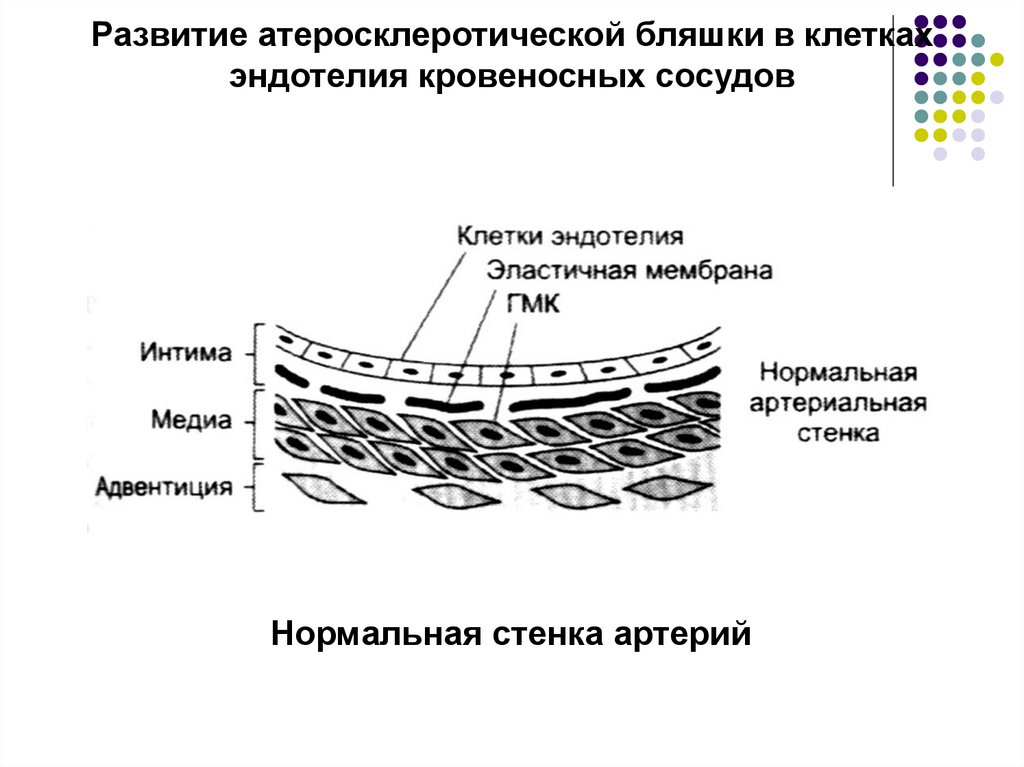
15.
Развитие атеросклеротической бляшки в клеткахэндотелия кровеносных сосудов
Нормальная стенка артерий
16.
Развитие атеросклеротической бляшки в клеткахэндотелия кровеносных сосудов
Формирование жировых полосок.
«Пенистые клетки», содержащие большое количество
холестерола, проходят под слой эндотелия.
Повреждение эндотелия происходит не всегда.
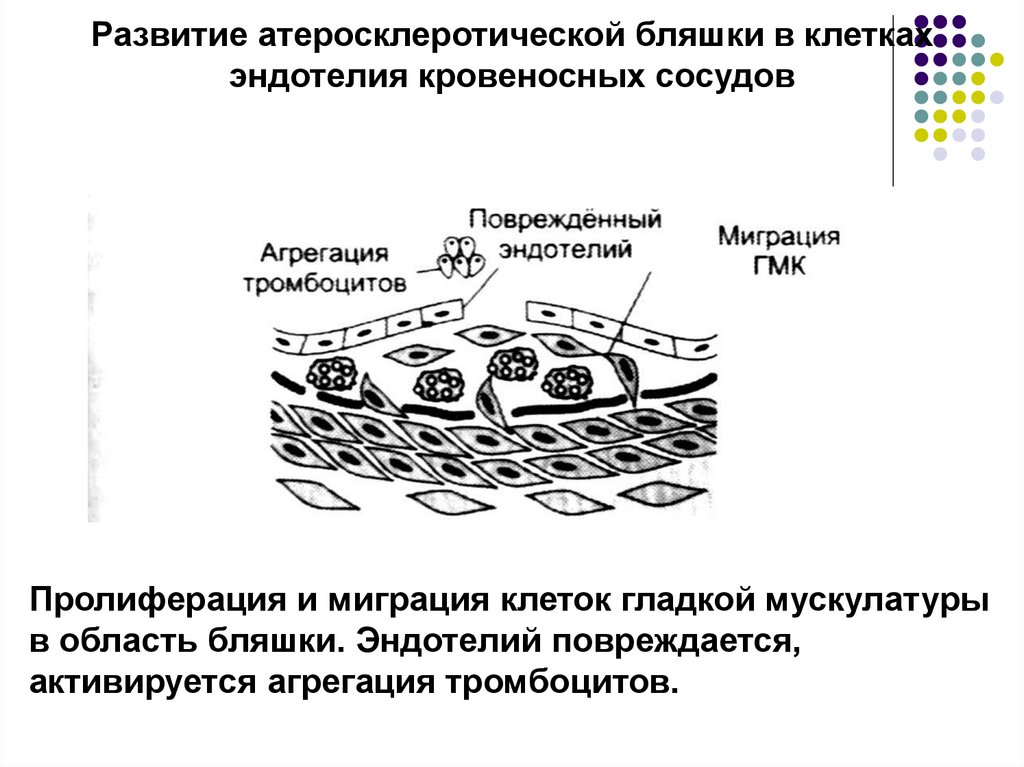
17.
Развитие атеросклеротической бляшки в клеткахэндотелия кровеносных сосудов
Пролиферация и миграция клеток гладкой мускулатуры
в область бляшки. Эндотелий повреждается,
активируется агрегация тромбоцитов.
18.
Развитие атеросклеротической бляшки в клеткахэндотелия кровеносных сосудов
Образование фиброзной бляшки. Клетки секретируют
коллаген и другие белки, которые формируют
фиброзную оболочку, внутри которой происходит
некроз клеток.
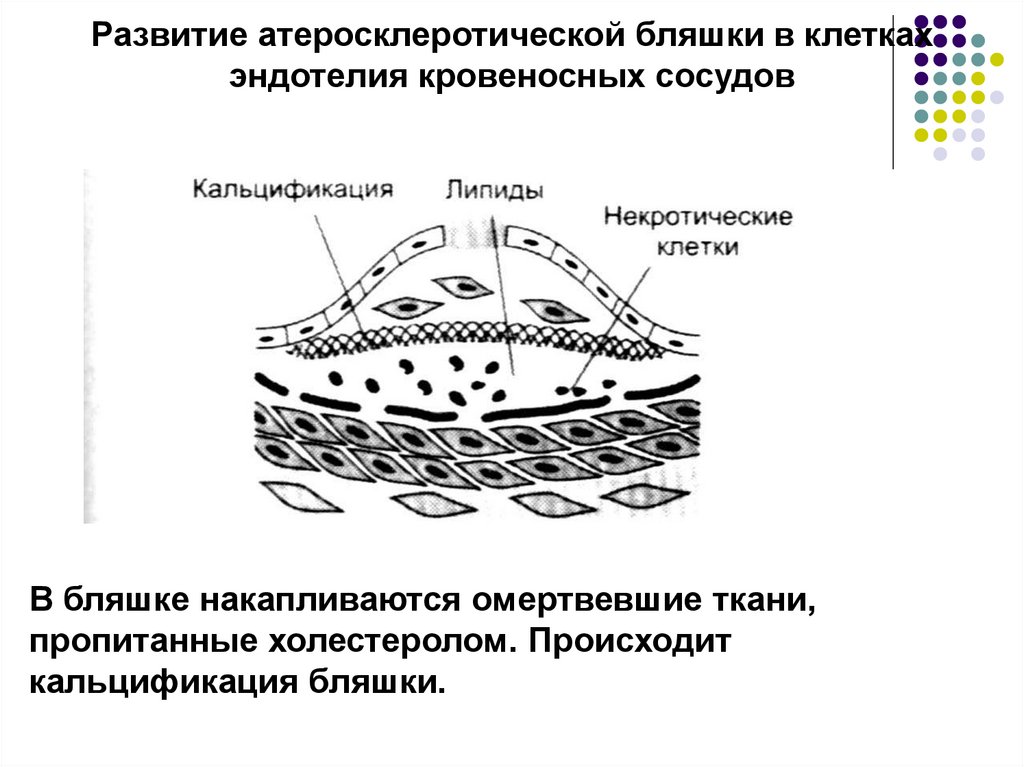
19.
Развитие атеросклеротической бляшки в клеткахэндотелия кровеносных сосудов
В бляшке накапливаются омертвевшие ткани,
пропитанные холестеролом. Происходит
кальцификация бляшки.
20.
2. Жировое перерождение печениИз-за недостатка холина, метионина,
незаменимых ВЖК, витаминов В3 и В6 может
возникнуть метаболический блок
образования фосфолипидов и, как
следствие, липопротеинов плазмы крови. Это
приводит к увеличению содержания
свободных ВЖК в крови, их постепенному
накоплению в тканях, в особенности в
печени. При этом печень теряет свою
основную функцию – обезвреживающую.
21.
3. Ожирение – чрезмерное накоплениенейтрального (резервного) жира.
Причины:
Чрезмерное питание, в особенности
углеводами;
Эндокринные заболевания;
Наследственная патология
22.
4. Нарушение обмена липопротеиновНаследственные заболевания, приводящие к
гиперлипопротеинемии или
гиполипопротеинемии
Гиперлипопротеинемии:
I тип. Гиперхиломикронемия. Характеризуется
медленным выведением ХМ, которые
постепенно накапливаются в крови. Резко
увеличивается в крови концентрация
триглицеридов.
23.
II тип. Гипер-β-липопротеинемия.IIа – характеризуется увеличением в
крови преимущественно ЛПНП
IIб – характеризуется одновременным
увеличением в крови ЛПНП и ЛПОНП.
При этом типе значительно возрастает
концентрация холестерина в крови, что
увеличивает вероятность развития
атеросклероза
24.
III тип. Дис-β-липопротеинемия.Характеризуется появлением в крови
липопротеинов с необычно высоким
содержанием холестерина. Такие липопротеины
накапливаются в крови вследствие нарушения
превращения ЛПОНП в ЛПНП
IV тип. Гиперпре- β-липопротеинемия.
Характеризуется значительным ростом ЛПОНП
при нормальном содержании в крови ЛПНП. При
этом уровень холестерина повышен
незначительно.
V тип. Гиперпре- β-липопротеинемия и
хиломикронемия.
Характеризуется одновременным ростом в крови
содержания ЛПОНП и ХМ
25. Болезни накопления липидов (Липидозы)
Сфинголипидозы – в тканях, вособенности в нервной, накапливаются
сфинголипиды.
При этом нарушен распад запасаемых
липидов, тогда как скорость биосинтеза
сфинголипидов сравнима со скоростью
биосинтеза их у здоровых людей


















 Медицина
Медицина








