Похожие презентации:
Набуті вади серця
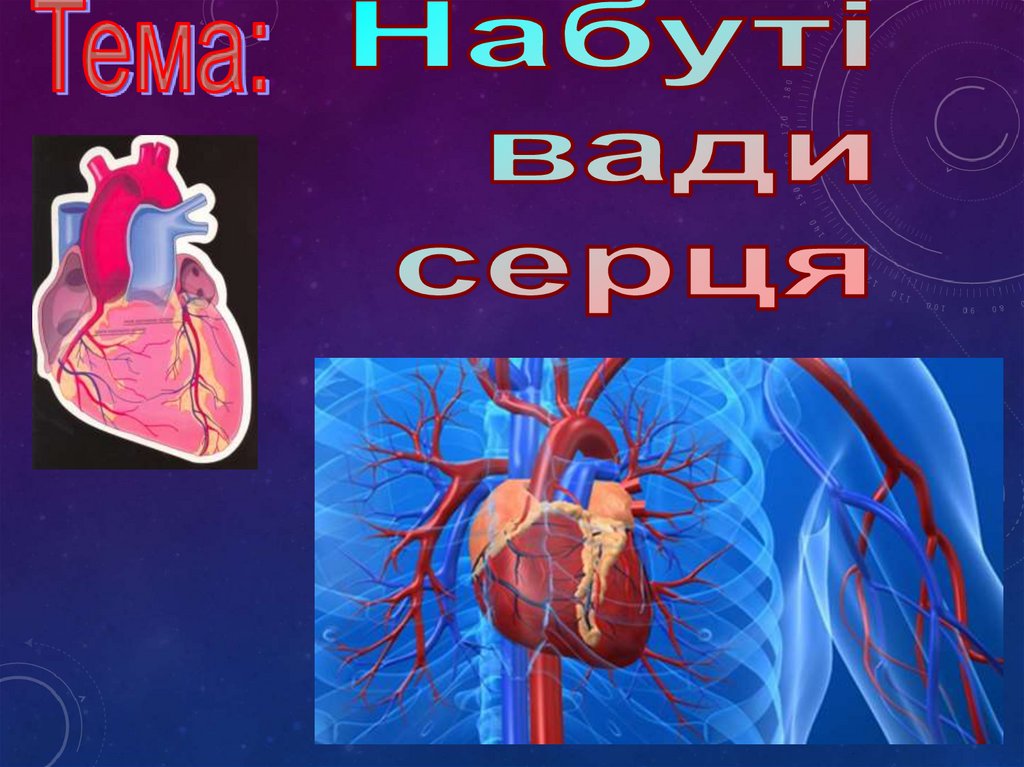
1.
2.
3.
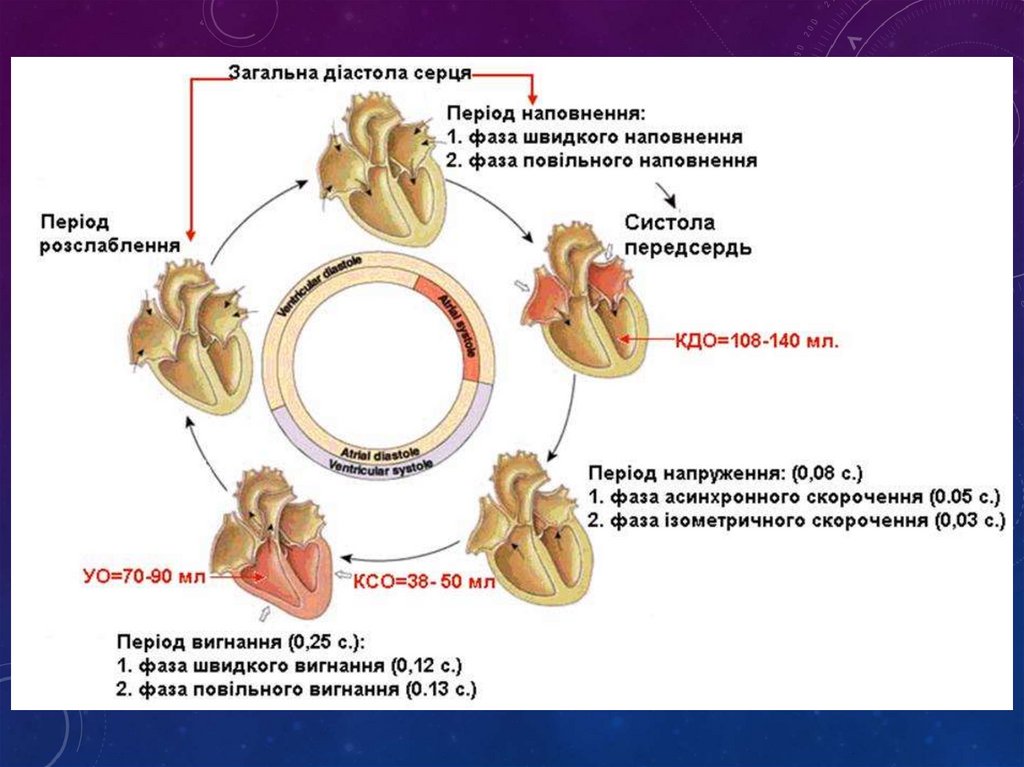
стійка патологічна зміна отворів серця, якепризводить до порушення функції серця і, як
наслідок, застою крові у судинах, тканинах і органах
Вроджені – наслідок
порушення
ембріонального розвитку
серцево-судинної системи
Набуті – наслідок
хронічних захворювань
або травм
4.
- частота НВС – 0,5 – 1,0 % населення України- НВС - 20 – 25 % всіх захворювань серця
- займають ІІІ місце після АГ і ІХС
- частота НВС за секційними даними – 3,5 – 8,3 %
- оперативне лікування показане в 25 %
Ревматизм (70%)
Інфекційний ендокардит (20%)
Атеросклероз
(10%)
Кальциноз
(0,9%)
Сифіліс (10%)
Травми
(0,2%)
Дифузні захворювання
сполучної тканини
5.
6.
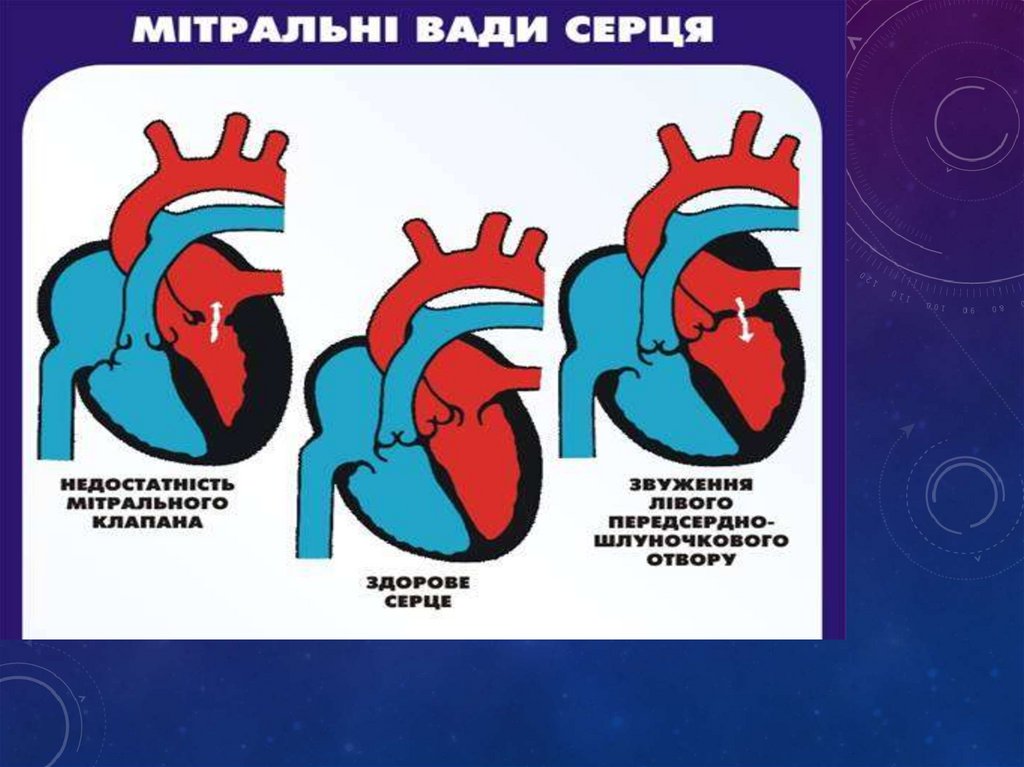
За локалізацією:- мітральні
- аортальні
- трикуспідальні
- комбіновані (стеноз+недостаність одного клапана)
- поєднані (при ураженні декільнох клапанів)
Варіанти:
- “чистий” стеноз, “чиста”недостатність
- комбінована вада з перевагою стенозу, комбінована вада з
перевагою недостатності, комбінована вада без чіткої
переваги
- поєднана мітрально-аортальна вада
За етіологією:
- ревматичні
- неревматичні (з уточненням етіології)
За стадією:
I, II, III, IV, V
7.
8.
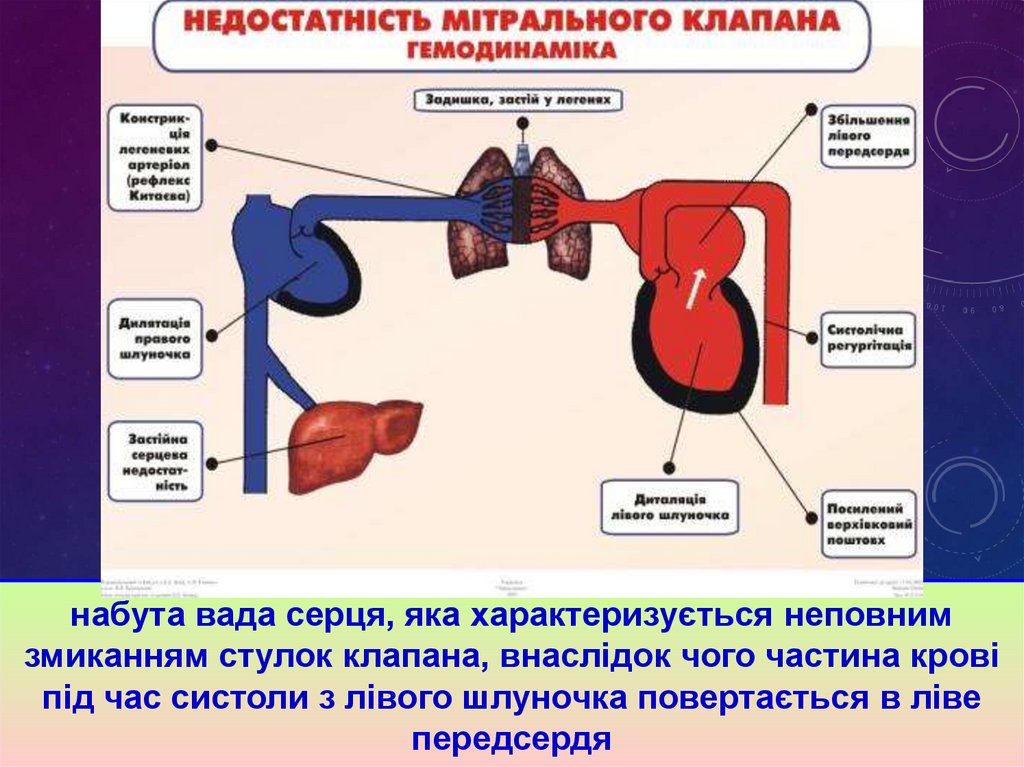
набута вада серця, яка характеризується неповнимзмиканням стулок клапана, внаслідок чого частина крові
під час систоли з лівого шлуночка повертається в ліве
передсердя
9.
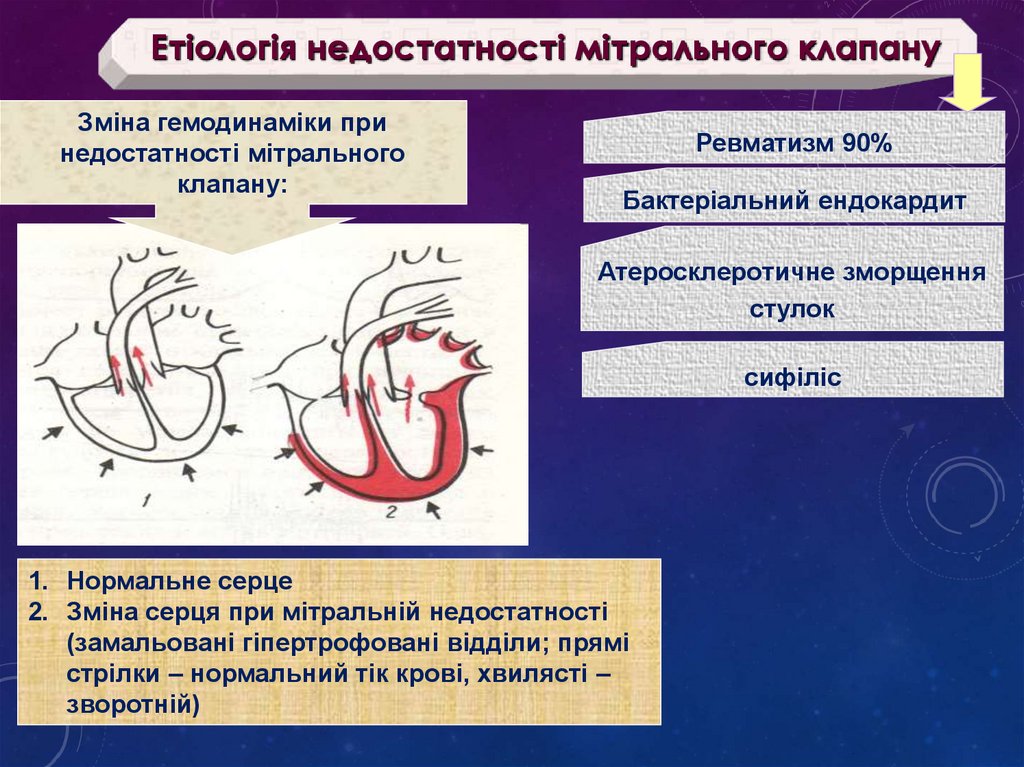
Етіологія недостатності мітрального клапануЗміна гемодинаміки при
недостатності мітрального
клапану:
Ревматизм 90%
Бактеріальний ендокардит
Атеросклеротичне зморщення
стулок
сифіліс
1. Нормальне серце
2. Зміна серця при мітральній недостатності
(замальовані гіпертрофовані відділи; прямі
стрілки – нормальний тік крові, хвилясті –
зворотній)
10.
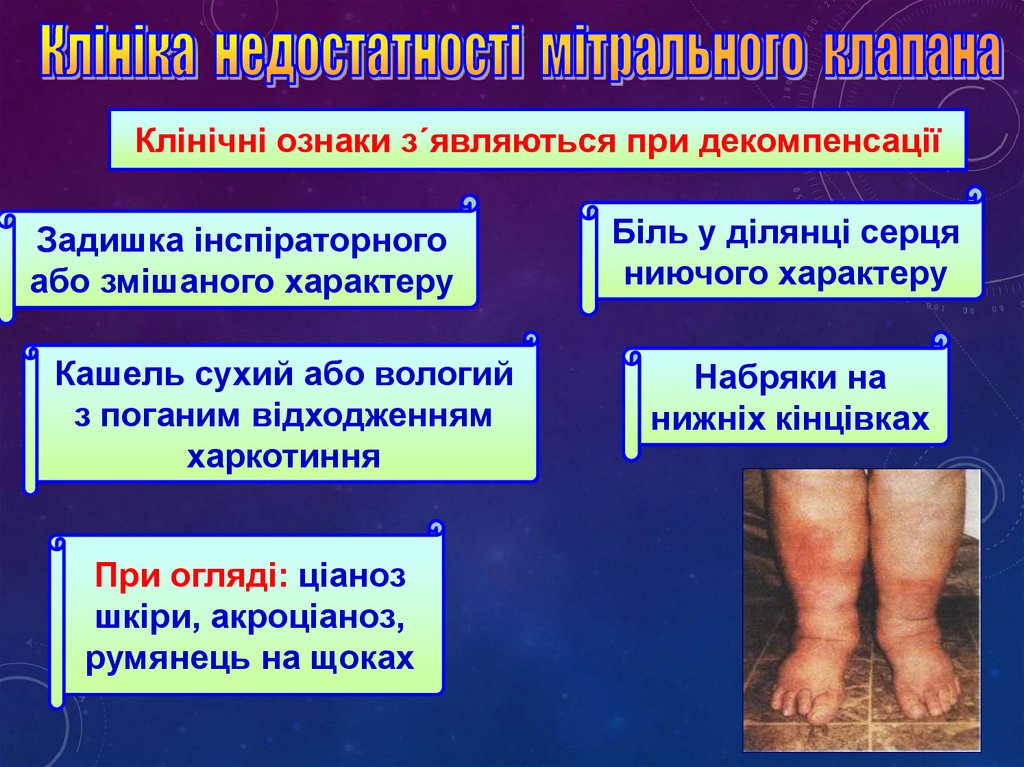
Клінічні ознаки з´являються при декомпенсаціїЗадишка інспіраторного
або змішаного характеру
Кашель сухий або вологий
з поганим відходженням
харкотиння
При огляді: ціаноз
шкіри, акроціаноз,
румянець на щоках
Біль у ділянці серця
ниючого характеру
Набряки на
нижніх кінцівках
11.
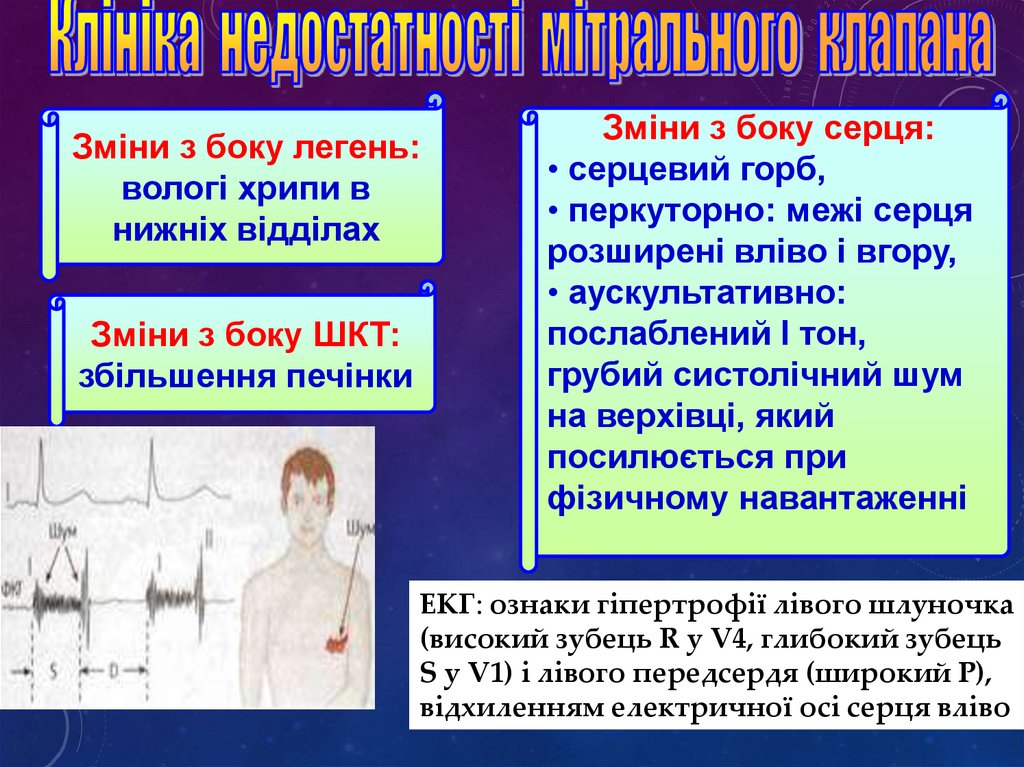
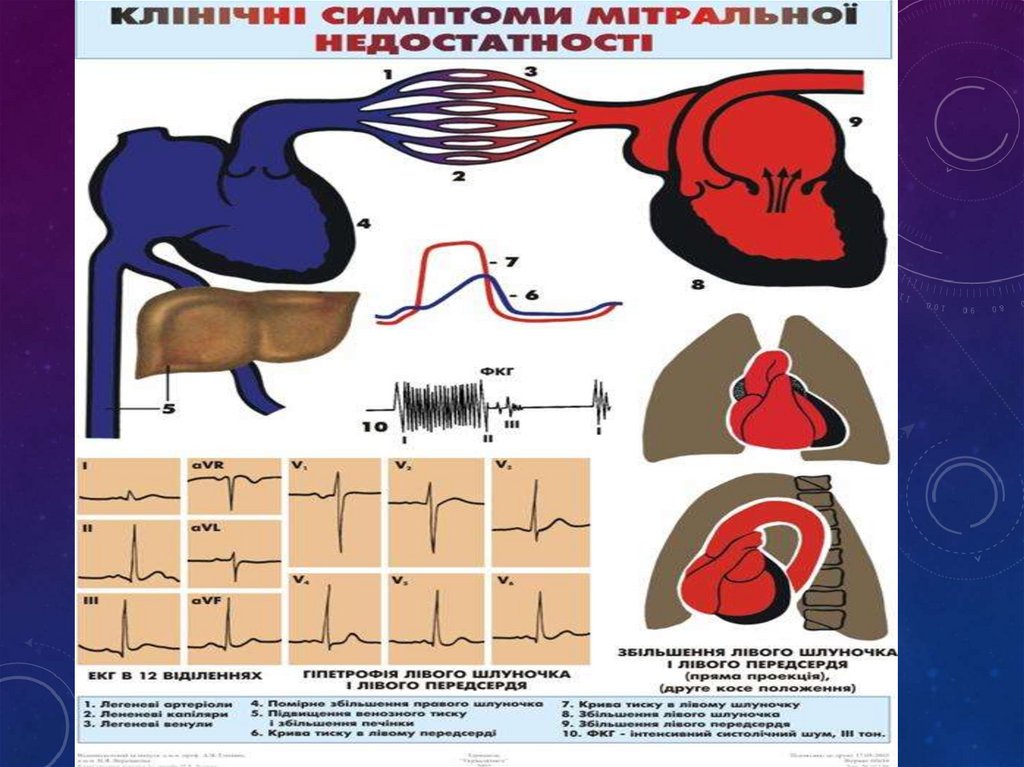
Зміни з боку легень:вологі хрипи в
нижніх відділах
Зміни з боку ШКТ:
збільшення печінки
Зміни з боку серця:
• серцевий горб,
• перкуторно: межі серця
розширені вліво і вгору,
• аускультативно:
послаблений І тон,
грубий систолічний шум
на верхівці, який
посилюється при
фізичному навантаженні
ЕКГ: ознаки гіпертрофії лівого шлуночка
(високий зубець R у V4, глибокий зубець
S у V1) і лівого передсердя (широкий Р),
відхиленням електричної осі серця вліво
12.
13.
набута вада серця, яка характеризуєтьсяпотовщенням країв і ущільненням лівого
передсердно - шлуночкового отвору, що веде до
зменшення його площі та до неповного розкриття
стулок мітрального клапана в діастолу
Площа AV
4 - 6 см2
Окружність
9 - 11 см
Об’єм ЛП
50-60 мл
“Критична площа” 1–1,5 см2
14.
60% від усіх вадсерця
Ревматичний анамнез
відсутній у 60 %
У 97 – 100% випадків причиною є ревматична хвороба
Формується через 5 –15 років після гострої
ревматичної лихоманки
Жінки – 75 – 84 %
під час вагітності, в період лактації, при
інфекційних захворюваннях
15.
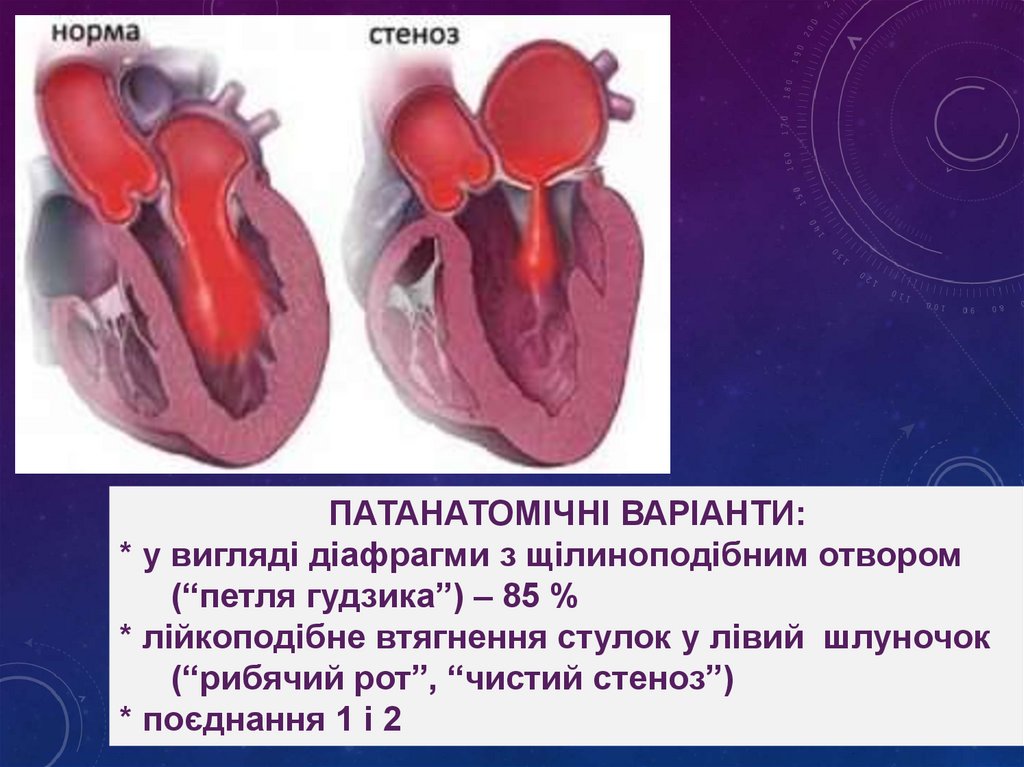
ПАТАНАТОМІЧНІ ВАРІАНТИ:* у вигляді діафрагми з щілиноподібним отвором
(“петля гудзика”) – 85 %
* лійкоподібне втягнення стулок у лівий шлуночок
(“рибячий рот”, “чистий стеноз”)
* поєднання 1 і 2
16.
17.
Скарги:• задишка,
• біль в ділянці серця,
• серцебиття,
• кровохаркання
• серцева астма
При огляді: акроціаноз,
румянець на щоках триколірний прапор
Зміни з боку легень:
вологі хрипи в нижніх
відділах
18.
Зміни з боку серця:• серцевий горб,
• перкуторно: межі серця
розширені вправо і вгору
• діастолічне “котяче
муркотіння”
• аускультативно:
посилений І тон, грубий
діастолічний шум на
верхівці, ритм перепілки
• пульс м'який, малий,
слабший на лівій руці,
• АТ знижений
• аритмія, екстрасистолія
19.
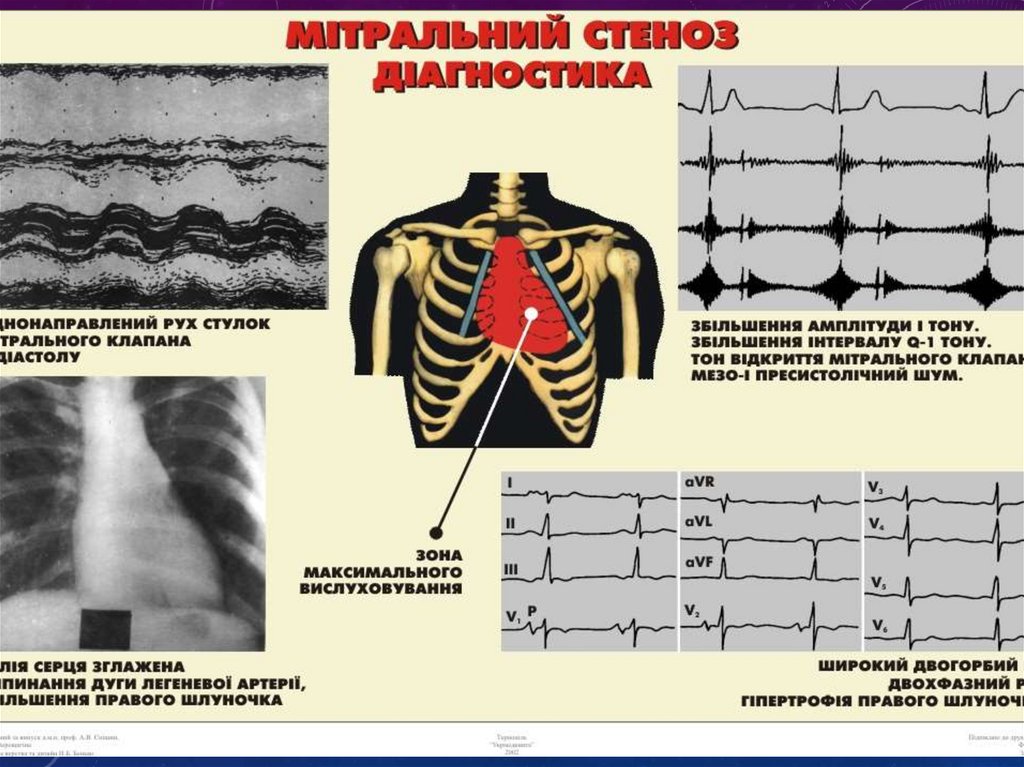
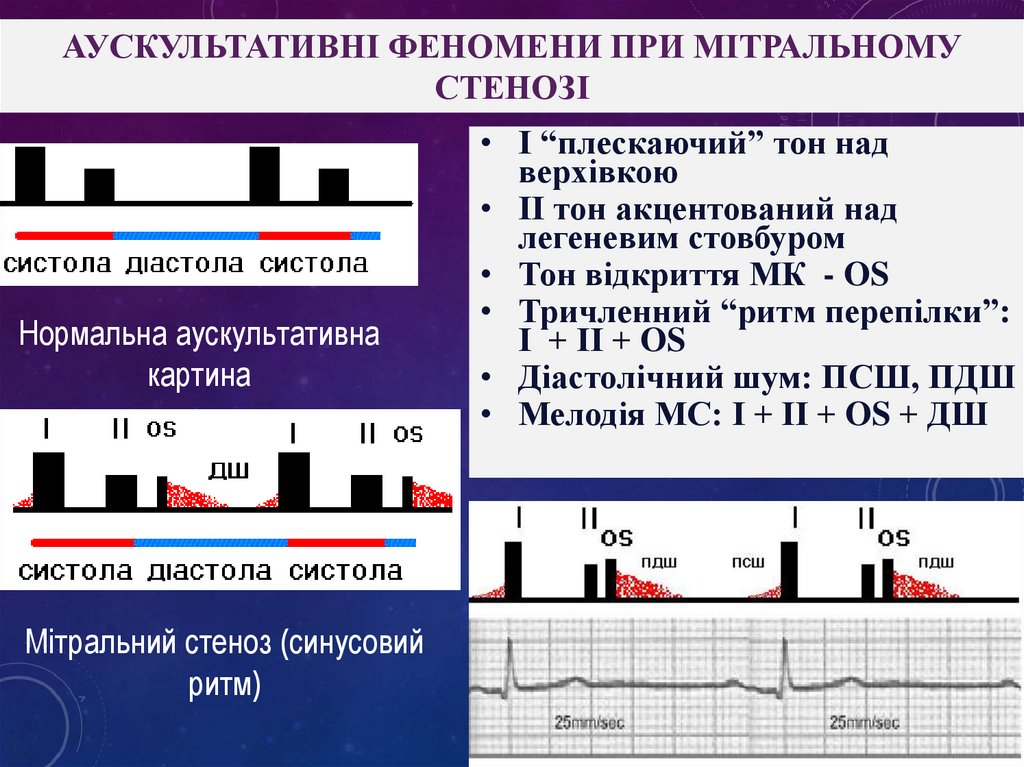
АУСКУЛЬТАТИВНІ ФЕНОМЕНИ ПРИ МІТРАЛЬНОМУСТЕНОЗІ
Нормальна аускультативна
картина
Мітральний стеноз (синусовий
ритм)
• І “плескаючий” тон над
верхівкою
• ІІ тон акцентований над
легеневим стовбуром
• Тон відкриття МК - OS
• Тричленний “ритм перепілки”:
І + ІІ + OS
• Діастолічний шум: ПСШ, ПДШ
• Мелодія МС: І + ІІ + OS + ДШ
20.
СТАДІЇ МІТРАЛЬНОГО СТЕНОЗУІ - компенсації /S - 2,6 см²
ІІ- легеневого застою /S-1,5 см²
ІІІ – правошлуночкової
недостатності /S-1,0 см²
ІV - дистрофічна
УСКЛАДНЕННЯ
МІТРАЛЬНОГО СТЕНОЗУ
V - термінальна
І група
(пов’язані з застоєм в МКК):
• кровохаркання
• легенева кровотеча
• серцева астма
• легенева гіпертензія:
- недостатність КЛА,
- аневризма ЛА
ІІ група
(пов’язані з дилатацією камер)
• миготлива аритмія
• тромбоемболія
• синдроми здавлення:
- медіастінальний
- порушення ковтання
- охриплість голосу
- анізокорія
21.
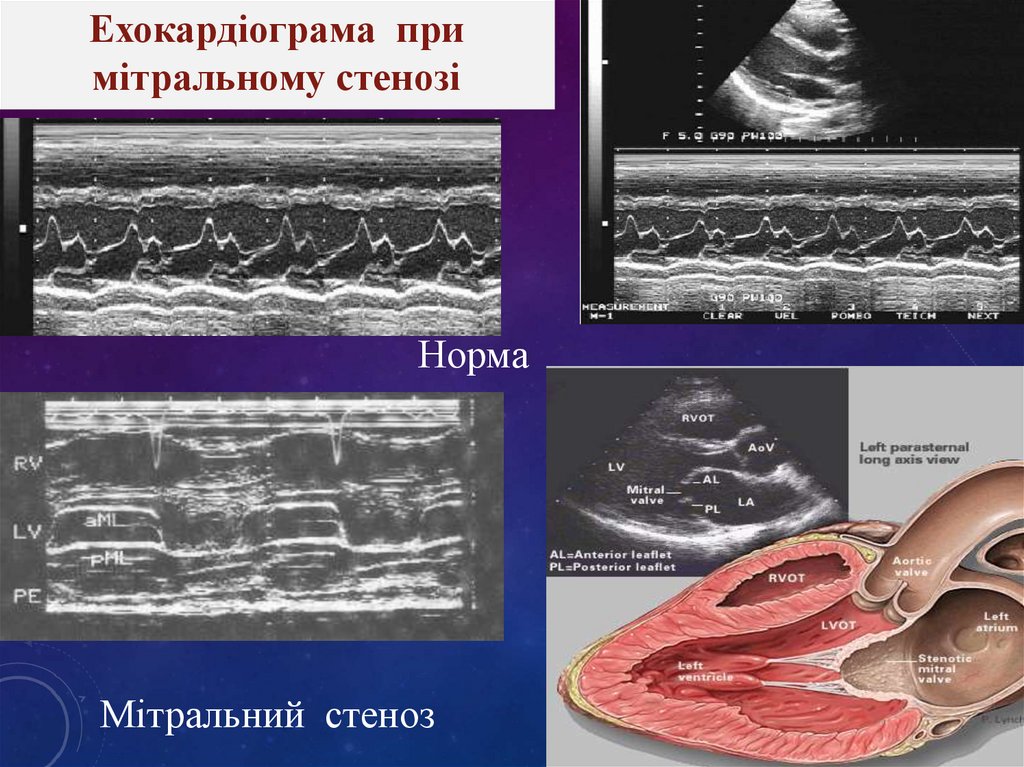
Ехокардіограма примітральному стенозі
Норма
Мітральний стеноз
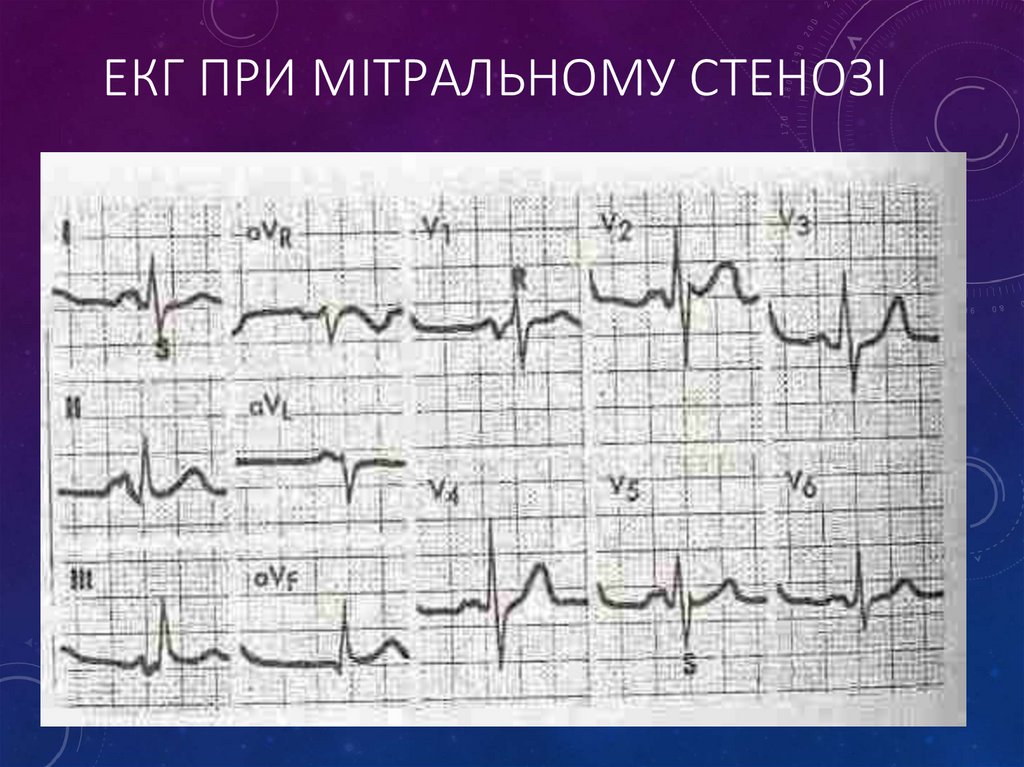
22. ЕКГ при мітральному стенозі
ЕКГ ПРИ МІТРАЛЬНОМУ СТЕНОЗІ23.
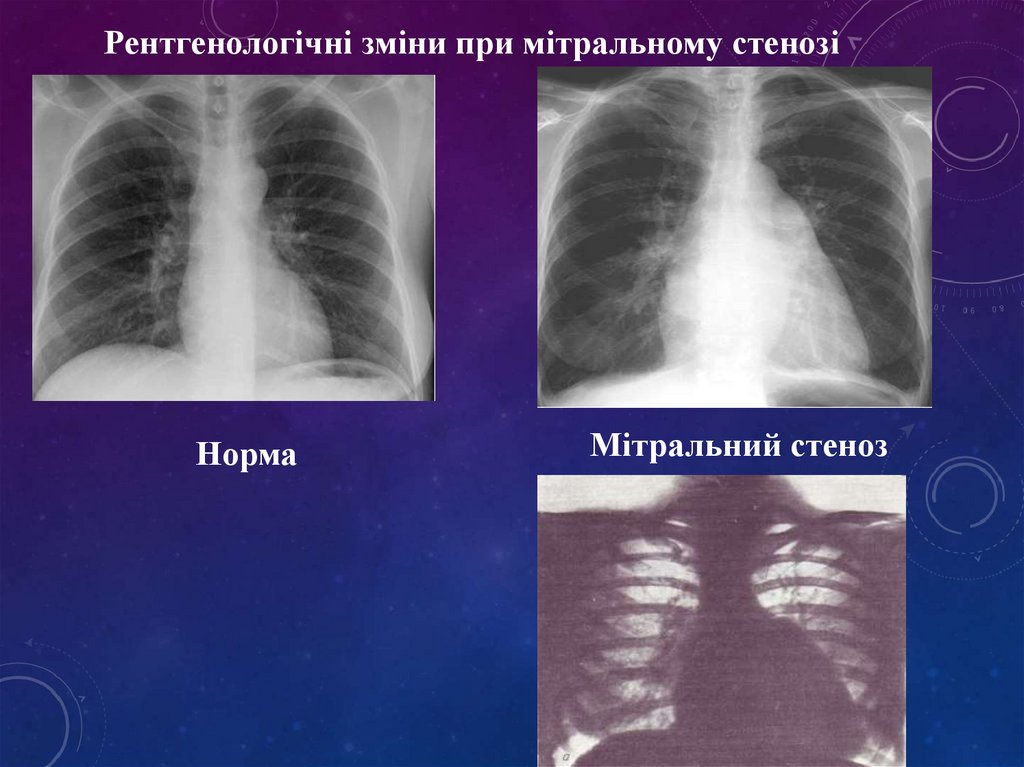
Рентгенологічні зміни при мітральному стенозіНорма
Мітральний стеноз
24.
ЛІКУВАННЯ МІТРАЛЬНОГО СТЕНОЗУ• І стадія – спостереження
• ІІ – ІV стадія – оперативне лікування !
- операційна летальність при ІІ-ІІІ ст. – 0–0,1%
- операційна летальність при ІV ст. – 1,9 %
- частота рестенозу 4,9 – 38 %
• V стадія – симптоматична терапія
Консервативне:
лікування застійної
серцевої
недостатності
Хірургічне:
* комісуротомія
* протезування МК
25.
26.
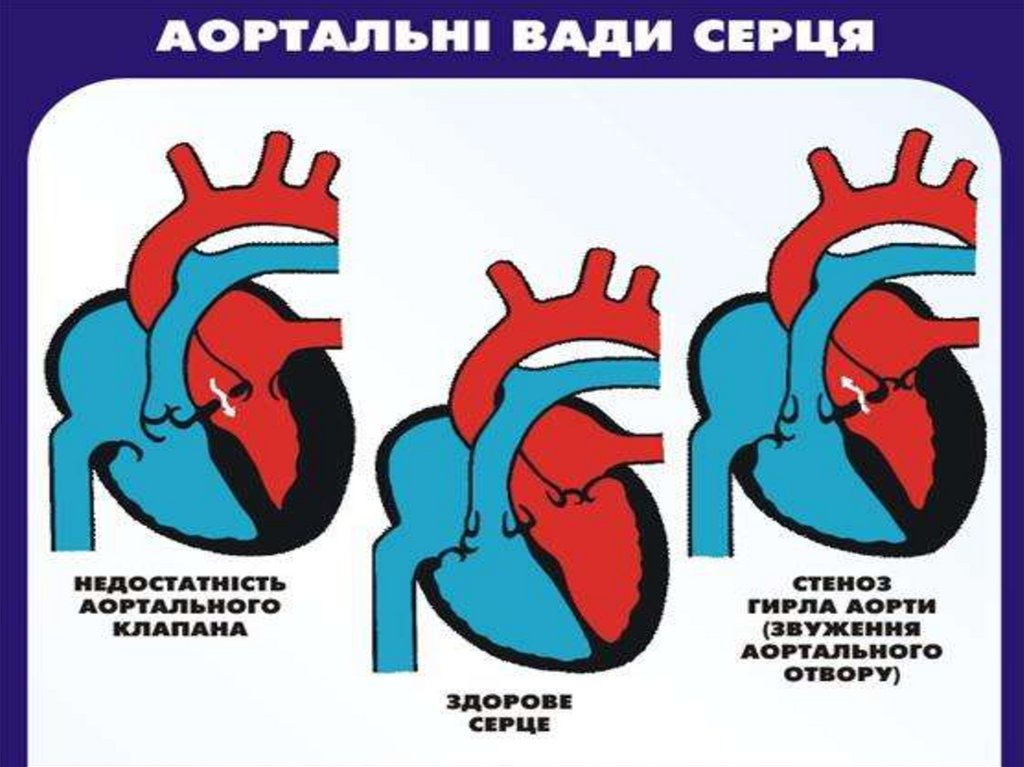
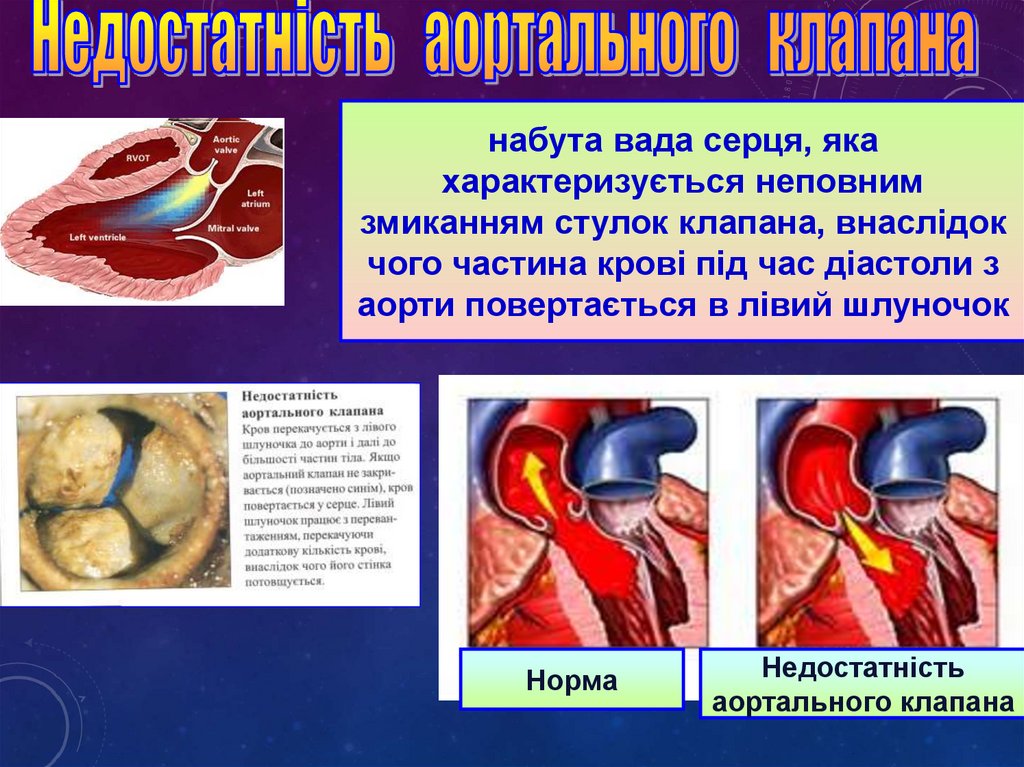
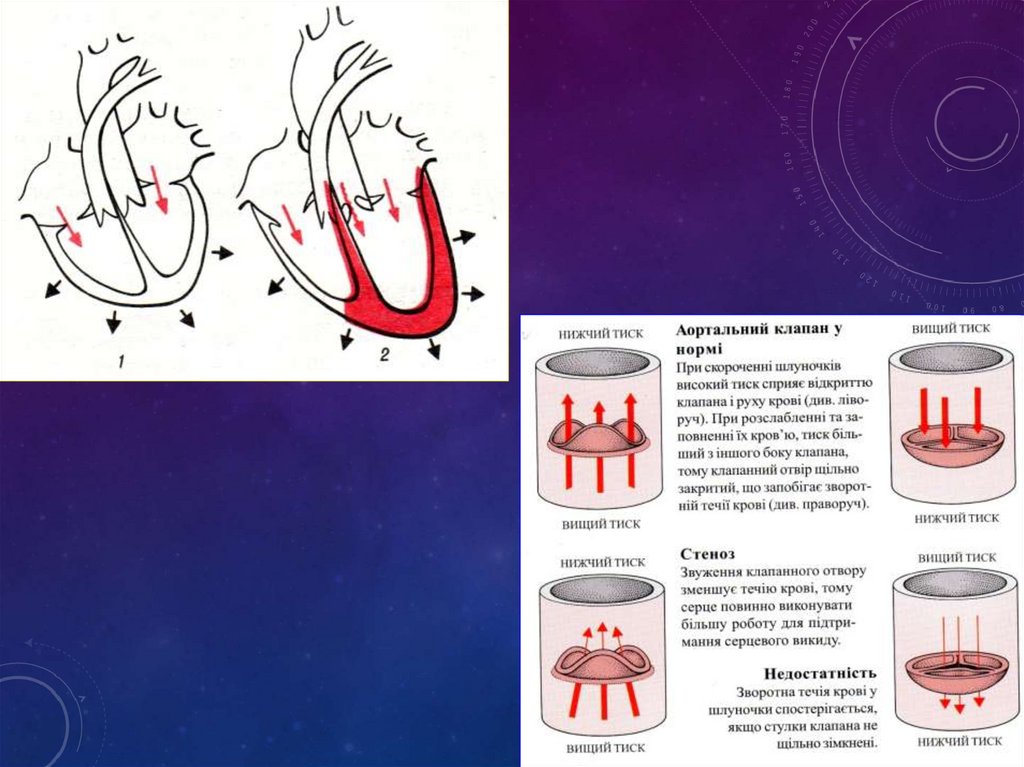
набута вада серця, якахарактеризується неповним
змиканням стулок клапана, внаслідок
чого частина крові під час діастоли з
аорти повертається в лівий шлуночок
Норма
Недостатність
аортального клапана
27.
28.
Клінічні ознаки з´являються при декомпенсаціїСкарги:
• біль в ділянці серця
стенокардитичного
характеру,
• запаморочення,
• нудота
“Пульсуюча людина”:
• похитування голови,
синхронне з пульсом сонних
артерій (симптом Мюссе),
• пульсація зіниць,
• “танок каротид”- пульсація
сонних артерій,
• капілярний пульс – зміна
забарвлення нігтьового ложа
після натискування
При огляді: блідість шкірних
покривів
29.
Зміни з боку легень:ознаки легеневої
гіпертензії
Зміни з боку серця:
• перкуторно: межі серця
розширені вліво і вниз
• аускультативно:
послаблений І і ІІ тон,
грубий діастолічний шум
на аорті
• пульс високий,
швидкий, прискорений,
• САТ підвищений, ДАТ
понижений
• подвійний тон Траубе
• Подвійний шум Дюроз’є
30.
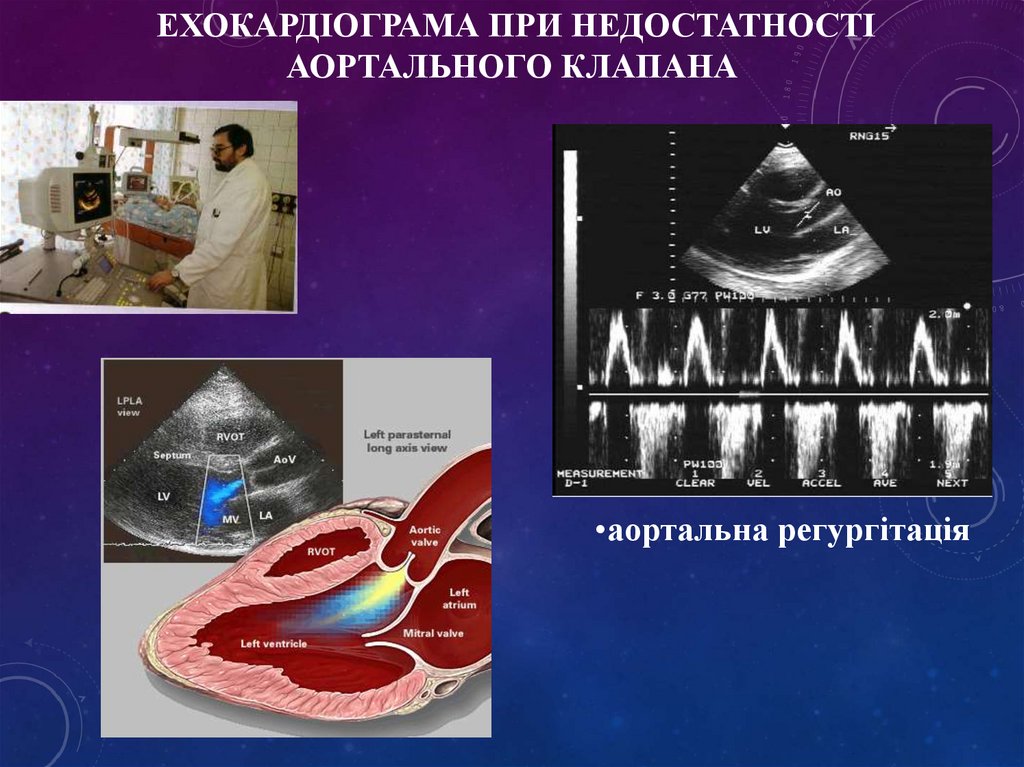
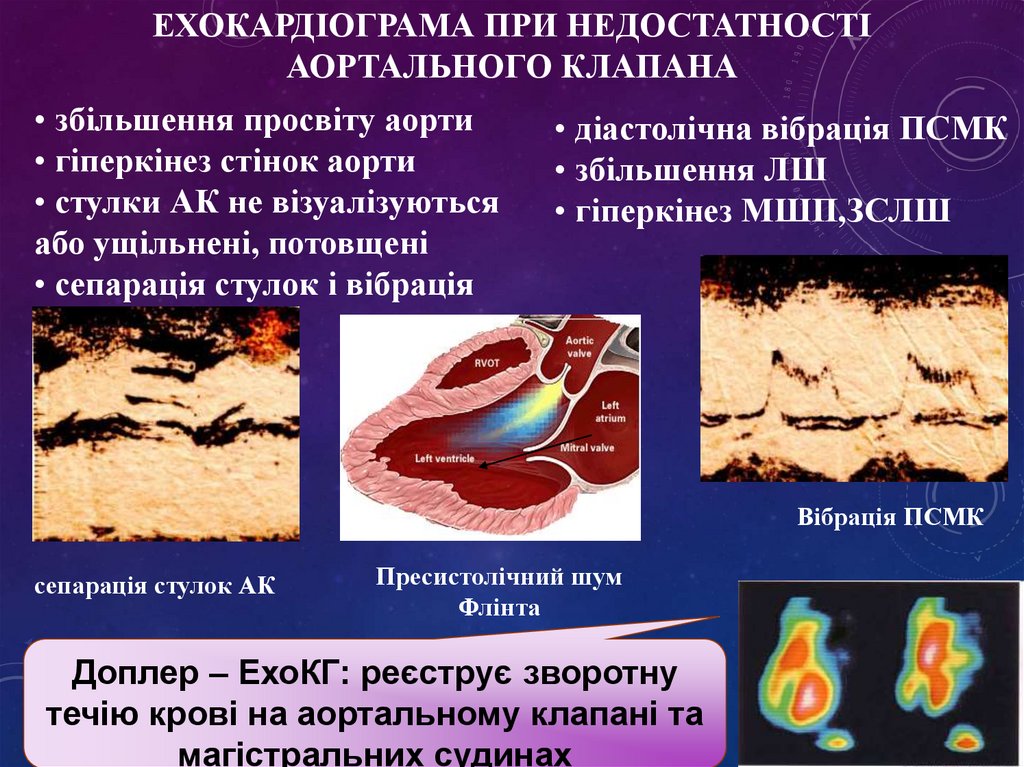
ЕХОКАРДІОГРАМА ПРИ НЕДОСТАТНОСТІАОРТАЛЬНОГО КЛАПАНА
•аортальна регургітація
31.
ЕХОКАРДІОГРАМА ПРИ НЕДОСТАТНОСТІАОРТАЛЬНОГО КЛАПАНА
• збільшення просвіту аорти
• гіперкінез стінок аорти
• стулки АК не візуалізуються
або ущільнені, потовщені
• сепарація стулок і вібрація
• діастолічна вібрація ПСМК
• збільшення ЛШ
• гіперкінез МШП,ЗСЛШ
Вібрація ПСМК
сепарація стулок АК
Пресистолічний шум
Флінта
Доплер – ЕхоКГ: реєструє зворотну
течію крові на аортальному клапані та
магістральних судинах
32.
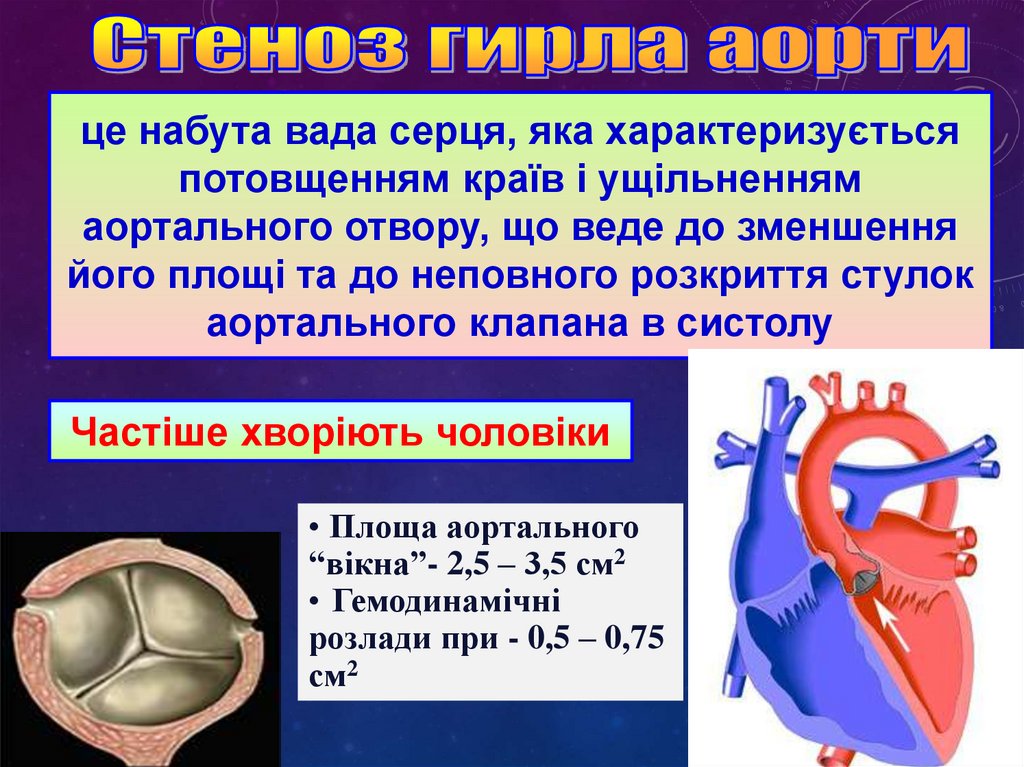
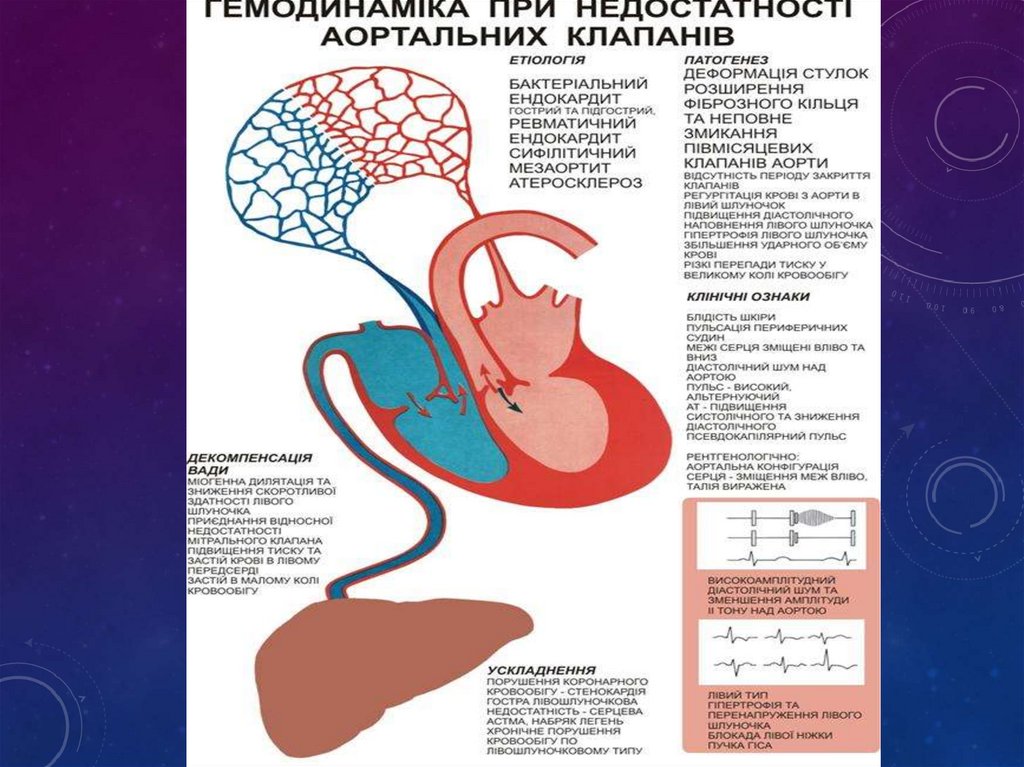
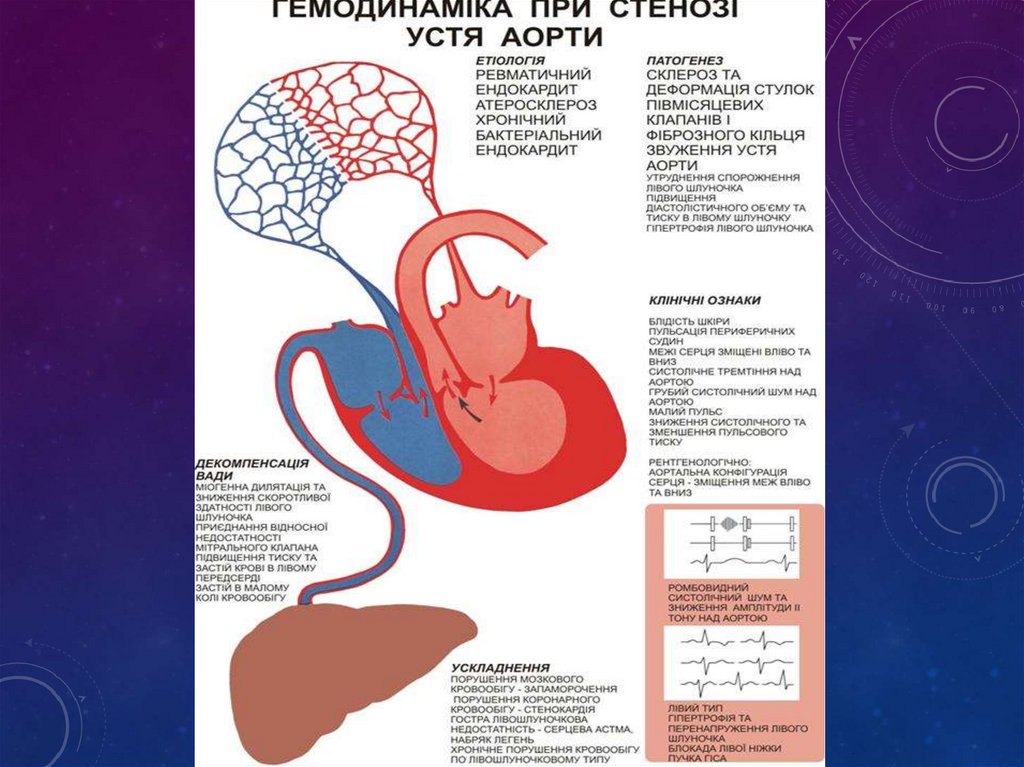
це набута вада серця, яка характеризуєтьсяпотовщенням країв і ущільненням
аортального отвору, що веде до зменшення
його площі та до неповного розкриття стулок
аортального клапана в систолу
Частіше хворіють чоловіки
• Площа аортального
“вікна”- 2,5 – 3,5 см2
• Гемодинамічні
розлади при - 0,5 – 0,75
см2
33.
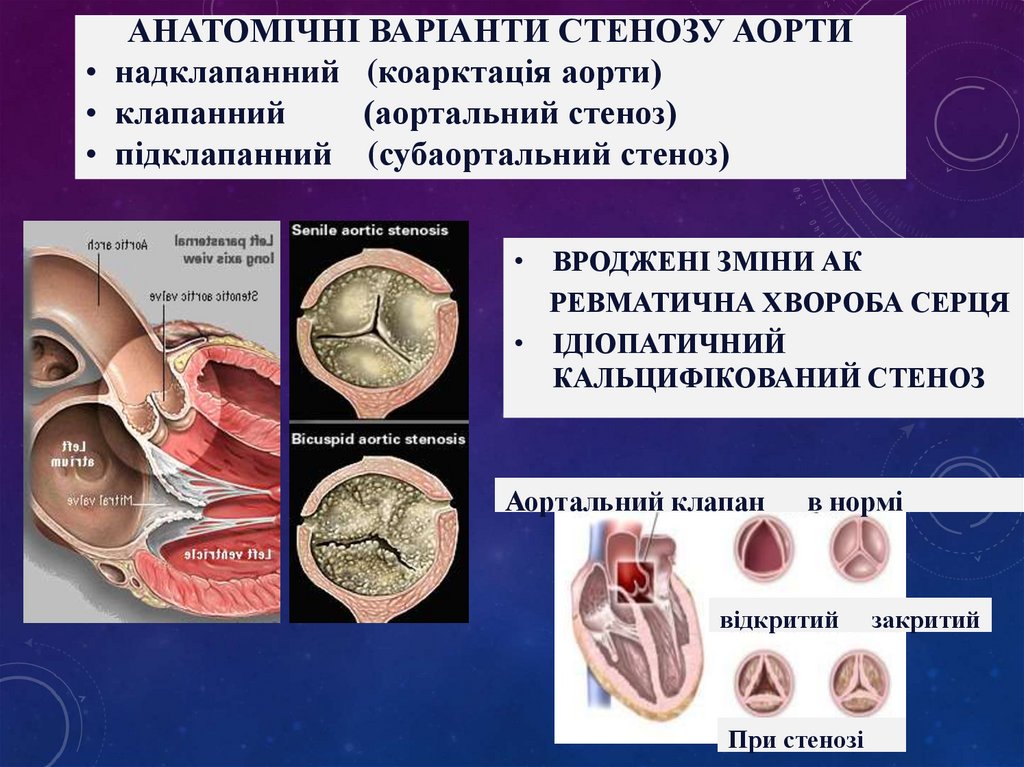
АНАТОМІЧНІ ВАРІАНТИ СТЕНОЗУ АОРТИ• надклапанний (коарктація аорти)
• клапанний
(аортальний стеноз)
• підклапанний (субаортальний стеноз)
• ВРОДЖЕНІ ЗМІНИ АК
РЕВМАТИЧНА ХВОРОБА СЕРЦЯ
• ІДІОПАТИЧНИЙ
КАЛЬЦИФІКОВАНИЙ СТЕНОЗ
Аортальний клапан
в нормі
відкритий
При стенозі
закритий
34.
СТАДІЇ АОРТАЛЬНОГО СТЕНОЗУІ стадія – повної компенсації
• Скарги (-)
• СШ з’являється при стенозі
15 %
• Подовження систоли ЛШ
• Підвищення АТ в ЛШ
• >швидкості кровотоку ч/з Ао
• Гіперфункція ЛШ
ІІ стадія – прихованої
серцевої недостатності
• швидка втомлюваність
• задишка при
навантаженні
• запаморочення
• СШ
• ЕКГ, Rtg – гіпертрофія
лівого шлуночка (ГЛШ)
• ГЛШ
• > к-ті залишкової крові
• > діастолічного наповнення
35.
ІІІ стадія – відносної коронарної недостатності• дилятація
ДАТ лш
• АТ лп
АТ мкк
• стенокардія
• запаморочення
• синкопе при навантаженні
• задишка
• > ЛШ
• ЕКГ-ГЛШ, коронарна
недостатність
IV стадія – вираженої лівошлуночкової недостатності
• серцева астма, набряк легень
• миготлива аритмія
• гепатомегалія
• мітралізація вади
V стадія - термінальна
• правошлуночкова і тотальна СН
36.
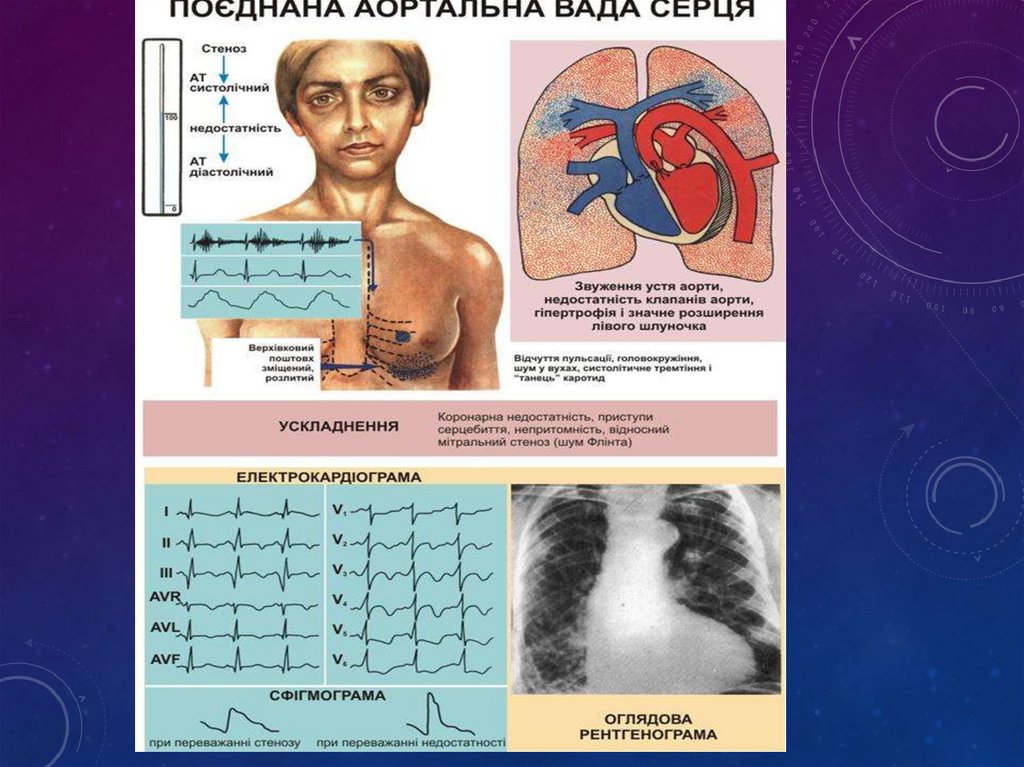
Клінічні ознаки з´являються при декомпенсаціїСкарги:
• біль в ділянці серця,
• запаморочення,
• непритомність,
• серцева астма,
• набряк легень,
• болі в правому підребер´ї
При огляді: блідість
шкірних покривів,
акроціаноз
37.
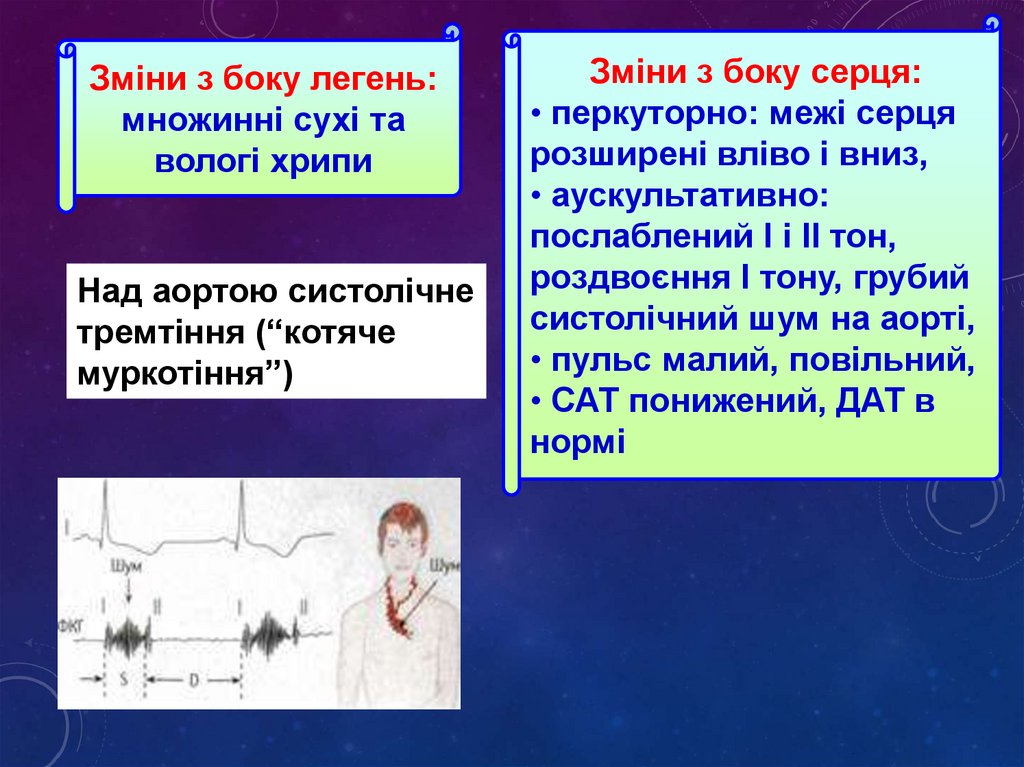
Зміни з боку легень:множинні сухі та
вологі хрипи
Над аортою систолічне
тремтіння (“котяче
муркотіння”)
Зміни з боку серця:
• перкуторно: межі серця
розширені вліво і вниз,
• аускультативно:
послаблений І і ІІ тон,
роздвоєння І тону, грубий
систолічний шум на аорті,
• пульс малий, повільний,
• САТ понижений, ДАТ в
нормі
38.
39.
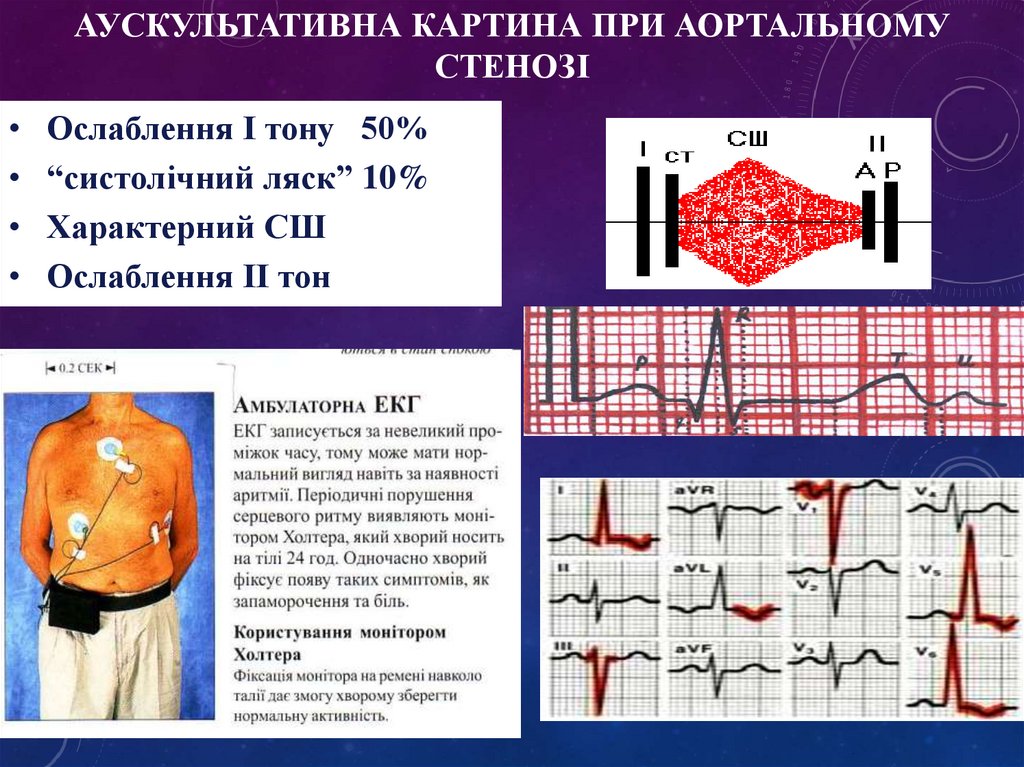
АУСКУЛЬТАТИВНА КАРТИНА ПРИ АОРТАЛЬНОМУСТЕНОЗІ
Ослаблення І тону 50%
“систолічний ляск” 10%
Характерний СШ
Ослаблення ІІ тон
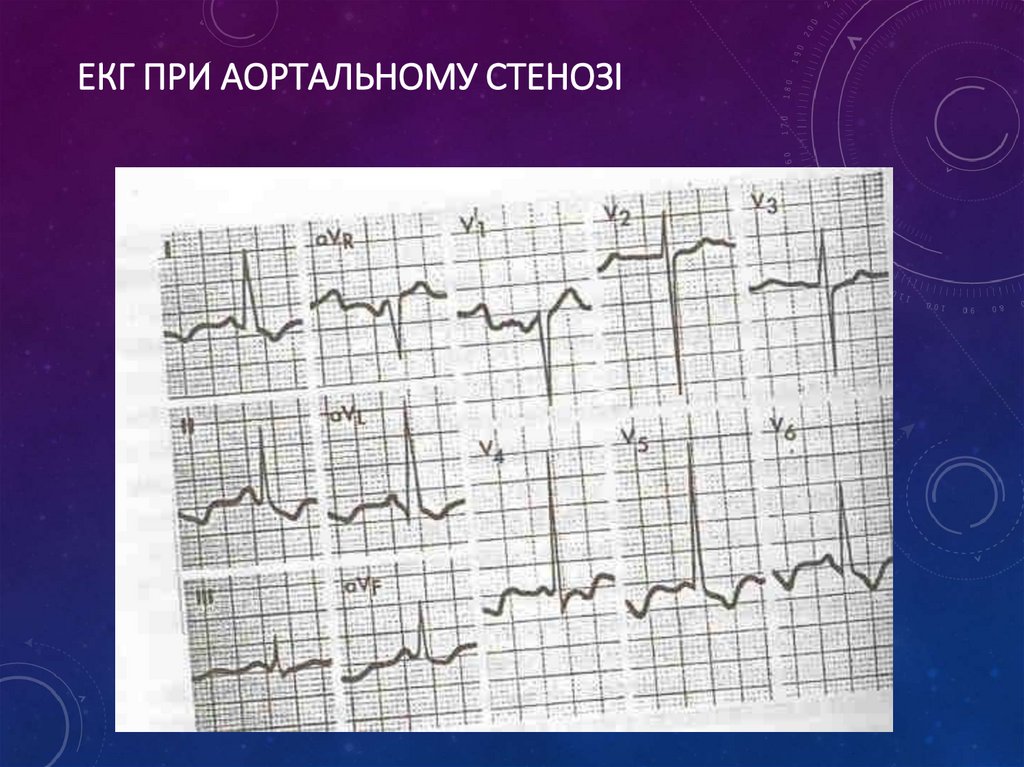
40. ЕКГ при аортальному стенозі
ЕКГ ПРИ АОРТАЛЬНОМУ СТЕНОЗІ41.
ЕХОКАРДІОГРАМА ПРИ АОРТАЛЬНОМУ СТЕНОЗІ• АК не візуалізується або
стулки АК ущільнені
• Амплітуда розходження
стулок АК знижена
• Вібрація стулок АК в систолу
• В просвіті аорти – додаткові
ехо-структури
• Виражена гіпертрофія ЗСЛШ
і МШП
• Помірне збільшення
порожнини ЛШ
42.
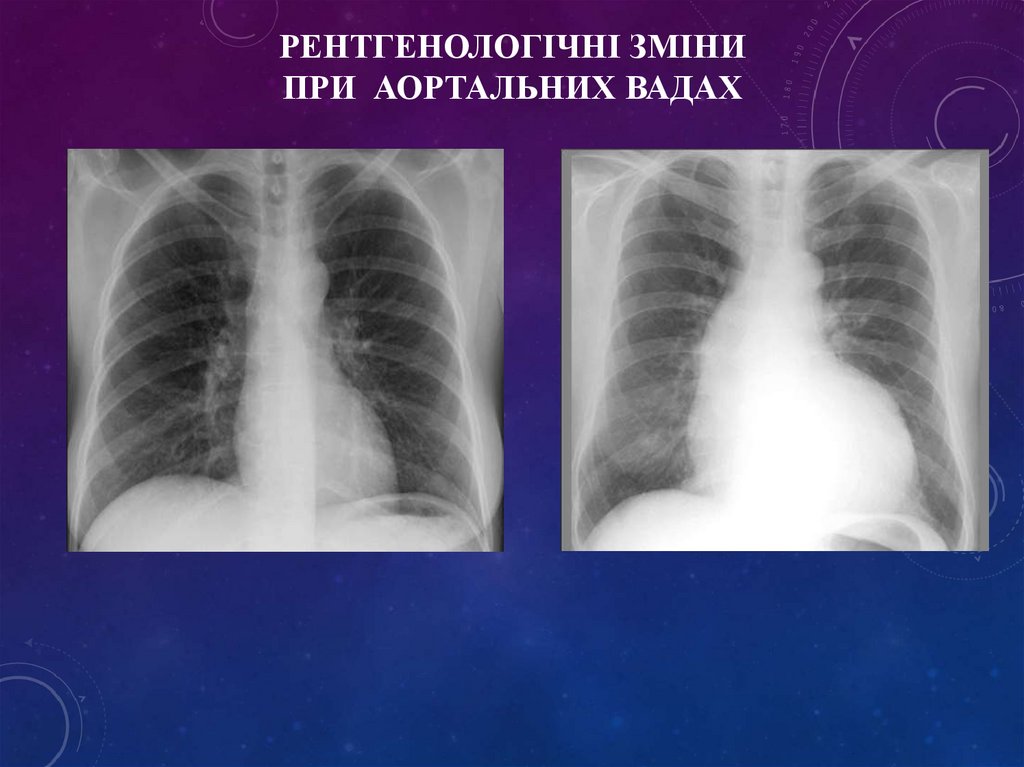
РЕНТГЕНОЛОГІЧНІ ЗМІНИПРИ АОРТАЛЬНИХ ВАДАХ
43.
44.
45.
Лікування недостатності аортального клапанаОперативне:
Показане в ІІІ-ІVст. протезування клапану
Консервативне: лікування
ревматичного або
інфекційно-септичного
міокардиту
Лікування аортального стенозу
Балони для дилятації. Вгорі - в складеному
стані, знизу - в роздутому
46.
ПРОГНОЗ ПРИ ВАДАХ АОРТАЛЬНОГО КЛАПАНАТРИВАЛА БЕЗСИМПТОМНА КОМПЕНСАЦІЯ
ЗАДИШКА, СТЕНОКАРДІЯ – тривалість життя 4 – 5 р.
СИНКОПЕ при навантаженні – тривалість життя 3 – 4 р.
поява ЛШ СН
– 2 роки переживає лише 39 %
приєднання ПШ СН – 2 роки переживає 12 %
При НАК тривалість життя від появи симптомів
6,4 р.
N.B.! Особливість аортального стенозу –
висока частота раптової зупинки серця – 24 %
47.
ЛІКУВАННЯ АОРТАЛЬНИХ ВАДПОКАЗАННЯ ДО ОПЕРАЦІЇ:
• КСР лш > 55 мм
• АС – градієнт тиску > 50 мм рт. ст.,
площа аортального отвору < 0,75 см2
N.B.! СУЧАСНА ХІРУРГІЧНА ТАКТИКА ПРИ АВ:
оперувати до розвитку вторинних ускладнень
і дисфункції лівого шлуночка “хворі з АВ декомпенсують один раз !”
• Нормальна ФВ – планова операція
• Дисфункція ЛШ – термінова операція
• Виражена СН – екстренна операція
48.
Лабораторна:• загальний аналіз сечі
• біохімічний аналіз крові
• реакція мікропреципітації
• посів крові на
стерильність (для
виявлення сепсису),
• ревмопроби
• ліпідоргама
Інструментальна:
• ЕКГ (ознаки
гіпертрофії відділів
серця)
• Ехокардіографія
• Доплер-Ехо-КГ
• рентгенографія ОГК
• УЗД органів
черевної порожнини
• КТ або МРТ
49.
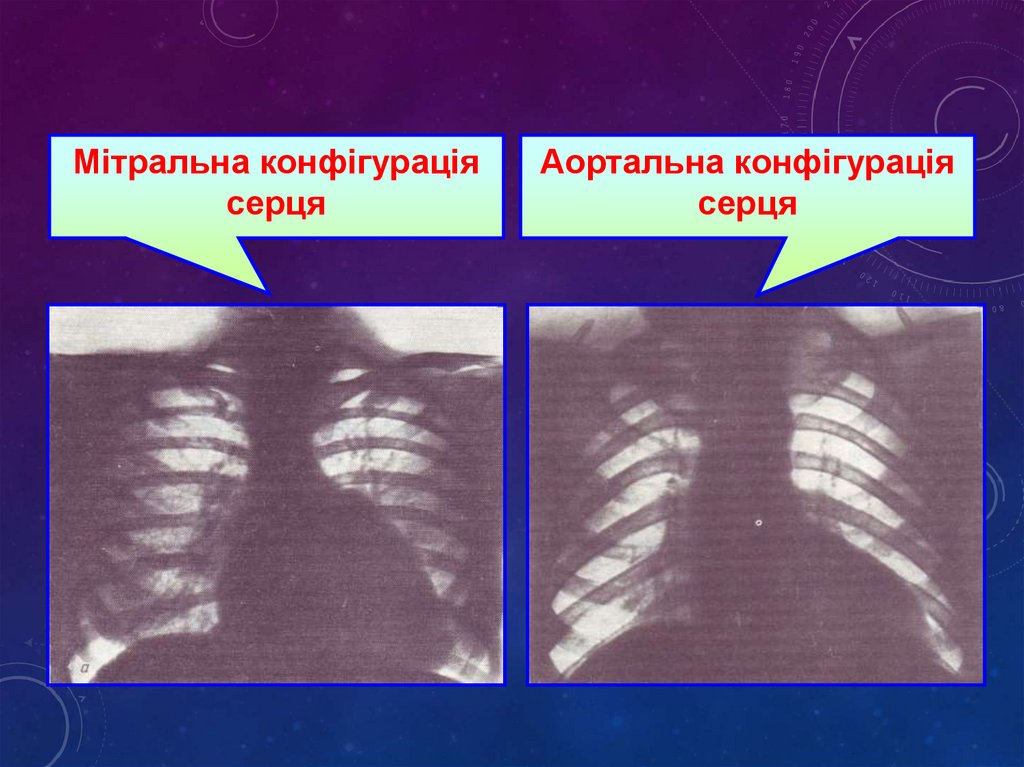
Мітральна конфігураціясерця
Аортальна конфігурація
серця
50.
• Білка не менше 1 г/кг маси тіла• Обмежити: кухонну сіль до 4 – 5 г/добу
• Вилучити: гострі, копчені страви, алкоголь
• Вживати продукти багаті на калій, магній
• Харчування часте, малими порціями
51.
* Фізичний режим: від дозованих фізичнихнавантажень до ліжкового (в т.ч. при
гострій СН)
* Нормалізація маси тіла
* Відмова від алкоголю, паління
* Соціальна активність
* Контрацепція
* Санаторно-курортне лікування, теренкур,
бальнеотерапія, ЛФК)
52.
В стадії компенсації:• профілактика
рецидивів ревматизму,
• серцеві глікозиди,
• інгібітори АПФ,
• антагоністи кальцію,
• β-адреноблокатори,
• діуретики,
• метаболіки
53.
При серцевій недостатності:діуретики
фуросемід,
спіронолактон
бета-адреноблокатори
атенолол, метапролол
антитромботичні
клопідогрель,
аспекард, іпатон
інгібітори АПФ
каптоприл, еналаприл,
енап – НL
серцеві глікозиди
дигоксин, дигітоксин
Препарати, які покращують
обмінні процеси в міокарді
Мілдронат,
предуктал МR,
тіотріазолін
вітаміни
54.
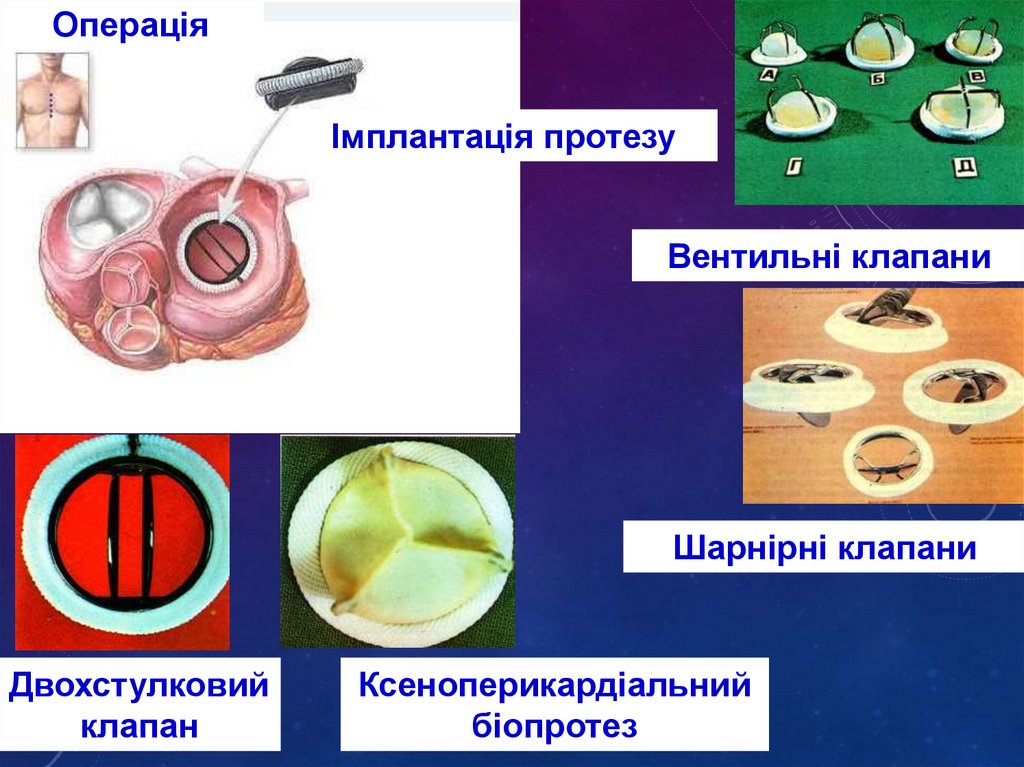
• пластика клапана• заміна (протезування) клапана
біологічними і механічними
протезами
• заміна клапанів у поєднанні з
коронарним шунтуванням при
ІХС
• реконструкція кореня аорти
• відновлення синусового ритму
серця
55.
56.
ОпераціяІмплантація протезу
Вентильні клапани
Шарнірні клапани
Двохстулковий
клапан
Ксеноперикардіальний
біопротез
57.
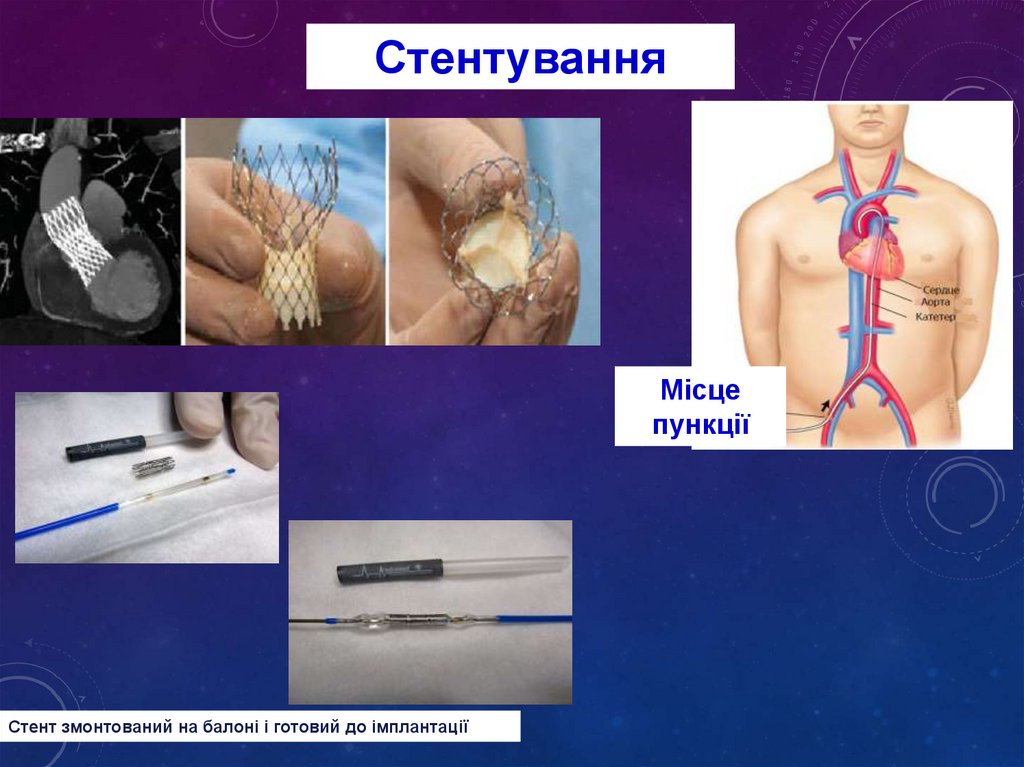
СтентуванняМісце
пункції
Стент змонтований на балоні і готовий до імплантації
58.
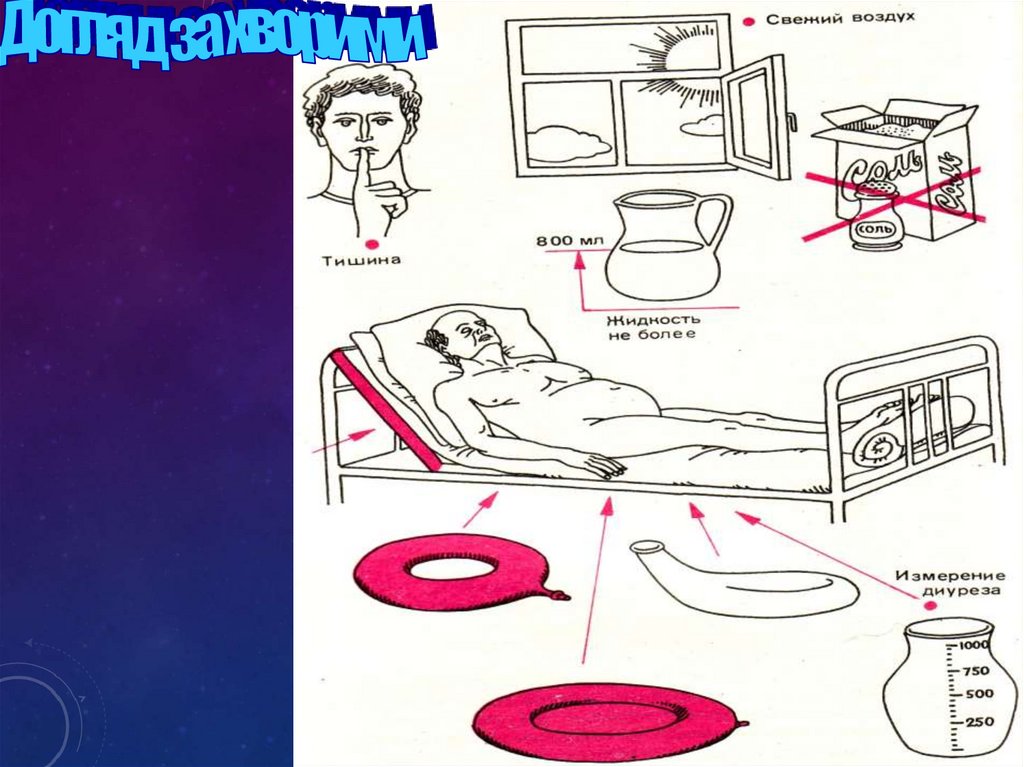
Допомогапри задишці
та кашлі
Догляд в різні
періоди гарячки
Вимірювати
добовий діурез
та водний баланс
Контроль за
пульсом, АТ
Догляд в різні
періоди гарячки
Контроль за
вживанням
медикаментів
Дієта № 10
59.
60.
Протипоказання до вагітності• активний ревматичний процес
• стеноз мітрального отвору з порушенням кровообігу 2 А ст.,
або з ПК І ст. та значною гіпертрофією правого шлуночка чи
наявністю в анамнезі набряку легенів
• недостатність мітрального клапана з порушенням кровообігу
2 А ст.
• стеноз мітрального клапана чи виражена недостатність
мітрального клапана з порушенням кровообігу І ст. у поєднанні
з рецидивуючим ендо, - міокардитом або частими
загостреннями ревмокардиту
• декомпенсовані аортальні вади серця
• стеноз гирла аорти з стенокардитичними болями,
приступами втрати свідомості
• недостатність аортальних клапанів із низьким діастолічним
тиском чи станами непритомності
• вади правого відділу серця з клінічними порушеннями
кровообігу в великому колі кровообігу, миготливою аритмією
61.
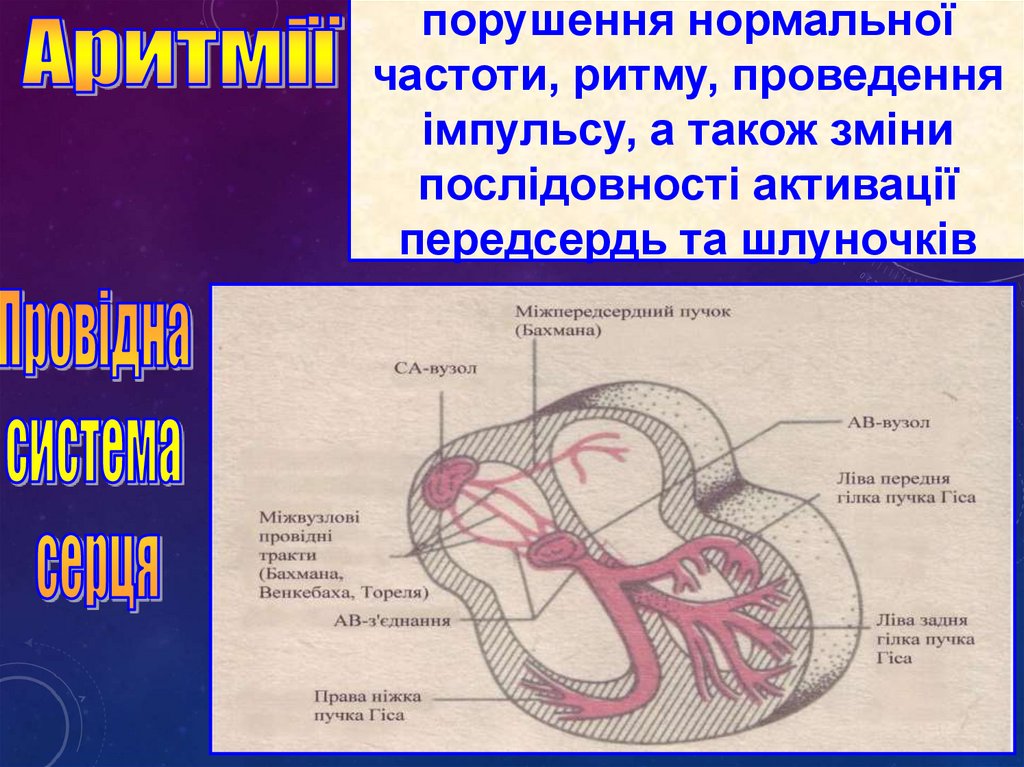
порушення нормальноїчастоти, ритму, проведення
імпульсу, а також зміни
послідовності активації
передсердь та шлуночків
62.
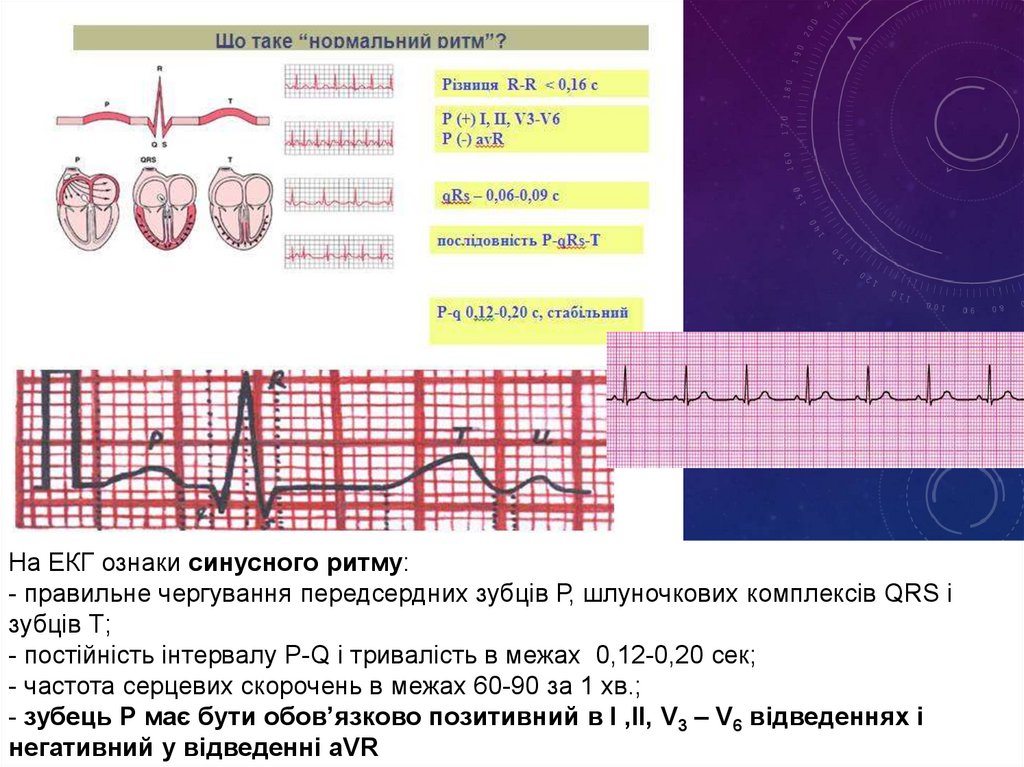
На ЕКГ ознаки синусного ритму:- правильне чергування передсердних зубців Р, шлуночкових комплексів QRS і
зубців Т;
- постійність інтервалу P-Q і тривалість в межах 0,12-0,20 сек;
- частота серцевих скорочень в межах 60-90 за 1 хв.;
- зубець Р має бути обов’язково позитивний в І ,ІІ, V3 – V6 відведеннях і
негативний у відведенні aVR
63.
Етіологічні фактори аритмій:- функціональні розлади нервової системи; нейроциркуляторна дистонія
- нервово-рефлекторні впливи на с.с.с-му при захворюваннях шлунковокишкового тракту, сечостатевої системи, органів дихання, ЛОР-органів,
хребта
- захворювання центральної і вегетативної нервової системи (черепномозкові травми, запальні захворювання, пухлини, порушення мозкового
кровообігу)
- ІХС
- запальні ураження міокарда різного генезу
- кардіоміопатії
- порушення електролітного балансу (зміни вмісту в крові калію, натрію);
- гіпоксія і гіпоксемія різного походження (недостатність кровообігу
різного генезу; хронічне легеневе серце, анемії різної етіології)
- вплив на серце токсичних речовин (бактеріальні токсини, нікотин,
алкоголь)
- інтоксикації лікарськими середниками, побічна дія лікарських
препаратів (серцеві глікозиди, b-адреноблокатори, b-адерностимулятори,
і інші препарати)
64.
Класифікація порушень ритму(затверджена на VI Національному конгресі
кардіологів України, 2000 р.)
І. Порушення утворення імпульсу
ІІ. Порушення проведення імпульсу
ІІІ. Комбіновані порушення утворення і
проведення імпульсу
ІV. Захворювання, синдроми і феномени
V. Аритмії при нормальній або порушеній
функції кардіостимуляторів різного типу
65.
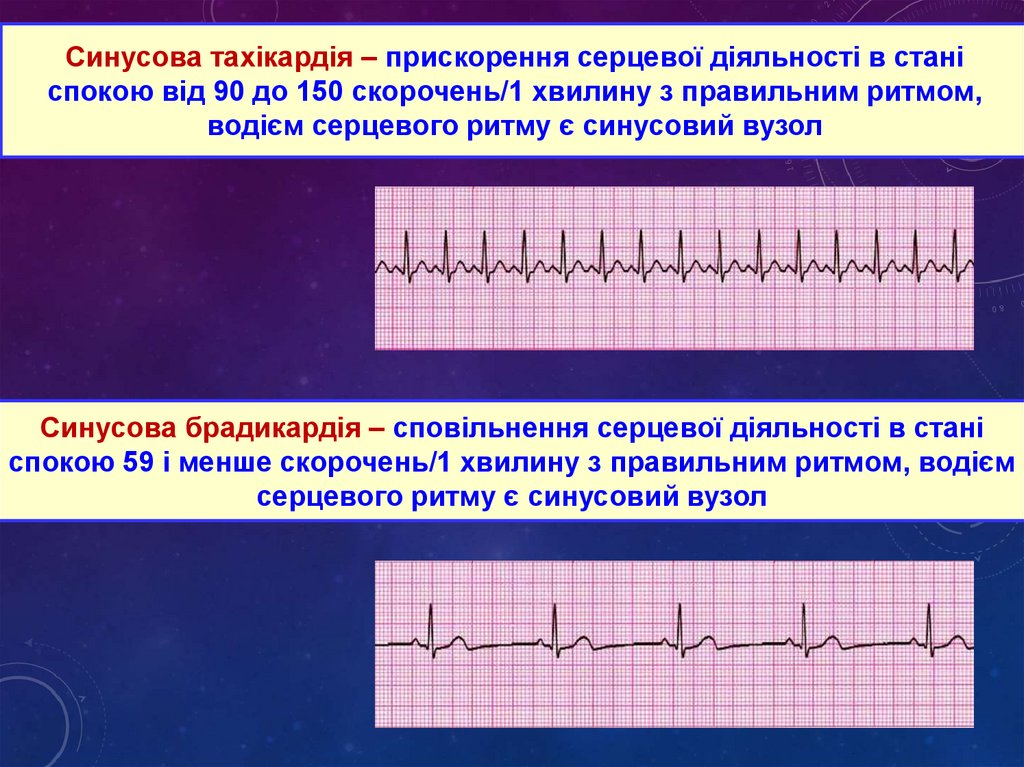
Синусова тахікардія – прискорення серцевої діяльності в станіспокою від 90 до 150 скорочень/1 хвилину з правильним ритмом,
водієм серцевого ритму є синусовий вузол
Синусова брадикардія – сповільнення серцевої діяльності в стані
спокою 59 і менше скорочень/1 хвилину з правильним ритмом, водієм
серцевого ритму є синусовий вузол
66.
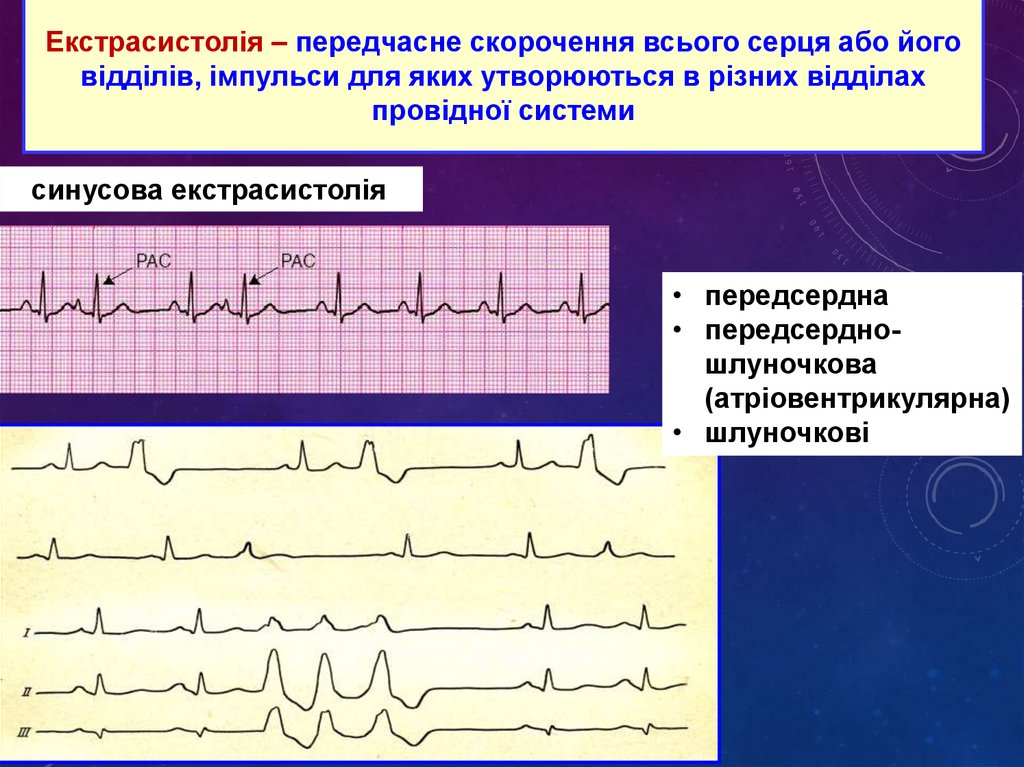
Екстрасистолія – передчасне скорочення всього серця або йоговідділів, імпульси для яких утворюються в різних відділах
провідної системи
синусова екстрасистолія
• передсердна
• передсердношлуночкова
(атріовентрикулярна)
• шлуночкові
67.
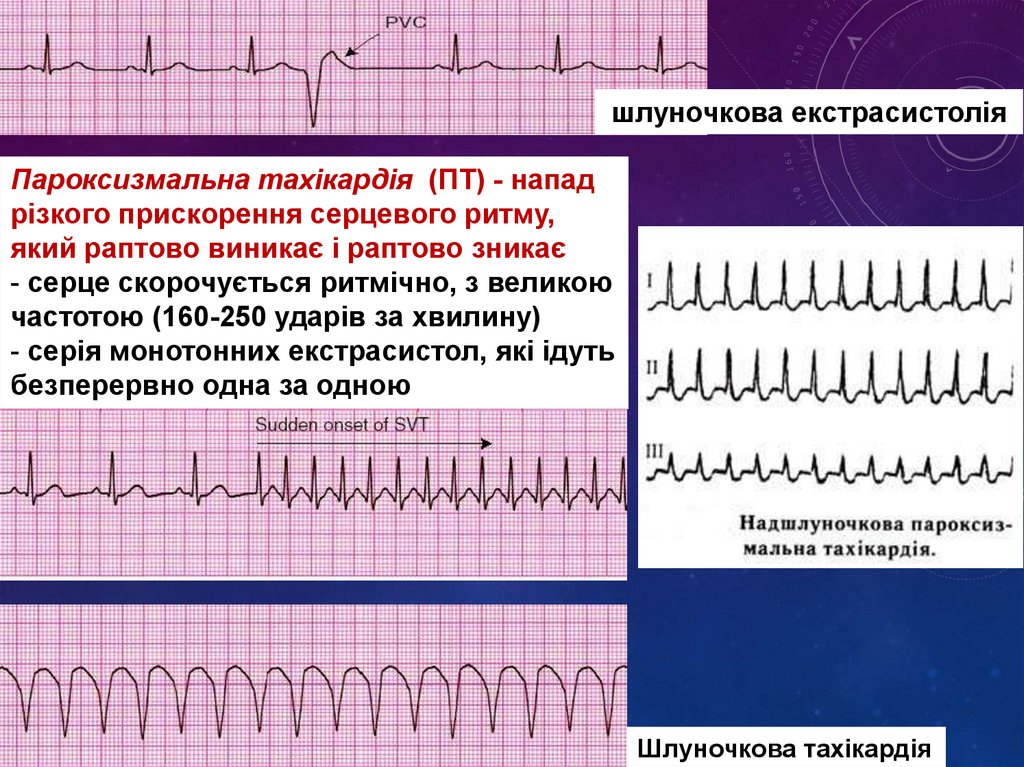
шлуночкова екстрасистоліяПароксизмальна тахікардія (ПТ) - напад
різкого прискорення серцевого ритму,
який раптово виникає і раптово зникає
- серце скорочується ритмічно, з великою
частотою (160-250 ударів за хвилину)
- серія монотонних екстрасистол, які ідуть
безперервно одна за одною
Шлуночкова тахікардія
68.
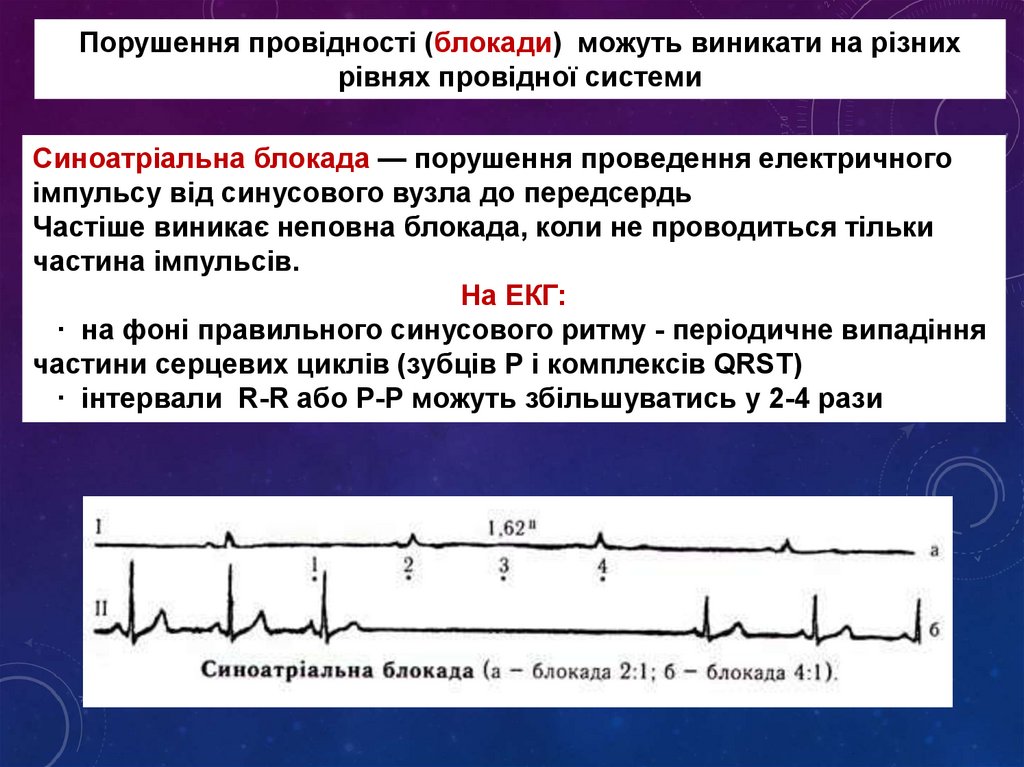
Порушення провідності (блокади) можуть виникати на різнихрівнях провідної системи
Синоатріальна блокада — порушення проведення електричного
імпульсу від синусового вузла до передсердь
Частіше виникає неповна блокада, коли не проводиться тільки
частина імпульсів.
На ЕКГ:
· на фоні правильного синусового ритму - періодичне випадіння
частини серцевих циклів (зубців Р і комплексів QRST)
· інтервали R-R або Р-Р можуть збільшуватись у 2-4 рази
69.
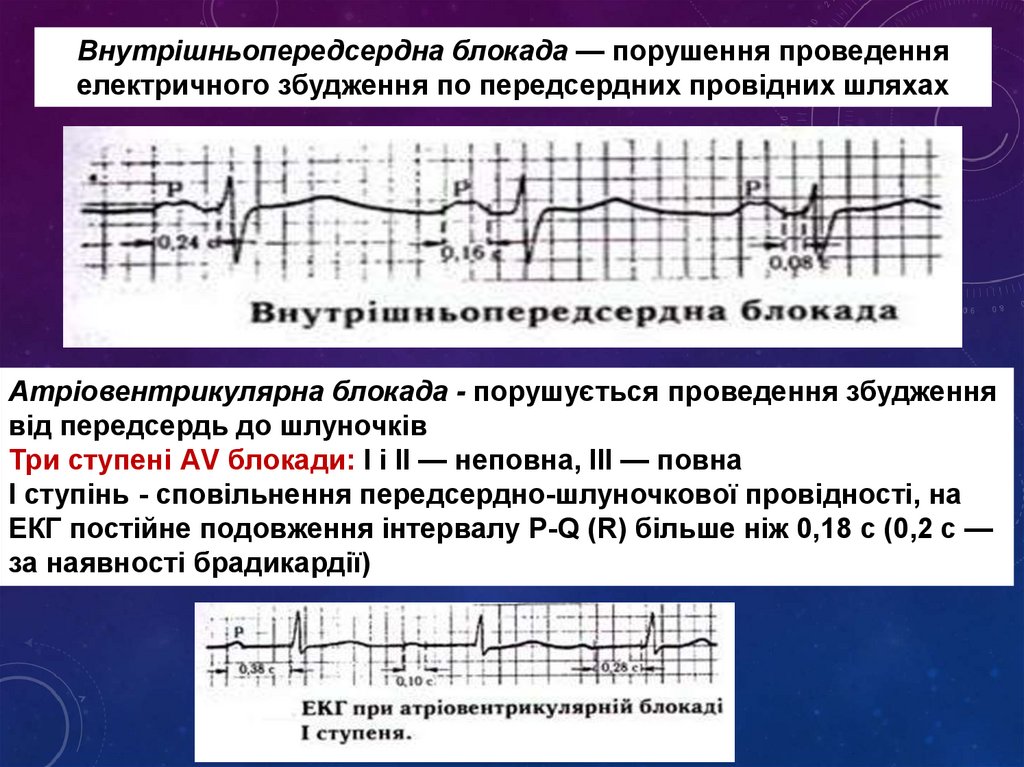
Внутрішньопередсердна блокада — порушення проведенняелектричного збудження по передсердних провідних шляхах
Атріовентрикулярна блокада - порушується проведення збудження
від передсердь до шлуночків
Три ступені АV блокади: I і II — неповна, III — повна
I ступінь - сповільнення передсердно-шлуночкової провідності, на
ЕКГ постійне подовження інтервалу P-Q (R) більше ніж 0,18 с (0,2 с —
за наявності брадикардії)
70.
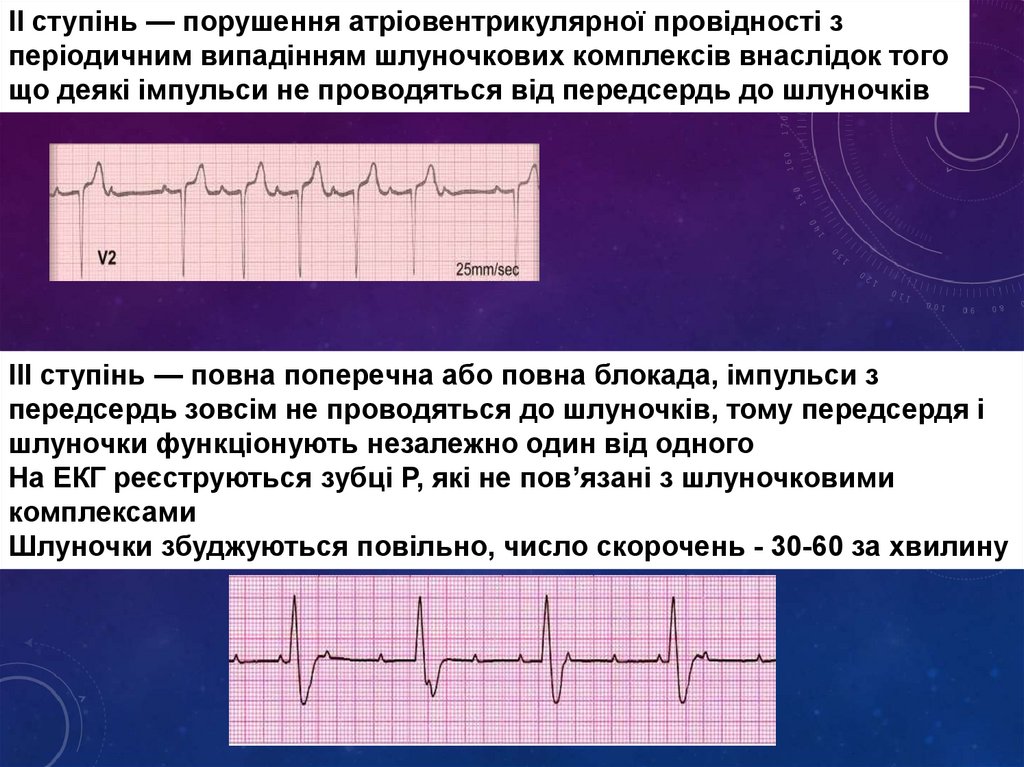
IІ ступінь — порушення атріовентрикулярної провідності зперіодичним випадінням шлуночкових комплексів внаслідок того
що деякі імпульси не проводяться від передсердь до шлуночків
III ступінь — повна поперечна або повна блокада, імпульси з
передсердь зовсім не проводяться до шлуночків, тому передсердя і
шлуночки функціонують незалежно один від одного
На ЕКГ реєструються зубці Р, які не пов’язані з шлуночковими
комплексами
Шлуночки збуджуються повільно, число скорочень - 30-60 за хвилину
71.
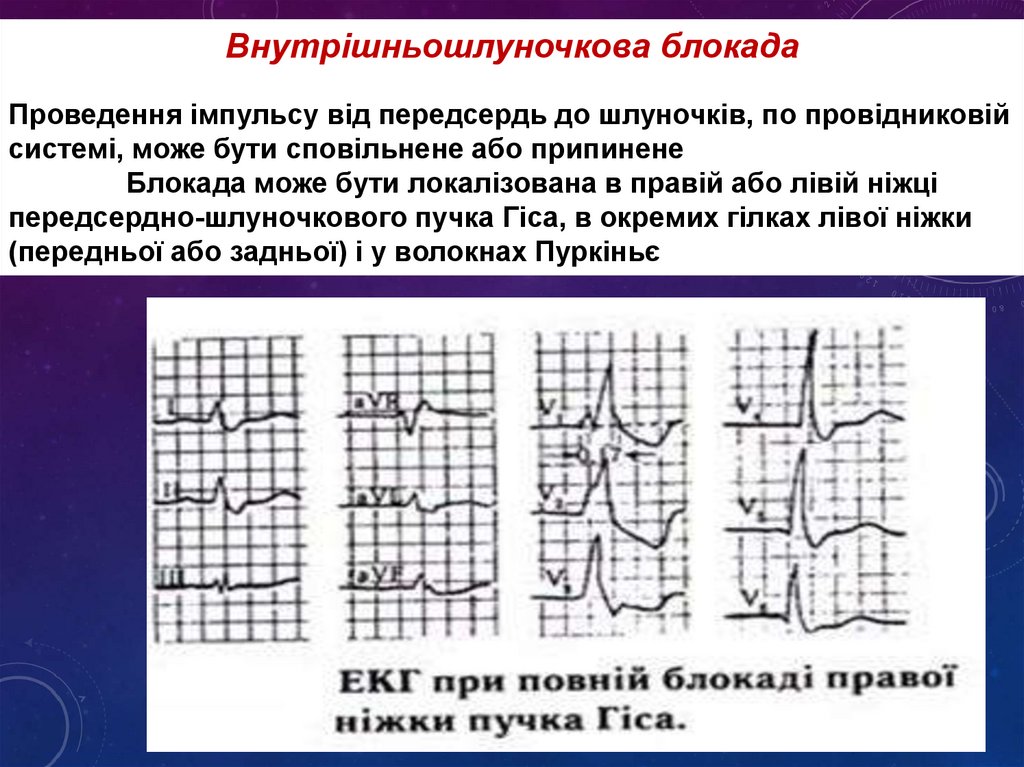
Внутрішньошлуночкова блокадаПроведення імпульсу від передсердь до шлуночків, по провідниковій
системі, може бути сповільнене або припинене
Блокада може бути локалізована в правій або лівій ніжці
передсердно-шлуночкового пучка Гіса, в окремих гілках лівої ніжки
(передньої або задньої) і у волокнах Пуркіньє
72.
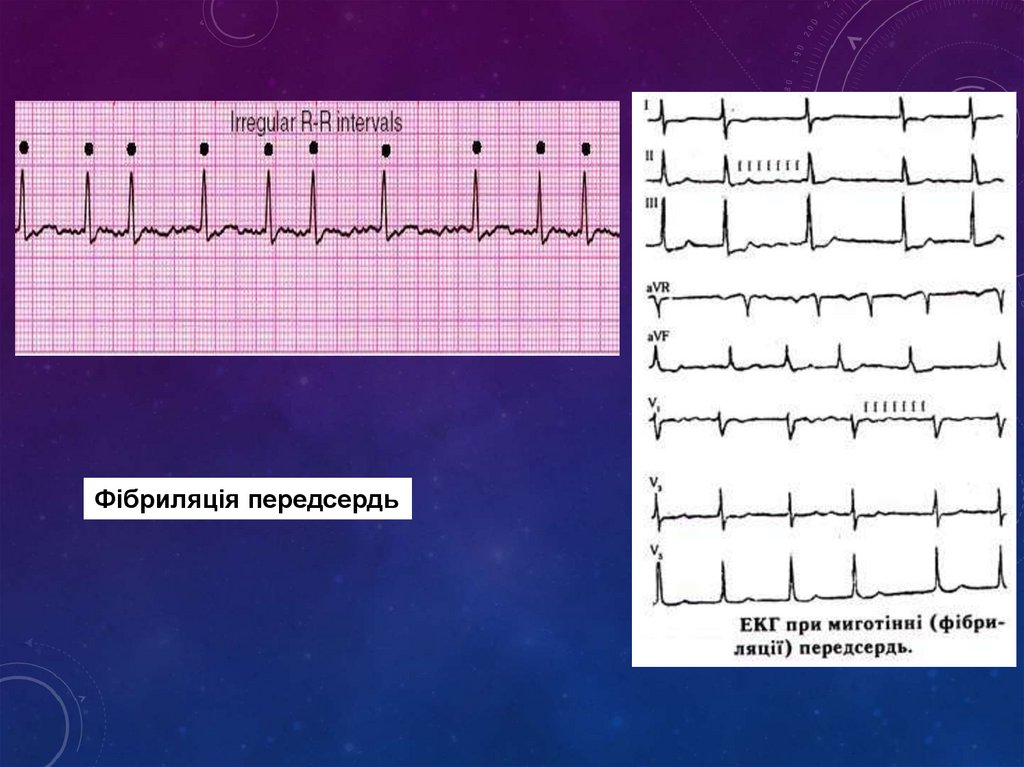
Миготіння (фібриляція) передсердь - миготлива аритмія — цеабсолютна аритмія
• Синусовий вузол втрачає функцію головного водія ритму, в
передсердях виникають дуже часті (від 350 до 700 за хвилину),
хаотичні хвилі збудження та скорочення окремих м’язових волокон
- ектопічні вогнища збудження
• Більшість імпульсів не доходить до шлуночків, невелика частина
досягає шлуночків і викликає їх неритмічне, хаотичне збудження
На ЕКГ при миготінні передсердь:
- відсутні зубці Р
- виникають хаотичні хвилі f (краще реєструються у відведеннях II,
III, аVF, V1, V2
- ритм шлуночків хаотичний, інтервали R-Rмають різну тривалість.
- комплекси QRS частіше мають нормальний вигляд, але при
великохвильовій фібриляції хвилі f можуть накладатись на
шлуночкові комплекси і викликати їх незначну деформацію
73.
Фібриляція передсердь74.
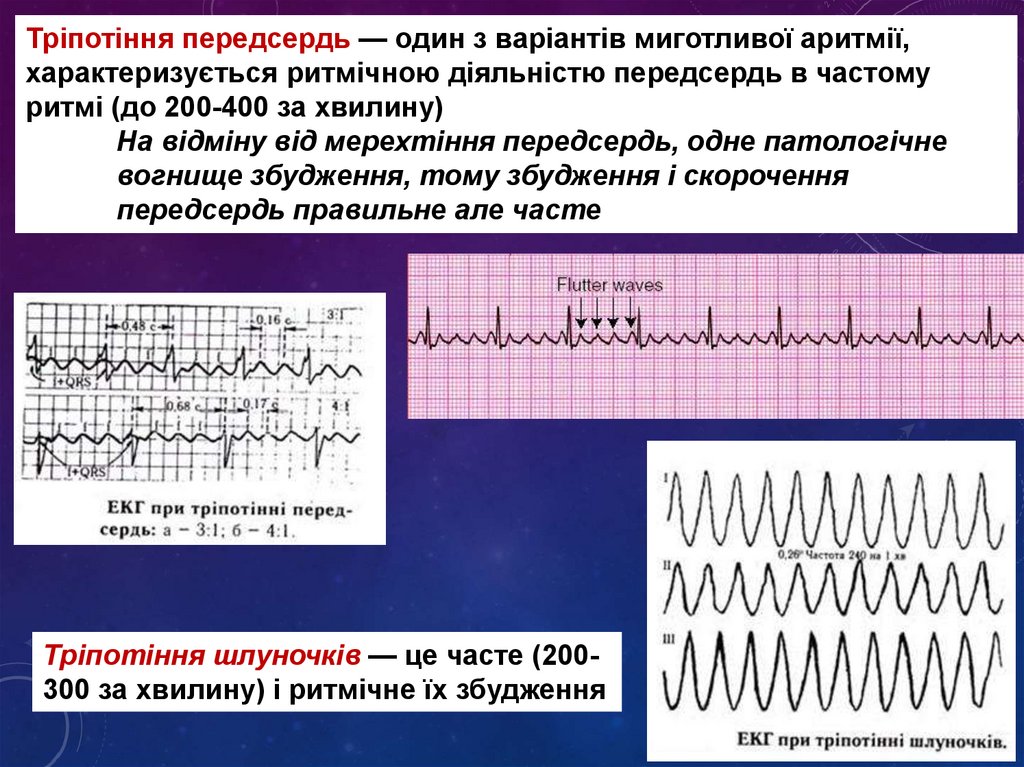
Тріпотіння передсердь — один з варіантів миготливої аритмії,характеризується ритмічною діяльністю передсердь в частому
ритмі (до 200-400 за хвилину)
На відміну від мерехтіння передсердь, одне патологічне
вогнище збудження, тому збудження і скорочення
передсердь правильне але часте
Тріпотіння шлуночків — це часте (200300 за хвилину) і ритмічне їх збудження
75.
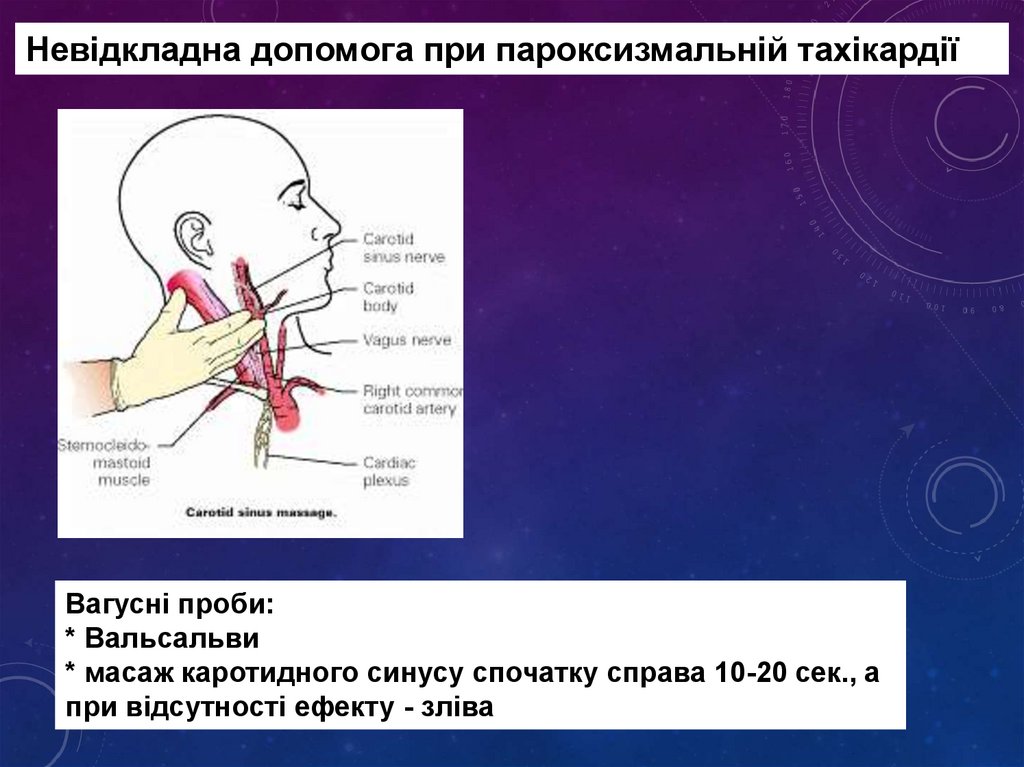
Невідкладна допомога при пароксизмальній тахікардіїВагусні проби:
* Вальсальви
* масаж каротидного синусу спочатку справа 10-20 сек., а
при відсутності ефекту - зліва
76.
Невідкладна допомога при тріпотінні та миготіннішлуночків
- удар кулаком по грудині
- забезпечення прохідності дихальних шляхів
- закритий масаж серця, штучне дихання
77.
• Лідокаїн 50 мг/2 хв, кожні 5 хв до 200 мг, потім –в/в краплинно 2 мг/кг
• При гіпокаліємії – хлорид калію в/в
• Магнію сульфат в/в 10 мг знеболення
• Кардіоверсія 100-200-360
• Аміодарон в/в 300 мг за 5-15 хв (до 1200 мг)
• Соталол 80-160 мг/добу
• Верапаміл (при тахікардії)
• Пропафенон 1-2 мг/кг маси тіла в/в струминно
78.
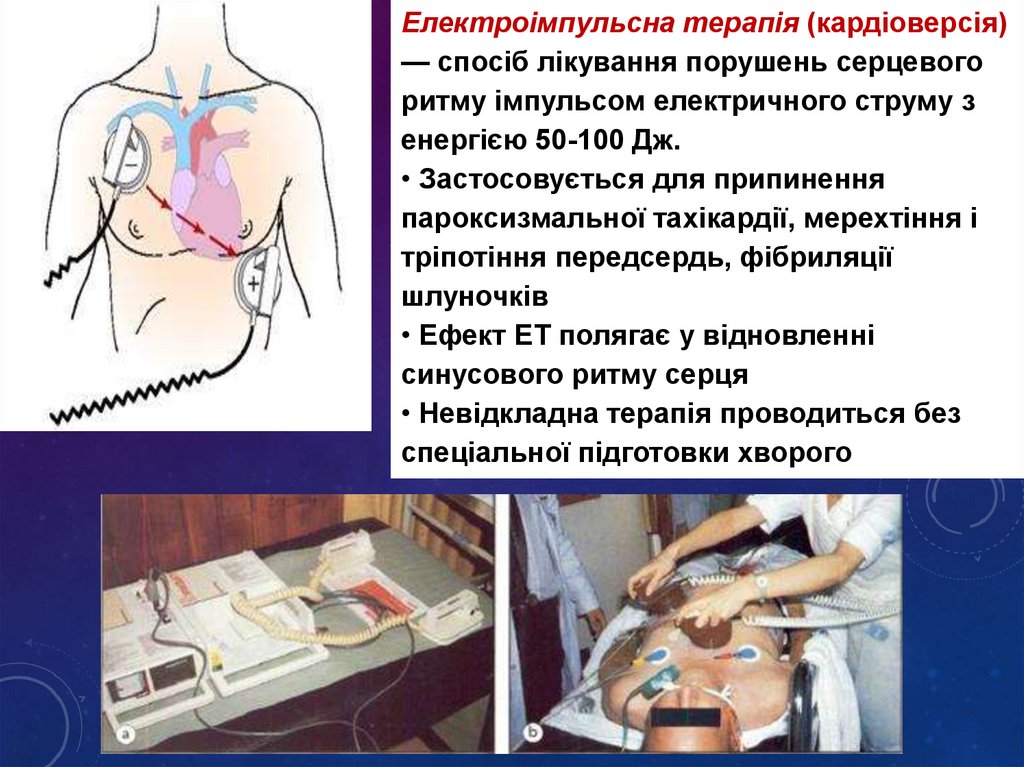
Електроімпульсна терапія (кардіоверсія)— спосіб лікування порушень серцевого
ритму імпульсом електричного струму з
енергією 50-100 Дж.
• Застосовується для припинення
пароксизмальної тахікардії, мерехтіння і
тріпотіння передсердь, фібриляції
шлуночків
• Ефект ЕТ полягає у відновленні
синусового ритму серця
• Невідкладна терапія проводиться без
спеціальної підготовки хворого
79.
Електростимуляція серця — метод лікування порушення серцевогоритму шляхом впливу на міокард шлуночків електричними
імпульсами відповідної потужності і частоти
Тимчасова
Зонд-електрод вводиться по венах у праві відділи серця
- у шлуночок — при електростимуляції шлуночків
- у передсердя — при електростимуляції передсердь
- частота імпульсів не повинна бути більшою на 5-10 %
ніж частота скорочень серця під час пароксизму
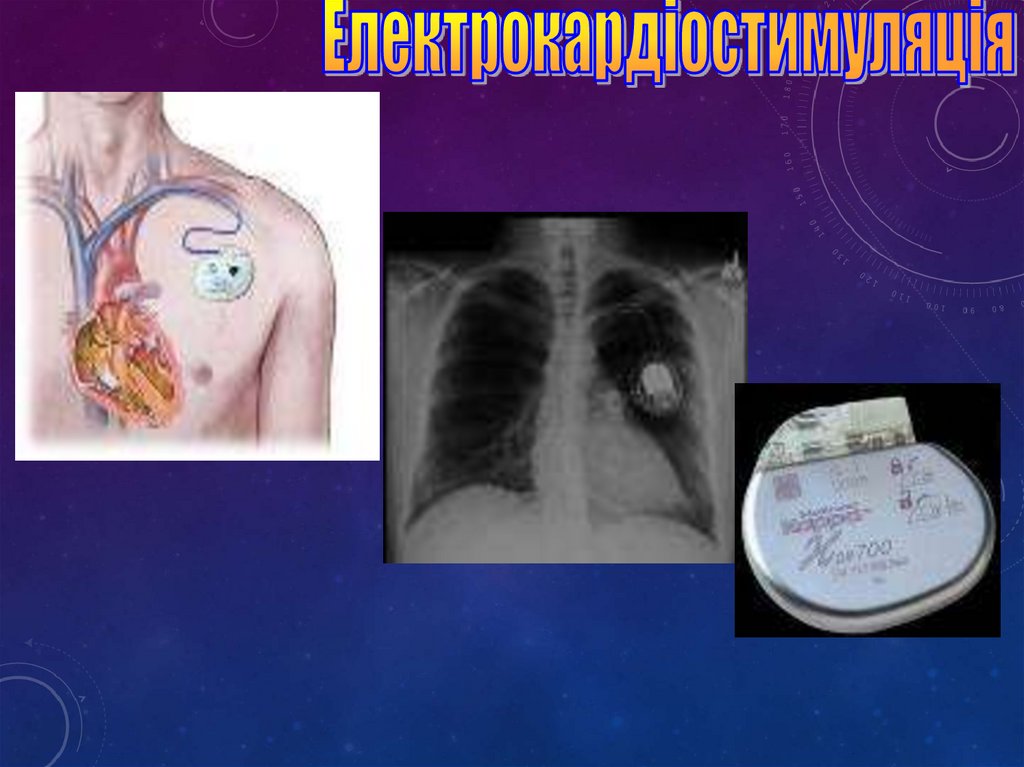
Постійна
Постійний електрокардіостимулятор (ЕКС) комбінований апарат, що складається з
електронного пристрою і джерела живлення великої
ємності, поміщених у герметичний металевий корпус
Маса сучасних ЕКС - 20–40 г, об’єм не перевищує 1020 см3, що дозволяє вживляти його в тіло хворого
80.
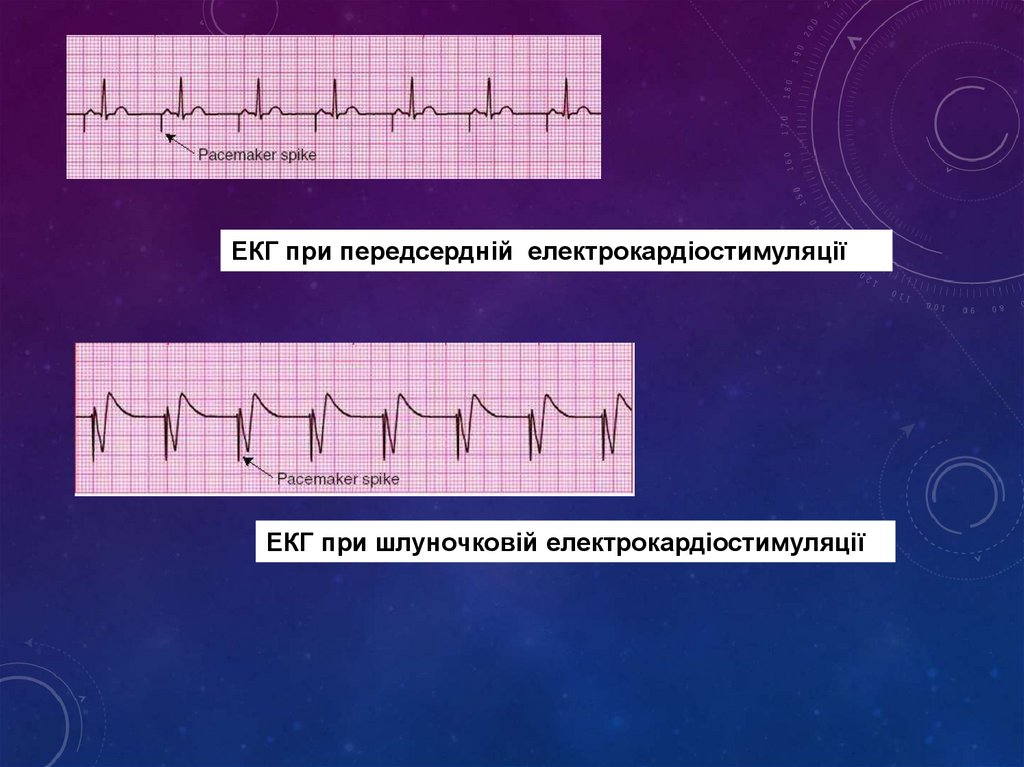
ЕКГ при передсердній електрокардіостимуляціїЕКГ при шлуночковій електрокардіостимуляції
































 Медицина
Медицина