Похожие презентации:
Химиотерапевтические препараты. Антибиотики
1.
Химиотерапевтические препараты.Антибиотики
1. История разработки и внедрения в
медицинскую практику
химиотерапевтических препаратов.
2. Требования, предъявляемые к ХТП.
3. Основные группы ХТП.
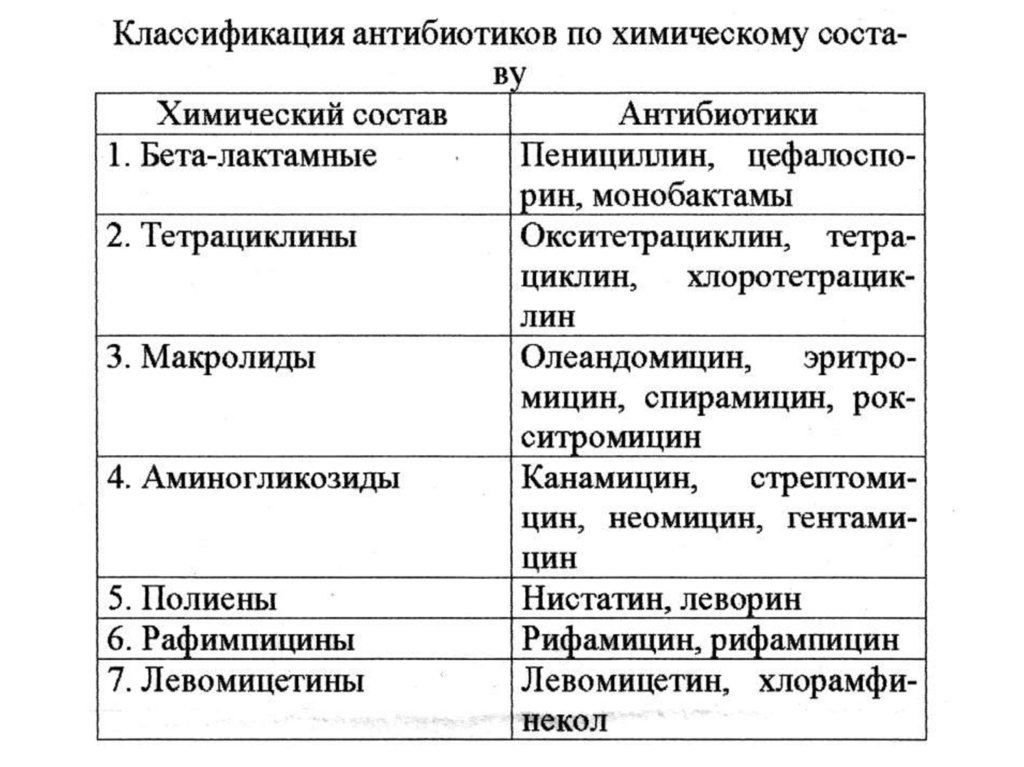
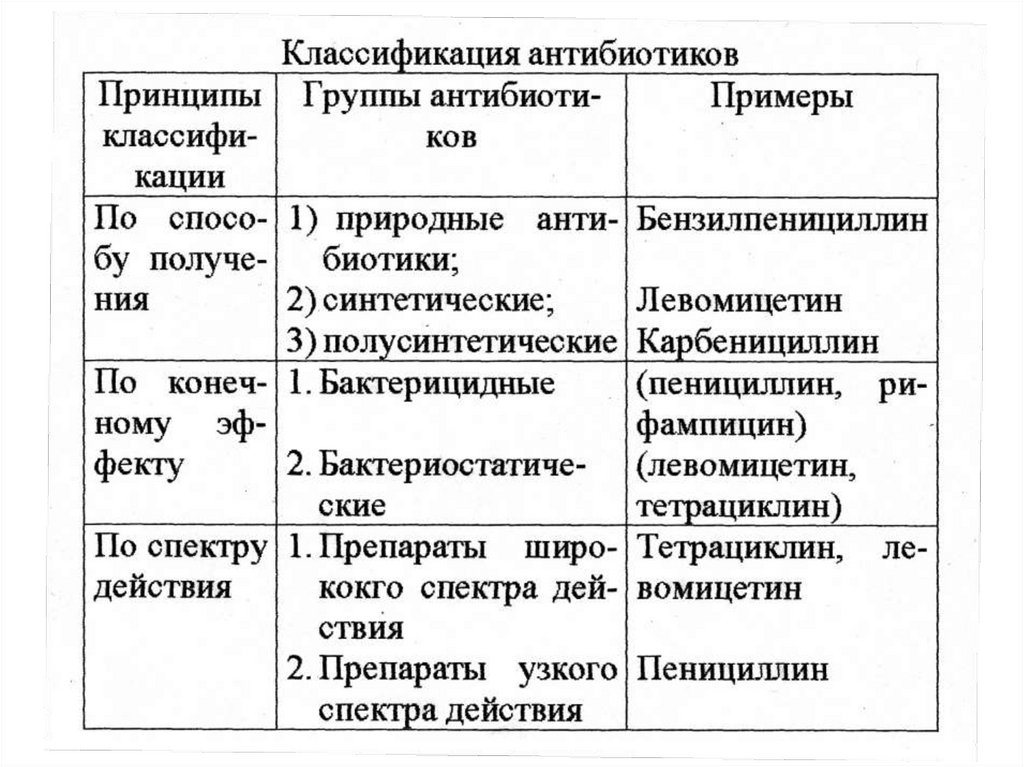
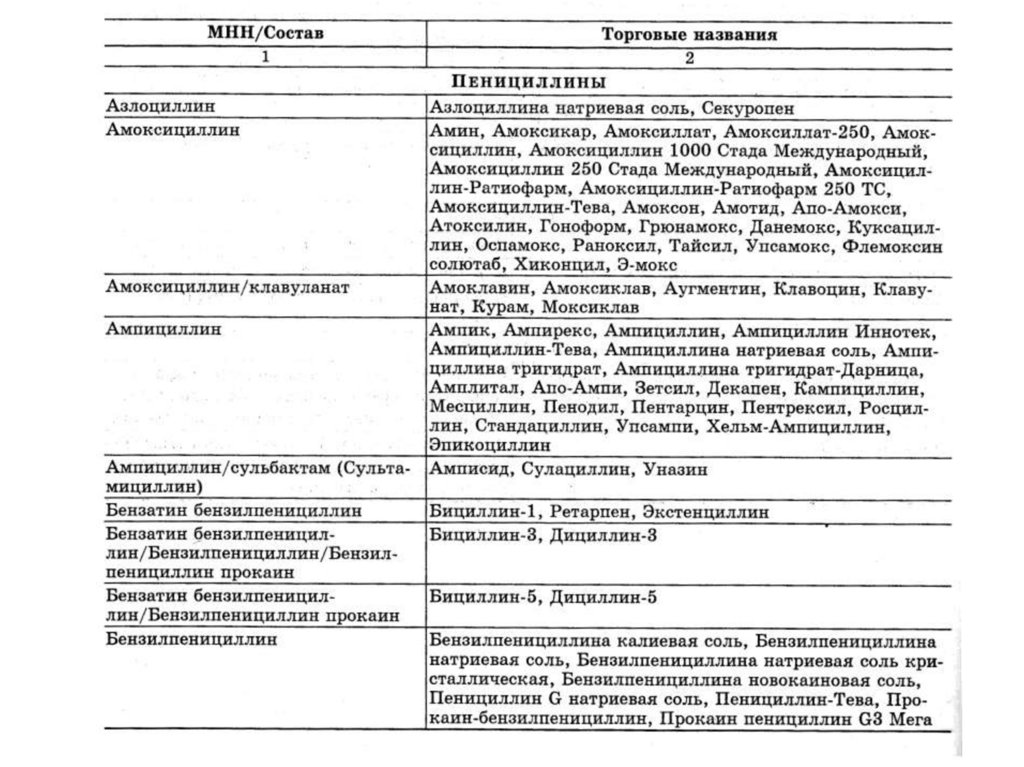
4. Антибиотики:
• классификация антибиотиков;
• антибиотикорезистентность;
• осложнения и побочные эффекты
антибиотикотерапии.
2.
3.
4.
5.
Требованияпредъявляемые к химиотерапевтическим препаратам
A. Основные:
- максимальное антимикробное действие на возбудителя
в минимальных концентрациях;
- специфичность антимикробного действия;
- безвредность для организма хозяина;
- сохранение активности в биологическом организме;
- медленное привыкание;
сохранение активности при длительном хранении.
-
Б. Дополнительные свойства:
- хорошая растворимость и выводимость,
сохранение активности в выделениях организма;
выведение из организма определенными путями.
6.
7.
8.
9.
10.
11.
12.
13.
14.
15.
16.
ПРАКТИЧЕСКОЕ ПРИМЕНЕНИЕ АНТИБИОТИКОВ:- для этиотропной терапии и профилактики (реже)
бактериальньх, грибковых, протозойных инфекций и
некоторых опухолей;
- антибиотики входят в состав ряда элективных и
накопительных питательных сред;
- используются при консервировании пищевых продуктов и
в виде добавок в корм крупного рогатого скота, свиней, птиц;
- в наyчных исследованиях ках специфические ингибиторы
определенных путей метаболизма.
СПОСОБЫ ПОЛУЧЕНИЯ МИКРОБНЫХ АНТИБИОТИКОВ:
- подбор и изучение антибиотика:
- засев на оптимальную питательную среду;
- культивирование;
- грубая очистка фильтрация (удаление взвешенных частиц);
- тонкая очистка удаление всех веществ, кроме антибиотиков;
- определение биологической активности антибиотика.
17.
ПРИЧИНЫ ОШИБОК ИРИ АНТИБИОТИКОТЕРАПИИ:- назначение антибиотиков без достаточных клинических и
лабораторных показаний;
- неправильный выбор антибиотиков (например, при сепсисе
назначают бактериостатические препараты);
- назначение антибиотика без определения чувствительности к ним
выделенных микробов;
- назначение низких доз антибиотиков и др.
ОСЛОЖНЕНИЯ И ПОБОЧНЫЕ ДЕЙСТВИЯ АНТИБИОТИКОВ:
- аллергия (зуд, покраснение, астма, анафилактический шок),
для предупреждения ставят кожные пробы, под язык;
- токсическое действие: на печень, почки, органы кроветворения,
слух, ЖКТ, нервную систему (стрептомицин - на слух,
тетрациклин на печень, левомицетин на кpоветворные органы);
- иммунодепрессивное действие: нарушение формирования
иммунитета, нарушение антителообразования приводит к
рецидивам, повторным заболеваниям;
- тератогенное действие тетрациклин - уродство плода;
- феномен Герца-Геймера (реакция обострения) - интоксикация,
вызванная эндотоксином, выделяющимся при массовой гибели
грамотpицательных бактерий;
- дисбактериоз;
18.
Причины лекарственной устойчивости:– массовое, бесконтрольное применение антибиотиков;
– неоправданное назначение антибиотиков;
назначение антибиотиков без определения
чувствительности к ним;
– миграция в микро6ных популяциях R-плазмид;
– использование антибиотиков в качестве продуктов питания;
– высокая адаптивность микробов к изменяющимся условиям
среды обитания.
19.
Виды лекарственной устойчивости:Различают два вида антибиотикоустойчивости:
а) первичная/естественная (видовая - характерна для всех
представителей этого вида) - обусловлена отсутствием для
действия антибиотика. Например, y микоплазм - к пенициллинам,
вследствие отсутствия у них клеточной стенки (пептидогликана)
б) приобретенная (штаммовая характерна для отдельных
представителей вида) - обусловлена изменением в процессе
жизнедеятельности микроорганизма под действием факторов
окружающей срeды. Она реализуется за счет модификаций,
мутаций и рeкомбинаций (чаще всего при передаче генов
c участием плазмид и транспозонов)
20.
Мехaнизмы приобретенной устойчивости:a) генeтические мутации в генетическом аппарате микробной
клетки, миграция генов лекарственной устойчивости (генов
c плазмидами, транспозонами, бактeриофaгами), рекомбинации;
б) биохимические:
1. Инактивирование антибиотика ферментами микроорганизма,
т.е. превращение активной фоpмы антибиотика
в неактивную — ацетилирование или фосфорилирование
(аминогликозиды ),
2. Нарушение синтеза компонентов клеточной стенки
(синтез ß-лактамаз пенициллинрезистентными
штаммами S. aureus)
3. Изменение проницаемости цпм микроба для антибиотика
(тетрациклины)
4. Возникновение y микроорганизмов альтернативного пути
образования жизненно важного метаболита, заменяющeго
основной путь, блокированный препаратом.
5. Утрата проницаемости клеточной стенки для определенного
антибиотика.

















 Медицина
Медицина








