Похожие презентации:
Выбор тактики и алгоритм оказания неотложной помощи при шоках на догоспитальном этапе
1.
МДК.03.01. Дифференциальная диагностика и оказаниенеотложной медицинской помощи на догоспитальном
этапе
Тема лекции:
Выбор тактики и алгоритм
оказания неотложной
помощи при шоках на
догоспитальном этапе.
2.
Цель лекции:• Изучение современной тактики
рациональной интенсивной терапии,
показаний и принципов госпитализации
при шоках на догоспитальном этапе.
3.
План лекции:• Современная тактика рациональной интенсивной
терапии при шоках на догоспитальном этапе
• Показания к госпитализации при шоках на
догоспитальном этапе
• Принципы госпитализации при шоках на
догоспитальном этапе
4.
Осваиваемые компетенции (ФГОС):ОК.1-ОК.13
ПК 3.1. Проводить диагностику неотложных состояний.
ПК 3.2. Определять тактику ведения пациента.
ПК 3.3. Выполнять лечебные вмешательства по оказанию медицинской
помощи на догоспитальном этапе.
ПК 3.4. Проводить контроль эффективности проводимых мероприятий.
ПК 3.5. Осуществлять контроль состояния пациента.
ПК 3.6. Определять показания к госпитализации и проводить
транспортировку пациента в стационар.
ПК 3.7. Оформлять медицинскую документацию.
ПК 3.8. Организовывать и оказывать неотложную медицинскую помощь
пострадавшим в чрезвычайных ситуациях.
5.
Планируемые результаты реализациипрограммы воспитания в процессе
освоения профессионального модуля
• ЛР 1 - Чувство патриотизма
• ЛР 3 - Уважение к Закону
• ЛР 2 - Чувство гражданственности
• ЛР 4 - Уважение к труду и человеку труда
• ЛР 6 - Уважение к старшему поколению
• ЛР 7 - Чувство взаимного уважения
• ЛР 9 - Бережное отношение к собственному здоровью
• ЛР 10 - Бережное отношение к природе
6.
Трудовые действияПрофстандарт «Фельдшер»:
- Оценка состояния, требующего оказания медицинской помощи в экстренной
форме.
- Распознавание состояний, представляющих угрозу жизни, включая состояние
клинической смерти (остановка жизненно важных функций организма человека
(кровообращения и (или) дыхания), состояния при осложнениях беременности,
угрожающих жизни женщины, требующих оказания медицинской помощи в
экстренной форме.
- Оказание медицинской помощи в экстренной форме при состояниях,
представляющих угрозу жизни, в том числе клинической смерти (остановка
жизненно важных функций организма человека (кровообращения и (или)
дыхания), состояниях при осложнениях беременности.
- Проведение мероприятий базовой сердечно- легочной реанимации.
- Применение лекарственных препаратов и медицинских изделий при оказании
медицинской помощи в экстренной форме.
7.
Определение понятия «шок». Причины и клиническиепроявления шоковых состояний. Виды и степени шоков.
Индекс Альговера. Помощь при различных видах шока.
8.
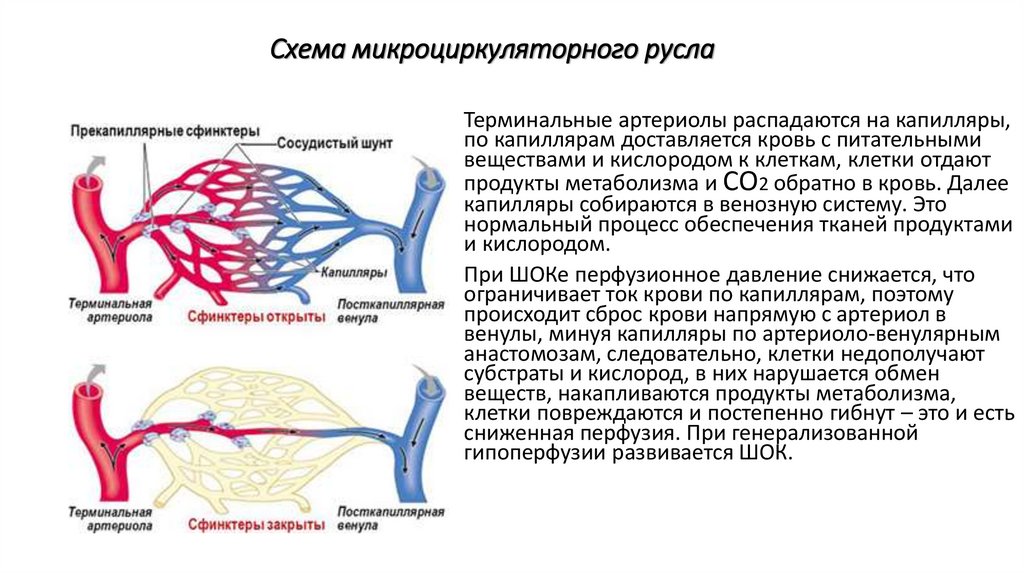
Схема микроциркуляторного руслаТерминальные артериолы распадаются на капилляры,
по капиллярам доставляется кровь с питательными
веществами и кислородом к клеткам, клетки отдают
продукты метаболизма и СО2 обратно в кровь. Далее
капилляры собираются в венозную систему. Это
нормальный процесс обеспечения тканей продуктами
и кислородом.
При ШОКе перфузионное давление снижается, что
ограничивает ток крови по капиллярам, поэтому
происходит сброс крови напрямую с артериол в
венулы, минуя капилляры по артериоло-венулярным
анастомозам, следовательно, клетки недополучают
субстраты и кислород, в них нарушается обмен
веществ, накапливаются продукты метаболизма,
клетки повреждаются и постепенно гибнут – это и есть
сниженная перфузия. При генерализованной
гипоперфузии развивается ШОК.
9.
Определение понятия ШОК.Шок ( от англ. Shock – удар, сотрясение) – это такое состояние, при
котором имеет место неадекватная доставка субстратного
обеспечения и кислорода для удовлетворения потребностей
клеток.
Основным патогенетическим звеном является генерализованная
тканевая гипоперфузия.
10.
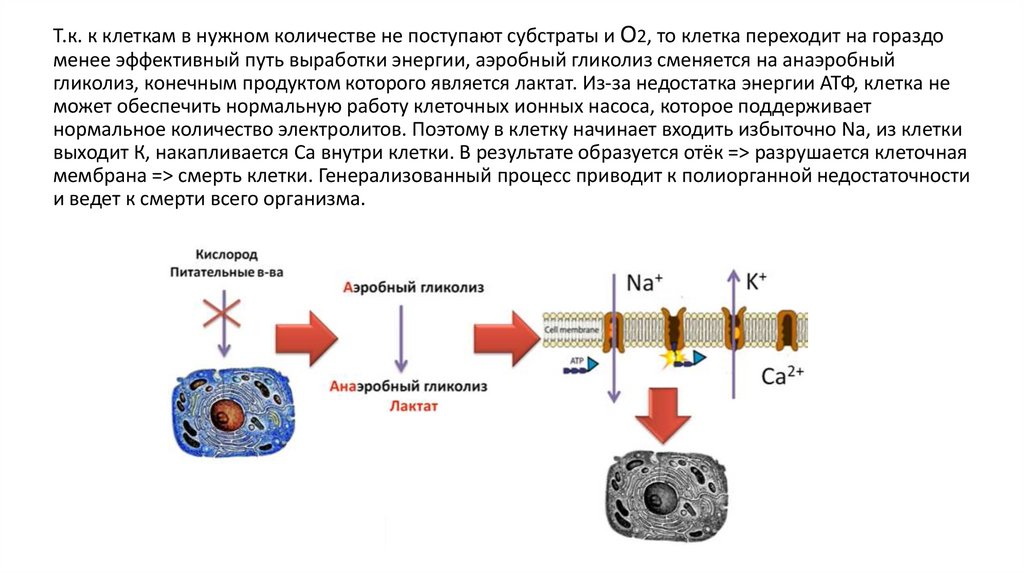
Т.к. к клеткам в нужном количестве не поступают субстраты и О2, то клетка переходит на гораздоменее эффективный путь выработки энергии, аэробный гликолиз сменяется на анаэробный
гликолиз, конечным продуктом которого является лактат. Из-за недостатка энергии АТФ, клетка не
может обеспечить нормальную работу клеточных ионных насоса, которое поддерживает
нормальное количество электролитов. Поэтому в клетку начинает входить избыточно Na, из клетки
выходит К, накапливается Са внутри клетки. В результате образуется отёк => разрушается клеточная
мембрана => смерть клетки. Генерализованный процесс приводит к полиорганной недостаточности
и ведет к смерти всего организма.
11.
Развитие ШОКа может развиться не только из-за недополучениякислорода и питательных веществ, но и при дефиците ТОЛЬКО
кислорода.
12.
Правильность работы сердечно-сосудистой системы зависит от:• Тонуса сосудов, которые регулируются ВНС
• ОЦК, которое находится в определенном соотношении между
межтканевой и межклеточной жидкостью
• Сердечного выброса (сколько сердце выбрасывает крови за 1
минуту своей деятельности)
Классификация ШОК-ов основывается на нарушении одного или
нескольких факторов
13.
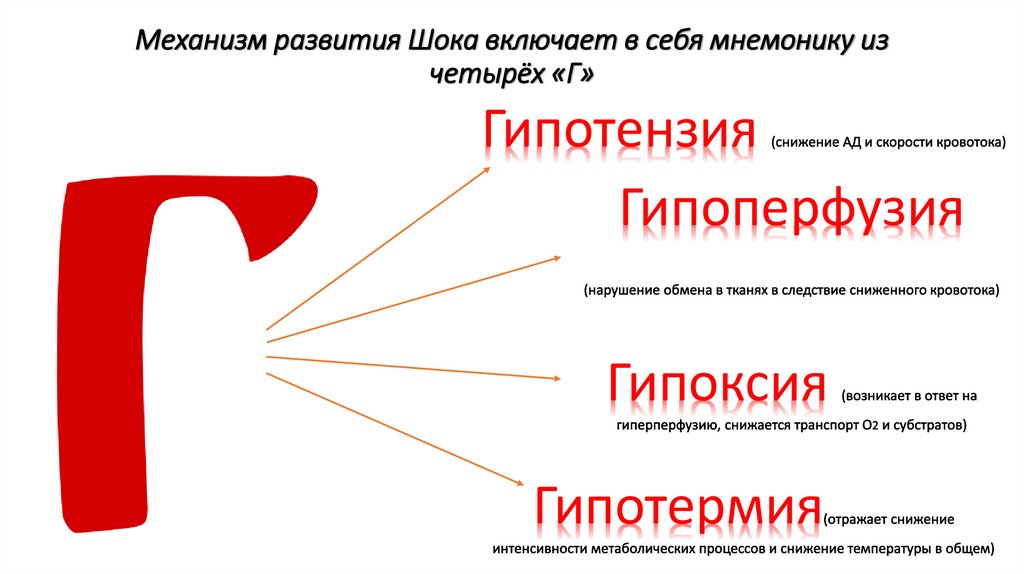
Механизм развития Шока включает в себя мнемонику изчетырёх «Г»
Гипотензия
Гипоперфузия
Гипоксия
Гипотермия
14.
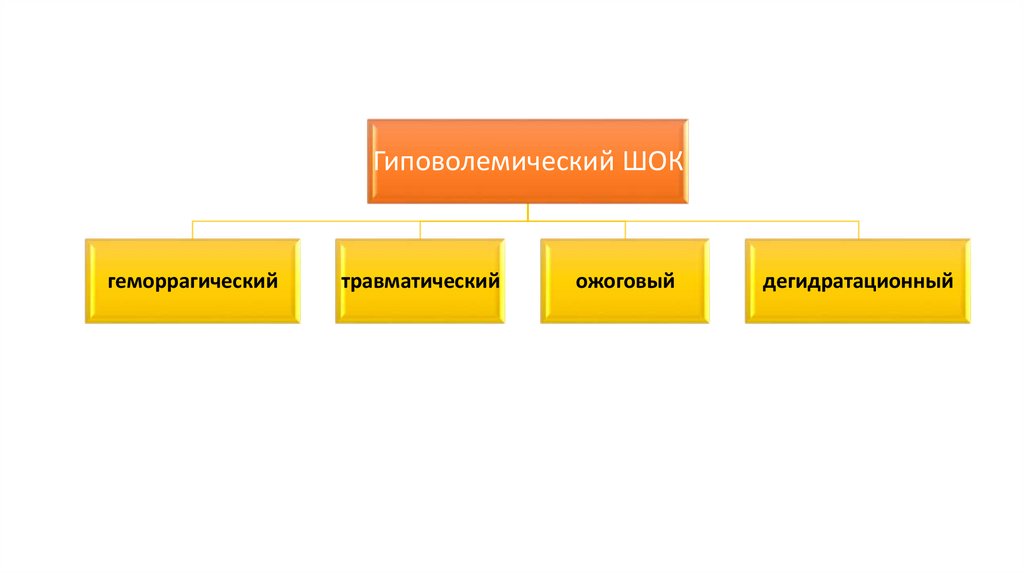
Классификация ШОК-ов выделяет:I. Гиповолемический – в следствие снижения ОЦК.
II. Кардиогенный – отражает снижение сократительной
способности миокарда.
III. Сосудистый – в основе которого лежит повышенная
проницаемость сосудов и снижение тонуса сосудов.
IV. Обструктивный – возникает в следствие закупорки сосудов
тромбами или эмболами.
15.
Гиповолемический ШОКгеморрагический
травматический
ожоговый
дегидратационный
16.
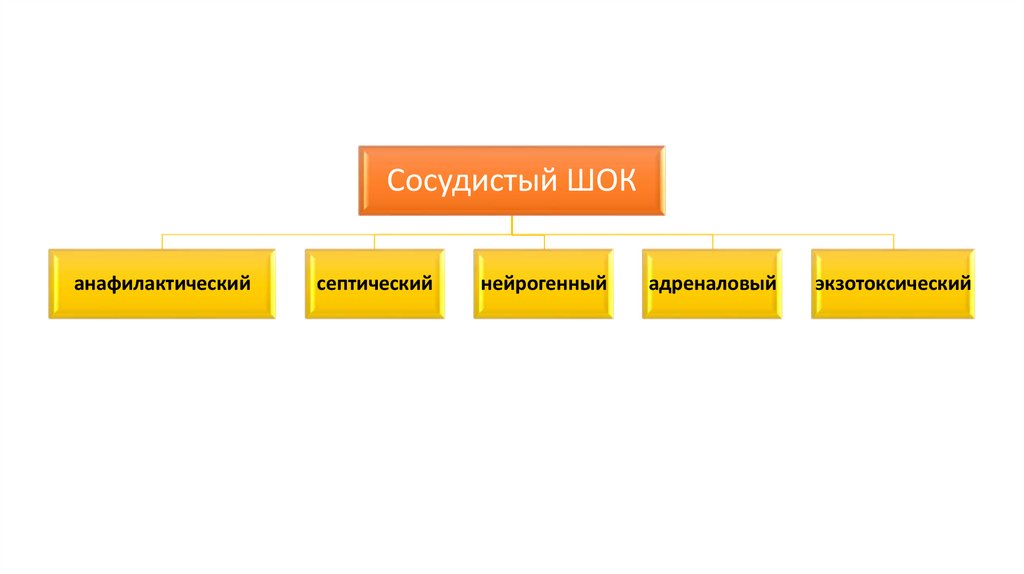
Сосудистый ШОКанафилактический
септический
нейрогенный
адреналовый
экзотоксический
17.
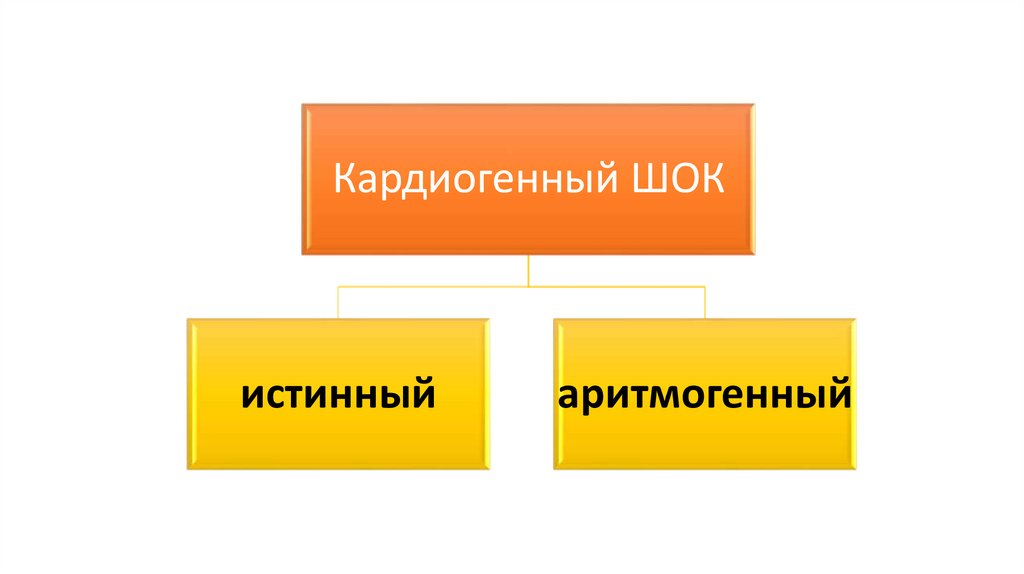
Кардиогенный ШОКистинный
аритмогенный
18.
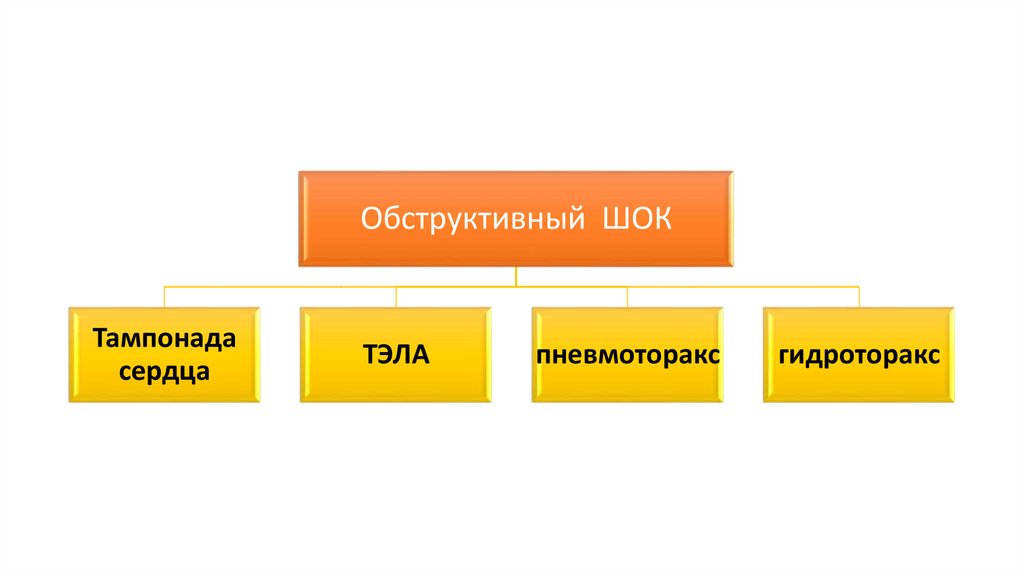
Обструктивный ШОКТампонада
сердца
ТЭЛА
пневмоторакс
гидроторакс
19.
Геморрагический ШОК.Геморрагический ШОК – критическое состояние, которое
характеризуется развитием гипоперфузии тканей и гипоксией всего
организма в результате кровопотери.
Причинами могут служить:
• Травмы
• Ранения
• Желудочно-кишечные кровотечения
• Эрозивные кровотечения из магистральных сосудов
• Повреждение паренхиматозных органов брюшной полости
20.
В момент возникновения геморрагического шока происходитцентрализация кровообращения, т.е. кровоток централизуется в
жизненно-важных органов – головного мозга, легких и сердца.
21.
Геморрагический шок развивается, как правило, не столько в связи суменьшением ОЦК, сколько в результате интенсивности кровопотери.
При кровопотери до 10% ОЦК (примерно 500мл крови) – организм за счет
моторики венозного русла ( в нем содержится до 70% объема крови, в
артериях - 15%, в капиллярах – 12% и в камерах сердца – 3%) довольно
успешно справляется с данной ситуацией. Давление (ДН) наполнения
правых отделов сердца остается в пределах нормы, ЦВД ( центральное
венозное давление) держится на должном уровне, ударный объем (УО) не
страдает.
При потере более 10% ОЦК приток крови с периферии в малый круг
начинает уменьшаться, ДН правых отделов сердца падает, ЦВД становится
ниже нормы => снижается УО. Компенсация в виде тахикардии. При
истощении компенсаторных механизмов УО уменьшается ниже
критической величины и развивается синдром малого выброса.
22.
На фоне затянувшегося синдрома малого выброса происходитглубокая гипоксия тканей с неизбежным развитием ацидоза.
Под воздействием ацидоза развивается постепенная потеря тонуса
прекапиллярного сфинктера на фоне сохранившегося тонуса
посткапиллярной части капилляров.
Повышается вязкость крови, возникает стаз, в последующем сладж
( агрегация эритроцитов), что вызывает возникновение
коагулопатии.
23.
При гиповолемических состояниях и септическом шоке, а также приишемии органов брюшной полости, геморрагическом и некротическом
панкреатите из разрушенных лейкоцитов и поврежденных тканей
выделяются протеолитические ферменты и попадают в плазму крови.
Под их влиянием пептиды, имеющие своим источником α2 –
глобулиновую фракцию сыворотки крови (такие как ангиотензин,
брадикинин), активируются и начинают оказывать угнетающее действие
на миокард.
При гипоксии накапливается большое количество лактата,
недоокисленных ам.к-т и жирных к-т, что вызывает метаболический
ацидоз.
Ключевым звеном в патогенезе гиповолемического шока ялвяется
низкий СВ (сердечный выброс), что вызывает неадекватную окигенацию
тканей.
24.
Травматический шок.По патогенезу травматический шок (ТШ) схож с геморрагическим, т.к. в
основе – явная или скрытая кровопотеря.
Закрытые переломы костей также сопровождаются скрытой
кровопотерей, в результате внутритканевой гематомы.
При закрытом переломе плеча кровопотеря достигает 300-400 мл, костей
голени – 400-500 мл, бедренной кости 1000-1500 мл, костей таза 15003000 мл.
25.
• Эректильная фаза шока – догоспитальная фаза, вследствие мощногоболевого синдрома. Проявляется возбуждением пациента.
• Торпидная фаза шока – в основе которой лежит энергетическое
голодание в результате истощения запасов эндогенной энергии,
уменьшение ударного объема, замедление капиллярного кровотока,
возрастание вязкости крови и последующая ее секвестрация
(отторжение некротизированного участка от сохранивших
жизнеспособность тканей, происходящее в результате
демаркационного воспаления)
Также травматический шок может сопровождаться – жировой
эмболией, синдромом острого паренхиматозного повреждения легких,
синдромом диссеменированного внутрисосудистого свертывания
крови.
26.
Ожоговый шок.• Ожоговый шок – это начальная стадия ожоговой болезни и
развивается вследствие шокогенной болевой травмы и
прогрессирующей плазмопотери.
• Основные патогенетические моменты ожогового шока : боль,
гиповолемия, плазмопотеря, гипонатриемия и гипокалиемия,
вследствие гипокалиемии развивается парез кишечника => синдром
транслокации кишечной флоры => развитие гнойно-септических
осложнений.
• Вследствие централизации кровообращения возникают ишемии
слизистой ЖКТ, что приводит к развитию стрессовых язв и
кровотечению.
• Активизируется синдром воспалительного ответа и вызванного им
эндотоксикоза, катаболизма, энергетического дефицита, синдрома
капиллярной утечки, полиорганной дисфункции, возможен сепсис.
27.
Площадь ожоговой поверхности.• У детей до 1 года шокогенной поверхностью является площадь
ожога 8% поверхности тела.
• У детей старше 1 года – 10% при поверхностных, более 5% при
глубоком.
• У взрослых шокогенная поверхность – 20% при поверхностных и
10% при глубоких.
28.
Кардиогенный шок.• В основе кардиогенного шока лежит сердечная недостаточность.
• Истинный кардиогенный шок – когда страдает 40% и более миокарда левого
желудочка. На этом фоне происходит снижение УОС (ударный объем) и СВ
(сердечный выброс), а правые отделы сердца фактически продолжают
работать в прежнем режиме, т.е. приток крови с периферии в малый круг
остается в пределах нормы.
• Дисбаланс в работе правых и левых отделов сердца быстро вызывает
переполнение малого круга кровообращения, давление наполнения правых
отделов сердца увеличивается, центральное венозное давление
значительно возрастает. Симпатоадреналовая реакция усиливает спазм
периферических сосудов, подстегивает работу сердца, но не может вывести
ее на приемлемый для компенсации уровень.
• Ключевыми звеньями в патогенезе кардиогенного шока являются низкий
сердечный выброс, что вызывает неадекватную оксигенацию тканей.
29.
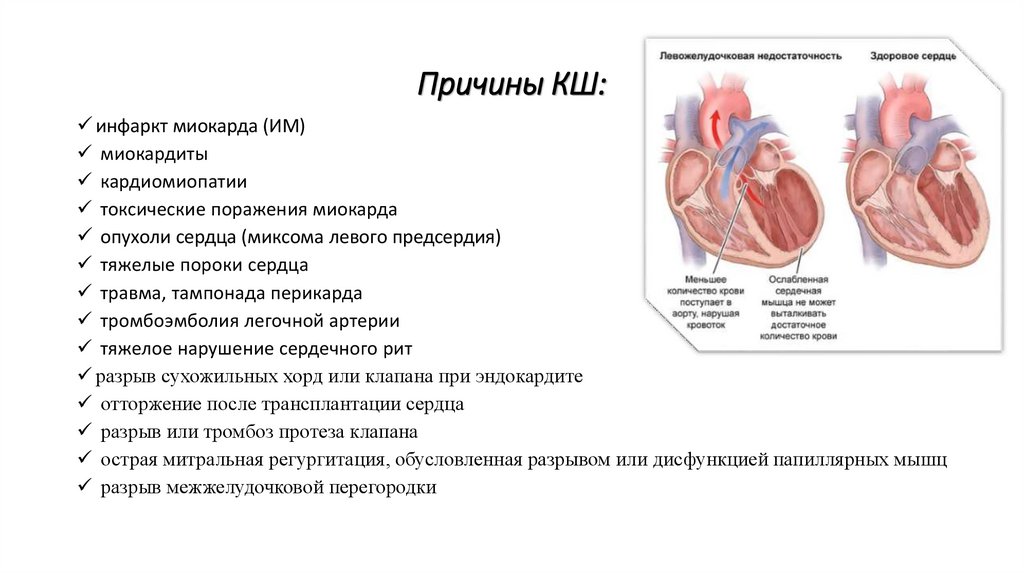
Причины КШ:инфаркт миокарда (ИМ)
миокардиты
кардиомиопатии
токсические поражения миокарда
опухоли сердца (миксома левого предсердия)
тяжелые пороки сердца
травма, тампонада перикарда
тромбоэмболия легочной артерии
тяжелое нарушение сердечного рит
разрыв сухожильных хорд или клапана при эндокардите
отторжение после трансплантации сердца
разрыв или тромбоз протеза клапана
острая митральная регургитация, обусловленная разрывом или дисфункцией папиллярных мышц
разрыв межжелудочковой перегородки
30.
Септический шок.Является одним из самых тяжелых видов шока. Летальность
составляет от 50 до 75 %.
По патогенезу СШ является одновременно сосудистым,
кардиогенным и гиповолемическим.
В основе развития СШ лежит накопление провоспалительных
медиаторов, вызывающих повреждение эндотелия, активацию
ДВС-синдрома, выраженные нарушения микроциркуляции с
генерализованным спазмом одних зон и паралитической
вазодилатацией других, а том числе вследствие накопления в
тканях оксида азота (NO)
Вследствие накопления эндотоксинов микроорганизмов и
выраженного ацидоза не происходит взаимодействия
катехоламинов с сосудистыми рецепторами, что вызывает
депрессию миокарда, активизируется катаболизм и возникает
повышенная потребность тканей в кислороде, которая не может
быть удовлетворена вследствие снижения его доставки.
Гиповолемия возникает вследствие выраженного синдрома
капиллярной утечки (вызванной действием медиаторов
воспаления на сосудистый эндотелий, за счет пропотевания
жидкой части крови в интерстиций)
31.
Стадии септического шока.I.
Стадия теплового шока (гипердинамическая фаза) – отмечается
гипердинамия кровообращения за счет активации работы сердца и
раскрытия артериовенозных шунтов. В норме через АВ-шунт
проходит около 5% органного кровотока. При СШ эта величина
возрастает, что способствует формированию кислородного
дефицита в системе капилляров. Возникает состояние повышения
температуры кожных покровов, тахикардия.
II. Стадия холодного шока (гиподинамическая фаза) – в ее основе
лежит переход к гиподинамическому типу кровообращения,
развитие синдрома малого выброса вследствие прогрессирующего
ухудшения контрактильности миокарда и падения общего
периферического сопротивления. Пациент блелнеет, холодеет.
Летальность в данную фазу приближается к 80-90%.
32.
Анафилактический шок.АШ чаще всего развивается в ответ на парентеральное
введение антигена на фоне сенсибилизации. В роли антигенов
могут выступать : чужеродные белки, сыворотки, вакцины,
полипептиды, препараты ферментов.
В основе АШ лежит массивный выброс в кровоток гистамина,
серотонина и прочих биологически активных веществ на фоне
повторного попадания в организм аллергена. Данные
вещества оказывают паралитическое действие на
прекапиллярный сфинктер в системе микроциркуляции =>
периферическое сосудистое сопротивление резко уменьшается
и имеющийся объем крови становится слишком малым по
отношению к сосудистому руслу.
Происходит децентрализация кровообращения, возникает
гиповолемия без потери ОЦК.
33.
Под влиянием биологически активных веществбыстро повышается проницаемость клеточных
мембран, в результате этого возникают
интерстициальные отеки, прежде всего, в
головном мозге и легких, а переход жидкой
части крови в интерстиций способствует ее
сгущению и еще большему уменьшению ОЦК.
Происходит стремительное развитие ларинго- и
бронхиолоспазма, возникает ОДН.
34.
Шок – это клинический синдром, сопровождающийся микро- имакроциркуляторными расстройствами, гипоперфузией и
неадекватной оксигенацией тканей и ведущий к общей
недостаточности тканевой перфузии, что, в свою очередь,
приводит к нарушению гомеостаза и необратимому повреждению
клеток.
35.
Клиническая классификация стадий гиповолемического шока поРябову (1979г).
Кровопотеря, %
ОЦК и объем, мл
Состояние
Клинические симптомы
Компенсаторные и
патологические
механизмы
10%
450-550
Норма
Отсутствуют
Гемодилюция, юные
эритроциты.
15-25%
700-1300
Шок I ст.
• Умеренная тахикардия
• Незначительная
артериальная
гипотензия
• Умеренная олигоурия
Перестройка ССС,
катехоламины, начинает
формироваться
централизация
кровообращения
25-45%
1300-1800
Шок II ст.
ЧСС 120-140
АД < 100
Олигоурия
Одышка
Снижение системного АД,
одышка, цианоз, стаз
Более 50%
2000-2500
Шок III ст.
ЧСС > 140
Гипотензия более 12 ч.
Гипостаз
Анурия
Сладж, феномен некроза
и отторжения слизистой
оболочки кишечника
36.
Клиническая классификация степеней тяжести гиповолемическогошока по Н.М. Федоровскому (2002г).
I.
(легкая степень) – снижение САД до 100-90 мм.рт.ст., пульс до
100 – 110 в минуту, шоковый индекс (ШИ) 1,0-1,1
II. (средняя степень) – снижение САД до 80-70 мм.рт.ст.,
тахикардия до 120-130 в минуту, ШИ 1,5
III. (тяжелая степень) – САД ниже 70 мм.рт.ст., тахикардия свыше
140 в минуту, ШИ более 2, кровопотеря более 20% ОЦК
IV. (крайне тяжелая степень) – АД ниже 60 мм.рт.ст.,тахикардия
более 140 в минуту, ШИ более 2, кровопотеря 40-50% ОЦК.
37.
Клиническая классификация травматического шока по В.К.Гостищеву (1993г).
ТШ I степени – сознание сохранено, больной контактен, слегка заторможен. Кожные
покровы бледные, возможна мышечная дрожь. Пульс – до 100 в минуту.
Систолическое АД снижено до 90 мм.рт.ст.
ТШ II степени – больной заторможен. Кожные покровы бледные, холодные, липкий
пот. Восстановление кровотока при надавливании пальцем на ногтевое ложе резко
замедлено, выражен цианоз ногтевого ложа. Дыхание поверхностное. Пульс слабого
наполнения, 110-120 ударов в минуту САД снижено до 90-70 мм.рт.ст. ЦВД
(центральное венозное давление) снижено.
ТШ III степени – состояние крайне тяжелое: больной адинамичен, заторможен, на
вопросы отвечает односложно, не реагирует на боль. Кожные покровы бледные,
холодные с синюшным оттенком. Дыхание поверхностное, частое. Пульс до 130-140
ударов в минуту. САД низкое – 70-50 мм.рт.ст. ЦВД равно нулю или отрицательное.
Прекращается мочеотделение.
ТШ IV степени – предагональное состояние. Кожа и слизистые бледные с синюшным
оттенком, дыхание частое, поверхностное, пульс частый слабого наполнения. Сад 50
мм.рт.ст. и ниже.
38.
Шоковый Индекс ( индекс Альговера)частота пульса
ШИ =
САД
Нормальная величина ШИ = 60/120 = 0,5
Где 60 – ЧСС в минуту; 120 – нормальная величина САД в мм.рт.ст.
• При шоке I стадии (кровопотеря 15-25% ОЦК) ШИ = 1 (100/100)
• При шоке II стадии (кровопотеря 25-45% ОЦК) ШИ = 1,5 (120/80)
• При шоке III стадии (кровопотеря более 50% ОЦК) ШИ = 2 (140/70)
39.
Для лечения необходимо осуществлять постоянныйконтроль следующих параметров:
• Состояния сознания
• Температуры и цвета кожных покровов
• Центрального венозного давления
• Артериального давления
• Минутного объема сокращений
• Ударной объема
• Объема циркулирующей крови
• Частоты сердечных сокращений и сердечного ритма
• Кислотно-основного и водно-электролитного состояний
• Вязкости крови и гематокрита
• Почасового диуреза и плотности мочи
• Свертывающей системы крови
• Функции легких
• Основных биохимических параметров
• Определение температурного градиента между кожными покровами и прямой кишкой.
40.
Тактика лечения отдельных видов шока.Прежде всего необходимо выполнить последовательную оценку и поэтапную переоценку
основных жизненно важных показателей:
А (airway) – оценка и поддержание проходимости дыхательных путей
В (breathing) – оценка и поддержание легочной вентиляции и оксигенации
С (circulation) – оценка и поддержание циркуляции.
Принципы терапии шока:
1) Улучшение доставки кислорода – за счет повышения напряжения О2 в крови - ИВЛ
2) Коррекция кислотно-основного состояния – устранение ацидоза
3) Энергетическая дотация – введение 10-20% р-ра глюкозы в объеме не больше скорости
ее утилизации в тканях, которая при шоке снижается до 0,25-0,4 г/кг/ч.
4) Методы гемодинамической поддержки
5) Стероидная терапия ( при травматическом шоке в первые 20-30 мин. Вводя
гидрокортизон в дозе 30-50 мг/кг)
6) Лечение эндотелиальной дисфункции – 2 группы препаратов ( 1 – влияют на
метаболические процессы : убихинон, мексикор, предуктал; 2 – антиоксиданты :
торкоферол, аскорбиновая к-та, ретинол)
41.
Методы гемодинамической поддержкиИнфузионная терапия при шоке состоит из двух этапов.
1. Производится быстрое внутривенное введение 10-20 мл/кг
0,9% р-ра NaCl – с целью повышения преднагрузки,
кратковременного восполнения емкости сосудистого русла и
создания условий для успешного действия прессорных аминов
(адреналин, мезатон и т.д.)
2. Вазоконстрикторная терапия препаратами, воздействующими
на альфа-адренорецепторы периферических сосудов : дофамин
10-20 мкг/кг/мин, эпинефрин (адреналин) 0,5-1,5 мкг/кг/мин,
норэпинефрин ( норадреналин) 0,05-1,0 мкг/кг/мин,
фенилэфрин (мезатон) 0,1-0,5 мкг/кг/мин.
42.
Принципы лечения гиповолемического шока.• Немедленная остановка кровотечения, при необходимости
адекватное обезболивание
• Обеспечение венозного доступа и проведение инфузионной
терапии
• Лечение ОДН, нормализация О2 и метаболизма тканей
• Постоянная подача кислорода с его содержанием во вдыхаемой
смеси 35-45% (поток кислорода 3-5 л/мин)
• Лечение ОСН
• Катетеризация мочевого пузыря с целью контроля диуреза
• Нормализация СВ
43.
Принципы лечения травматического шока.На догоспитальном этапе :
1.
Придание телу пациента оптимального положения в зависимости от травмы ( Тренделенбурга, Фовлера,
Волковича-Дьяконова, горизонтального на щите)
2. Проведение мероприятий по поддержанию внешнего дыхания (санация трахеобронхиального дерева –
профилактика и устранение аспирационного синдрома, интубация трахеи, ларингеальная маска, комбитьюб,
коникотомия, вспомогательная или заместительная ИВЛ. Наложение окклюзионной повязки при открытом
пневмотораксе, пункция плевральной полости при напряженном пневмотораксе)
3. Временная остановка кровотечения (кровоостанавливающий жгут, зажим, давящая повязка, пальцевое
прижатие артерии, тугая тампонада раны, противошоковый костюм и др.)
4. Восполнение ОЦК : солевые р-ры ч/з рот, инфузия кровозамещающих р-в внутривенно, внутрикостно. АД должно
находиться выше критического уровня (80 мм.рт.ст.)
5. Обезболивание и блокирование эмоционально-стрессовых реакций : новокаиновые блокады, НПВС (кетопрофен
100-200 мг изолированно или в сочетании с опиатами (фентанил 0,1 мг внутривенно) или опиоидами (трамадол
100 мг внутривенно)
6. Иммобилизация зон переломов, обширных повреждений мягких тканей, сосудов, нервов (транспортные шины,
вакуумные матрасы, жесткие щиты, воротник Шанса и др.)
7. Местное охлаждение поврежденных участков тела (гипотермические пакеты, импровизированные холодные
компрессы, лед, снег, вода)
8. Органопротекторы (антигипоксанды, антиоксиданты)
9. Кортикостероидные гормоны
10. Профилактика и лечение жировой эмболии (липостабил, глюкозо-новокаиновая смесь)
44.
Принципы лечения ожогового шока.На догоспитальном этапе при отсутствии возможности проведения инфузионной терапии и при сохраненном
сознании пациенту дают пить солевые р-ры, проводят анальгезию и накладывают на ожоговые поверхности
стерильные повязки, обильно смоченные фурацилином.
На догоспитальном этапе последовательность лечебных мероприятий :
1. Восстановление проходимости верхних дыхательных путей, оксигенотерапия.
2. Анальгезия ненаркотическими или наркотическими анальгетиками.
3. Болюсная инфузия 20 мл/кг р-ра Рингера или 0,9% р-ра NaCl. Основу инфузионной терапии должны
составлять глюкозно-солевые и белковые препараты.
4. Устанавливается назогастральный зонд, опоражняется желудог и вводятся антациды, например,
алгедрат+магния гидрохлорид (маалокс) ч/з каждые 1-2 ч. Воизбежании стрессовых язв и транслокации
кишечной флоры.
5. Для уменьшения сосудистой проницаемости используют этамзилат натрия 0,1мл/кг/сут; преднизолон
(более
30% пов-ти тела 3 мг/кг/сут на 3 дн.; более 50% пов-ти тела – 5 мг/кг/сут на 5 дн). Аскорбиновую к-ту
1г/м2 ожоговой поверх-ти в сутки.
6. Профилактика столбняка (при иммунизации свыше 5 лет назад) введением 0,5 мл анатоксина столбнячного.
У не иммунизированных – иммоноглобулином противостолбнячного из сыворотки крови человека в дозе
250-500 тыс. ЕД внутримышечно.
7. А/б-ая терапия препаратами широкого спектра действия.
8. Постоянный контроль диуреза.
45.
Принципы лечения септического шока.1. Восполнение ОЦЖ следствие пропотевания жидкой части крови в
интерстиций на фоне выраженного синдрома капиллярной утечки.
Болюсная инфузия за 20-30 мин 10-20 мл/кг изотонического р-ра NaCl. В
объем инфузии должна быть включена сода для коррекции
матеболического ацидоза под контролем показателей КОС (кислотноосновное состояние)
2. Инотропная и вазопрессорная терапия. Используют адреналин,
норадреналин, дофамин и др. сосудоактивные препараты.
3. Энергодотация – введение глюкозы 0,5 г/кг/ч.
4. Стероидная терапия для подавления активности NO (оксида азота) –
синтетазы, восстановление чувствительности адренергических
рецепторов, подавление активности противовоспалительных медиаторов.
Гидрокортизон – 100 мг болюсно внутривенно, 0,18 мг/кг/ч в период
сосудистой поддержи и 0,08 мг/кг/ч, в дальнейшем со снижением на 24 мг
каждые сутки.
46.
Домашнее заданиеРабота с учебником и конспектом занятия.
Составление графологической структуры изученного
материала.
Рекомендуется учебник:
1. Неотложная медицинская помощь на догоспитальном
этапе / под ред. А.Л.Вёрткина. М., «ГЭОТАР-Медиа»,
2022 г.- 539 с.
2. Скорая
медицинская
помощь.
Клинические
рекомендации / под ред. С. Ф. Багненко. - Москва :
ГЭОТАР-Медиа, 2022. - 896 с. - ISBN 978-5-97046594-3.
47.
Рефлексия.1
Мне было скучно, потому
что я все это знаю!!
2
На лекции было интересно,
потому что я понял как важно
вовремя и правильно
оказывать неотложную
помощь!!!?







































 Медицина
Медицина








