Похожие презентации:
Акушерство. Оказание помощи при невынашивании и перенашивании беременности
1.
Министерство здравоозранения московской областиГосударственное бюджетное образовательное
учреждение
Среднего профессионального образования
московской области
«Московский областной медицинский колледж»
Рузский филиал
Специльность: Лечебное дело
Учебная дисциплина « Диагностическая деятельность
Раздел Диагностика в акушерстве и гинекологии»
Подготовил студент группы 21ф Магомедов Т.М.
Проверил преподаватель Малеревская Е.В.
2.
Оказание помощи приневынашивании и
перенашивании
беременности
Беременность – это удивительный и волнующий период в жизни
женщины. Однако, к сожалению, иногда возникают ситуации,
когда беременность прерывается раньше срока (невынашивание)
или затягивается (перенашивание). Оказание своевременной и
квалифицированной помощи в этих случаях имеет огромное
значение для сохранения здоровья матери и ребенка. Данная
презентация направлена на повышение осведомленности о
проблемах невынашивания и перенашивания беременности, а
также на улучшение исходов беременности.
3.
Невынашивание беременности: определениеи статистика
Невынашивание беременности, или самопроизвольный аборт (выкидыш), – это прерывание беременности до 20й недели гестации. Классифицируют ранние (до 12 недель) и поздние (12-20 недель) выкидыши, угрожающий
аборт, несостоявшийся аборт и привычное невынашивание (три и более выкидыша подряд). Статистика
показывает, что 10-20% клинически распознанных беременностей заканчиваются выкидышем, и риск возрастает
с возрастом матери (особенно после 40 лет).
Риск выкидыша
Причины выкидыша
Возраст до 30 лет: 10%
Генетические факторы
Возраст 35 лет: 20%
Гормональные нарушения
Возраст 40 лет: 33%
Инфекции
Возраст 45 лет: 50%
Иммунологические факторы
4.
Причины невынашивания беременностиПричины невынашивания беременности многообразны и включают генетические
факторы (хромосомные аномалии плода), гормональные нарушения
(недостаточность прогестерона, заболевания щитовидной железы), анатомические
факторы (пороки развития матки, истмико-цервикальная недостаточность),
инфекционные факторы (TORCH-инфекции) и иммунологические факторы
(антифосфолипидный синдром).
Кроме того, возраст матери, вредные привычки (курение, алкоголь) и
воздействие токсических веществ также могут способствовать
невынашиванию беременности. У женщин с антифосфолипидным синдромом
риск невынашивания беременности возрастает в несколько раз.
Генетические факторы
Гормональные нарушения
Инфекционные факторы
Иммунологические факторы
5.
Диагностика невынашивания беременностиДиагностика невынашивания беременности включает клинический осмотр (оценка симптомов, таких как кровотечение и боли
внизу живота), ультразвуковое исследование (визуализация плодного яйца, определение сердцебиения плода) и анализ крови на
ХГЧ (оценка динамики уровня гормона).
В случае выкидыша может быть проведено генетическое тестирование (кариотипирование) для выявления хромосомных аномалий
у плода. Также проводится обследование на инфекции (TORCH-комплекс, ИППП) и гормональное обследование (уровень
прогестерона, гормоны щитовидной железы). Своевременная и точная диагностика позволяет определить тактику лечения и
ведения беременности.
Клинический осмотр
Анализ крови на ХГЧ
Оценка симптомов
Оценка уровня гормона
1
2
Ультразвуковое исследование
Визуализация плода
3
6.
Лечение и ведение приневынашивании беременности
Лечение и ведение при невынашивании беременности зависят от клинической
ситуации. При угрожающем аборте показаны охранительный режим,
гормональная поддержка (прогестерон) и спазмолитики. При несостоявшемся
аборте проводится медикаментозное или хирургическое прерывание
беременности (вакуум-аспирация, выскабливание). При привычном
невынашивании важно выявить и лечить причину (гормональная коррекция,
лечение инфекций, хирургическая коррекция анатомических дефектов матки,
иммунотерапия).
Психологическая поддержка играет важную роль, и консультации психолога и
группы поддержки могут быть полезными для пациенток. При истмикоцервикальной недостаточности наложение швов на шейку матки (серкляж)
позволяет сохранить беременность в большинстве случаев.
Психологическая поддержка
Медикаментозное лечение
Хирургическое вмешательство
7.
Перенашивание беременности: определение и рискиПеренашивание беременности определяется как беременность, продолжающаяся 42 недели (294 дня) и более от первого дня
последней менструации. Статистически, это происходит в 3-10% всех беременностей. Риски для матери включают повышение частоты
оперативного родоразрешения (кесарево сечение), разрывы промежности, кровотечения в послеродовом периоде и инфекционные
осложнения.
Риски для плода включают дистресс плода, мекониальную аспирацию, макросомию (крупный плод) и внутриутробную гибель.
Переношенная беременность увеличивает риск кесарева сечения на 20-30%.
!
Риски для матери
!
Риски для плода
Повышение частоты кесарева сечения, разрывы
Дистресс плода, мекониальная аспирация, макросомия,
промежности, кровотечения.
внутриутробная гибель.
8.
Причины перенашивания беременностиПричины перенашивания беременности могут быть связаны с неточным определением срока беременности
(нерегулярный менструальный цикл, позднее обращение к врачу), гормональными факторами (дефицит эстрогенов,
снижение чувствительности матки к окситоцину), генетической предрасположенностью и патологией плода
(анэнцефалия). У женщин, перенесших перенашивание беременности ранее, риск повторения увеличивается.
Неточный срок беременности
Гормональные факторы
Генетическая
предрасположенность
9.
Диагностика перенашивания беременностиДиагностика перенашивания беременности включает точное определение срока беременности (по дате последней
менструации, результатам УЗИ в первом триместре), оценку состояния плода (кардиотокография (КТГ),
допплерометрия, амниоскопия) и оценку зрелости шейки матки (шкала Бишопа). Эти методы позволяют оценить
состояние плода и готовность организма матери к родам.
1
2
3
Оценка состояния плода
Определение срока беременности
Оценка зрелости шейки матки
10.
Ведение перенашивания беременностиВедение перенашивания беременности может включать выжидательную тактику (при удовлетворительном состоянии плода) с
ежедневным контролем КТГ и амниоскопией, индукцию родов (использование медикаментозных или механических методов
стимуляции родовой деятельности) или кесарево сечение (при дистрессе плода, неэффективности индукции родов,
противопоказаниях к родам через естественные родовые пути). Индукция родов снижает риск осложнений для матери и плода по
сравнению с выжидательной тактикой при перенашивании беременности.
Выжидательная тактика
Индукция родов
Кесарево сечение
Ежедневный контроль КТГ и
Медикаментозные или механические
При дистрессе плода или
амниоскопия
методы стимуляции
неэффективности индукции
11.
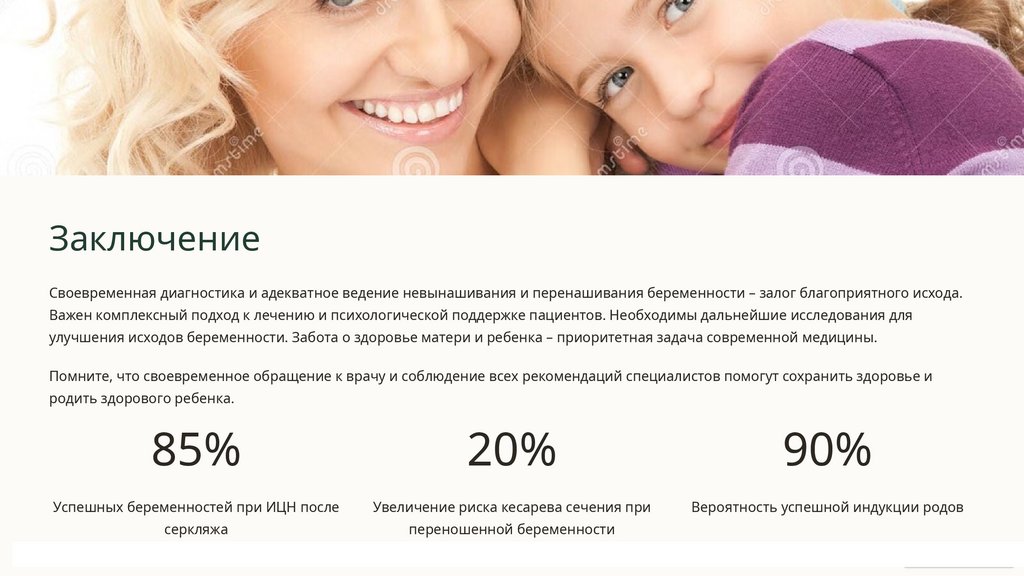
ЗаключениеСвоевременная диагностика и адекватное ведение невынашивания и перенашивания беременности – залог благоприятного исхода.
Важен комплексный подход к лечению и психологической поддержке пациентов. Необходимы дальнейшие исследования для
улучшения исходов беременности. Забота о здоровье матери и ребенка – приоритетная задача современной медицины.
Помните, что своевременное обращение к врачу и соблюдение всех рекомендаций специалистов помогут сохранить здоровье и
родить здорового ребенка.
85%
20%
90%
Успешных беременностей при ИЦН после
Увеличение риска кесарева сечения при
Вероятность успешной индукции родов
серкляжа
переношенной беременности







 Медицина
Медицина








