Похожие презентации:
Бронхиальная астма. Поллиноз
1. Бронхиальная астма. Поллиноз.
2. Ключевые понятия
• Бронхиальная гиперреактивность – функциональное нарушение,проявляющееся эпизодами бронхиальной обструкции под
воздействием стимулов, безопасных для здорового человека.
• Обострение бронхиальной астмы – эпизоды нарастающей одышки,
кашля, свистящих хрипов, или заложенности в грудной клетке,
требующие изменений обычного режима терапии.
• Астматический статус – эпизод острой дыхательной недостаточности
вследствие обострения БА.
• Профессиональная астма – заболевание, характеризующееся
наличием обратимой обструкции и/или гиперреактивности
воздухоносных путей, которые обусловлены воспалением, вызванным
исключительно факторами производственной среды и никак не
связанным с раздражителями вне рабочего места.
3. Определение
Бронхиальная астма (БА) является гетерогенным заболеванием,характеризующимся хроническим воспалением дыхательных
путей, наличием респираторных симптомов, таких как свистящие
хрипы, одышка, заложенность в груди и кашель, которые
варьируют по времени и интенсивности, и проявляются вместе с
вариабельной обструкцией дыхательных путей
4. Этиология
5. Патогенез
I иммунологическая стадияII Патофизиологическая стадия
III Поздняя фаза воспаления
IV ремоделирование дыхательных путей
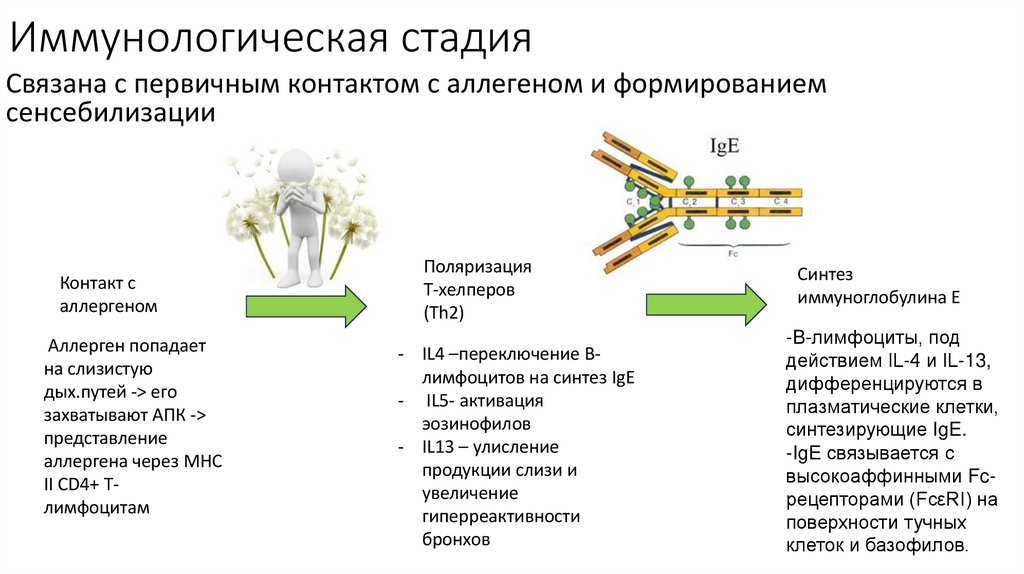
6. Иммунологическая стадия
Связана с первичным контактом с аллегеном и формированиемсенсебилизации
Контакт с
аллергеном
Аллерген попадает
на слизистую
дых.путей -> его
захватывают АПК ->
представление
аллергена через МНС
II CD4+ Тлимфоцитам
Поляризация
Т-хелперов
(Th2)
- IL4 –переключение Влимфоцитов на синтез IgE
- IL5- активация
эозинофилов
- IL13 – улисление
продукции слизи и
увеличение
гиперреактивности
бронхов
Синтез
иммуноглобулина Е
-B-лимфоциты, под
действием IL-4 и IL-13,
дифференцируются в
плазматические клетки,
синтезирующие IgE.
-IgE связывается с
высокоаффинными Fcрецепторами (FcεRI) на
поверхности тучных
клеток и базофилов.
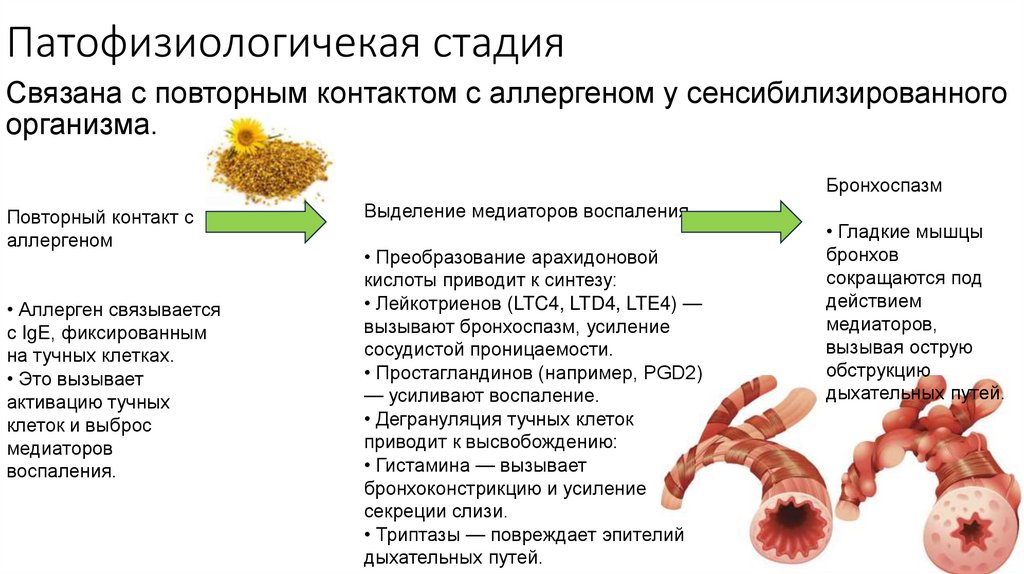
7. Патофизиологичекая стадия
Связана с повторным контактом с аллергеном у сенсибилизированногоорганизма.
Бронхоспазм
Повторный контакт с
аллергеном
• Аллерген связывается
с IgE, фиксированным
на тучных клетках.
• Это вызывает
активацию тучных
клеток и выброс
медиаторов
воспаления.
Выделение медиаторов воспаления
• Преобразование арахидоновой
кислоты приводит к синтезу:
• Лейкотриенов (LTC4, LTD4, LTE4) —
вызывают бронхоспазм, усиление
сосудистой проницаемости.
• Простагландинов (например, PGD2)
— усиливают воспаление.
• Дегрануляция тучных клеток
приводит к высвобождению:
• Гистамина — вызывает
бронхоконстрикцию и усиление
секреции слизи.
• Триптазы — повреждает эпителий
дыхательных путей.
• Гладкие мышцы
бронхов
сокращаются под
действием
медиаторов,
вызывая острую
обструкцию
дыхательных путей.
8.
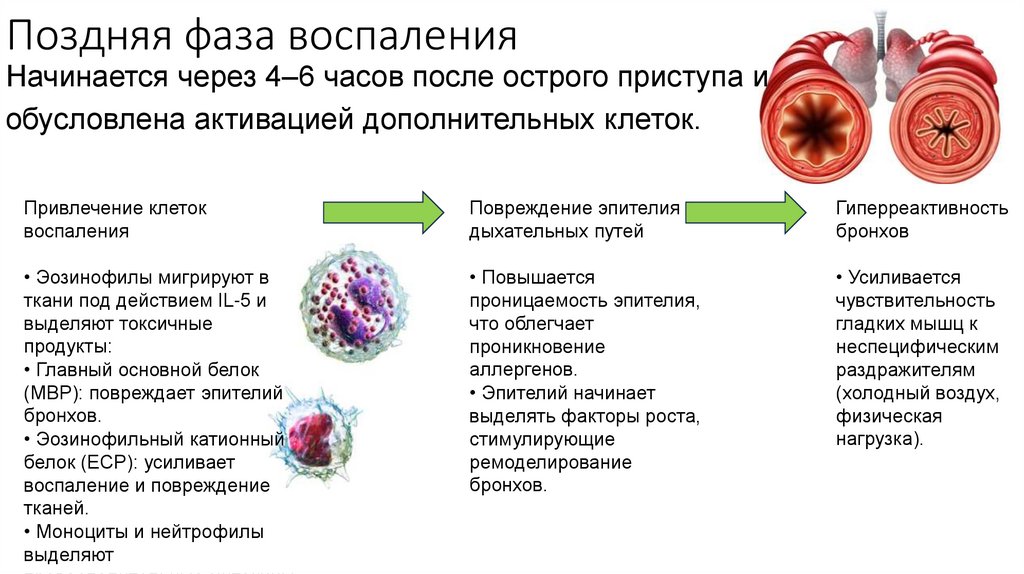
9. Поздняя фаза воспаления
Начинается через 4–6 часов после острого приступа иобусловлена активацией дополнительных клеток.
Привлечение клеток
воспаления
Повреждение эпителия
дыхательных путей
Гиперреактивность
бронхов
• Эозинофилы мигрируют в
ткани под действием IL-5 и
выделяют токсичные
продукты:
• Главный основной белок
(MBP): повреждает эпителий
бронхов.
• Эозинофильный катионный
белок (ECP): усиливает
воспаление и повреждение
тканей.
• Моноциты и нейтрофилы
выделяют
• Повышается
проницаемость эпителия,
что облегчает
проникновение
аллергенов.
• Эпителий начинает
выделять факторы роста,
стимулирующие
ремоделирование
бронхов.
• Усиливается
чувствительность
гладких мышц к
неспецифическим
раздражителям
(холодный воздух,
физическая
нагрузка).
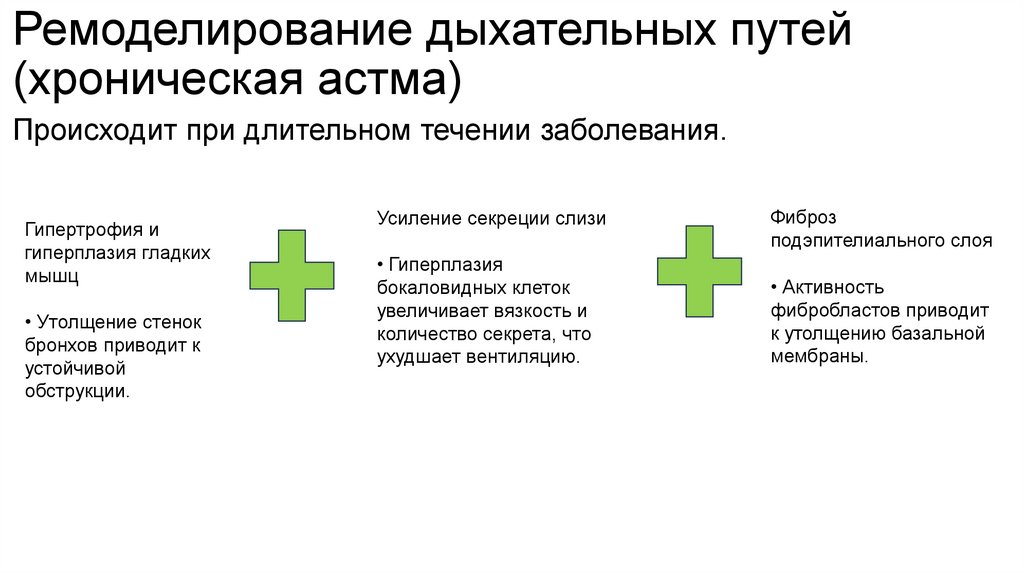
10. Ремоделирование дыхательных путей (хроническая астма)
Происходит при длительном течении заболевания.Гипертрофия и
гиперплазия гладких
мышц
• Утолщение стенок
бронхов приводит к
устойчивой
обструкции.
Усиление секреции слизи
• Гиперплазия
бокаловидных клеток
увеличивает вязкость и
количество секрета, что
ухудшает вентиляцию.
Фиброз
подэпителиального слоя
• Активность
фибробластов приводит
к утолщению базальной
мембраны.
11. Роль ключевых клеток и молекул в патогенезе
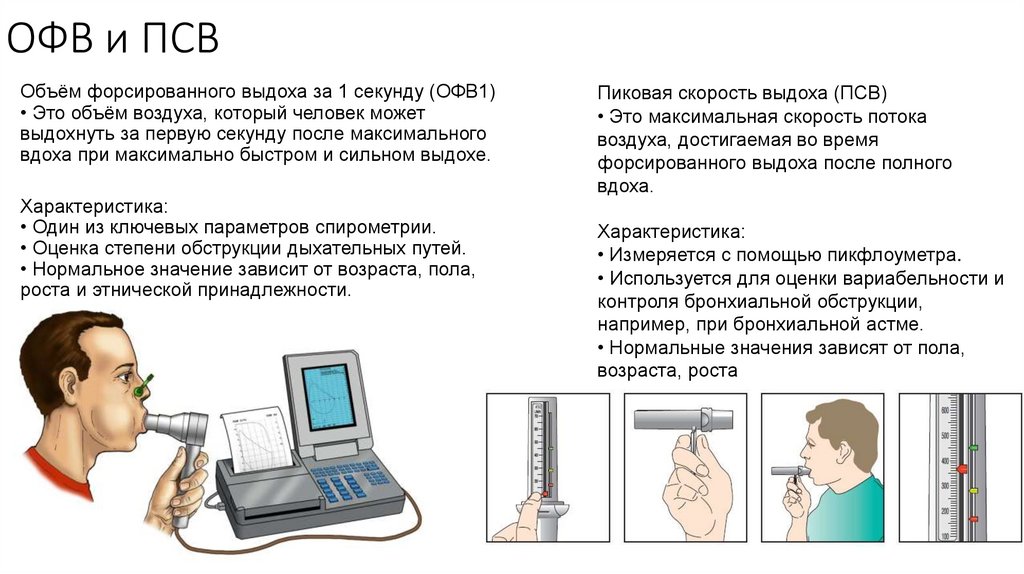
12. ОФВ и ПСВ
Объём форсированного выдоха за 1 секунду (ОФВ1)• Это объём воздуха, который человек может
выдохнуть за первую секунду после максимального
вдоха при максимально быстром и сильном выдохе.
Характеристика:
• Один из ключевых параметров спирометрии.
• Оценка степени обструкции дыхательных путей.
• Нормальное значение зависит от возраста, пола,
роста и этнической принадлежности.
Пиковая скорость выдоха (ПСВ)
• Это максимальная скорость потока
воздуха, достигаемая во время
форсированного выдоха после полного
вдоха.
Характеристика:
• Измеряется с помощью пикфлоуметра.
• Используется для оценки вариабельности и
контроля бронхиальной обструкции,
например, при бронхиальной астме.
• Нормальные значения зависят от пола,
возраста, роста
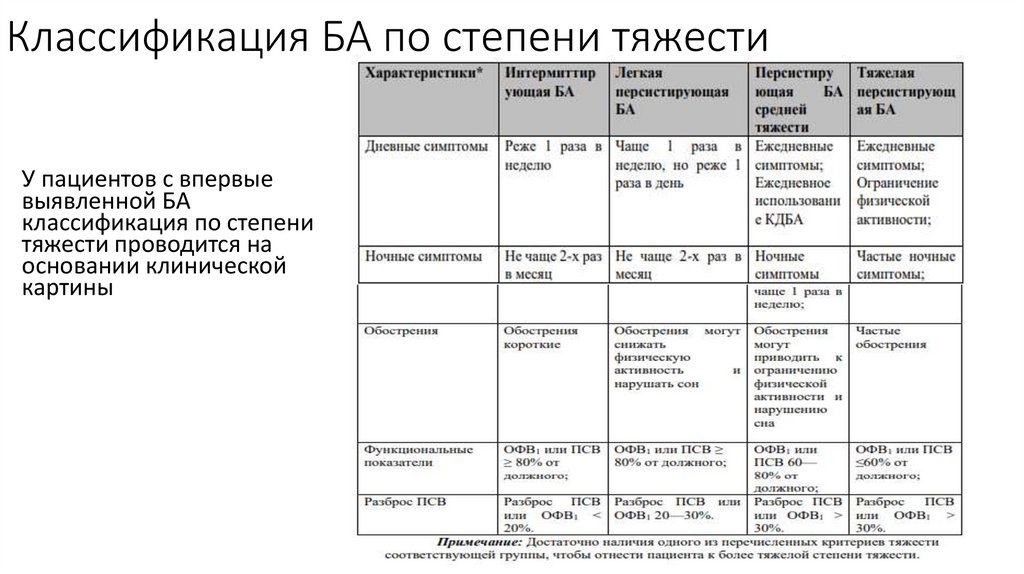
13. Классификация БА по степени тяжести
У пациентов с впервыевыявленной БА
классификация по степени
тяжести проводится на
основании клинической
картины
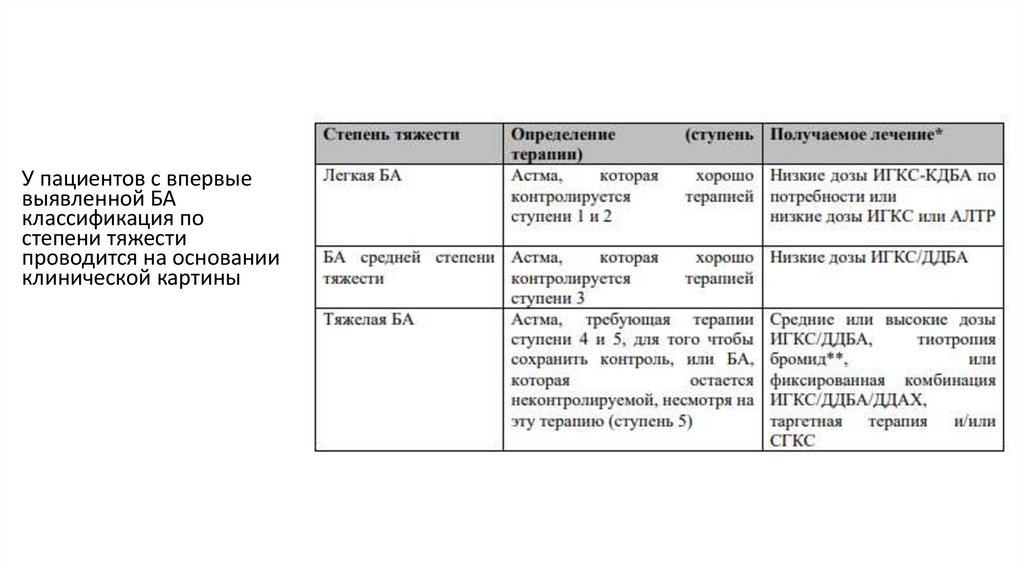
14.
У пациентов с впервыевыявленной БА
классификация по
степени тяжести
проводится на основании
клинической картины
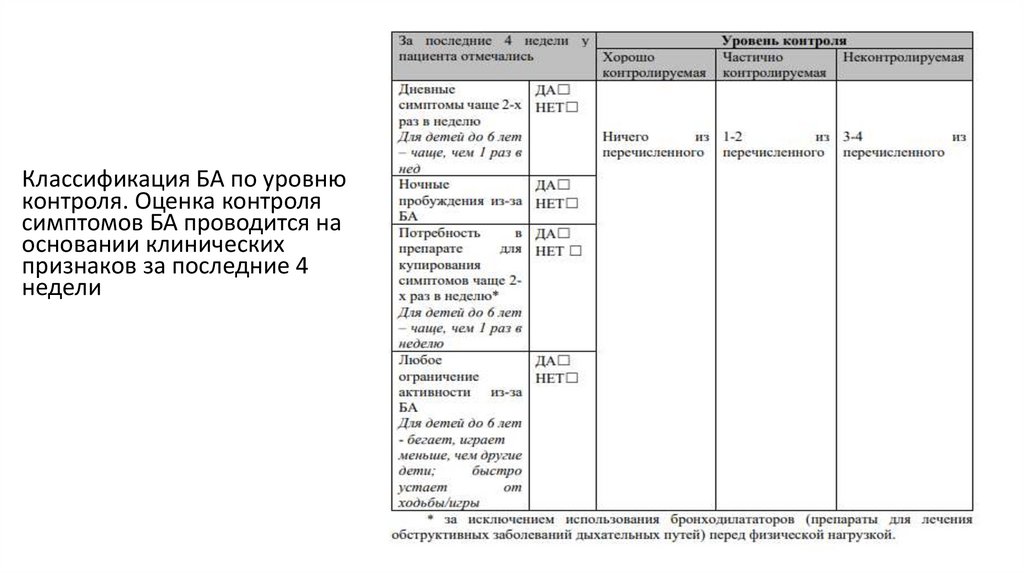
15.
Классификация БА по уровнюконтроля. Оценка контроля
симптомов БА проводится на
основании клинических
признаков за последние 4
недели
16.
Определение степенитяжести приступа БА.
Пациенты с любой степенью
тяжести БА могут иметь
легкие, среднетяжелые или
тяжелые обострения. У ряда
пациентов с
интермиттирующей БА
наблюдаются тяжелые и
угрожающие жизни
обострения на фоне
длительных бессимптомных
периодов с нормальной
легочной функцией.
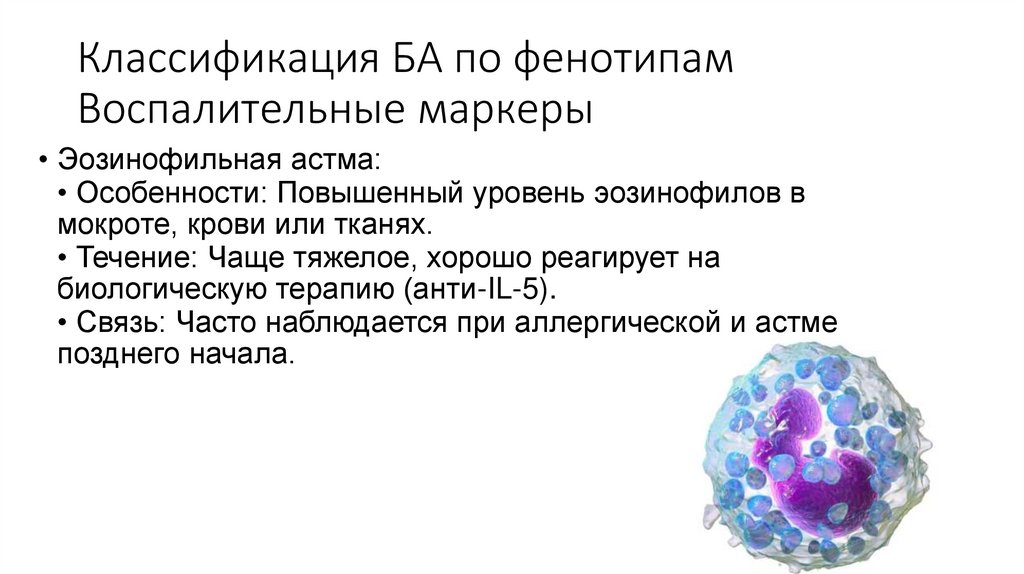
17. Классификация БА по фенотипам Воспалительные маркеры
• Эозинофильная астма:• Особенности: Повышенный уровень эозинофилов в
мокроте, крови или тканях.
• Течение: Чаще тяжелое, хорошо реагирует на
биологическую терапию (анти-IL-5).
• Связь: Часто наблюдается при аллергической и астме
позднего начала.
18.
Нейтрофильная астма:• Особенности: Повышенный уровень нейтрофилов в
мокроте.
• Иммунный профиль: Ассоциирована с Th1/Th17-ответом.
• Течение: Часто тяжелое, плохо поддающееся лечению ГКС.
19.
Смешанная (эозинофильно-нейтрофильная) астма:• Особенности: Наличие как эозинофилов, так и нейтрофилов в
мокроте.
• Течение: Тяжелое, требует комбинированного подхода к
лечению.
20.
Астма с низким уровнем гранулоцитов(“пауцигранулоцитарная”):
• Особенности: Низкий уровень эозинофилов и нейтрофилов.
• Механизм: Точные причины неизвестны, часто
ассоциирована с другими механизмами гиперреактивности
бронхов.
21. Классификация БА по фенотипам Клинические маркеры
Аллергическая БАнаиболее легко распознаваемый фенотип,
при котором БА обычно начинается в
детстве, связана с наличием других
аллергических заболеваний (атопический
дерматит, аллергический ринит, пищевая
аллергия) у пациента или родственников.
Для этого фенотипа характерно
эозинофильное воспаление дыхательных
путей.
Пациенты с аллергической БА обычно
хорошо отвечают на терапию
ингаляционными глюкокортикостероидами
(ИГКС).
Иммунный профиль: Преобладание
Th2-ответа, высокий уровень IL-4, IL5, IL-13.
22.
Неаллергическая БАвстречается преимущественно у
взрослых, не связана с аллергией.
Профиль воспаления дыхательных
путей у пациентов с данным
фенотипом может быть
эозинофильным, нейтрофильным,
смешанным или
малогранулоцитарным. Ассоциация:
С инфекциями, стрессом,
физической нагрузкой.В
зависимости от характера воспаления
пациенты с неаллергической астмой
могут не отвечать на терапию ИГКС.
Иммунный профиль: Преобладание Th1/Th17-ответа,
меньшее количество эозинофилов.
23.
БА с поздним дебютому некоторых пациентов, особенно женщин, астма
развивается впервые уже во взрослом возрасте.
Эти пациенты чаще не имеют аллергии и, как
правило, являются относительно рефрактерными к
терапии ГКС или им требуются более высокие дозы
ИГКС
24. Классификация БА по фенотипам Биологические маркеры и молекулярные фенотипы
Th2-астма (или T2-астма):• Биомаркеры: Высокий уровень IgE, IL-4, IL-5, IL-13,
эозинофилов, оксида азота в выдыхаемом воздухе (FeNO).
• Хорошо реагирует на ингаляционные и системные ГКС,
биологические препараты (анти-IL-5, анти-IgE).
25.
Non-Th2-астма (не-T2):• Биомаркеры: Нейтрофильное или смешанное воспаление,
низкий уровень эозинофилов и FeNO.
• Плохо реагирует на стандартную терапию, требует
дополнительных методов лечения.
26. Клиника
Свистящие хрипы +одышка+чувство нехватки воздуха + кашель.27. Хрипы (свистящие хрипы)
Звуки, возникающие при дыхании, чаще навыдохе.
• Связаны с турбулентным движением воздуха
через суженные бронхи.
Особенности:
• Локализация: Усиливаются в периферических
отделах легких.
• Характер: Могут быть громкими, слышимыми на
расстоянии, или только при аускультации.
• Динамика: Усиливаются при обострении астмы,
уменьшаются после бронходилататоров.
• Дифференциальная диагностика: Хрипы могут
наблюдаться при хроническом бронхите, ХОБЛ,
сердечной недостаточности.
28. Одышка
Затруднение дыхания, ощущение нехватки воздуха.• Чаще экспираторного характера (трудно
выдохнуть).
Особенности:
• Механизм: Сужение бронхов, гипервозбудимость
дыхательных путей, накопление слизи.
• Характер: Возникает внезапно, может быть
спровоцирована физической нагрузкой,
аллергенами или холодным воздухом.
• Течение:
• При легкой астме — одышка эпизодическая.
• При тяжелых обострениях — может
прогрессировать до дыхательной недостаточности.
• Купирование: Хорошо устраняется
бронхолитиками (например, сальбутамолом).
29. Чувство нехватки воздуха
Описание:• Субъективное ощущение тяжести или
давления в грудной клетке.
Особенности:
• Причина: Гиперинфляция легких из-за
затруднения выдоха.
• Время проявления: Часто возникает в ночное
или раннее утреннее время.
• Характер: Может усиливаться при вдыхании
холодного воздуха или воздействии
раздражителей.
• Связь с другими симптомами: Часто
сопровождается одышкой и хрипами.
30. Кашель
Часто сухой, приступообразный, иногдапродуктивный с отхождением вязкой мокроты.
Особенности:
• Механизм:
• Воспаление и раздражение слизистой бронхов.
• Гиперпродукция вязкого секрета.
• Типы:
• Ночной кашель: характерен для астмы, связан с
повышением тонуса блуждающего нерва ночью.
• Кашель при физической нагрузке.
• Течение: Может быть единственным симптомом
астмы (“кашлевой вариант астмы”).
• Купирование: Улучшается после ингаляции
бронхолитиков или ГКС.
31.
32. Факторы, способствующие обострению БА:
33.
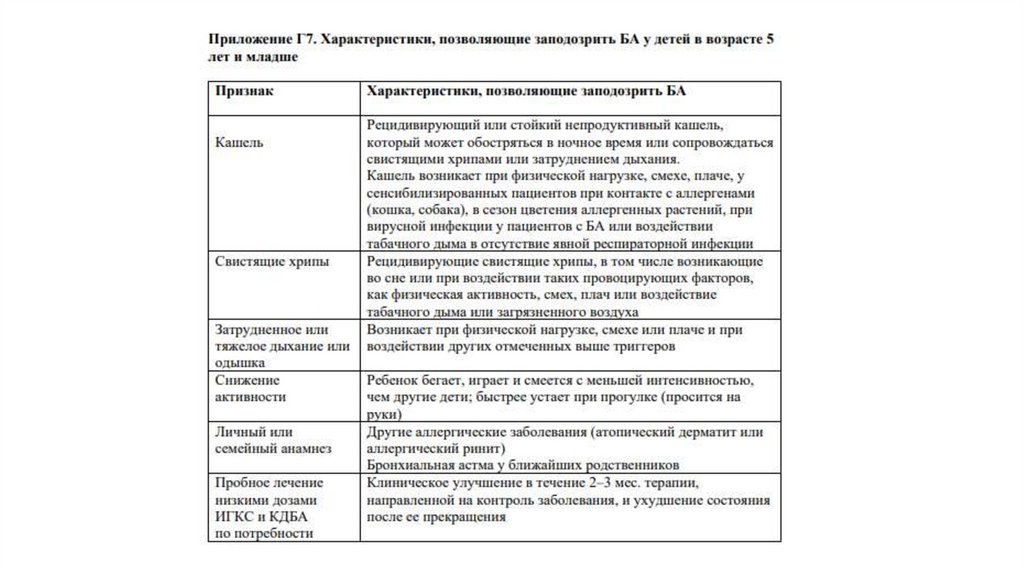
34. Клинические признаки, увеличивающие и уменьшающие вероятность наличия БА
35. Лабораторная диагностика (клинические рекомендации)
• Рекомендуется проведение развернутого общего (клинического)анализа крови всем пациентам при первичной диагностике и в
динамике с целью оценки эозинофильного воспаления, а также
при отборе пациентов для лечения ГИБП [19- 22]. Уровень
убедительности рекомендаций С (уровень достоверности
доказательств – 4)
36.
Исследование уровня общего иммуноглобулина Е в крови припервичной диагностике и в процессе динамического наблюдения с
целью определения наличия аллергического воспаления и
диагностики фенотипа астмы, а также при отборе пациентов для
терапии омализумабом** специфических иммуноглобулинов Е в
крови и комплексной оценке эффективности терапии
омализумабом** (Исследование уровня антител к антигенам
растительного, животного и химического происхождения в крови)
[23]. Уровень убедительности рекомендаций С (уровень
достоверности доказательств – 5)
37.
• Рекомендовано определение уровня специфическихиммуноглобулинов Е в крови (Исследование уровня антител к
антигенам растительного, животного и химического
происхождения в крови) при первичной диагностике и в процессе
динамического наблюдения с целью идентификации
сенсибилизации и возможных триггерных факторов
(Исследование уровня антител к антигенам растительного,
животного и химического происхождения в крови), в том числе,
когда выполнение кожных проб не представляется возможным
[23,24]. Уровень убедительности рекомендаций С (уровень
достоверности доказательств – 5)
38. Инструментальная диагностика (клинические рекомендации)
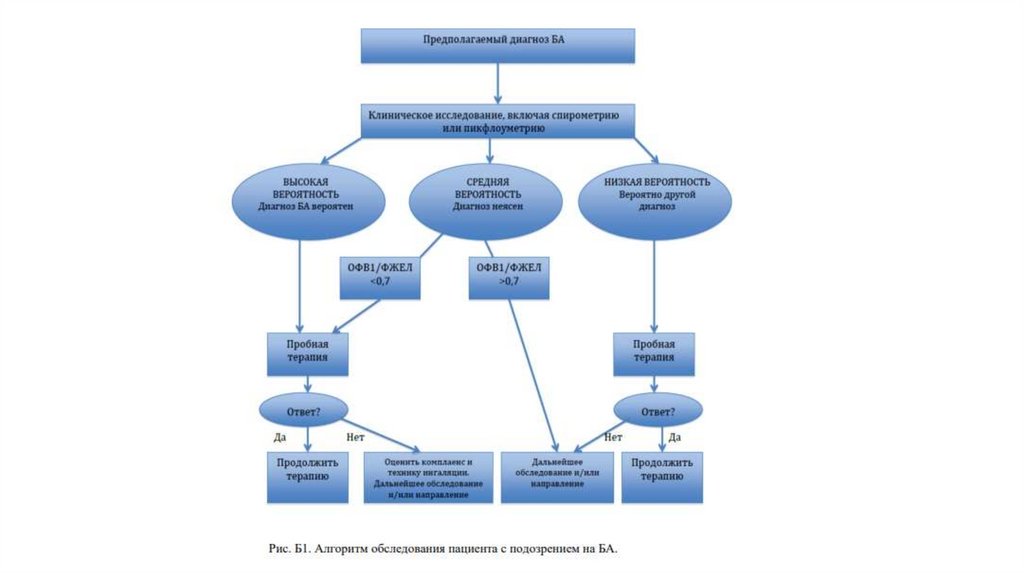
• У всех пациентов с подозрением на БА рекомендуетсяиспользовать спирометрию в качестве начального исследования
для выявления и оценки степени тяжести обструкции
дыхательных путей [1,25,26,27]. Уровень убедительности
рекомендаций С (уровень достоверности доказательств - 5)
39. Спирометрия
Этапы проведения спирометрии:1. Подготовка пациента:
Объяснить цель и суть процедуры, особенно важно для детей.
Пациенту рекомендуется:
-Не курить за 1 час до исследования.
-Избегать тяжелой физической нагрузки за 30 минут до теста.
-Не принимать бронходилататоры (если это не согласовано с врачом).
2. Правильная поза:
-Пациент сидит прямо, ноги стоят на полу.
-Грудная клетка должна быть свободной (без сдавливающей одежды).
3. Установка мундштука:
-Мундштук плотно обхватывается губами, чтобы исключить утечку воздуха.
-Нос закрывается зажимом.
4. Инструктаж:
-Сделать максимально глубокий вдох.
-Выдохнуть резко, максимально быстро и сильно, продолжая до полного
опустошения легких.
5. Повтор теста:
-Процедуру повторяют минимум 3 раза для получения надежных
результатов.
-Между попытками делаются перерывы (30 секунд–1 минута).
Бронходилатационный тест считается
положительным, если после ингаляции
бронходилататора (препарата для лечения
обструктивных заболеваний дыхательных путей)
коэффициент бронходилатации по объему
форсированного выдоха за 1 сек (ОФВ1) составляет не
менее 12%, и при этом абсолютный прирост
составляет 200 мл и более
6. Оценка параметров:
• ОФВ1 (объем форсированного выдоха за 1 секунду).
• ФЖЕЛ (форсированная жизненная емкость легких).
• ОФВ1/ФЖЕЛ (соотношение, индикатор обструкции).
7. Бронхолитический тест (по показаниям):
• Проводится для оценки обратимости бронхиальной обструкции.
• После первой серии ингалируется бронхолитик (например, сальбутамол),
и через 15–20 минут тест повторяется.
40.
У пациентов с клиническими симптомами БА, у которых нетвозможности провести спирометрию или дополнительные
диагностические тесты рекомендуется использовать множественные
измерения исследований неспровоцированных дыхательных объемов и
потоков с использованием пикфлоуметра для оценки пиковой скорости
выдоха (ПСВ), выполняемые в течение по меньшей мере 2-х недель для
подтверждения вариабельности скорости воздушного потока
(Приложение Г4) [25,33,34]. Уровень убедительности рекомендаций С
(уровень достоверности доказательств - 5)
У пациентов с типичными
респираторными симптомами
выявление повышенной средней
суточной вариабельности ПСВ
(>10% у взрослых и >13% у детей)
подтверждает диагноз БА.
41.
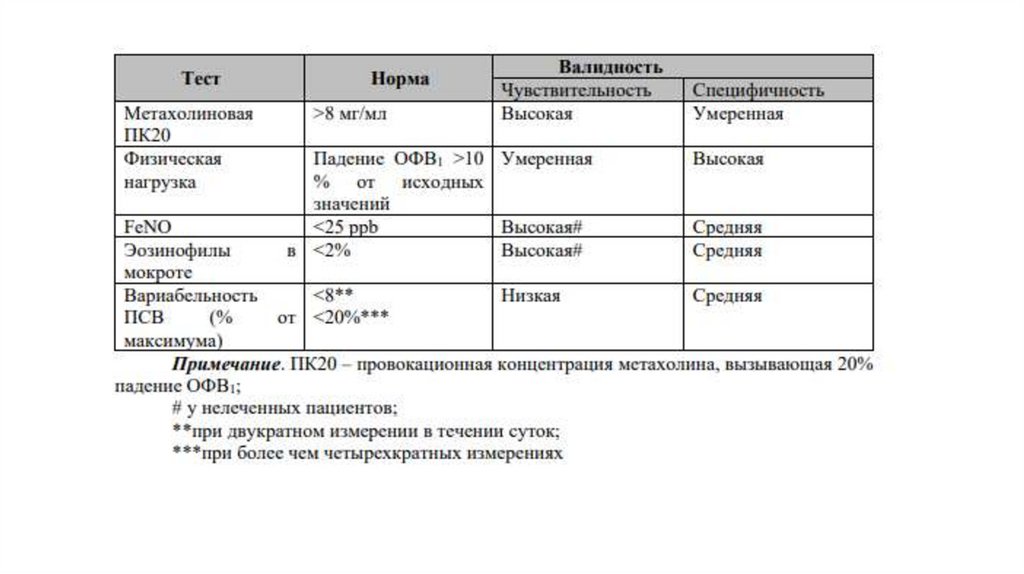
• В качестве дополнительных маркеров эозинофильного воспаления принеобходимости рекомендуется исследовать фракцию оксида азота в
выдыхаемом воздухе (FеNO) и уровень эозинофилов в мокроте [37-39].
Уровень убедительности рекомендаций С (уровень достоверности
доказательств - 3)
42.
43.
44. Терапия бронхиальной астмы
1. Достижение и поддержание контроля симптомов БА в течениедлительного времени
2. Минимизация рисков будущих обострений БА, фиксированной
обструкции дыхательных путей и нежелательных побочных
эффектов терапии.
45.
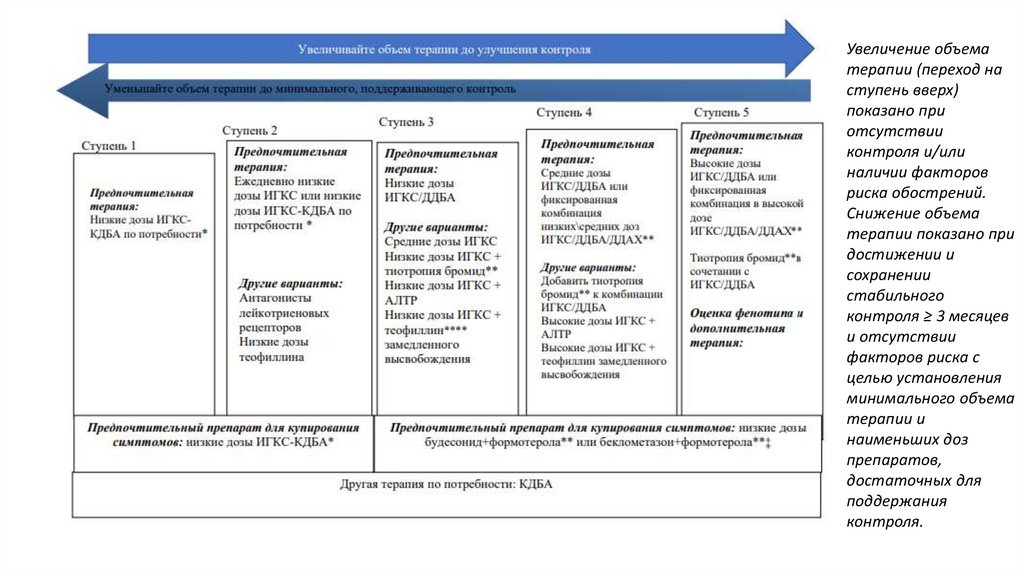
Увеличение объематерапии (переход на
ступень вверх)
показано при
отсутствии
контроля и/или
наличии факторов
риска обострений.
Снижение объема
терапии показано при
достижении и
сохранении
стабильного
контроля ≥ 3 месяцев
и отсутствии
факторов риска с
целью установления
минимального объема
терапии и
наименьших доз
препаратов,
достаточных для
поддержания
контроля.
46. Ступень 1
У взрослых пациентов (≥18 лет) слегкой БА в качестве
предпочтительной терапии БА
рекомендуются низкие дозы
фиксированной комбинации ИГКС
и короткодействующего бета 2агониста (ИГКС-КДБА) «по
потребности»:
➢ Будесонид+формотерол**
160/4,5 мкг зарегистрированный в
РФ для купирования приступов и
симптомов в режиме «по
потребности» (у взрослых и
подростков 12 лет и старше)
47. Ступень 2
• На ступени 2 рекомендуется регулярноеприменение низких доз ИГКС в качестве
базисной терапии и КДБА для купирования
симптомов
Первоначально ИГКС назначаются два раза в
день, за исключением циклесонида,
мометазона (Код АТХ: R01AD09),
будесонида** (Код АТХ: R01AD05),
назначаемых однократно в день. После
достижения хорошего контроля ИГКС можно
применять один раз в день в той же
суточной дозе
48. Ступень 3
Взрослым пациентам с БА на 3й ступени терапиирекомендуется комбинация
низких доз ИГКС и
длительнодействующих β2агонистов (ДДБА) как
поддерживающая терапия и
КДБА по потребности
49. Ступень 4
• На 4-й ступени лечения взрослымпациентам с БА рекомендуется назначение
комбинации низких доз
будесонид+формотерол** или
беклометазон+формотерол** в режиме
единого ингалятора или комбинации
средних доз ИГКС/ДДБА и КДБА по
потребности или фиксированных
комбинаций низких\средних доз
ИГКС/ДДБА/ДДАХ и КДБА по потребности
• Пациенты с недостаточным контролем
астмы на фоне ИГКС/ДДБА при назначении
фиксированной тройной комбинации
Вилантерол+Умеклидиния
бромид+Флутиказона фуроат достигают
клинически значимого улучшения функции
легких и имеют более высокие шансы
повысить контроль над заболеванием
50. Ступень 5
• На 5-й ступени лечения взрослымпациентам с БА рекомендуется назначение
комбинации высоких доз ИГКС/ДДБА или
фиксированной комбинации
ИГКС/ДДБА/ДДАХ в высокой дозе.
• назначение фиксированной тройной
комбинации Вилантерол+Умеклидиния
бромид+Флутиказона фуроат а в высокой
дозе способствует клинически значимому
улучшению функциональных показателей и
снижению риска обострений в сравнении с
применением средних доз ИГКС/ДДБ
51. Лечение обострения БА
После первого часа необходимая дозаКДБА будет зависеть от степени тяжести
обострения. Легкие обострения
купируются 2–4 дозами КДБА с 47
помощью ДАИ каждые 3–4 ч;
обострения средней тяжести требуют
назначения 6–10 доз КДБА каждые 1–2
ч. Дозы препаратов подбирают в
зависимости от ответа конкретного
пациента. Использование комбинации
КБДА и ипратропия бромида
сопровождается снижением частоты
госпитализаций и более выраженным
улучшением ПСВ и ОФВ1.
52. Показания для госпитализации
53. АСИТ-терапия
Аллерген-специфическая иммунотерапия(АСИТ) используется у детей старше 5 лет,
подростков и взрослых, если IgEобусловленная аллергия играет ведущую роль
в патогенезе БА. В результате АСИТ ожидается
умеренный клинический эффект в отношении
симптомов БА, стероид-спарринговый эффект,
улучшение качества жизни, уменьшение
специфической БГР. В настоящее время
существует два метода АСИТ: подкожная АСИТ
(ПКИТ) и сублингвальная АСИТ (СЛИТ).
54.
СЛИТ аллергеном клещадомашней пыли рекомендуется в
качестве дополнительного
варианта терапии на ступени
лечения БА 3 и 4 у взрослых
пациентов с БА и аллергическим
ринитом, сенсибилизированных
к клещу домашней пыли в
случае, если они имеют
обострения, несмотря на лечение
ИГКС и ОФВ1>70% должного
55. Алгоритм АСИТ
1. Начальный этап (титрация дозы):• Цель: Достижение максимальной
переносимой дозы аллергена.
• Схема:
• Постепенное увеличение дозы аллергена
(ежедневно, раз в 2–3 дня или раз в неделю).
• Вводится минимальная начальная доза,
затем доза постепенно повышается.
• Методы введения:
• Подкожно: Аллерген вводится в плечо.
• Сублингвально: Капли или таблетки
аллергена под язык.
• Продолжительность: От 2 недель до
нескольких месяцев (зависит от выбранной
схемы).
2. Поддерживающий этап:
• Цель: Поддержание
достигнутой дозы аллергена.
• Схема:
• Инъекционная АСИТ:
Введение фиксированной дозы
аллергена каждые 2–4 недели.
• Сублингвальная АСИТ:
Ежедневный прием дома под
контролем врача.
• Продолжительность: 3–5 лет.
56.
Прекращение АСИТ• Условия завершения:
• Длительное отсутствие симптомов аллергии.
• Полный курс терапии (3–5 лет).
• Преждевременное прекращение:
• Непереносимость терапии.
• Развитие противопоказаний (беременность, тяжелые сопутствующие
заболевания).
АСИТ наиболее эффективна при аллергии на пыльцу, клещей домашней
пыли, плесневые грибы, укусы насекомых.
Эффект сохраняется длительно (до 10–15 лет после завершения курса).
Терапия требует регулярного наблюдения у аллерголога.
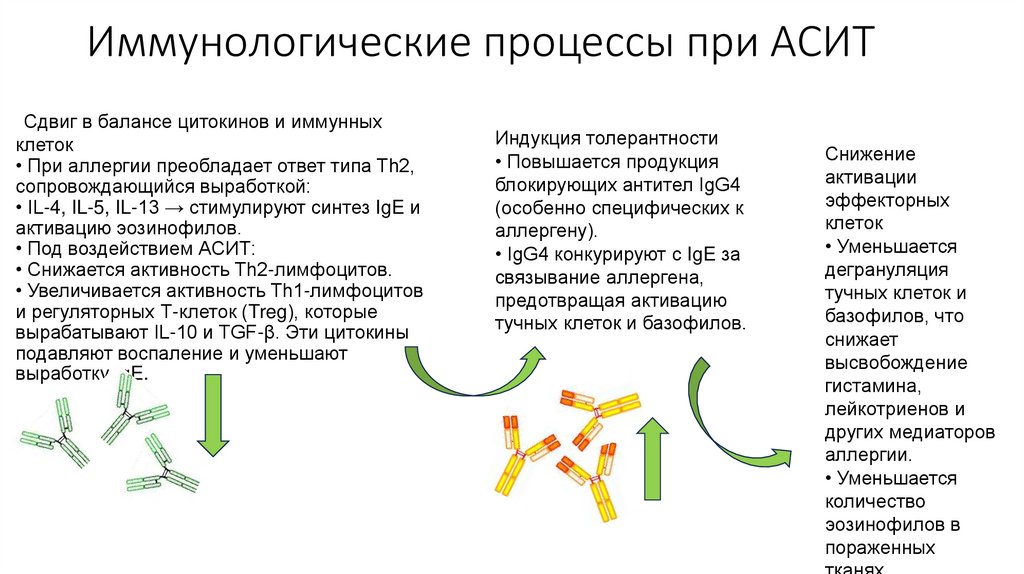
57. Иммунологические процессы при АСИТ
Сдвиг в балансе цитокинов и иммунныхклеток
• При аллергии преобладает ответ типа Th2,
сопровождающийся выработкой:
• IL-4, IL-5, IL-13 → стимулируют синтез IgE и
активацию эозинофилов.
• Под воздействием АСИТ:
• Снижается активность Th2-лимфоцитов.
• Увеличивается активность Th1-лимфоцитов
и регуляторных Т-клеток (Treg), которые
вырабатывают IL-10 и TGF-β. Эти цитокины
подавляют воспаление и уменьшают
выработку IgE.
Индукция толерантности
• Повышается продукция
блокирующих антител IgG4
(особенно специфических к
аллергену).
• IgG4 конкурируют с IgE за
связывание аллергена,
предотвращая активацию
тучных клеток и базофилов.
Снижение
активации
эффекторных
клеток
• Уменьшается
дегрануляция
тучных клеток и
базофилов, что
снижает
высвобождение
гистамина,
лейкотриенов и
других медиаторов
аллергии.
• Уменьшается
количество
эозинофилов в
пораженных
58. Альтернативные методы
Дыхание по методу Бутейко (дыхательная техника, направленнаяна контроль гипервентиляции) рекомендуется как
вспомогательное средство снижения уровня восприятия
симптомов преимущественно у пациентов с сочетанием БА и
гипервентиляционным синдромом и пациентов, необоснованно
часто использующих КДБА [116].
Уровень убедительности рекомендаций B (уровень достоверности
доказательств – 2)
59.
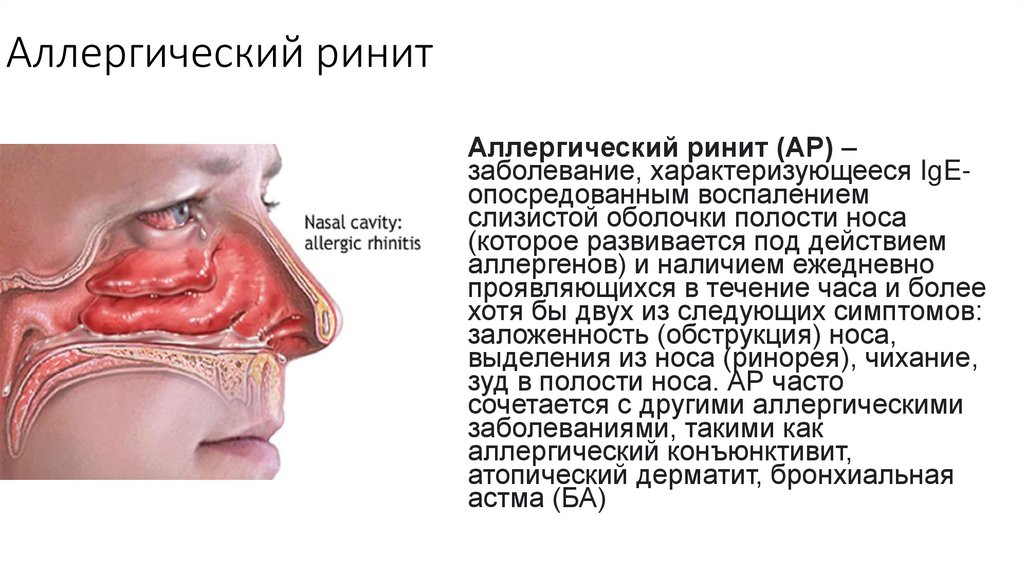
60. Аллергический ринит
Аллергический ринит (АР) –заболевание, характеризующееся IgEопосредованным воспалением
слизистой оболочки полости носа
(которое развивается под действием
аллергенов) и наличием ежедневно
проявляющихся в течение часа и более
хотя бы двух из следующих симптомов:
заложенность (обструкция) носа,
выделения из носа (ринорея), чихание,
зуд в полости носа. АР часто
сочетается с другими аллергическими
заболеваниями, такими как
аллергический конъюнктивит,
атопический дерматит, бронхиальная
астма (БА)
61. Классификация
По характеру течения выделяют:• интермиттирующий АР – симптомы беспокоят менее 4 дней в неделю или менее 4 нед в году;
• персистирующий АР – симптомы беспокоят более 4 дней в неделю и более 4 нед в году.
По степени тяжести:
• легкая степень – у пациента имеются слабовыраженные симптомы ринита, которые не
нарушают дневную активность и сон;
• средняя степень – симптомы ринита препятствуют работе, учебе, занятиям спортом,
нарушают сон пациента;
• тяжелая степень – симптомы значительно ухудшают качество жизни пациента, который в
отсутствие терапии не может нормально работать, учиться, заниматься спортом; значительно
нарушается ночной сон.
62. Симптомы
• заложенность носа (обструкция), характерноедыхание ртом, сопение, храп, изменение голоса;
• ринорея (водянистые выделения из носа);
• чихание (нередко приступообразное, чаще в
утренние часы, пароксизмы чихания могут
возникать спонтанно);
• зуд, реже - чувство жжения в носу (иногда
сопровождается зудом неба и глотки); зуд носа
может проявляться характерным симптомом —
«аллергическим салютом» (постоянное
почесывание кончика носа с помощью ладони
движением снизу-вверх), в результате чего у части
пациентов появляется поперечная носовая
складка, расчесы, царапины на носу;
• снижение обоняния (на поздних стадиях ринита).
63. АР является фактором риска развития БА
•высокая частота встречаемости (в 15–60% случаев) БА и АР у одних и тех же пациентов [11-25, 28];•повышение реактивности бронхов к ацетилхолину и его производным и к причинно-значимому
аллергену при проведении провокационных ингаляционных тестов, что отмечается у пациентов с АР,
протекающим без приступов удушья [29-30];
•в период обострения АР у пациентов отмечается снижение показателей проходимости бронхов) [2930];
•повышенное содержание аллерген-специфических IgЕ антител в назальном смыве у пациентов с
БА, у которых нет клинических признаков АР [26, 30];
•введение причинно-значимого аллергена и медиаторов воспаления в полость носа вызывает
нарушение бронхиальной проходимости у пациентов, страдающих БА [4, 29-30];
•у пациентов, длительно страдающих патологией носа и околоносовых пазух, нередко впоследствии
развивается БА [4-30].
64. Диагностика
1) Жалобы и анамнез2) Физикальное обследование
65. Лабораторные методы
Рекомендуется пациентам с выраженными симптомами впериод обострения АР или перед проведением аллергенспецифической иммунотерапии проводить исследование
общего (клинического) анализа крови развернутого с
целью выявления возможного повышения уровня
эозинофилов [1-2] или выявления маркеров инфекционного
воспаления с целью дифференциальной диагностики с
другой патологией или выявления осложнений для
определения тактики терапии; или с целью исключения
противопоказаний для проведения аллерген-специфической
иммунотерапии [44].
Уровень убедительности рекомендаций - С (уровень
достоверности доказательств - 5)
66.
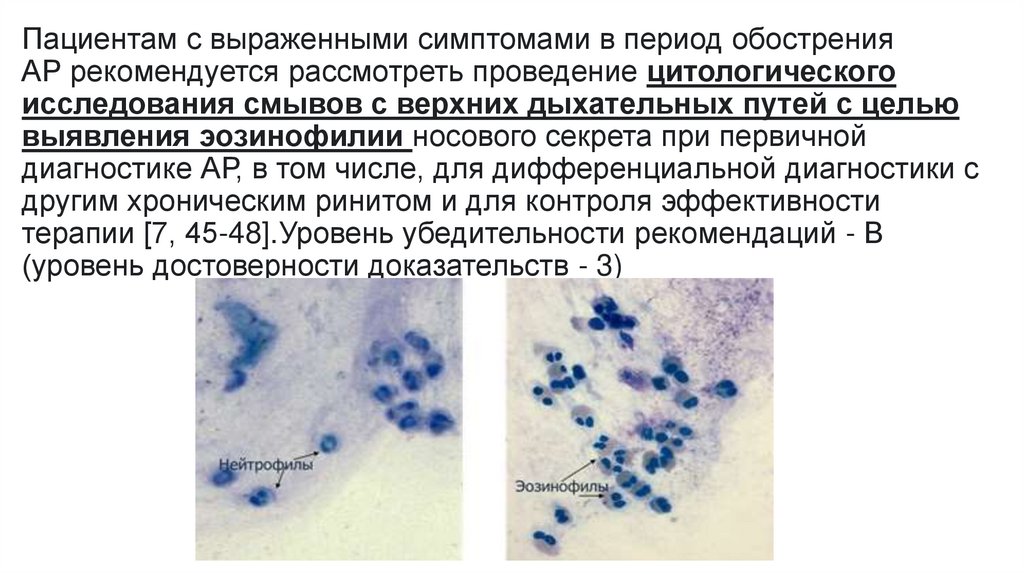
Пациентам с выраженными симптомами в период обостренияАР рекомендуется рассмотреть проведение цитологического
исследования смывов с верхних дыхательных путей с целью
выявления эозинофилии носового секрета при первичной
диагностике АР, в том числе, для дифференциальной диагностики с
другим хроническим ринитом и для контроля эффективности
терапии [7, 45-48].Уровень убедительности рекомендаций - В
(уровень достоверности доказательств - 3)
67.
Рекомендуется всем пациентам с АР, как при подозрении наАР, так и при установленном диагнозе проводить переднюю
риноскопию с целью выявления характерных признаков АР,
анатомических особенностей и дифференциальной
диагностики с другой патологией [1, 2, 7].Уровень
убедительности рекомендаций - С (уровень достоверности
доказательств - 5).
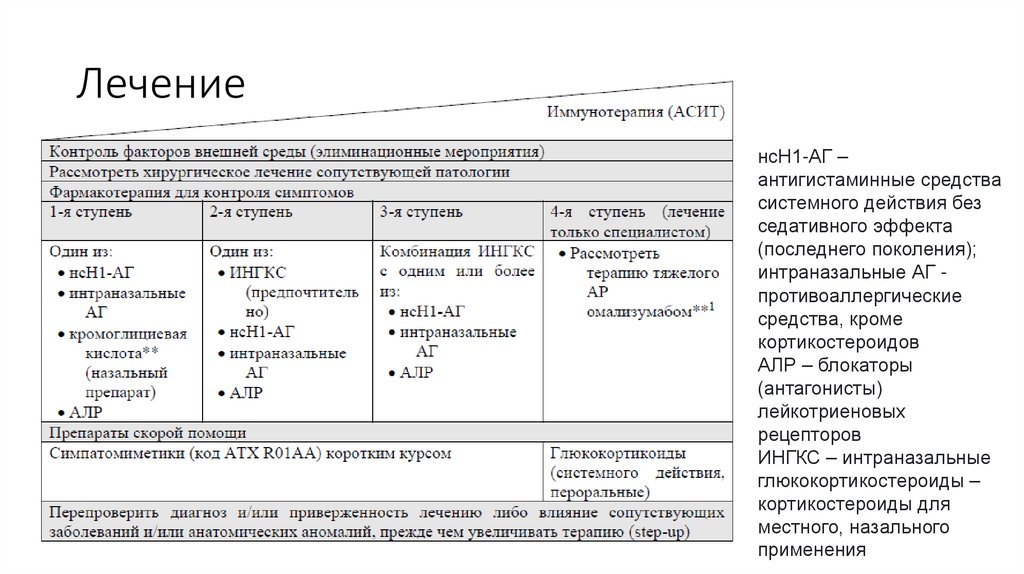
68. Лечение
нсН1-АГ –антигистаминные средства
системного действия без
седативного эффекта
(последнего поколения);
интраназальные АГ противоаллергические
средства, кроме
кортикостероидов
АЛР – блокаторы
(антагонисты)
лейкотриеновых
рецепторов
ИНГКС – интраназальные
глюкокортикостероиды –
кортикостероиды для
местного, назального
применения
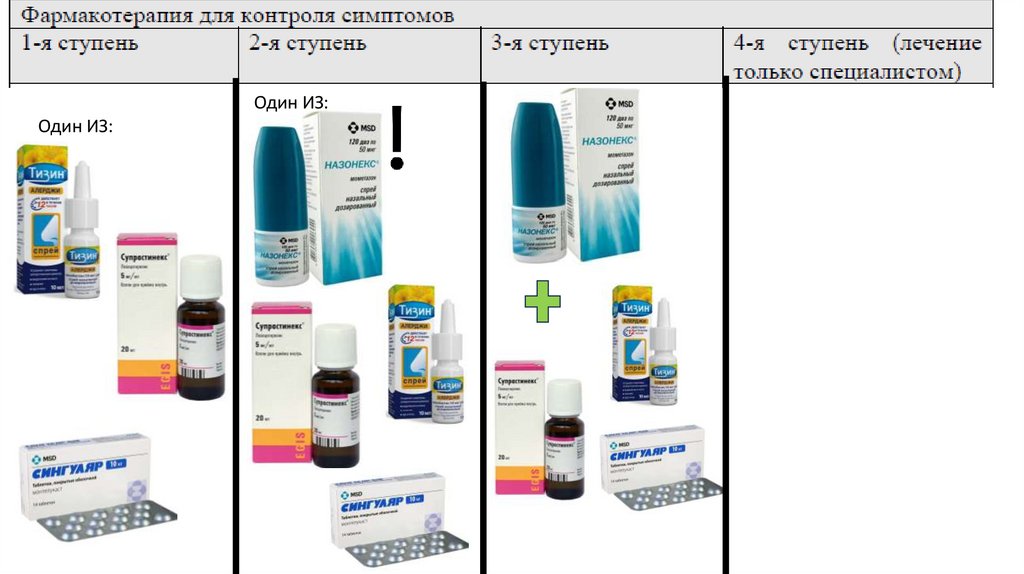
69.
Один ИЗ:Один ИЗ:
70.
• Оксиметазолин спрей назальный дозированный или капли дляноса, взрослым и детям старше 6 лет по 1-2 дозе 0.05% р-ра в
каждый носовой ход 2-3 раза в сутки. Детям от 1 года до 6 лет
по 1-2 капли 0.025% р-ра в каждый носовой ход 2-3 раза в сутки.
Младенцам до 4 недель по 1 капле 0.01% р-ра в каждый носовой
ход 2-3 раза в сутки, с 5-й недели жизни и до 1 года по 1-2 капли
0.01% р-ра в каждый носовой ход 2-3 раза в сутки. Препарат
применяется 3-4 дней.
• Ксилометазолин спрей назальный дозированный или капли для
носа, взрослым и детям старше 6 лет по 1 дозе 0.1% р-ра в
каждый носовой ход 1-3 раза в сутки. Детям от 2 до 6 лет по 1
дозе 0.05% р-ра в каждый носовой ход 1-2 раза в сутки.
Препарат применяется не более 5-7 дней.
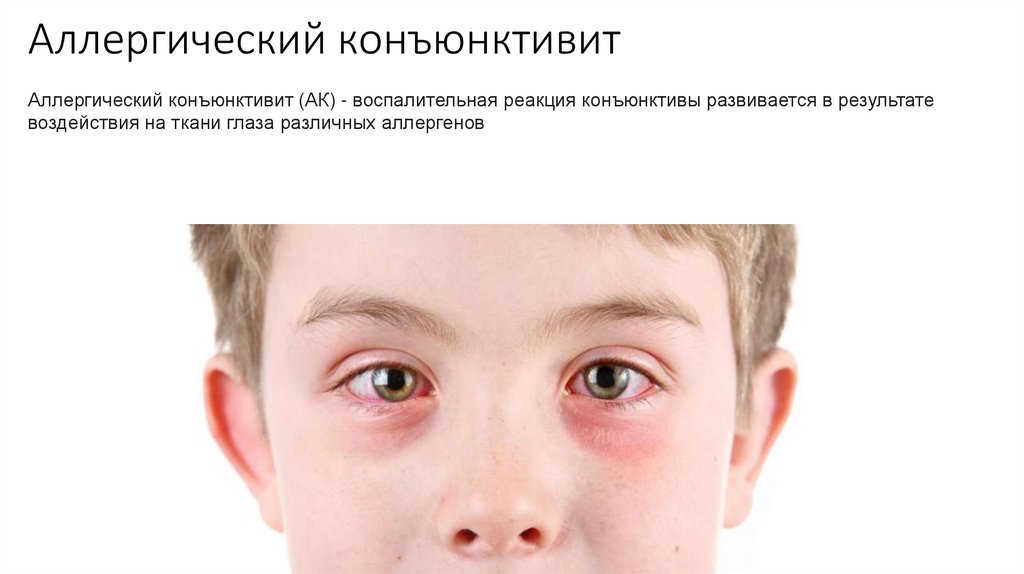
71. Аллергический конъюнктивит
Аллергический конъюнктивит (АК) - воспалительная реакция конъюнктивы развивается в результатевоздействия на ткани глаза различных аллергенов
72. Классификация
По механизмам развития, по аналогии с механизмами развития АР, выделяют :- IgE-обусловленные АК, к которым относятся острый аллергический конъюнктивит, сезонный
аллергический конъюнктивит и круглогодичный аллергический конъюнктивит.
- - Смешанные - IgE-и клеточно (Th2) обусловленные АК. К ним относятся гигантский сосочковый
конъюнктивит (ГСК), весенний кератоконъюнктивит (ВКК), aтопический кератоконъюнктивит
(AKК)
- - Не-IgE-обусловленный - дерматоконъюнктивит/Аллергический контактный конъюнктивит
73. Клинико-лабораторная характеристика
74. Лечение
1) Немедикаметнтозное2) Медикаментозное
75. Медикаментозное
• - препараты кромоглициевой кислоты (В), в виде глазных капель,в дозе 1-2 капли 4 – 6 раз в сутки 15 АГП в виде глазных капель: азеластин (azelastine) (А), в дозе 1 капля в каждый
конъюнктивальный мешок 2 раза в сутки
• - олопатадин гидрохлорид (olopatadine hydrochlorid), Opatanol, в
виде глазных капель, в дозе по 1 капле 2 раза в день в
конъюнктивальный мешок. Перед применением встряхнуть
флакон.
• Нафазолин (naphazoline) (D), в виде глазных капель 0,025 - 0,05%
раствора, в дозе 1 капля в каждый конъюнктивальный мешок 2 3
раза в сутки


















































 Медицина
Медицина