Похожие презентации:
Методика диагностики заболеваний системы мочевыделения
1. Севастопольское государственное бюджетное образовательное учреждение профессионального образования «СЕВАСТОПОЛЬСКИЙ МЕДИЦИНСКИЙ
КОЛЛЕДЖ ИМЕНИ ЖЕНИДЕРЮГИНОЙ»
Материал лекции по дисциплине « Пропедевтика внутренних болезней»
Тема
Методика диагностики заболеваний
системы мочевыделения
Преподаватель:
Чуйкова Людмила Владимировна
Севастополь
2025
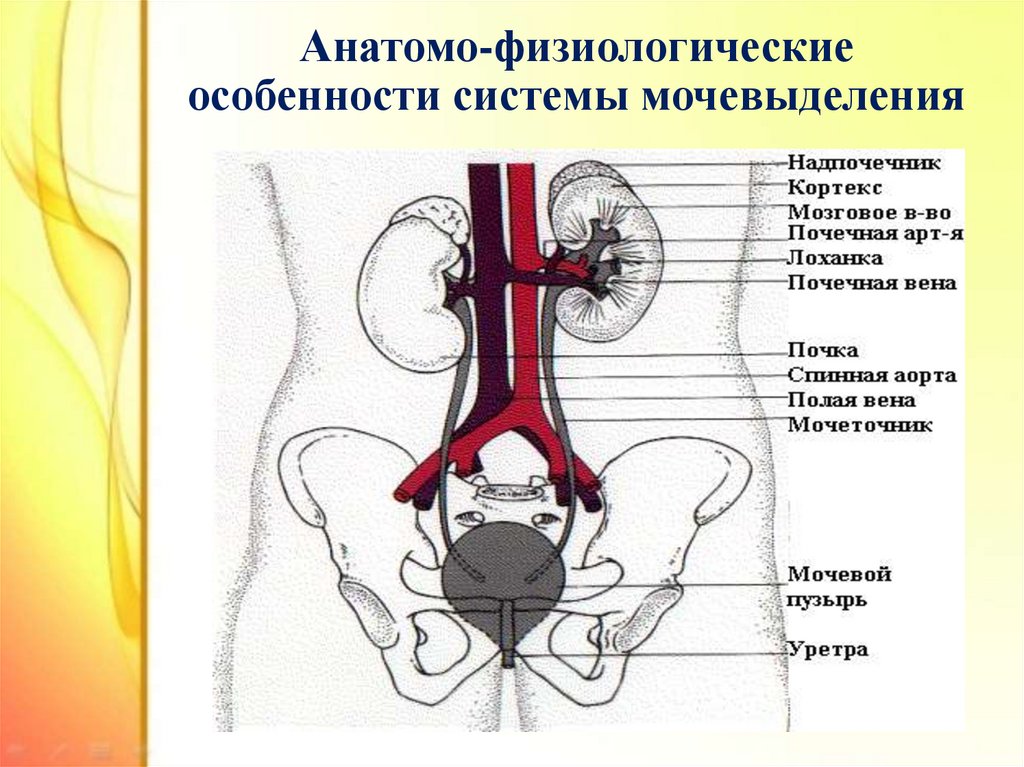
2. Анатомо-физиологические особенности системы мочевыделения
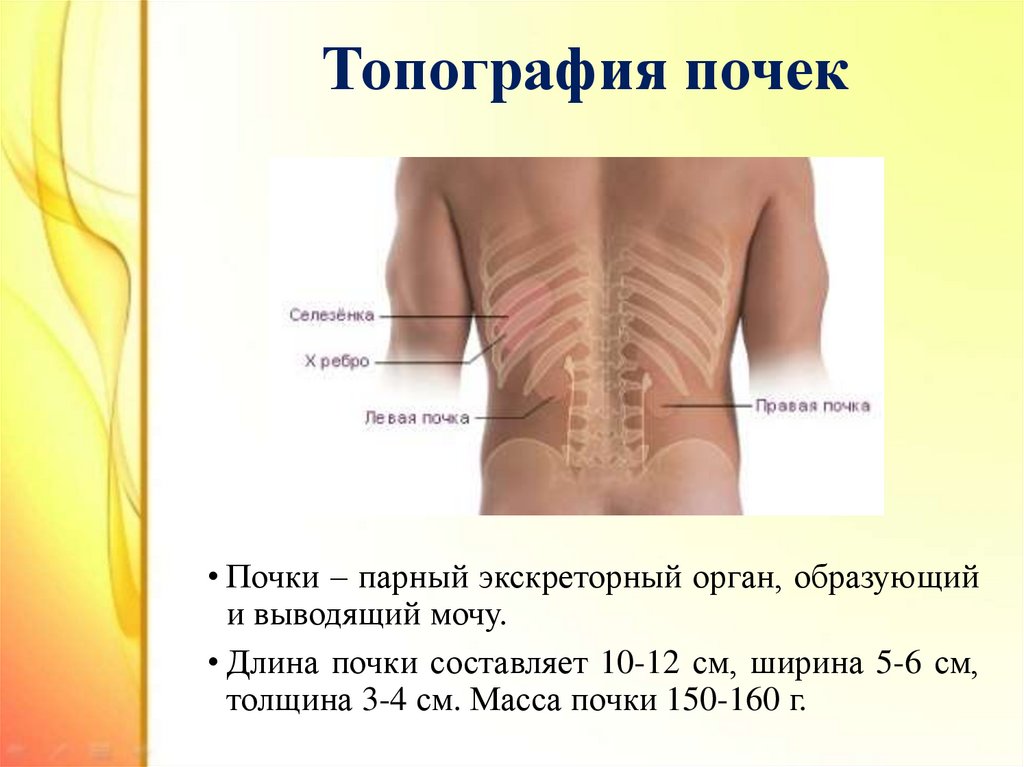
3. Топография почек
• Почки – парный экскреторный орган, образующийи выводящий мочу.
• Длина почки составляет 10-12 см, ширина 5-6 см,
толщина 3-4 см. Масса почки 150-160 г.
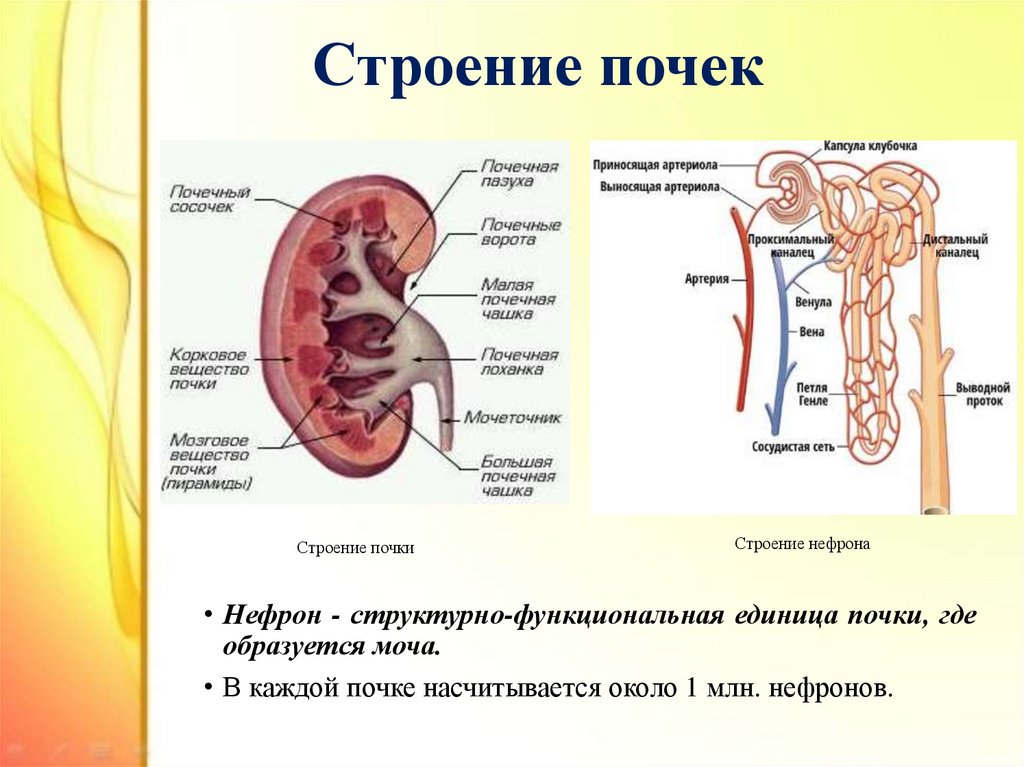
4. Строение почек
Строение почкиСтроение нефрона
• Нефрон - структурно-функциональная единица почки, где
образуется моча.
• В каждой почке насчитывается около 1 млн. нефронов.
5.
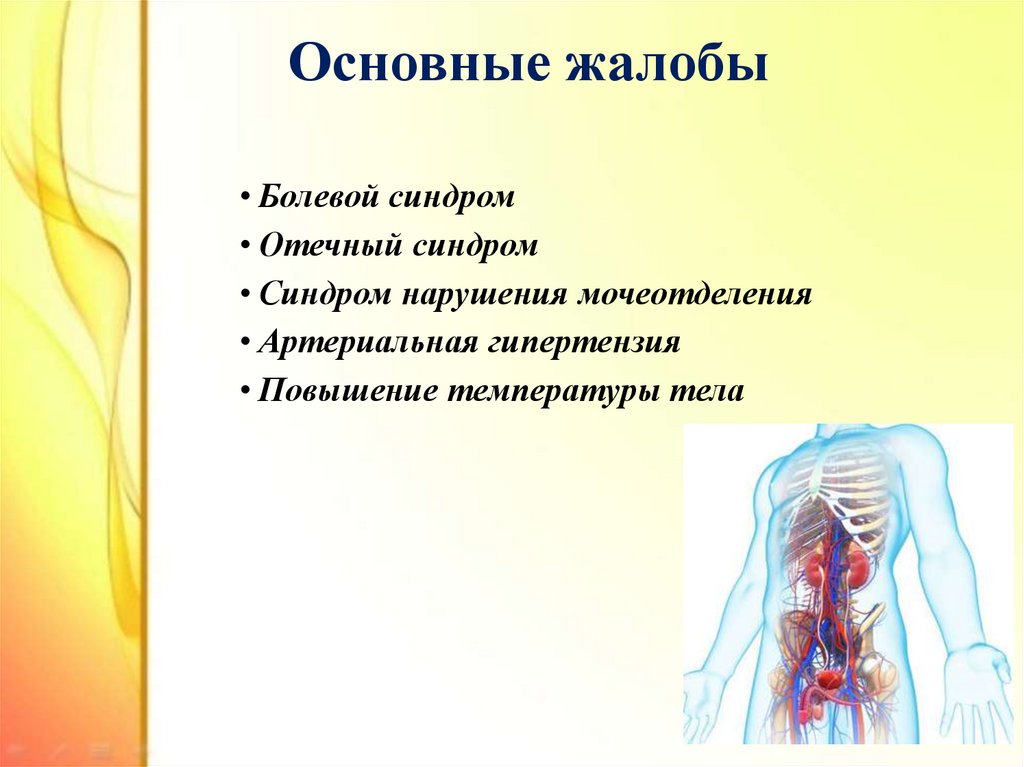
6. Основные жалобы
• Болевой синдром• Отечный синдром
• Синдром нарушения мочеотделения
• Артериальная гипертензия
• Повышение температуры тела
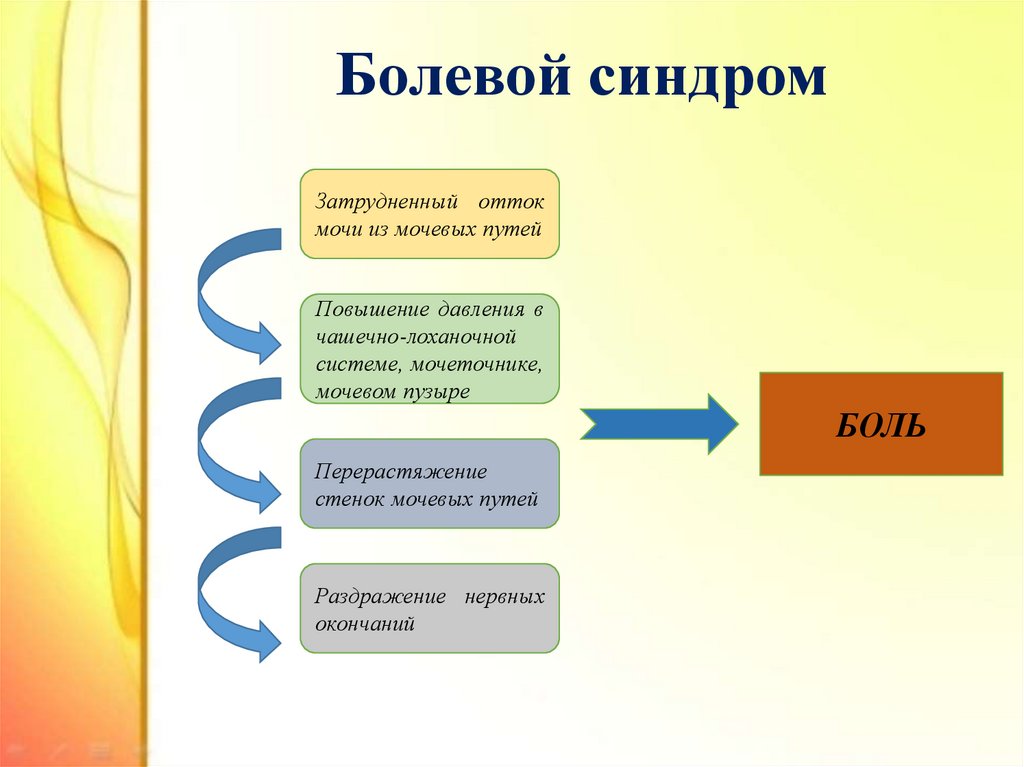
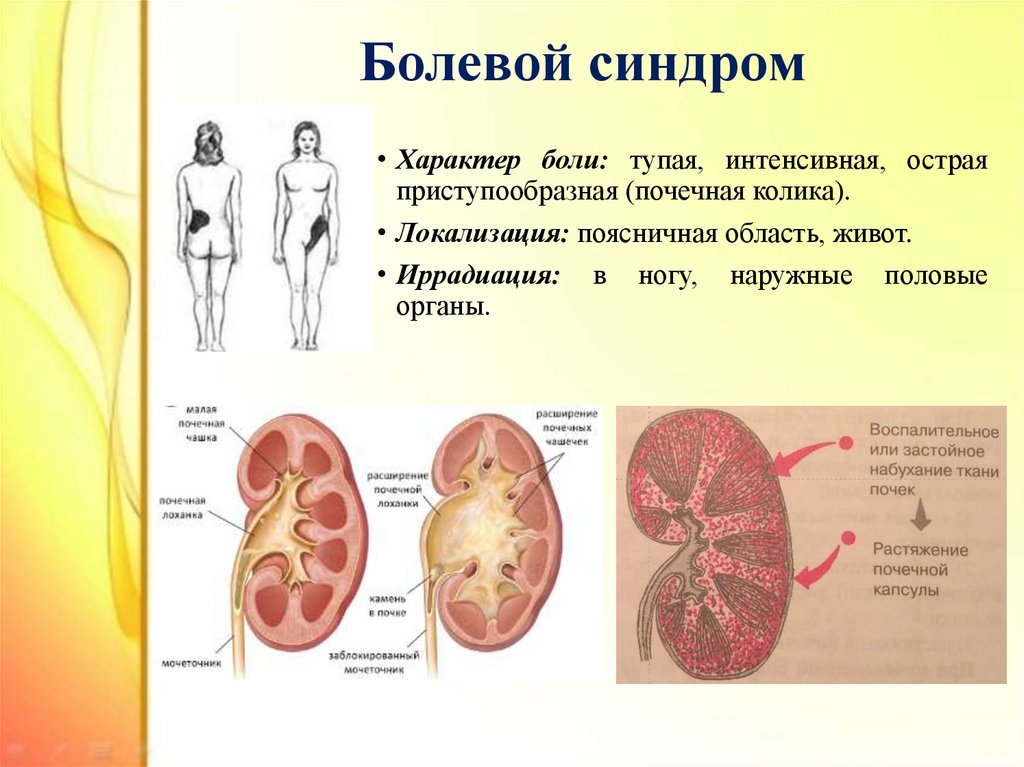
7. Болевой синдром
Затрудненный оттокмочи из мочевых путей
Повышение давления в
чашечно-лоханочной
системе, мочеточнике,
мочевом пузыре
БОЛЬ
Перерастяжение
стенок мочевых путей
Раздражение нервных
окончаний
8. Болевой синдром
• Характер боли: тупая, интенсивная, остраяприступообразная (почечная колика).
• Локализация: поясничная область, живот.
• Иррадиация: в ногу, наружные половые
органы.
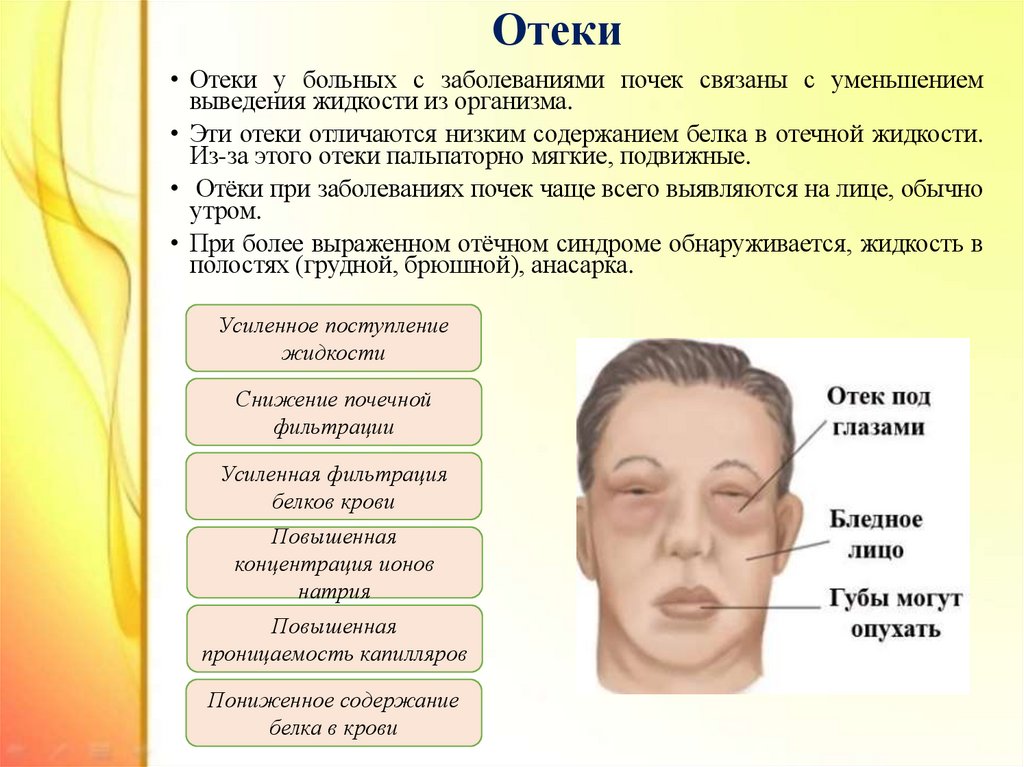
9. Отеки
• Отеки у больных с заболеваниями почек связаны с уменьшениемвыведения жидкости из организма.
• Эти отеки отличаются низким содержанием белка в отечной жидкости.
Из-за этого отеки пальпаторно мягкие, подвижные.
• Отёки при заболеваниях почек чаще всего выявляются на лице, обычно
утром.
• При более выраженном отёчном синдроме обнаруживается, жидкость в
полостях (грудной, брюшной), анасарка.
Усиленное поступление
жидкости
Снижение почечной
фильтрации
Усиленная фильтрация
белков крови
Повышенная
концентрация ионов
натрия
Повышенная
проницаемость капилляров
Пониженное содержание
белка в крови
10. Расстройство мочеиспускания (дизурия)
Поллакиурия - учащенное мочеиспускание наблюдается:• в норме при обильном питье, волнении;
• при воспалении мочевого пузыря (цистите) или мочеиспускательного
канала (уретрите), опухоли, заболевании предстательной железы.
Никтурия – преобладание ночного диуреза над дневным.
Появляется при сердечно-сосудистой недостаточности, скрытых отеках.
Странгурия - болезненность и рези при мочеиспускании, частый
признак воспаления мочевого пузыря.
Недержание мочи – непроизвольное выделение мочи без позывов на
мочеиспускание (травмы, роды, дефекты мочевых путей).
Затрудненное мочеиспускание наблюдается при нарушении оттока
мочи из мочевого пузыря вследствие механического препятствия.
Ишурия – задержка мочеиспускания. Встречается при травме, МКБ,
простатите, раке предстательной железы. Может быть хронической
(парадоксальной ишурией) и острой.
Энурез – ночное недержание мочи. Причина – отсутствие рефлекса на
мочеиспускание.
11. Расстройство мочеиспускания (дизурия)
Полиурия - увеличение суточного количества мочи более 2-хлитров (усиленный питьевой режим, прием диуретиков,
неврогенные факторы, хроническая почечная недостаточность и
др.).
Олигоурия - уменьшение количества выделяемой за сутки мочи
менее 500 мл. Может быть обусловлена как внепочечными
причинами, так и нарушениями функции почек.
Анурия – отсутствие мочи.
12. Артериальная гипертензия
Головная боль, головокружение и боли в области сердца. Наблюдаютсяпри заболеваниях, которые сопровождаются значительным повышением
артериального давления, например, при остром и хроническом
гломерулонефрите,
сосудистом
нефросклерозе,
хроническом
пиелонефрите, опущении почек II-III степени.
• Более высокий уровень Диастолического АД (> 110-120 мм рт.ст.)
• Злокачественное течение АГ (в 20-25%) – быстрое прогрессирование
подъема АД, ДАД>120-130 мм рт.ст., быстрое развитие тяжелых
осложнений, прогрессирование почечной недостаточности
• Кризовое течение – редко
• Резистентность к терапии
13. Повышение температуры тела
Лихорадка больных с почечной патологиейможет быть признаком инфекции (хроническом
пиелонефрит, опухоли, сепсис).
Длительная
субфебрильная
температура
наблюдается при туберкулезе почки.
14. Анамнез заболевания
• Уточняется связь заболевания с ангиной, респираторнымзаболеванием, скарлатиной, отитом.
• Особое внимание уделяется на выяснение наличия у больного в
прошлом заболеваний почек и мочевыводящих путей (острый
нефрит, пиелит, цистит) или симптомов дизурических
расстройств, изменение цвета мочи, повышение АД, приступы
болей в животе или пояснице.
Анамнез жизни
• Частые переохлаждения, простуды.
• Наличие системных заболеваний (системная красная волчанка),
• Онкологических заболеваний - опухоль почки, рак толстого
кишечника, бронхогенный рак лёгкого и др.
• Нефропатия может осложнять сахарный диабет, подагру,
гипертоническую болезнь и атеросклероз.
15. Осмотр
Состояние больного может быть различным (отудовлетворительного до тяжелого).
Сознание (от ясного до коматозного).
Положение в постели:
• активное (в начальной стадии многих заболеваний почек);
• вынужденное (при паранефрите);
• пассивное (уремическая кома).
Кожные покровы: бледные, следы расчесов на коже.
При уремии: бледная кожа, следы расчесов на коже, обложенный
сухой язык, запах аммиака, исходящий изо рта и от кожи больного.
Осмотр живота и поясницы в большинстве случаев не выявляет
заметных изменений.
При паранефрите – припухание поясничной области на стороне
поражения.
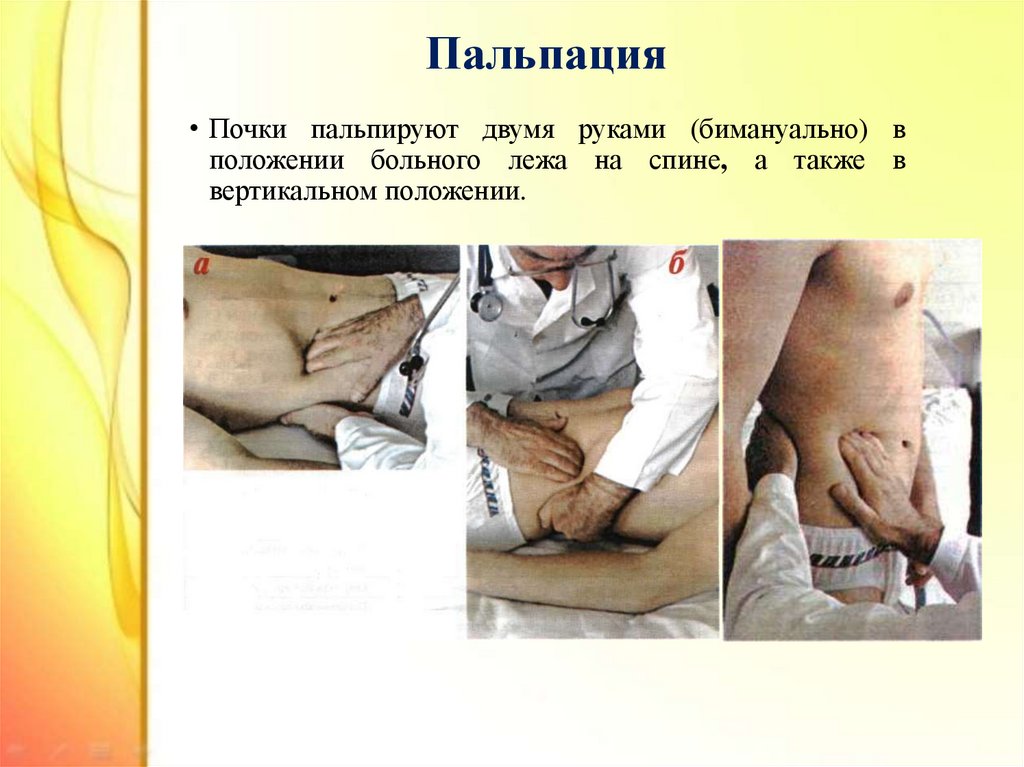
16. Пальпация
• Почки пальпируют двумя руками (бимануально) вположении больного лежа на спине, а также в
вертикальном положении.
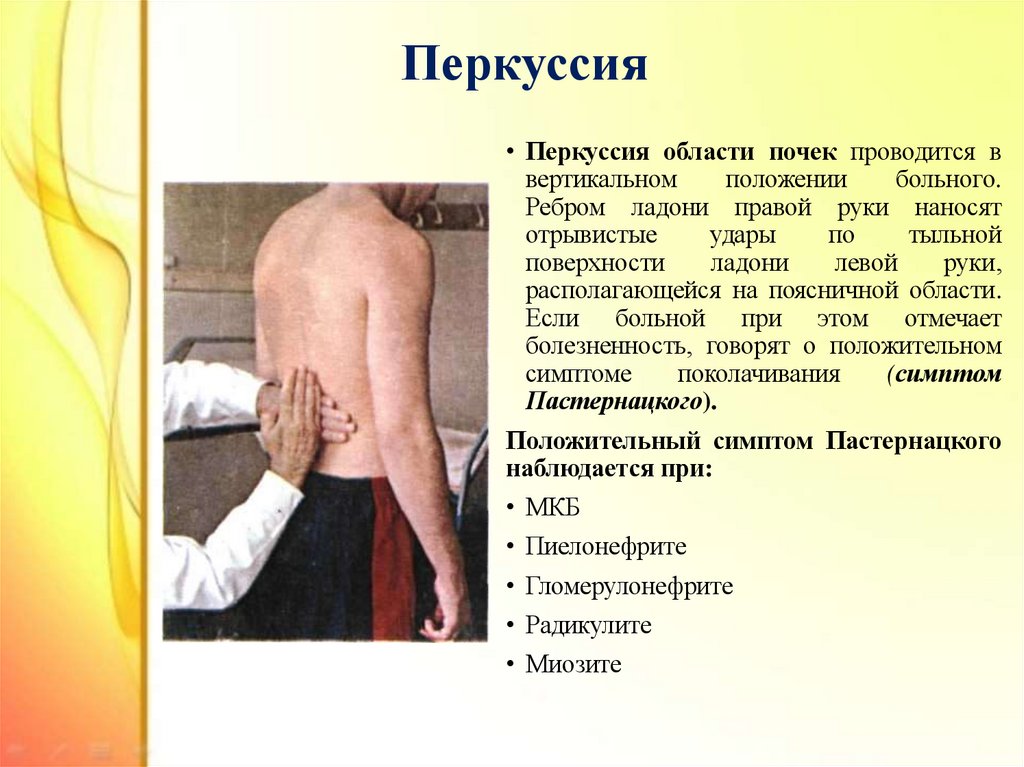
17. Перкуссия
• Перкуссия области почек проводится ввертикальном
положении
больного.
Ребром ладони правой руки наносят
отрывистые
удары
по
тыльной
поверхности
ладони
левой
руки,
располагающейся на поясничной области.
Если больной при этом отмечает
болезненность, говорят о положительном
симптоме
поколачивания
(симптом
Пастернацкого).
Положительный симптом Пастернацкого
наблюдается при:
• МКБ
• Пиелонефрите
• Гломерулонефрите
• Радикулите
• Миозите
18. Основные клинические синдромы
• Мочевой синдром.• Нефротический синдром.
• Гипертонический синдром.
• Нефритический
(остронефритический
синдром).
• Синдром острой почечной недостаточности.
• Синдром
хронической
почечной
недостаточности.
19. Общий анализ мочи (ОАМ)
Моча должна быть исследована в течении часа, от момента сбора. Вотсутствие такой возможности ее необходимо поместить в холодильник
с температурой 5 С.
• Цвет мочи
Цвет
Соломенножелтый
Причина
Норма
Бесцветный Гипергидратация
Полиурия
Молочный
Фосфатурия
Пиурия
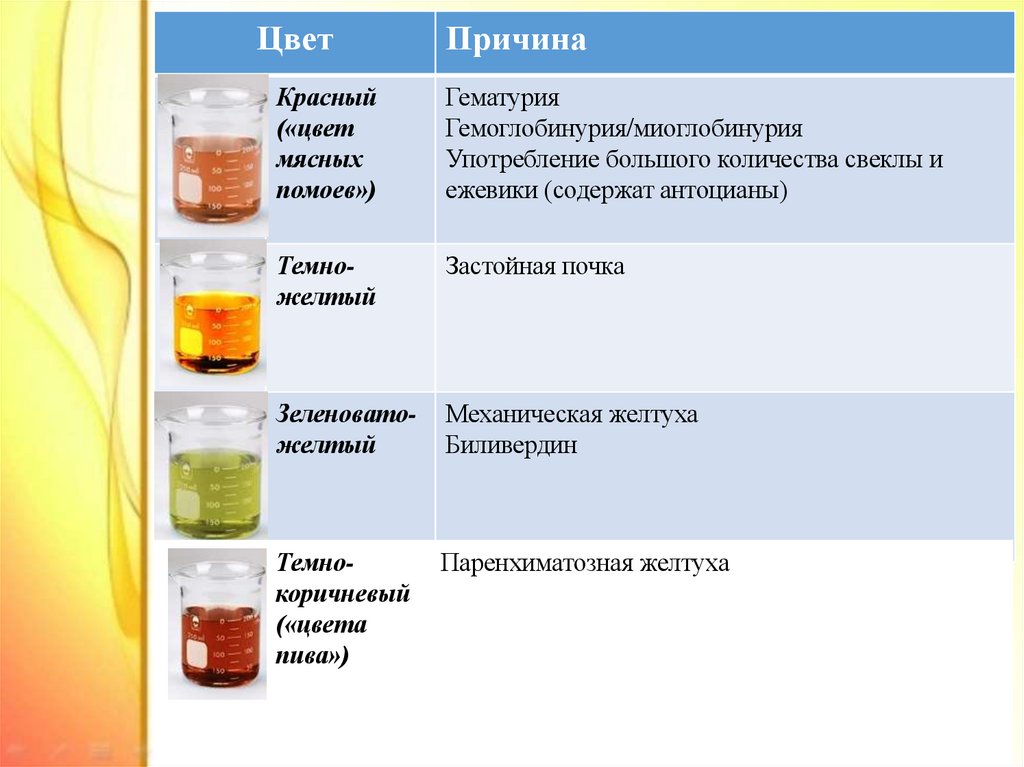
20.
ЦветПричина
Красный
(«цвет
мясных
помоев»)
Гематурия
Гемоглобинурия/миоглобинурия
Употребление большого количества свеклы и
ежевики (содержат антоцианы)
Темножелтый
Застойная почка
Зеленоватожелтый
Механическая желтуха
Биливердин
Темнокоричневый
(«цвета
пива»)
Паренхиматозная желтуха
21. Общий анализ мочи (ОАМ)
• ПрозрачностьПрозрачная
Норма
Мутная
Часто: фосфатурия, пиурия
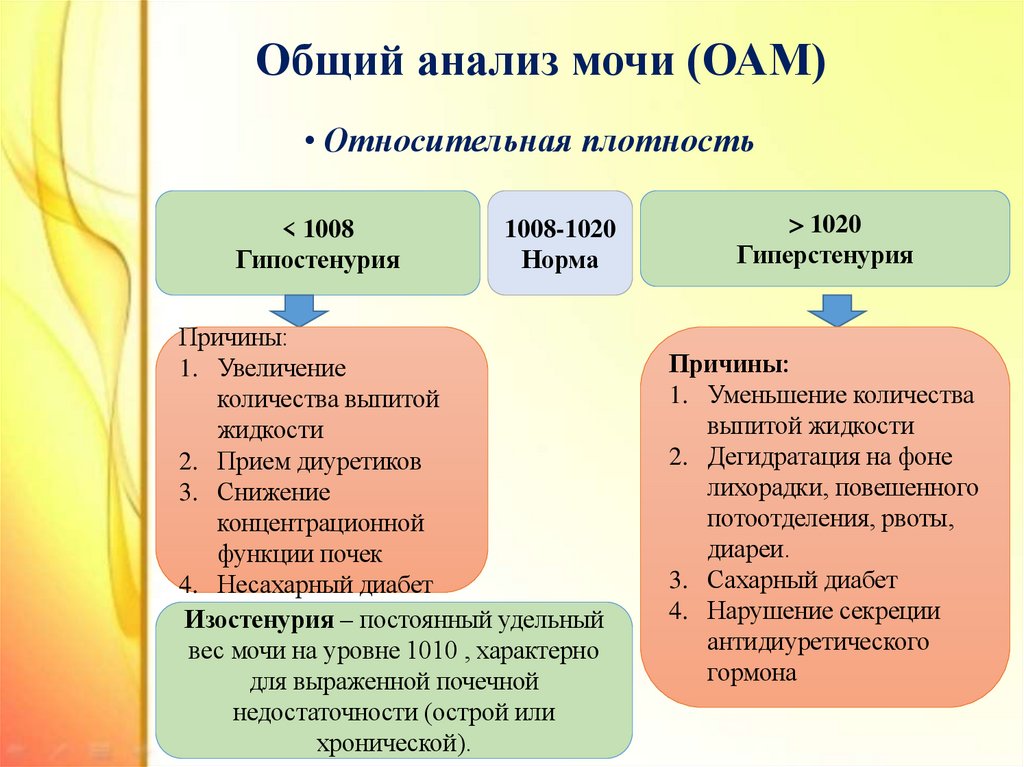
22. Общий анализ мочи (ОАМ)
• Относительная плотность< 1008
Гипостенурия
1008-1020
Норма
Причины:
1. Увеличение
количества выпитой
жидкости
2. Прием диуретиков
3. Снижение
концентрационной
функции почек
4. Несахарный диабет
Изостенурия – постоянный удельный
вес мочи на уровне 1010 , характерно
для выраженной почечной
недостаточности (острой или
хронической).
1020
Гиперстенурия
Причины:
1. Уменьшение количества
выпитой жидкости
2. Дегидратация на фоне
лихорадки, повешенного
потоотделения, рвоты,
диареи.
3. Сахарный диабет
4. Нарушение секреции
антидиуретического
гормона
23. Общий анализ мочи (ОАМ)
• Количество 100-300 мл (утренняя порция)• Цвет: соломенно-желтый
• Запах: нерезкий, специфический
• Прозрачность: моча прозрачная
• Реакция мочи: слабокислая
• Относительная плотность: 1,020
• Белок: отриц.
• Глюкоза: отриц.
• Кетоновые(ацетоновые) тела: отриц.
• Желчные пигменты (билирубин, уробилиноиды): отриц.
24. Микроскопия мочевого осадка
• Клетки эпителия - плоский эпителий - особого диагностическогозначения эти клетки не имеют. Почечный эпителий - небольшие круглые
или кубические клетки с большим ядром. В норме в моче не
обнаруживаются.
• Лейкоциты - в N до 5-6 в п/зрения. Увеличение числа лейкоцитов в моче
называется лейкоцитурией.
• Пиурия - массивное выделение лейкоцитов (гноя) с мочой. При
пиелонефрите в составе лейкоцитов мочи преобладают нейтрофилы; при
гломерулонефрите, амилоидозе, преобладают лимфоциты.
• Эритроциты - могут быть неизменённые и измененные
(выщелоченные).
• В норме содержатся единичные эритроциты, не более 1.
• Гематурия - наличие более 2 эритроцитов в поле зрения.
Макрогематурия
Микрогематурия
25.
• Гематурия является абсолютным показанием курологическому обследованию;
• Макрогематурия является показанием к экстренной
госпитализации пациента в урологический стационар;
• В большинстве случаев макрогематурия у пациентов старше 50
лет обусловлена раком мочевого пузыря.
• Цилиндры представляют собой слепки почечных канальцев,
могут быть:
• Гиалиновые – состоят из микропротеинов (могут
появляться в моче после физических упражнений, при
остром пиелонефрите, хронических заболеваниях почек)
• Зернистые и восковидные цилиндры – результаты
изменения клеточных элементов;
• Кристаллы:
A. оксалатные
В небольших количествах могут
наблюдается в норме.
B. мочекислые
В больших – типичны для
C. фосфатные
мочекаменной болезни, позволяют
заподозрить ее этиологию.
26. Посев мочи на флору и чувствительность к а/б
Позволяет количественно оценить степень и вид бактериурии, определитьчувствительность к инфекционного агента к а/б препаратам.
Бактериурия считается истинной и
клинически значимой при КОЕ
>105/мл
Посев мочи обязательно проводят при:
• отсутствии положительной динамики у амбулаторных больных острым
пиелонефритом через 5-7 дней от начала эмпирической антимикробной терапии.
• рецидиве инфекции мочевыводящих путей.
• госпитализации больных по поводу инфекции мочевыводящих путей.
• пациентам с высоким риском осложнённой инфекции мочевыводящих путей
(пациенты с аномалиями развития мочевых путей и иммунодефицитными
состояниями, мужчины с простатитом или доброкачественной гиперплазией
предстательной железы и пр.)
27. Анализ мочи по Нечипоренко
Сбор мочи выполняют после тщательного туалета половых органов. Для анализасобирают среднюю порцию мочи.
Норма показателей анализа мочи Нечипоренко:
Цилиндры — не более 20 на 1 мл мочи
Эритроциты — не более 1000 на 1 мл мочи
Лейкоциты — не более 2000 на 1 мл мочи
Превышение нормы лейкоцитов в моче подтверждают наличие инфекции и
воспаления в мочеполовом тракте. Часто повышение лейкоцитов в моче
распознают как признак цистита, то есть воспаление мочевого пузыря у больного.
Увеличению эритроцитов свидетельствует о гломерулонефрите.
28. Анализ мочи по Зимницкому
• Анализ мочи по Зимницкому дает возможность определить способностьпочек концентрировать мочу.
Сбор мочи проводят через каждые три часа в
отдельную емкость – всего 8 порций в течение
суток. К 9 утра полностью опорожняют мочевой
пузырь, затем первую порцию собирают в
интервале от 9 до 12 часов утра, далее также с 3-х
часовыми интервалами.
Каждую порцию мочи исследуют в лаборатории
отдельно, определяя ее объем, удельный вес.
Также, оценивают общий объем выделенной
мочи и соотношение объема мочи, собранной за
ночь и в течение дня.
При снижении функциональной способности почек отмечается
снижение удельного веса (гипостенурия), уменьшение размаха
удельного веса за сутки (изостенурия - уд, вес 1005-1007).
Преобладание ночного диуреза над дневным.
29.
Биохимический анализ крови:• Креатинин (норма 44-100
мкмоль/л)
• Мочевина (норма 2,5-8,3
ммоль/л)
позволяют
косвенно
судить
о
состоянии
клубочковой фильтрации
Мочевая кислота:
• норма у мужчин 0,24-0,5
ммоль/л
• норма у женщин 0,16-0,4
ммоль/л
увеличение свидетельствует о
нарушении пуринового обмена –
важное патогенетическое звено
уратного нефролитиаза
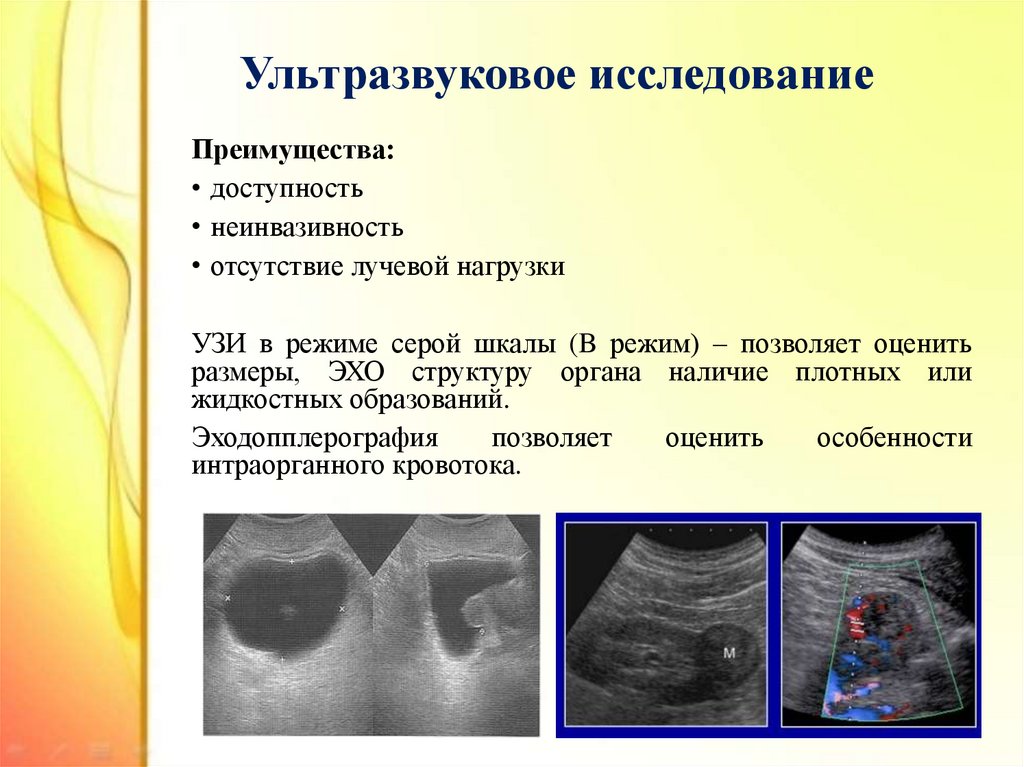
30. Ультразвуковое исследование
Преимущества:• доступность
• неинвазивность
• отсутствие лучевой нагрузки
УЗИ в режиме серой шкалы (B режим) – позволяет оценить
размеры, ЭХО структуру органа наличие плотных или
жидкостных образований.
Эходопплерография
позволяет
оценить
особенности
интраорганного кровотока.
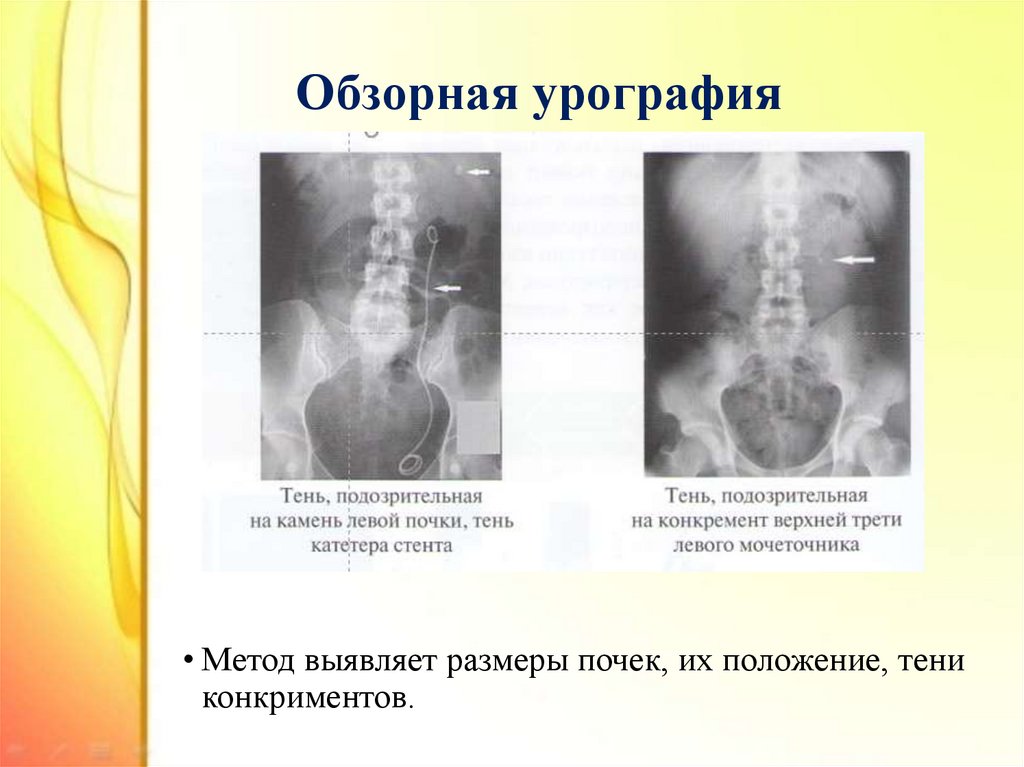
31. Обзорная урография
• Метод выявляет размеры почек, их положение, тениконкриментов.
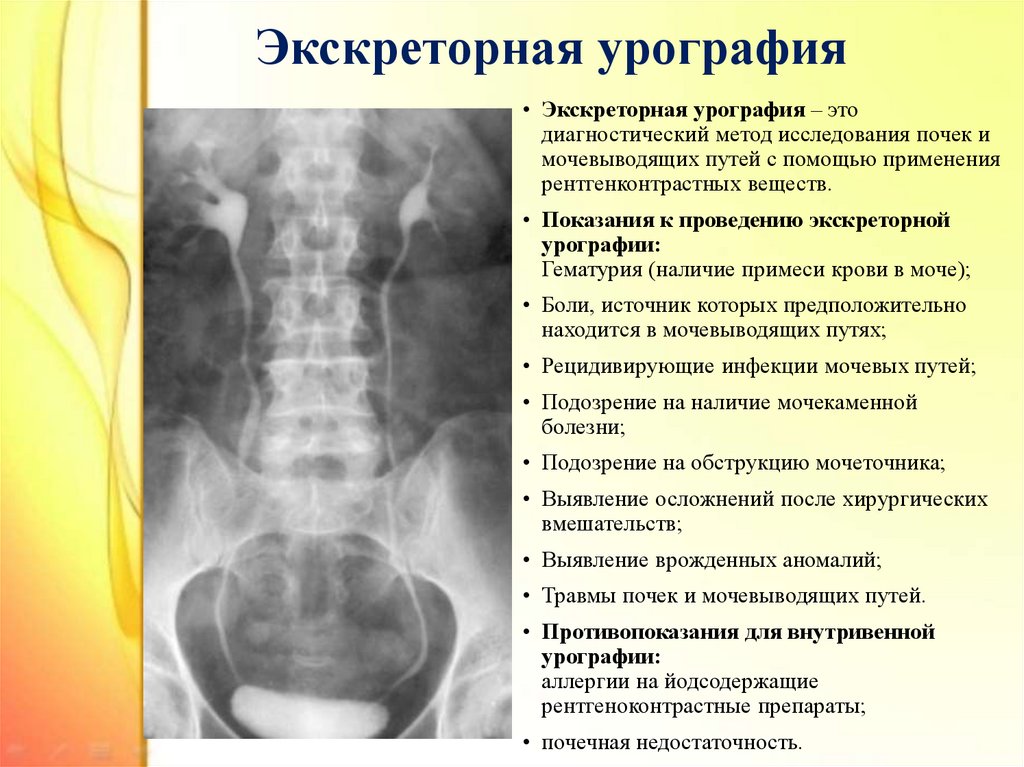
32. Экскреторная урография
• Экскреторная урография – этодиагностический метод исследования почек и
мочевыводящих путей с помощью применения
рентгенконтрастных веществ.
• Показания к проведению экскреторной
урографии:
Гематурия (наличие примеси крови в моче);
• Боли, источник которых предположительно
находится в мочевыводящих путях;
• Рецидивирующие инфекции мочевых путей;
• Подозрение на наличие мочекаменной
болезни;
• Подозрение на обструкцию мочеточника;
• Выявление осложнений после хирургических
вмешательств;
• Выявление врожденных аномалий;
• Травмы почек и мочевыводящих путей.
• Противопоказания для внутривенной
урографии:
аллергии на йодсодержащие
рентгеноконтрастные препараты;
• почечная недостаточность.
33. Компьютерная томография почек
Обследование показывает состояние почек,надпочечников, забрюшинного пространства.
Послойные срезы сканируемых зон выявляют
малейшие патологические изменения.
Показания:
• при подозрении на наличие камней или опухоли;
• после травм живота и спины;
• при врожденных пороках развития органов
мочевыделительной системы;
• если анализы мочи показали воспалительный или
инфекционный процесс;
• при подготовке к биопсии тканей;
• после удаления или трансплантации органа.
КТ почек запрещена: в период беременности; при тяжелой форме сахарного
диабета; при хронической почечной недостаточности, при заболеваниях
щитовидной железы с повышением продукции ее гормонов; если масса тела
пациента превышает 150 кг (конструктивные особенности аппаратуры).
КТ почек с контрастным веществом противопоказана при непереносимости йода и
морепродуктов, почечной и тяжелой печеночной недостаточности.
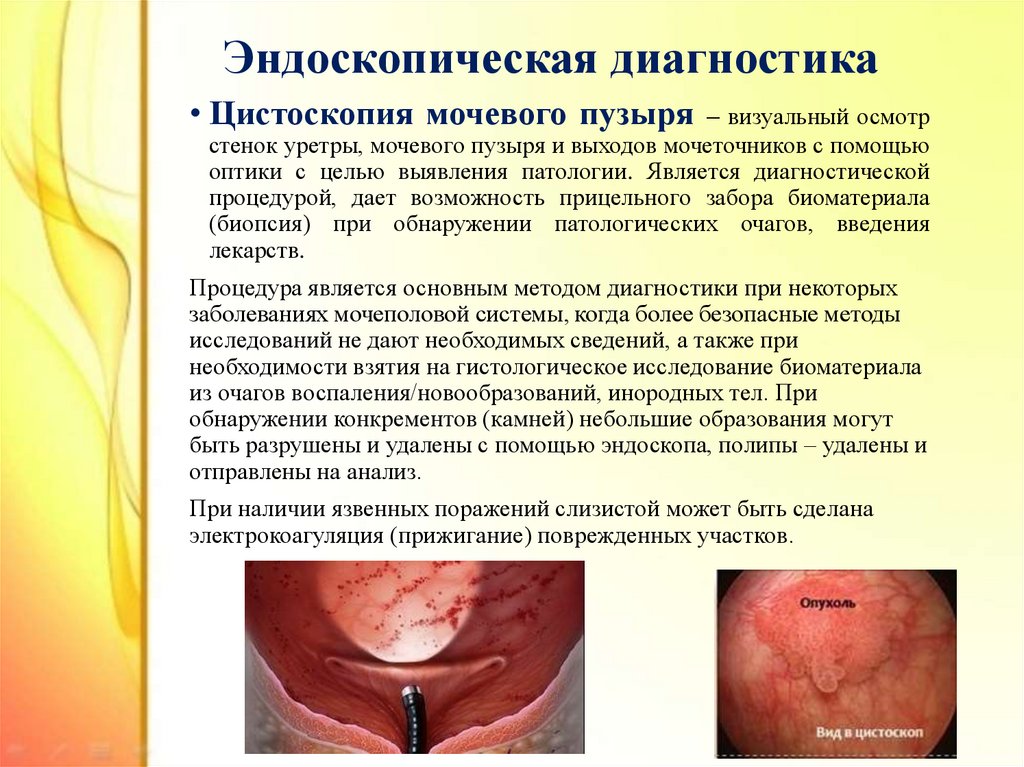
34. Эндоскопическая диагностика
• Цистоскопия мочевого пузыря – визуальный осмотрстенок уретры, мочевого пузыря и выходов мочеточников с помощью
оптики с целью выявления патологии. Является диагностической
процедурой, дает возможность прицельного забора биоматериала
(биопсия) при обнаружении патологических очагов, введения
лекарств.
Процедура является основным методом диагностики при некоторых
заболеваниях мочеполовой системы, когда более безопасные методы
исследований не дают необходимых сведений, а также при
необходимости взятия на гистологическое исследование биоматериала
из очагов воспаления/новообразований, инородных тел. При
обнаружении конкрементов (камней) небольшие образования могут
быть разрушены и удалены с помощью эндоскопа, полипы – удалены и
отправлены на анализ.
При наличии язвенных поражений слизистой может быть сделана
электрокоагуляция (прижигание) поврежденных участков.
35. Цистоскопия мочевого пузыря
Противопоказания:• Острые воспалительные процессы в
мочевом пузыре (острый цистит), уретре
(острый уретрит), простате (острый
простатит), яичках (острый орхит) – у
мужчин, матке и придатках – у женщин, в
период лихорадки
• Кровотечения из уретры неясной
этиологии
• Травмы уретры и мочевого пузыря
• Нарушение в системе гемостаза
(гемофилия)
• Беременность
36. Хромоцистоскопия
Эндоскопическое исследование мочевого пузыря, которое сочетают свнутривенным введением 2-3 мл 0,4% раствора индигокармина с целью
определения времени и интенсивности выделения мочи, окрашенной в
голубой цвет, из соответствующего устья мочеточника.
Показания для проведения хромоцистоскопии:
• Дифференциальная диагностика между почечной коликой и
заболеванием органов брюшной полости
• Оценка проходимости мочевых путей и функционального состояния
почек.
Противопоказания и исследованию:
• Состояние шока, выраженной азотемии и коллапса (низкого
артериального давления)
• Поражение паренхимы печени и почек
37. Нефротический синдром
• Нефротический синдром представляет собой полиэтиологический клиниколабораторный симптомокомплекс, включающий в себя нарушения белкового(гипопротеинемия, гипоальбуминемия), липидного (дислипидемия, липидурия) и
водно-электролитного (отеки) обмена, ведущим признаком из которых является
высокая протеинурия — более 3,5 г/сут.
• При нефротическом синдроме нередко возникают большие отеки, достигающие
степени анасарки с водянкой полостей.
Причины:
• Врожденный нефротический синдром.
• Наследственный нефрит.
• Диффузные заболевания
склеродермия.
соединительной
ткани:
СКВ,
дерматомиозит,
• Сахарный диабет.
• Амилоидоз.
• Злокачественная патология (карциномы, болезнь Ходжкина, лейкемии).
• Тромбоз почечных вен.
• Лекарственные средства, аллергены, нефротоксины (пеницилламин, триметин,
пробеницид, кризанол, потребление героина, укусы пчел, змей, насекомых,
ртутные препараты, золото, висмут, кадмий, литий).
• Трансплантация почек.
38. Острая почечная недостаточность
• Острая почечная недостаточность (ОПН) — синдром, развивающийся в результате быстрого нарушения функции почек и характеризующийся задержкой в крови продуктов, в норме удаляемых изорганизма с мочой.
• Наиболее
выраженные
проявления
этого
синдрома
—
гиперазотемия, нарушения водно-электролитного баланса и
кислотно щелочного равновесия. Все эти изменения являются
результатом острого тяжелого поражении почечного кровотока,
снижения клубочковой фильтрации и канальцевой реабсорбции,
обычно возникающих одновременно.
Выделяют 4 периода:
• период действия фактора, вызывающего ОПН;
• период олигоурии-анурии, во время которого мочи выделяется
менее 500 мл в сутки;
• период восстановления диуреза с фазой начального диуреза (когда количество мочи превышает 500 мл в сутки);
• период выздоровления, начинающийся с момента нормализации
азотемии.
39. Хроническая почечная недостаточность
• Хроническая почечная недостаточность (ХПН) — этосостояние, возникающее вследствие постепенной гибели
нефронов при любом прогрессирующем заболевании почек,
связанное с нарушением их гомеостатических функций, с
развитием азотемии, нарушением равновесия кислот и
оснований, водно-электролитного баланса, развитием анемии,
остеопатии, гипертонии и других проявлений в связи с
невозможностью почек выполнять основные функции.
• І стадия — латентная (креатинин от 0,11 до 0,18 ммоль/л).
• ІІ стадия — азотемическая (креатинин от 0,19 до 0,71
ммоль/л).
• ІІІ стадия — уремическая (креатинин свыше 0,72 ммоль/л).
• Каждая из стадий делится на фазы А и Б.




















 Медицина
Медицина