Похожие презентации:
Диагностика острого и хронического пиелонефрита, мочекаменной болезни, хронической почечной недостаточности
1. ДИАГНОСТИКА ОСТРОГО И ХРОНИЧЕСКОГО ПИЕЛОНЕФРИТА, МОЧЕКАМЕННОЙ БОЛЕЗНИ, ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
2. Пиелонефрит
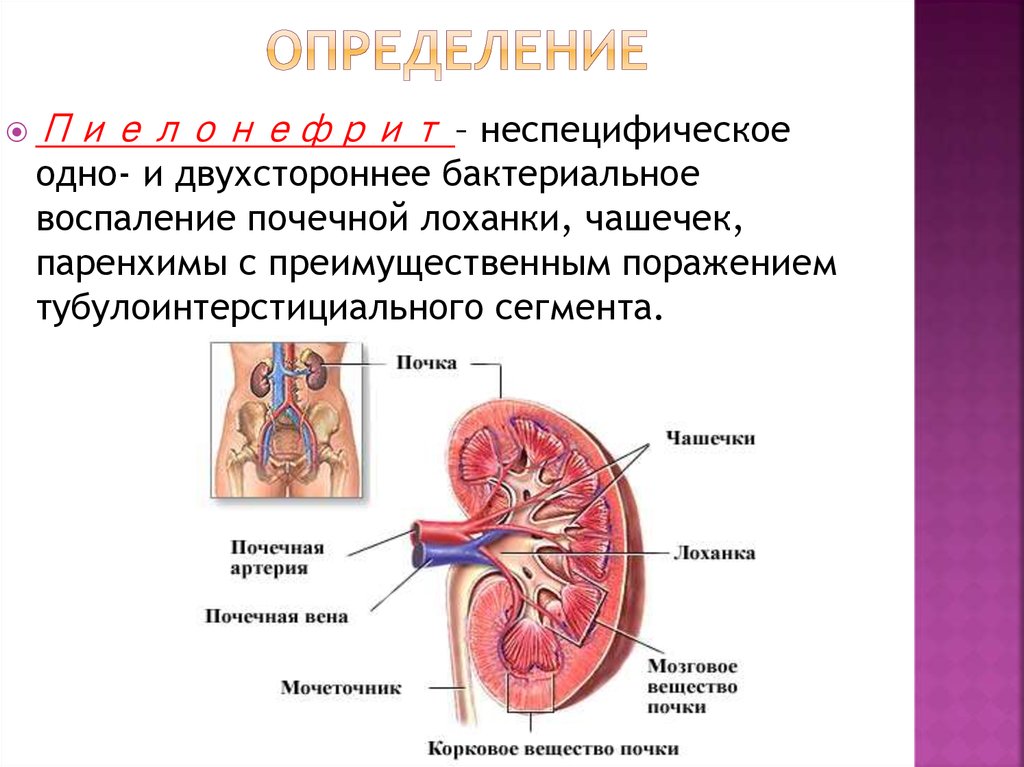
3. Определение
– неспецифическоеодно- и двухстороннее бактериальное
воспаление почечной лоханки, чашечек,
паренхимы с преимущественным поражением
тубулоинтерстициального сегмента.
Пиелонефрит
4. Статистика
Самоечастое заболевание почек ( составляет 915% от всех почечных заболеваний), поражающее
10-12% популяции.
Чаще
болеют девочки, девушки, молодые
женщины ( в 2-5 раз чаще), в т.ч. беременные,
пожилые.
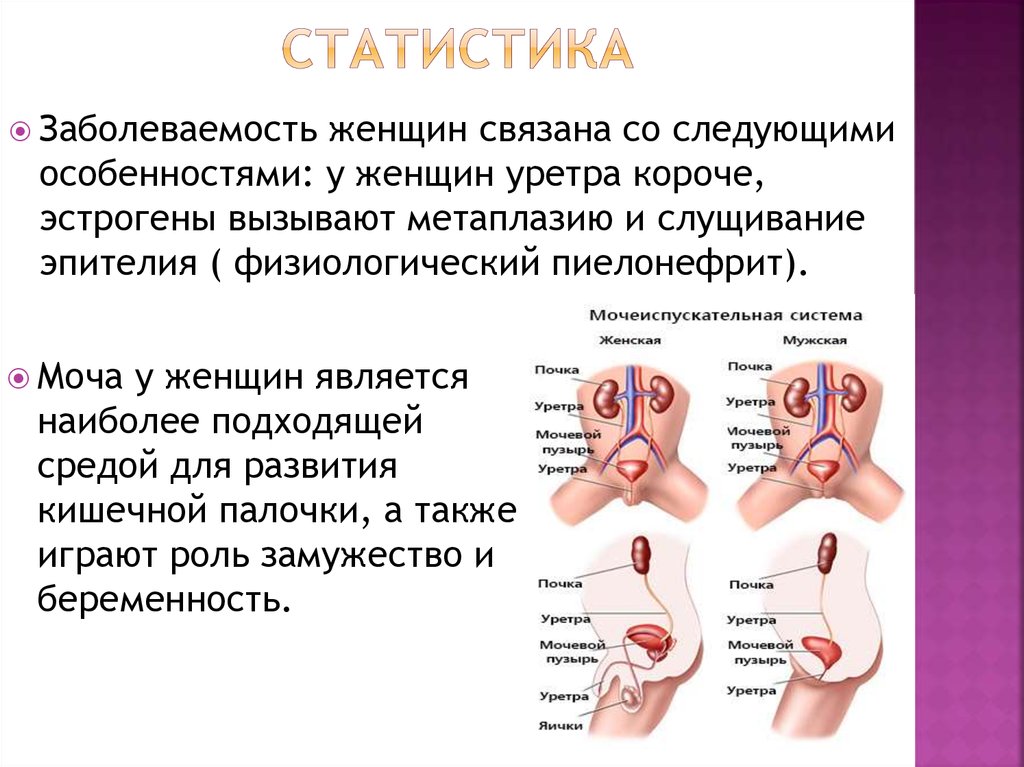
5. статистика
Заболеваемостьженщин связана со следующими
особенностями: у женщин уретра короче,
эстрогены вызывают метаплазию и слущивание
эпителия ( физиологический пиелонефрит).
Моча
у женщин является
наиболее подходящей
средой для развития
кишечной палочки, а также
играют роль замужество и
беременность.
6. статистика
Ввозрасте 60-80 лет патологическая
пораженность мужчин резко возрастает,
достигая 20:100( в связи с развитием аденомы
предстательной железы и нарушением
уродинамики).
У
лиц старших
возрастных групп
преобладают острые,
опасные для жизни
формы болезни
(гнойный пиелонефрит,
апостематоз почек).
7. Этиология. Патогенез.
Наиболее частые возбудители пиелонефрита:кишечная палочка,
энтерококк,
протей,
синегнойная палочка,
стафилококки, клебсиелла,
микробные ассоциации.
Считается, что в большинстве случаев «пусковым
микробом» является кишечная палочка. Рецидивы
болезни обусловлены протеем, клебсиеллой,
синегнойной палочкой. Преобладающий путь
инфицирования - урогенный.
8.
Бактериальноеобсеменение мочевыводящих
путей становится пиелонефритом при резком
снижении иммунитета, в особенности местных
факторов защиты (фагоцитоз, лизоцим и др.).
Сочетание
экзогенных (бактерии, относящиеся к
«условно-патогенным», легко
трансформирующиеся в L-формы) и эндогенных
(особенности анатомии уретры у девочек и
женщин, обструкция мочевыводящих путей у
мужчин, иммунные нарушения) факторов
реализуется затем в хронизации заболевания с
его последующими «вспышками».
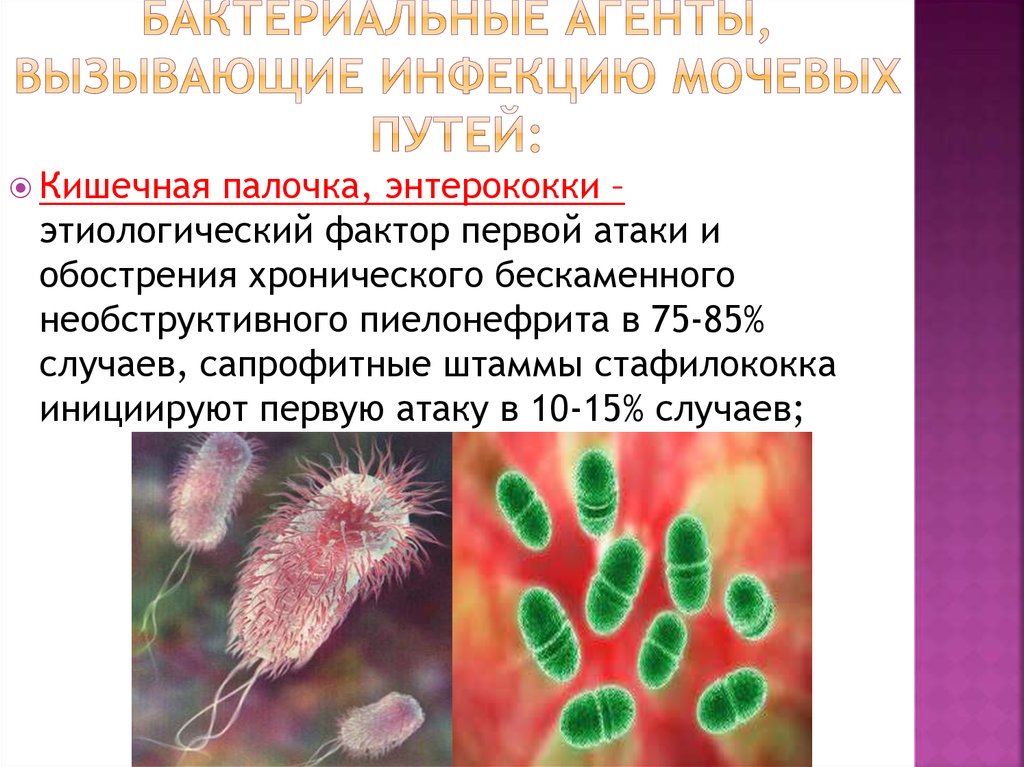
9. Бактериальные агенты, вызывающие инфекцию мочевых путей:
Кишечнаяпалочка, энтерококки –
этиологический фактор первой атаки и
обострения хронического бескаменного
необструктивного пиелонефрита в 75-85%
случаев, сапрофитные штаммы стафилококка
инициируют первую атаку в 10-15% случаев;
10. Бактериальные агенты, вызывающие инфекцию мочевых путей:
Протей,синегнойная палочка, клебсиелла причина первой атаки и рецидивов
пиелонефрита при уролитиазе и обструкции
мочевыводящих путей;
11. Бактериальные агенты, вызывающие инфекцию мочевых путей:
Золотистыйстафилококк – частая находка при
гематогенном инфицировании.
12. Факторы риска пиелонефрита:
Генетический.Наибольший риск заболевания отмечен при
сочетании антигенов гистосовместимости А 1, В 7;
А 1, В 17 (Б.И. Шулутко). Обнаружена повышенная
адгезивность возбудителей к слизистой оболочке
мочевыводящих путей, обусловленная большой
плотностью специфических гликопротеидных
рецепторов.
13. Факторы риска пиелонефрита:
Нарушениеуродинамики:
пиеловенозные, пиелососочковые рефлюксы;
широкая, короткая женская уретра;
почечные дистопии (нефроптоз,уролитиаз).
14. Факторы риска пиелонефрита:
Дисбактериозуретры со сменой обычной
микрофлоры (единичные колонии стрепто- и
стафилококков, дифтероиды) на
грамотрицательную факультативную микрофлору
кишечной группы.
Синхронные
процессы: дисбактериоз кишечника,
дисгормональные нарушения у женщин, в т.ч.
повышение рН влагалищной слизи вследствие
дефицита эстрогенов и изменения микробного
пейзажа (преобладание энтеробактерий вместо
лактобактерий).
15. Факторы риска пиелонефрита:
Медицинскиеурологические манипуляции.
Переохлаждение (простудный фактор), острые и
хронические воспалительные заболевания
генитальной сферы, очаги хронической
инфекции, иммунодефицитные состояния при
сахарном диабете.
16. Факторы риска пиелонефрита:
С позиции морфолога острый пиелонефритхарактеризуется:
инфильтрацией интерстиция почек нейтрофилами,
явлениями отека,
полнокровия,
а при хроническом пиелонефрите инфильтраты
интерстиция представлены клетками
лимфогистиоцитарного ряда.
В последующем в клеточных кооперациях появляются
фибробласты.
Характерны атрофия и деформация чашечек, рубцовая
деформация паренхимы, признаки склероза очагов
коркового вещества. Гистологическая картина в целом
соответствует хронической тубулоинтерстициальной
нефропатии на различных этапах, включая стадию
конечных склерозов.
17. Классификация
ТУБУЛОИНТЕРСТИЦИАЛЬНЫЕ БОЛЕЗНИ ПОЧЕК(N10-N16)
Включено: пиелонефрит
Исключено: кистозный пиелоуретерит (N28.8)
N10 Острый тубулоинтерстициальный нефрит
При необходимости идентифицировать инфекционный
агент используют дополнительный код (B95-B97).
N11 Хронический тубулоинтерстициальный нефрит
Включено: хронический:
- инфекционный интерстициальный нефрит
- пиелит
- пиелонефрит
При необходимости идентифицировать инфекционный
возбудитель используют дополнительный код (B95B97).
18. Классификация
N11.0 Необструктивный хронический пиелонефрит,связанный с рефлюксом
Исключено: пузырно-мочеточниковый рефлюкс БДУ
(N13.7)
N11.1 Хронический обструктивный пиелонефрит
Исключено:
калькулезный пиелонефрит (N20.9)
обструктивная уропатия (N13.-)
N11.8 Другие хронические тубулоинтерстициальные
нефриты
N11.9 Хронический тубулоинтерстициальный нефрит
неуточнённый
N12 Тубулоинтерстициальный нефрит, не
уточненный как острый или хронический
Исключено: калькулезный пиелонефрит (N20.9)
19. Классификация
1.По топике: одно- или двусторонний.2.По происхождению: первичный, вторичный.
3.По течению: острый, хронический.
4.По путям проникновения инфекции:
гематогенный, урогенный.
20. Классификация
5.По особенностям течения:у новорожденных,
детей,
беременных,
пожилых;
при диабете;
при поражениях спинного мозга.
Н.А. Лопаткин в рамках хронического
пиелонефрита выделил фазы активного,
латентного воспаления и ремиссии. В структуре
диагноза отражается стадия ХПН.
21. Классификация
6.Первичным называется пиелонефрит,возникший на фоне ранее интактных почек;
вторичным - пиелонефрит у больных:
• почечно-каменной болезнью,
• нефроптозом,
• стриктурами мочевыводящих путей.
o
Патогномоничные симптомы уролитиаза –
почечная колика, отхождение камней. Тени
конкрементов можно выявить с помощью
методов обзорной и экскреторной урографии,
ультразвукового сканирования.
22. Классификация
7.Фаза активного воспалительного процесса:лейкоцитурия, превышающая 25 тыс. в 1 мл
мочи;
бактериурия свыше 100 тыс. в 1 мл мочи;
повышение титра антибактериальных антител,
увеличение СОЭ в крови.
Дополнительные признаки:
повышение активности трансаминазы;
малатдегидрогеназы в крови;
гликозаминогликанов в моче.
23. КЛАССИФИКАЦИЯ
Фаза латентного воспаления:лейкоцитурия до 25 тыс. в 1 мл мочи;
бактериурия не выше 10 тыс. в 1 мл мочи;
нормальный титр антибактериальных антител;
СОЭ выше 12 мм/ч.
Фаза ремиссии:
отсутствие лейкоцитурии;
бактериурии;
нормальный титр антибактериальных антител;
СОЭ менее 12 мм/ч.
24. Примерная формулировка диагноза:
Хроническийпервичный двусторонний
пиелонефрит, рецидивирующее течение,
обострение, фаза активного воспаления, ХПН 0.
Мочекаменная
болезнь. Вторичный
правосторонний пиелонефрит, латентное
течение, обострение, фаза латентного
воспаления, ХПН 0.
25. Клиника, диагностика
1.Острый пиелонефрит.Начало болезни острое (больной помнит не только день, но и
час начала болезни!).
Высокая лихорадка с ознобами ( при гнойном П. до 39-41гр.),
боль в пояснице, чаще односторонняя;
в 25-30% случаев - учащенное, болезненное мочеиспускание;
боли над лоном.
Выделяют клинические формы по течению:
- острейшая- тяжелое общее состояние, высокая лихорадка,
потрясающие ознобы, общая картина сепсиса с небольшими
местными симптомами заболевания;
- острая- больше выражены местные симптомы, ознобы редкие;
- подострая- общие симптомы менее выражены, изредка
ознобы, больше выражены местные проявления заболевания;
- латентная- протекает с минимальными местными симптомами.
26. Клиника, диагностика
Осложнения:- уросепсис( чаще у пожилых, ослабленных);
-паранефрит( воспаление околопочечной клетчатки);
- поддиафрагмальный абсцесс;
- ОПН;
- перитонит.
Течение:
- через 2-3 недели- выздоровление( благоприятное
течение);
- у 56% б-ных, перенесших ОП- через 6 мес развивается ХП;
- у 70% б-ных- через 18 мес развивается ХП.
Пальпаторная болезненность живота в проекции
пораженной почки (почек), резко положительный симптом
Пастернацкого.
27. Клиника, диагностика
В крови:лейкоцитоз, сдвиг «влево»,
увеличенная СОЭ.
В моче:
пиурия,
микрогематурия,
малая протеинурия,
высокая бактериурия.
Положительный тест сравнительного лейкоцитоза (в 70% случаев
одностороннего пиелонефрита).
При хромоцистоскопии выделение мутной мочи из устья мочеточника
пораженной почки (из обеих почек при двустороннем поражении),
замедленное выделение индигокармина из устья мочеточника
пораженной почки. На обзорном снимке почек при одностороннем
процессе одна из почек увеличена на 1,5 см или более в длину и
ширину, контуры поясничной мышцы нечеткие. Ультразвуковое
исследование почек: увеличенная почка, с усилением эхо-сигнала,
расширенные лоханки, чашечки.
28.
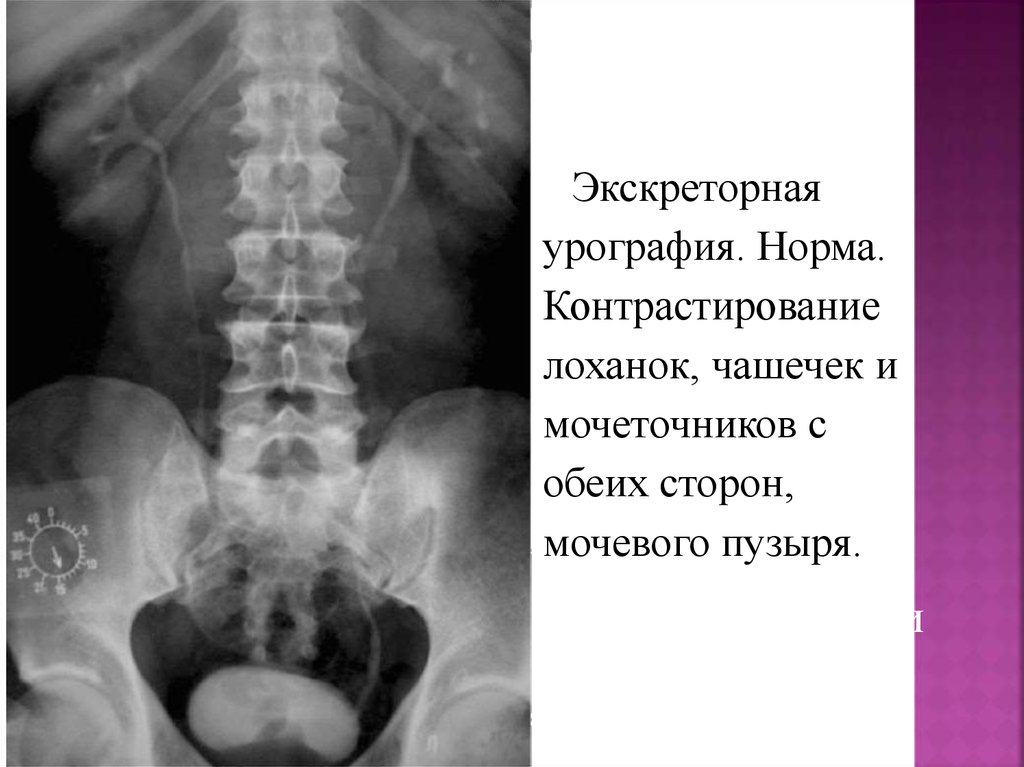
ЭЭкскреторнаяурография. Норма.
Контрастирование
лоханок, чашечек и
мочеточников с
обеих сторон,
мочевого пузыря.
кскреторнурографи
я. Норма.
29.
30.
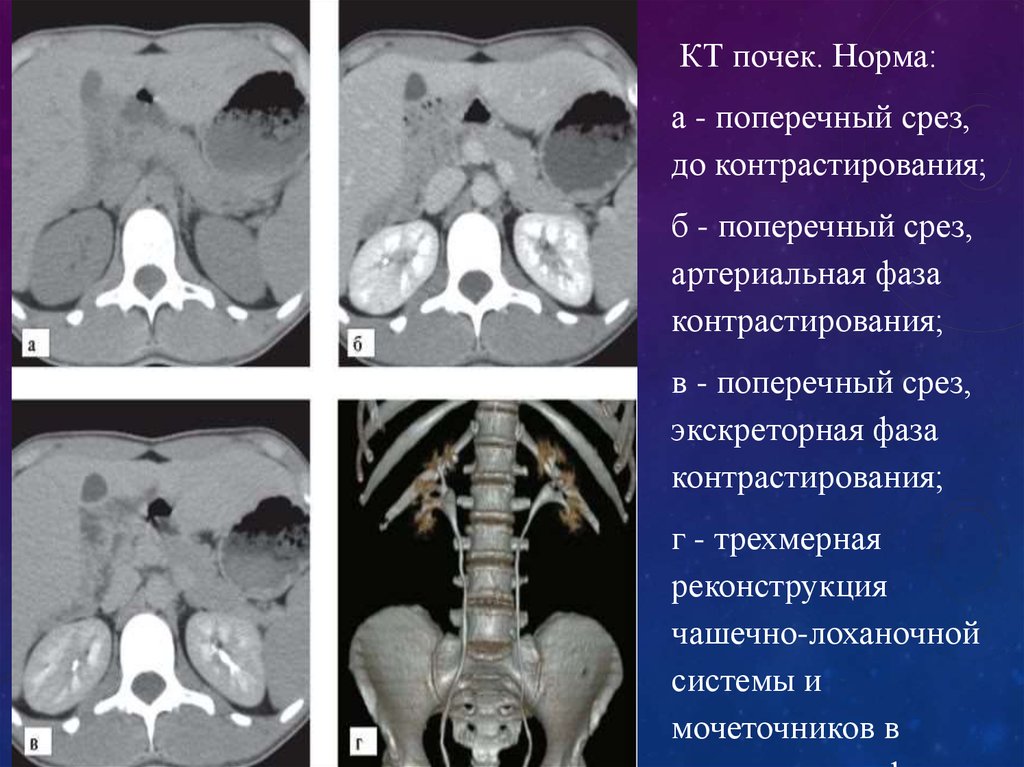
КТ почек. Норма:а - поперечный срез,
до контрастирования;
б - поперечный срез,
артериальная фаза
контрастирования;
в - поперечный срез,
экскреторная фаза
контрастирования;
г - трехмерная
реконструкция
чашечно-лоханочной
системы и
мочеточников в
31.
32.
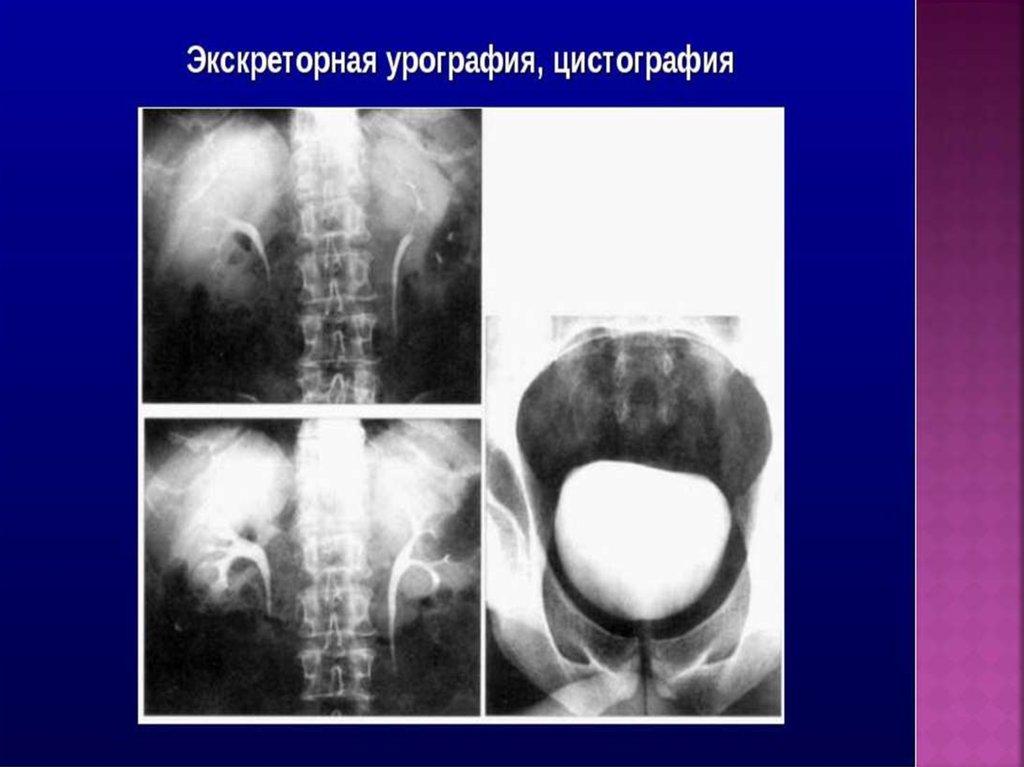
Экскреторная урограмма в норме.33.
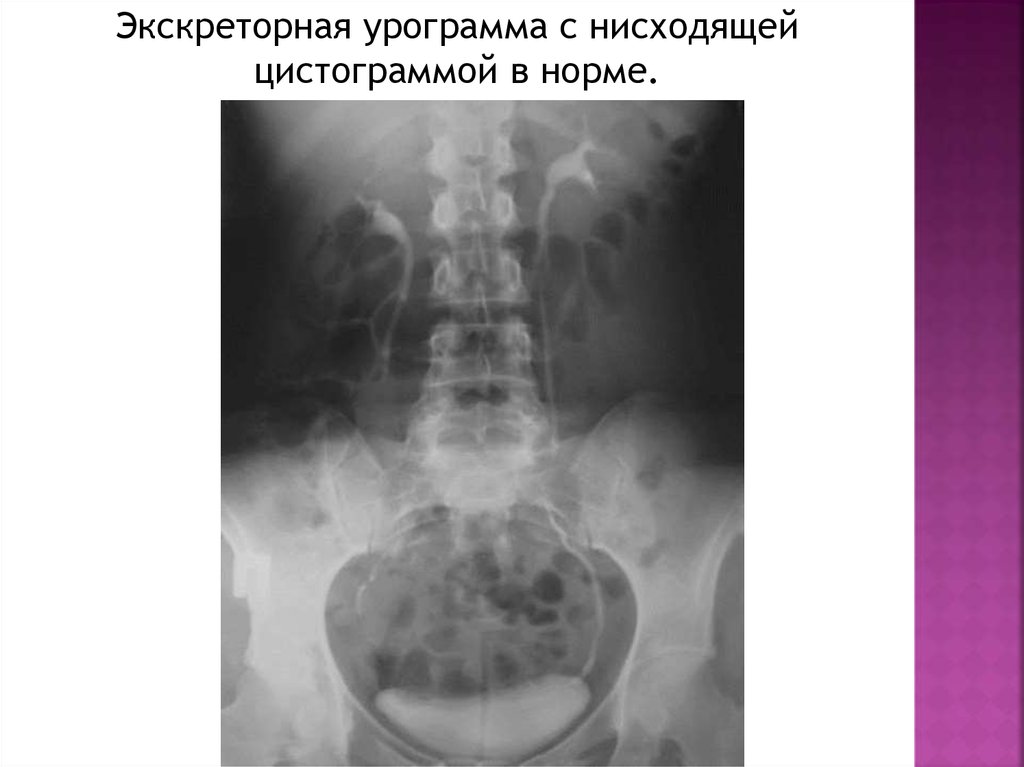
Экскреторная урограмма с нисходящейцистограммой в норме.
34.
Ретроградная цистограмма в норме.35.
Микционная цистограмма.В момент
мочеиспускания
контрастируется
задняя уретра (1),
определяется
правосторонний пузырномочеточниковый
рефлюкс (2).
36.
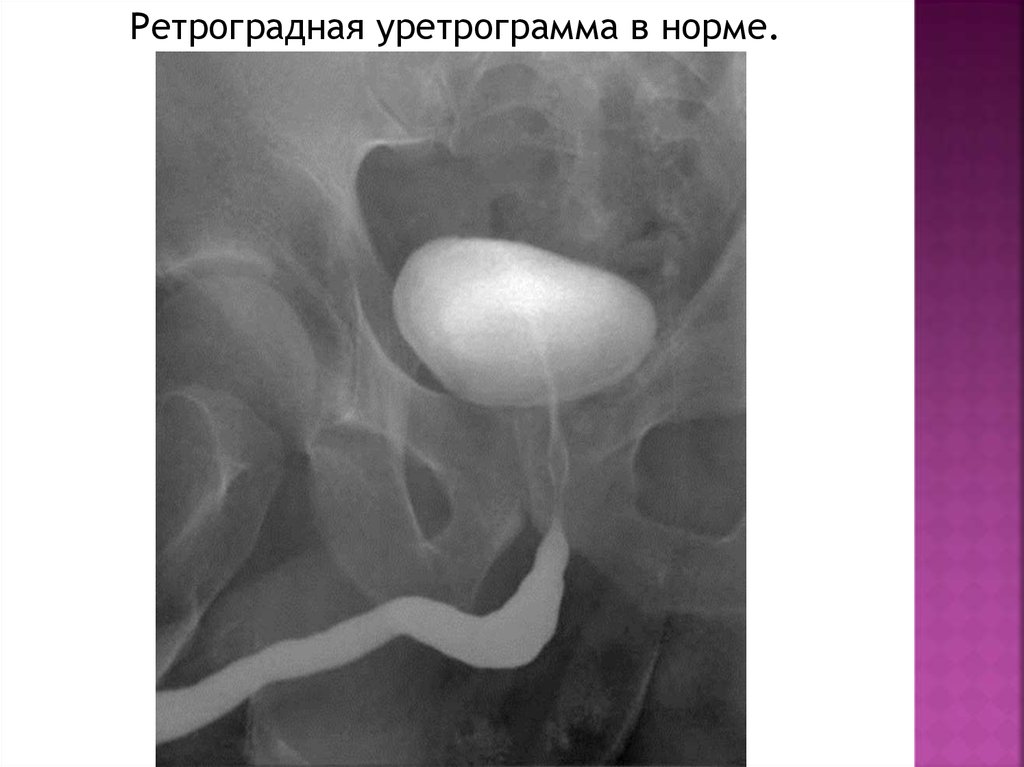
Ретроградная уретрограмма в норме.37.
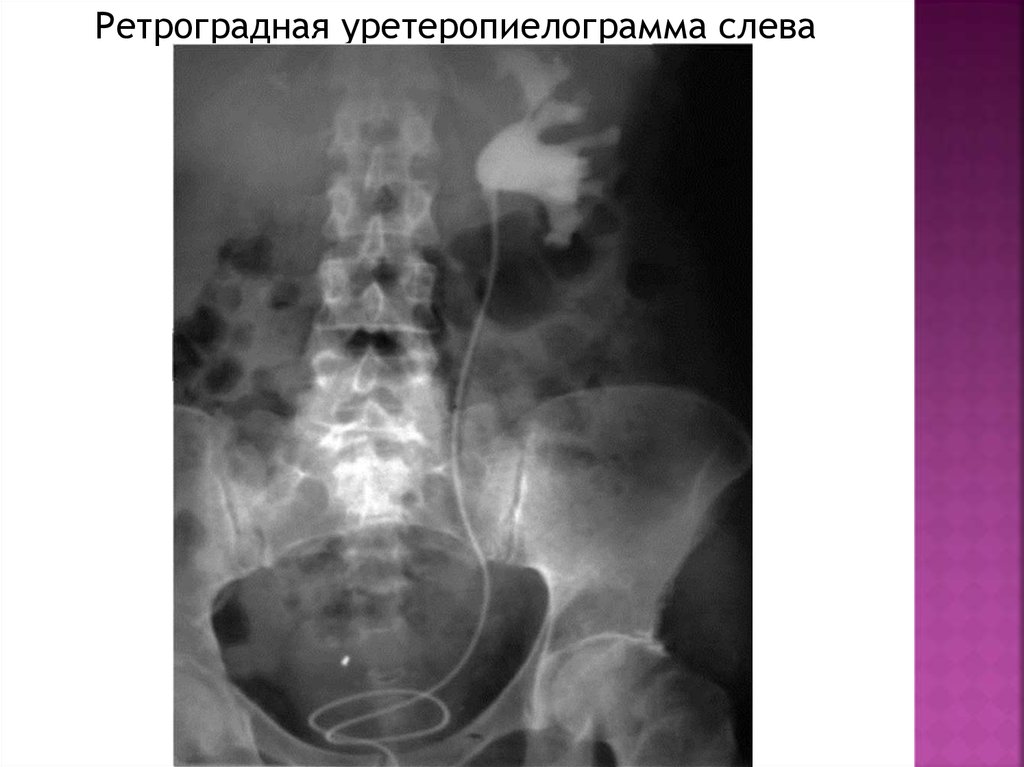
Ретроградная уретеропиелограмма слева38.
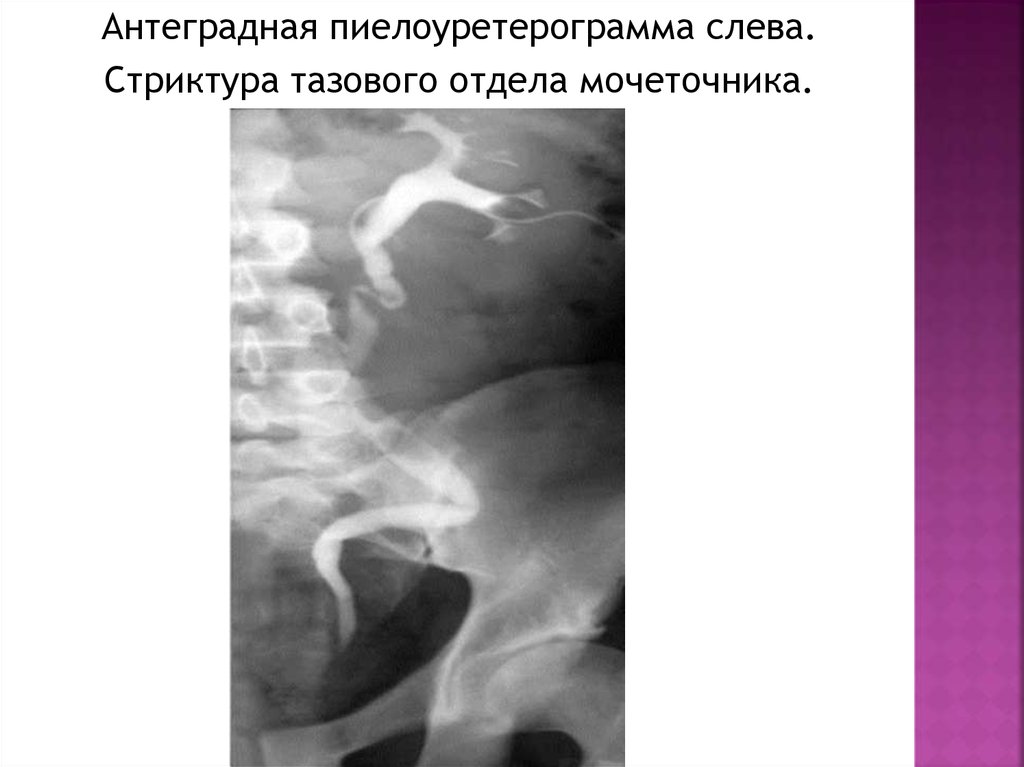
Антеградная пиелоуретерограмма слева.Стриктура тазового отдела мочеточника.
39.
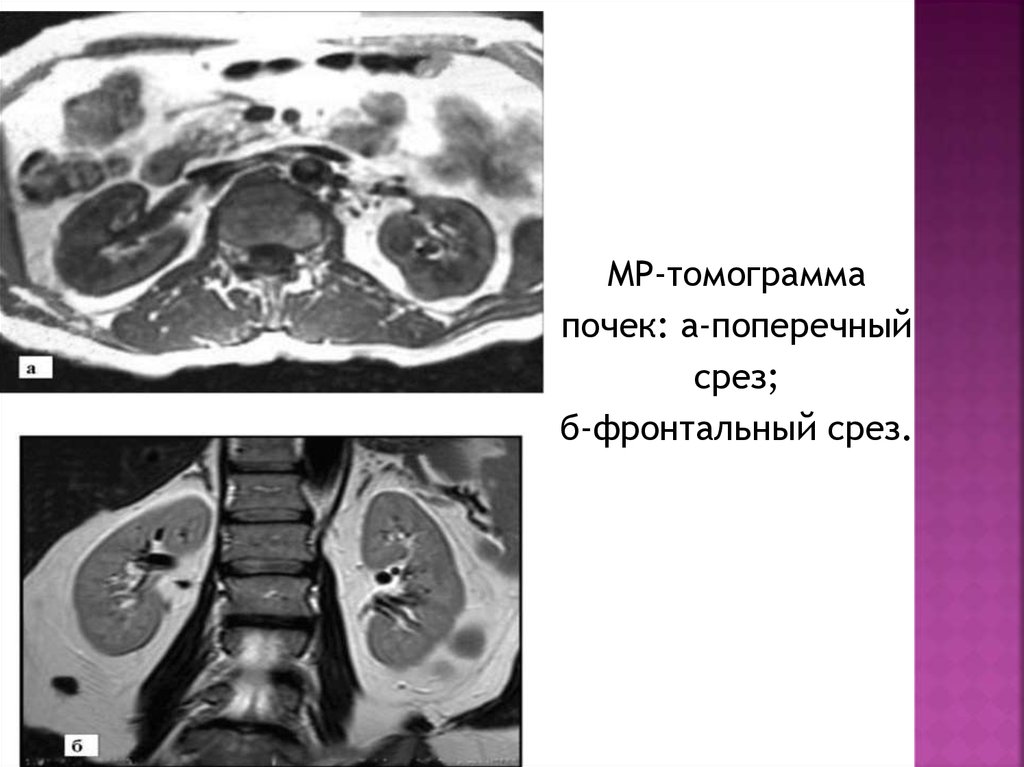
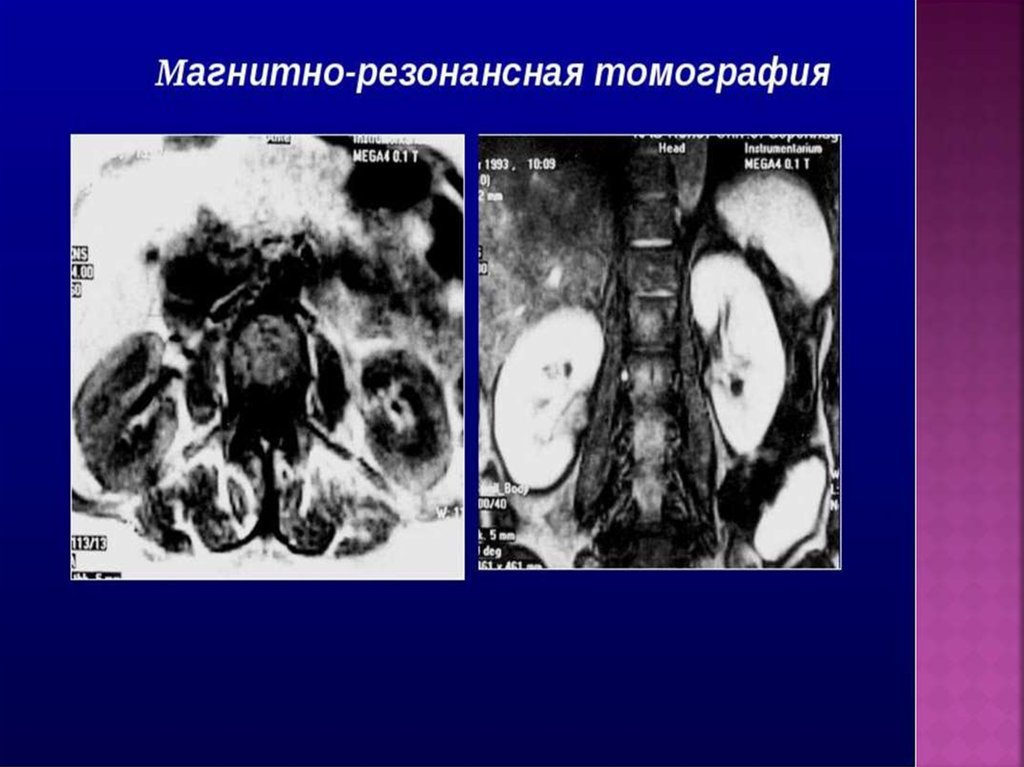
МР-томограммапочек: а-поперечный
срез;
б-фронтальный срез.
40.
41.
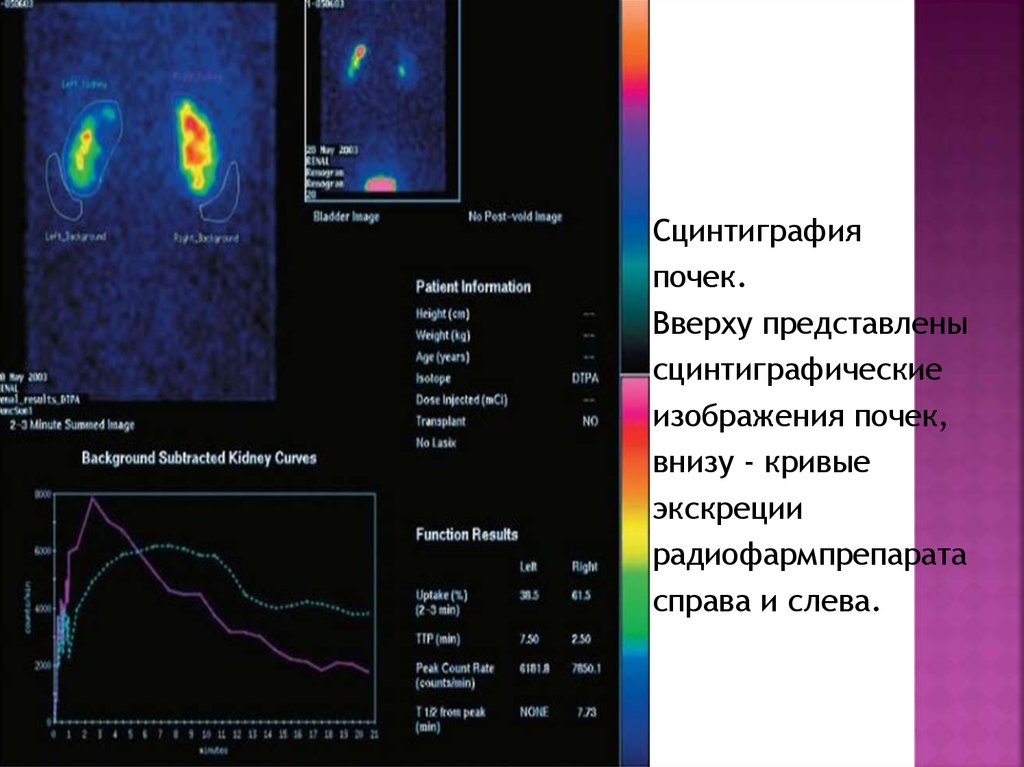
Сцинтиграфияпочек.
Вверху представлены
сцинтиграфические
изображения почек,
внизу - кривые
экскреции
радиофармпрепарата
справа и слева.
42.
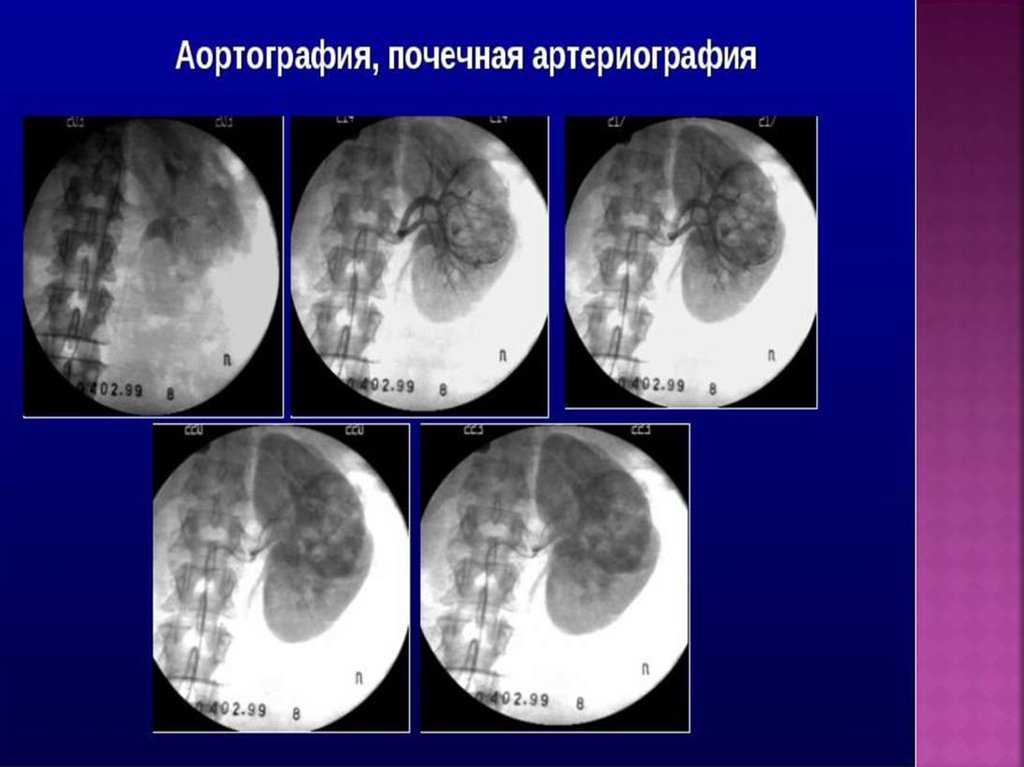
Ангиография почечных артерий. Норма.43. Ультразвуковое исследование почек
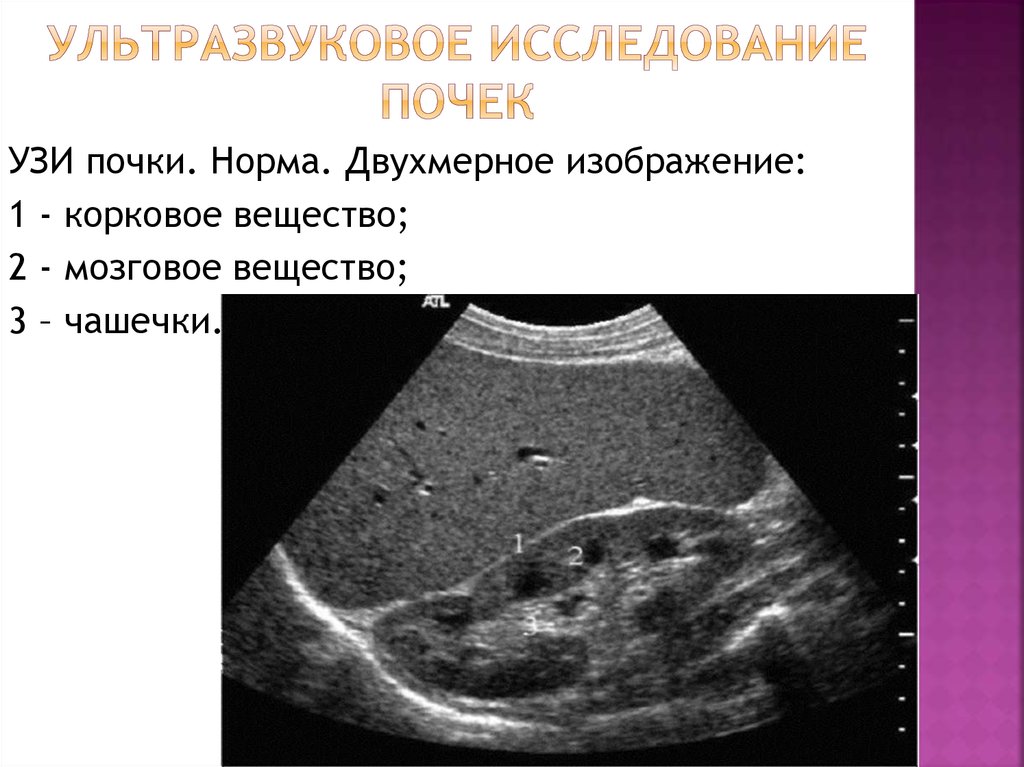
УЗИ почки. Норма. Двухмерное изображение:1 - корковое вещество;
2 - мозговое вещество;
3 – чашечки.
44.
Сонограмма. Нормальное строение почки.45.
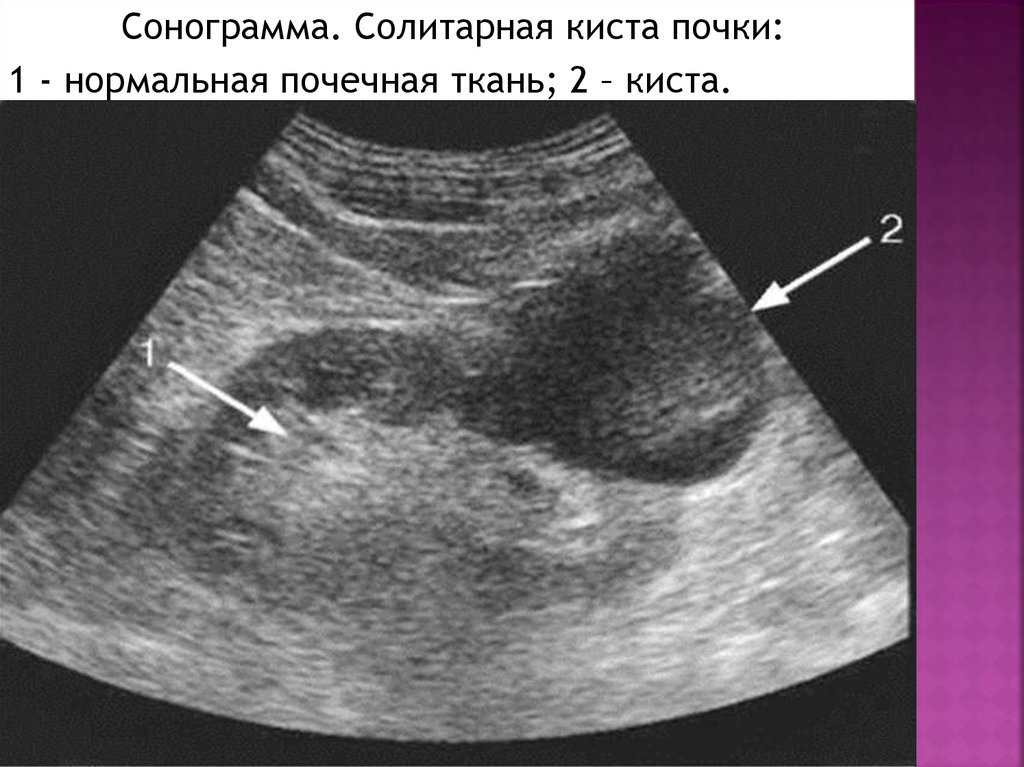
Сонограмма. Солитарная киста почки:1 - нормальная почечная ткань; 2 – киста.
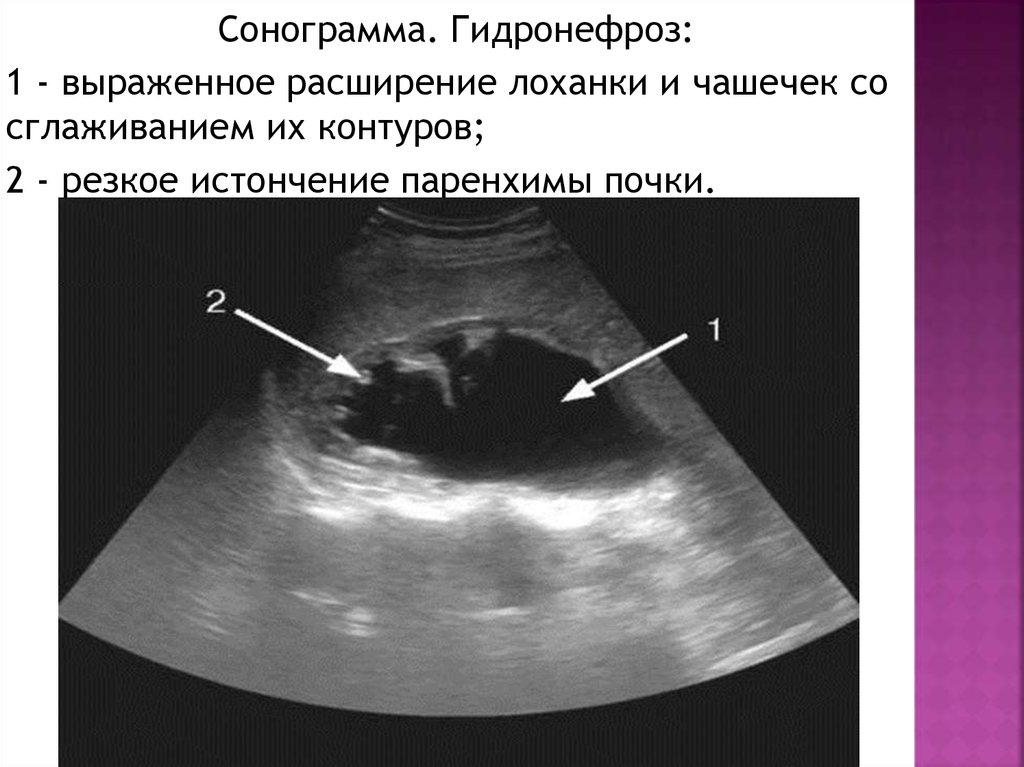
46.
Сонограмма. Гидронефроз:1 - выраженное расширение лоханки и чашечек со
сглаживанием их контуров;
2 - резкое истончение паренхимы почки.
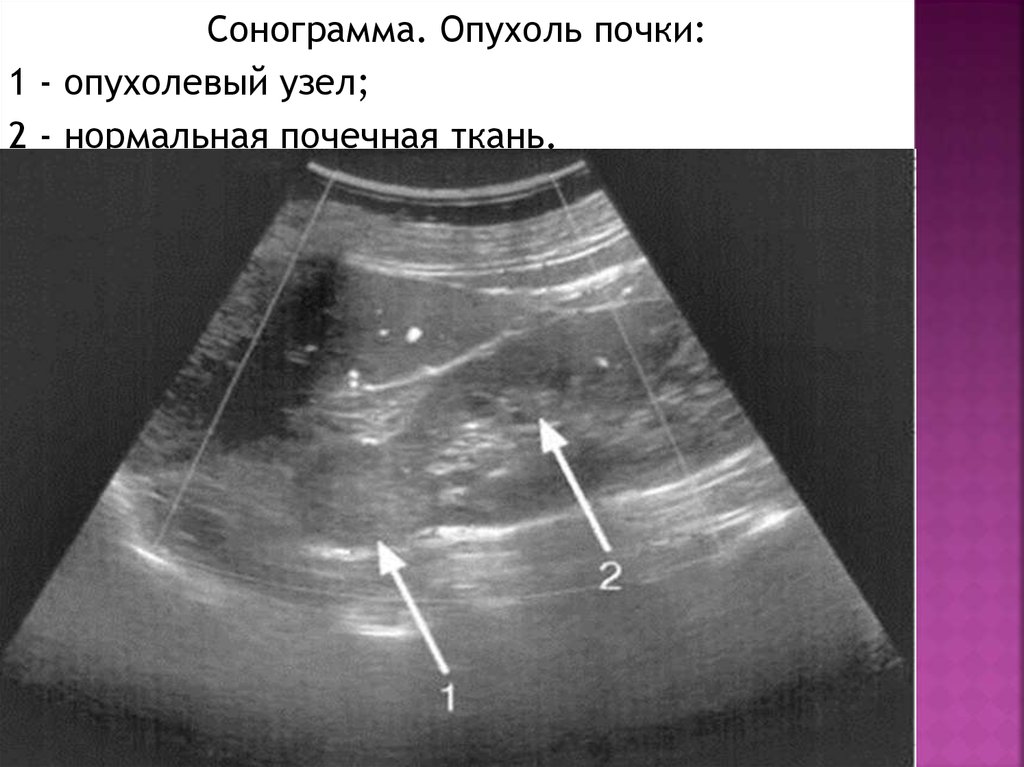
47.
Сонограмма. Опухоль почки:1 - опухолевый узел;
2 - нормальная почечная ткань.
48. 2. Хронический пиелонефрит
Клинические проявления весьма полиморфны:обострение может протекать по типу атаки острого
пиелонефрита.
Чаще болезнь течет как первичное хроническое
страдание с жалобами на:
слабость,
повышенную утомляемость,
ноющие боли в пояснице, чаще двусторонние.
При углубленном расспросе выявляются:
o полидипсия,
o полиурия,
o никтурия.
49.
В течение ХП выявляются фазы:активная ( обострение);
неактивная ( ремиссия).
Частые повторения активной фазы называют
рецидивирующей формой.
Выделяют характерные клинические синдромы:
интоксикационный ( лихорадка, общая слабость,
потливость, недомогание, анорексия),
дизурический ( болезненные, частые
мочеиспускания, никтурия),
болевой ( боли в поясничной области ,
различной интенсивности, иррадиирующие в
половые органы, по ходу мочеточников,
подреберье, грудную клетку, но менее
интенсивные, чем при ОП).
50. Лабораторная диагностика
Вклиническом анализе мочи - лейкоцитурия.
При небольшом количестве лейкоцитов используются
пробы Аддиса, Нечипоренко и др.
В пробе Нечипоренко у здоровых количество
лейкоцитов не превышает 2-4х 10 3 /мл мочи.
o Для уточнения источника лейкоцитурии применяется
технически простая трехстаканная проба.
При обнаружении патологического осадка (лейкоциты,
эритроциты, бактерии и др.) в первой порции мочи
диагностический поиск обычно замыкается на уретре,
в третьей - на мочевом пузыре (шеечный сегмент).
Равномерно во всех порциях представленная
лейкоцитурия - веский аргумент в пользу
пиелонефрита. Аналогично трактуется и феномен
бактериурии.
51.
Симптом«лейкоцитурия + бактериурия» только в
1-й порции мочи - признак уретрита, простатита,
кольпита, цистита. Сочетание лейкоцитурии и
бактериурии во всех трех порциях мочи признак поражения почечных лоханок.
Бессимптомная лейкоцитурия и бессимптомная
бактериурия требуют тщательного клинического
анализа, рассматриваются как факторы риска
пиелонефрита, но не его несомненные маркеры.
Эритроцитурия при первичных пиелонефритах
наблюдается редко, чаще ее находят при
вторичных пиелонефритах, возникающих на
фоне уролитиаза, опухолей предстательной
железы.
52.
Протеинуриявстречается нередко, она обычно
малая, происхождение белка трактуется как
«клеточное» (продукт распада лейкоцитов,
бактерий).
Обнаружение
солей в мочевом осадке - признак
уролитиаза и, следовательно, вторичности
пиелонефрита.
Длительно
текущий пиелонефрит нередко
приводит к снижению относительной плотности
мочи (1,010-1,012), проба Зимницкого в таких
случаях выявляет полиурию и никтурию.
Последний феномен считается характерным для
фазы обострения болезни.
53.
Ксожалению, в некоторых поликлиниках не
придается должного значения простому и
высокоинформативному показателю - рН мочи.
Желательно определять этот показатель не
просто как «щелочную» и «кислую» мочу, а с
точностью до 0,1-0,2. Это особенно важно при
выборе метода лечения, т.к. большинство
антибиотиков «работают» в узких пределах рН.
Определение
бактериурии и идентификация
возбудителя не утеряли значения для выбора
метода лечения, хотя этот показатель имеет
существенный недостаток - он является поздним,
требующим 5-7-дневного ожидания.
Не исключаются ложноположительные и
ложноотрицательные результаты.
54. Критерии истинной бактериурии в средней порции мочи, собранной при свободном мочеиспускании
Острый неосложненный цистит у женщин:•грамотрицательные бактерии - более 10*3 в 1 мл;
•стафилококки – более 10*2 в 1 мл.
Острый неосложненный пиелонефрит:
•грамотрицательные бактерии - более 10*4 в 1 мл;
•стафилококки - более 10*3 в 1 мл.
Осложненные инфекции и инфекции у мужчин –
более 10*4 в 1 мл.
Пациенты с бессимптомной бактериурией – более
10*5 в двух пробах.
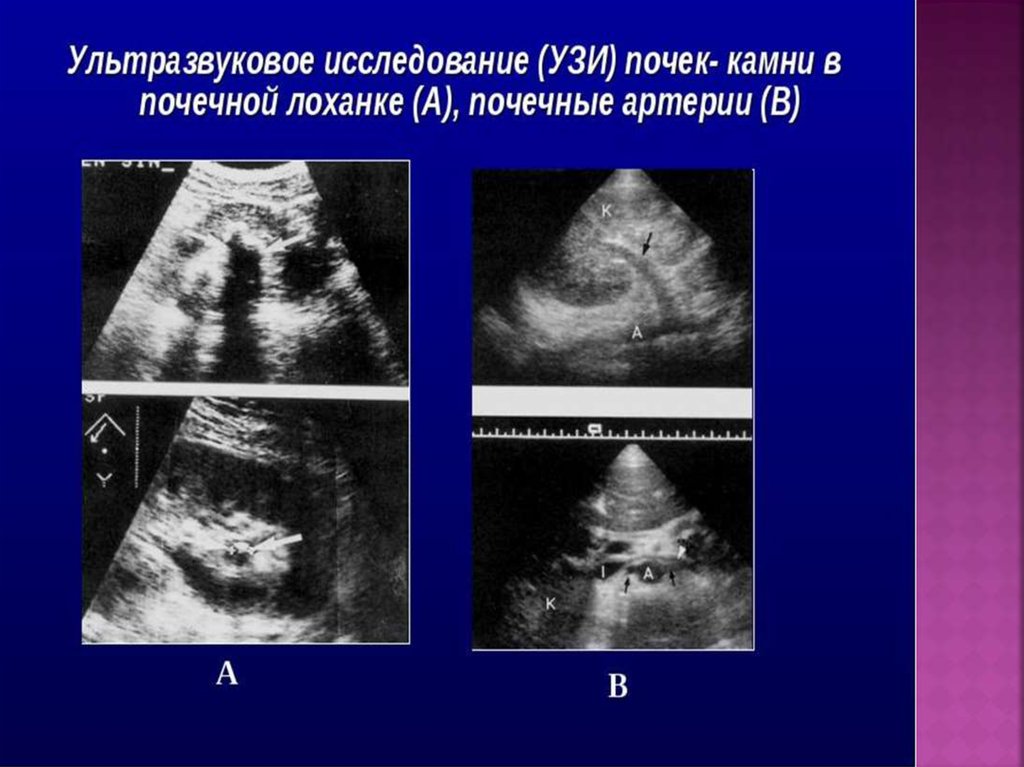
55. Ультразвуковая диагностика
Наиболее типичные феномены:расширение лоханок, чашечек;
деформация чашечно-лоханочной системы;
частой находкой является уролитиаз.
56. Ультразвуковая диагностика
При многолетнем течении болезни можно найтипризнаки пиелонефритически сморщенной почки
(в отличие от гломерулонефрита процесс всегда
асимметричен!).
57. Ультразвуковая диагностика
Ультразвуковые методы помогаютидентифицировать уролитиаз - наиболее частую
причину вторичного пиелонефрита.
58. Ультразвуковая диагностика
Камни - это плотные эхо-структуры в проекциичашечек или лоханки размером не менее 0,4 см.
Выявление микролитиаза - вне пределов метода!
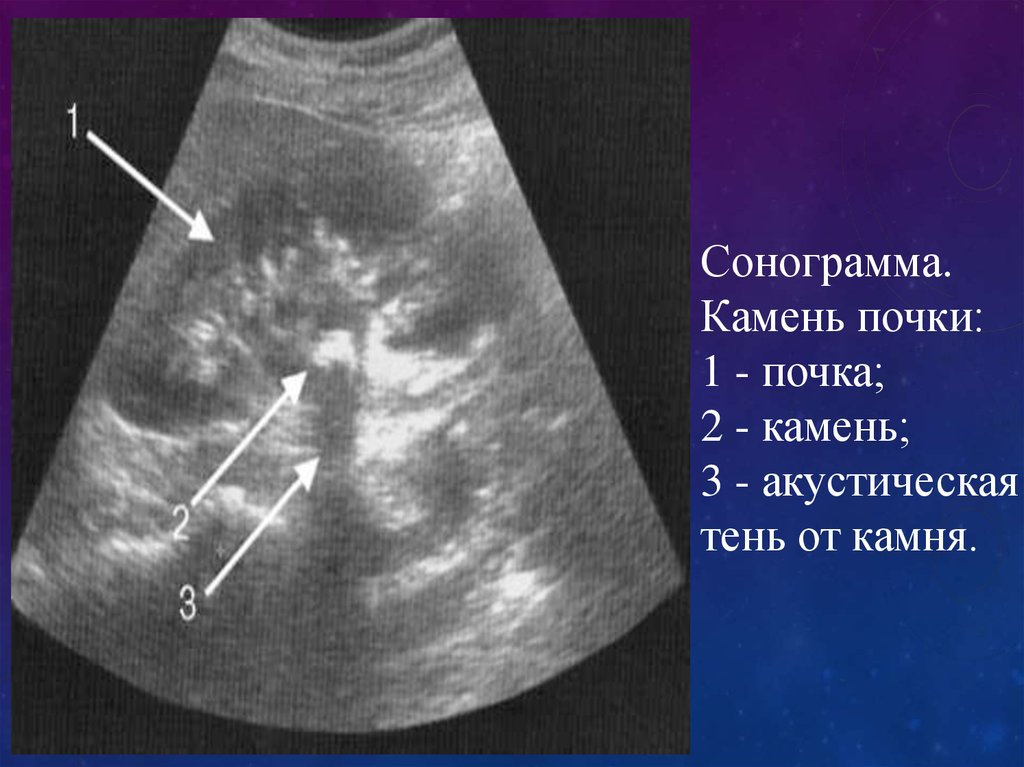
59.
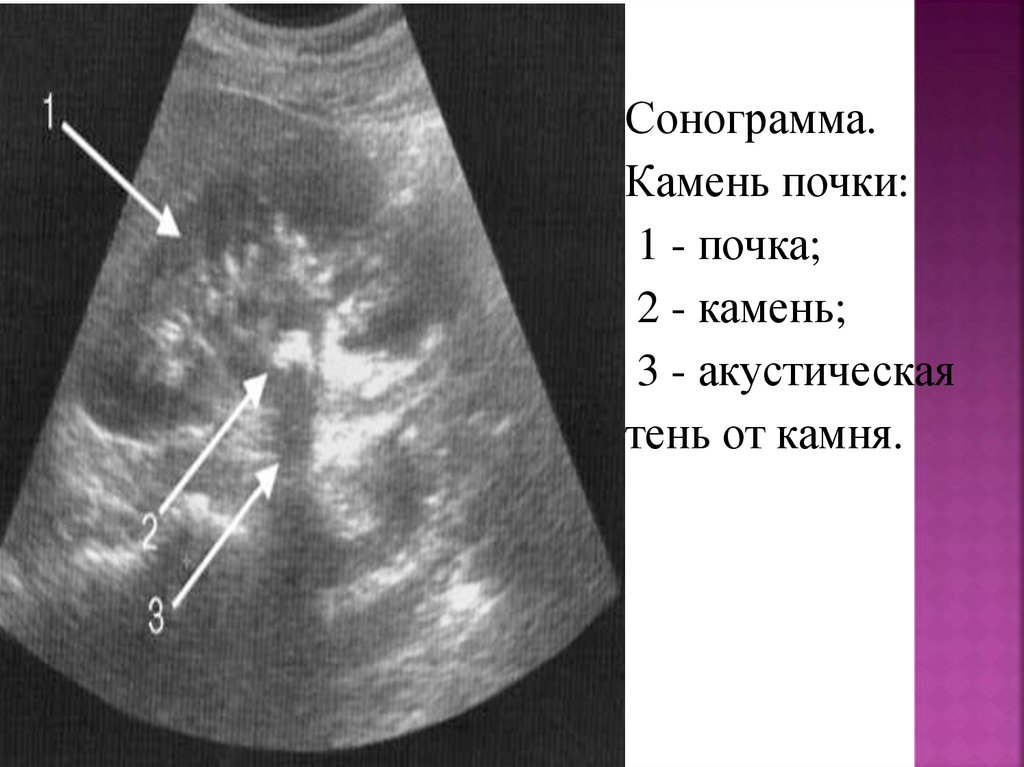
Сонограмма.Камень почки:
1 - почка;
2 - камень;
3 - акустическая
тень от камня.
60. Лучевая диагностика
Обзорные рентгенограммы дают представление оположении, контурах почек, их размерах.
Внутривенные пиелограммы выявляют
деформацию чашечек и лоханок, истончение
паренхимы.
61.
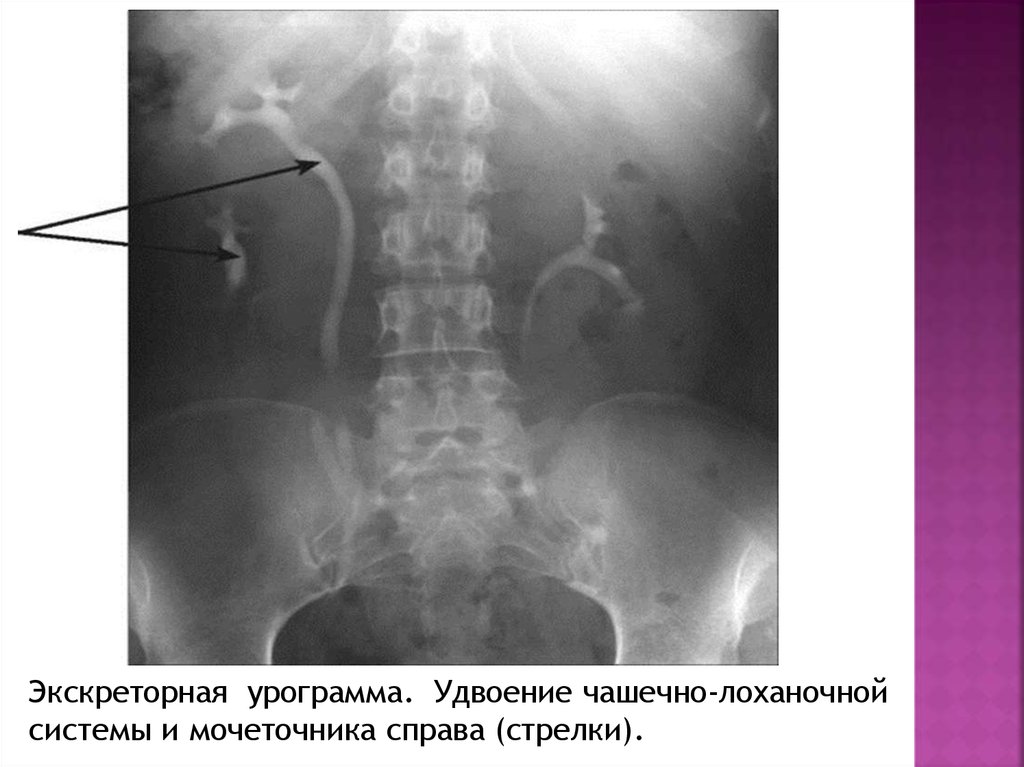
Экскреторная урограмма. Удвоение чашечно-лоханочнойсистемы и мочеточника справа (стрелки).
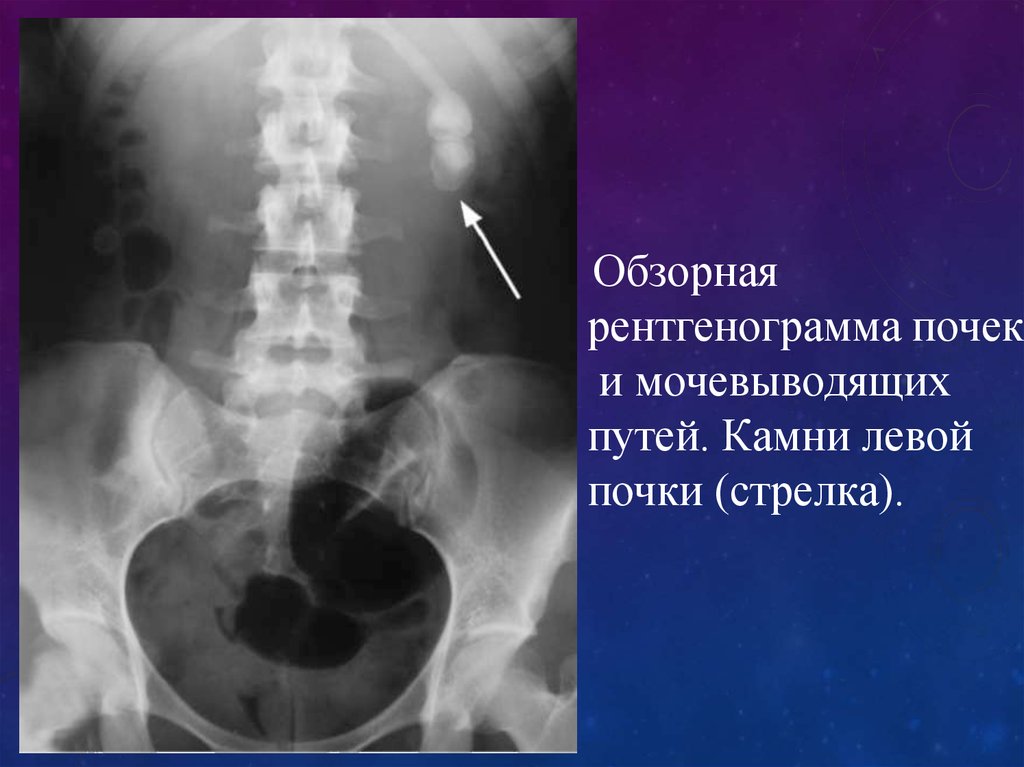
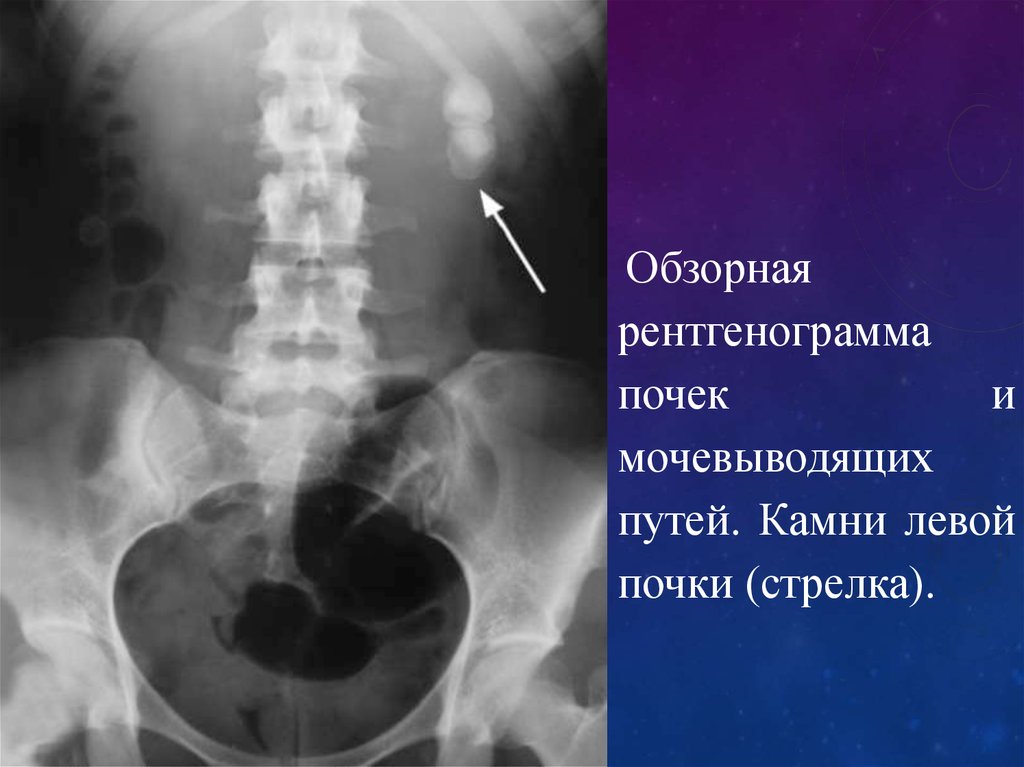
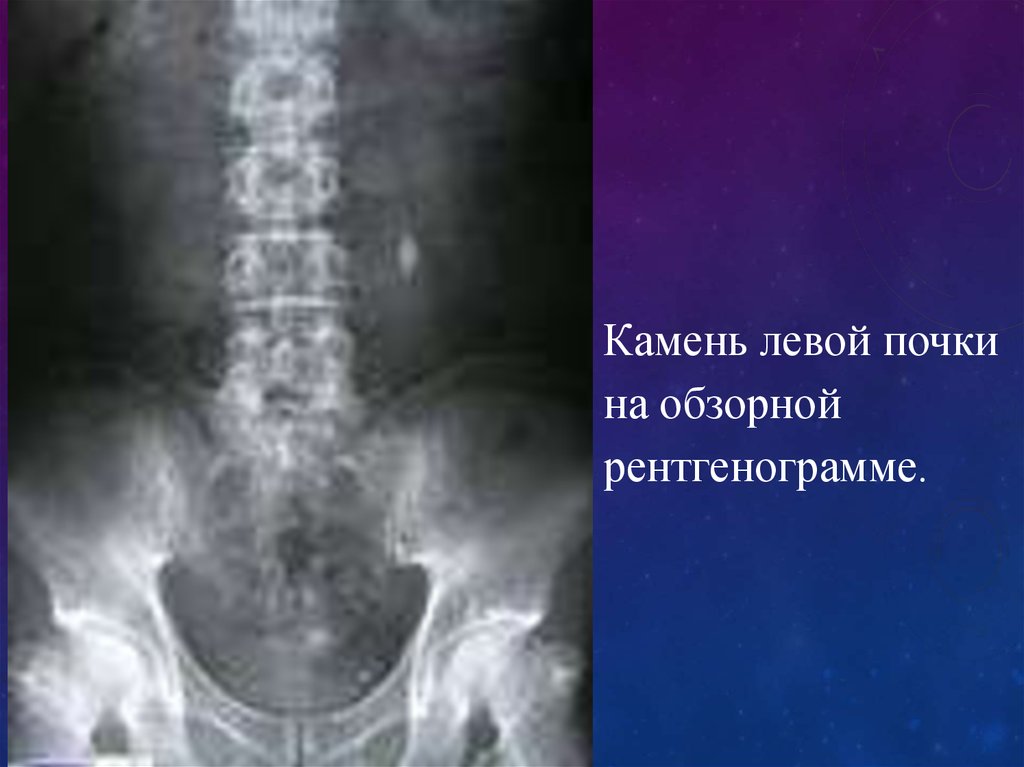
62.
Обзорнаярентгенограмма почек
и мочевыводящих
путей. Камни левой
почки (стрелка).
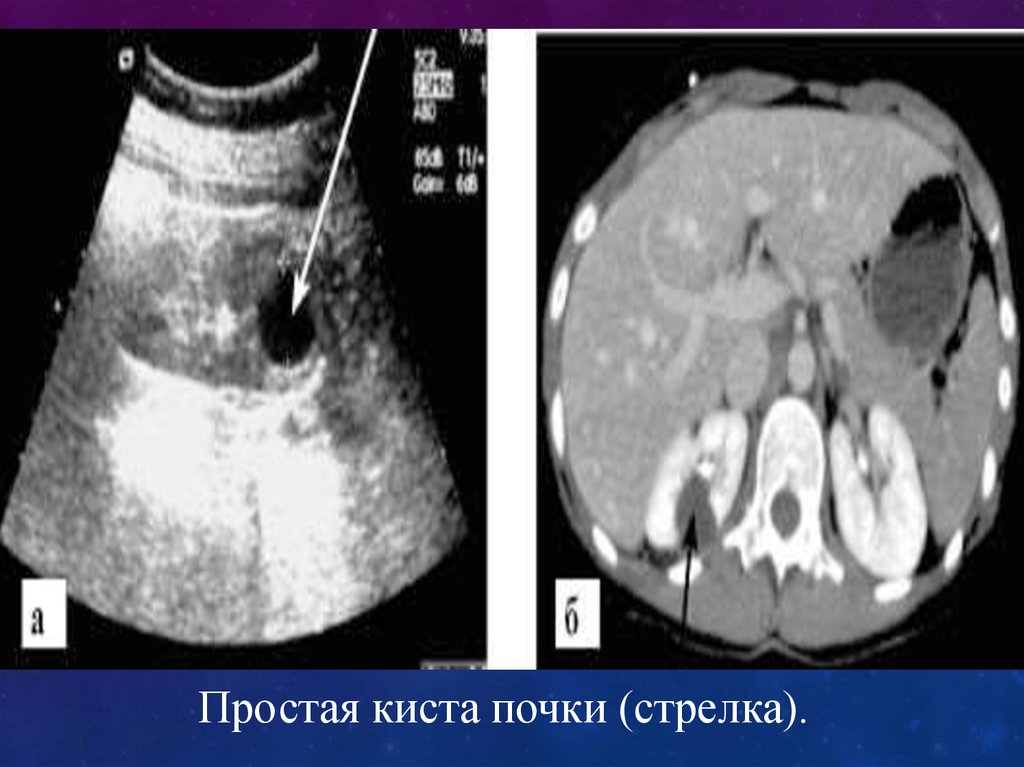
63.
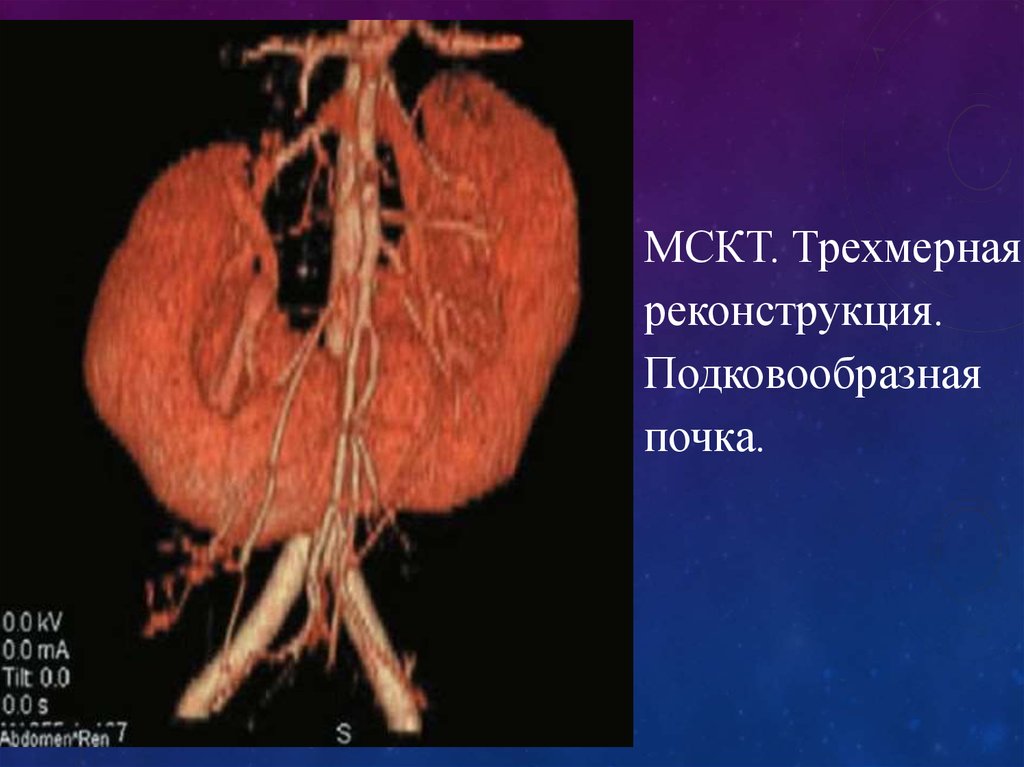
Простая киста почки (стрелка).64.
МСКТ. Трехмернаяреконструкция.
Подковообразная
почка.
65.
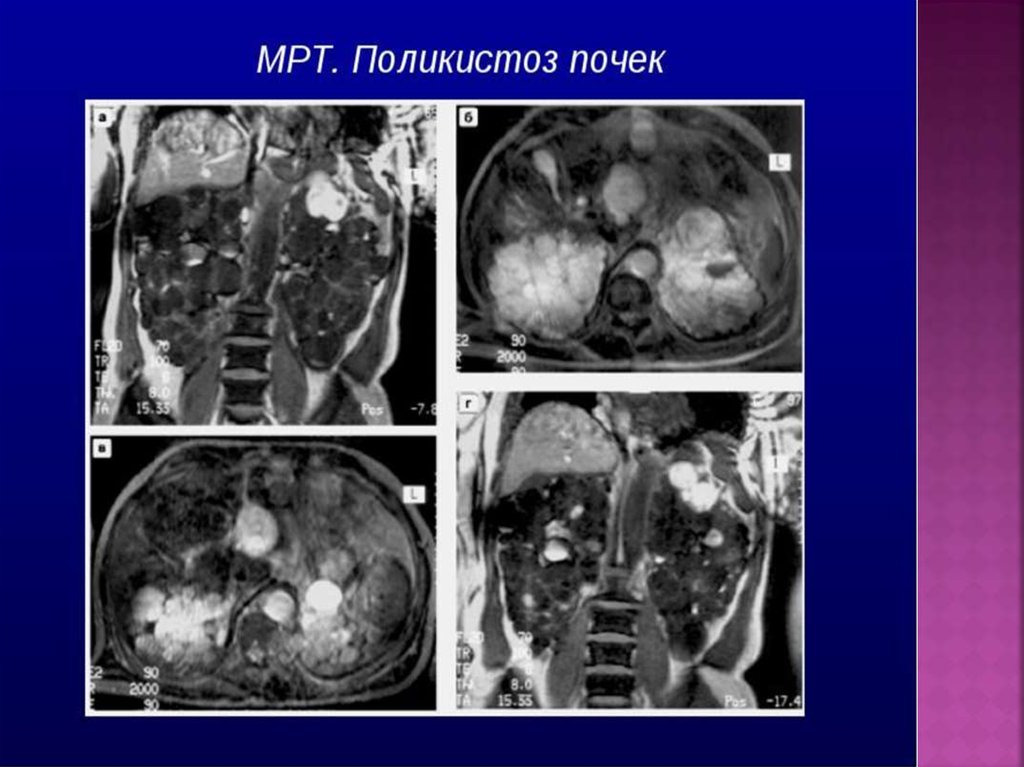
Поликистоз почек. МРТ.Обе почки значительно
увеличены в размерах,
состоят из массы
разнокалиберных кист,
отличающихся между
собой по характеру
содержимого (жидкость с
разным содержанием белка,
продуктами распада крови).
66. Особенности клиники пиелонефрита у пожилых
Наряду с типичными манифестациями болезни(поясничные боли, лихорадка, дизурия и др.)
возможны атипичные формы с:
«неясной» анемией,
увеличением СОЭ,
слабостью,
потливостью.
Интоксикация проявляется мозговой симптоматикой с:
дезориентацией,
«провалами» памяти,
элементарными зрительными и слуховыми
галлюцинациями и иллюзиями,
неадекватным поведением.
67. Особенности клиники пиелонефрита у пожилых
У пожилых и старых людей особенно важнособлюдать правила сбора мочи для исследования:
тщательно подмыть гениталии и промежность
теплой водой с мылом,
для исследования взять среднюю порцию мочи
во время утреннего мочеиспускания.
Моча собирается в тщательно вымытую посуду,
исследуется не позже 1,5-2 ч после забора.
В ходе транспортировки моча должна храниться
при умеренной температуре (15-20 °С).
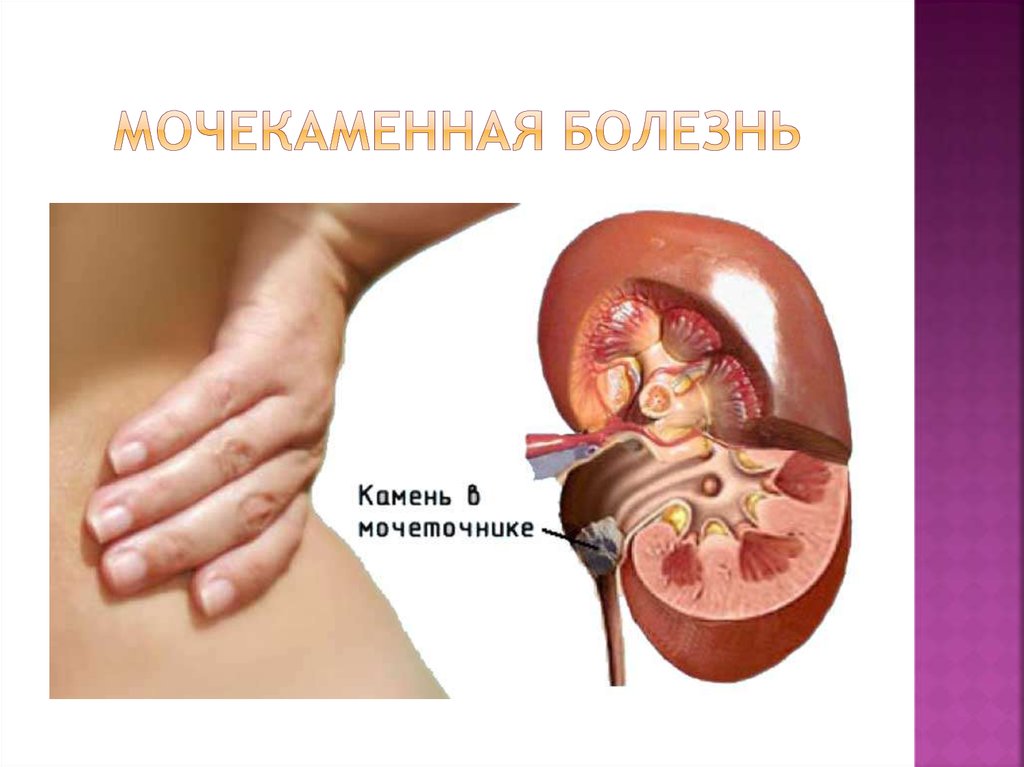
68. МОЧЕКАМЕННАЯ БОЛЕЗНЬ
69.
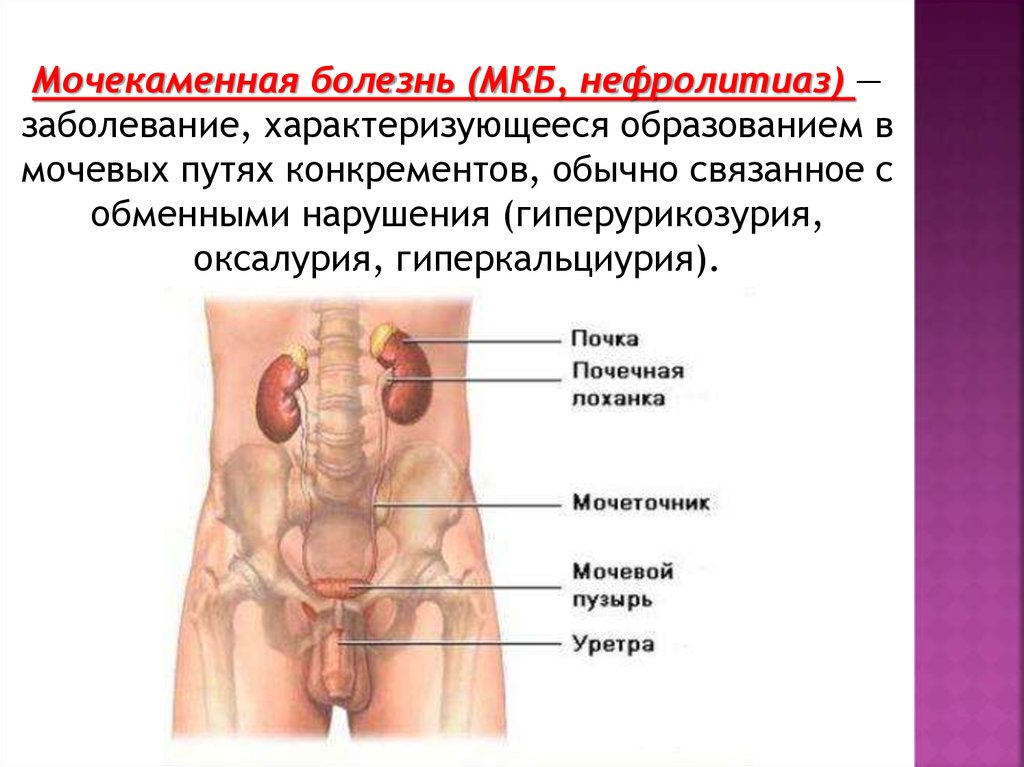
Мочекаменная болезнь (МКБ, нефролитиаз) —заболевание, характеризующееся образованием в
мочевых путях конкрементов, обычно связанное с
обменными нарушения (гиперурикозурия,
оксалурия, гиперкальциурия).
70. Эпидемиология
МКБ страдают 1–5% населения, до 40% всехурологических больных.
Заболеваемость: 150,7 на 100 000 населения в 2001
г.
Преобладающий пол — мужской (4:1).
Преобладающий возраст — 20–40 лет.
71. Факторы риска
1. Семейный анамнез МКБ.У 55% пациентов ближайшие родственники страдали МКБ.
2. Эпизод МКБ в анамнезе.
Вероятность повторного обнаружения МКБ в течение 20 лет после
первого эпизода составляет 80%.
3. Лица, подвергающиеся воздействию повышенных физических
нагрузок (профессиональные спортсмены).
4. Лица, работа которых связанна с длительной гипертермией
(водолазы, работающие в гидрокостюмах).
5. Некоторые заболевания, предрасполагающие к развитию МКБ
(поликистоз почек, тубулярный почечный ацидоз, саркоидоз,
гиперпаратиреоидизм).
6. Повышенная потеря жидкости (илеостома, мальабсорбция).
7. Приём плохорастворимых лекарственных средств.
72. КЛАССИФИКАЦИЯ
МОЧЕКАМЕННАЯ БОЛЕЗНЬ (N20-N23)N20 Камни почки и мочеточника
Исключено: с гидронефрозом (N13.2)
N20.0 Камни почки
N20.1 Камни мочеточника
N20.2 Камни почек с камнями мочеточника
N20.9 Мочевые камни неуточнённые
N21 Камни нижних отделов мочевых путей
Включено: с циститом и уретритом
N21.0 Камни в мочевом пузыре
Исключено: коралловидные конкременты (N20.0)
N21.1 Камни в уретре
N21.8 Другие камни в нижних отделах мочевых путей
N21.9 Камни в нижних отделах мочевых путей неуточнённые
N22* Камни мочевых путей при болезнях, классифицированных в
других рубриках
N22.0* Мочевые камни при шистосомозе [бильгарциозе] (B65.-+)
N22.8* Камни мочевых путей при других заболеваниях,
классифицированных в других рубриках
N23 Почечная колика неуточнённая
73. КЛАССИФИКАЦИЯ
По составу камней:1. кальциевые камни (75–85%) чаще находят у
мужчин старше 20 лет;
2. уратные (5–8%) чаще встречают у мужчин;
3. струватные, т.е. связанные с бактериальным
агентом (10–15%), чаще выявляют у женщин;
4. цистиновые (1%) связаны с врождёнными
нарушениями обмена веществ.
74. Клиническая картина
Жалобы и анамнез:1. Наличие факторов риска.
2. Специфичные боли в поясничной области или подреберье,
иррадиирующие по ходу мочеточника, изменения локализации болевых
ощущений при перемещении конкремента.
3. Проявления почечной колики – это приступ резких болей, возникающий
при острой непроходимости лоханки или мочеточника:
• Боль в поясничной области или проекции мочеточника.
• Положительный симптом Пастернацкого на стороне поражения
(постукивание следует проводить крайне осторожно во избежание
разрыва почки).
• Иррадиация боли зависит от уровня непроходимости:
1.лоханка и верхняя треть мочеточника — мезогастральная область ;
2.средняя треть мочеточника — паховая область и наружная
поверхность бедра;
3.нижняя треть — половые органы.
• Дизурия:
• 1.учащённое мочеиспускание;
• 2.возможно развитие олигурии и анурии.
• Озноб, повышение температуры тела, тошнота, рвота.
75. Диагностика. Лабораторные исследования.
Рутинные лабораторные исследования при первичномвыявлении МКБ:
А. Общий анализ крови и мочи для выявления
сопутствующей инфекции. Гематурия может
отсутствовать.
Б. Креатинин, электролиты и мочевина в сыворотке
крови для оценки функции почек.
В. Концентрация кальция в сыворотке крови: повышен
при саркоидозе и первичном гиперпаратиреоидизме.
Г. Концентрация бикарбоната (HCO3) в сыворотке
крови: низкие значения позволяют заподозрить
канальцевый ацидоз.
Д. Концентрация фосфатиона в сыворотке крови:
низкие значения могут быть причиной формирования
кальциевых камней.
76. Инструментальные исследования
А. Обзорная урография — первичный методвизуализации МКБ.
Б. У беременных женщин предпочтительный метод
визуализации — УЗИ.
В. Если обзорная урография не информативна,
следует провести спиральную КТ или, если
последняя недоступна, в/в урографию.
77.
Обзорнаярентгенограмма
почек и
мочевых путей в
норме.
78.
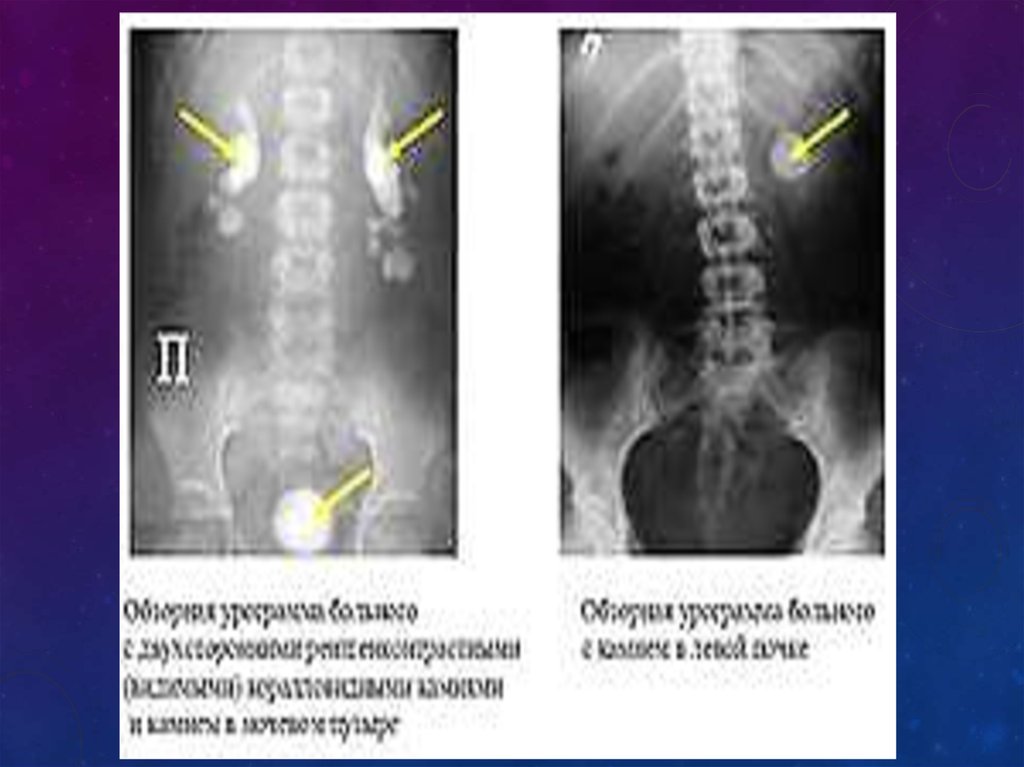
79.
Обзорнаярентгенограмма
почек
и
мочевыводящих
путей. Камни левой
почки (стрелка).
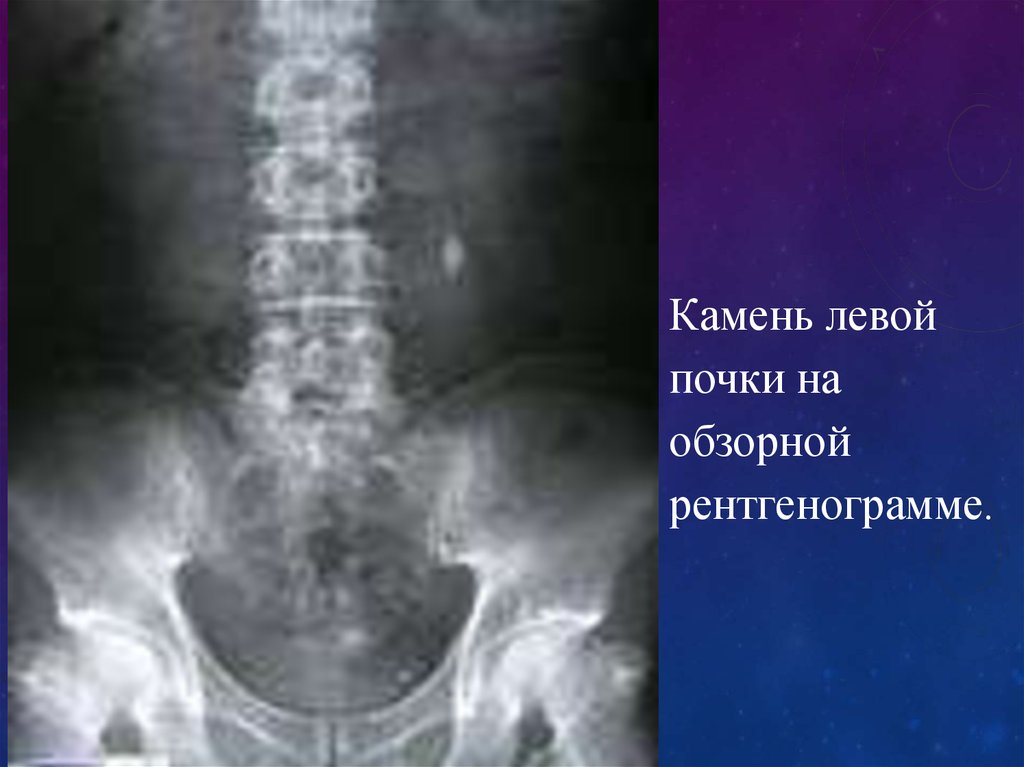
80.
Камень левой почкина обзорной
рентгенограмме.
81.
Камень левойпочки на
обзорной
рентгенограмме.
82.
Рентгенограммы брюшной полости и таза больногомочекаменной болезнью (камень левой почки).
83.
Обзорный снимокбрюшной полости.
Большой
коралловидный
камень левой почки
(стрелка).
84.
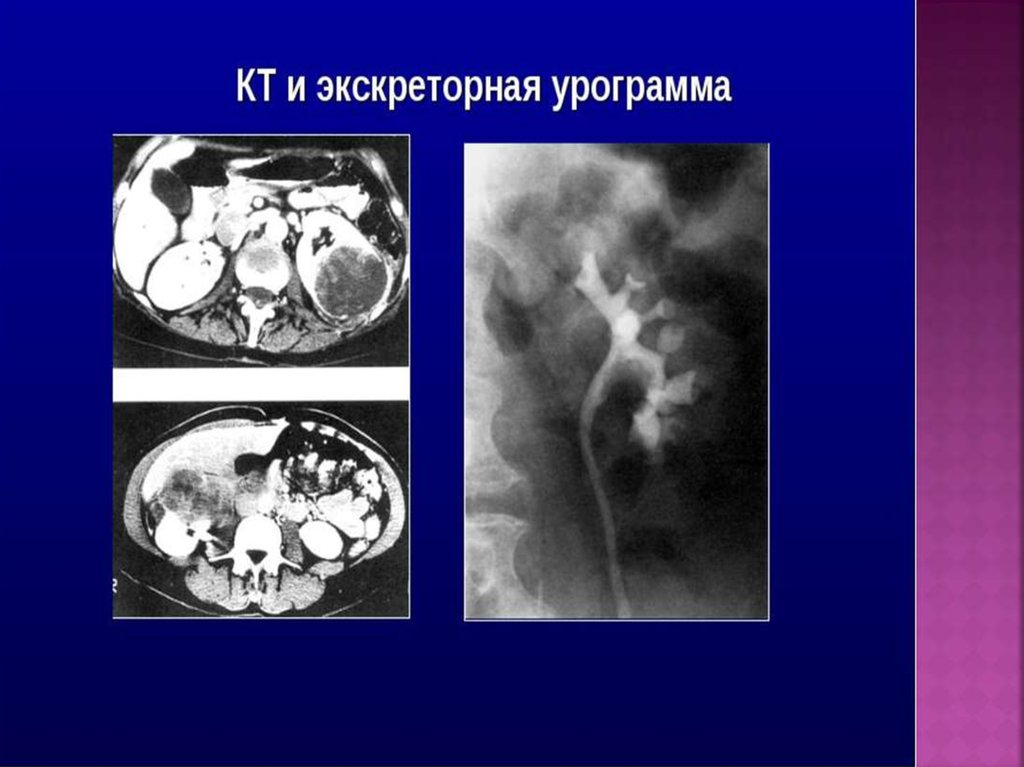
Экскреторная урограмма в норме.85.
86.
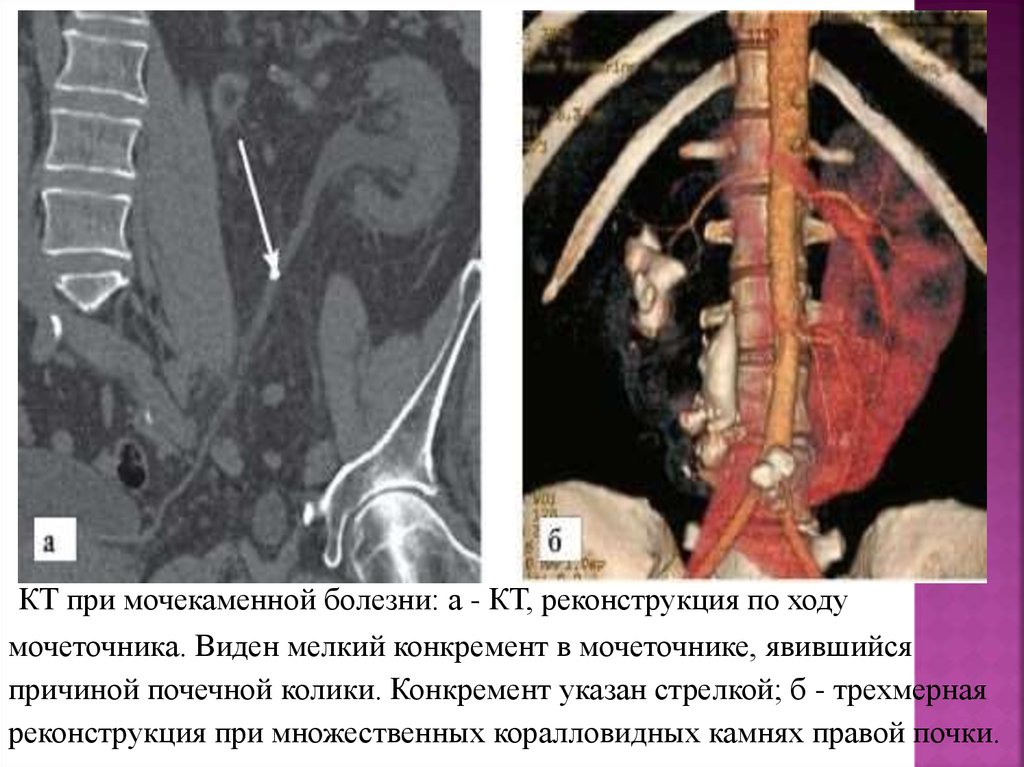
КТ при мочекаменной болезни: а - КТ, реконструкция по ходумочеточника. Виден мелкий конкремент в мочеточнике, явившийся
причиной почечной колики. Конкремент указан стрелкой; б - трехмерная
реконструкция при множественных коралловидных камнях правой почки.
87.
88.
89.
90.
УЗИ почек при МКБ обладает низкойчувствительностью и специфичностью,
преимущества - низкая стоимость.
Выявление МКБ при УЗИ требует подтверждения
другими методами визуализации.
91.
92.
Сонограмма.Камень почки:
1 - почка;
2 - камень;
3 - акустическая
тень от камня.
93. Профилактика
Лицам, относящимся к группе риска, следуетрекомендовать достаточное потребление жидкости
(не менее 2–2,5 л/сут) для поддержания диуреза
около 2 л/сут.
94. ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
95.
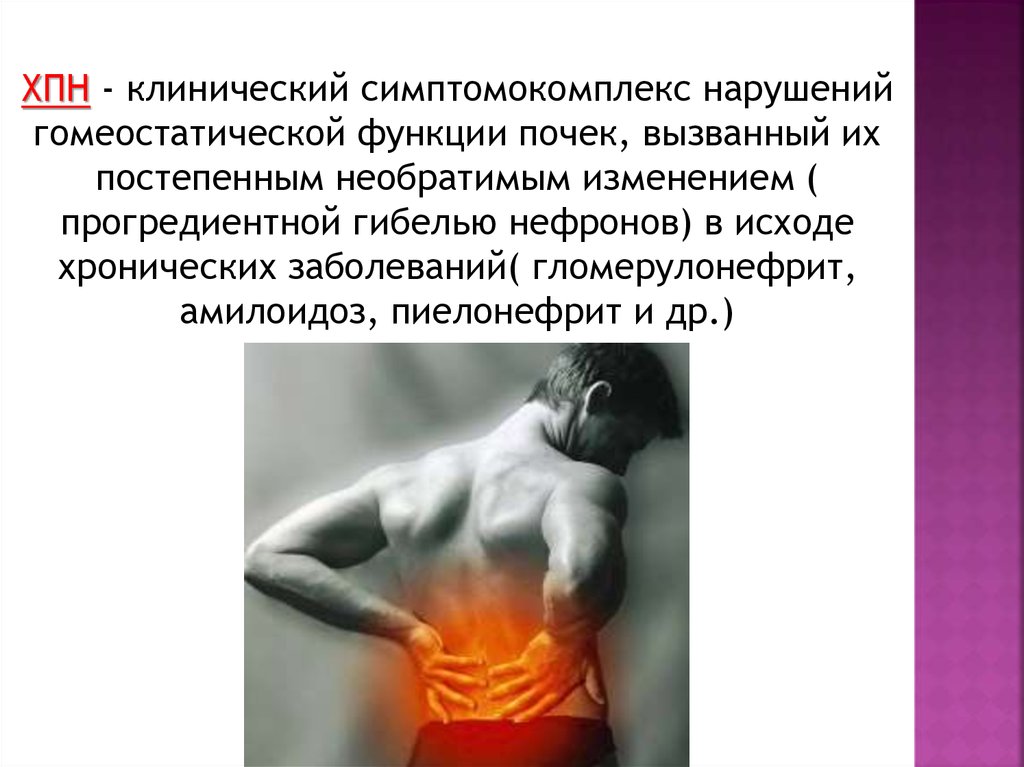
ХПН - клинический симптомокомплекс нарушенийгомеостатической функции почек, вызванный их
постепенным необратимым изменением (
прогредиентной гибелью нефронов) в исходе
хронических заболеваний( гломерулонефрит,
амилоидоз, пиелонефрит и др.)
96. Эпидемиология
Частота ХПН в разных регионах СНГ колеблется вшироких пределах, составляя 8-95 на 100 000
населения.
У детей ее причиной являются наследственные
нефропатии, почечный дисэмбриогенез.
У лиц среднего возраста - хронический
гломерунефрит, и реже пиелонефрит.
У лиц пожилого и старческого возраста
преобладающие причины ХПН:
• сахарный диабет,
• обструктивные заболевания,
• гипертоническая болезнь,
• подагра,
• лекарственные нефропатии.
97. Патогенез
А. Снижение почечного кровотокаБ. Нарушение и блокада микроциркуляции
В. Замещение почечных структур соединительной
тканью.
Вследствие этого развивается:
1. Нарушается выделительная функция почек и
задерживаются продукты азотистого обмена мочевина, мочевая кислота, креатинин
2. Нарушается электролитный баланс ( повышен К, Р,
снижен Са)
3. Нарушается водный баланс
4. Нарушается кроветворная функция почек и
развивается анемия
5. Нарушается КЩР и развивается ацидоз
6. Нарушается Б, Ж, У обмен
7. Возникает стойкая АГ
8. Развиваются дистрофические изменения во всех
органах
98. классификация
N18 Хроническая почечная недостаточностьВключено:
диффузный склерозирующий гломерулонефрит
хроническая уремия
Исключено: хроническая почечная недостаточность с
гипертензией (I12.0)
N18.0 Терминальная стадия поражения почек
N18.8 Другие проявления хронической почечной
недостаточности
N18.9 Хроническая почечная недостаточность
неуточнённая
N19 Почечная недостаточность неуточнённая
Исключено:
o почечная недостаточность с гипертензией (I12.0)
o уремия новорожденного (P96.0)
99. Первая стадия- латентная
Диурез1.5-1.8 л/сут при относительной
плотности мочи до 1.024;
Мочевина-
8.9 ммоль/л;
Креатинин-
100-150 мкмоль/л.
100. Вторая стадия - компенсированная
Диурез1,8-2,5 л/сут при относительной
плотности мочи до 1,018.
Клубочковая фильтрация более 15 мл/мин.;
Мочевина до 12 ммоль/л;
Креатинин плазмы - 150-250 мкмоль/л.
Клинически у многих пациентов определяется:
стойкая диастолическая артериальная
гипертензия,
нефрогенная анемия со снижением гемоглобина
до 80-100 г/л.
101. Третья стадия - интермиттирующая
Диурез 1,0-1,5 л/сут при относительной плотностимочи ниже 1,012.
Клубочковая фильтрация менее 15 мл/мин.
Креатинин сыворотки крови - 250-500 мкмоль/л,
мочевина до 15 ммоль/л.
Пациент приобретает характерный «уремический» вид:
• кожа бледно -желтушно-серая;
• сниженная масса тела;
• стабильная диастолическая гипертензия;
• анемия;
• тошнота;
• рвота по утрам и натощак.
102. Четвертая стадия - терминальная
Фаза А:o Диурез - 0,7-1,0 л/сут при относительной плотности мочи
не более 1,007;
o Клубочковая фильтрация - 7-10 мл/мин.;
o Мочевина - 15-20 ммоль /л.;
o Креатинин сыворотки крови 500-700 мкмоль/л.
Фаза Б:
Диурез - до 0,5 л/сут при относительной плотности мочи
1,002-1,005;
Клубочковая фильтрация менее 7 мл/мин.;
Мочевина - более 25 ммоль /л.;
Креатинин сыворотки крови - более 700 мкмоль/л.
Фаза В:
лабораторные показатели те же.
Признаки полиневрита, перитонита, перикардита.
103. Клиническая картина
1стадия ( латентная):симптомов нет. Носит обратимый характер.
2стадия ( азотемическая):
-интоксикационный синдром;
-анемически-геморрагический синдром;
-асептическое воспаление органов детоксикации ( пневмонит,
бронхит, гастроэнтероколит);
-полисерозиты: (плеврит, перикардит);
-эндокринные расстройства:
повышение функции паращитовидных желез;
надпочечников;
поджелудочной железы.
-дистрофические изменения паренхиматозных органов (
энцефалопатия, гепатодистрофия, спленомегелия);
-нарушения обмена-Б, Ж,У, ВЭБ;
-астенический синдром.
104.
- симптомы:плохой аппетит,
поташнивание,
умеренные эпигастральные боли,
дурной вкус во рту,
иногда характерный запах изо рта,
жажда,
слабость,
повышенная утомляемость,
зябкость,
кожный зуд,
плохой сон,
при повышении АД: головные боли, нарушение зрения.
Больные медлительны , вялы, к\п бледно-желтые, сухие,
иногда с геморрагиями по ходу расчесов, лицо одутловатое,
мышечная масса снижена, язык сухой.
105. 3 стадия ( терминальная - уремическая):
-усиливается кожный зуд, больные медлительны, вялы, сонливы,лицо одутловатое, к\п сухие;
-нарастают признаки сердечной недостаточности:
увеличивается сердце в связи с повышением АД,
тоны приглушены,
систолический шум на верхушке,
перикардит с шумом трения перикарда («похоронный звон
уремика»),
высокое АД- 180\110 и более,
анасарка,
отек легких,
кома,
дыхание Куссмауля ( «большое шумное»).
106.
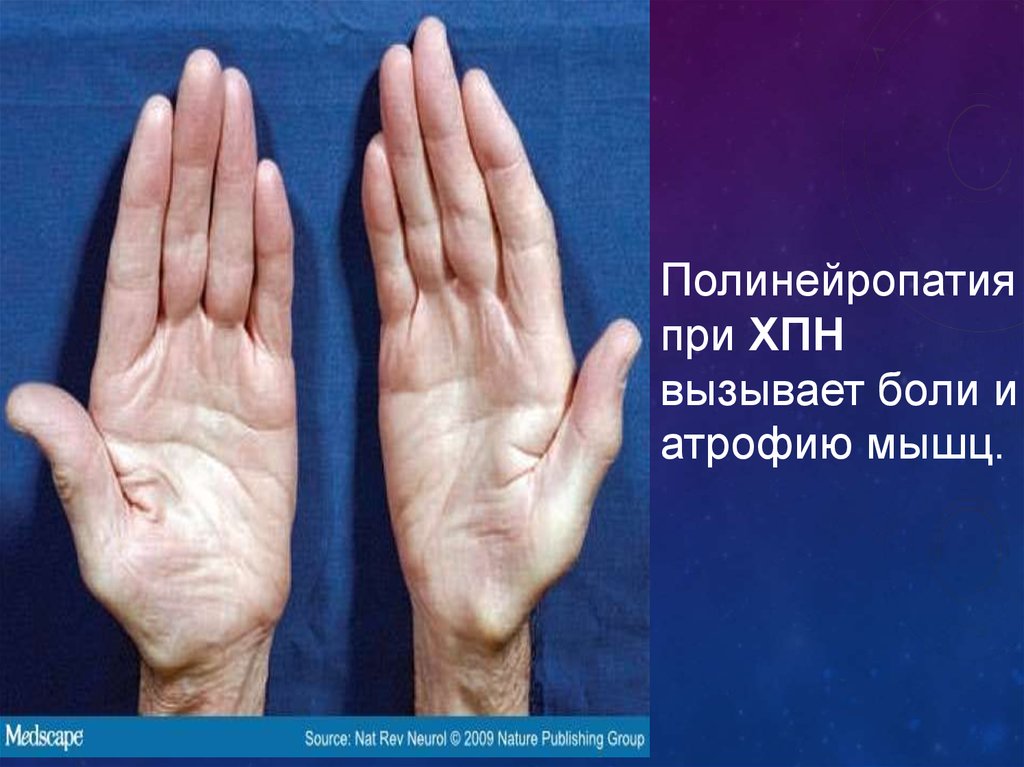
Полинейропатияпри ХПН
вызывает боли и
атрофию мышц.
107. Диагностика. 1. Лабораторная диагностика:
-ОАК- нормохромная анемия;-БАК- снижена клубочковая фильтрация ( норма- 80-120
мл\мин),
Повышены:
мочевина более 8.33 ммоль\л( норма-3.3-6.6),
креатинин более 0.13 ммоль\л ( норма-муж-0.088, жен0.044-0.141);
Могут регистрироваться электролитные нарушения:
понижение во 2ю стадию и повышение в 3ю – калия, натрия,
фосфора
Норма:
К- 3.8-6.4 ммоль\л.;
Nа- 134-169 ммоль\л.;
Р- 0.7-1.8 ммоль\л.;
Cl- 95-110 ммоль\л.;
Mg- 0.75-1-25 ммоль\л.;
Са- 2.2-2-6 ммоль\л).
108.
-ОАМ- полиурия, никтурия, в 4стадию- олигурия-проба Зимницкого- гипоизостенурия
-проба Реберга - уменьшение клубочковой
фильтрации( менее 60мл\мин).
109. 2. Инструментальная диагностика:
УЗИпочек - уменьшение размеров, истончение
коркового слоя
ЭКГ - нарушения ритма( экстрасистолия,
мерцательная аритмия)
Исследование глазного дна - ретинопатия,
кровоизлияния
110.
Рентгенограмма легких больной С. с остройпочечной недостаточностью (II стадия).
111.
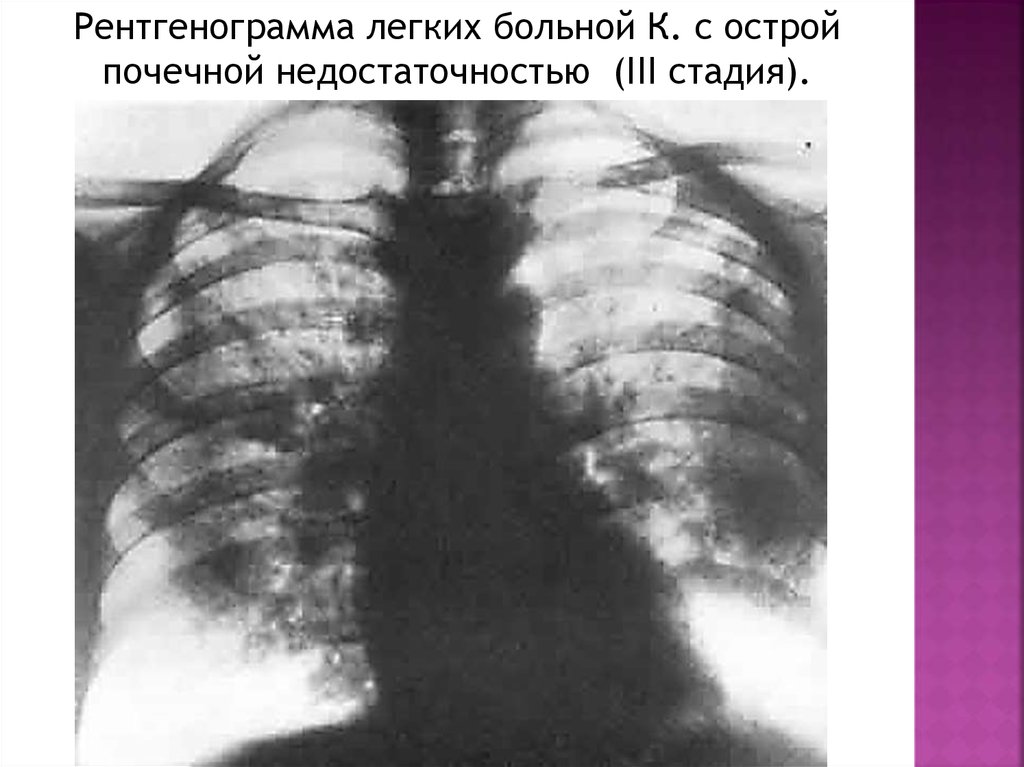
Рентгенограмма легких больной К. с остройпочечной недостаточностью (III стадия).







































































 Медицина
Медицина








