Похожие презентации:
Особенности сестринского ухода за детьми, находящимися на респираторной поддержке
1.
ОСОБЕННОСТИСЕСТРИНСКОГО УХОДА ЗА
ДЕТЬМИ, НАХОДЯЩИМИСЯ
НА РЕСПИРАТОРНОЙ
ПОДДЕРЖКА
2. Содержание
Физиология дыхания новорожденныхДыхательные расстройства у новорожденных
Методы респираторной поддержки
Особенности сестринского ухода за детьми на
гипотермии
3. Физиология дыхания у новорожденного ребенка (1)
• Частота дыхания 30-60 раз в минуту (отсутствуетвтяжения грудной клетки)
• У недоношенных детей может быть
незначительное втяжение межреберьев и грудины
• У недоношенных детей встречаются
кратковременные остановки дыхания (на
несколько секунд) – апноэ
• Новорожденные преимущественно дышат через
нос
4. Физиология дыхания у новорожденного ребенка (2)
• Дыхание у новорожденных детей (особенно –недоношенных) может быть нерегулярным (во
время сна или беспокойства)
• Дыхательные пути узкие и мягкие, склонны к
быстрой закупорке при изменении положения,
накоплении слизи
• Слабая мускулатура грудной клетки, горизонтально
расположены ребра – быстрое уставание при
затрудненном дыхании
5. Дыхательные расстройства у новорожденного ребенка
Нарушение частоты дыхания:Частоты дыхания у новорожденного ребенка
необходимо считать не менее 30 сек;
При нарушенной частоте или ритме дыхания,
следует считать 1 мин;
Тахипное - это учащённое дыхание > 60 раз в
минуту;
Брадипное - это уреженное дыхание < 30 раз в
минуту;
Апноэ - остановка дыхания более чем на 20 сек.
или на более короткое время, но с наличием
брадикардии и снижении сатурации
6. Классификация апноэ
Центральное апноэ - когда нет усилия сделать вдох.Обструктивное апноэ – есть усилие вдоха, но оно
неэффективно из-за обструкции верхних
дыхательных путей.
Смешанное апноэ - обструкция верхних
дыхательных путей в сопровождении центрального
апноэ.
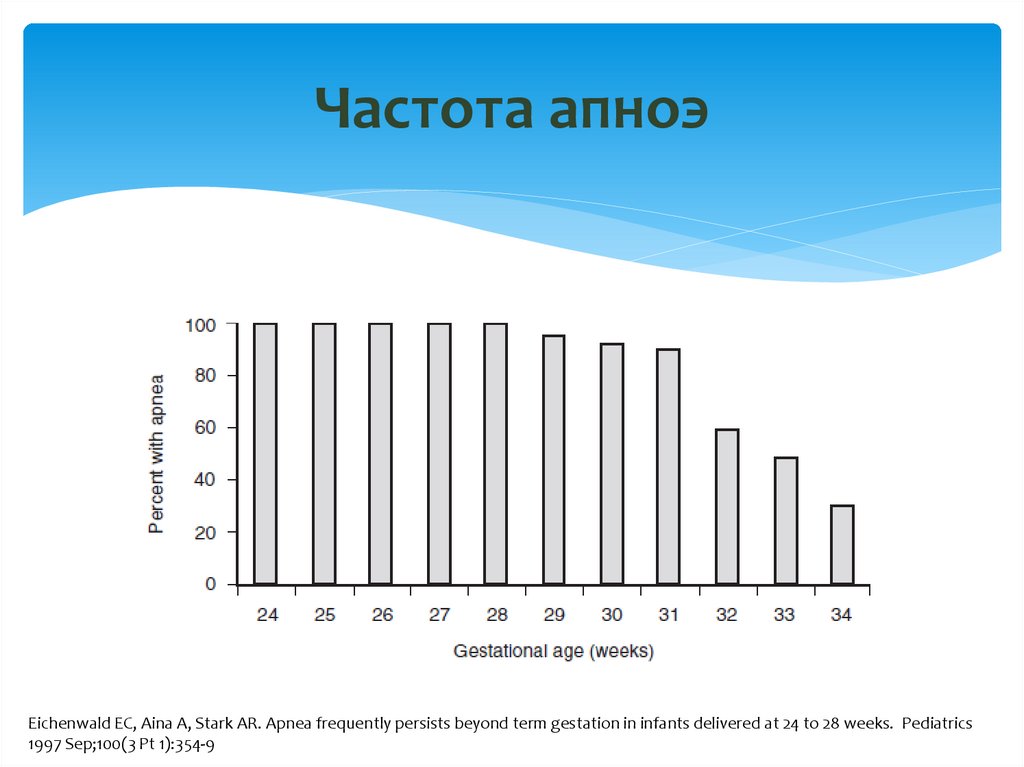
7. Частота апноэ
Обратно пропорционально гестационномувозрасту
Eichenwald EC, Aina A, Stark AR. Apnea frequently persists beyond term gestation in infants delivered at 24 to 28 weeks. Pediatrics
1997 Sep;100(3 Pt 1):354-9
8. Клиническая оценка (1)
• ЦветО цвете судить можно только оценив кожу и
слизистую:
o бледность,
o краснота,
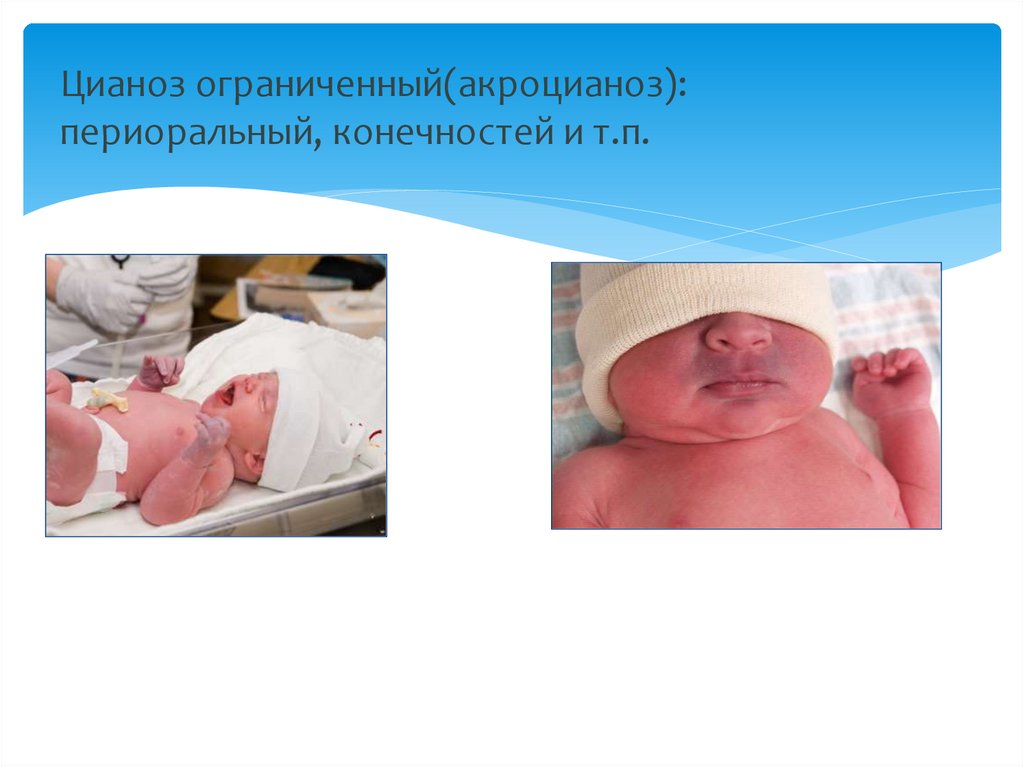
o цианоз (ограниченный, разлитой).
9. Цианоз ограниченный(акроцианоз): периоральный, конечностей и т.п.
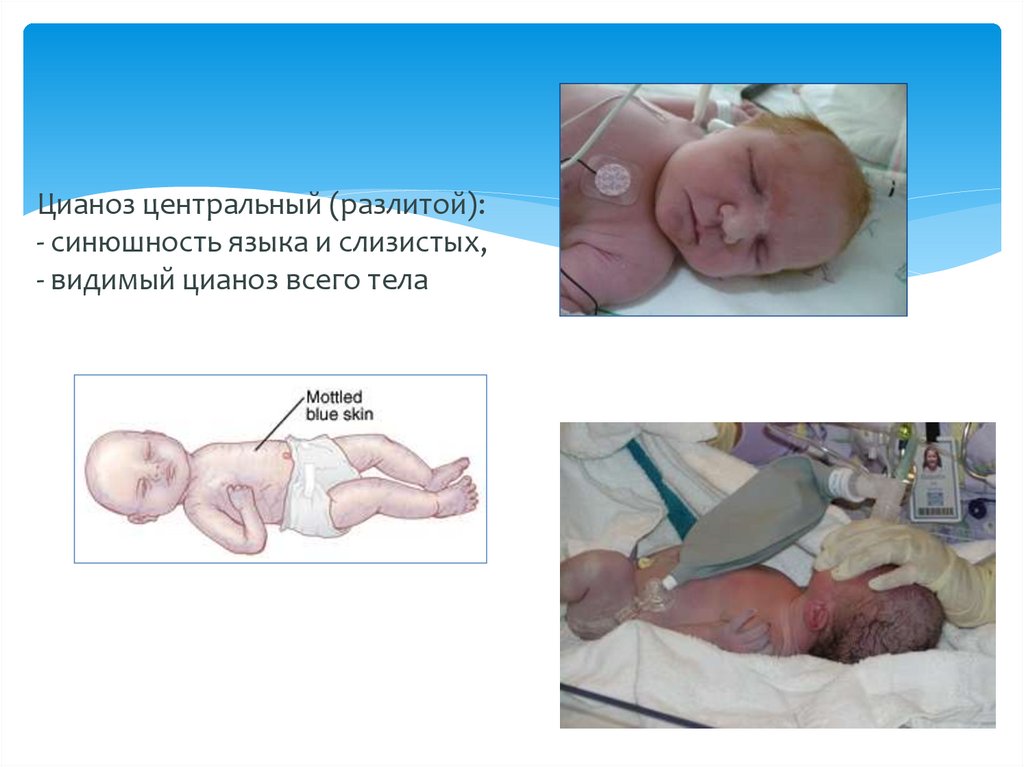
10. Цианоз центральный (разлитой): - синюшность языка и слизистых, - видимый цианоз всего тела
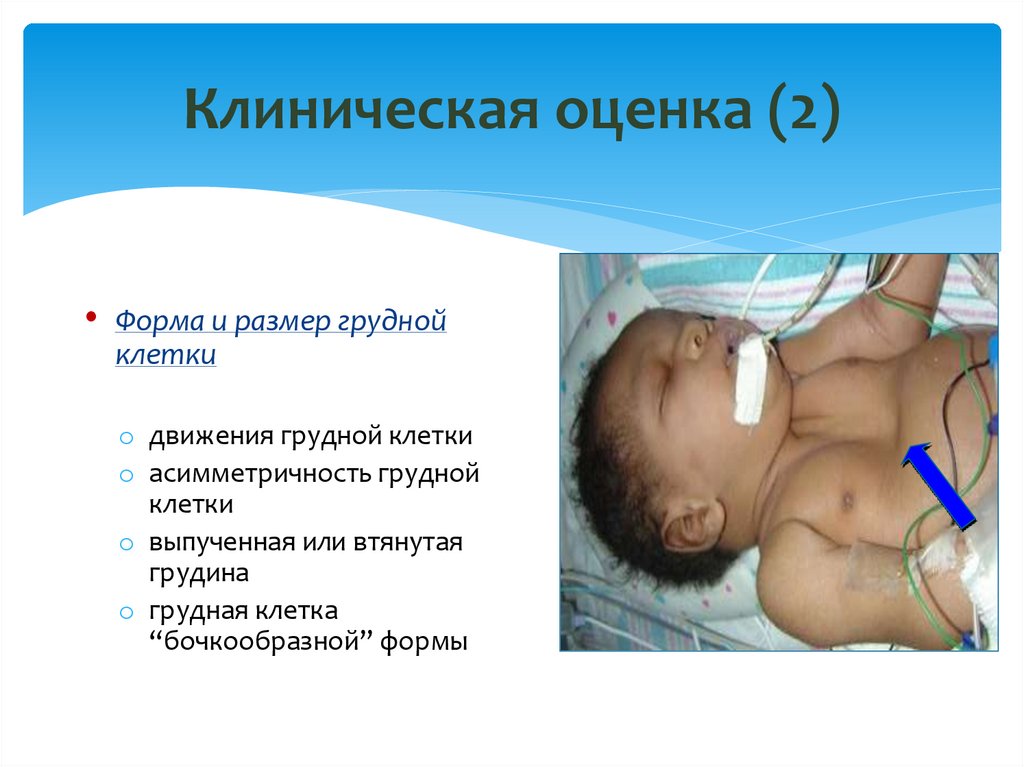
11. Клиническая оценка (2)
• Форма и размер груднойклетки
o движения грудной клетки
o асимметричность грудной
клетки
o выпученная или втянутая
грудина
o грудная клетка
“бочкообразной” формы
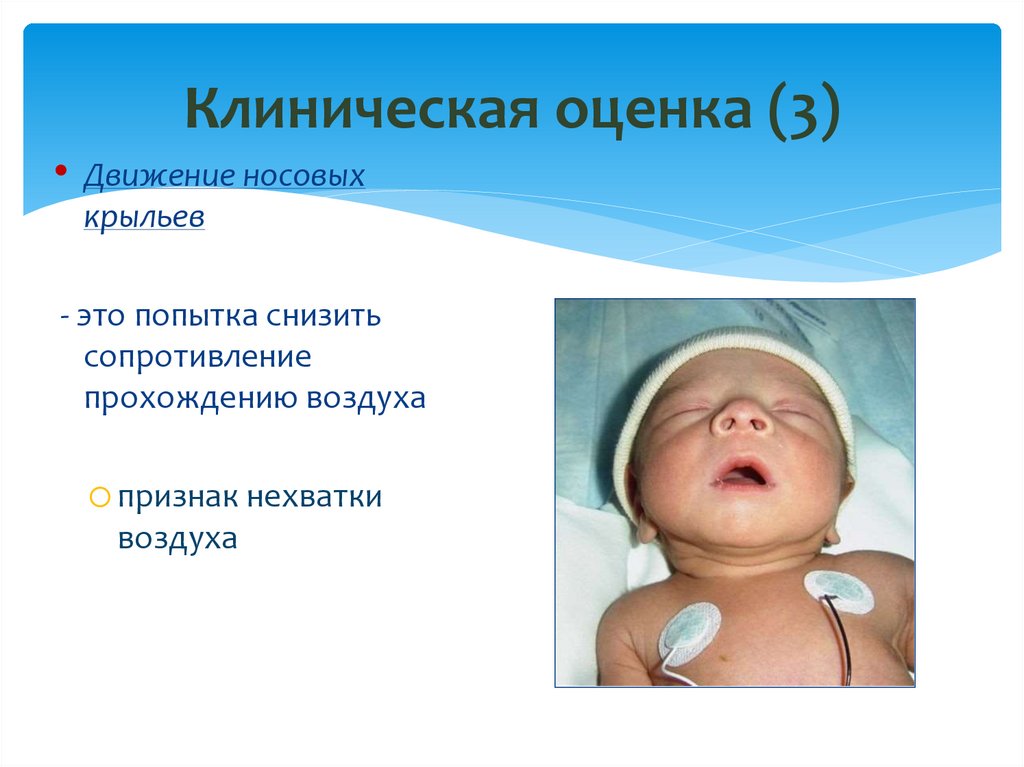
12. Клиническая оценка (3)
• Движение носовыхкрыльев
- это попытка снизить
сопротивление
прохождению воздуха
o признак нехватки
воздуха
13. Клиническая оценка (4)
• Звукиo Звуки без стетоскопа
o крик, стон - помогает поддерживать небольшой
объем воздуха в алвеолах
o Аускультация при помощи стетоскопа
o С обеих сторон прослушивается одинаковое дыхание
14. Мониторинг (1)
Неинвазивный мониторинг• ЧСС
Дыхание (характер,
частота)
Сатурация
Артериальное давление
Температура тела
!
Точность зависит от перфузии,
температуры тела t˚C и гемоглобина
15. Мониторинг (2)
Неинвазивный мониторинг• Транскутанное (чрескожная)
определение :
opCO2;
opO2.
! Избегать ожогов кожи
16. Мониторинг (3)
oЛАБОРАТОРНЫЙ• Определение газов крови в
артериальной, венозной или
капиллярной крови
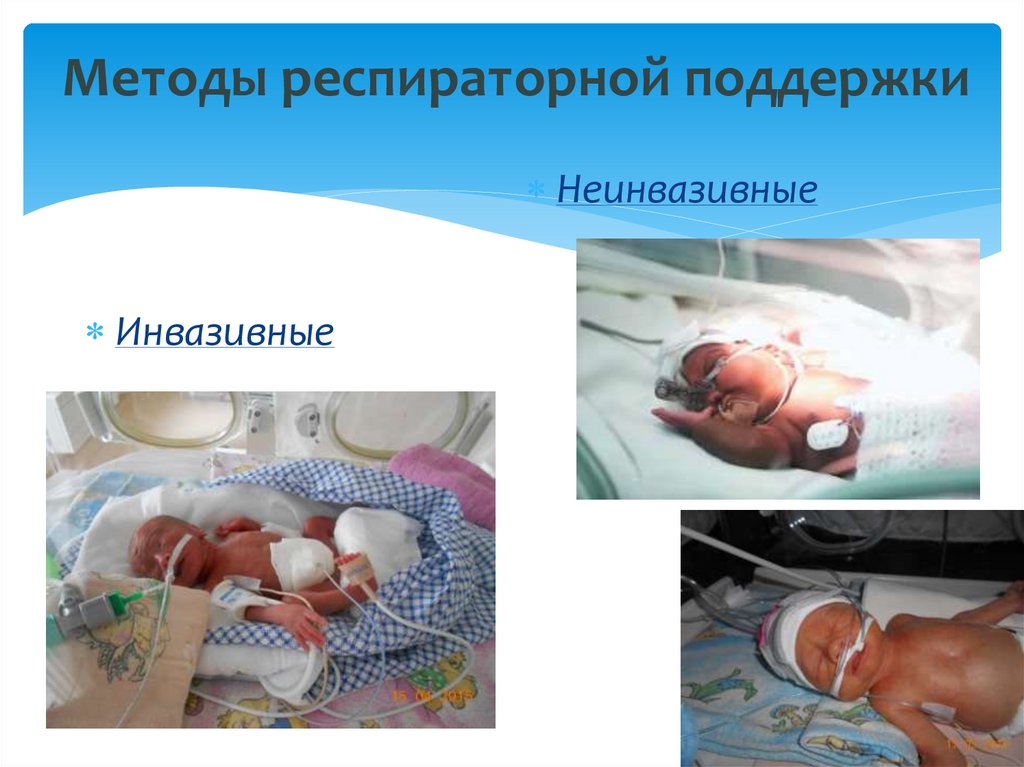
17. Методы респираторной поддержки
НеинвазивныеИнвазивные
18. Методы неинвазивной респираторной поддержки
oКислород поступает винкубатор;
oМаска (обычная, кислородная);
oНазофарингеальные катетера;
oНазальные канюли.
19. Кислородная терапия (1)
• Показания к кислородной терапии:o Гипоксия – «кислородное голодание » нехватка
кислорода в органах и тканях больного;
o Дыхательная недостаточнасть с гипоксимией –
«кислородное голодание » уменьшение
концентрации кислорода в крови;
o Цианоз (местный или генерализованный).
• Основная цель - уменьшить или ликвидировать
гипоксемию и гипоксию тканей.
20. Кислородная терапия (2)
• Недостаток кислорода может вызватьповреждение органов и в конечном итоге - смерть;
• Избыток кислорода может повредить:
o легкие;
o у недоношенных детей чистый кислород может
вызвать апноэ, ретинопатию, БЛД;
Эти повреждения происходят после использования
слишком высокой концентрации кислорода в
течение нескольких дней.
21. Токсичность кислорода(1)
Условия, повышающие токсичность кислорода:высокая концентрация;
продолжительность использования;
сухой и холодный кислород.
разрушает дыхательные пути;
сгущает мокроту;
увеличивает неощутимые потери воды и тепла.
22. Токсичность кислорода (2)
• Условия, необходимые для уменьшения токсичностикислорода:
o теплый (32-37°С) и влажный (как минимум 5060%);
o Кислород в концентрации 21 –60 % терапевтическая
доза
o строгий контроль кислородной терапии;
o постоянная регистрация дыхания и сердечной
деятельности;
o регистрация апноэ.
23.
О224.
Следить заувлажнением
25. Кислородная терапия через маску
• Концентрация кислородаво вдыхаемом воздухе
зависит от:
o Потока кислорода (4-6
л/мин);
o Расстояния маски от
лица ребенка:
Около 10 см – 75 90%,
20 см – 60 -70%,
30 см – 40 - 50%.
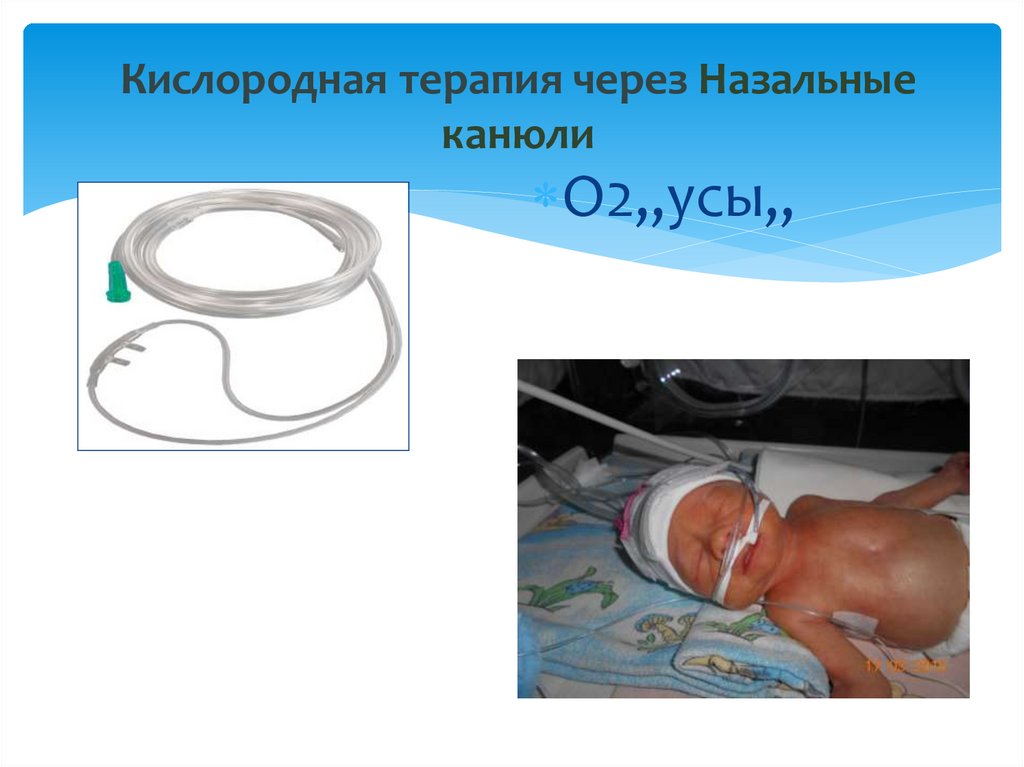
26. Кислородная терапия через Назальные канюли
О2,,усы,,27. Назальные канюли
Предполагаемыемеханизмы:
o „Вымывают“ мертвое
пространство;
o Уменьшают работу
дыхания;
o Улучшают эластические
свойства (compliance)
легких;
o Создают положительное
давление на выдохе
28. Назальные канюли
Преимущества:Любит персонал, особенно мед.сестры;
Более толерантны по сравнению с СРАР
детям с большей массой тела;
Меньше и реже повреждается нос;
Как для родителей, так и для персонала
легче общаться с ребенком;
Недостатки:
Необходимо устройство для контроля
давления в дыхательных путях.
29. Рекомендации при использовании
Обязательно подогрета и увлажнена воздушнокислородная смесь!Не использовать поток < 2 л/мин., руководствоваться
мах потоком, рекомендуемым производителем;
Наиболее рациональный поток 4-6 л/мин. –
оптимальное соотношение между эффективностью и
безопасностью;
Чем меньше ребенок, тем меньше начальный поток;
Носовые канюли не должны плотно закрывать
носовые проходы (оставить возможность утечки);
Не закрывать рот!
Manley BJ et al Neonatology 2012; 102
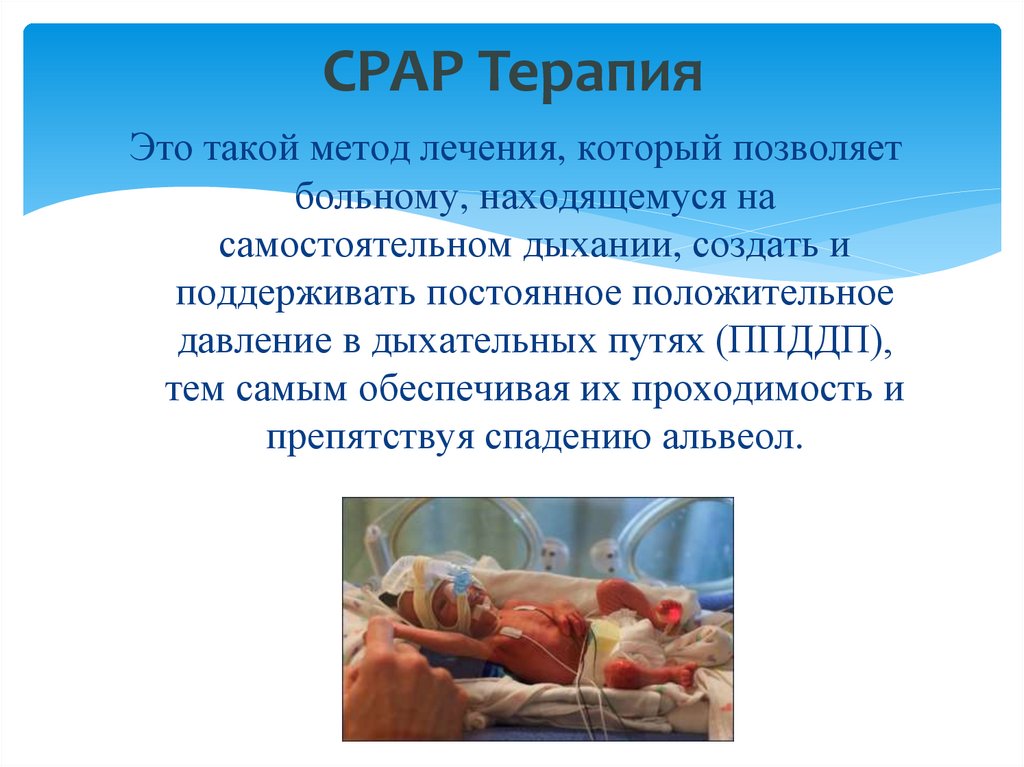
30. СРАР Терапия
Это такой метод лечения, который позволяетбольному, находящемуся на
самостоятельном дыхании, создать и
поддерживать постоянное положительное
давление в дыхательных путях (ППДДП),
тем самым обеспечивая их проходимость и
препятствуя спадению альвеол.
31. Эффекты постоянного положительного давления в дыхательных путях
расправление гиповентилируемых испавшихся альвеол
улучшение вентиляционно-перфузионных
соотношений
снижение внутрилегочного венозноартериального шунтирования
32. Kлинические состояния, требующие СРАР
Недоношенные дети с синдромом дыхательныхрасстройств;
Отек легких;
Множественные ателектазы;
Повторяющиеся апноэ новорожденных;
Ранний период после экстубации;
Некоторые состояния после операции
33. Положительные стороны СРАР
Неинвазивный метод;Улучшает эластичность легких;
Уменьшает сопротивляемость в дыхательных
путях;
Уменьшает работу дыхания;
Стабилизирует ритм дыхания;
Уменьшает потребность в кислороде;
Уменьшает возможность баротравмы легких по
сравнению с ИВЛ.
34. Методы CPAP
Через назальные канюли;Через маску;
Через интубационную трубку;
Через назофарингеальную
трубку.
35. Средства для СРАР
• Спец. шапочка;• Шланги;
• Клапан или генератор;
• Желудочный зонд –
открытый (для
декомпрессии желудка);
• Соска – пустышка (чтобы
уменьшить сброс воздуха
через рот).
36. Канюли или маски?
Если канюли подобраны правильно, обеспечиваетсяплотная фиксация со стабильным CPAP-давлением
Канюли легко смещаются у неспокойных пациентов
Фиксация канюль сложнее
Маски больше подходят для беспокойных пациентов
У недоношенных детей при первом применении CPAPтерапии необходимо использовать маски: в родильном
зале или при транспортировке
Применение масок и канюль необходимо чередовать
для предотвращения образования пролежней
Nasal CPAP Therapy in Premature Babies: comparison of efficacy when applied as binasal prongs versus nasal mask
Arri SJ1, Koller B1, Bloch K2, Bucher HU1, Fauchère JC1
1Universitätsspital Zürich, Klinik für Neonatologie, Zürich, Switzerland; 2Universitätsspital Zürich, Klinik für Pneumologie, Zürich,
Switzerland
37. Особенности ухода за новорожденным ребенком с назальным CPAP (1)
• Уложить ребенка в ему удобное положение;• Использовать пустышку для предупреждения возможного сброса
давления через рот;
• Санация слюны и слизи из и рта только при необходимости
Нельзя санировать носовые ходы из-за возможной травматизации
слизистой и быстрого развития отека носовых ходов.
Если в носовых ходах имеется отделяемое, то нужно по 0,3 мл физ рра влить в каждую ноздрю и санировать через рот.
• Обеспечить достаточное увлажнение воздушно кислородной смеси;
• Не фиксировать назальные канюли слишком плотно (следить за
состоянием носовых перегородок );
• Обязательно ввести желудочный зонд и фиксировать пластырем;
• Зонд – открытый;
38. Особенности ухода за новорожденным ребенком с назальным CPAP (2)
Использовать канюли как можно большегоразмера;
Если не удается создать достаточного
положительного давления в дыхательных путях,
убедитесь в правильной фиксации носовых канюль;
По мере роста ребенка периодически менять
канюли на больший размер;
Создать в отделении атмосферу, дружелюьную по
отношению к семье, привлечь родителей в процесс
выхаживания ребенка;
Менять положение больного.
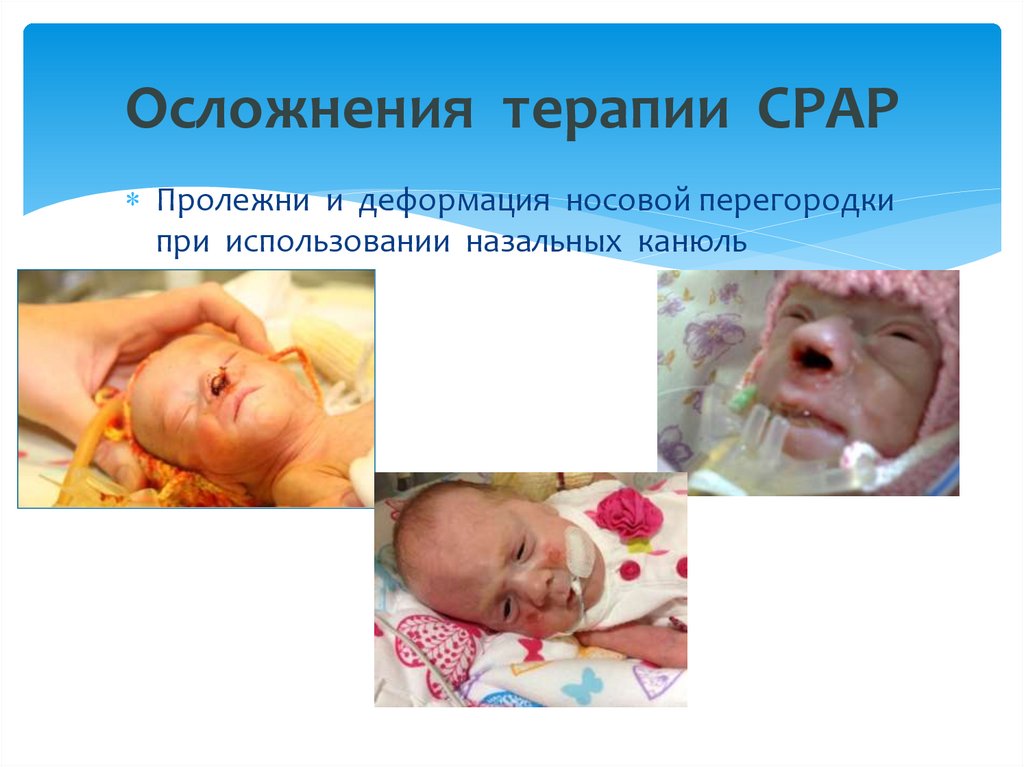
39. Осложнения терапии СPAP
Раздражение слизистой носа, сгущение секретапри недостаточном увлажнении;
Могут остаться не замеченными закупорка или
смещение назальных канюль;
Перерастяжение легких - пневмоторакс и/или
интерстициальная эмфизема легких
Повреждения кожного покрова, пролежни носовой
перегородки.
40. Пролежни
Пролежни могут возникать из-за чрезмерного давлениядыхательного контура на лицо и нос;
Следует стремиться к оптимальному положению контура
относительно пациента;
Тесемки и шапочка должны плотно прилегать и быть расправленными
(ровными);
Давление канюли и маски должно распределяться равномерно.
Важные аспекты:
Правильный выбор шапочки, канюль, маски,
тесемок;
Правильное положение шапочки;
Укладывание пациента.
41. Осложнения терапии СPAP
Пролежни и деформация носовой перегородкипри использовании назальных канюль
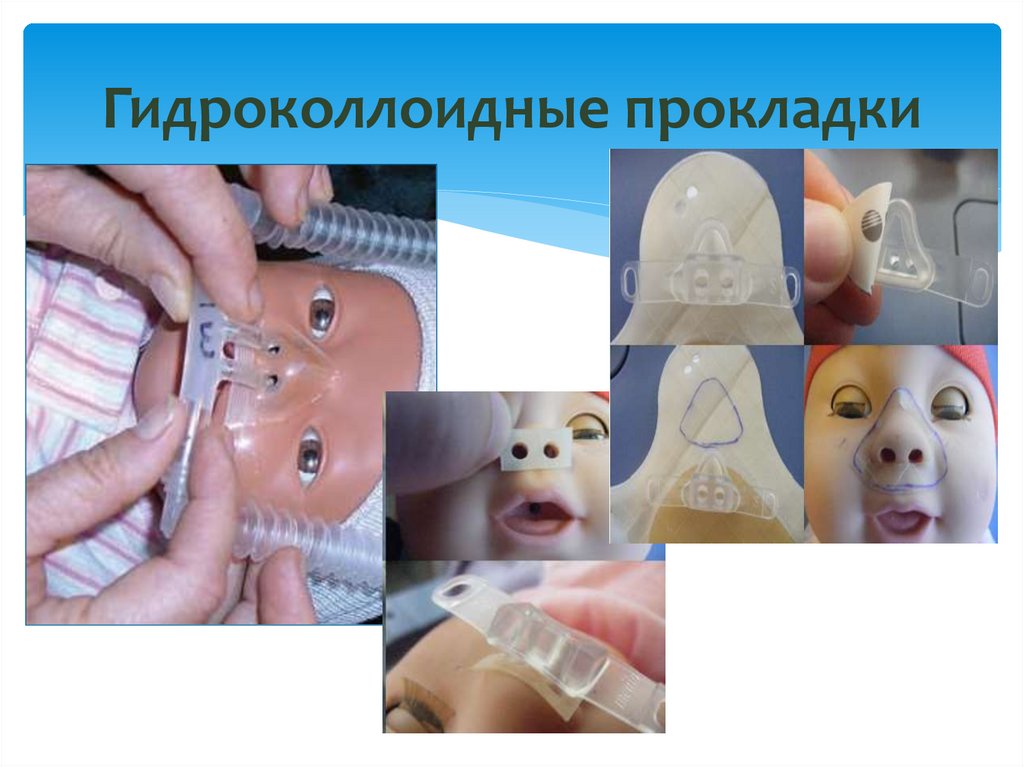
42. Пролежни – профилактика
• Профилактикаo Гидроколлоидные повязки
o Мягкие материалы
o Снижение напряжения и давления
o Очень важный аспект - позиционирование и укладывание пациента.
Несколько раз за смену необходимо проверять фиксацию,
состояние кожи пациента
Меняйте маску на канюли и обратно
Очищайте кожу, канюли/маски дистиллированной водой или
аналогичным раствором
Проверяйте голову, уши: снимайте шапку один раз за смену
Не используйте крема
Если возможно, проводите осмотр, манипуляции с ассистентом (2
человека
43. Гидроколлоидные прокладки
44.
СРАР система является оченьпростым, дешевым, очень
эффективным методом
дыхательной поддержки у
новорожденных детей, особенно
у НЕДОНОШЕННЫХ детей
45. Методы инвазивной респираторной поддержки
46. Индикации
Синдром дыхательных расстройств (болезнь гиалиновых мембран) –СДР (БГМ);
Мекониальная аспирация;
Пневмония;
Врожденные пороки развития;
Пневмоторакс;
Персистирующая легочная гипертензия;
Врожденные пороки сердца;
Внутрижелудочковые кровоизлияния (ВЖК);
Асфиксия.
Эти новорожденные очень требовательны к качественному
уходу, который имеет решающее значение отдаленным
результатам
47. Мероприятия, направленные на поддержание свободной проходимости дыхательных путей и ЭТТ:
Адекватное согревание и увлажнениевоздушно-кислородной смеси
Придание ребёнку дренажных положений
Вибрационный массаж грудной клетки
Перкуссионный массаж грудной клетки
Санация эндотрахеальной трубки
Санация трахеобронхиального дерева
48. Согревание и увлажнение воздушно- кислородной смеси
Вентиляция охлаждённой и сухой газовой смесьюрезко повышает вязкость мокроты, увеличивает
риск обтурации эндотрахеальной, может вызвать
бронхоспазм и привести к общему охлаждению
ребёнка.
Вентиляция перегретой газовой смесью вызывает
повреждение эпителия дыхательных путей,
разрушает сурфактант, а избыточное увлажнение
газовой смеси с образованием большого
количества влаги делает мокроту более житкой и
увеличивает её количество, что может привести к
обтурации дыхательных путей и эндотрахеальной
трубки.
49.
o Т = 37 °С и относительная влажность – 100 %o В идеале на стенках эндотрахеальной
трубки и контура вдоха должна быть
легкая испарина без крупных капель, что
обычно соответствует 98 – 100%
относительной влажности.
50.
o контур пациента находится ниже ЭТТ ивлага, оседающая на стенках контура,
стекает во влагосборник, а не заливается в
дыхательные пути ребенка.
o Конденсат не должен болтаться в контуре
!!!
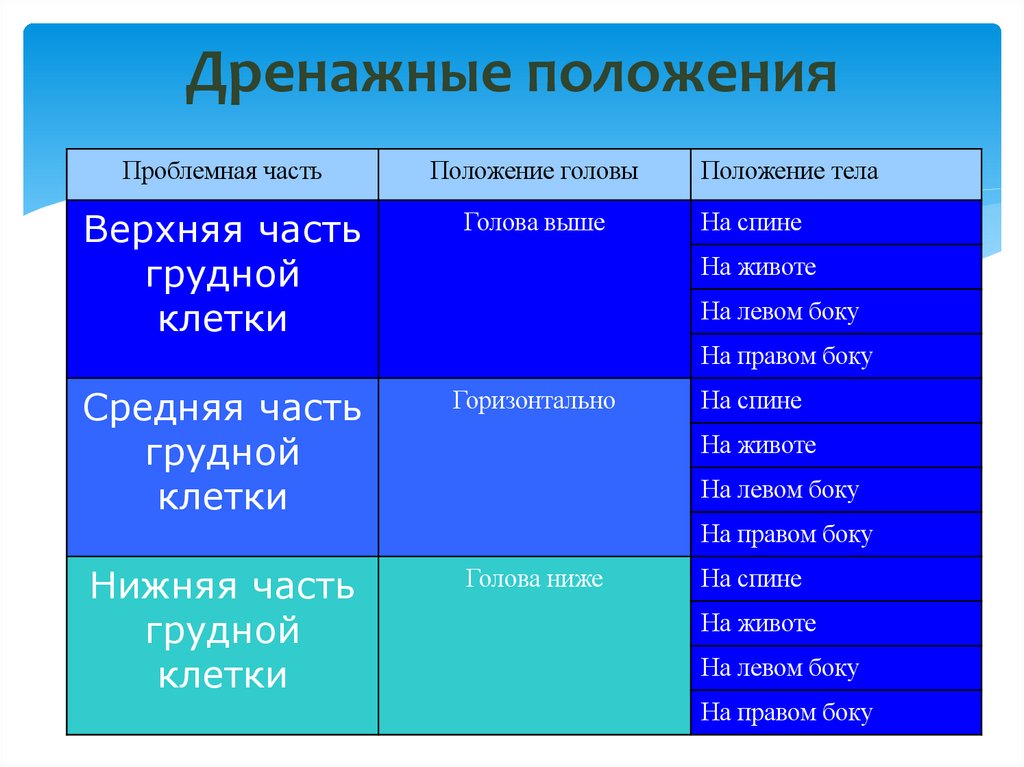
51. Дренажные положения
Проблемная частьПоложение головы
Верхняя часть
грудной
клетки
Голова выше
Положение тела
На спине
На животе
На левом боку
На правом боку
Средняя часть
грудной
клетки
Горизонтально
На спине
На животе
На левом боку
На правом боку
Нижняя часть
грудной
клетки
Голова ниже
На спине
На животе
На левом боку
На правом боку
52.
53.
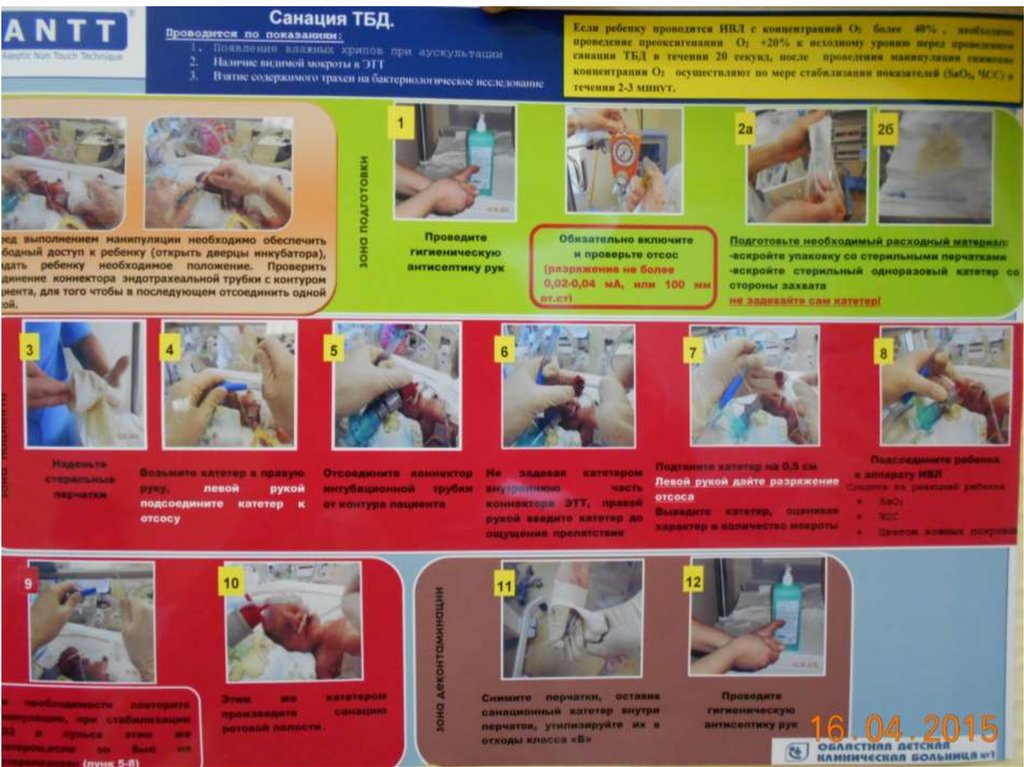
54. Санация трахеобронхиального дерева
• Виды санации:• Поверхностная- это эвакуация мокроты только
из интубационной трубки.
• Глубокая- трахеи и главных бронхов.
• К слизистой трахеи подходят как к открытой
операционной ране.
55. Показания:
• Появление мокроты в ЭТТ в покое или на фонекашлевых толчков
• Появление неправильного самостоятельного дыхания
с затруднённым вдохом, если до этого ребёнок был
синхронен с аппаратом ИВЛ
• Появление симптомов повышения работы дыхания
при наличии у ребёнка самостоятельного дыхания
• Ухудшение аускультативной картины в лёгких за счёт
появления или нарастания проводных хрипов и
ослабления дыхания
• Ухудшение или газового состава крови по данным
мониторинга или результатов лабораторных
исследований
56. Показания для глубокой санации:
• Большое количество густой гнойной мокроты• Признаки ателектаза
• Заметное снижение экскурсии грудной клетки и
резкое ослабление дыхания при аускультации (при
исключении пневмоторакса)
• Неэффективность поверхностной санации
57.
Следите за реакцией ребенка:Сатурацией
ЧСС
Цвет кожи
Проверить эффективность санации:
Провести аускультацию легких
ВНИМАНИЕ:
o Санацию избегать:
o 30 мин – 1 час после кормления
o 6 часов после инстилляции сурфактанта
Избегать травм и отеков слизистой оболочки
58.
! РУТИННО САНИРОВАТЬЗАПРЕЩЕНО
59. Возможные осложнения:
• Гипоксия (может привести к ВЖК)• Аритмия
• Повышение внутричерепного давления
• Травма трахеи и бронхов
• Пневмоторакс
• Ателектазы
• Бронхоспазм
• Легочное кровотечение
• Колебания АД
• Инфекционные осложнения
60.
После процедуры мед.сестрадолжна оставаться при
новорожденном и убедиться,
что его состояние остается
стабильным
61.
62. Терапевтическая Гипотермия
Снижеие температуры тела до 3334ºC в течении 72 часовДля рожденных на 36 неделе и
старше
Тяжелая асфиксия
Не позже 12 часов от рождения (
оптимально - 6 часов от рождения
)
63.
64. Побочные эффекты
Пониженное кров. давлениеТромбоцитопения
Нарушение показателей свёртываемости крови
Гипокалемия
Подкожные отёки и пролежни
Дрожь
Эти явления требуют наблюдения и
мед. вмешательства, но не остановки
лечения!
65. Роль мед. сестры
Проверка жизненных параметровУход за катетарами(постараться установить
центральный катетер до полного охлаждения)
Предотвращение инфекции
Частая смена положения для предотвращения
пролежней
Наблюдение за появлением судорог
Наблюдение за обьемом мочи
Дренаж кишечника


















































 Медицина
Медицина








