Похожие презентации:
Клинический случай. Болезнь Паркинсона
1.
Клинический случайБолезнь Паркинсона
2.
Болезнь Паркинсона- это хроническое прогрессирующее нейродегенеративное
заболевание, связанное с избирательным поражением
нейронов черной субстанции и сопровождающееся
накоплением в них патологических агрегатов белка αсинуклеина и образованием внутриклеточных включений
— телец Леви.
Ключевые слова: «нейродегенеративное заболевание»
3.
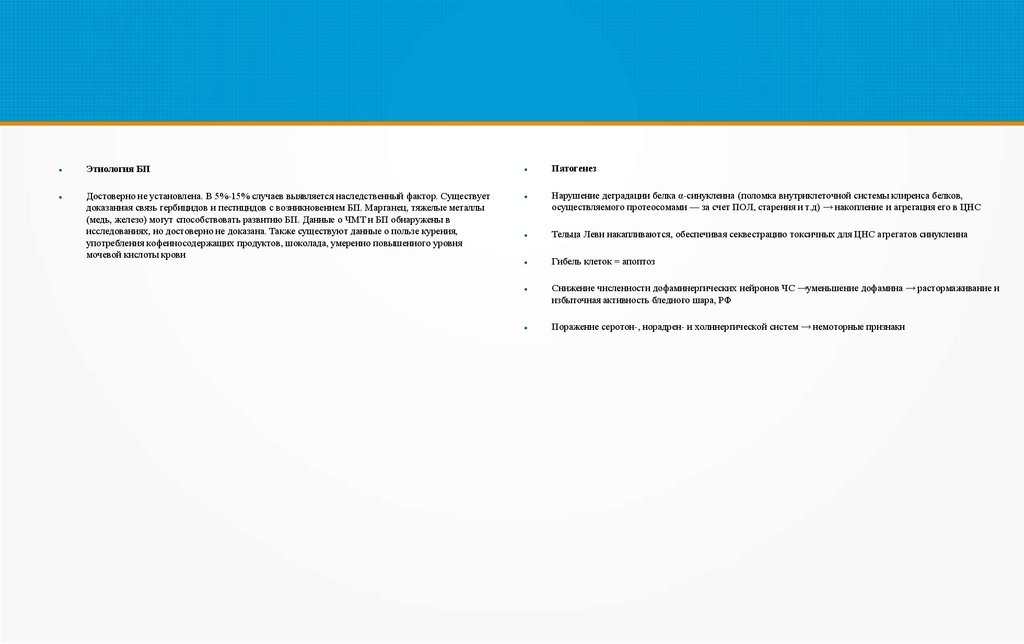
Этиология БПДостоверно не установлена. В 5%-15% случаев выявляется наследственный фактор. Существует
доказанная связь гербицидов и пестицидов с возникновением БП. Марганец, тяжелые металлы
(медь, железо) могут способствовать развитию БП. Данные о ЧМТ и БП обнаружены в
исследованиях, но достоверно не доказана. Также существуют данные о пользе курения,
употребления кофеиносодержащих продуктов, шоколада, умеренно повышенного уровня
мочевой кислоты крови
Патогенез
Нарушение деградации белка α-синуклеина (поломка внутриклеточной системы клиренса белков,
осуществляемого протеосомами — за счет ПОЛ, старения и т.д) → накопление и агрегация его в ЦНС
Тельца Леви накапливаются, обеспечивая секвестрацию токсичных для ЦНС агрегатов синуклеина
Гибель клеток = апоптоз
Снижение численности дофаминергических нейронов ЧС →уменьшение дофамина → растормаживание и
избыточная активность бледного шара, РФ
Поражение серотон-, норадрен- и холинергической систем → немоторные признаки
4.
Лекция профессора кафедры неврологии РМАНПО, О.С. Левина «Немоторные проявления болезни Паркинсона»Снижение
компактной
части ЧС до
50% и
дофамина на
5.
Клинический примерБольной С., 59 лет, служащий банка, в 2008 году обратился в поликлинику по месту жительства к врачу-терапевту с жалобами на небольшую скованность правой руки и неловкость в правой ноге. При осмотре терапевтом был выставлен предположительный диагноз: Дисциркуляторная энцефалопатия 2 ст, последствия перенесенного ОНМК по ишемическому типу с умеренной пирамидной
недостаточностью, на основании того, что больной подволакивал ногу при ходьбе. Назначена вазоактивная, антиоксидантная (мексидол, цитофлавин) и ноотропная терапия (пирацетам) без определенного эффекта. Часто проходил лечение по поводу насморка, так как не чувствовал многие запахи так же чётко, как это было в молодости.
Через год, в начале 2009 года, впервые почувствовал, что не может привычно владеть правой рукой в тот момент, когда, находясь на рабочем месте, он считал денежные купюры. Несколько раз подряд он одновременно вместо одной купюры отсчитывал несколько, из-за чего результат оказывался неверным. В то же время, его почерк стал более мелким и менее разборчивым, поэтому он
перестал как обычно справляться со своей работой. Помимо того, больной стал предъявлять жалобы на боли в правом плечевом суставе ноющего характера, спазмы и боли в аксиальной мускулатуре. Боли усиливались в покое и в ночное время, что расценено врачом-ортопедом, как проявление артроза плечевого сустава. Больному были назначены повторные курсы мануальной терапии,
рефлексотерапии и физиотерапии без значительного эффекта. Со временем, мимика лица стала более бедной и маловыразительной, в правой руке развилось дрожание с частотой около 6 Гц. Никто из родственников не страдал подобными расстройствами.
6.
7.
8.
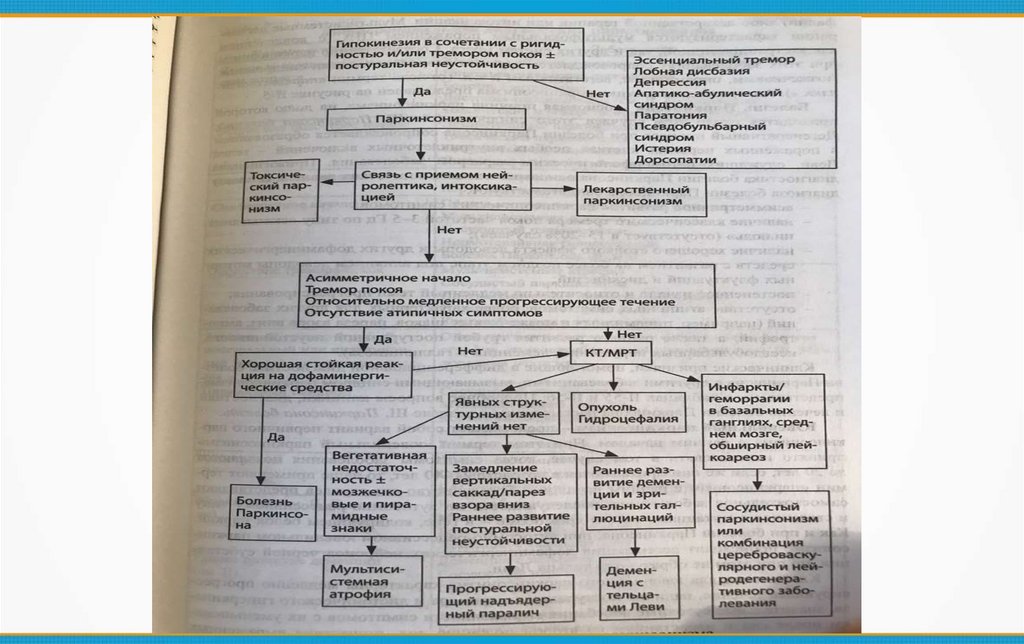
Паркинсонизм- это синдром, проявляющийся сочетанием гипокинезии с
ригидностью, тремором покоя и постуральной
неустойчивостью и обычно связанный с поражением
базальных ганглиев и их связей.
Ключевые слова: «гипокинезия», «ригидность», «тремор
покоя», «постуральная неустойчивость»
9.
10.
11.
12.
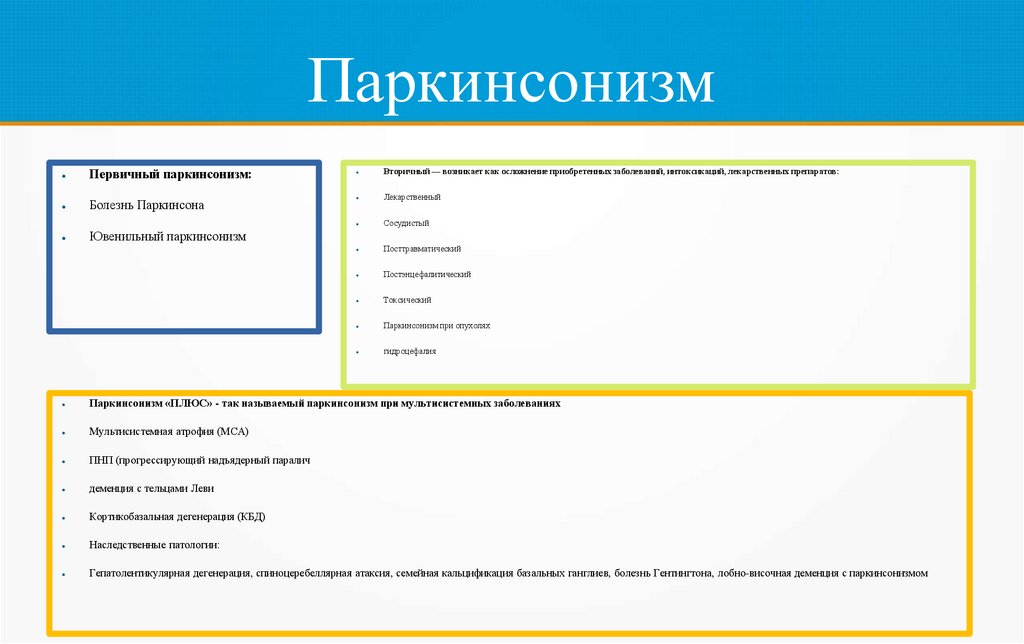
ПаркинсонизмПервичный паркинсонизм:
Болезнь Паркинсона
Ювенильный паркинсонизм
Вторичный — возникает как осложнение приобретенных заболеваний, интоксикаций, лекарственных препаратов:
Лекарственный
Сосудистый
Посттравматический
Постэнцефалитический
Токсический
Паркинсонизм при опухолях
гидроцефалия
Паркинсонизм «ПЛЮС» - так называемый паркинсонизм при мультисистемных заболеваниях
Мультисистемная атрофия (МСА)
ПНП (прогрессирующий надъядерный паралич
деменция с тельцами Леви
Кортикобазальная дегенерация (КБД)
Наследственные патологии:
Гепатолентикулярная дегенерация, спиноцеребеллярная атаксия, семейная кальцификация базальных ганглиев, болезнь Гентингтона, лобно-височная деменция с паркинсонизмом
13.
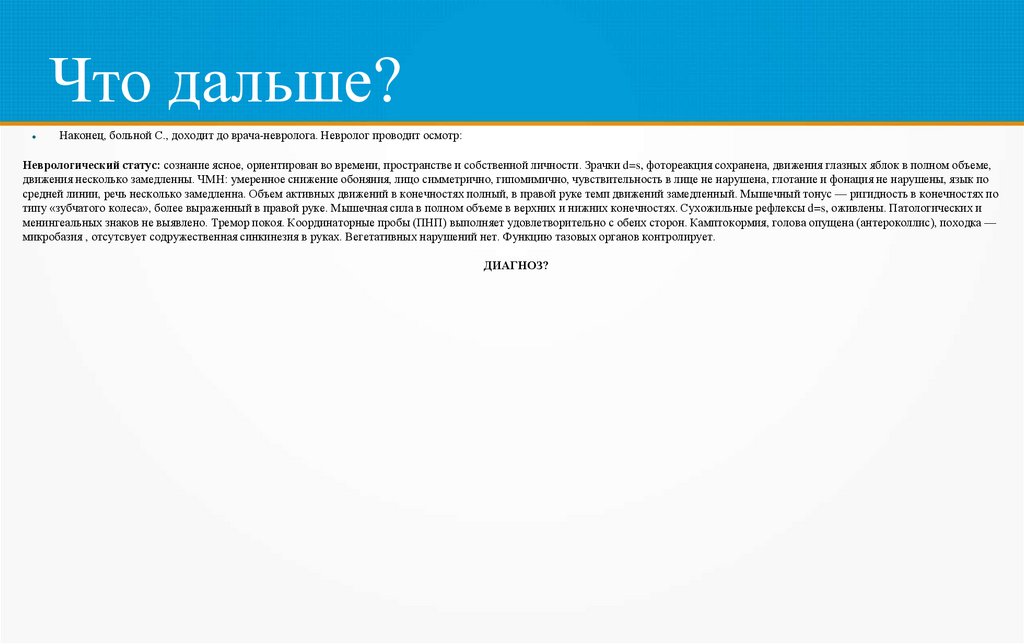
Что дальше?Наконец, больной С., доходит до врача-невролога. Невролог проводит осмотр:
Неврологический статус: сознание ясное, ориентирован во времени, пространстве и собственной личности. Зрачки d=s, фотореакция сохранена, движения глазных яблок в полном объеме,
движения несколько замедленны. ЧМН: умеренное снижение обоняния, лицо симметрично, гипомимично, чувствительность в лице не нарушена, глотание и фонация не нарушены, язык по
средней линии, речь несколько замедленна. Объем активных движений в конечностях полный, в правой руке темп движений замедленный. Мышечный тонус — ригидность в конечностях по
типу «зубчатого колеса», более выраженный в правой руке. Мышечная сила в полном объеме в верхних и нижних конечностях. Сухожильные рефлексы d=s, оживлены. Патологических и
менингеальных знаков не выявлено. Тремор покоя. Координаторные пробы (ПНП) выполняет удовлетворительно с обеих сторон. Камптокормия, голова опущена (антероколлис), походка —
микробазия , отсутсвует содружественная синкинезия в руках. Вегетативных нарушений нет. Функцию тазовых органов контролирует.
ДИАГНОЗ?
14.
Постановка диагноза БП проходит в 2 этапа:1-установление синдромального диагноза паркинсонизма
2- установление нозологического диагноза БП и
дифференциальная диагностика БП с другими
заболеваниями, вызывающими этот синдром
15.
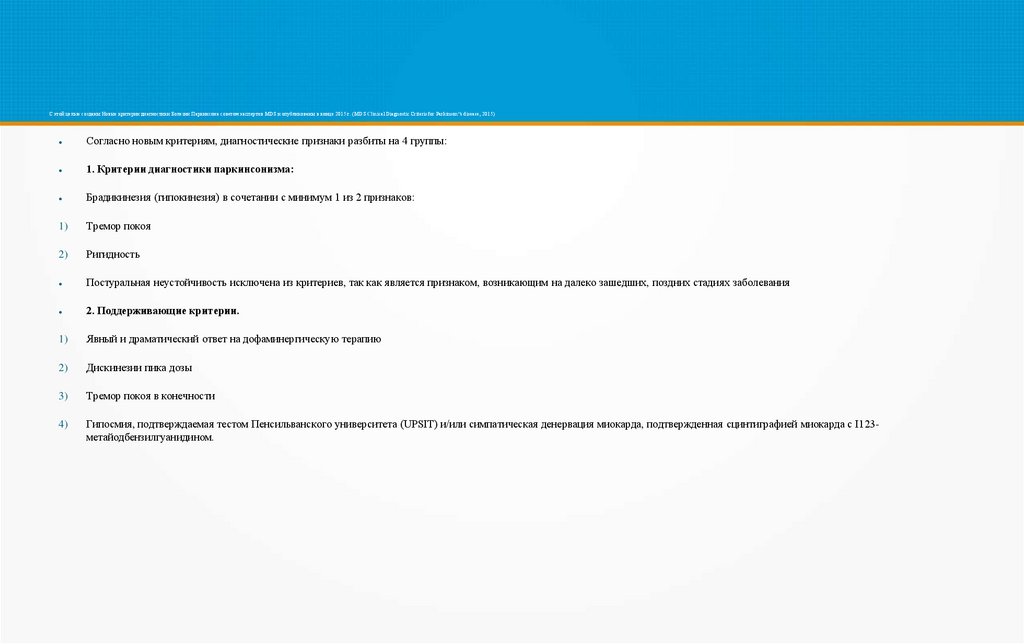
С этой целью созданы Новые критерии диагностики Болезни Паркинсона советом экспертов MDS и опубликованы в конце 2015 г. (MDS Clinical Diagnostic Criteris for Parkinson“s disease, 2015)Согласно новым критериям, диагностические признаки разбиты на 4 группы:
1. Критерии диагностики паркинсонизма:
Брадикинезия (гипокинезия) в сочетании с минимум 1 из 2 признаков:
1)
Тремор покоя
2)
Ригидность
Постуральная неустойчивость исключена из критериев, так как является признаком, возникающим на далеко зашедших, поздних стадиях заболевания
2. Поддерживающие критерии.
1)
Явный и драматический ответ на дофаминергическую терапию
2)
Дискинезии пика дозы
3)
Тремор покоя в конечности
4)
Гипосмия, подтверждаемая тестом Пенсильванского университета (UPSIT) и/или симпатическая денервация миокарда, подтвержденная сцинтиграфией миокарда с I123метайодбензилгуанидином.
16.
1)3. Абсолютные исключающие критерии.
2)
Мозжечковые знаки (МСА?)
3)
Парез взора вниз или замедление вертикальных саккад (ПНП?)
4)
Поведенческий вариант лобно-височной деменции или первично прогрессирующая афазия в первые 5 лет заболевания
5)
«Паркинсонизм нижней половины тела» более 3 лет
6)
Лечение нейролептиками достаточной продолжительности и в дозе, способной вызывать лекарственный паркинсонизм
7)
Отсутствие явного ответа на терапию леводопой в высоких дозах (более 600 мг/сут)
8)
Выпадение высших видов чувствительности (стереогноз, графестезия), апраксия или прогрессирующая афазия
9)
Сохранность пресинаптических дофаминергических структур по данным однофотонной эмиссионной КТ (ОФЭКТ)/позитронно-эмиссионной томографии
(ПЭТ).
10)
Наличие другого заболевания, способного вызвать синдром паркинсонизма.
17.
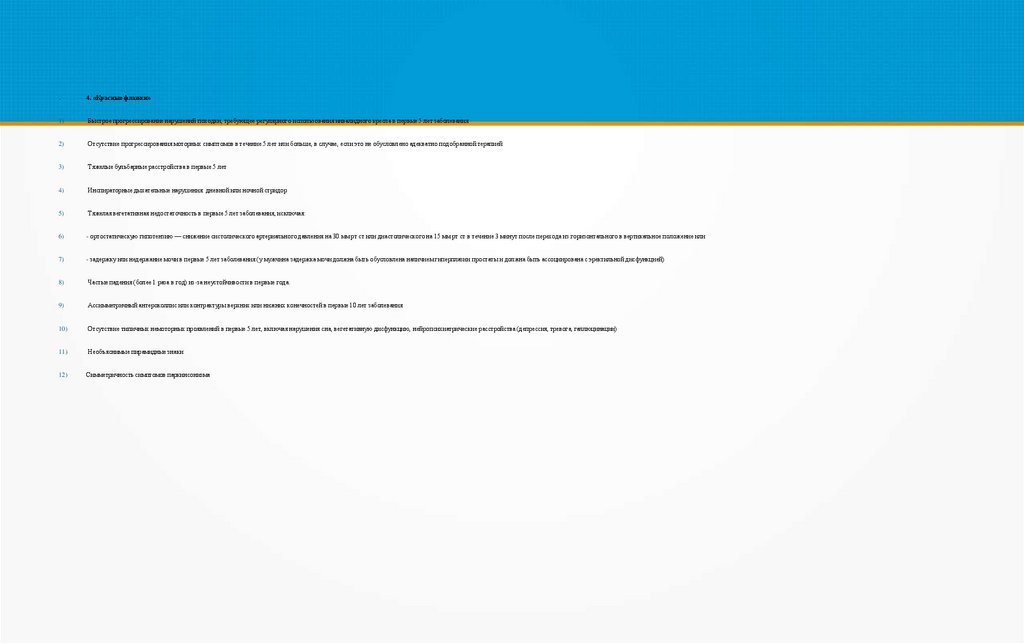
4. «Красные флажки»1)
Быстрое прогрессирование нарушений походки, требующее регулярного использования инвалидного кресла в первые 5 лет заболевания
2)
Отсутствие прогрессирования моторных симптомов в течение 5 лет или больше, в случае, если это не обусловлено адекватно подобранной терапией
3)
Тяжелые бульбарные расстройства в первые 5 лет
4)
Инспираторные дыхательные нарушения: дневной или ночной стридор
5)
Тяжелая вегетативная недостаточность в первые 5 лет заболевания, исключая:
6)
- ортостатическую гипотензию — снижение систолического артериального давления на 30 мм рт ст или диастолического на 15 мм рт ст в течение 3 минут после перехода из горизонтального в вертикальное положение или
7)
- задержку или недержание мочи в первые 5 лет заболевания (у мужчина задержка мочи должна быть обусловлена наличием гиперплазии простаты и должна быть ассоциирована с эректильной дисфункцией)
8)
Частые падения (более 1 раза в год) из-за неустойчивости в первые года.
9)
Ассимметричный антероколлис или контрактуры верхних или нижних конечностей в первые 10 лет заболевания
10)
Отсутствие типичных немоторных проявлений в первые 5 лет, включая нарушения сна, вегетативную дисфункцию, нейропсихиатрические расстройства (депрессия, тревога, галлюцинации)
11)
Необъяснимые пирамидные знаки
12)
Симметричность симптомов паркинсонизма
18.
Диагноз БП:! отсутствие «красных флажков» и 2
подтверждающих критерия —
достоверная БП
! 1-2 «красных флажка» и 1-2
поддерживающих критерия — возможная
БП
!3 «красных флажка» - диагноз не может
быть поставлен
19.
20.
Итак, диагноз?При формулировке диагноза, необходимо указывать:
Форму заболевания: акинетико-ригидно-дрожательная
форма (смешанная), акинетико-ригидная форма,
дрожательная форма. Форма ставится по доминирующему
признаку!
Стадия
заболевания
по
шкале
Хен
и
Яра.
Стадия Клиническая характеристика
0
Двигательные проявления отсутсвуют
1
Односторонние проявления заболевания
2
Двусторонние проявления заболевания без постуральной неустойчивости
3
Умеренно выраженная постуральная нейстойчивость, возможно самостоятельное
передвижение
4
Значительная утрата двигательной активности, но пациент в состоянии передвигаться
5
В отсутствие посторонней помощи пациент прикован к постели или инвалидному креслу
21.
22.
МОСКВА: новейшая система выделения стадий болезни ПаркинсонаОценка стадий заболевания по Хен и Яру имеет существенный недостаток — отсутствие в
классификации немоторных признаков, моторных и немоторных флуктуаций и дискинезий.
Критерии оценки в современной системе выделения стадий болезни Паркинсона
преимущественно основаны на характеристике соответствующих пунктов шкалы MDSUPDRS (Movement Disorder Society Unified Parkinson“s Disease Rating Scale — Унифицированная
рейтинговая шкала болезни Паркинсона, версия Общества по изучению двигательных
нарушений):
М (моторные нарушения) — оценка по шкале Хен-Яра
О (осложнения: моторные флуктуации и дискинезии) — см ниже, MDS-UPDRS
С (сенсорные расстройства)
К (когнитивные и психотические расстройства)
В (вегетативные нарушения)
А (аффективные расстройства)
23.
М1-брадикинезия,ригидность и тремор с
одной стороны
О0-флуктуации отсутсвуют
24.
C2-частые, умеренные: органичивают многиевиды деятельности
К0-отсутсвуют
В1-эпизодические, лёгкие: органичивают
некоторые виды активности
25.
А0- отсутсвуютаффективные нарушения
26.
Темп прогрессирования:Быстрый темп прогрессирования, при котором смена стадий
заболевания (первая → вторая или вторая→ третья) происходит
в течение 2 лет или менее;
Умеренный темп прогрессирования, при котором смена стадий
происходит более чем за 2 года, но не более, чем за 5 лет;
Медленный темп прогрессирования, со сменой стадий более
чем через 5 лет.
Диагноз: Болезнь Паркинсона, смешанная форма
(акинетико-ригидно-дрожательная форма), 1-я стадия по
Хен и Яру, умеренный темп прогрессирования.
М1О0С2К0В1А0.
27.
28.
29.
30.
31.
32.
33.
34.
35.
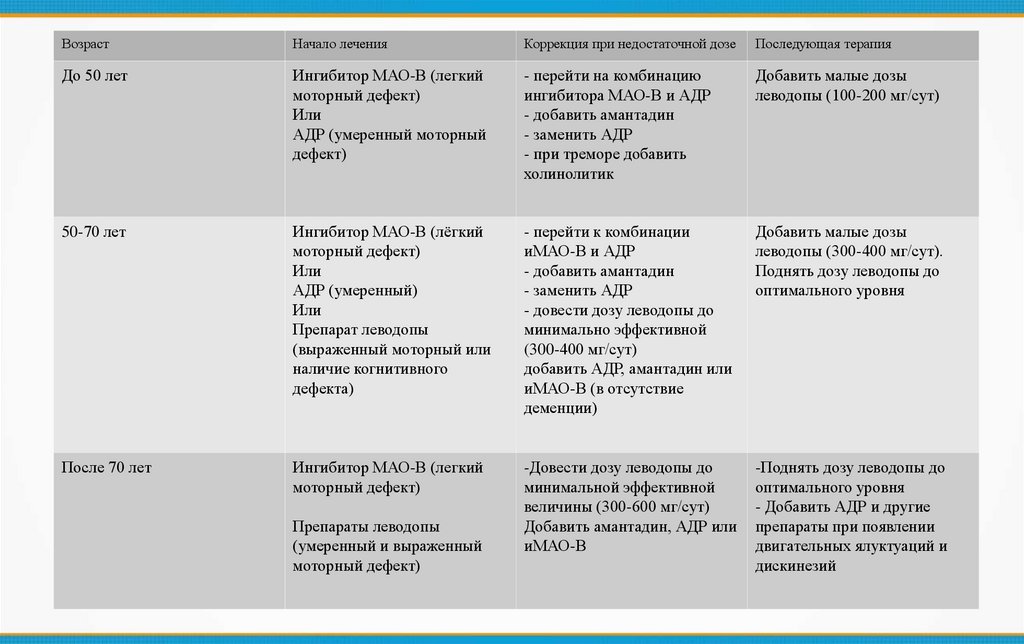
ВозрастНачало лечения
Коррекция при недостаточной дозе
Последующая терапия
До 50 лет
Ингибитор МАО-В (легкий
моторный дефект)
Или
АДР (умеренный моторный
дефект)
- перейти на комбинацию
ингибитора МАО-В и АДР
- добавить амантадин
- заменить АДР
- при треморе добавить
холинолитик
Добавить малые дозы
леводопы (100-200 мг/сут)
50-70 лет
Ингибитор МАО-В (лёгкий
моторный дефект)
Или
АДР (умеренный)
Или
Препарат леводопы
(выраженный моторный или
наличие когнитивного
дефекта)
- перейти к комбинации
иМАО-В и АДР
- добавить амантадин
- заменить АДР
- довести дозу леводопы до
минимально эффективной
(300-400 мг/сут)
добавить АДР, амантадин или
иМАО-В (в отсутствие
деменции)
Добавить малые дозы
леводопы (300-400 мг/сут).
Поднять дозу леводопы до
оптимального уровня
После 70 лет
Ингибитор МАО-В (легкий
моторный дефект)
-Довести дозу леводопы до
минимальной эффективной
величины (300-600 мг/сут)
Добавить амантадин, АДР или
иМАО-В
-Поднять дозу леводопы до
оптимального уровня
- Добавить АДР и другие
препараты при появлении
двигательных ялуктуаций и
дискинезий
Препараты леводопы
(умеренный и выраженный
моторный дефект)
36.
Тремор:Бета-блокаторы — пропранолол 60-160 мг/сут,
соталол 80-320 мг/сут
Примидон (гексамидин), 125-500 мг/сут
Клоназепам или алпразолам, 0,5-4,0 мг/сут
В наиболее резистентных случаях — клозапин
(Лепонекс) 12,5-50 мг/сут
Тяжелая резистентность — разрушение или
стимуляция ядер таламуса





























 Медицина
Медицина








