Похожие презентации:
Сестринское обследование пациентов при заболеваниях почек и мочевыделительной системы. Сестринский уход при гломерулонефритах
1.
Сестринское обследование пациентов при заболеванияхпочек и мочевыделительной системы. Сестринский уход при
гломерулонефритах.
2. Методы обследования пациентов с заболеваниями почек
МЕТОДЫ ОБСЛЕДОВАНИЯ ПАЦИЕНТОВ С ЗАБОЛЕВАНИЯМИ ПОЧЕКОпрос пациента ( жалобы,
анамнез заболевания, анамнез
жизни)
Осмотр - почечные отеки,
которые располагаются на лице,
особенно на веках, и интенсивно
выражены по утрам, лицо
бледное. сухость кожи, следы
расчёсов.
Осмотр области почек выпячивания в области
поясницы при опухолях почек,
паранефрите отечность и
покраснение кожи .
3.
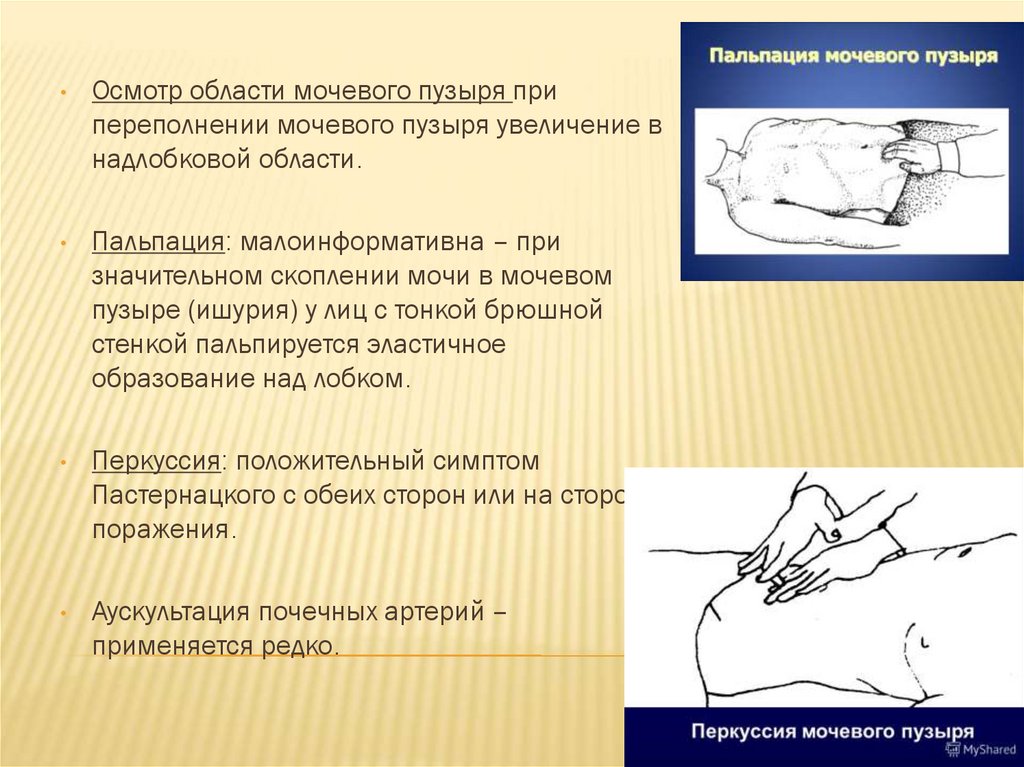
Осмотр области мочевого пузыря при
переполнении мочевого пузыря увеличение в
надлобковой области.
Пальпация: малоинформативна – при
значительном скоплении мочи в мочевом
пузыре (ишурия) у лиц с тонкой брюшной
стенкой пальпируется эластичное
образование над лобком.
Перкуссия: положительный симптом
Пастернацкого с обеих сторон или на стороне
поражения.
Аускультация почечных артерий –
применяется редко.
4.
Основные жалобы:•Отеки
•Расстройства мочеотделения
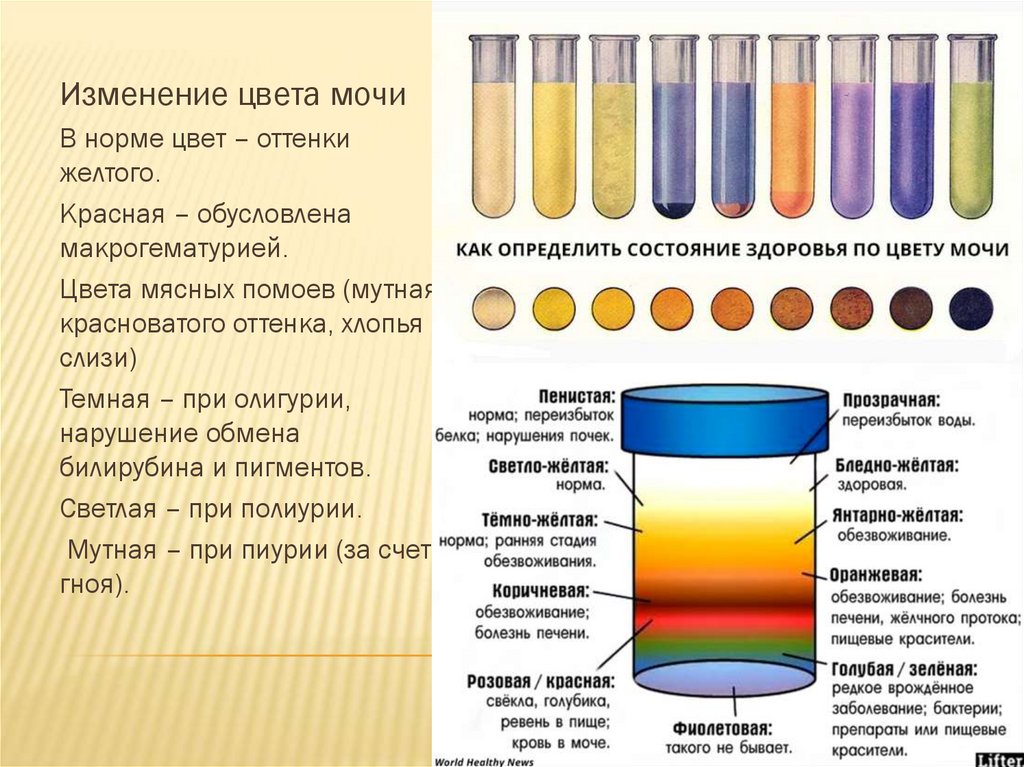
•Изменение цвета мочи
•Боли в поясничной области
•Повышение температуры тела
•Повышение АД
•Диспепсические явления – тошнота, рвота,
понос характерны для хронической и
острой почечной недостаточности
5.
Отеки ~Появляются в начале на лице ( верхние и нижние веки) ~
Распространяются сверху вниз ~
Появляются отеки утром, к вечеру
могут исчезать.
Боль в поясничной области
Могут быть одно- или двухсторонние.
Сильные, приступообразные – при почечной колике.
Постоянные, тупые боли – при воспалительных заболеваниях почек,
опухоли почек.
Для почечной боли характерна иррадиация вниз живота, наружные
половые органы, внутренняя поверхность бедер
6.
Расстройства мочеотделенияВ норме в течении суток выделяется 700-1.5
литра мочи.
Олигурия – стойкое уменьшение количества
мочи, менее 500мл в сутки.
Дизурия – затрудненное и болезненное
мочеиспускание.
Анурия – резкое снижение диуреза (менее
200мл в сутки). Поллакиурия – учащенное
мочеиспускание.
Никтурия – преимущественное выделение мочи
ночью.
В норме соотношение дневного и ночного
диуреза 3:1.
Полиурия – увеличенное выделение более
2000мл.
Ишурия – задержка мочеиспукания.
Странгурия – болезненное мочеиспускание.
7.
Изменение цвета мочиВ норме цвет – оттенки
желтого.
Красная – обусловлена
макрогематурией.
Цвета мясных помоев (мутная,
красноватого оттенка, хлопья
слизи)
Темная – при олигурии,
нарушение обмена
билирубина и пигментов.
Светлая – при полиурии.
Мутная – при пиурии (за счет
гноя).
8.
Повышение АД ~Сопровождается
головной болью, сердцебиением, болью в
области сердца, одышкой.
Геморрагические проявления:
Кровоточивость десен, носовые
кровотечения, кожные геморрагии при ХПН.
Повышение температуры тела
Лихорадка с ознобами – при остром гнойном
пиелонефрите
Длительная субфебрильная температура – при
хроническом пиелонефрите, туберкулезе
почек, при отторжении трансплантата почки
9. Синдромы при заболеваниях почек
Основные синдромы при заболевании почек1.
мочевой синдром
2.
отечный
3.
гипертонический
4.
нефритический (остронефритический)
5.
нефротический
6.
острая почечная недостаточность
7.
хроническая почечная недостаточность
СИНДРОМЫ ПРИ ЗАБОЛЕВАНИЯХ ПОЧЕК
10. Мочевой синдром
Определяют физические свойства мочи: количество,общий анализ (не меньше 100мл), цвет, в норме
должна быть прозрачной. Удельный вес 1010-1025,
Химический состав: белок в норме отсутствует,
допускается не более 33‰
Гематурия появление в моче эритроцитов в норме 1
в поле зрения
Лейкоцитурия повышение в моче количества
лейкоцитов в общем анализе мочи – более 2-3 в
поле зрения у мужчин, и 3-5 у женщин
Цилиндрурия В норме отсутствуют, также возможны
единичные
Бактерийурия
МОЧЕВОЙ СИНДРОМ
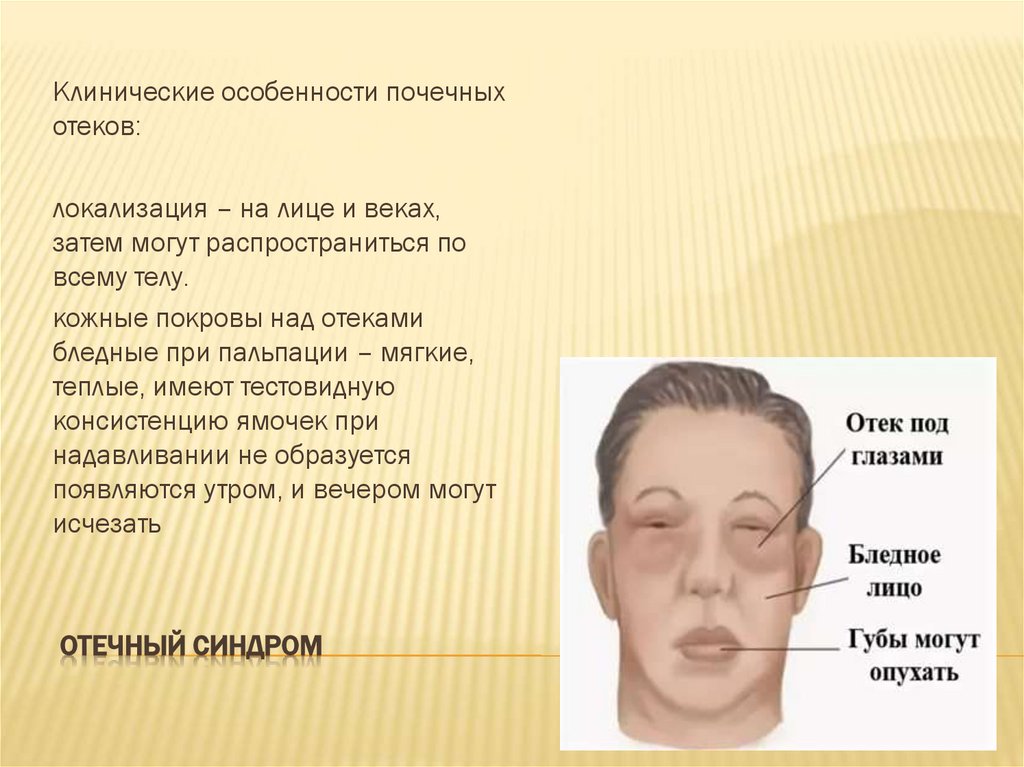
11. Отечный синдром
Клинические особенности почечныхотеков:
локализация – на лице и веках,
затем могут распространиться по
всему телу.
кожные покровы над отеками
бледные при пальпации – мягкие,
теплые, имеют тестовидную
консистенцию ямочек при
надавливании не образуется
появляются утром, и вечером могут
исчезать
ОТЕЧНЫЙ СИНДРОМ
12. Синдром артериальной гипертензии
Клинические особенности артериальнойгипертензии при заболевании почек:
- преимущественно повышается диастолическое
давление, пульсовое давление может остаться в
норме.
--течение бессимптомное или малосимптомное –
выявляется случайно
-- отсутствие гипертонических кризов
-- нет значительного колебания давления в
течении суток, месяцев
-- трудно поддается медикаментозному лечению
-- постоянно прогрессирующее течение
СИНДРОМ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ
13. Нефритический синдром
Клинические особенности: высокаяпротеинурия
отеки (периферические, анасарка)
нарушение белкового обмена (дис-,
гипо-)
нарушение липидного обмена
(гипер-)
НЕФРИТИЧЕСКИЙ СИНДРОМ
14. Нефротический синдром
•бурное проявление и нарастание отеков стипичной бледностью и одуловатостью лица
•олигурия
•протеинурия (от умеренной до значительной)
• почечная гематурия (моча вида «мясных помоев»)
•возникновение или нарастание артериальной
гипертензии, в первую очередь с увеличением
диастолического АД.
НЕФРОТИЧЕСКИЙ СИНДРОМ
15. Синдром острой и хронической почечной недостаточности
Острая почечная недостаточность -синдром, характеризующийсявнезапно развивающимися азотэмией, изменениями водноэлектролитного баланса и кислотно-основного состояния.
Хроническая почечная недостаточность -симптомокомплекс,
обусловленный постепенно и постоянно ухудшением клубочковых и
канальцевых функций, до такой степени, что почка не может
поддерживать нормальный состав внутренней среды организма.
Сонливость, апатия, мышечная слабость, кровоточивость десен,
носовые кровотечения, диспептические расстройства, токсические
поражения органов и тканей, сердца и сосудов, анемия,
остеопороз, метаболические нарушения – азотэмия, ацидоз,
гиперкалиемия и гипокальциемия, гиперфосфатэмия.
СИНДРОМ ОСТРОЙ И ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ
16. Проблемы пациента
При заболеваниях органов мочевыделениянаиболее частые проблемы пациентов (настоящие
или реальные) это:
- Отёки на лице;
- Боль в пояснице;
- Частое мочеиспускание (поллакиурия);
- Болезненное мочеиспускание (странгурия);
- Уменьшение (увеличение) количества отделяемой
мочи (олигурия, анурия, полиурия);
- Изменение цвета мочи (гематурия);
- Лихорадка;
- Головная боль и др.
ПРОБЛЕМЫ ПАЦИЕНТА
17.
Потенциальные проблемы возможныследующие:
- Острая или хроническая почечная
недостаточность;
- Острая сосудистая или сердечная
недостаточность;
- Почечная эклампсия;
- Почечная колика;
- Паранефрит;
- Поддиафрагмальный абсцесс и др.
18. Диагностика
Лабораторные методы исследования:1. Клинический анализ крови.
2. Биохимическое исследование крови (белок и его
фракции, электролиты, креатинин, мочевина,
фибриноген, С-реактивный белок, протромбиновый
индекс). СКФ.
3. Исследование мочи (общий анализ, по
Нечипоренко, Зимницкому, бактериологическое).
ДИАГНОСТИКА
19. Нечипоренко
Суть исследования заключается в оценкеколичественного содержания в 1 мл мочи эритроцитов,
лейкоцитов и цилиндров.
Средняя порция мочи.
За 3 суток до исследования:
прекратить прием растительной пищи, которая может
изменить цвет мочи (свекла, морковь и т.д.);
отказаться от приема диуретиков и продуктов питания,
обладающих мочегонным действием (арбуз)
В норме результаты по Нечипоренко выглядят так:
Лейкоциты – до 2000/мл;
Эритроциты – до 1000/мл;
Цилиндры – до 20 Ед/мл.
НЕЧИПОРЕНКО
20. Проба зимницкого
Проба Зимницкого — несложное лабораторноеисследование, позволяющее оценить
способность почек к концентрации мочи.
Сбор мочи для пробы Зимницкого производится на
протяжении суток в 8 раздельных емкостей. В
каждую емкость моча собирается в течение 3 часов;
6-9, 9-12, 12-15, 15-18, 18-21, 21-24, 24-3, 3-6
часов.
Моча в каждой емкости перемешивается и
забирается в 8 соответствующих вакуумных
пробирок
ПРОБА ЗИМНИЦКОГО
21.
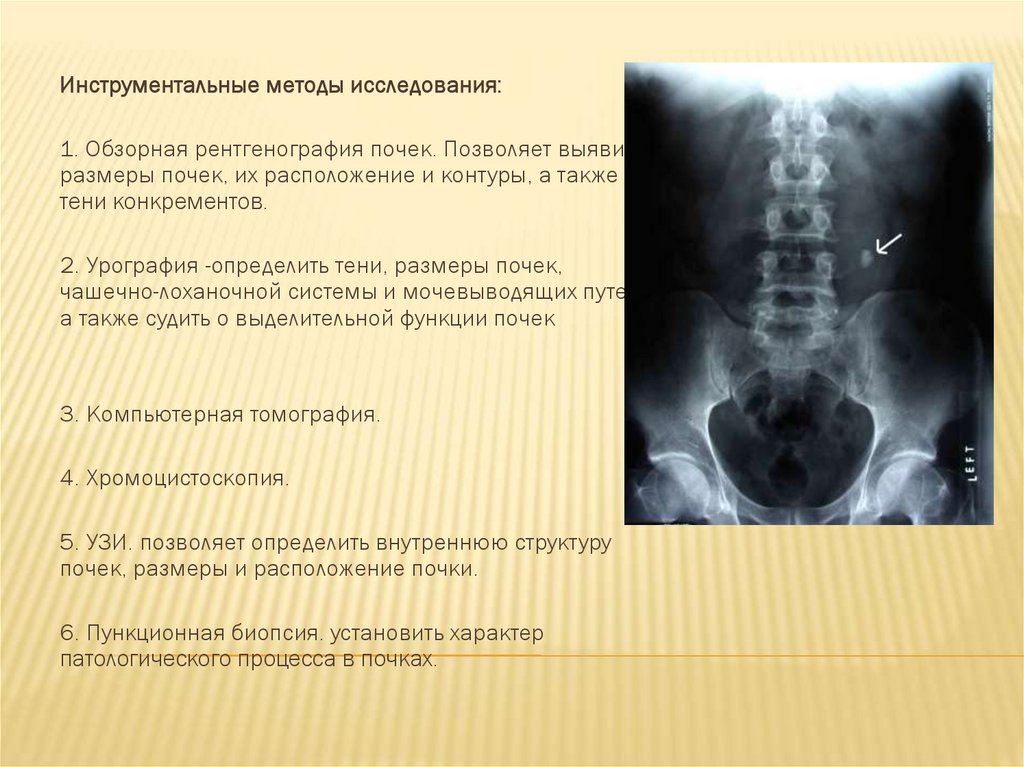
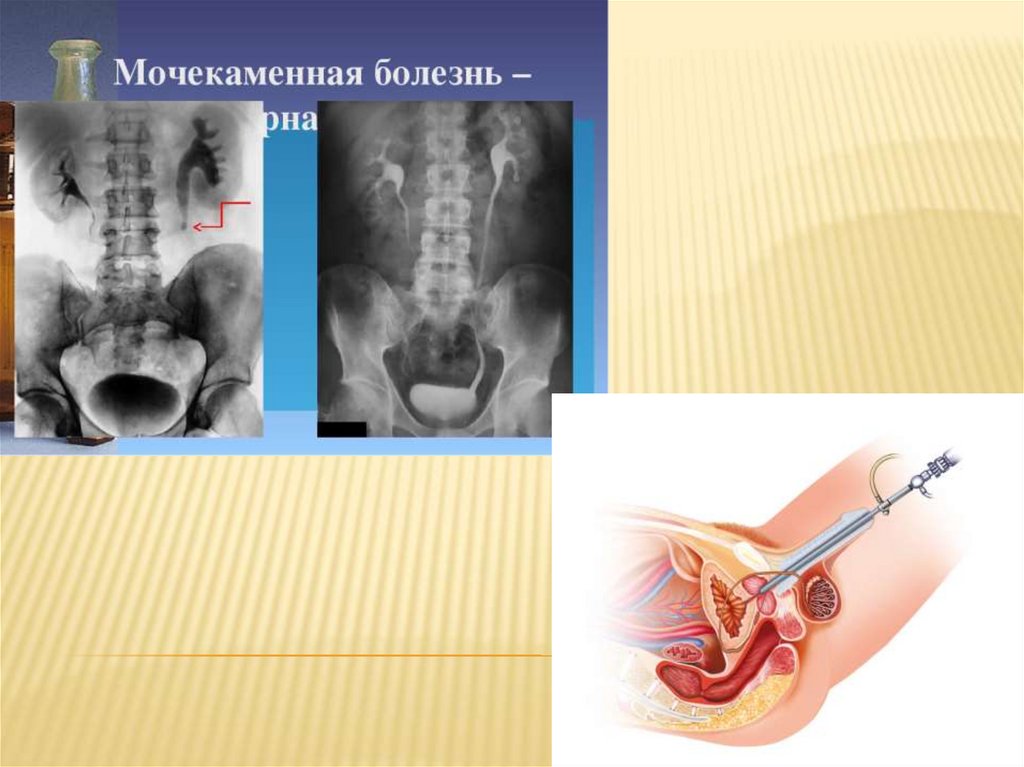
Инструментальные методы исследования:1. Обзорная рентгенография почек. Позволяет выявить
размеры почек, их расположение и контуры, а также
тени конкрементов.
2. Урография -определить тени, размеры почек,
чашечно-лоханочной системы и мочевыводящих путей,
а также судить о выделительной функции почек
3. Компьютерная томография.
4. Хромоцистоскопия.
5. УЗИ. позволяет определить внутреннюю структуру
почек, размеры и расположение почки.
6. Пункционная биопсия. установить характер
патологического процесса в почках.
22.
23.
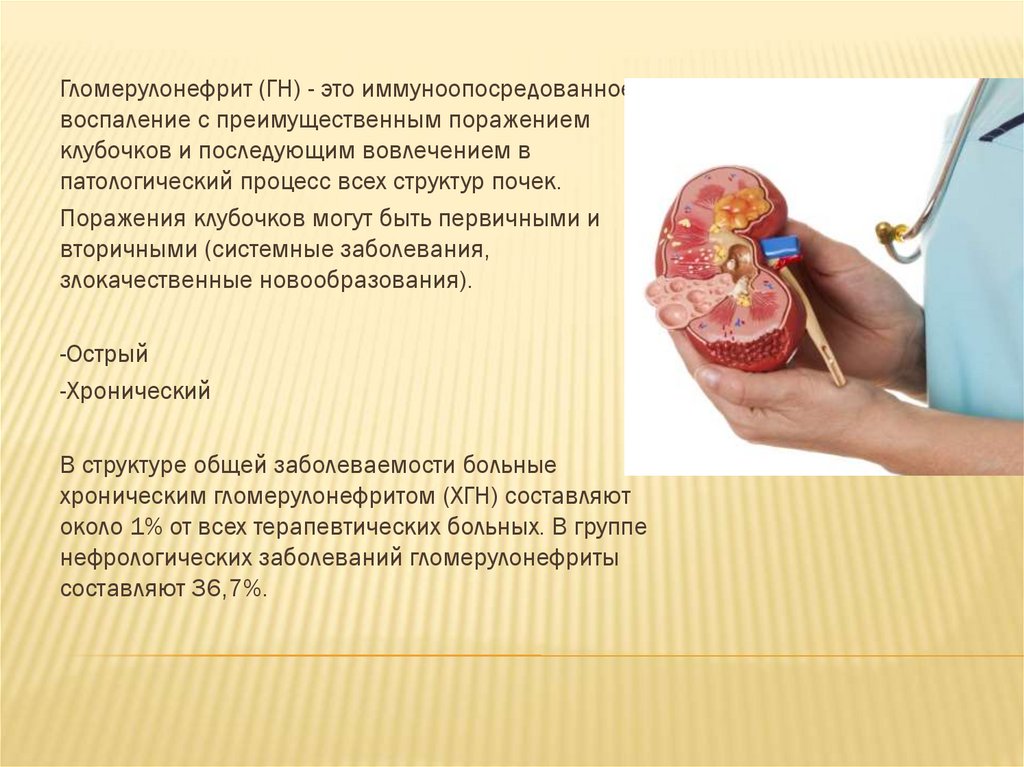
Гломерулонефрит (ГН) - это иммуноопосредованноевоспаление с преимущественным поражением
клубочков и последующим вовлечением в
патологический процесс всех структур почек.
Поражения клубочков могут быть первичными и
вторичными (системные заболевания,
злокачественные новообразования).
-Острый
-Хронический
В структуре общей заболеваемости больные
хроническим гломерулонефритом (ХГН) составляют
около 1% от всех терапевтических больных. В группе
нефрологических заболеваний гломерулонефриты
составляют 36,7%.
24. Этиология
Этиология: более чем в половине случаев остаетсянеизвестной.
В отношении острого гломерунефрита установлен возбудитель
– стрептококки группы А .
Кроме того в возникновении заболевания, могут играть роль
некоторые лекарства и тяжелые металлы.
Возможно развитие нефрита после введения (особенно
повторного) сыворотки или вакцины, а также вследствие
индивидуальной непереносимости ряда химических веществ,
пыльцы растений, яда насекомых
Эндогенные антигены: ядра собственных клеток при
волчаночном нефрите, при злокачественных
новообразованиях антигеном для развития нефрита является
ткань опухоли.
ЭТИОЛОГИЯ
25. Клиника
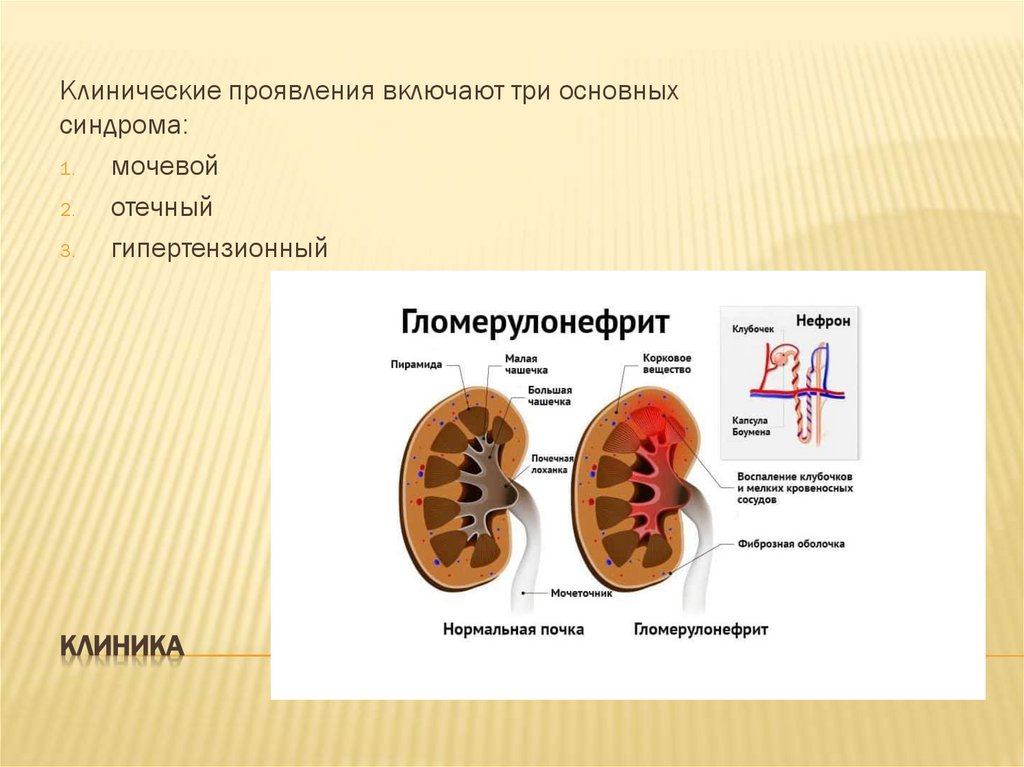
Клинические проявления включают три основныхсиндрома:
1.
мочевой
2.
отечный
3.
гипертензионный
КЛИНИКА
26. Роль медицинской сестры
Независимые сестринские вмешательства призаболеваниях органов мочевыделения могут включать:
· контроль общего состояния, частоты пульса, ЧДД, АД;
· уход за кожей, слизистыми;
· своевременная смена постельного и нательного белья;
· соблюдение правил гигиены при физиологических
отправлениях;
· обеспечение санитарно-противоэпидемического режима
(влажная уборка, кварцевание, проветривание палат);
· взвешивание, определение водного баланса;
· обучение измерению суточного диуреза, АД,
определению водного баланса;
· беседы о соблюдении диетического питания, о
правильном приёме лекарственных средств, о
регулярном лабораторном контроле и посещении врача..
РОЛЬ МЕДИЦИНСКОЙ СЕСТРЫ
27.
Взаимозависимые сестринские вмешательства могут быть:· подготовка пациента и забор биологического материала на лабораторные и
инструментальные исследования (сбор мочи, взятие крови из вены,
рентгенологические исследования, УЗИ, хромоцистоскопия и др.);
· постановка согревающих компрессов;
· подача грелки, пузыря со льдом;
· оказание помощи врачу при проведении врачебных манипуляций.
28.
Зависимые сестринские вмешательства:· проведение оксигенотерапии;
· катетеризация мочевого пузыря;
· своевременное и правильное введение назначенных
лекарственных препаратов (орально, парентерально).
29.
Лечение1 Диета.
При обострении заболевания и выявлении нефротического синдрома
количество потребляемого белка в среднем составлять 1 г/кг веса тела+
СПБ;
Потребление соли не превышать 3 г/сут. , уменьшается потребление
животных жиров.
При IgA-нефропатии показана гипоаллергогенная диета.
2 Режим. Противопоказаны тяжелые физические нагрузки
3 Этиотропная терапия: только при вторичных ГН
-противовирусная терапия - при HCV, HBV (альфа-нтерферон), ВИЧ
-антибактериальная терапия – при стрептококковой инфекции
30.
4 Патогенетическая терапия:• ГКК:
-Преднизолон 1,0 мг/кг, затем – поддерживающая терапия - 10
мг/сут .
-“Пульс-терапия” - метилпреднизолон 1000 мг в/в капельно N 3
• Цитостатики: циклофосфамид 2 мг/кг/сут., хлорамбуцил,
циклоспорин
• Антиагреганты: курантил: 4 - 10 мг/кг в течение 4 - 6 мес, аспирин
• Антикоагулянты: гепарин: 15000 - 20000 ЕД/сут.
• Антицитокиновая терапия (ритуксимаб)
• Плазмаферез – при быстропрогрессрующем ГН.
Антигистаминные препараты и 10% раствор глюконата кальция
оказывают десенсибилизирующее и противовоспалительное
действие.
31.
5.Нефропротективная терапия:-антигипертинзивная терапия (ингибиторы АПФ, АРАлозартан, антагонисты кальция, бета-блокаторыбисопролол, диуретики-торасемид)
-антипротеинурическая терапия (ингибиторы АПФлизиноприл)
-антигиперлипидемическая терапия (статины-симвастатин)
-антианемическая терапия (препараты железа,
эритропоэтин)























 Медицина
Медицина








