Похожие презентации:
Дифтерия. Ангина. Тонзиллит
1. ДИФТЕРИЯ. АНГИНА. ТОНЗИЛЛИТ Зав. каф. инфекционных болезней Институт «Медицинская академия имени С.И. Георгиевского» ФГАОУ ВО
«КФУ имени В.И. Вернадского»,д.м.н., проф.
Каримов
Искандер
Загитович
2.
ДИФТЕРИЯОстрое,
антропонозное,
инфекционное
заболевание,
вызываемое
токсигенными
штаммами
C.diphtheriae,
которое
характеризуется воспалением в месте входных
ворот с образованием фибринозной пленки и
токсическим
поражением
сердечнососудистой и нервной систем.
Diphtherion ( греч.) – пленка, перепонка.
ЭТИОЛОГИЯ
Corynеbacterium diphtheriae ( C.d.) - тонкие
палочки
с
закругленными,
утолщенными
концами из-за скопления в них зерен волютина
(полифосфата) (coryne – булава) размером 1-12
на 0,3-0,8 мкм. Спор и капсул не имеют, Но на
поверхности имеют фимбрии, облегчающие им
адгезию.
3.
Токсин по силе занимает 3-е место средибиологических ядов !!! (после ботулизма, столбняка)
Выделяемый экзотоксин: прекращает синтез белка в
клетке и вызывает ее постепенную гибель.
Облегчает проникновение и усиливает действие
токсина: гиалуронидаза, нейраминидаза,
фибринолизин, гемолизин, некротизирующий и
отечный факторы и др.
Токсин в крови циркулирует 10 минут и 30 - 40 минут
находится на поверхности клеток.
После проникновения в клетку - антитоксном не
связывется!!!
4.
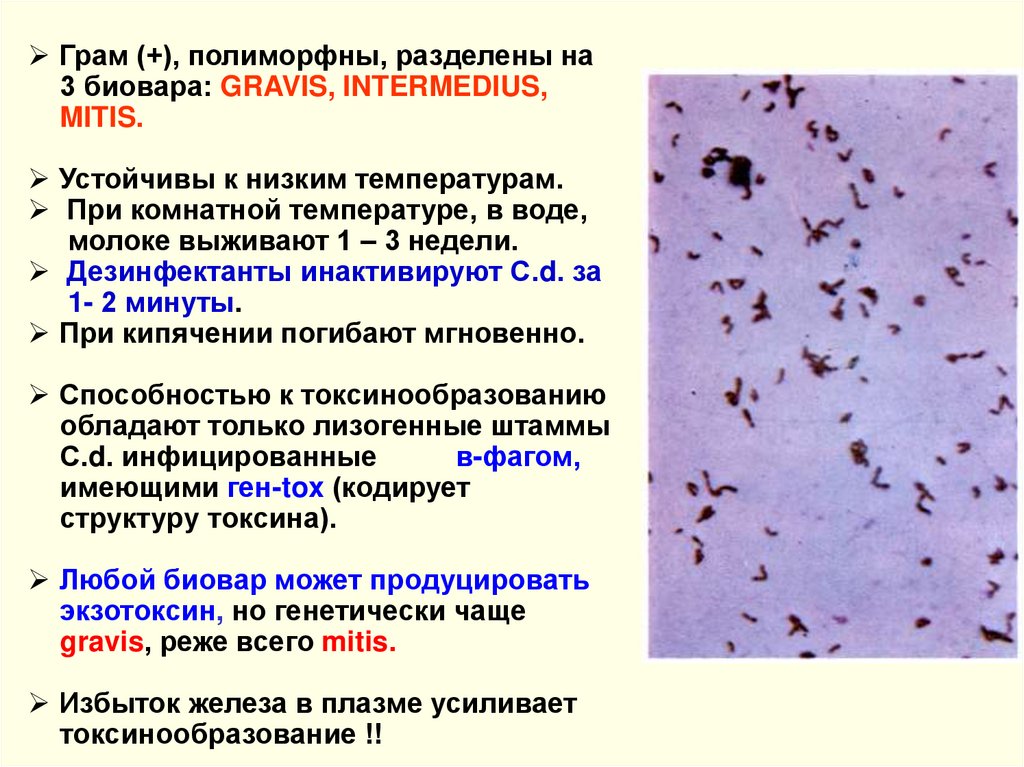
Грам (+), полиморфны, разделены на3 биовара: GRAVIS, INTERMEDIUS,
MITIS.
Устойчивы к низким температурам.
При комнатной температуре, в воде,
молоке выживают 1 – 3 недели.
Дезинфектанты инактивируют С.d. за
1- 2 минуты.
При кипячении погибают мгновенно.
Способностью к токсинообразованию
обладают только лизогенные штаммы
С.d. инфицированные
в-фагом,
имеющими ген-tox (кодирует
структуру токсина).
Любой биовар может продуцировать
экзотоксин, но генетически чаще
gravis, реже всего mitis.
Избыток железа в плазме усиливает
токсинообразование !!
5.
ЭпидемиологияИсточники инфекции :
опасность инфицирования
- больной человек
3
1
- реконвалесцент
2
2
- бактерионоситель
1
3
эпид. опасность
Санация реконвалесцентов завершается через 15 – 20 дней, но
может затягиваться до 90 дней.
Частота носительства в популяции составляет 1-10%.
Пути передачи - аэрогенный
- реже контактный и пищевой.
Учащение заболеваемости – в осенне-зимний период.
Периодичность подъема заболеваемости – 5-10 лет.
Управляемая инфекция. Плановые прививки в детском
возрасте привели к учащению заболеваний в настоящее время
среди взрослых!!! (Вакцинация до 55 лет).
Лечение больного обходится не менее 400-500 $.
6.
7.
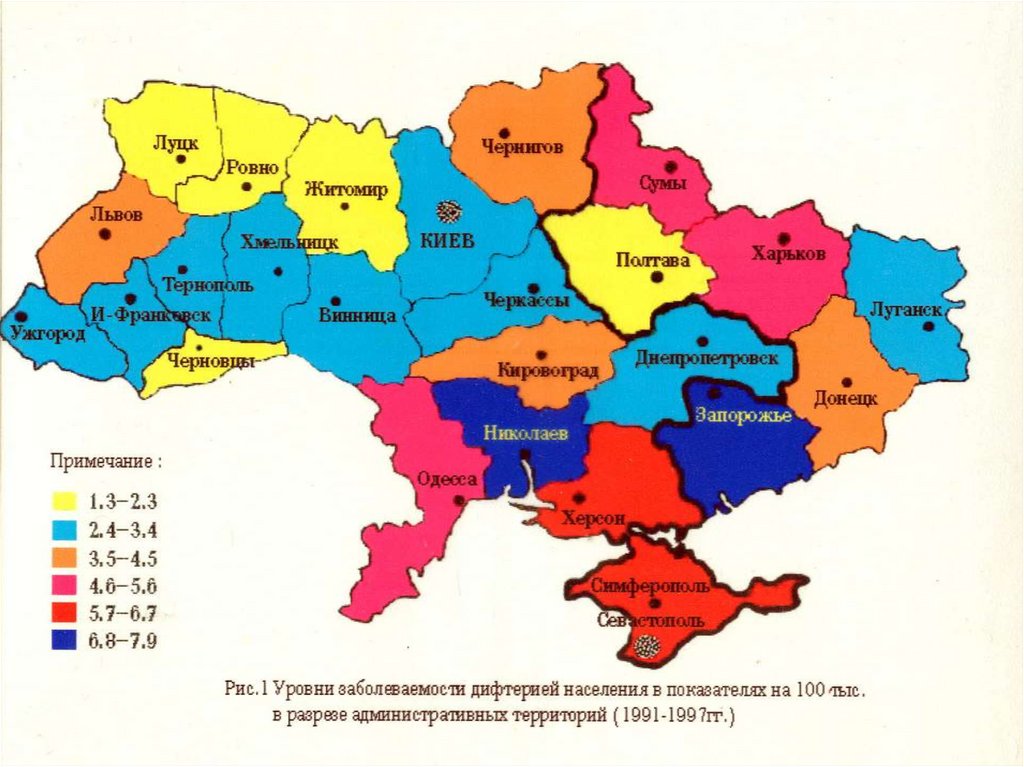
Причины возникновения эпидемии (1993-1995 гг.):1) Низкий охват населения профилактическими прививками
(отказы, противопоказания, не прививаются взрослые);
2) Применение вакцин с низкой антигенной нагрузкой;
3) Нарушение схем иммунизации.
4) Это привело к увеличению числа восприимчивых к дифтерии
(более 30%).
Причиной распространения дифтерии послужили:
1) ухудшение социально-экономического уровня жизни;
2) миграция населения;
3) не смогли остановить эпидемию из-за недостаточно научно
обоснованной тактики иммунизации;
4) для вакцинации использовали препараты, предназначенные
для ревакцинации.
- 40-60 годы - биовар gravis, риботип M11
- 80-ые годы - биовар mitis, риботип M1
- 90-ые годы - биовар gravis, риботип G1
8. 6
ПАТОГЕНЕЗ1. В месте внедрения (слизистые, кожа) - интенсивное
размножение С.d.
2. Продукция экзотоксина - гиперемия, отек и венозный стаз
с усилением проницаемости подслизистых или
подкожных мелких кровеносных сосудов.
3. Выход фибриногена из капилляров, соприкосновение с
тромбопластином поврежденных клеток слизистой и
превращение в фибрин, который плотно удерживает
фибринозную пленку на поверхности слизистой.
4. Утолщение и увеличение пленки до 5 – 6 дня болезни !!!
5. С.d. остаются под пленкой, но экзотоксин проникает в
региональные лимфоузлы ( лимфаденит), подкожную
клетчатку (отек подкожной клетчатки) и кровь с
фиксацией его на клетках-мишенях и последующим их
токсико- аллергическим поражением:
9.
сердце – миокард и проводящая система.нервная система – демиелинизация нервных
волокон (парезы и параличи и поражение
периферических симпатических узлов).
надпочечники – кровоизлияния в них, некроз ткани.
почки – признаки нефроза.
6.
Корд-фактор С.d. (димиколат тригалозы), нарушает
дыхательные процессы в клетках (гипоксия).
7.
В пораженных клетках изменения обратимы и
исчезают в сроки от 4-5 недель до 6-ти месяцев.
8.
После выздоровления антитоксический, так и
антибактериальный иммунитет, но не
пожизненный! Заболевание может повториться !!!
10.
КЛАССИФИКАЦИЯ ДИФТЕРИИ – учитывает:1. Локализацию процесса:
- дифтерия ротоглотки А.36,0 - дифтерия др.локализации А.36.8
- дифтерия носоглотки А.36.1 - дифтерия неуточненная А.36.9
- дифтерия гортани
А.36.2 - дифтерия кожи
А.36.3
2. Распространенность процесса:
- локализованная – маскируется под ангину - эпидопасность!
- распространенная
- комбинированная
3. Степень тяжести:
- легкая – маскируется под ангину - эпидопасность!
- среднетяжелая
- тяжелая
- гипертоксическая
4. Характер местного воспаления:
- катаральная – маскируется под ангину - эпидопасность!
- островчатая – маскируется под ангину - эпидопасность!
- пленчатая
5. Осложнения дифтерии (ИТШ, миокардит, неврит и т.д.)
11.
КЛИНИКА ДИФТЕРИИ ( инкубация 2 – 10 дней )Носительство С.d. - после перенесенного заболевания
или у здоровых лиц (1 - 10% в популяции ).
Клинических проявлений не имеет, антитела против С.d. в
крови не выявляются, подтверждается только
бактериологически.
Оно может быть:
- кратковременным
- до 2 недель
- средней продолжительности - 2 – 4 недели
- затяжное
- более 4 недель
- хроническое
- более 6 месяцев
СУБКЛИНИЧЕСКАКЯ ФОРМА ДИФТЕРИИ
жалоб у больного нет;
гиперемия и незначительный отек миндалин и слизистой
ротоглотки (редко );
диагносцируется бактериологически, обнаружением С.d.
в мазках и появлением антител против С.d. в крови;
может проявиться поздними осложнениями со стороны
сердечно-сосудистой системы ( миокардит ).
12.
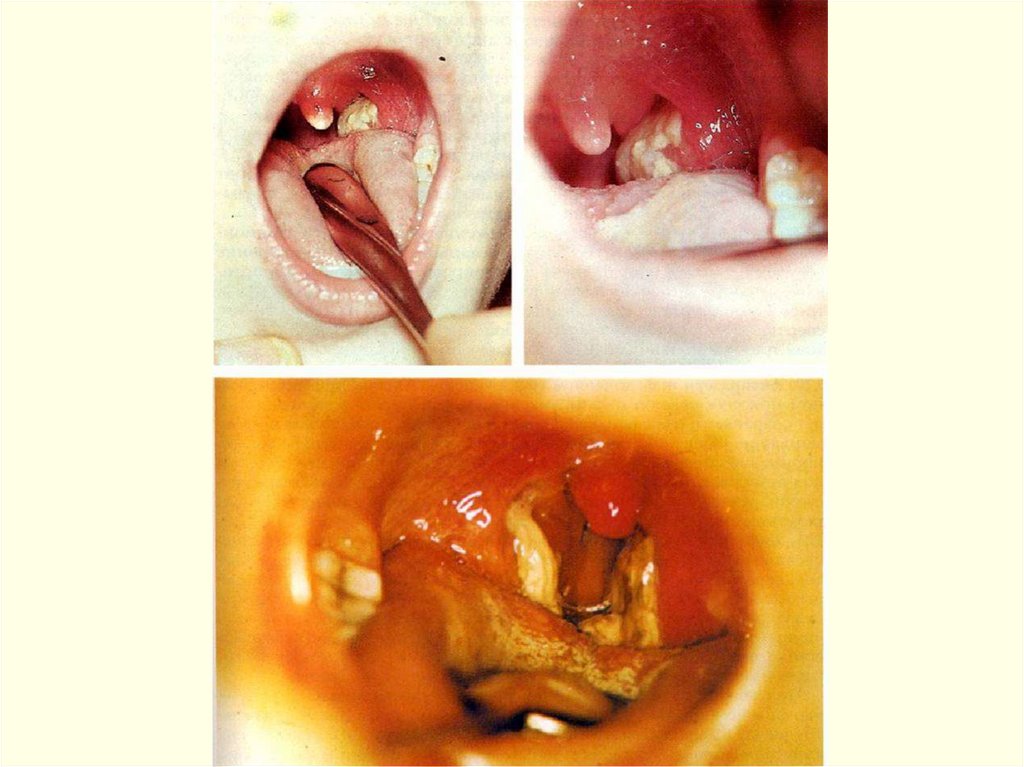
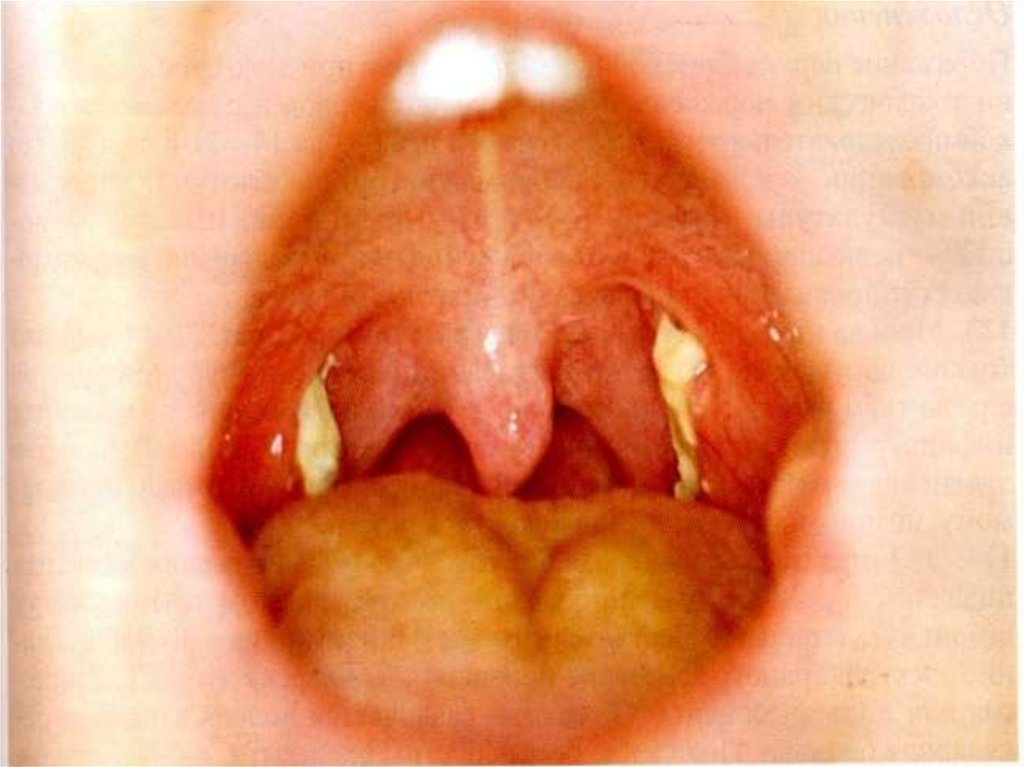
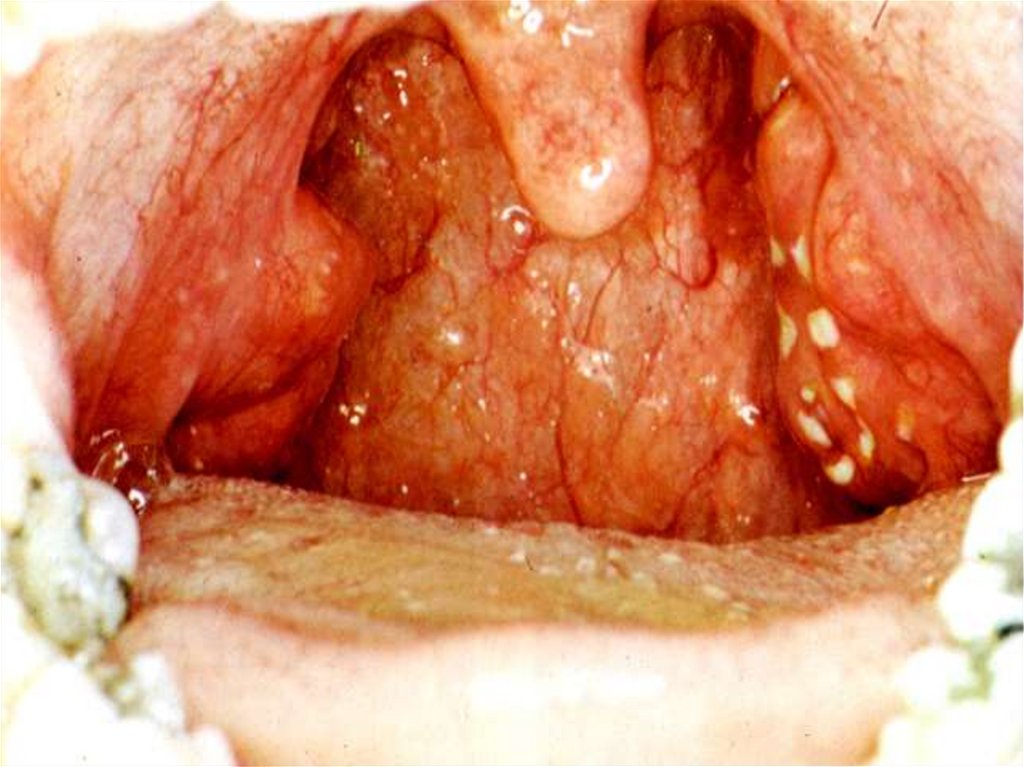
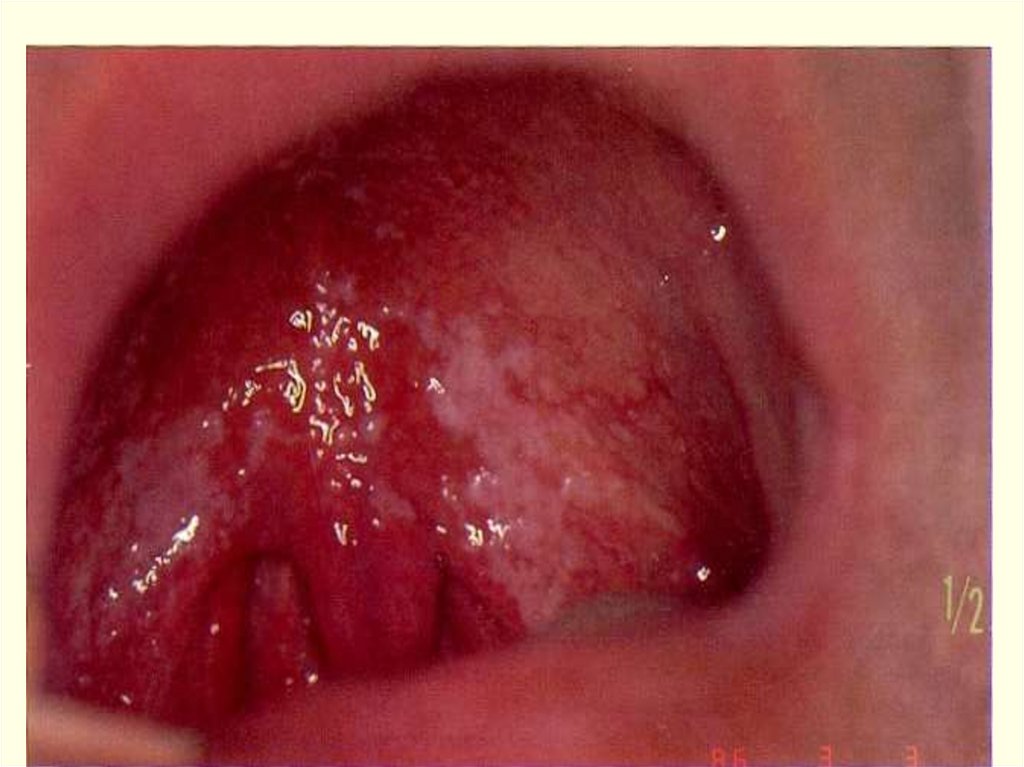
ДИФТЕРИЯ МИНДАЛИН И ГЛОТКИЛегкая форма:
субфебрильная температура тела;
умеренная слабость при нормальной гемодинамике;
незначительная боль в горле, нормальная или гиперемия и
отек миндалин и слизистой глотки;
наличие на миндалинах мелких пленок или небольшой
сплошной пленки;
увеличение и умеренная болезненность при пальпации
подчелюстных лимфоузлов;
по клиническим признакам врачами общей практики
диагносцируется как тонзиллит, фарингит, ОРВЗ !!!
Средне-тяжелая форма дифтерии ротоглотки:
острое начало, лихорадка до 38 – 38,5 гр.С, слабость, жажда.
боль в мышцах и суставах, головная боль, снижение аппетита.
умеренная боль в горле при глотании.
бледные кожные покровы, иногда акроцианоз
отек миндалин и слизистой ротоглотки, обнаружение
фибринозной пленки со склонностью к распространению;
увеличение и болезненность подчелюстных лимфоузлов;
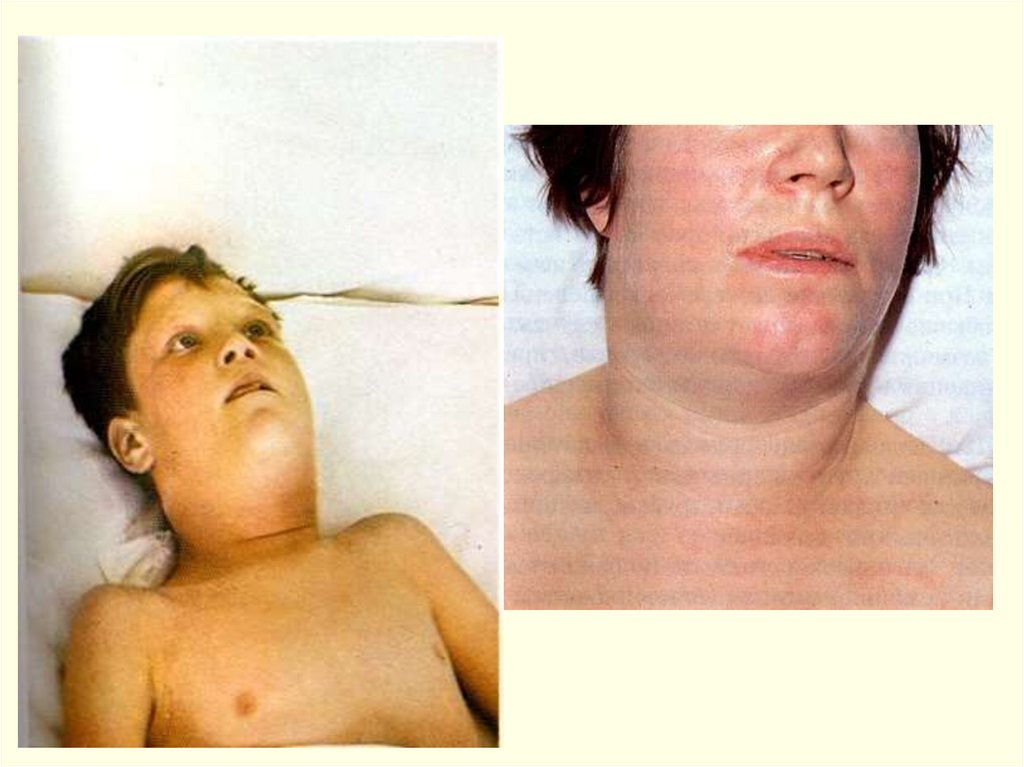
отек подкожной клетчатки шеи (до ключицы)
относительная тахикардия, склонность к гипотонии,
систолический шум на верхушке;
миокардит, мононеврит (чаще парез мягкого неба).
13.
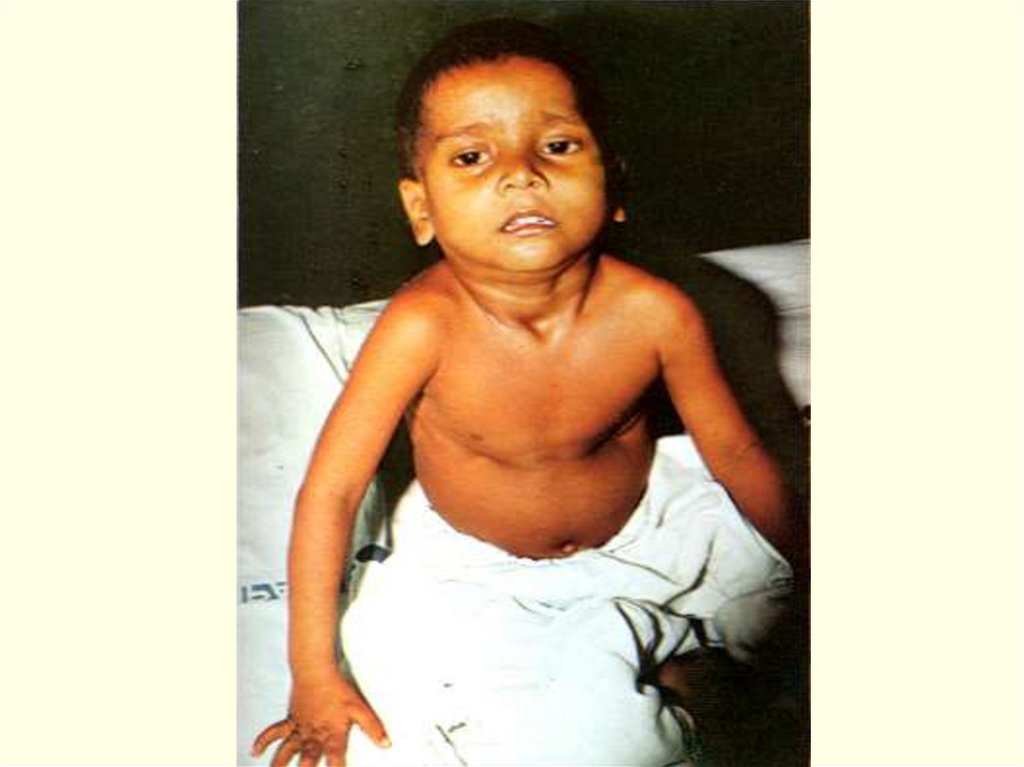
Тяжелая форма дифтерии ротоглотки:острое начало и высокая лихорадка, сильная головная боль,
миалгии и артралгии, рвота, тревожный сон;
боль в горле (может быть сильной), но чаще больные ощущают
комок в горле и затрудненное дыхание;
бледность кожи в сочетании с цианозом;
глухие тоны сердца, тахикардия, затем – брадикардия (плохо);
одышка при незначительной физической нагрузке;
увеличение и болезненность подчелюстных лимфоузлов, отек
подкожной клетчатки шеи (ниже ключицы);
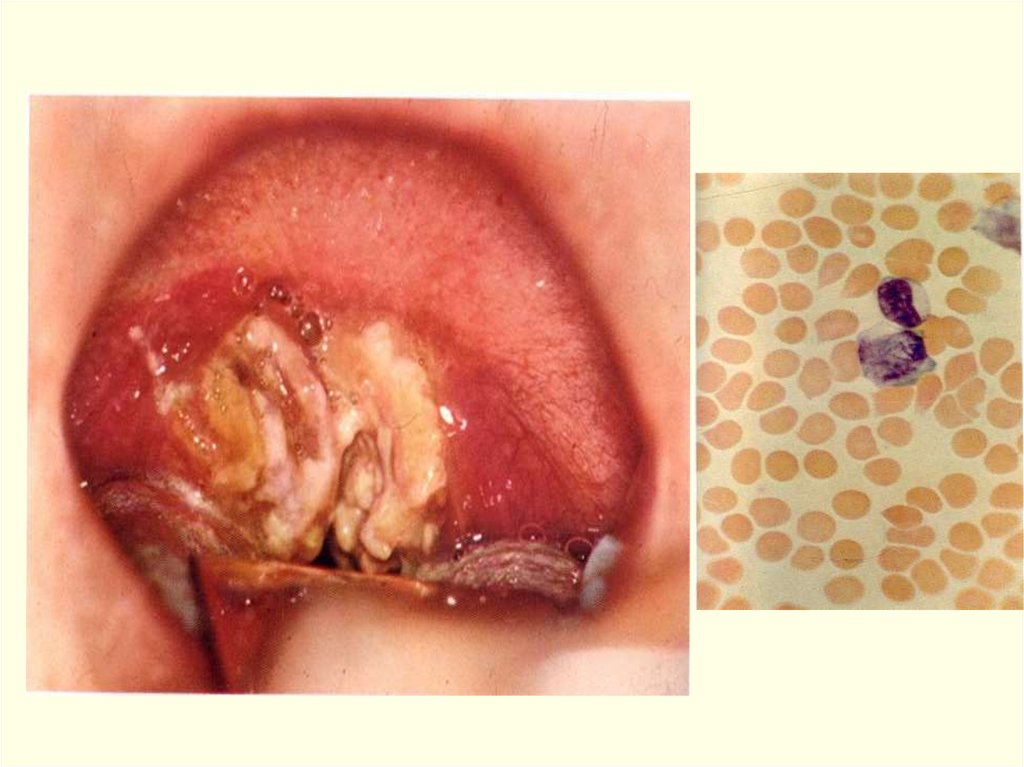
фибринозная пленка на миндалинах с выходом за их пределы
(распространенная или комбинированная форма дифтерии);
одышка в покое, пароксизмальный тип дыхания (парез мышц
диафрагмы) снижение АД, брадикардия;
усиление гипоксии (сердечная недостаточность и застой крови
в легких);
появление геморрагического синдрома;
поражение почек с развитием ОПН;
развитие полиневритов к концу недели с нарушением
двигательной и сенсорной функций и тяжелого миокардита.
14.
15.
16.
17.
ГИПЕРТОКСИЧЕСКАЯ ФОРМА ДИФТЕРИИвозникает при массивной инфицирующей дозе С.d. С чрезмерными
токсинопродуцирующими возможностями;
начинается как тяжелая форма, но токсикоз всегда преобладает над
местными воспалительными проявлениями;
быстрое развитие ИТШ и ДВС и часто приводит к гибели больного
на 2-3 день от начала болезни;
фибринозная пленка на поверхности слизистой не успевает
сформироваться !!!
диагноз чаще устанавливается посмертно по факту обнаружения С.d.
бактериологическими методами !!!
ДИФТЕРИЯ ГОРТАНИ И ТРАХЕИ
Общетоксические проявления минимальные и ГИПОКСИЯ – ведущий
синдром из-за нарушения проходимости ВДП вплоть до крупа, который
в своем развитии проходит 3 стадии:
КАТАРАЛЬНАЯ: (длительность стадии 1 – 2 дня)
слабость, недомогание, субфебрильная температура;
кашель с мокротой, который быстро сменяется на «лающий»;
осиплость голоса сохраняется и вне приступов кашля;
при ларингоскопии – гиперемия и отек слизистых гортани, связок,
трахеи (пленок на слизистых еще нет !!!)
18.
СТЕНОТИЧЕСКАЯ: (чаще на 2-3 сутки, длительность –2 – 3 дня !!!)затрудненное и шумное дыхание, афония и беззвучный кашель;
втяжение при вдохе надключичных и межреберных промежутков;
больные беспокойны, испуганы, занимают вынужденное положение в
постели, опираясь на руки;
тахикардия, тахипное, снижается АД, глухость тонов сердца, цианоз
кожи и слизистых;
при ларингоскопии : отек, гиперемия с цианозом и крупозные пленки
часто на большом протяжении;
АСФИКТИЧЕСКАЯ (продолжительность около 8 минут !!!)
частое, поверхностное, шумное, аритмичное дыхание на фоне
тотального цианоза, быстрое усиление ДН
утрата вынужденного положения, спутанность а затем и утрата
сознания, судороги и смерть (без немедленной трахеостомии !!)
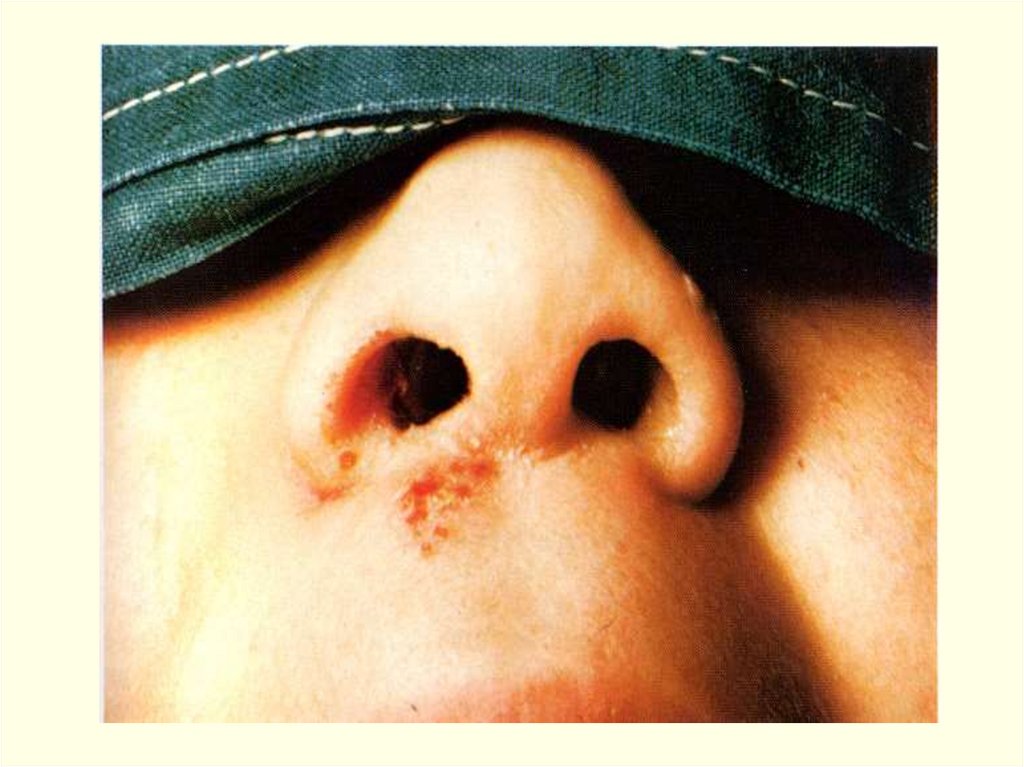
ДИФТЕРИЯ НОСА:
м.б. локализованной и распространенной интоксикация не выражена;
риноскопия : отек и гиперемию слизистой или наличие пленок;
всегда - заложенность носа с серозными или серозногеморрагическими выделениями из него с обрывками пленок в них.
отек окологлазничной подкожной клетчатки;
положительный бактериологический тест;
поздние осложнения редкие !!!
19.
20.
21.
ОСЛОЖНЕНИЯ:1) ИТШ, 2) ДВС-синдром, 3) синдром Уотерхауса-Фридериксена,
4) миокардиты (ранние и поздние), 5) полимиелорадикулоневриты
(ранние и поздние) ,6) токсический нефрозо-нефрит, 7) гепатит
(только при тяжелых формах), 8) активация вторичной
бактериальной флоры, 9) асфиксия отторгнутой пленкой и т.д.
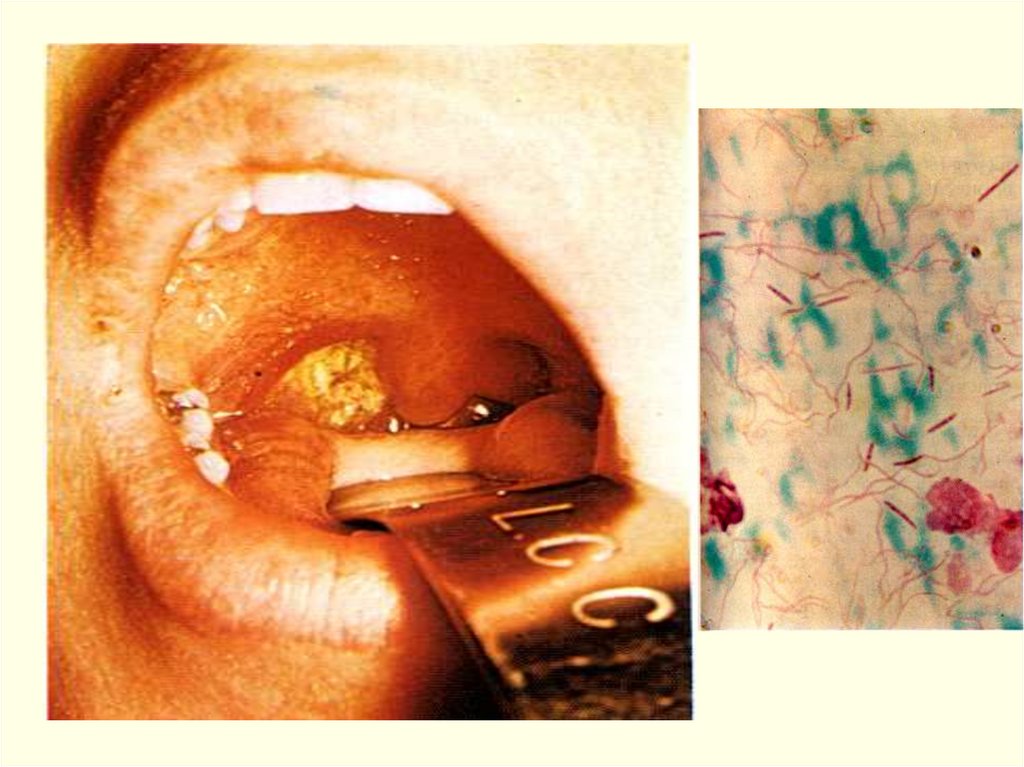
ЛАБОРАТОРНАЯ ДИАГНОСТИКА:
микроскопия мазка с краев или/и из-под пленки (грам+ бак);
посевы мазков с краев или/и из-под пленки, 3-х кратные до
назначения антибиотиков !!! - на флору и BL;
серологическое исследование в крови до введения антитоксина
и ч/з 7-10 дней (повышение не менее, чем в 4 раза);
ОАК – умеренный нейтрофилез с токсической зернистостью,
ускорение СОЭ, снижение эозинофилов;
ОАМ – лейкоциты, эритроциты, белок (до 10 г/л), цилиндры;
Б/Х тесты – АСТ, ЛДГ, КОС, электролиты крови, коагулограмма,
почечные и печеночные ферменты;
При поступлении всем !!! - ЭКГ, консультации невролога,
кардиолога и ЛОР.
22.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА1. Дифтерия ротоглотки:
Стрептококковая и стафилококковая ангины
Ангина Венсана
Инфекционный мононуклеоз
Скарлатина
Паратонзиллярный инфильтрат или абсцесс
Кандидоз ротоглотки
Ангина Людвига
Ангинозно-бубонная форма туляремии
Вторичная ангина при брюшном тифе, сифилисе, туберкулезе, лейкозе,
агранулоцитозе, неоплазме
Ожоги слизистой ротоглотки (кислоты и щелочи), самолечение
Эпиглотит
2. Дифтерийный назофарингит:
Менингококковый назофарингит
Стрептококковый фарингит
Аденовирусный фарингит
3. При дифтерии гортани:
Ложный круп ( ОРВЗ, парагрипп, корь и т.д.)
Асфиксия инородным телом
Стрептококковый фарингит (тяжелый).
23.
24.
25.
26.
27.
ЛЕЧЕНИЕ1. Госпитализация и постельный режим (28 дн).
2. Немедленное введение антитоксина (в/в или в/м).
3. Антибактериальная терапия как при тонзиллитах
(среднетерапевтические дозы или чуть выше - при
среднетяжелом и тяжелом течении (курс 7-10 дней).
4. Дезинтоксикация и гидратация, местное лечение.
5. Ингибиторы протеаз, антиоксиданты, диуретики.
6. Глюкокортикоиды, НПВС, антигистаминные препараты.
7. Лечение миокардитов, невритов и т.д.
ПРОФИЛАКТИКА (общая и специальная)
общая: обследование контактных лиц, заключительная
дезинфекция в очаге, в очаге карантин на 7 дней
специальная: введения дифтерийного АНАТОКСИНА.
первоначальная иммунизация на 3,4,6 месяцах жизни.
ревакцинация в 18 месяцев, а затем в 6-7, 14, 18 лет.
взрослые - ревакцинации каждые 10 лет.
28.
29.
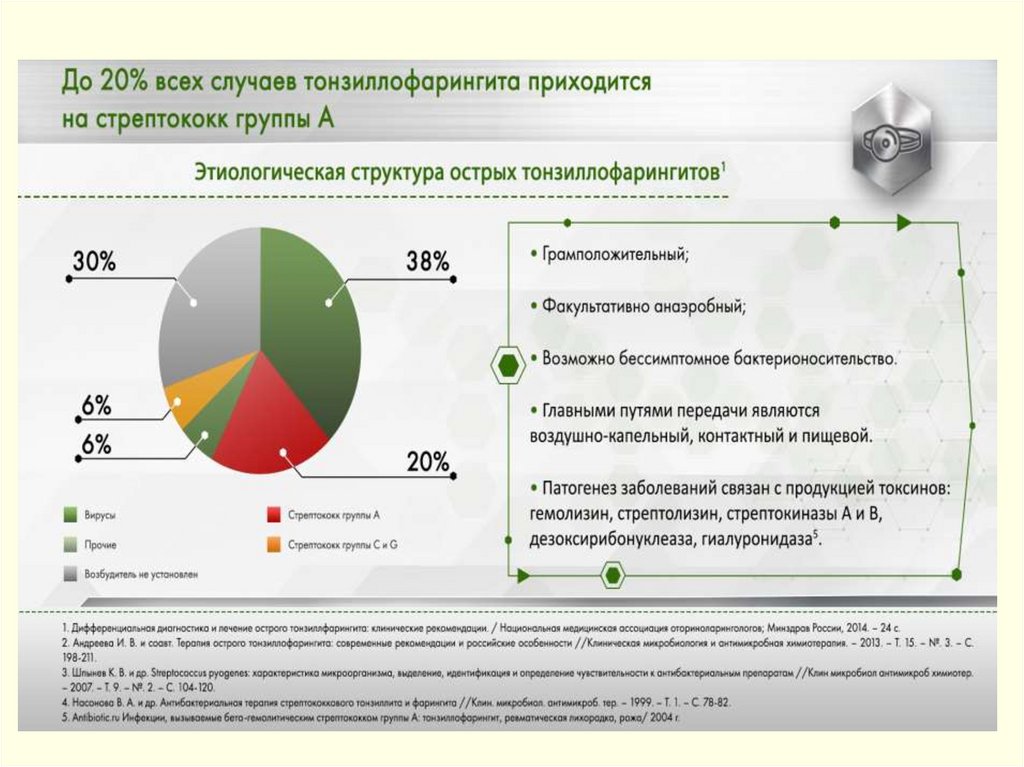
В отечественной медицине разделяют понятие тонзиллит ифарингит; на Западе – применяется термин тонзиллофарингит.
Осложнения
тонзиллофарингитов:
1)
ранние
(гнойные),
развивающиеся на 4-6-й день заболевания; 2) поздние (негнойные) −
8-10 день от начала болезни, или на 2-3 неделю после купирования
симптомов.
Тенденция к росту: 1996г – 503 на 100 тыс. населения, в 2010 – 700.
Стрептококковая этиология доминирует: у детей и подростков, после
45 лет – снижение роли стрептококка.
Наблюдается рост заболеваемости β-гемолитическими
стрептококками группы А (БГСА, S.pyogenes) – единственный
возбудитель тонзиллофарингита, при выделении которого показано
назначение АБТ.
Хотя АБТ может быть начата до получения результатов
бак.исследования при и эпидемиологических и клинических данных,
указывающих на стрептококковую этиологию острого тонзиллита.
На практике – применяется необоснованная АБТ, способствующая
развитию резистентности и лекарственных реакций.
30.
Стартовым препаратом для лечения острого тонзиллофарингита остаетсяпенициллин (феноксиметилпенициллин внутрь).
В случае наличия в анамнезе анафилактических реакций могут быть
использованы макролиды или линкозамиды.
У пациентов с аллергией на бета-лактамные антибиотики возможно
назначение пероральных цефалоспоринов II-III поколения, т.к.
вероятность перекрестных аллергических реакций с пенициллинами
составляет 1,9% и 0,6% для II и III поколений соответственно
При рецидивирующем течении острых стрептококковых
тонзиллофарингитов следует:
назначать амоксициллин+[клавулановая кислота] − 10 дней;
ИЛИ
пероральные цефалоспорины II-III поколения, 16-членные макролиды
или линкозамиды.
Следует учитывать что:
аминопенициллины (в т.ч. амоксициллин) противопоказаны при
инфекционном мононуклеозе, поэтому в сомнительных случаях
следует использовать феноксиметилпенициллин или пероральные
цефалоспорины;
пенициллины − наиболее частая причина аллергических реакций;
наименьшую аллергенность показали макролиды, такие как
кларитромицин, азитромицин и др.
31.
Тонзиллиты1.Приказ Министерства здравоохранения и социального развития Российской
Федерации от 24 декабря 2012 года N 1505н «Об утверждении стандарта
специализированной медицинской помощи при остром тонзиллите»
•Азитромицин
•Кларитромицин
2. Приказ Министерства здравоохранения Российской Федерации от 20
декабря 2012 г. № 1205н "Об утверждении стандарта первичной медикосанитарной помощи при остром тонзиллите":
•Азитромицин
•Кларитромицин
3. Приказ Минздрава России от 20.12.2012 N 1207н "Об утверждении
стандарта специализированной медицинской помощи при
перитонзиллярном абсцессе" :
•Цефуроксим
•Цефотаксим
•Левофлоксацин
4. Приказ Минздравсоцразвития РФ от 28.03.2007 N 208 "Об утверждении
стандарта медицинской помощи больным паратонзиллярным абсцессом
(при оказании специализированной помощи)" :
•Цефотаксим
32.
Макролиды:1)Традиционно рассматриваются как альтернатива пенициллинам
при остром тонзиллофарингите, вызванном БГСА, и считаются
препаратами первого выбора у пациентов с аллергией к пенициллину.
2)Эффективны,
как
и
пенициллины,
независимы
от
бактериальных b–лактамаз;
3)Активны против бактериальных (стрептококки, пневмококки,
моракселла)
возбудителей
и
внутриклеточных
паразитов
(хламидии, микоплазмы и др.) с высокой терапевтической
эффективностью.
4)Ингибируя окислительный взрыв и влияя на выработку
цитокинов, обладают противовоспалительным действием;
5)Оказывают
умеренное
стимулирующее
влияние
на
нейтрофильный фагоцитоз и киллинг.
6)Среди этих препаратов максимально повышает фагоцитарную
активность нейтрофилов и макрофагов кларитромицин, который, к
тому же, обладает синергичным эффектом с комплементом сыворотки
и увеличивает активность Т-киллеров, что особенно важно при
лечении сочетанной вирусной и бактериальной инфекции.
33.
Согласно данным метаанализа курс лечениякларитромицином (5 дней) выздоровление
и улучшение наблюдалось:
в 85-95% случаев — при остром фарингите,
в 90-97% — при остром тонзиллите,
в 87-96% — при остром синусите,
в 96% — при ларинготрахеите,
в 97% — при неспецифических инфекциях ВДП.
терапевтически эквивалентен другим изученным
антибиотикам;
по клинической эффективности при лечении
инфекций верхних и нижних дыхательных путей,
имеет схожий риск рецидивов;
при этом показывает большую степень
бактериологической эрадикации и реже вызывает
побочные эффекты.
34.
Согласно данным метаанализа азитромицин (представительподкласса азалидов):
Активен в отношении грам+ микроорганизмов: S. spp. (групп С, F
и G), S. pneumoniae, Streptococcus pyogenes; грам− бактерий:
H. influenzae, L. pneumophila, H. ducreyi, а также C. trachomatis,
C. pneumoniae, M. pneumoniae.
Хорошо проникают внутрь клеток и создает длительно
сохраняющиеся высокие внутриклеточные концентрации.
В России к азитромицину резистентны 6% пневмококков, что
соответствует кларитромицину и эритромицину.
Общая частота развития побочных эффектов:
эритромицина − 30–40%,
кларитромицина − 16%.
азитромицина − около 9% (требующих отмены − 0,8%);
Через 48–96 ч после однократного приёма внутрь концентрация
в бронхиальном секрете превышает сывороточную:
у эритромицина − в 17 раз,
у кларитромицина − в 16–24 раза,
у азитромицина − в 1200 раз.
35.
Обвинить врачей, что не вылечили от дифтерии — легко,признаться же в том, что сам виноват в том, что не сделана
прививка — НИ ЗА ЧТО !!!























 Медицина
Медицина