Похожие презентации:
Оказание медицинской помощи, осуществление сестринского ухода и наблюдения за пациентами при заболеваниях и (или) состояниях
1. Департамент образования и науки города Москвы Государственное бюджетное профессиональное образовательное учреждение города
Москвы «Медицинский колледж № 1»(ГБПОУ «МК №1»)
ПМ.04 Оказание медицинской помощи, осуществление сестринского
ухода и наблюдения за пациентами при заболеваниях и (или)
состояниях
МДК.04.02. Сестринский уход и реабилитация пациентов
терапевтического профиля разных возрастных групп
2. ПЛАН ЛЕКЦИИ
Основные нормативно-правовыеПЛАН ЛЕКЦИИ
документы, регламентирующие оказание
медицинской помощи пациентам
терапевтического профиля.
Правила оказания медицинской помощи
по профилю «Терапия» в амбулаторных
и стационарных условиях.
Особенности деятельности медсестры
3.
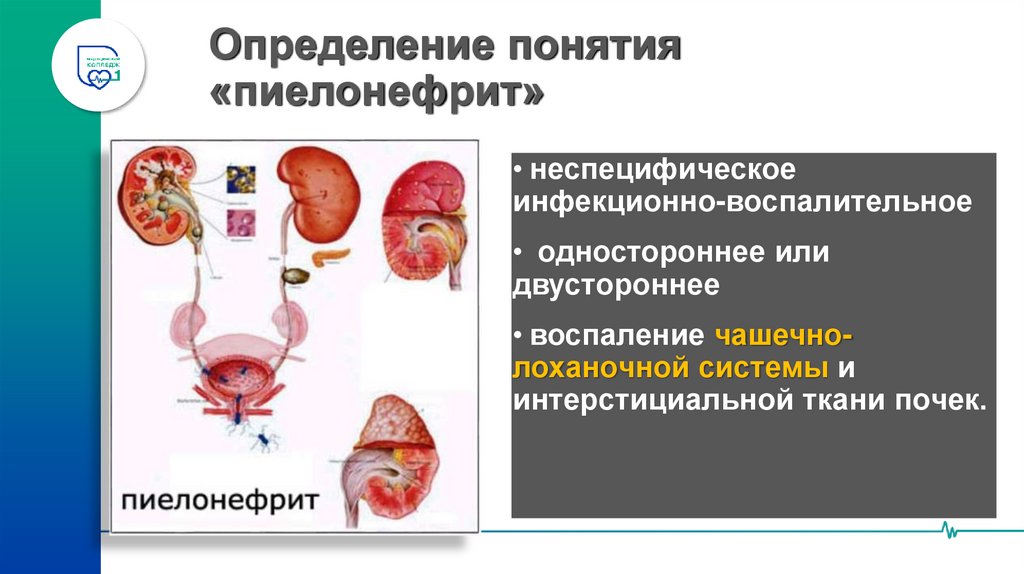
4. Определение понятия «пиелонефрит»
• неспецифическоеинфекционно-воспалительное
• одностороннее или
двустороннее
• воспаление чашечнолоханочной системы и
интерстициальной ткани почек.
5. Предрасполагающие факторы пиелонефрита
• нарушение оттока мочи (аномалии развития почек имочевых путей, длительный постельный режим,
опухолевый процесс);
• нарушение обмена веществ (сахарный диабет,
подагра);
• беременность;
• нарушения техники инструментальных исследований
мочевого пузыря (катетеризация, цистоскопия,
ретроградная пиелографии и др.);
• инфекции – острые и очаги хронической.
70% женщин заболевают до 40 лет, а мужчины - после.
6. Острый пиелонефрит - клиника
Острый пиелонефрит клиникаТриада симптомов:
• повышение температуры тела (до 38–40°С и
выше), с ознобом, проливным потом
(интоксикационный синдром);
• боли в поясничной области (одно- или
двусторонние);
• пиурия (лейкоцитурия).
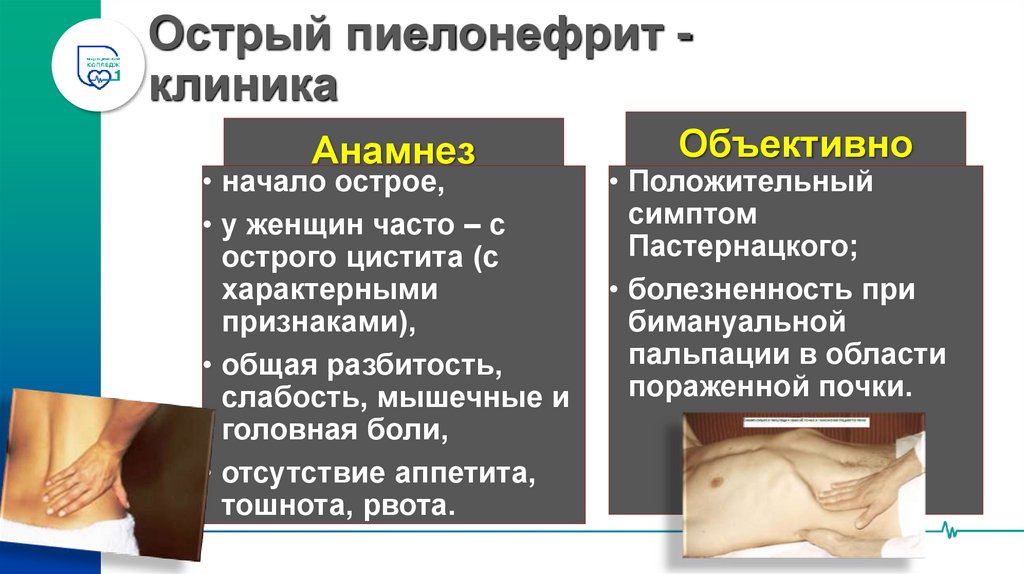
7. Острый пиелонефрит - клиника
Острый пиелонефрит клиникаАнамнез
• начало острое,
• у женщин часто – с
острого цистита (с
характерными
признаками),
• общая разбитость,
слабость, мышечные и
головная боли,
• отсутствие аппетита,
тошнота, рвота.
Объективно
• Положительный
симптом
Пастернацкого;
• болезненность при
бимануальной
пальпации в области
пораженной почки.
8. Острый пиелонефрит – лабораторные признаки
ОАМ и по Нечипоренко:• бактериурия, лейкоцитурия;
• возможны микрогематурия,
• незначительная протеинурия (обычно не более 1–2
г/сут).
ОАК:
• лейкоцитоз (особенно значительный при гнойной
инфекции) со сдвигом влево,
• снижение уровня гемоглобина,
• повышение СОЭ.
9. Острый пиелонефрит - диагностика
Острый пиелонефрит диагностика• ОАК - выраженный лейкоцитоз (до ЗОх109/л), сдвиг
лейкоцитарной формулы влево, увеличение СОЭ
• ОАМ - протеинурия от следов до 1,04 г/л, лейкоцитурия
(пиурия), часто - гематурия, цилиндрурия, бактериурия
• Бакпосев мочи
• БАК - диспротеинемия, иногда увеличение креатинина и
мочевины
• УЗИ и Рентгенография (обзорная и экскреторная
урография) - увеличение размеров почки
• Хромоцистоскопия - замедление выделения индигокармина на пораженной стороне
10. Острый пиелонефрит
Осложнения:• Острая почечная недостаточность
• Уросепсис
• Инфекционно-токсический шок
• Перитонит
Исходы острого пиелонефрита:
• Выздоровление
• Хронизация процесса.
11. Острый пиелонефрит - принципы лечения
Острый пиелонефрит принципы лечения• Режим – в зависимости от тяжести состояния
(постельный до нормализации температуры)
• Диета – стандартная, обильное питье до 2-3 л.
• Антибактериальная терапия (антибиотики и
синтетические противомикробные препараты)
• Симптоматическая терапия (антиспастическая,
гипотензивная, общеукрепляющая, витаминотерапия и
т.д.)
• Диспансеризация (от 6 мес. до 1 года)
12. Хронический пиелонефрит
• Следствие острого, если в течение 3 месяцев ненаступает выздоровление,
• характеризуется рецидивирующим
прогрессирующим течением.
• В период рецидива клиника может отсутствовать.
13. Хронический пиелонефрит - причины хронизации
• 1. Своевременно нераспознанные и неустраненные причинынарушения оттока мочи:
• 2. Неправильное или недостаточное по длительности лечение
острого пиелонефрита.
• 3. Отсутствие систематического диспансерного наблюдения за
больными, перенесшими ОПН (2 года обязательного «Д»
наблюдения).
• 3. Образование L-форм бактерий (безоболочные формы).
• 4. Наличие хронически сопутствующих заболеваний (СД,
ожирение, ЖКТЗ и т.п.)
• 5. Иммунно-дефицитные состояния.
14. Хронический пиелонефрит - клиника
Фаза ремиссии - клинические проявления отсутствуют.Фаза обострения (жалобы):
• общая слабость,
• головная боль,
• снижение аппетита,
• боли в животе, в пояснице постоянного ноющего характера,
• болезненное учащенное мочеиспускание,
• повышение температуры, потливость, озноб.
Объективное обследование:
• бледность кожи и слизистых,
• пастозность лица,
• положительный симптом Пастернацкого,
• возможно повышение АД.
15. Хронический пиелонефрит принципы диагностики
ОАК: ускорение СОЭ, лейкоцитоз, анемия.ОАМ: лейкоцитурия, бактериурия, микрогематурия, альбуминурия, цилиндрурия
(гиалиновые, зернистые цилиндры).
Проба Земницкого: гипо- и изостенурия (менее 1,012—1,015, а особенно менее
1,010).
Бакпосев мочи
БАК — увеличение фибриногена, СРБ, мочевины, креатинина.
Специальные исследования: УЗИ, обзорная рентгенография, экскреторная
урография (противопоказана в активную фазу), радионуклидная ренография,
сканирование, динамическая сцинтиграфия,
16. Хронический пиелонефрит - прогноз
Осложнения:• хроническая почечная недостаточность
• нефрогенная артериальная гипертензия
Самое неблагоприятное сочетание синдромов:
гематурия + гипертензия, через 2-4 года ХПН.
• При рецидивирующем течении пиелонефрита
функция почек понижается значительно быстрее
(через 10 лет после постановки диагноза она
остается нормальной только у 20% больных).
17. Принципы лечения пиелонефрита
Режим:• в период обострения госпитализация с первичным - в терапевтическое или
нефрологическое отделение, со вторичным - в урологическое.
• постельный 1 - 2 недели, можно и дома. Вне обострения физическую нагрузку
существенно не ограничивают.
Диета:
• фаза обострения - ограничение острых блюд, консервов, спиртных напитков и кофе,
соль до 5 - 8 г/сут. на 2 - 3 недели, при гипертензии до 2 - 4 г.
• При всех формах рекомендуется включать в диету арбузы, дыни, тыкву
Питьевой режим не ограничивают, 2 - 3 л/сут. (клюквенный морс).
18. Принципы лечения пиелонефрита
Антимикробная терапияИспользуют следующие средства:
Антибиотики
Нитрофураны
Нефторированные хинолоны
Производные 8-оксихинолона
Сульфаниламиды
Растительные уросептики
19. Профилактика пиелонефритов
Первичная профилактика:• своевременное и полноценное лечение острого пиелонефрита, острого цистита
• лечение сопутствующих заболеваний (сахарный диабет, подагра)
• здоровый образ жизни
• закаливание организма
• соблюдение гигиены наружных половых органов
Вторичная профилактика:
• соблюдение диеты (ограничение острых, соленых блюд и увеличение количества жидкости)
• периодический прием минеральных вод «Смирновская», «Боржоми»
• ограничение тяжелых физических нагрузок
• устранение причин нарушения уродинамики
• плановое противорецидивное лечение уроантисептическими препаратами
• фитотерапия
• санаторно-курортное лечение в период ремиссии (Железноводск, Березовские Минеральные Воды)
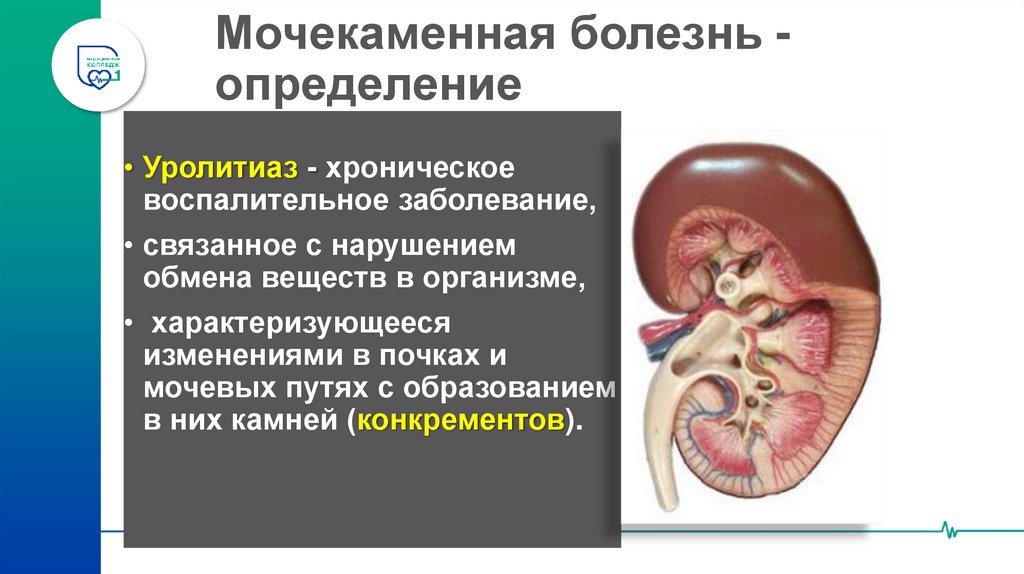
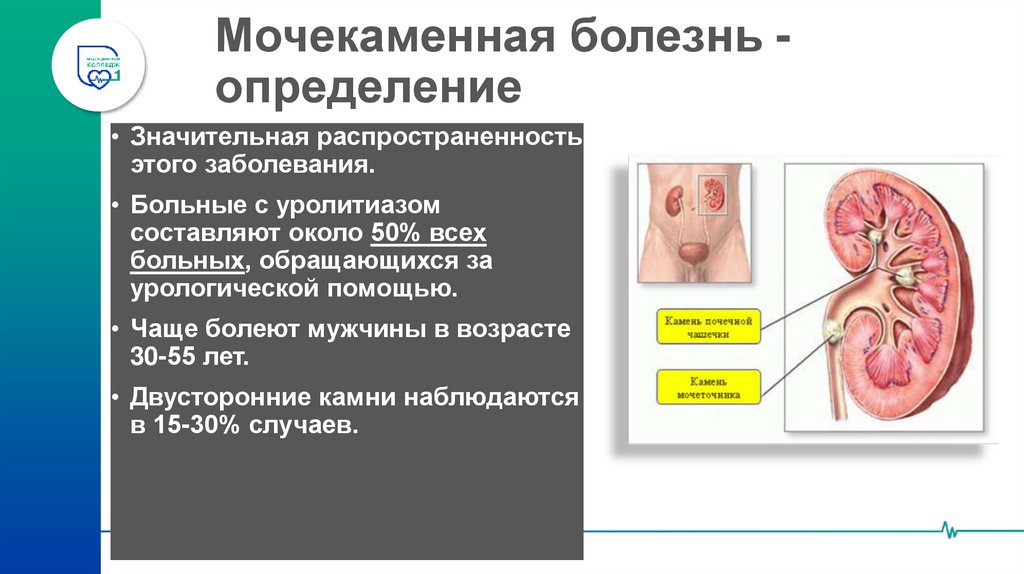
20. Мочекаменная болезнь - определение
Мочекаменная болезнь определение• Уролитиаз - хроническое
воспалительное заболевание,
• связанное с нарушением
обмена веществ в организме,
• характеризующееся
изменениями в почках и
мочевых путях с образованием
в них камней (конкрементов).
21. Мочекаменная болезнь - определение
Мочекаменная болезнь определение• Значительная распространенность
этого заболевания.
• Больные с уролитиазом
составляют около 50% всех
больных, обращающихся за
урологической помощью.
• Чаще болеют мужчины в возрасте
30-55 лет.
• Двусторонние камни наблюдаются
в 15-30% случаев.
22. Мочекаменная болезнь - этиология
Мочекаменная болезнь этиология• нарушения обменных процессов в организме
человека (солевого, минерального),
авитаминоз витаминов А, D;
• застойные явления в почечных лоханках выкристаллизовываются соли мочевой
кислоты (ураты), являющиеся основой для
образования конкрементов;
• нарушения функции эндокринных желез.
23. Мочекаменная болезнь – способствующие факторы
• ограничение приема жидкости (сухоядение, «сухое голодание»);• употребление питьевой воды богатой солями;
• погрешности в питании (однообразная пища, бедная витаминами А
и Д, злоупотребление красным вином);
• застой мочи;
• хроническое воспаление в мочевыводящих путях;
• травмы почек.
24. Мочекаменная болезнь - классификация
Мочекаменная болезнь классификация1. По локализации в органах
мочевой системы
• в почках (нефролитиаз)
• в мочеточниках
(уретеролитиаз)
• в мочевом пузыре
(цистолитиаз)
25. Мочекаменная болезнь - классификация
Мочекаменная болезнь классификация2. По виду камней
• Оксалатные (до 80%)
• Фосфатные (до 70%)
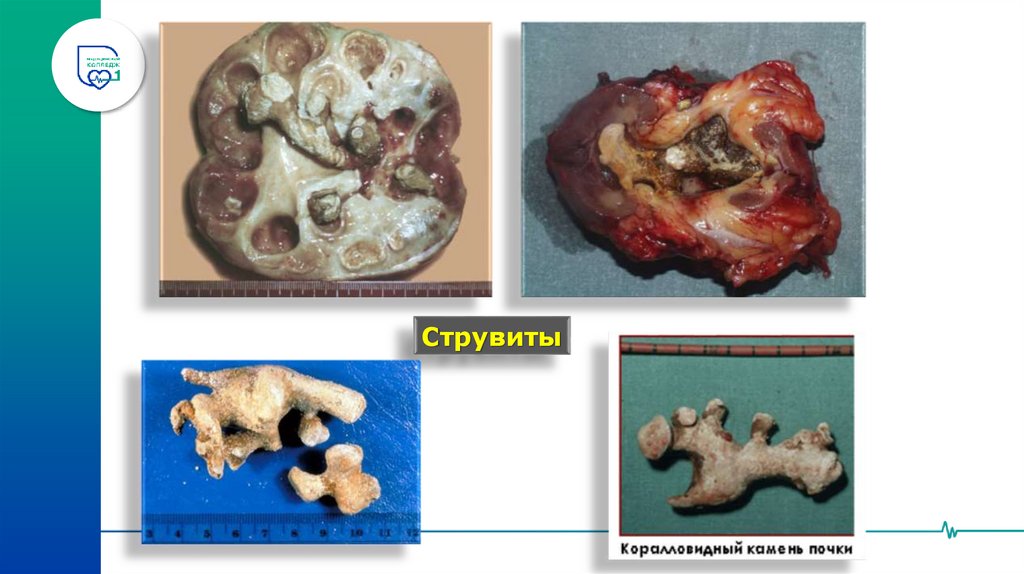
• Струвиты (15-20%)
• Мочекислые (уратные) 5-10%
• Цистиновые
• Холестериновые
• Смешанные
26.
Оксалаты27.
Фосфаты28.
Струвиты29.
Уратные камни30.
Камень на сто процентов состоящий изцистина.
31. Мочекаменная болезнь - классификация
Мочекаменная болезнь классификация3. По течению болезни
4. Особые формы мочекаменной
болезни
• первичное
• коралловидные камни почек
формирование камней
• камни единственной почки
• рецидивное (повторное) • мочекаменная болезнь у
формирование камней
беременных
32. Мочекаменная болезнь - клиника
Мочекаменная болезнь клиникаЖалобы, анамнез
• Боль в поясничной области постоянная
или проявляется почечной коликой
• Кровь в моче (гематурия)
• Резь при мочеиспускании
• Учащенное мочеиспускание
• Ухудшение общего самочувствия.
• Самопроизвольное отхождение камня с мочой
— наиболее достоверный признак заболевания
(камни до 0,6 см в диаметре отходят самостоятельно
в 95% случаев).
33. Мочекаменная болезнь - клиника
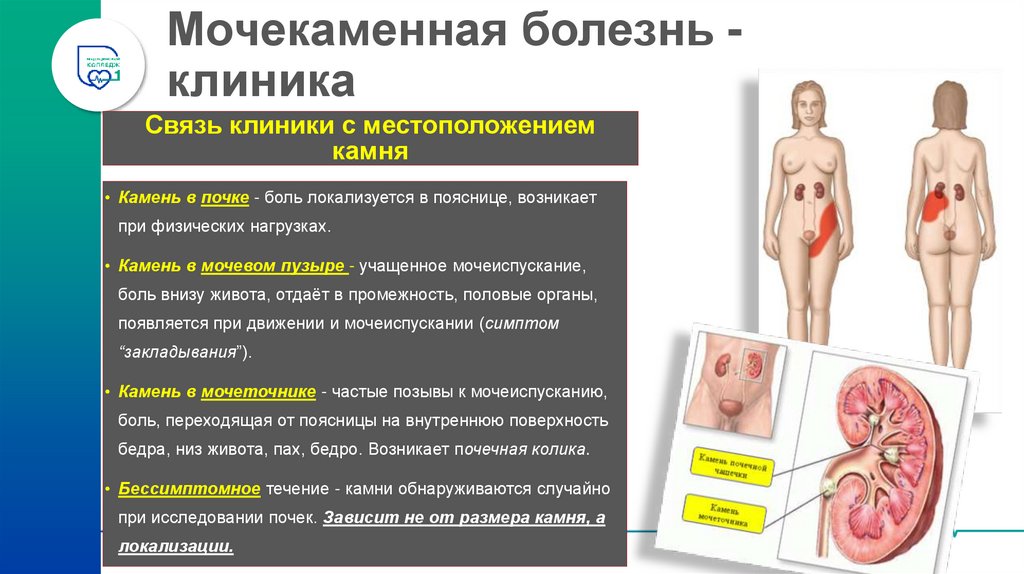
Мочекаменная болезнь клиникаСвязь клиники с местоположением
камня
• Камень в почке - боль локализуется в пояснице, возникает
при физических нагрузках.
• Камень в мочевом пузыре - учащенное мочеиспускание,
боль внизу живота, отдаёт в промежность, половые органы,
появляется при движении и мочеиспускании (симптом
“закладывания”).
• Камень в мочеточнике - частые позывы к мочеиспусканию,
боль, переходящая от поясницы на внутреннюю поверхность
бедра, низ живота, пах, бедро. Возникает почечная колика.
• Бессимптомное течение - камни обнаруживаются случайно
при исследовании почек. Зависит не от размера камня, а
локализации.
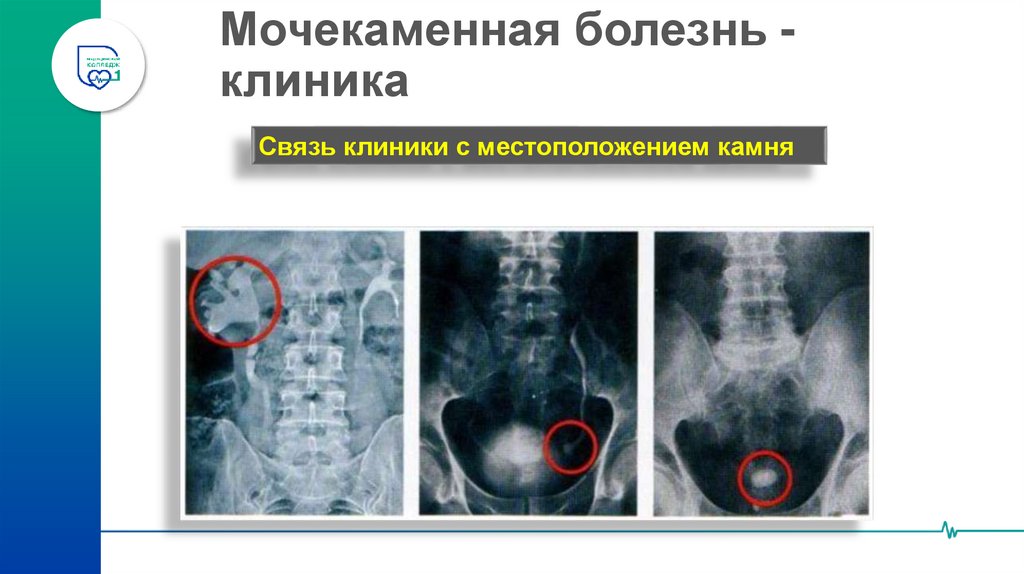
34. Мочекаменная болезнь - клиника
Мочекаменная болезнь клиникаСвязь клиники с местоположением камня
35. Мочекаменная болезнь -принципы диагностики
Мочекаменная болезнь принципы диагностики• комплексное исследование крови и мочи
• лучевые методы диагностики (УЗИ,
рентгенологические методы,
компьютерная томография)
• исследование функции почек
36. Мочекаменная болезнь -принципы диагностики
Мочекаменная болезнь принципы диагностикиМетоды исследования
• ОАМ
• УЗИ почек и мочевого пузыря (верхний и
средний отделы мочеточника
недоступны для УЗИ)
• Рентгеновское исследование (уратные,
цистиновые, ксантиновые не видны).
• Экскреторная урография – исследование
с помощью контрастных веществ.
• КТ, МРТ
Осложнения
• Острый или хронический
пиелонефрит
• ОПН
• Калькулезный гидронефроз
• Артериальная гипертензия
• ХПН
37. Мочекаменная болезнь -лабораторная диагностика
Мочекаменная болезнь лабораторная диагностикаОАМ:
- микрогематурия,
- большое количество солей,
- реже лейкоциты.
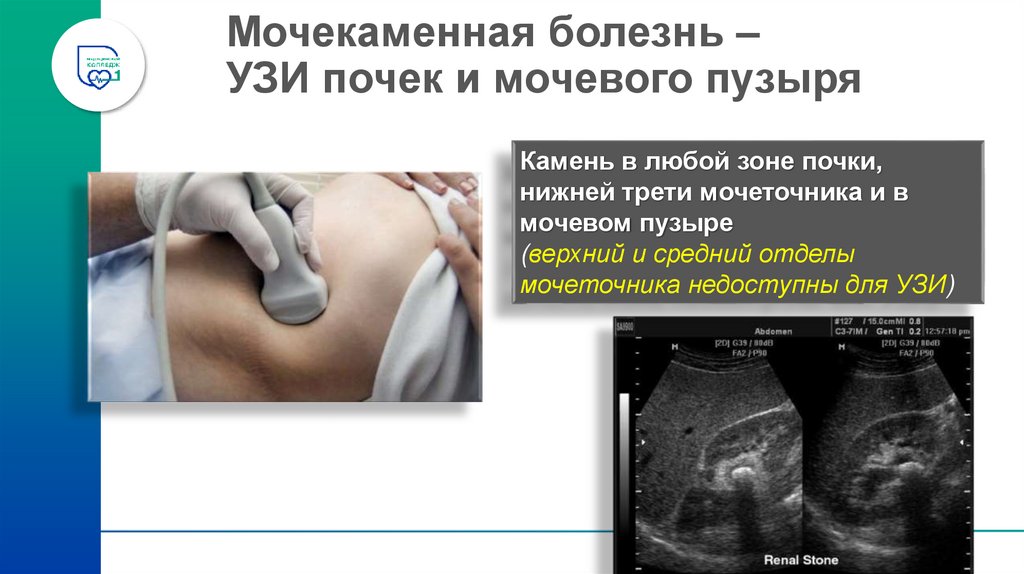
38. Мочекаменная болезнь – УЗИ почек и мочевого пузыря
Камень в любой зоне почки,нижней трети мочеточника и в
мочевом пузыре
(верхний и средний отделы
мочеточника недоступны для УЗИ)
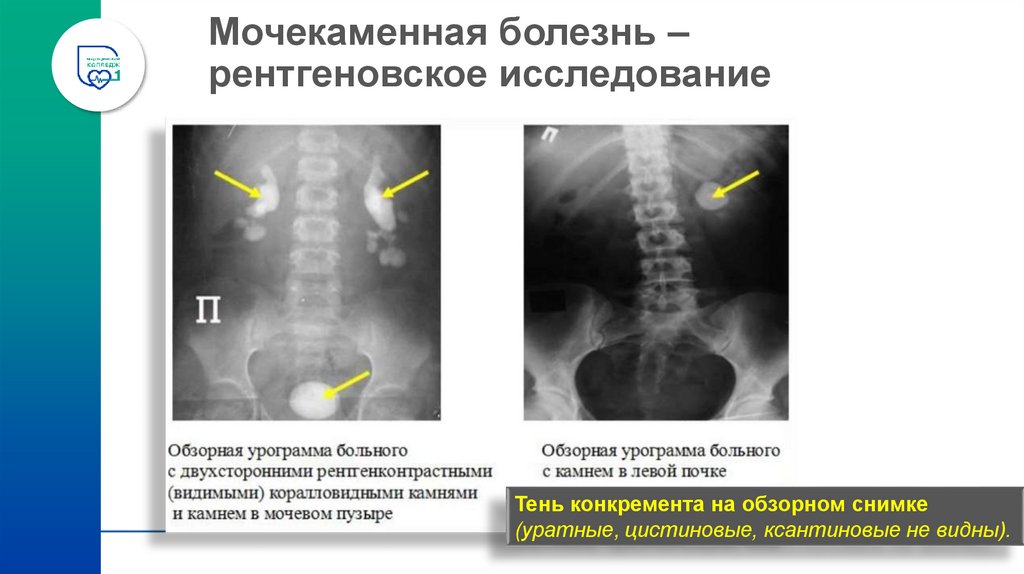
39. Мочекаменная болезнь – рентгеновское исследование
Тень конкремента на обзорном снимке(уратные, цистиновые, ксантиновые не видны).
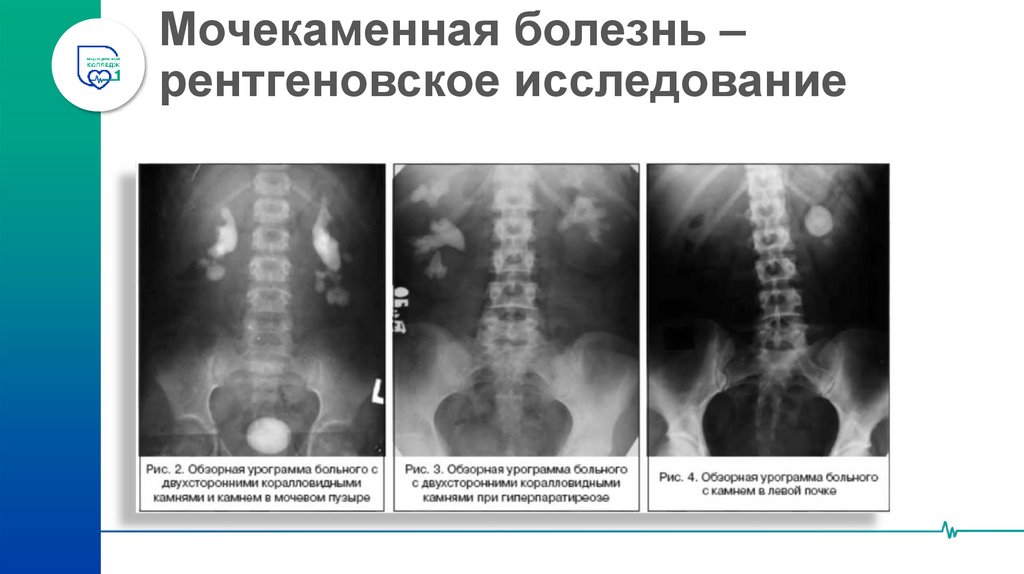
40. Мочекаменная болезнь – рентгеновское исследование
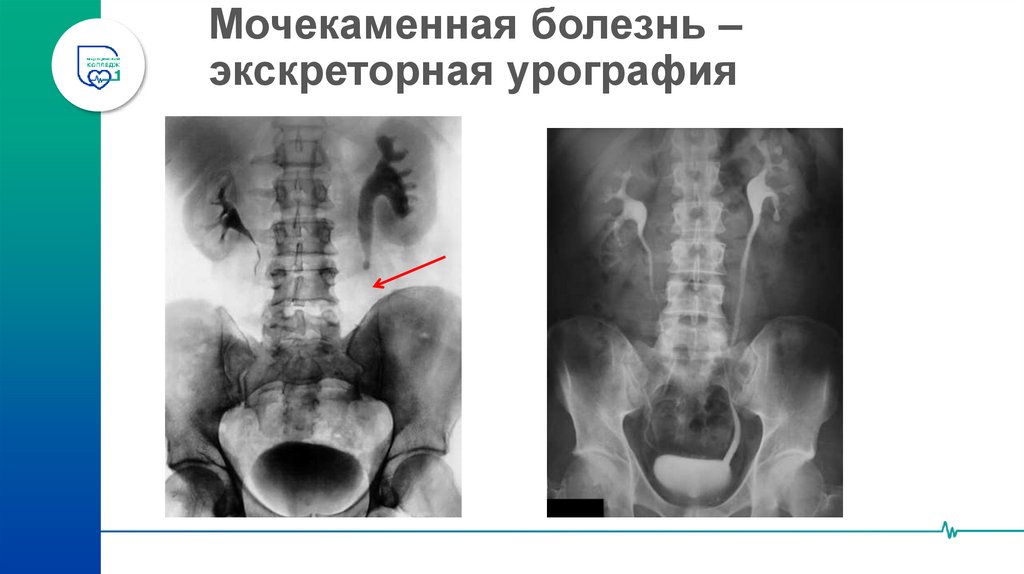
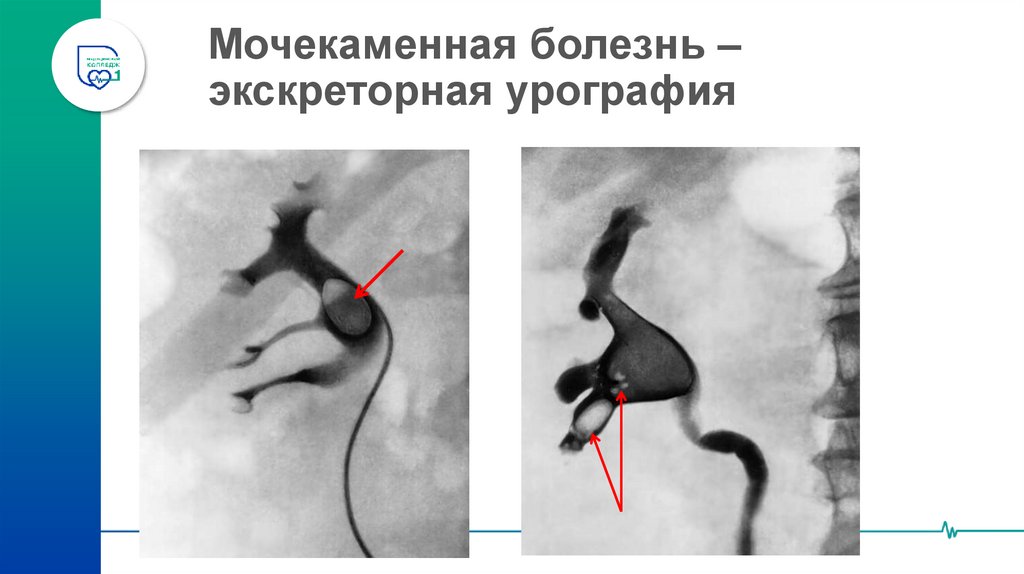
41. Мочекаменная болезнь – экскреторная урография
42. Мочекаменная болезнь – экскреторная урография
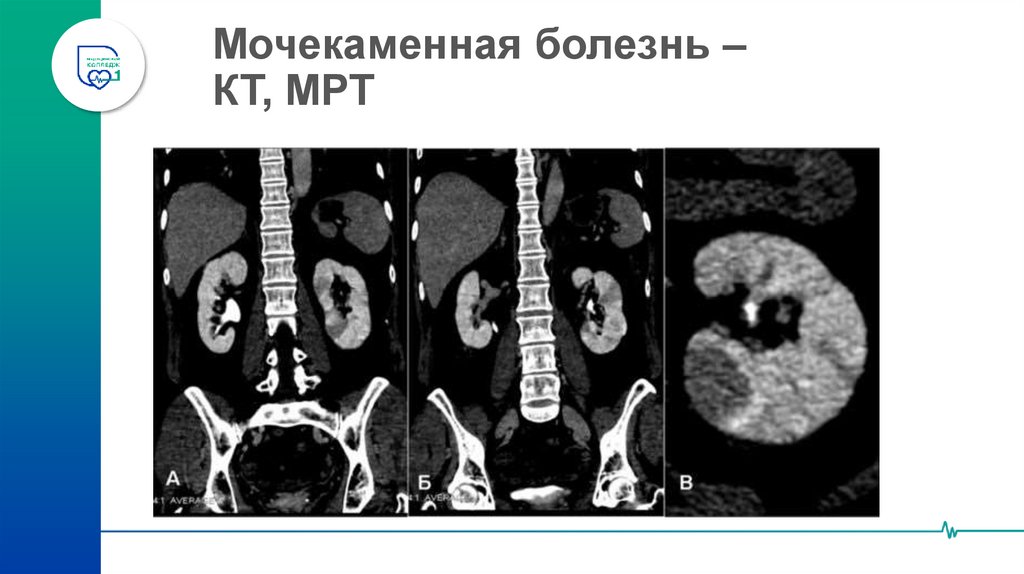
43. Мочекаменная болезнь – КТ, МРТ
44. Мочекаменная болезнь – принципы лечения
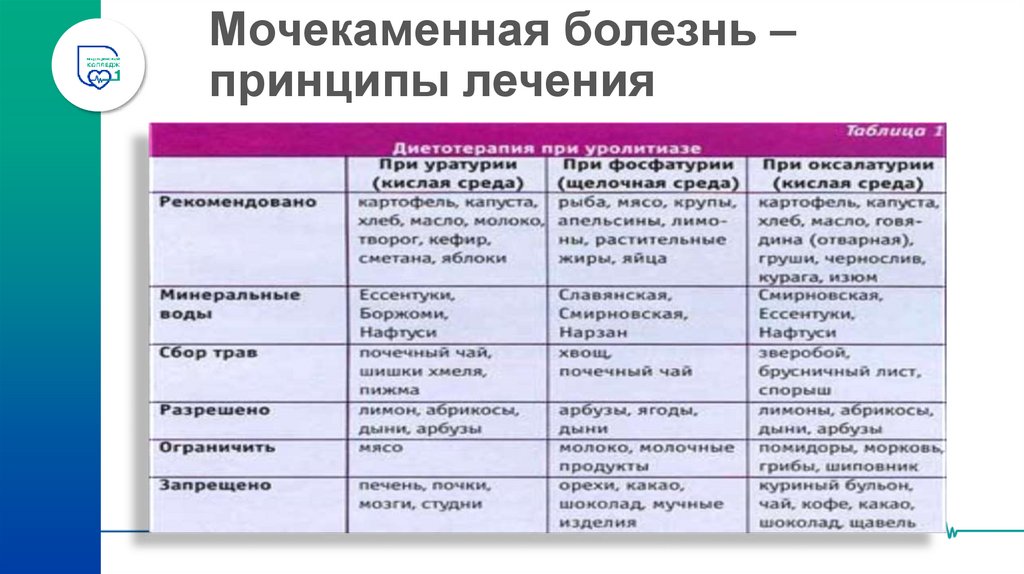
Диета- в межприступный период – зависит от минерального состава камней
(определяется по реакции мочи).
• Щелочная реакция мочи - фосфатные камни:
• показаны углекислые минеральные воды — доломитный Нарзан,
Нафтуся, Арзни и др.;
• рекомендуются кисломолочные продукты, молоко, мясо.
• Кислая реакция мочи - уратные камни:
• показаны щелочные минеральные воды — Ессентуки № 4, № 17,
Славяновская, Смирновская, Боржоми;
• рекомендуется ограничить мясо и увеличить потребление овощей.
• Кислая реакция мочи - оксалатные камни:
• показаны слабоминерализованные лечебные воды — Ессентуки №
20, Нафтуся, Саирме;
рекомендуется много овощей и фруктов.
45. Мочекаменная болезнь – принципы лечения
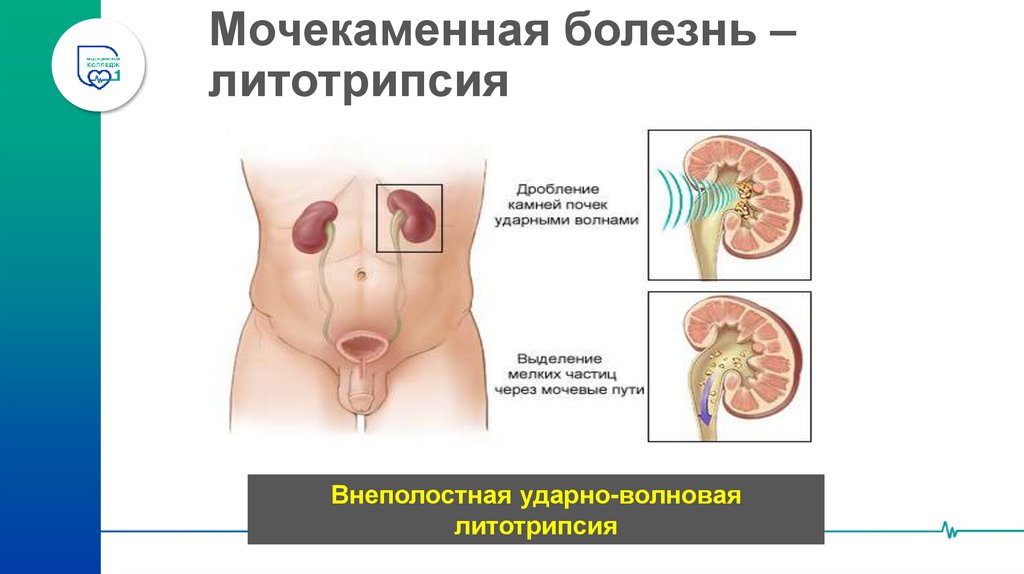
46. Мочекаменная болезнь – литотрипсия
47. Мочекаменная болезнь – литотрипсия
Внеполостная ударно-волноваялитотрипсия
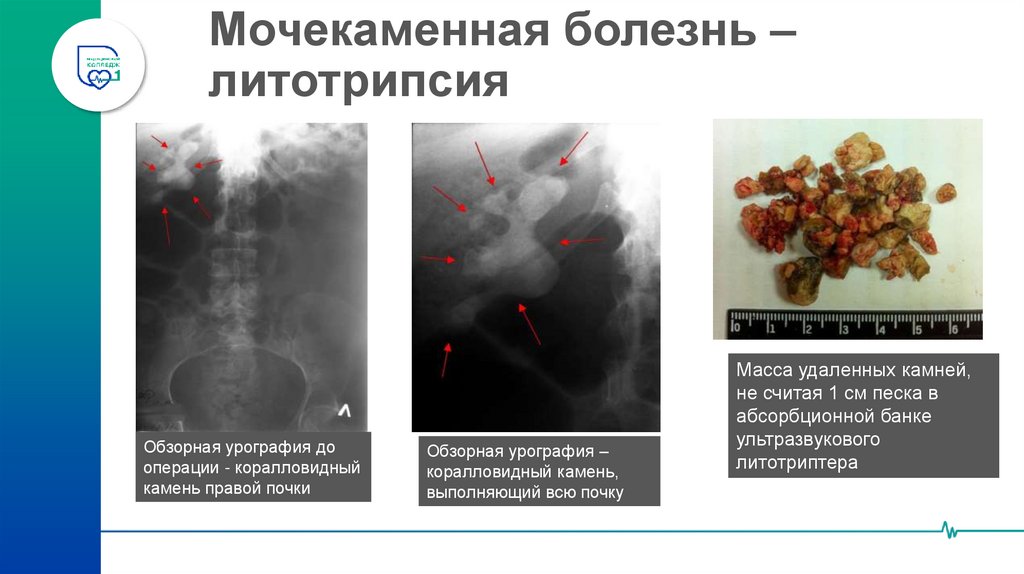
48. Мочекаменная болезнь – литотрипсия
Обзорная урография дооперации - коралловидный
камень правой почки
Обзорная урография –
коралловидный камень,
выполняющий всю почку
Масса удаленных камней,
не считая 1 см песка в
абсорбционной банке
ультразвукового
литотриптера
49. Мочекаменная болезнь - профитлактика
Мочекаменная болезнь профитлактикаПервичная:
• Своевременное и правильное лечение
воспалительных заболеваний МВП;
• Здоровый образ жизни;
• Рациональное питание;
• Устранение вредных привычек.
Вторичная:
• Два раза в год курсы восстановительного лечения;
• Санаторно-курортное лечение.
50.
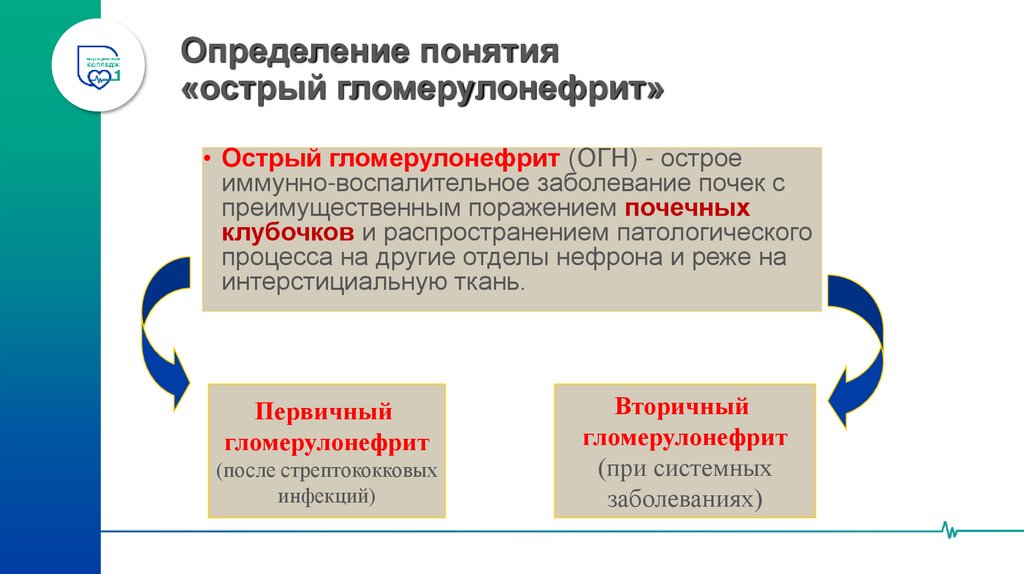
51. Определение понятия «острый гломерулонефрит»
• Острый гломерулонефрит (ОГН) - остроеиммунно-воспалительное заболевание почек с
преимущественным поражением почечных
клубочков и распространением патологического
процесса на другие отделы нефрона и реже на
интерстициальную ткань.
Первичный
гломерулонефрит
(после стрептококковых
инфекций)
Вторичный
гломерулонефрит
(при системных
заболеваниях)
52. Острый гломерулонефрит (ГН)
• Актуальность:большая распространенность
возникновение в детском и молодом
возрасте (20-40 лет)
мужчины болеют в 2 раза чаще
женщин
• Исход:
выздоровление
переход в хроническое течение
хроническая почечная недостаточность
53. Причины острого гломерулонефрита
• Инфекции (ангина, скарлатина, инфекционныйэндокардит, сепсис и др.);
• Системные заболевания: системная красная
волчанка, васкулиты, болезнь Шенлейна —Геноха,
наследственный лёгочно-почечный синдром;
• Введение вакцин, сывороток;
• Токсические вещества (органические растворители,
алкоголь, ртуть, свинец и др.);
• Облучение и др.
54. Острый ГН - клинические проявления
Формы болезни• Классическая — мочевой синдром, нефротический отек,
артериальная гипертония;
• Бисиндромная — мочевой синдром в сочетании или с
нефротическим синдромом, или с артериальной
гипертонией;
• Моносиндромная — изолированный мочевой или
нефротический синдром;
• Осложнённая.
55. Острый ГН - клинические проявления
Появляются через 1—3 недели после инфекционногозаболевания или воздействия других факторов:
• общая слабость, головная боль,
• нарастающие боли в пояснице,
• бледность, отеки лица и век по утрам,
• повышение температуры тела, познабливание,
• снижение аппетита, тошнота, рвота,
• олигурия первые 3-5 дней, моча цвета «мясных помоев», затем
полиурия, гипостенурия,
• одышка, сердцебиение,
• туман, «пелена» перед глазами,
• кровохарканье,
• брадикардия, артериальная гипертония,
• повышенная мышечная и психическая возбудимость, бессонница.
При благоприятном течении и своевременной диагностике и лечении выздоровление
наступает через 2—2,5 месяца;
Всякий острый гломерулонефрит, не закончившийся бесследно в течение года, нужно
считать перешедшим в хронический.
56. Острый ГН - осмотр
• бледность кожных покровов• одутловатость лица;
• отеки (70-90 % больных) - быстрое возникновение,
повсеместность распространения вплоть до асцита,
гидроторакса, гидроперикарда.
• цианоз губ, акроцианоз;
• в тяжелых случаях - вынужденное сидячее или
полусидячее положение в постели (явления острой
сердечной недостаточности);
• дыхание глубокое, учащенное и затруднено;
• артериальная гипертензия м/б энцефалопатия, но
уремии при этом нет (экламптические приступы редко
кончаются смертью и чаще проходят бесследно).
57. ОГ – принципы лечения
Лечение острого гломерулонефрита – только стационарное• Постельный режим (в среднем 2 – 4 недели)
• Диета - ограничение соли (не более 2 – 3 г в сутки в начале
заболевания) и жидкости (в тяжелых случаях до полулитра в сутки), в
случае развития ОПН ограничивается употребление белка.
• Гипотензивные препараты - применяются как диуретики, так и
ингибиторы АПФ.
• Диуретики - с целью устранения отеков.
• Антигистаминные препараты - с целью устранения иммунного
воспаления.
• Гепарин - разжижает кровь и показан для улучшения кровообращения
в почках.
• Преднизолон – основное патогенетическое лечение гломерулонефрита,
так как прерывает цепь иммунного воспаления в почках.
• Иммунодепрессанты – подавляют иммунную реакцию, в том числе и
иммунное воспаление в почках (при неэффективнсти преднизолона)
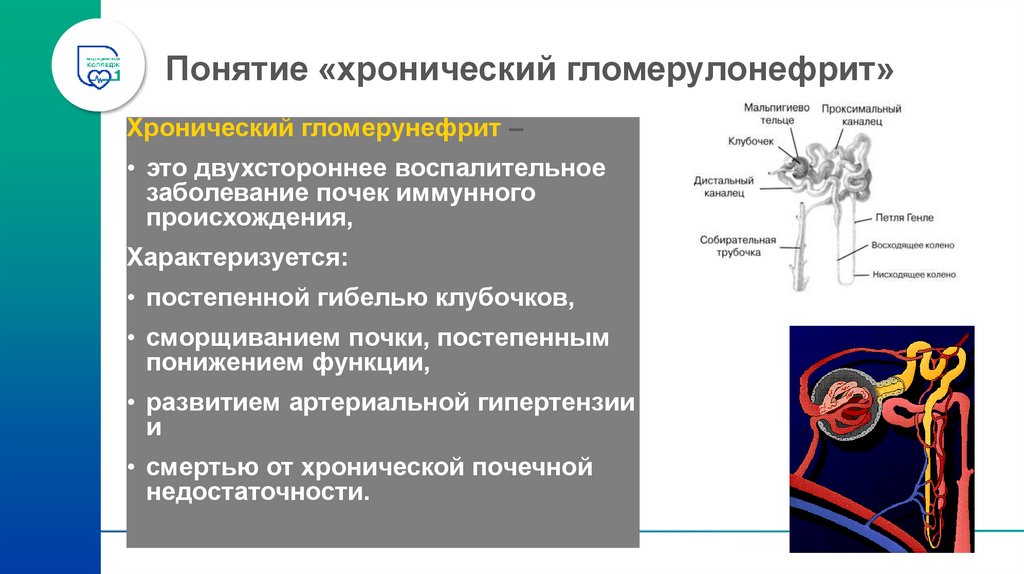
58. Понятие «хронический гломерулонефрит»
Хронический гломерунефрит –• это двухстороннее воспалительное
заболевание почек иммунного
происхождения,
Характеризуется:
• постепенной гибелью клубочков,
• сморщиванием почки, постепенным
понижением функции,
• развитием артериальной гипертензии
и
• смертью от хронической почечной
недостаточности.
59. Хронический ГН - этиология
• повторные охлаждения,• обострение очаговой
стрептококковой и другой инфекции,
• неблагоприятные условия труда и
быта, травмы,
• злоупотребление алкоголем.
• нарушения обмена веществ типа
подагры.
• измененная реакция защитной,
иммунной системы человека.
60. Клинические проявления хронического ГН
Пять вариантов хронического гломерулонефрита:• Латентная форма (45%) - нефрит с изолированным
мочевым синдромом. Течение благоприятное.
• Нефротическая форма (25%)- нефротический синдром
(протеинурия, очень сильные отеки, олигурия, в крови
содержания белка и > холестерин). Течение умеренно
прогрессирующее.
• Гипертензивная форма (20%) - протекает с
повышением АД, медленно прогрессирует. Исход –
ХПН.
• Гематурическая форма (6-10%) - проявляется
гематурическим синдромом.
• Смешанная форма (10%) – нефротический, мочевой и
гипертензивный синдромы, течение тяжелое. Исход –
нарушение функции почек, ХПН.
61. Клинические проявления хронического ГН
Ранние признаки хронического ГН :• потеря аппетита
• тошнота или рвота
• усталость
• нарушение сна
• сухость кожи и зуд
• ночные судороги.
62. Клинические проявления хронического ГН – стадии течения
Начальная стадия• продолжение неизлеченного острого ГН;
• длительный период (годы);
• Жалобы: быстрая утомляемость,
бледность;
• мочевой синдром: протеинурия,
умеренная гематурия;
• в конце периода ⇧ АД.
63. Клинические проявления хронического ГН – стадии течения
Вторая стадия• снижение фильтрационной способности
клубочков;
• уменьшение почечного кровотока и
секреторных свойств канальцев;
• постепенное развитие ограничения
функциональной способности почек;
• появление клинических признаков и
лабораторных сдвигов.
64. Клинические проявления хронического ГН – стадии течения
Третья стадия – почечная недостаточность(ХПН)
• развитие азотемической уремии;
• запах мочи изо рта (мочевина выделяется
через слизистые оболочки);
• сухость во рту;
• понижается острота зрения;
• сонливость;
• судороги.
65. Гломерулонефрит – принципы диагностики
• Общий анализ мочи (гематурия, протеинурия, умереннаялейкоцитурия, цилиндрурия).
• Анализы крови – умеренный лейкоцитоз, ⇧эозинофилов и
СОЭ.
• Серологический анализ крови ( > титра антител к стрептококку
- антистрептолизин О, антистрептокиназа,
антигиалуронидаза).
• УЗИ почек: увеличение размеров почек при ОГ или и
сморщивание при ХГ, почечной недостаточности.
• Глазное дно: степень поражения сосудов сетчатки.
• Биопсия почек: форма гломерулонефрита, его активность единственный достоверный метод диагностики
гломерулонефрита.
66. Симптоматическая терапия
Лечение АГДиуретики: гипотиазид, хлорталидон, фурасемид,
верошпирон,
В-адреноблокаторы
Антагонисты кальция.
Антикоагулянты
Нефропротекторы: и АПФ -эналаприл 10-20 мг в сутки,
лизиноприл 10 -20 мг в сутки, БРА II - вальсартан 50-150
мг в сутки, тебетен 300-600 мг в сутки.
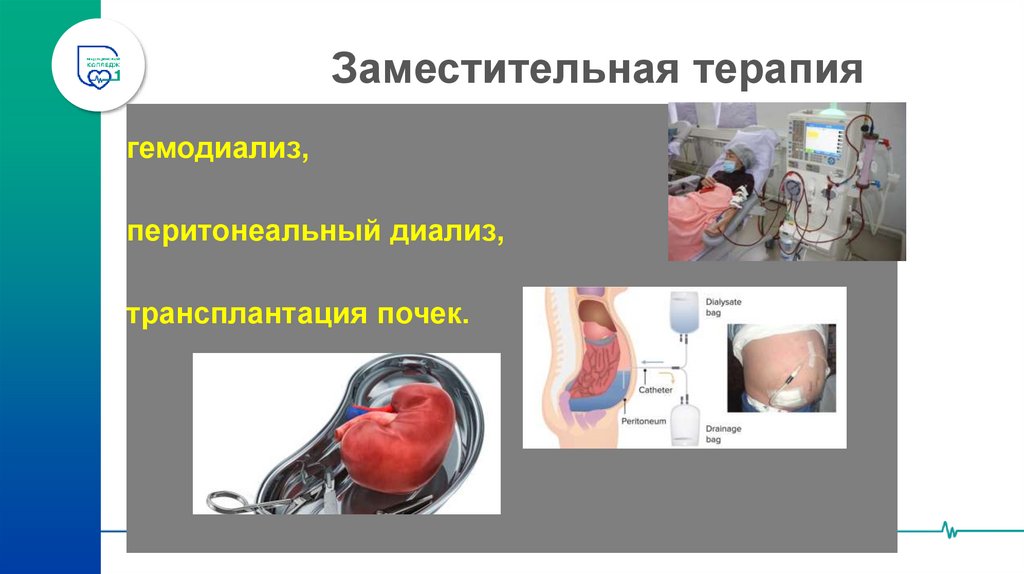
67. Заместительная терапия
гемодиализ,перитонеальный диализ,
трансплантация почек.
68. Прогноз при хроническом ГН
Прогноз.• Длительность жизни больных хроническим ГН зависит от клинического варианта болезни и
состояния азотовыделительной функции почек.
• благоприятен при латентном варианте,
• серьезен при гипертоническом и гематурическом,
• неблагоприятный при нефротической и особенно смешанной форме хронического
гломерулонефрита.
Профилактика.
Первичная профилактика хронического ГН –
• рациональное закаливание, понижение чувствительности к холоду,
• рациональное лечении хронических очагов инфекции,
• использование вакцин и сывороток только по строгим показаниям.
Вторичная профилактика хронического ГН –
• предотвращение обострений болезни,
• рациональное лечение и профилактика простудных заболеваний.















































 Медицина
Медицина








