Похожие презентации:
Патологии ШМ. Рак ШМ
1. Патология шейки матки. Рак шейки матки.
ПАТОЛОГИЯ ШЕЙКИ МАТКИ.РАК ШЕЙКИ МАТКИ.
2.
3.
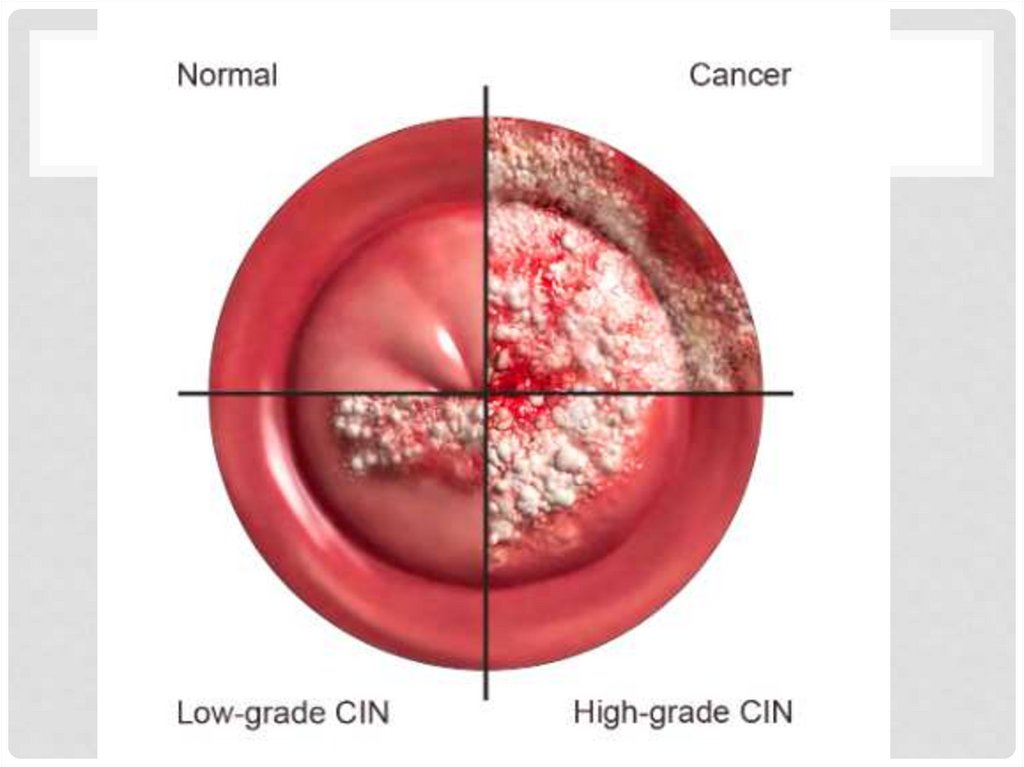
4. основные понятия
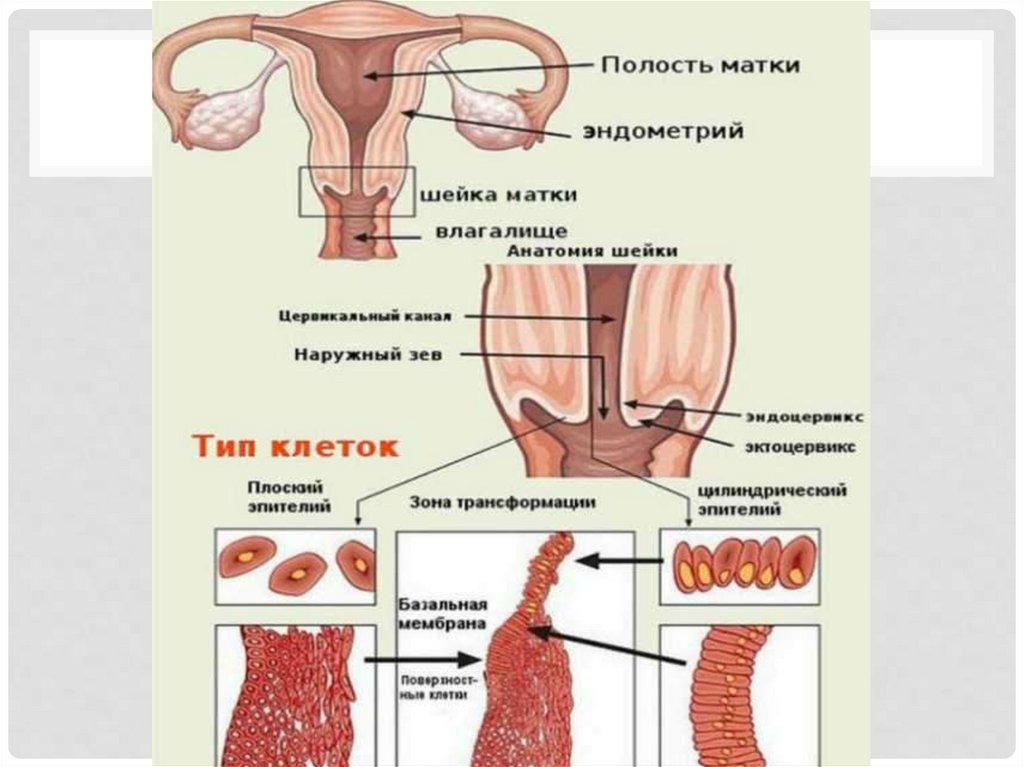
ОСНОВНЫЕ ПОНЯТИЯ• Эктропион шейки матки – это выворот слизистой
оболочки цервикального канала шейки матки на
эктоцервикс. Эктропион подразделяется на врожденный
(вариант нормального строения шейки матки) и
посттравматический.
• Эрозия шейки матки (истинная) – это нарушение
целостности (дефект) слизистой оболочки, выстилающей
влагалищную часть шейки матки
• Лейкоплакия шейки матки определяется как кератоз или
гиперкератоз (ороговение неороговевающего эпителия), в
ряде случаев с признаками дисплазии шейки матки в
подлежащих слоях.
5.
6. NB!
• Эрозия и эктропион шейки матки не являютсяпредраковыми заболеваниями и при отсутствии ВПЧ не
озлокачествляются!!!!
• Лейкоплакия шейки матки (ЛШМ) без клеточной атипии
классифицируется как кератоз или гиперкератоз, с
признаками атипии – дисплазией шейки матки.
Международной федерацией патологии шейки матки и
кольпоскопии (Рио-Де-Жанейро, 2011) ЛШМ отнесена к
неспецифическим
изменениям
при
аномальной
кольпоскопической картине. Лейкоплакия без атипии
клеток является доброкачественным поражением шейки
матки и при отсутствии ВПЧ не озлокачествляется
7. основные понятия
ОСНОВНЫЕ ПОНЯТИЯ• Цервикальные интраэпителиальные неоплазии (CIN) – это
группа заболеваний, характеризующихся нарушением
созревания, дифференцировки и стратификации
многослойного плоского эпителия.
• LSIL - low-grade squamous intraepithelial lesions –
плоскоклеточное интраэпителиальное поражение низкой
степени. LSIL включает койлоцитоз, CIN I и кондиломы шейки
матки.
• HSIL - high grade squamous intraepithelial lesions –
плоскоклеточное интраэпителиальное поражение высокой
степени. HSIL включают CIN II (умеренную дисплазию), CIN
III (тяжелую дисплазию и преинвазивный рак (CIS)). HSIL
относится к облигатному предраку шейки матки.
8.
9. эпидемиология
ЭПИДЕМИОЛОГИЯ• Распространенность РШМ в РФ в 2018 году составила 124
случая на 100 тыс. женского населения, активно выявлено на
профилактических осмотрах - 41,8% случаев.
• Выявление заболевания на поздних стадиях существенно не
снижается и в 2018 году составило 32,6%.
• Распространенность поражений шейки матки различается в
популяциях и составляет для LSIL – 1,5 - 7,7%, для HSIL 0,4 - 1,5%
10. этиология
ЭТИОЛОГИЯ• травматические повреждение шейки матки, возникшее после
родов или абортов;
• хронические воспалительные процессы, сопровождающиеся
дегенеративными изменениями;
• гормональные нарушения: повышение гонадотропной функции,
сдвиги в метаболизме эстрогенов с преобладанием эстрадиола,
увеличение оксигенированных форм 17-кетостероидов;
• раннее начало половой жизни;
• инфекционные заболевания половых органов, вызванные вирусом
герпеса типа 2 и вирусом папилломы человека;
• трихомонадная инфекция: трихомонады являются переносчиком
вируса герпеса;
• хламидиоз;
• наследственный фактор: риск возникновения рака шейки матки у
женщин сотягощенным семейным анамнезом в 1,6 раза выше, чем
в общей популяции.
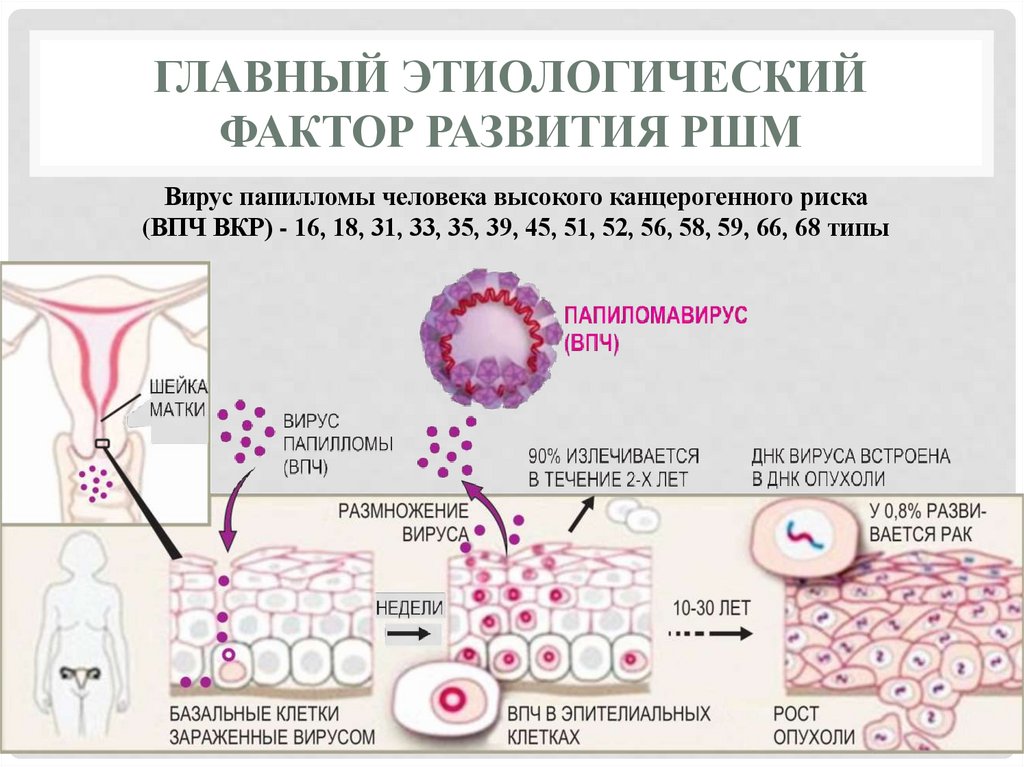
11. Главный этиологический фактор развития рШМ
ГЛАВНЫЙ ЭТИОЛОГИЧЕСКИЙФАКТОР РАЗВИТИЯ РШМ
Вирус папилломы человека высокого канцерогенного риска
(ВПЧ ВКР) - 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68 типы
12. классификация И.А. Яковлевой, 1969
КЛАССИФИКАЦИЯИ.А. ЯКОВЛЕВОЙ, 1969
• Фоновые процессы
А. Дисгормональные процессы
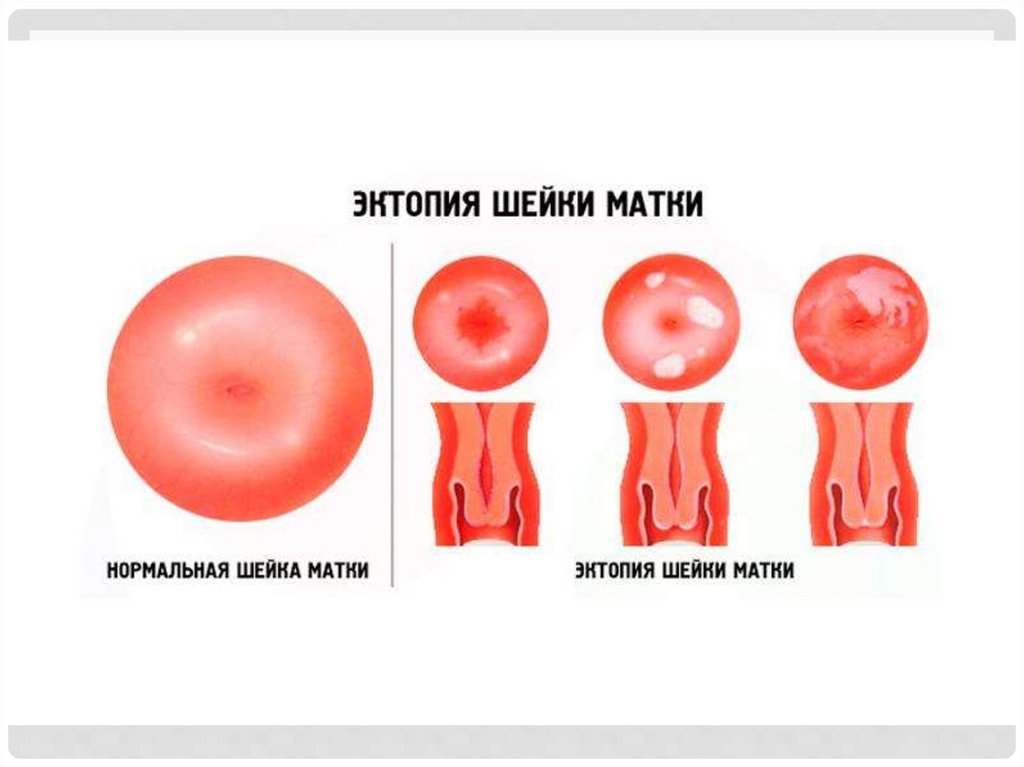
1. Эктопия (эндоцервикоз, железистая эрозия, псевдоэрозия)
2. Полип
3. Папиллома
4. Лейкоплакия простая
5. Эндометриоз
Б. Воспалительные процессы
1. Истинная эрозия
2. Цервициты (острый и хронический)
В. Посттравматические процессы
1. Разрывы
2. Эктропион
3. Рубцовые изменения
4. Шеечновлагалищные свищи
• Предрак (дисплазия различной степени выраженности и
лейкоплакия с атипией клеток)
• Рак шейки матки
13. классификация
КЛАССИФИКАЦИЯДисплазия – нарушение созревания и дифференцировки клеток части
пласта многослойного плоского эпителия, покрывающего шейку
матки, приводящее к нарушению нормальной стратификации
эпителия (т.е. правильного чередования этажности слоев).
• CIN I — недифференцированные клетки занимают нижнюю
треть эпителиального пласта.
• CIN II — незрелые клетки занимают нижние две трети
толщины эпителия;
• CIN III (включают тяжелую дисплазию и преинвазивный рак)
— незрелые аномальные клетки занимают более чем две трети
толщи эпителиального пласта или всю его толщину, но инвазия
в подлежащую строму отсутствует.
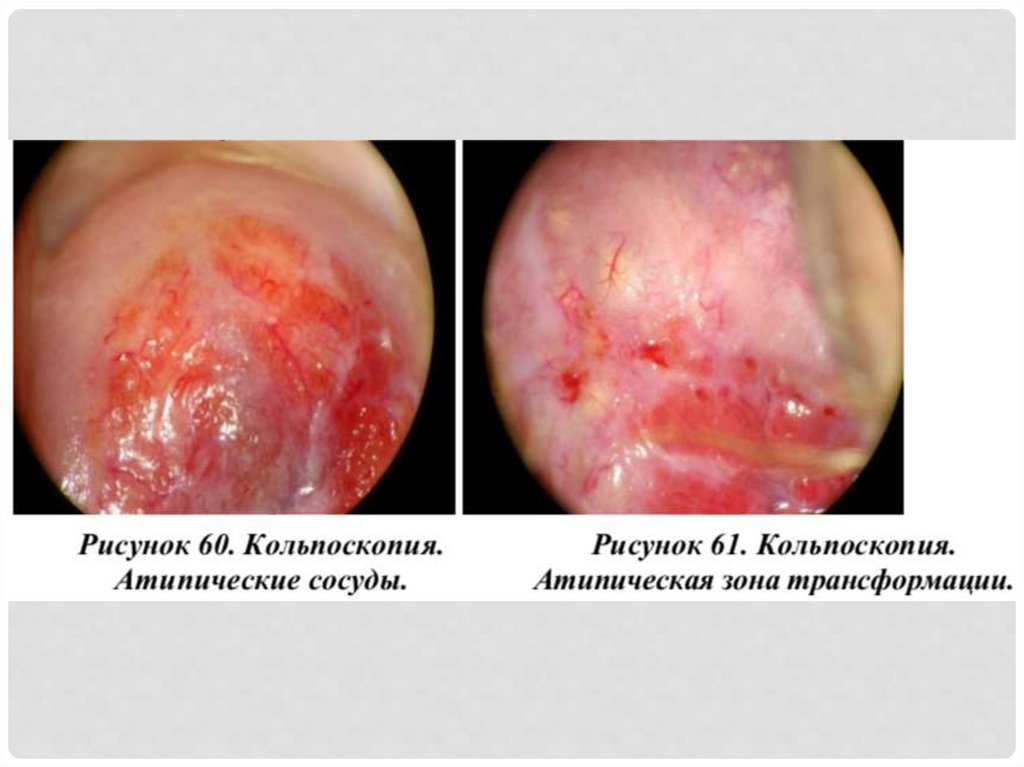
Макроскопически дисплазия (CIN) может иметь вид эктопии,
эктропиона, лейкоплакии, а при кольпоскопическом исследовании
могут быть обнаружены картины лейкоплакии, атипических сосудов,
мозаики, пунктации, атипической зоны трансформации.
14.
15.
16. клиника
КЛИНИКА• У подавляющего большинства пациенток с CIN I-III
отсутствуют клинические проявления (бессимптомное
течение). Крайне редко встречаются «контактные»
кровянистые выделения из половых путей.
• При истинной эрозии шейки матки могут наблюдаться
кровянистые выделения из травмированных сосудов и
бели разных характеристик, как симптомы воспаления
шейки матки.
17. диагностика
ДИАГНОСТИКА• клиническую оценку симптомов;
• осмотр шейки матки в зеркалах, визуальная оценка шейки
матки после обработки уксусной кислотой (VIA);
• цитологическое исследование цервикальных мазков;
бактериоскопическое и бактериологическое исследования
отделяемого из влагалища, цервикального канала и
уретры;
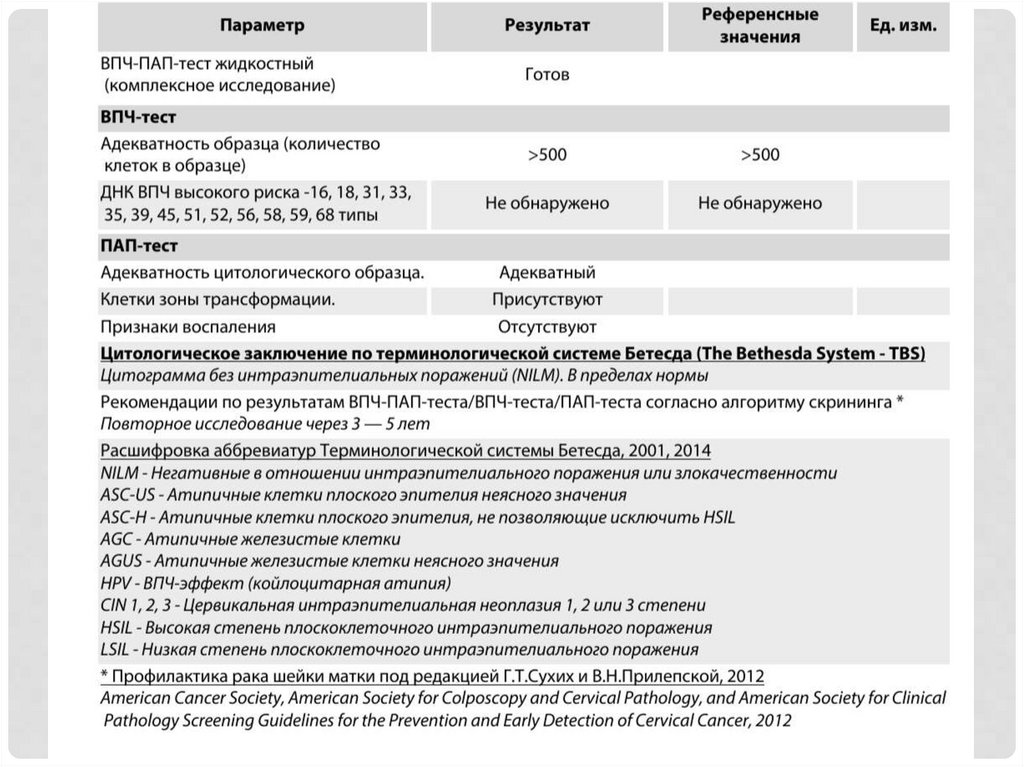
• ВПЧ-тестирование;
• кольпоскопию;
• биопсию шейки матки и гистологическое исследование.
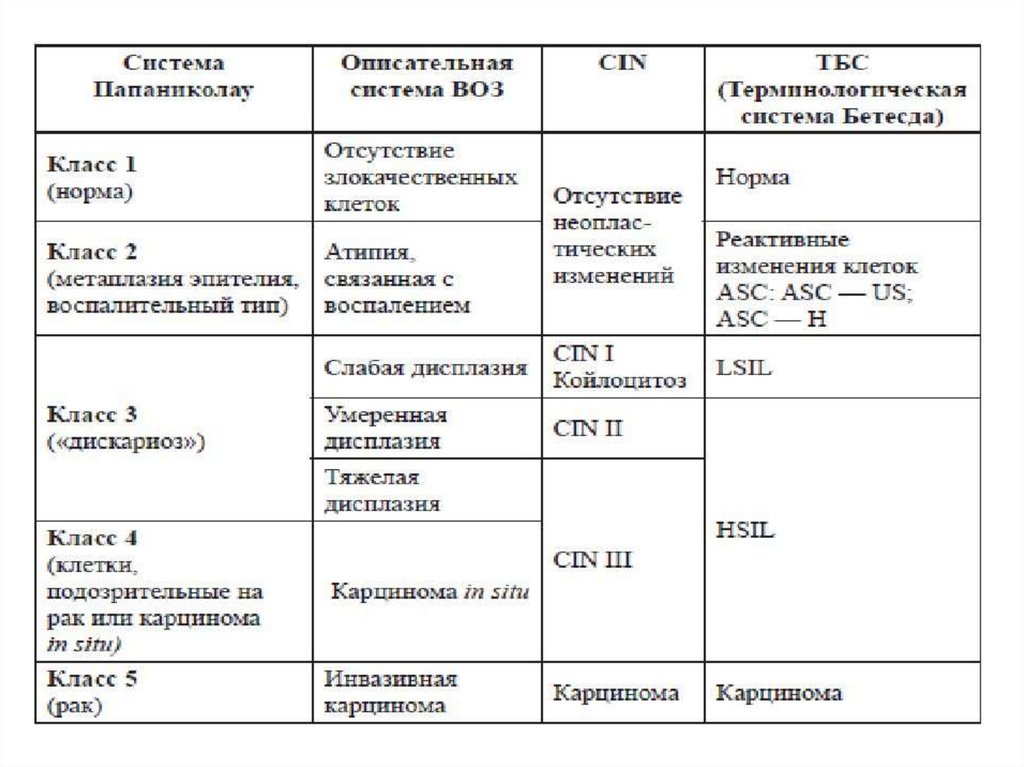
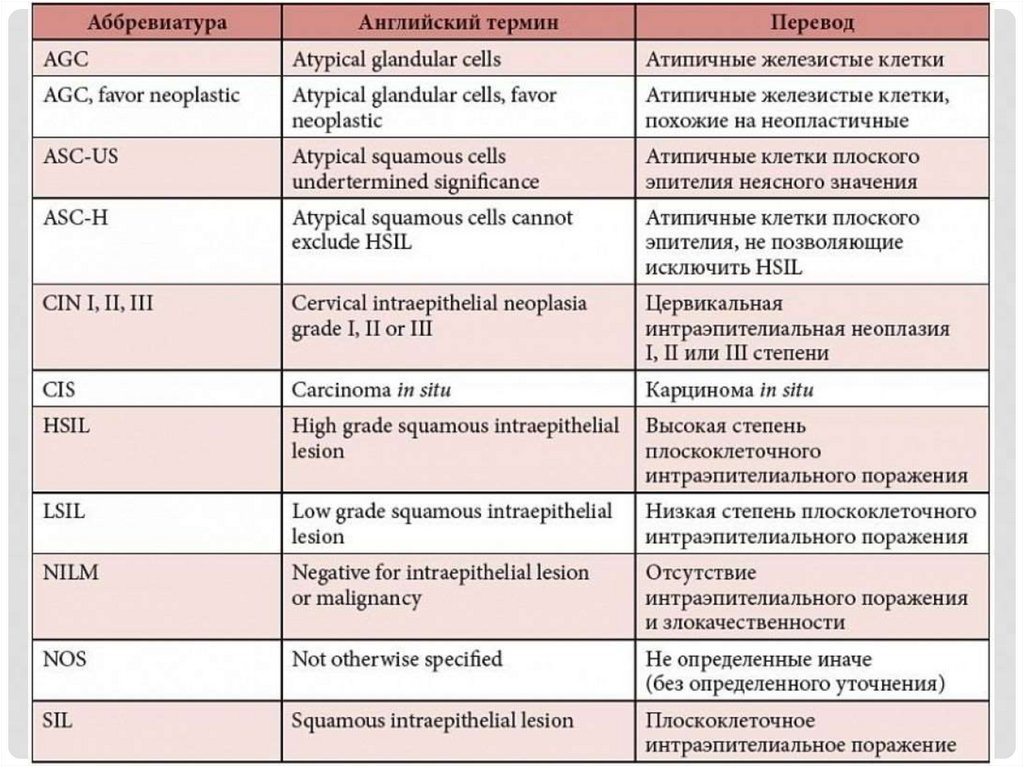
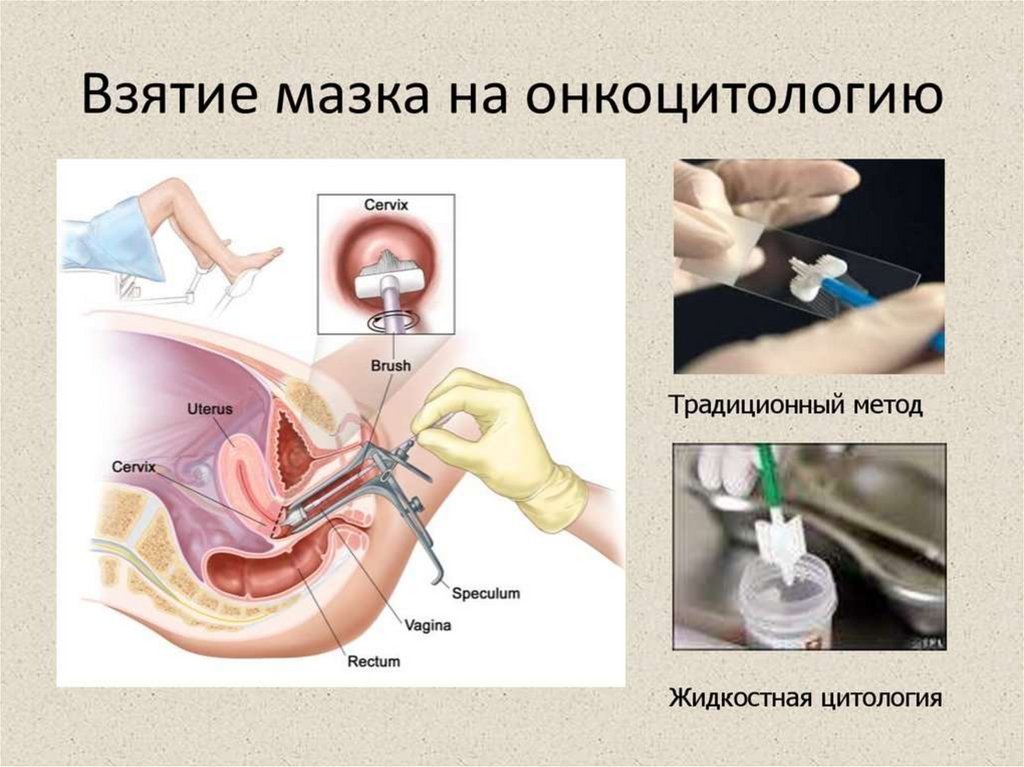
18. мазок на онкоцитологию
МАЗОК НА ОНКОЦИТОЛОГИЮ• Рекомендуется проведение цитологического исследования
микропрепарата шейки матки всем женщинам в возрасте от
21 до 65 лет с интервалом в 3 года с целью выявления CIN.
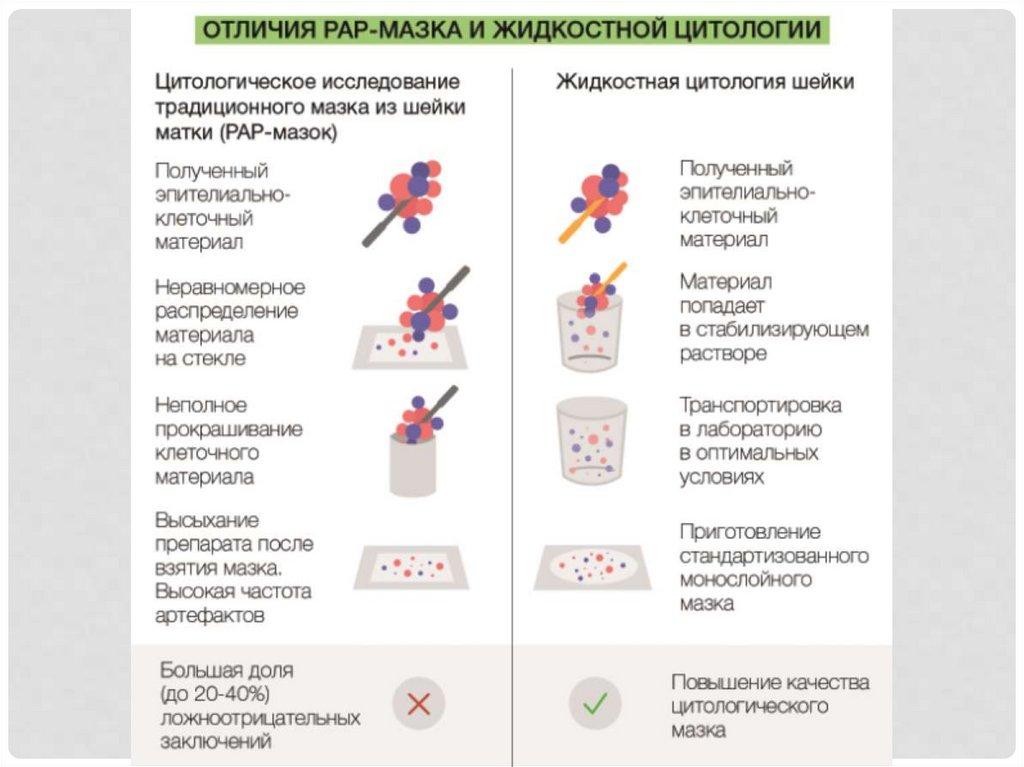
• Цитологическое исследование (традиционная и жидкостная
цитология) относятся к основным методам диагностики
состояния шейки матки.
• Около 10% традиционных цитологических мазков являются
неадекватными, что связано с неправильной техникой
забора материала и приготовления препарата.
• Жидкостная цитология является более эффективной для
выявления CIN, прежде, всего ввиду многократного
уменьшения числа неадекватных мазков
19.
20.
21.
22.
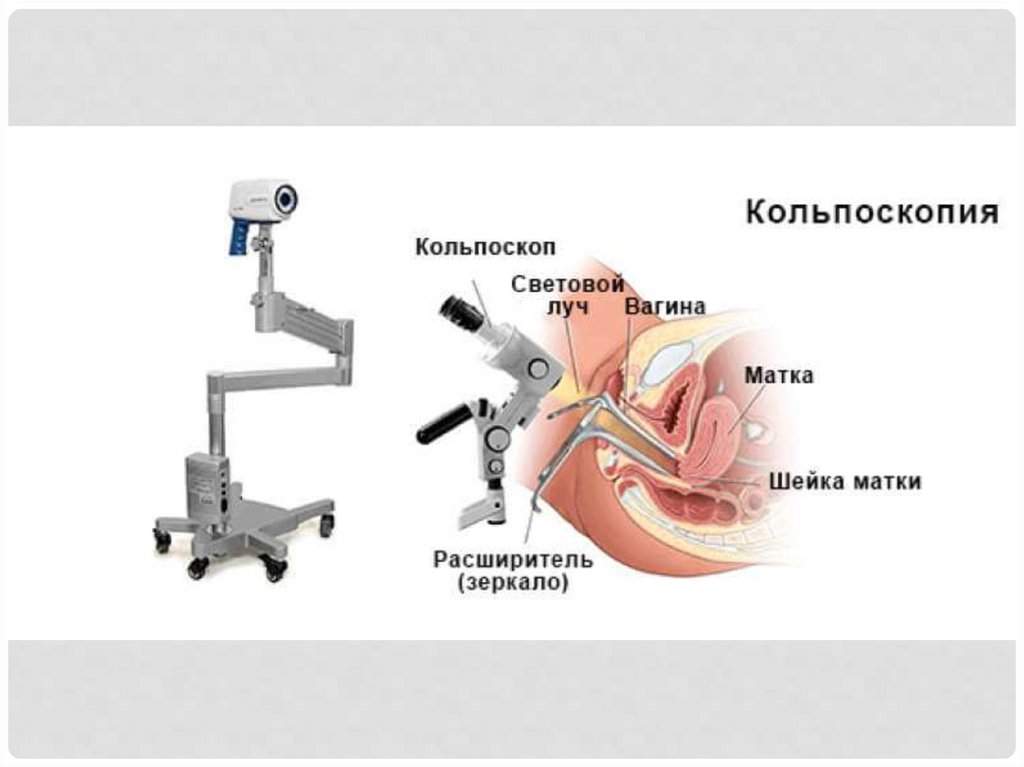
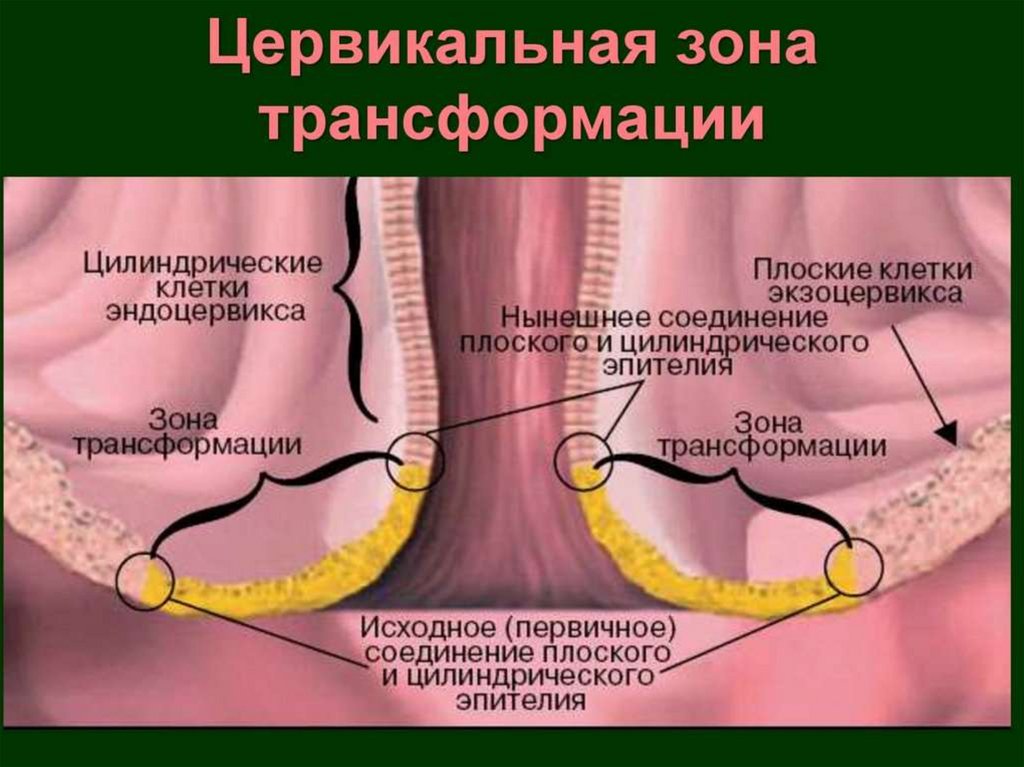
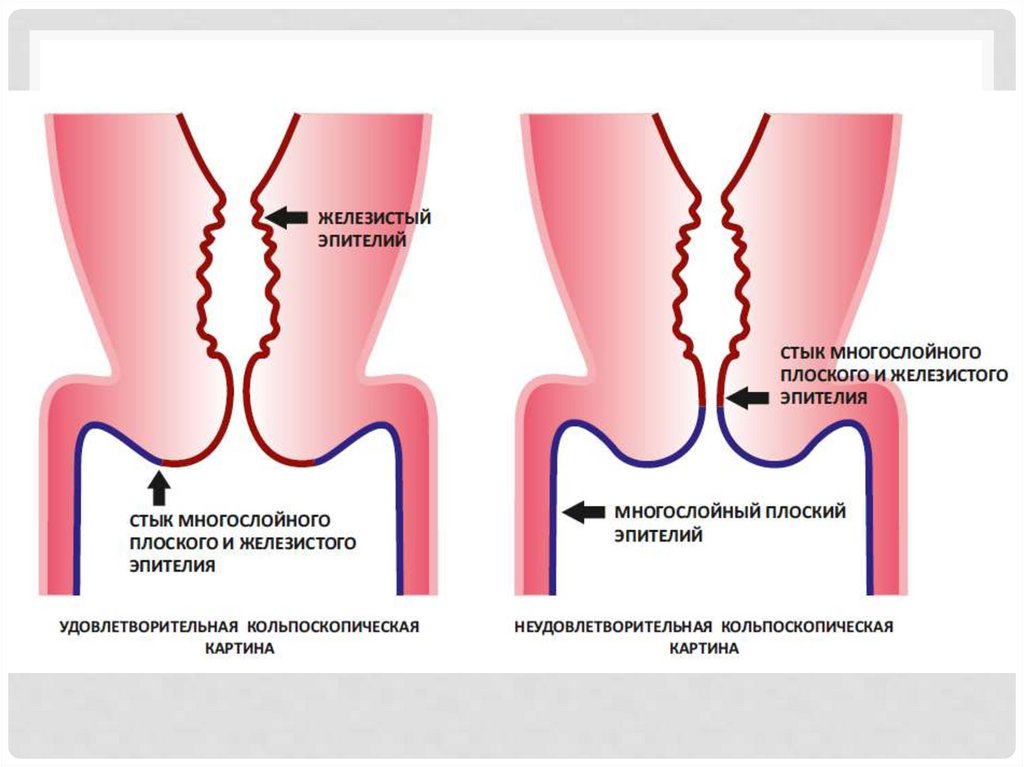
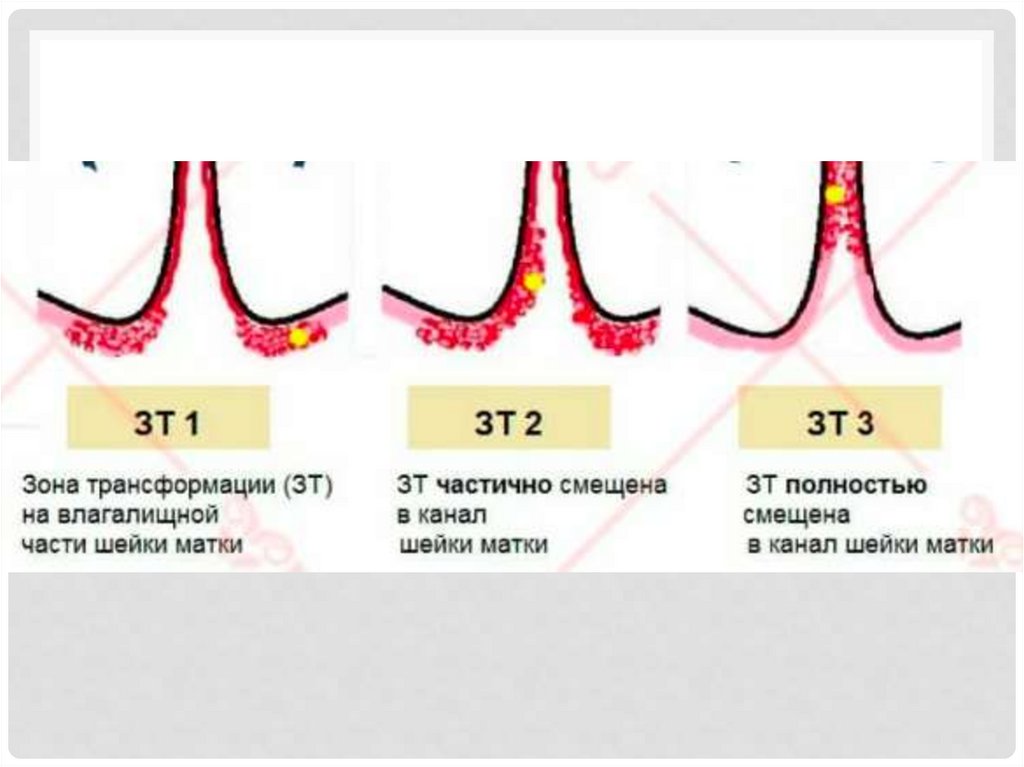
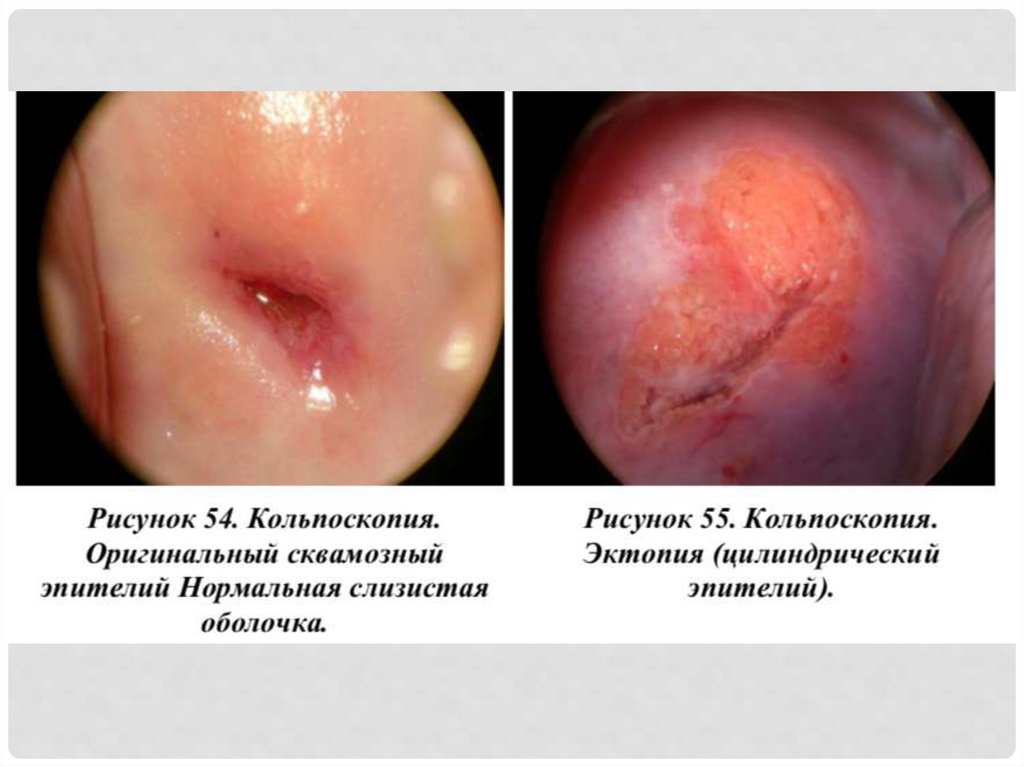
23. кольпоскопия
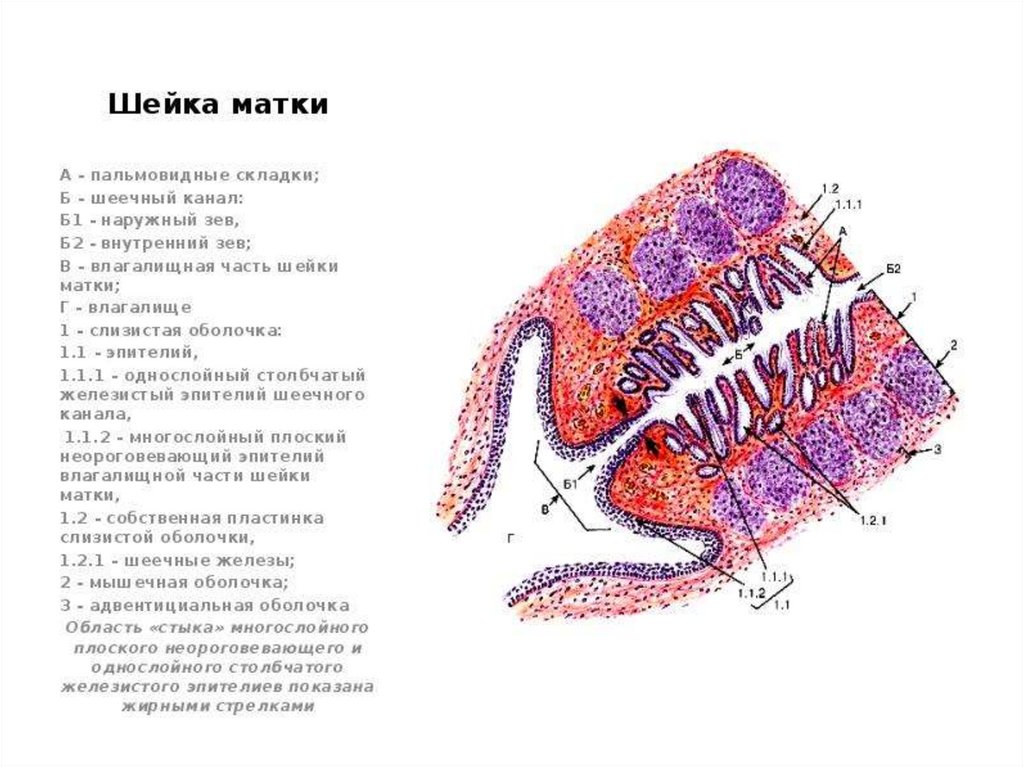
КОЛЬПОСКОПИЯПри кольпоскопии оценивают:
• цвет;
• состояние сосудистого рисунка;
• поверхность и уровень многослойного плоского эпителия;
• стык эпителиев;
• характер и форму желез;
• реакцию эпителия на пробу с раствором уксусной кислоты;
• реакцию эпителия на пробу Шиллера.
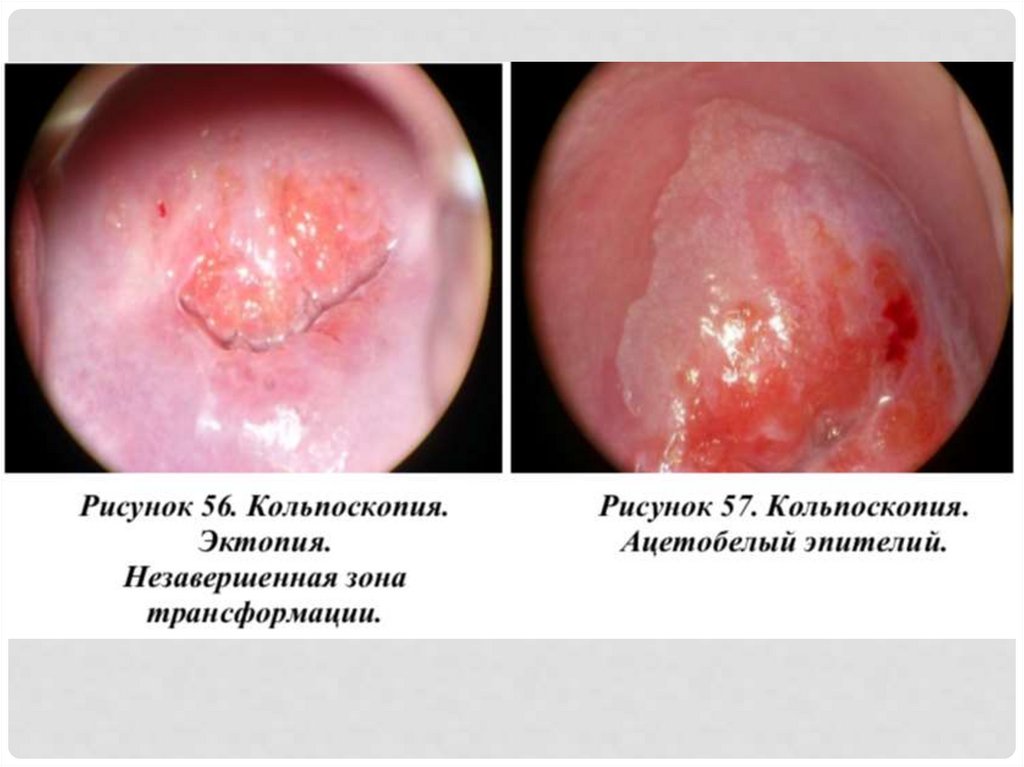
24. Проба с уксусной кислотой
ПРОБА С УКСУСНОЙ КИСЛОТОЙ• Уксусную кислоту (3 или 5% раствор) с помощью ватного
шарика равномерно наносят на влагалищную часть
шейкиматки.
Под влиянием уксусной кислоты в покровном эпителии
происходят следующие процессы:
– кратковременный отек;
– набухание клеток шиповидного слоя;
– сокращение подэпителиальных сосудов;
– уменьшение кровоснабжения тканей.
25. Проба с уксусной кислотой
ПРОБА С УКСУСНОЙ КИСЛОТОЙ• Позволяет идентифицировать границы между
нормальным и патологическим эпителием, который
проявляется в виде белого пятна (ацетобелый эпителий) и
отграничивается от нормальной слизистой четкой
демаркационной линией.
• Визуальный эффект действия уксусной кислоты зависит
от количества ядерного белка и специфического
цитокератина в ткани слизистой. Чем выше плотность
ядра и, следовательно, его насыщенность белком, тем более
выражена реакция химической коагуляции ткани, и,
соответственно, более затруднена визуализация
подэпителиальных сосудов.
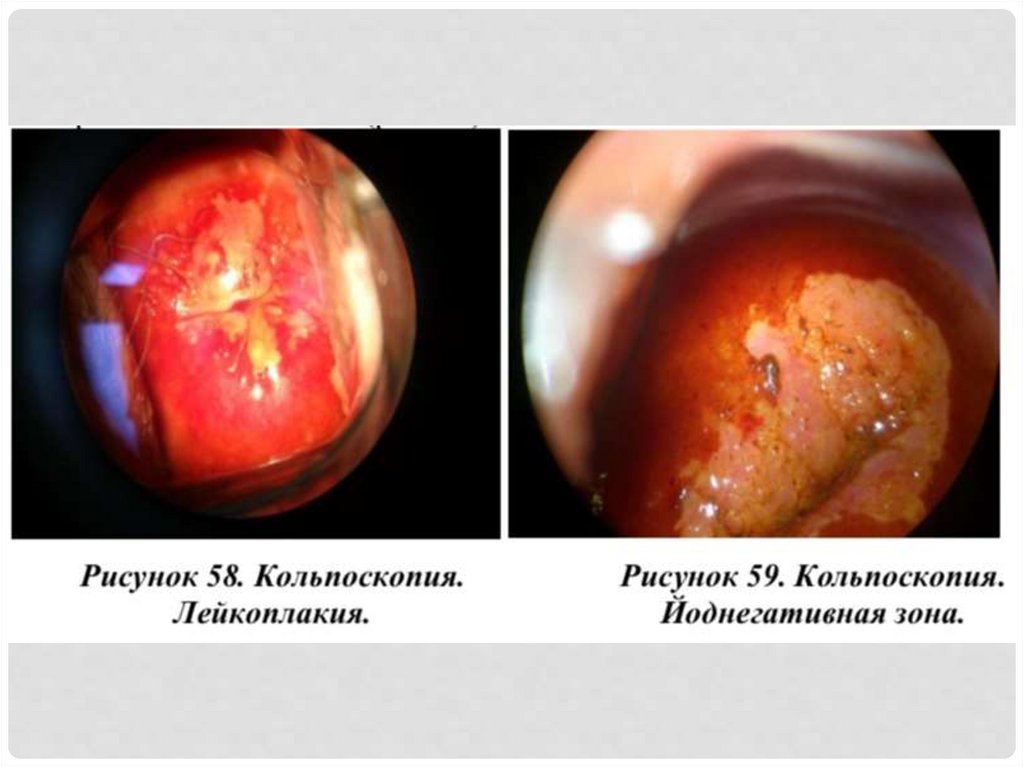
26. проба шиллера
ПРОБА ШИЛЛЕРА• Для пробы Шиллера используют аппликации 3% раствора
Люголя (йод – 1 г, йодид калия – 2 г, дистиллированная
вода – 300 г).
• Метод основан на определении содержания гликогена в
клетках эпителия. Зрелый плоский эпителий, богатый
гликогеном, смешиваясь с кристаллами йода,
окрашивается в темно- коричневый (бурый) цвет (йодположительная проба), в то время как цилиндрический
или патологический плоский эпителий, в котором
концентрация гликогена незначительна, не
видоизменяется при обработке йодсодержащим раствором
(йод-отрицательная проба).















 Медицина
Медицина