Похожие презентации:
Тема 8,9
1.
ФГБОУ ВО «Хакасский государственный университет им. Н.Ф. Катанова»Медицинский институт
Кафедра хирургии с курсом урологии, онкологии, травматологии и ортопедии
ЛЕКЦИЯ
ТЕМА № 8: Повреждения полостей – повреждения
черепа, грудной, брюшной полостей.
Преподаватель:
Ким Дмитрий Викторович
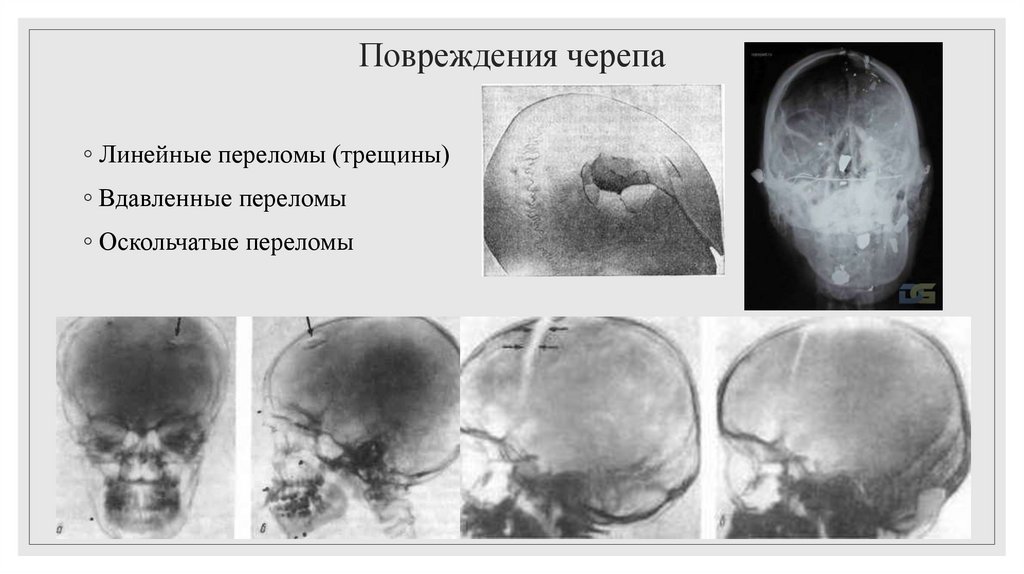
2. Повреждения черепа
◦ Линейные переломы (трещины)◦ Вдавленные переломы
◦ Оскольчатые переломы
3. Переломы свода черепа
◦ Могут быть закрытыми и открытыми◦ Местные проявления – гематома в области
волосяного покрова части головы, рана при
открытом повреждении, другие изменения,
выявляемые при ощупывании.
◦ Могут быть нарушения сознания от
кратковременной его потери до комы,
в зависимости от степени повреждения, что
способно привести к нарушению дыхания.
4. Первая помощь
◦ Если пострадавший находится в сознании и удовлетворительном состоянии, то егонадо уложить на спину на носилки без подушки.
◦ На рану головы наложить повязку.
◦ При бессознательном состоянии пострадавшего нужно уложить на носилки на спину
в положении полуоборота, для чего под одну из сторон туловища подложить валик
из верхней одежды.
◦ Голову повернуть в сторону, по возможности в левую, чтобы в случае возникновения
рвоты рвотные массы не попали в дыхательные пути, а вытекли наружу.
◦ Расстегнуть всю стягивающую одежду.
◦ Если у пострадавшего имеются зубные протезы и очки, то снять их.
◦ При острых нарушениях дыхания произвести искусственное дыхание.
5. Переломы основания черепа
Часто возникает истечение цереброспинальной жидкости (ликвора) из носа(назальная ликворея – при дефекте твёрдой мозговой оболочки в области пластинки
решётчатой кости или в месте перелома клиновидной кости) или из слухового
прохода (ушная ликворея – при переломе пирамиды височной кости).
При этом возникающие кровоизлияния в
мягкие ткани головы характеризуются
соответствующей локализацией: при переломе
костей в области передней черепной ямки –
область глазниц (симптом очков); средней черепной
ямки (пирамиды височной кости) – область
сосцевидного отростка; задней черепной ямки –
область затылка или задней поверхности шеи.
6. Первая помощь
Пострадавшего уложить на спину, освободить дыхательные пути от слизи,рвотных масс, при нарушении дыхания провести искусственное дыхание;
В случае выделения крови и спинномозговой жидкости из ушей и носа провести
тампонацию на короткий промежуток времени;
Срочно госпитализировать.
7. Закрытые травмы мозга
К закрытой черепно-мозговой травме относят повреждения мозга без нарушенияцелостности кожного покрова и случаи ранения мягких тканей головы без
повреждения костей черепа.
Различают сотрясение, ушиб, сдавление мозга, эти виды травм могут сочетаться.
Механизмы изменений при закрытой черепно-мозговой травме:
1) непосредственное повреждение мозга в точке приложения механической силы;
2) распространение ударной волны внутри черепа с механической деформацией и
сотрясением мозга, возможным его ушибом о внутренние костные выступы черепа
(противоудар);
3) расстройство микроциркуляции со спазмом сосудов, а затем – гиперемией и
венозным застоем, нарушением циркуляции цереброспинальной жидкости,
развитием гипоксии и отёка мозга.
8.
ДиагностикаРентгенография черепа в двух проекциях позволяет выявить перелом костей,
наличие вдавления костных отломков.
Поясничная пункция – пункция подпаутинного пространства спинного мозга
между остистыми отростками LIII, L или LIV, LV. Её цель – выяснить характер
цереброспинальной жидкости; наличие в ней крови, степень прозрачности, большое
значение имеет повышение ликворного давления (в норме 100-180 мм вод.ст.). При
пункции берут 1-2 мл жидкости для лабораторного исследования – определения
клеточного состава, содержания белка и др.
Эхоэнцефалография – УЗИ головного мозга, позволяет определить наличие
внутричерепной гематомы и смещение мозга, обусловленное гематомой.
Ангиография – контрастное исследование сосудов мозга, используется в случаях,
когда другие методы не позволяют установить диагноз. Этот метод даёт возможность
чётко определить внутричерепную гематому.
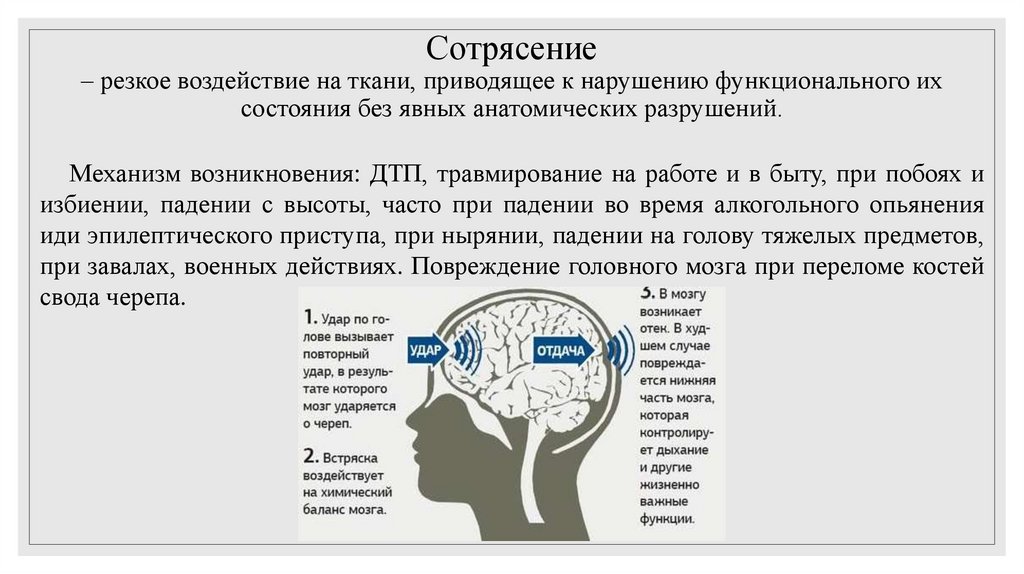
9. Сотрясение – резкое воздействие на ткани, приводящее к нарушению функционального их состояния без явных анатомических
разрушений.Механизм возникновения: ДТП, травмирование на работе и в быту, при побоях и
избиении, падении с высоты, часто при падении во время алкогольного опьянения
иди эпилептического приступа, при нырянии, падении на голову тяжелых предметов,
при завалах, военных действиях. Повреждение головного мозга при переломе костей
свода черепа.
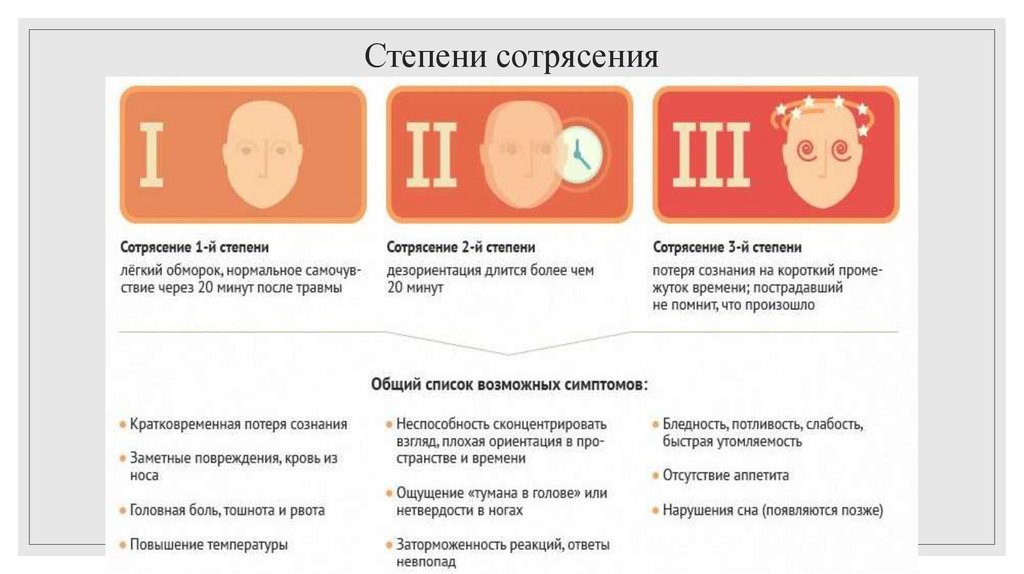
10. Степени сотрясения
11.
Типичные симптомы сотрясения мозга:◦ Кратковременная спутанность сознания (от нескольких минут до суток и более) и ретроградная
амнезия (не может вспомнить события до травмы).
◦ Головокружение, в состоянии покоя, а при перемене положения тела, повороте головы усиливается.
◦ Головная боль пульсирующего характера.
◦ Тошнота, рвота.
◦ Нарушения зрения. Диплопия (двоение в глазах). При попытке чтения, при движении глаз
ощущается боль. Светобоязнь, глаза болезненно реагировать на обычный свет.
Косвенные признаки:
◦ Слабость.
◦ Заторможенность, замедленная бессвязная речь.
◦ Повышенная чувствительность к шуму, раздражают умеренные звуки.
◦ Нарушение координации движения.
◦ Замедленность в ответах на вопросы или следовании указания.
◦ Очаговые поражения: нарушения речи, чувствительности, движений конечности, шум в ушах ,
мимики и т. д.
◦ Плохая концентрация.
◦ Изменения характера.
12.
Лечение проводят в стационаре, наблюдение за больным осуществляют в течение10-12 дней, чтобы своевременно выявить другие возможные повреждения мозга,
иногда протекающие под видом сотрясения.
Назначают постельный режим на 5-7 дней, применяют успокаивающие,
сосудорасширяющие, антигистаминные средства.
При явлениях отёка мозга проводят дегидратационную терапию.
13. Сдавление головного мозга
Сдавление головного мозга при травматических повреждениях происходитвследствие механического уменьшения ёмкости черепной коробки за счёт костных
отломков (при вдавленных переломах черепа), нарастающей внутричерепной
гематомы, увеличения объёма мозга из-за его травматического отёка при массивных
ушибах.
Наиболее частой причиной сдавления мозга являются внутричерепные
кровоизлияния вследствие повреждения сосудов (в 80% случаев – a. meningea
media или её ветвей), вен мозговых оболочек, венозных синусов, диплоических вен и
образования гематомы.
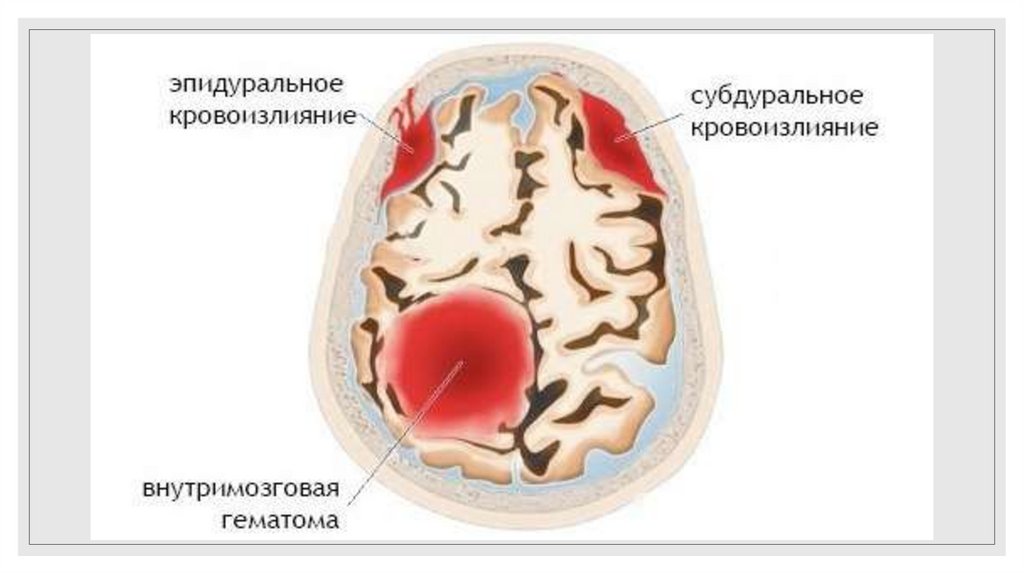
Различают следующие виды расположения гематом по отношению к мозгу и его
оболочкам: эпидуральная гематома – скопление крови над твёрдой мозговой
оболочкой; субдуральная гематома – скопление крови под твёрдой мозговой
оболочкой; внутрижелудочковая гематома – скопление крови в желудочках
мозга; внутримозговая гематома – скопление крови в мозговой ткани.
14.
15.
Для появления клинических симптомов сдавления мозга достаточно небольшогоколичества крови – 30-40 мл. Для внутрижелудочковых гематом достаточен и
меньший её объём, для них характерно быстрое развитие мозговой комы с тяжёлыми
нарушениями сердечно-сосудистой и дыхательной деятельности, менингеальными
симптомами, лихорадкой.
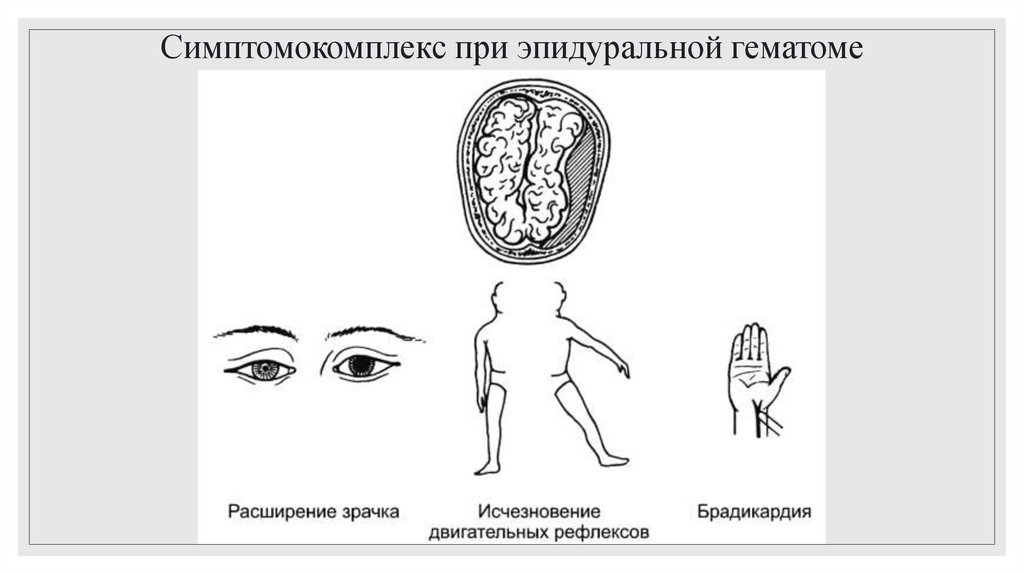
Симптомы сдавления мозга проявляются не сразу, а через несколько часов или
дней после травмы (так называемый светлый промежуток). Сразу же после травмы
может быть кратковременная потеря сознания, обусловленная сотрясением мозга,
затем сознание восстанавливается, головная боль исчезает или уменьшается, потом
она вновь нарастает, может стать невыносимой, одновременно появляются
головокружение, тошнота, рвота. Дыхание учащается, пульс становится редким,
наполнение его хорошее, АД не изменяется или несколько повышается. Больной
становится заторможенным, нарастает угнетение сознания, вплоть до комы. На
стороне расположения гематомы отмечается расширение зрачка, на противоположной
исчезают двигательные рефлексы, наступает паралич.
16.
Симптомокомплекс при эпидуральной гематоме17.
Эхоэнцефалография, КТ позволяют уточнить локализацию внутричерепнойгематомы, рентгенография выявляет вдавленный перелом свода черепа.
Лечение сдавления мозга хирургическое. Оно предусматривает удаление костных
отломков при вдавленных переломах, удаление гематомы и остановку
продолжающегося кровотечения.
При тяжёлой черепно-мозговой травме лечение включает реанимационные
мероприятия с целью восстановления проходимости дыхательных путей, устранения
западения языка, удаления крови, рвотных масс; при остановке дыхания выполняют
интубацию трахеи для проведения управляемого дыхания, осуществляют
мероприятия по борьбе с шоком и кровопотерей, проводят инфузионную терапию.
При развитии отёка мозга применяют дегидратационную терапию. Проводят
коррекцию ацидоза, назначают десенсибилизирующие, седативные средства,
оксигенотерапию, используют местную гипотермию.
18. Ушиб мозга
Характеризуется нарушением целостности мозгового вещества на ограниченномучастке. Повреждение вещества мозга может быть в виде небольших кровоизлияний
или размягчения, разрушения мозговой ткани.
Степень
№
тяжести
Продолжительность
потери сознания
Симптомы
1 Легкая
От нескольких минут до 1- Кратковременное нарушение речи, асимметрия
2 часов, по типу оглушения глубоких рефлексов, парез мимической
или сопора
мускулатуры
2 Средней
тяжести
В течение нескольких
часов
3 Тяжелая
В течение многих суток, по Развитие диэнцефало-катаболического или
типу сопора или комы
мезэнцефало-бульбарного синдрома
Присоединяются снижение реакции зрачка на
свет, роговичных рефлексов, иногда нистагм,
нарушения дыхания и кровообращения
19.
Лечение ушибов мозга зависит от тяжести поражения. Постельный режим прилёгкой степени необходим в течение 2 нед, при средней тяжести – 3 нед, при тяжёлой
– 4 нед.
Лечение консервативное, как и при сотрясении мозга, включает дегидратационную
терапию,
применение
антибактериальных
средств
(антибиотиков)
для
предупреждения менингита, энцефалита. Последнее возможно при переломе
основания черепа с возникшим сообщением субарахноидального пространства с
носоглоткой, слуховым проходом, когда появляется риск проникновения микрофлоры
в полость черепа. Используют поясничные пункции с диагностической целью.
При размозжении вещества мозга с развитием некроза появляется местный отёк,
который приводит к сдавлению мозга, как и при внутричерепной гематоме. В этих
случаях показана операция – трепанация черепа с удалением некротизированной
ткани мозга.
20. Классификация закрытых повреждений
Повреждения грудной полостиКлассификация закрытых повреждений
I. Без повреждения внутренних органов:
II. С повреждением внутренних органов:
1. Без повреждения костей
1. Без повреждения костей
2. С повреждением костей
2. С повреждением костей
21. Классификация ранений груди
I. Непроникающие ранения (слепые исквозные)
1. Без повреждения внутренних органов:
А) без повреждения костей
Б) с повреждением костей
2. С повреждением внутренних органов:
А) без гемоторакса, с малым и
средним гемотораксом
Б) с большим гемотораксом
II. Проникающие ранения (сквозные, слепые)
1. С ранением плевры и легкого (без гемоторакса, с
гемотораксом):
А) без открытого пневмоторакса
Б) с открытым пневмотораксом
В) с клапанным пневмотораксом
2. С ранением переднего отдела средостения:
А) без повреждения органов
Б) с повреждением сердца
В) с повреждением крупных сосудов
3. С ранением заднего средостения:
А) без повреждения органов
Б) с повреждением трахеи
В) с повреждением пищевода
Г) с повреждением аорты
Д) с повреждением органов в различных
сочетаниях
22. Повреждения грудной клетки и органов грудной полости
1. Ушибы грудной клетки.2. Переломы ребер:
◦ одиночные;
◦ множественные.
3. Переломы ключицы.
4. Ранения грудной клетки:
◦ непроникающие и проникающие;
◦ с повреждением и без повреждения органов грудной полости, с развитием
пневмоторакса и гемоторакса.
23. Переломы ребер без повреждения органов грудной полости
СимптомыДиагноз
сильная боль в месте перелома,
усиливающаяся
при
кашле,
дыхании и перемене положения
больного.
рентгенологическое исследование
Транспортировка
в полусидячем положении.
Лечение
межреберная анестезия 0,25%
раствором
новокаина,
иммобилизация
круговой
бинтовой
повязкой,
липкопластырной фиксирующей
повязкой.
24.
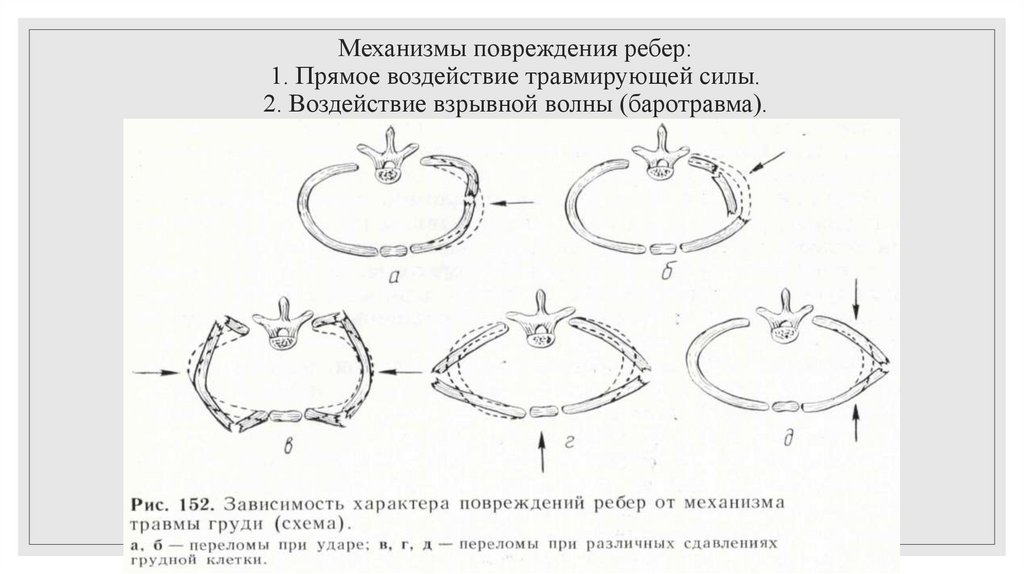
Механизмы повреждения ребер:1. Прямое воздействие травмирующей силы.
2. Воздействие взрывной волны (баротравма).
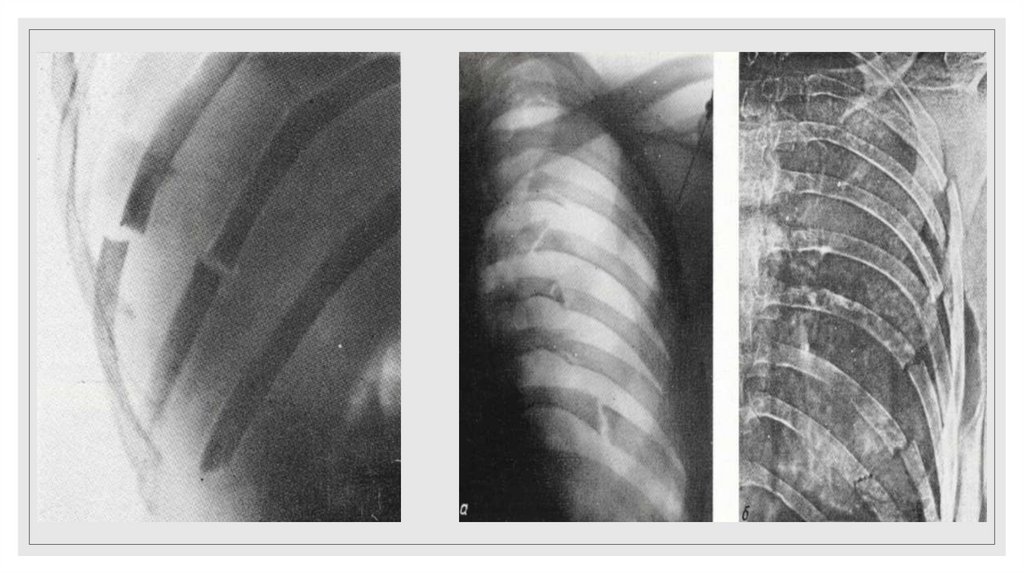
25. Рентгенодиагностика переломов ребер основывается на определении линии перелома и смещении отломков. Косвенным признаком
повреждения ребер являетсяналичие параплевральной гематомы, имеющей полуовальную форму и
располагающейся вдоль внутренней поверхности ребер на уровне их повреждений
или несколько ниже.
◦ Важно помнить, что на стандартных прямых рентгенограммах видны ребра до VIII
включительно.
◦ Переломы нижних ребер могут сочетаться с повреждением органов брюшной
полости (печень, селезенка).
◦ Чаще всего на стандартных прямых рентгенограммах не диагностируются
переломы боковых отрезков без смещения отломков либо с незначительным
смещением отломков.
◦ Необходимо тщательно изучать не только ребра, но остальные кости (ключицы,
лопатки, позвоночник, а так же грудину)
26.
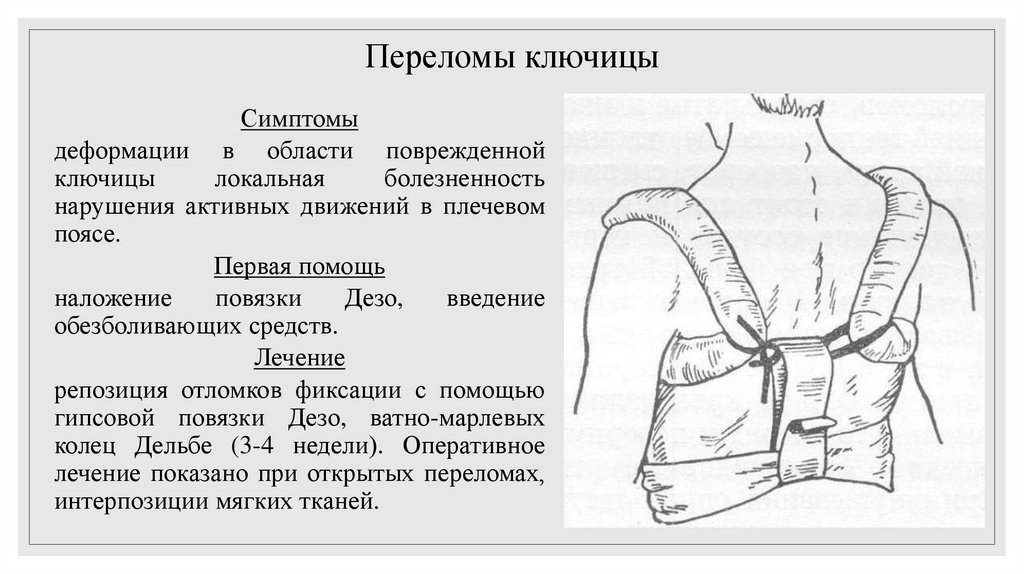
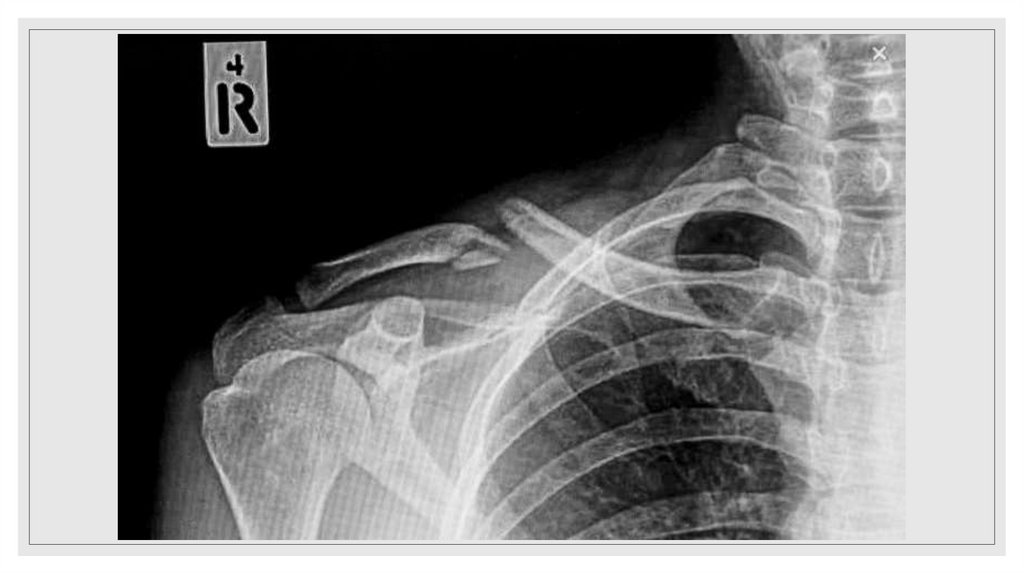
27. Переломы ключицы
Симптомыдеформации в области поврежденной
ключицы
локальная
болезненность
нарушения активных движений в плечевом
поясе.
Первая помощь
наложение
повязки
Дезо,
введение
обезболивающих средств.
Лечение
репозиция отломков фиксации с помощью
гипсовой повязки Дезо, ватно-марлевых
колец Дельбе (3-4 недели). Оперативное
лечение показано при открытых переломах,
интерпозиции мягких тканей.
28.
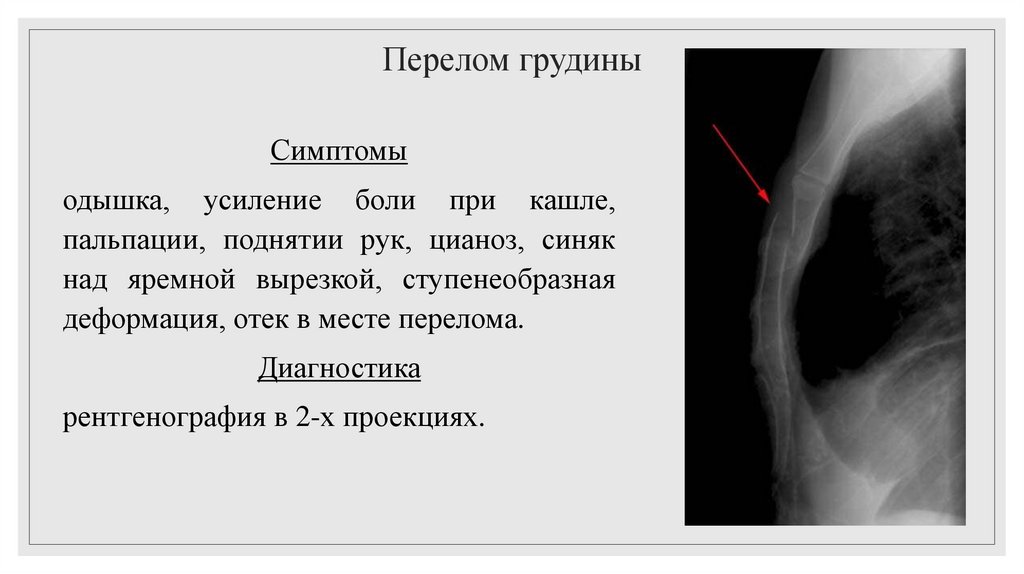
29. Перелом грудины
Симптомыодышка, усиление боли при кашле,
пальпации, поднятии рук, цианоз, синяк
над яремной вырезкой, ступенеобразная
деформация, отек в месте перелома.
Диагностика
рентгенография в 2-х проекциях.
30.
Лечение переломов грудиныБез смещения: анальгетики + блокады.
Со смещением:
◦ сопоставление переразгибанием в грудном отделе позвоночника;
◦ скелетное вытяжение с помощью пулевых щипцов;
◦ открытая репозиция и остеосинтез.
31. Ушиб легкого
◦ При контузии в легочной ткани возникают циркуляторные нарушения,кровоизлияния, разрывы легочной ткани с образованием полостей, заполненных
кровью или воздухом (гематоцеле и пневматоцеле), коллапс (безвоздушные участки)
или эмфизема.
◦ Рентгенологически картина разнообразная: от усиления и деформации легочного
рисунка с наличием мелкоочаговых сливных инфильтратов до обширных
инфильтратов, занимающих большую часть легкого.
◦ Рентгенологические изменения определяются в первые часы после травмы,
обратное развитие через 12-15 дней. При обширных поражениях обратное развитие
до 1 и более месяцев. Гематоцеле и пневматоцеле могут остаться на всю жизнь.
32.
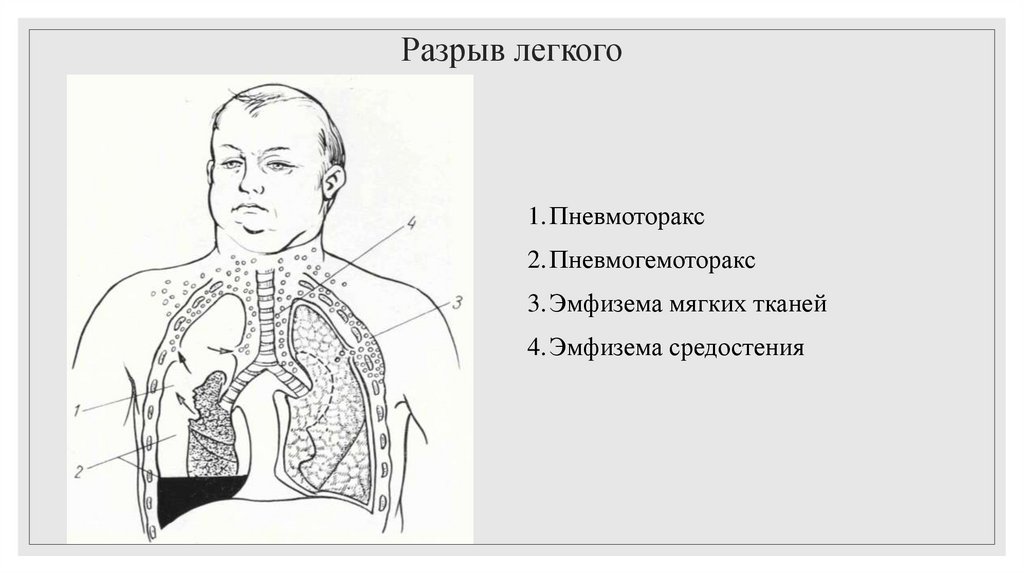
33. Разрыв легкого
1. Пневмоторакс2. Пневмогемоторакс
3. Эмфизема мягких тканей
4. Эмфизема средостения
34. Пневмоторакс
◦ Закрытый пневмоторакс – наличие воздуха в плевральной полости без сообщенияс атмосферным воздухом. В зависимости от объема поступившего воздуха в
плевральную полость возникает различная степень коллапса легкого и смещение
средостения в здоровую сторону.
◦ Открытый пневмоторакс – имеется сообщение с атмосферным воздухом через
поврежденную плевру или бронх. На вдохе смещение средостения в здоровую
сторону, при выдохе – в исходное положение.
◦ Клапанный пневмоторакс – имеется сообщение с атмосферным воздухом при
вдохе, при выдохе сообщение перекрывается. Быстро увеличивается давление в
плевральной полости, что приводит к выраженному коллапсу легкого,
значительному смещению средостения и сосудистому коллапсу.
35.
36.
Закрытый пневмотораксКлиника: Одышка. При перкуссии в области пневмоторакса определяется
коробочный звук. При аускультации дыхание резко ослабленное.
Лечение: пункция плевральной полости (во 2-м межреберье).
Открытый пневмоторакс
Клиника: То же + свист воздуха из раны грудной клетки
Первая помощь и лечение: наложение герметизирующей (окклюзионной) повязки,
сердечные и обезболивающие средства, кислород. Пункция или дренирование
плевральной полости.
Клапанный пневмоторакс
Клиника: То же + тяжелое состояние, цианоз, резкая нарастающая одышка.
Лечение: плевральная пункция и дренирование плевральной полости, активный
дренаж, подводный дренаж по Бюлау.
37. Эмфизема мягких тканей и средостения
◦ Межмышечнаяи
подкожная
эмфизема – достоверный признак
повреждения легкого и плевры, да
же при отсутствии признаков
пневмоторакса
◦ Эмфизема средостения – воздух
проникает в средостение при
разрывах
медиастинального
листка плевры, при разрывах
бронхов, трахеи и пищевода
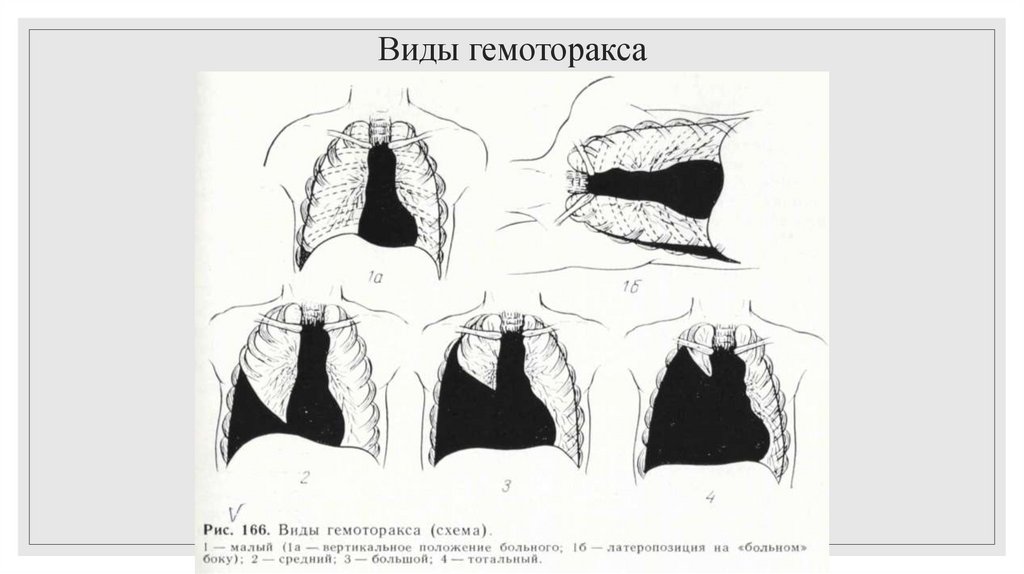
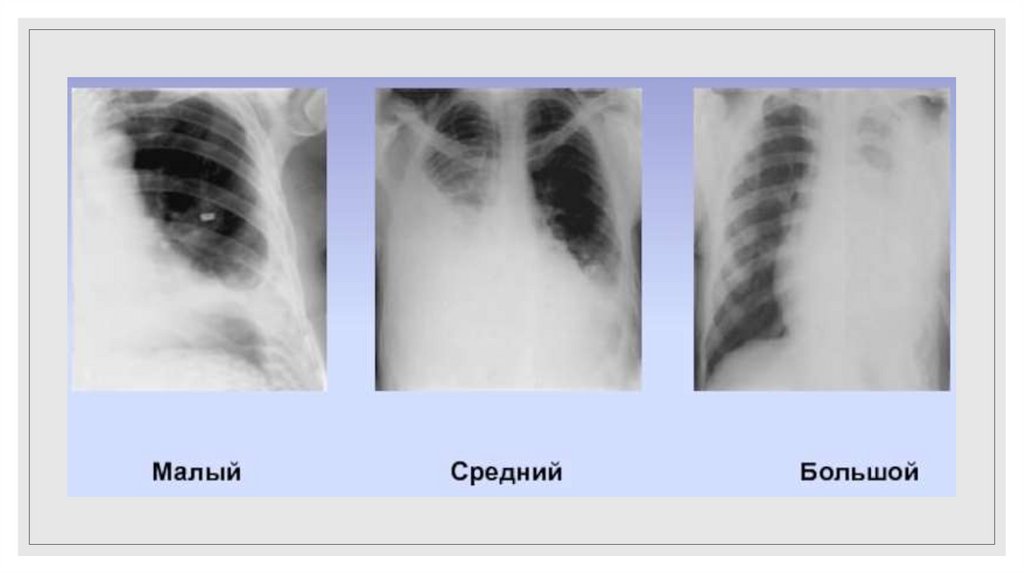
38. Гемоторакс
Классификация по Куприянову◦ Малый гемоторакс – наличие крови ниже угла лопатки (до 500 мл).
◦ Средний гемоторакс – граница жидкости на уровне угла лопатки (до
1000 мл).
◦ Большой гемоторакс – до уровня II ребра (до 1500 мл).
◦ Тотальный гемоторакс – жидкость заполняет всю плевральную
полость.
39. Виды гемоторакса
40.
41.
КлиникаЛечение
Одышка,
боль,
ДН,
симптомы
острой
кровопотери
(бледность
кожных покровов, холодный
пот).
Повторные
плевральные
пункции (в 5-6-м межреберье).
При
перкуссии
–
притупление звука в области
пораженного легкого.
При
аускультации
дыхание ослабленное
стороне поражения.
–
на
При нарастающем гемотораксе
–
торакотомия,
остановка
кровотечения.
42. Повреждение пищевода
◦ Эмфизема средостения носит ограниченный характер, нарастаетмедленно.
◦ Прямой признак – законтурный затек контрастного вещества при
исследовании пищевода.
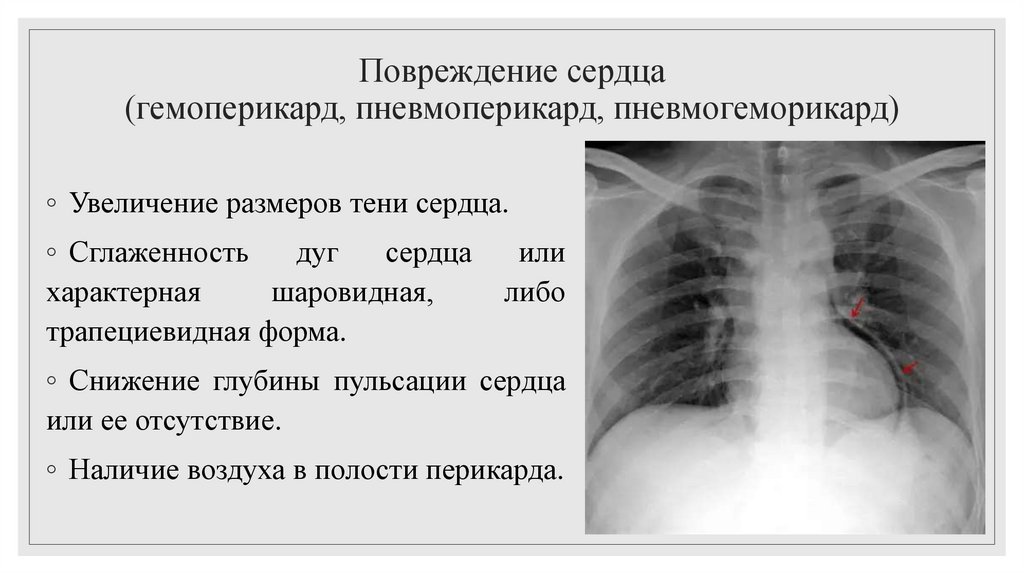
43. Повреждение сердца (гемоперикард, пневмоперикард, пневмогеморикард)
◦ Увеличение размеров тени сердца.◦ Сглаженность
дуг
сердца
характерная
шаровидная,
трапециевидная форма.
или
либо
◦ Снижение глубины пульсации сердца
или ее отсутствие.
◦ Наличие воздуха в полости перикарда.
44. Повреждение грудного отдела аорты
◦ Расширение тени верхнего средостения.◦ Наличие дополнительной
четкими контурами.
парааортальной
тени с недостаточно
◦ Наличие двойного или тройного контура аорты.
◦ Отклонение трахеи и главных бронхов.
◦ Наличие гемоторакса.
◦ Отклонение контрастированного пищевода.
45. Повреждение диафрагмы
◦ Высокое стояние купола диафрагмы.◦ Ограничение или отсутствие подвижности.
◦ Деформация и нечеткость контуров.
◦ Проникновение органов брюшной полости в грудную полость,
преимущественно слева.
46. Ранения
◦ Необходимо знать уровень как входного так и выходного отверстия.◦ Следует помнить, что вершина купола диафрагмы при обычном
дыхании на уровне переднего отрезка IV-V ребра.
◦ Все ранения ниже угла лопатки должны рассматриваться как
потенциально
торакоабдоминальные
и
должны
дополняться
исследованием брюшной полости.
◦ При большом и тотальном гемотораксе нужно думать о ранении
межреберных сосудов.
47.
48. Осложнения травм груди
◦ Пневмонии – возникают через несколько дней посте травмы илиранения.
◦ Ателектазы – причиной является закупорка бронхов сгустками крови,
мокротой, инородным телом.
◦ Гнойные процессы плевры – плевриты, эмпиема.
◦ Медиастиниты.
◦ Перикардиты.
◦ Рубцовые сужения бронхов и трахеи.
◦ Шоковое легкое и отек легкого.
◦ Травматические грыжи диафрагмы.
49. закрытые открытые
Повреждения брюшной полостизакрытые
открытые
50. Открытые повреждения органов брюшной полости А. Непроникающие Б. Проникающие 1) С повреждением органов брюшной полости
Открытые повреждения органов брюшной полостиА. Непроникающие
Б. Проникающие
1) С повреждением органов брюшной полости (полых, паренхиматозных, полых и
паренхиматозных).
2) Без повреждения органов брюшной полости.
Закрытые повреждения органов брюшной полости:
А. С разрывом полого органа
Б. С повреждением паренхиматозного органа.
В. С повреждением полого и паренхиматозного органа;
Г. Забрюшинная гематома.
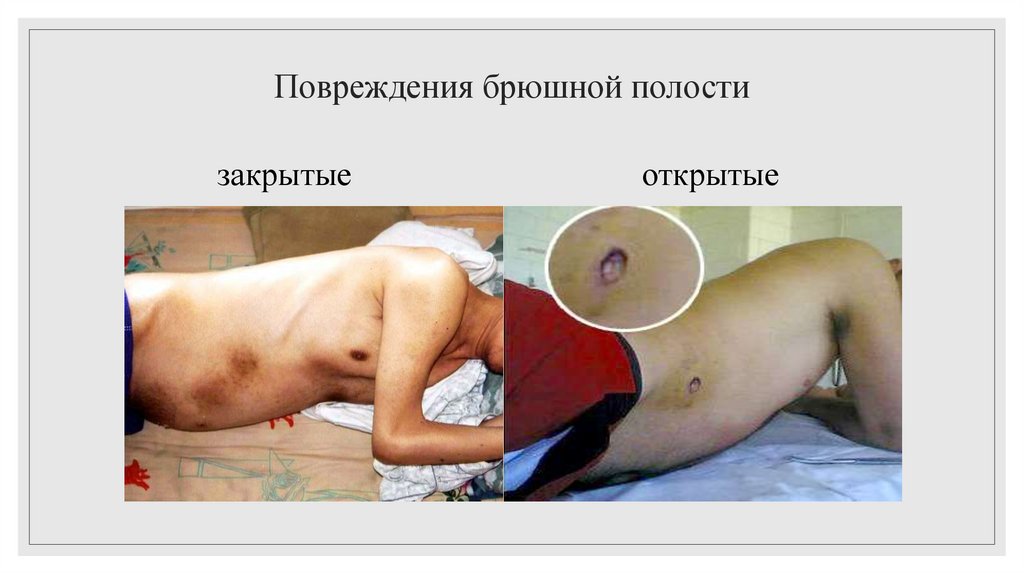
51. Открытыми называют травмы, которые сопровождаются ранениями кожных покровов (колотые, колото-резанные, огнестрельные). Когда
раневой канал доходит до париетальной брюшины и повреждаетего, то ранение считается проникающим в брюшную полость.
При закрытых травмах брюшной полости повреждений кожных
покровов нет.
52. Повреждение полых органов (желудок, кишечник)
Сопровождаетсявыходом
содержимого
органов
в
брюшную
полость,
что
вызывает
сильную
«кинжальную» боль в животе.
53. Повреждение паренхиматозных органов
Сопровождается кровотечением в брюшную полость (разрывыпечени, селезенки).
Признаки:
Нарастающая бледность кожных покровов
Влажные, холодные кожные покровы
Частый пульс
Частое дыхание
Угнетение сознания
54.
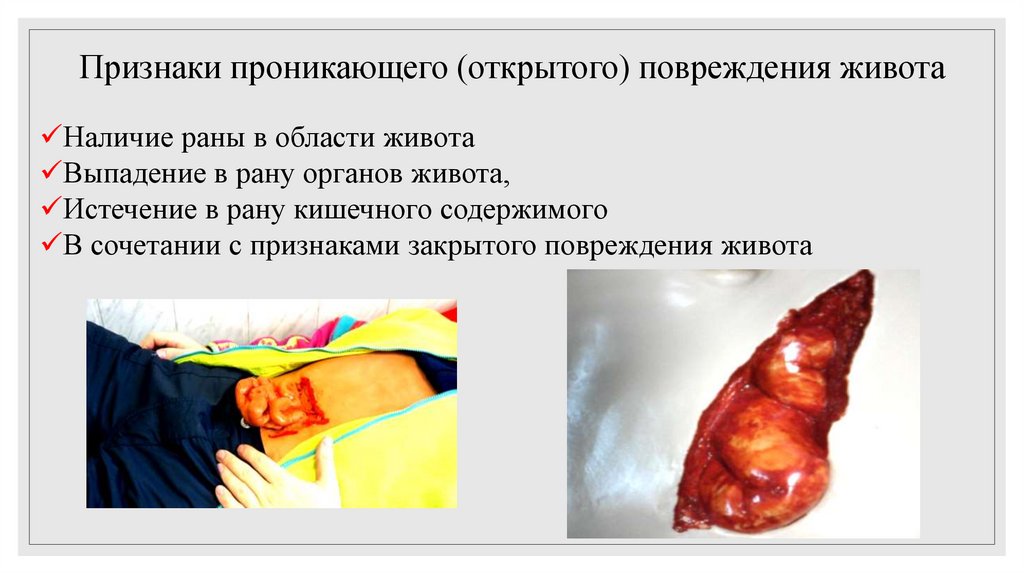
Признаки проникающего (открытого) повреждения животаНаличие раны в области живота
Выпадение в рану органов живота,
Истечение в рану кишечного содержимого
В сочетании с признаками закрытого повреждения живота
55. Прежде всего, нужно установить механизм травмы, так как он часто определяет локализацию и вид повреждения. Ранение или удар в
области нижних ребер справа или слева вызываетповреждение печени и селезенки, в нижние отделы живота – полых и
паренхиматозных органов.
При падении с высоты на ноги возникают отрывы и разрывы кишечника,
его брыжейки, забрюшинные гематомы.
При сдавлении живота возникают повреждения двенадцатиперстной
кишки и поджелудочной железы.
56. Для повреждений органов брюшной полости характерны жалобы на боли постоянного характера определенной локализации и
интенсивности. Наиболеевыражены боли при разрыве полых органов, они быстро приобретают разлитой
характер из-за перитонита.
Резкое усиление болей при движении или изменении положения тела является одним
из симптомов разрыва кишки.
Повреждениям печени свойственны боли в правом подреберье с иррадиацией в
правое плечо, шею, ключицу.
Травма селезенки может сопровождаться слабостью, головокружением болями в
левом подреберье, отдающие в левую половину шеи, ключицу, плечо (френикус
симптом).
При повреждениях поджелудочной железы и ДПК боли локализуются в
эпимезогастрии и опоясывают.
Примесь крови в рвотных массах свидетельствует о повреждениях желудка и ДПК.
Появление в кале примеси крови говорит о травме толстой кишки.
57. Объективное обследование. Положение больного вынужденное на спине или боку с поджатыми к животу коленками.
58. Для внутрибрюшных кровотечений характерны: - бледность кожных покровов - симптом «ваньки-встаньки» - беспокойство больного или
безучастность- пульс слабого наполнения, учащенный
- живот напряжен и болезнен
- симптом Щеткина-Блюмберга положительный
- при перкуссии выявляется притупление в боковых отделах живота
При повреждении полых органов исчезает печеночная тупость.
Для забрюшинной гематомы характерен симптом Джойса (ограниченное
притупление перкуторного звука, не смещаемое при перемене положения
тела).
59.
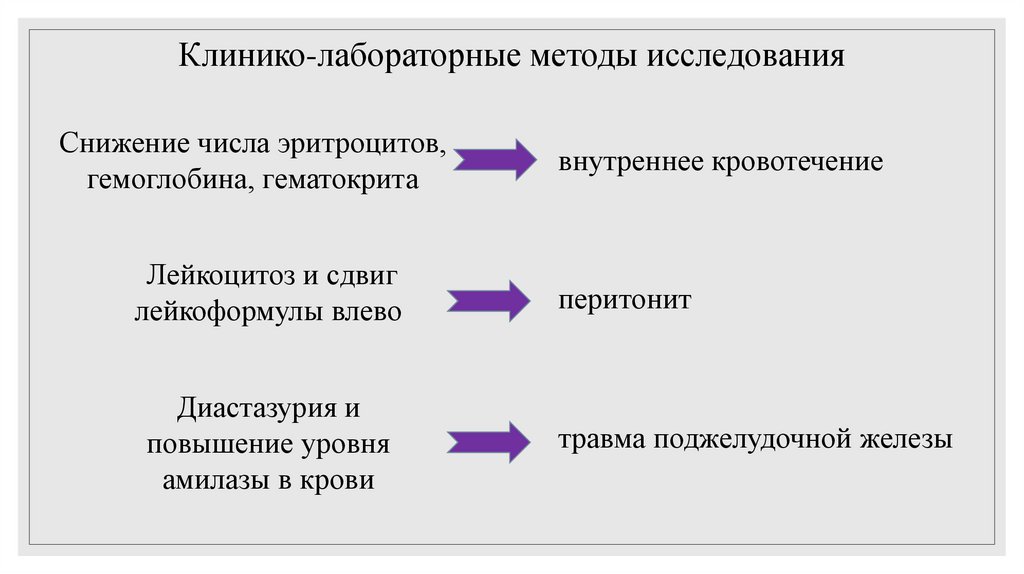
Клинико-лабораторные методы исследованияСнижение числа эритроцитов,
гемоглобина, гематокрита
внутреннее кровотечение
Лейкоцитоз и сдвиг
лейкоформулы влево
перитонит
Диастазурия и
повышение уровня
амилазы в крови
травма поджелудочной железы
60.
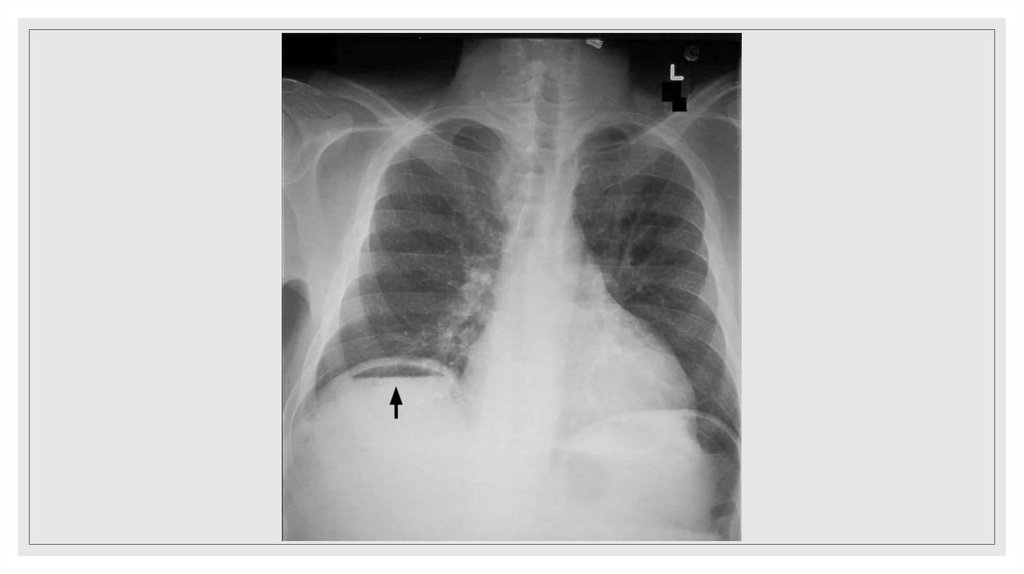
На обзорной рентгенограмме органов брюшной полости:• при повреждениях полых органов выявляется «симптом серпа»
(признак пневмоперитонеума).
• при травме селезенки и печени – высокое стояние купола диафрагмы.
• при забрюшинных разрывах ДПК можно выявить забрюшинную
эмфизему в виде просветления вдоль правой почки и тень гематомы.
• перемещение внутренних органов в плевральную полость указывает
на разрыв диафрагмы.
61.
62.
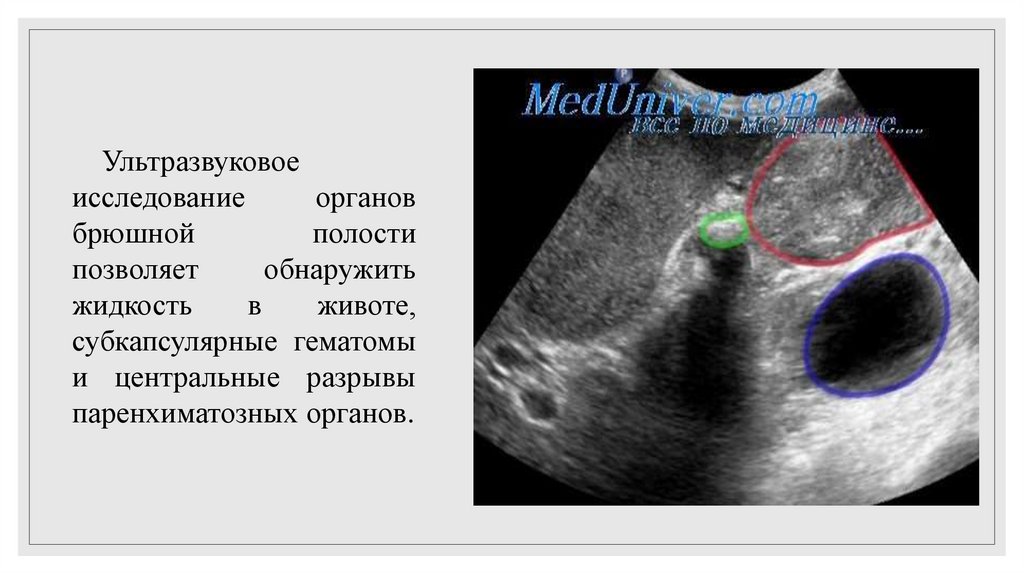
Ультразвуковоеисследование
органов
брюшной
полости
позволяет
обнаружить
жидкость
в
животе,
субкапсулярные гематомы
и центральные разрывы
паренхиматозных органов.
63.
При помощи лапароцентеза можно обнаружить кровь, содержимоеполого органа или их сочетание.
В неясных случаях при закрытых травмах живота помогает уточнить
характер
повреждения
видеолапароскопия.
Данный
метод
высокоинформативен и позволяет проводить манипуляции в брюшной
полости с лечебной целью.
Компьютерная томография брюшной полости позволяет обнаружить
внутрипеченочную гематому печени и секвестрацию паренхимы,
внутриорганный дефект селезенки.
Радиоизотопное исследование подтверждает наличие травмы
паренхиматозных органов, но требует длительного времени для его
выполнения.
64.
ФГБОУ ВО «Хакасский государственный университет им. Н.Ф. Катанова»Медицинский институт
Кафедра хирургии с курсом урологии, онкологии, травматологии и ортопедии
ЛЕКЦИЯ
ТЕМА № 9: Термические и химические ожоги.
Электротравма. Отморожения. Общее охлаждение.
Преподаватель:
Ким Дмитрий Викторович
65. Ожоги
Повреждение кожи, слизистой оболочки, а также подлежащих тканей врезультате воздействия высоких температур (термический ожог),
химических веществ (концентрированные кислоты, едкие щелочи –
химический ожог), электротока (электрический ожог) и ионизирующего
излучения (лучевые ожоги). Тяжесть поражения тканей определяется
глубиной и распространённостью ожогов.
Изменения местные и общие (ожоговая болезнь).
66. Классификация ожогов
В зависимости от причины возникновения:а) термические;
б) химические;
в) электрические;
г) лучевые.
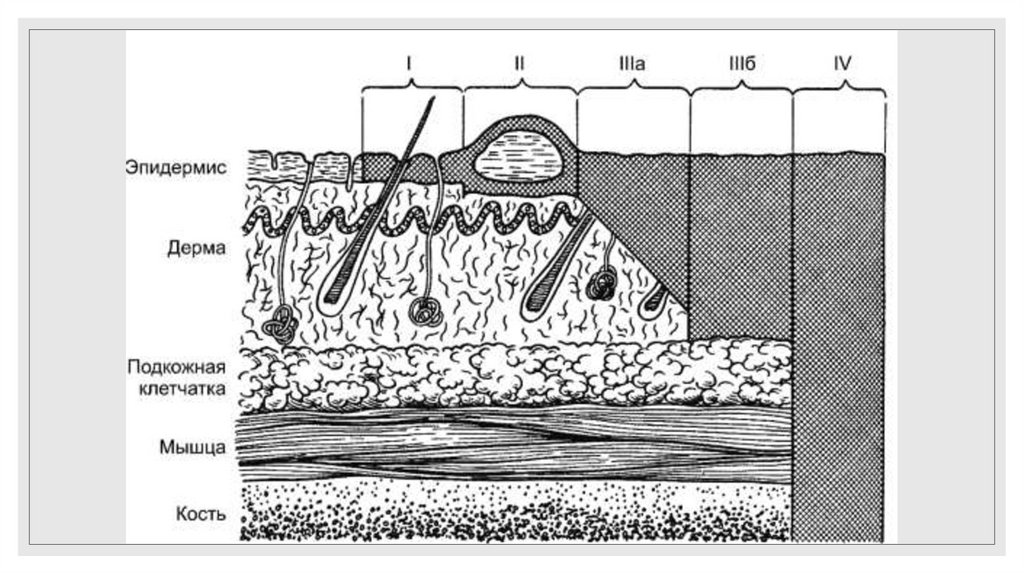
67. Глубина поражения
I степень – эритема, поражение в пределах эпидермиса (гиперемия иотек).
II степень – отслойка эпидермиса (пузыри).
III степень – поражение дермы (некроз):
III А степень – с частичным сохранением эпителиальных элементов
кожи;
III Б степень – с полным поражением эпителиальных элементов кожи.
IV степень – поражение кожи с подлежащими тканями (обугливание).
68.
69.
Термические ожогиЭто
повреждение
живых
тканей, вызванное действием
тепловых агентов:
А) пламени;
Б) жидкостей;
В) горящих предметов;
Г) паро- и газообразных
веществ.
Прежде всего страдает кожный
покров, затем – слизистые
оболочки и подлежащие ткани,
дыхательные пути.
70.
Классификация термических ожогов◦ По площади поражения (%);
◦ По глубине поражения (1, 2, 3а, 3б, 4 ст.);
◦ По периодам течения ожоговой
септикотоксемия, реконвалесценции);
болезни
(шок,
токсемия,
◦ По фазам течения раневого процесса (первичные
функциональные изменения, реактивно-воспалительный
регенерация).
анатомопроцесс,
71. Оценка площади поражения
1. Правило «девяток».2. Правило «ладони», применяемое
при ограниченных ожогах, особенно
расположенных
в
различных
участках тела, для определения
площади глубокого поражения на
фоне поверхностных ожогов.
72.
Оценка площади поражения3. Правила «девяток» и «ладони» дают ориентировочную информацию
о площади ожога. Более точно её определяют методами, основанными на
непосредственном измерении площади (контуры ожога отмечают на
прикладываемой к нему стерильной прозрачной плёнке, которую
накладывают на сетку с известной площадью, например на
миллиметровую бумагу). Этот метод позволяет получить данные об
абсолютной площади ожога.
4. Можно пользоваться специальными таблицами площадей (в см2)
отдельных частей тела: лицо – 500 (3,1%), волосистая часть головы – 480
(3,0%), грудь и живот – 2990 (18,0%), кисть – 360 (2,25%), спина – 2560
(16,0%) и т.д.
73.
Глубина термического ожога зависит от:◦ Температуры
◦ Продолжительности воздействия
◦ Физических характеристик поражающего агента
◦ Толщины кожи на разных участках тела
◦ Одежды
Тяжесть ожога и его исход определяют:
◦ Площадь ожога кожи
◦ Глубина поражения
◦ Поражение дыхательных путей
74.
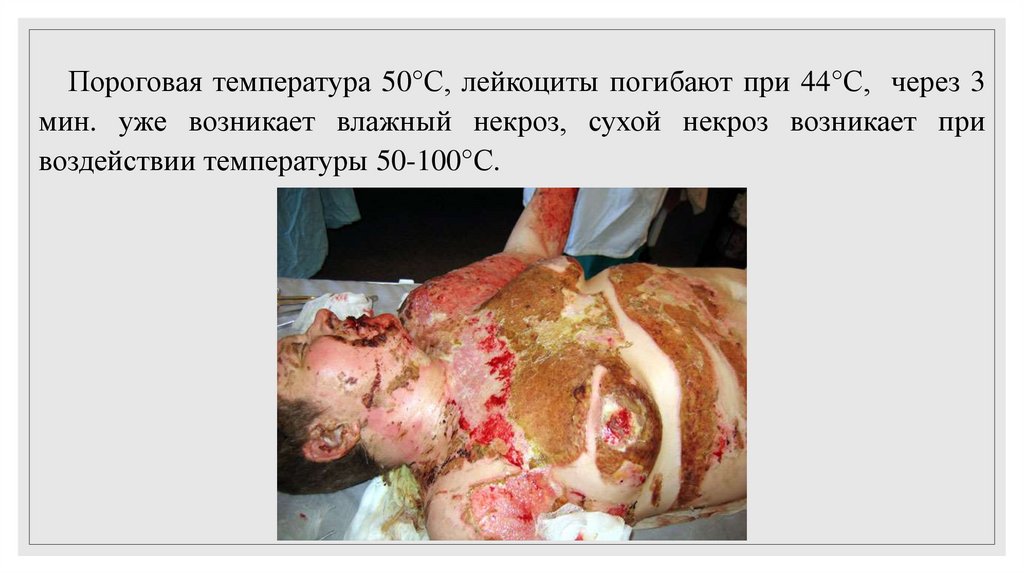
Пороговая температура 50°С, лейкоциты погибают при 44°С, через 3мин. уже возникает влажный некроз, сухой некроз возникает при
воздействии температуры 50-100°С.
75. Первая и доврачебная помощь
◦ Тушение горящей одежды и зажигательных смесей, попавших накожу;
◦ Введение анальгина/ промедола; наложение повязок на ожоговую
пoвeрхность.
◦ Транспортировка.
76. Первая врачебная помощь
◦ тяжелообожженных с ожогами дыхательных путей и выраженнымипризнаками ДН (асфиксия), отравлением оксидом углерода и
нарушением сознания, с тяжелым и крайне тяжелым ожоговым шоком, с
ожогами глаз направляют в перевязочную в 1-ю очередь;
◦ пострадавших с обширными ожогами без повязок или сильно
загрязненными землей, с заражением ожоговых ран направляют в
перевязочную во 2-ю очередь;
◦ остальные обожженные, в том числе с ожоговым шоком легкой
степени тяжести, получают необходимую помощь в сортировочной,
после чего их направляют на эвакуацию.
77. Квалифицированная помощь
◦ При ожогах верхних дыхательных путей проводят неотложныехирургические и реанимационные мероприятия, подготовку к
последующей эвакуации.
◦ Осуществляется полное выведение обожженных из шока.
78. Специализированная помощь
◦ Оказывают в специальных ожоговых и общехирургических госпиталях(ВПХГ).
◦ Большинству обожженных
производят в учреждениях ГБ.
первичный
туалет
ожоговых
ран
◦ проведение ранних оперативных вмешательств типа некрэктомий (на
6-7 сутки) с пластикой ограниченных ожоговых ран (до 5-7 %
поверхности тела).
◦ Хирургическое лечение состоит из ряда операций: некротомии и
некрэктомии,
аутодермопластики,
ампутации
конечности
и
восстановительно-реконструктивных операций.
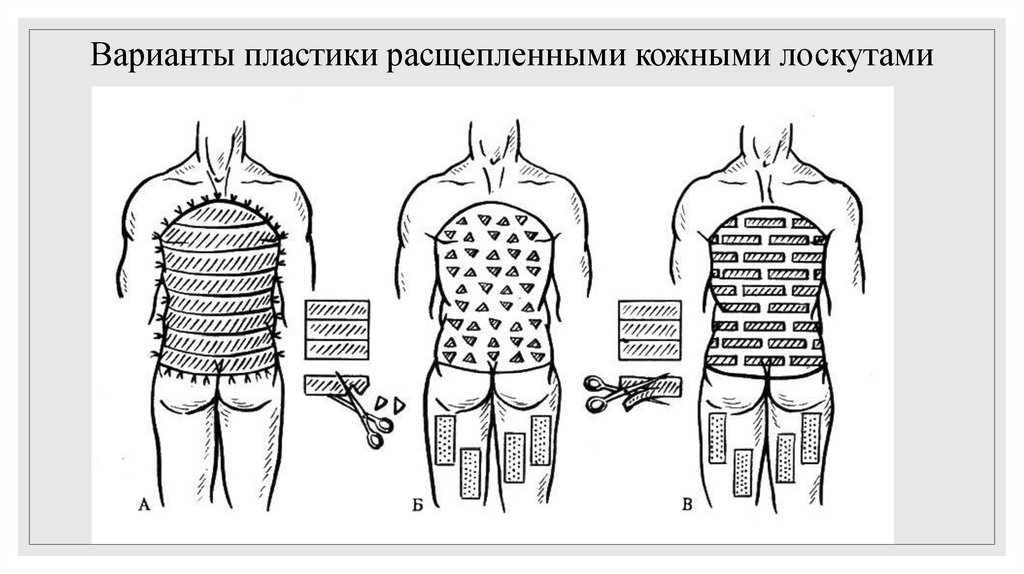
79. Варианты пластики расщепленными кожными лоскутами
80. Прогнозирование тяжести ожога Правило 100
Возраст больного суммируется с площадью ожога.Прогноз:
◦ 60 – благоприятный;
◦ 61-80 – относительно благоприятный;
◦ 81-100 – сомнительный;
◦ 100 и более – неблагоприятный.
81. Индекс Франка
Суммируется площадь поверхностных и глубоких ожогов, выраженнаяв условных единицах.
Поверхностные 1% – 1 ед., глубокие 1% – 3 ед.
При ожогах дыхательных путей + 30 ед.
Прогноз:
менее 30 ед. – благоприятный;
31-60 – относит. благоприятный;
61-90 – сомнительный;
более 90 – неблагоприятный.
82.
Химические ожогиВозникают
под
действием
на
кожу,
слизистые
оболочки
концентрированных растворов кислот, щёлочей, солей некоторых тяжёлых
металлов, токсических газов (иприта, люизита).
Глубина поражения тканей при химических ожогах зависит от ряда
условий: природы вещества, его концентрации, температуры окружающей
среды, времени действия агента на ткани. Уменьшить влияние этих
факторов невозможно, за исключением последнего: время действия агента
можно сократить за счёт быстрого и эффективного оказания первой
помощи.
Некоторые химические вещества могут привести и к общему
токсическому воздействию (например, при ожогах, вызванных фенолом,
солями ртути), при ожогах фосфором может присоединиться токсическое
поражение почек, фосфорной кислотой – печени.
83.
При ожоге I степени больные жалуются на боль, жжение. При осмотреместа воздействия химического вещества отмечается ограниченная
гиперемия с незначительным отёком кожи, который более заметен при
ожоге щёлочами. Все виды кожной чувствительности сохранены, болевая
чувствительность обострена.
При ожоге II степени определяется поверхностный – сухой (при ожоге
кислотами) или желеобразный – мыльный (при ожоге щёлочами) струп.
Он очень тонкий, легко собирается в складку.
При глубоких (III-IV степени) химических ожогах струп плотный и
толстый, его не представляется возможным взять в складку. Он
неподвижен, представлен в виде влажного некроза при ожоге щёлочами и
сухого – при ожоге кислотами. Все виды чувствительности отсутствуют.
84. Первая помощь
◦ Раннее (в первые секунды или минуты) удаление химического вещества споверхности кожи. Наиболее эффективно промывание струёй воды в течение
10-15 мин, а если оно начато позже – 30-40 мин; при ожоге плавиковой
(фтористо-водородной) кислотой промывание продолжают 2-3 ч.
Обожжённую поверхность промывают до исчезновения запаха химического
вещества или до изменения цвета прикладываемой к ней лакмусовой
бумажки. При ожогах негашёной известью промывание водой недопустимо,
так как вследствие химической реакции образуется большое количество тепла,
что может привести к термическому ожогу. Попавшую на кожу негашёную
известь удаляют механическим путём.
◦ После удаления химического вещества на обожжённую поверхность
накладывают сухую асептическую повязку.
85. Электротравмы
Электротравма – это травма, полученная вследствие поражениячеловека электрическим током или молнией.
Под действием электрического тока напряжением выше 24 В возможно
развитие ожогов. Поражающее действие тока на ткани обусловлено его
непосредственным прохождением через тело или действием
образующегося при этом тепла.
86.
Электрический ток при прохождении через ткани вызываетперемещение ионов в клетках, что приводит к коагуляции белка. При
действии тока высокого напряжения наблюдается расслоение тканей,
вплоть до отрыва частей тела.
Так как кожа более резистентна, больше поражаются подкожножировая клетчатка, мышцы.
Легче всего проводят тепло нервы и кровеносные сосуды, костная
ткань обладает низкой теплопроводностью.
87. Классификация электротравм
1 ст. – кратковременные безсудорожные сокращения мышц, без потерисознания.
2 ст. – судорожные сокращения мышц с потерей сознания, но
сохранившимся дыханием и функцией сердца.
3 ст. – с потерей сознания, нарушением дыхания и функции сердца.
4 ст. – моментальная смерть.
88.
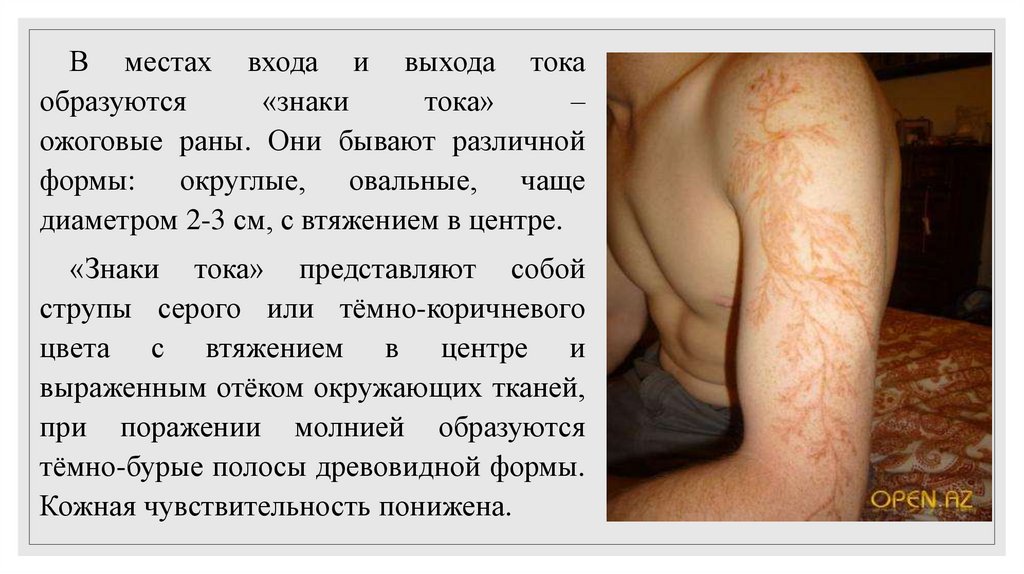
В местах входа и выхода токаобразуются
«знаки
тока»
–
ожоговые раны. Они бывают различной
формы: округлые, овальные, чаще
диаметром 2-3 см, с втяжением в центре.
«Знаки тока» представляют собой
струпы серого или тёмно-коричневого
цвета с втяжением в центре и
выраженным отёком окружающих тканей,
при поражении молнией образуются
тёмно-бурые полосы древовидной формы.
Кожная чувствительность понижена.
89.
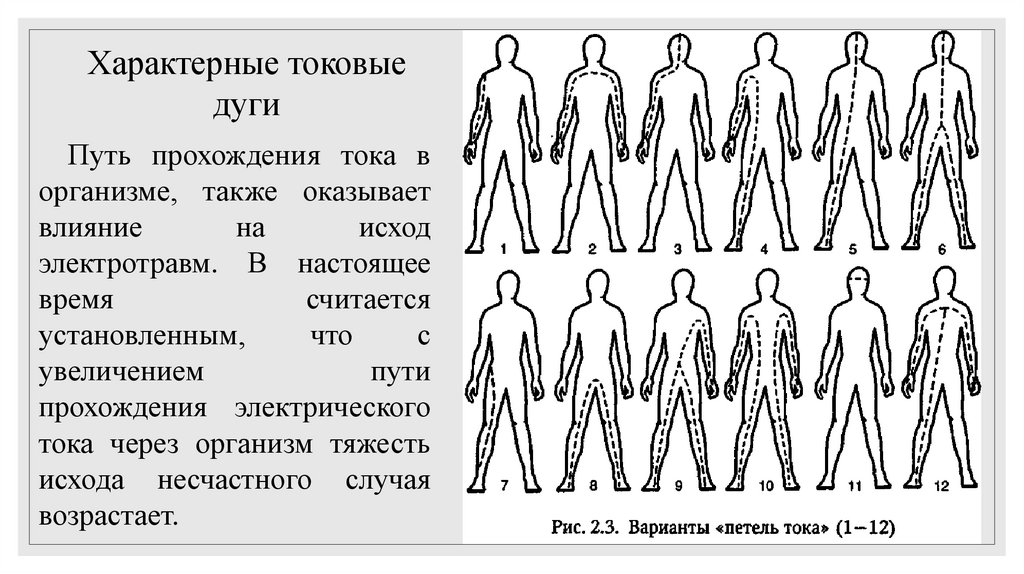
Характерные токовыедуги
Путь прохождения тока в
организме, также оказывает
влияние
на
исход
электротравм. В настоящее
время
считается
установленным,
что
с
увеличением
пути
прохождения электрического
тока через организм тяжесть
исхода несчастного случая
возрастает.
90.
Клиника• Биологическое действие тока – это раздражение и возбуждение живых
тканей организма. Вследствие этого наблюдаются судороги скелетных
мышц, которые могут привести к остановке дыхания, спазму голосовых
связок.
• Электролитическое действие тока проявляется в электролизе
(разложении) органических жидкостей, в том числе крови, а также
существенно изменяет функциональное состояние клеток.
• Тепловое действие тока приводит к ожогам отдельных участков тела,
нагреву кровеносных сосудов, крови.
• Механическое действие тока проявляется в расслоении и разрыве
тканей.
91. Первая помощь
◦ Освободитьпораженного
от
токонесущего проводника и провести
реанимационные мероприятия, если
в этом есть необходимость.
◦ После восстановления сердечной
деятельности и дыхания на участки
ожогов кожи накладывают сухие
асептические повязки.
◦ Всех пострадавших от воздействия
электрического
тока
срочно
транспортируют в стационар.
92. Холодовая травма
Различают местную и общую реакции организма на воздействиенизких температур: отморожение и общее охлаждение, или замерзание.
Под воздействием холодовой травмы
патологические процессы начинают
развиваться при снижении температуры
тканей до 35-33°С.
93. Отморожения
Отморожение – местное поражение холодом кожи и глубжележащих тканей.Классификация отморожений
1. По глубине поражения:
I степень – расстройство кровообращения с развитием реактивного воспаления;
II степень – повреждение эпителия до росткового слоя;
III степень – некроз всей толщи кожи и частично подкожной клетчатки;
IV степень – некроз кожи и глубжележащих тканей.
2. По периодам течения:
а) дореактивный (скрытый);
б) реактивный.
94. Клиническая картина
I степень – кожа синюшно-багровая, местами бледная, иногда имеетмраморный вид, отек не имеет тенденции к распространению.
Ощущения весьма выражены – колющие и жгучие боли, зуд, ломота в
суставах.
II степень – пузыри, наполненные прозрачным экссудатом, которые
появляются в течение первых двух дней. В ряде случаев отслоенный
эпидермис может быть снят с пальца в виде футляра, часто вместе с
ногтем.
При отморожении III степени пузыри содержат геморрагический
экссудат, дно их сине-багрового цвета, нечувствительно к аппликации
спирта (спиртовая проба отрицательная).
IV степень – некроз.
95. Первая помощь
◦ Общее согревание.◦ Пораженный участок тела укутать, обернуть в несколько слоев (сухой
компресс).
◦ Недопустимо согревание высокими температурами (горячие ванны и
тд.), нельзя проводить растирание снегом.
◦ Теплое питье, введение теплых растворов (в желудок, в/в).
96. Общее переохлаждение
Различают три степени (формы) общего охлаждения:• лёгкую – при снижении температуры
тела до 35-34°С,
• средней тяжести – при её снижении до
33-29°С,
• тяжёлую – ниже 29°С.
Снижение температуры тела до 25-22°С
приводит к смерти пострадавшего.
97.
Лёгкаястепень
общего
охлаждения
(адинамическая
форма) характеризуется общей усталостью, слабостью, сонливостью.
Движения скованные, речь скандированная, пульс редкий – 60-66 в
минуту, АД часто умеренно повышено (до 140/100 мм рт. ст.).
Пострадавшие отмечают жажду, озноб. Кожа бледная или синюшная,
мраморной окраски (чередование бледных и синюшных пятен),
появляется «гусиная кожа».
При охлаждении средней тяжести (ступорозная форма) сознание
угнетено, взгляд бессмысленный, движения в суставах резко скованы,
дыхание редкое (8-12 в минуту), поверхностное, брадикардия (34-56 в
минуту), пульс слабого наполнения, АД умеренно снижено. Кожа
бледная, синюшная, холодная на ощупь.
98.
При тяжёлой степени охлаждения (судорожная форма) сознаниеотсутствует, зрачки узкие, реакция их на свет вялая или вовсе
отсутствует. Отмечаются тонические судороги конечностей, распрямить
их удаётся с большим трудом (окоченение). Жевательные мышцы,
мышцы брюшного пресса сокращены, напряжены. Кожные покровы
бледные, синюшные, холодные на ощупь. Дыхание редкое (4-6 в минуту),
поверхностное, прерывистое. Пульс редкий, слабого наполнения (30-34 в
минуту), АД понижено или не определяется.
99. Первая помощь
Направлена на быстрое согревание пострадавшего. Его помещают вванну с водой температуры 36°С и доводят её до 38-40°С в течение 15-20
мин. Согревание продолжают обычно в течение 1,5-2 ч до повышения
температуры тела до 35°С. Одновременно пострадавшему дают горячее
питьё: чай, кофе, в/в вводят сердечные, сосудистые средства (ландыша
гликозид, кофеин), антигистаминные препараты, анальгетики.
После согревания в реактивном периоде начинают профилактику
возможных осложнений или лечение развившихся осложнений
(бронхита, пневмонии, отёка лёгких, отёка мозга, невритов, пареза,
паралича и др.).








































































 Медицина
Медицина








