Похожие презентации:
Внезапная сердечная смерть
1. Внезапная Сердечная Смерть
Выполнила: Жанабек Т. 713 ОВП2. Определение Внезапной Сердечной Смерти
Смерть из-за мгновенно развившейся остановкикровообращения в течение 1 часа от впервые
возникших симптомов
3. Эпидемиология ВС
ВСС - редкое состояние с встречаемостью 0.1- 0.2 % вобщей популяции
250 -400 тыс случаев ВСС в США ежегодно
370 - 750 тыс пациентов имеют риск остановки сердца и
реанимации во время стационарного лечения
ВСС объясняет приблизительно 15 % общей
смертности в США и других развитых странах.
Риск ВСС увеличивается с возрастом, у чернокожего
населения больше, чем у европеоидов и в 2-3 раза
выше у мужчин
4. ИБС – главная причина ВСС
80%- 90% ВСС имеют сердечное происхождение–
ВСС - наиболее частый механизм смерти у пациентов с ИБС
–
Объясняет > 50 % смертности при ИБС
–
У 15 % пациентов с ИБС внезапная смерть - её первое
клиническое проявление
–
Риск выше в 2 - 4 раза при наличии факторов риска ИБС
–
Риск выше в 6 - 10 раз при наличии клиники ИБС
–
Продромальные симптомы в течение 2 недель могут
предшествовать ВСС и включают слабость, одышку и
стенокардию
–
Лишь 30-50% живыми попадают в стацинар (ранее 2-15%)
–
Половина из них умирает, не дождавшись дефибрилляции
–
Высокая частота рецидивов
5. ИБС и Внегоспитальная смерть
Данные аутопсии пациентов, внезапно погибших внестационара
–
85 % имеют признаки хронической ИБС
–
10 % имеют другую органическую сердечную
патологию
–
5 % не имеют никакой органической патологии
6. Сердечно-сосудистые маркёры, ассоциирующиеся с ВСС
ИБС– атеросклероз, инфекции,
эмболии, аневризма
Болезни миокарда
– КМП (идиопатическая,
гипертрофическая),
миокардит (инфекция,
саркоидоз, амилоидоз), АДПЖ
Нарушения ритма
– Синдром удлинённого QT
(идиопатический,
врождённый,
медикаментозный, малобелковая диета),синдромы
Brugada, WPW
Клапанная болезнь сердца
Метаболические наршения
–
K+, Ca++, Mg++, катехоламины
ВПС
–
Первичная лёгочная гипертензия,
тетрада Фалло, аномалия
Эбштейна, врождённая полная
АВ-блокада
Медикаменты
–
антиаритмики, антидепрессанты
Опухоль сердца
Кардиоганглионит
7. Несердечная Внезапная Смерть
Из 809 пациентов с остановкой сердца 34% имели внесердечное происхождениеПричины
Исход
–
Травма
–
–
Нетравматический
разрыв
40% реанимировано/
госпитализировано
–
11% выписаны
–
Интоксикация
–
–
Утопление
6 % имеют
инвалидность
–
ТЭЛА
8. Прогноз ВСС
Дальнейший прогноз у пациентов, выживших при ВСС,остаётся печальным.
515 пац с внегоспитальной в период 1991-1994 *
–
реанимация предпринята у 51 %
–
14% впоследствии выписаны из стационара
–
6.2% - общая выживаемость
827 реанимированных пациентов**
–
20% выписаны из стационара
–
12 % живы через 6 месяцев
9. Факторы, Влияющие на выживаемость
• Ритм сердца во время остановкикровообращения
• ВСС в анамнезе
• Адекватность реанимации
• Возраст / здоровье пациента
Частота успешной реанимации (возраст 90-100 - 4.4%, 80-90 9.4% <80 - 19% )
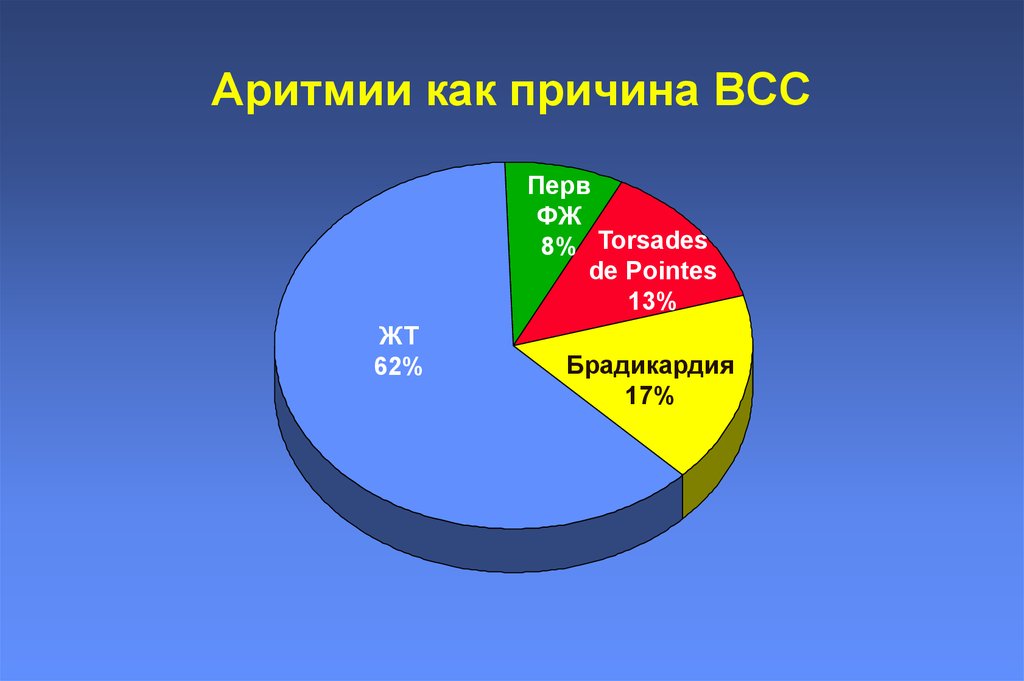
10. Аритмии как причина ВСС
ПервФЖ
8% Torsades
de Pointes
13%
ЖТ
62%
Брадикардия
17%
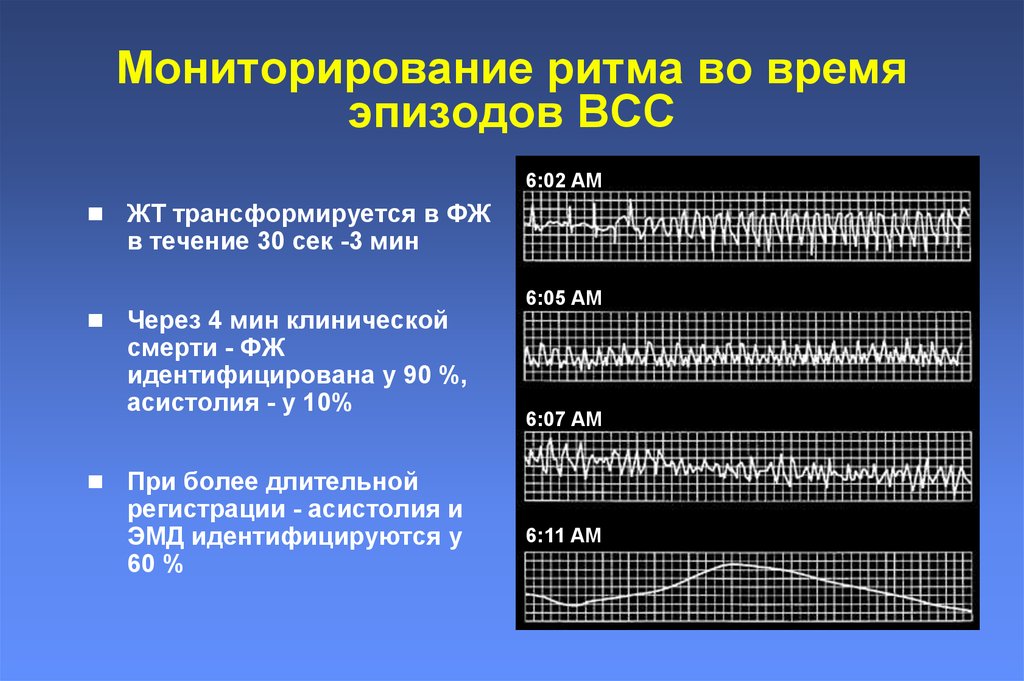
11. Мониторирование ритма во время эпизодов ВСС
6:02 AMЖТ трансформируется в ФЖ
в течение 30 сек -3 мин
Через 4 мин клинической
смерти - ФЖ
идентифицирована у 90 %,
асистолия - у 10%
6:05 AM
6:07 AM
При более длительной
регистрации - асистолия и
ЭМД идентифицируются у
60 %
6:11 AM
12. Аритмическая Этиология и Исход Реанимации
Живы приГоспитализации
Ритм
Асистолия
10%
Живы при
Выписке
0-2%
Комментарий
обычно при
реанимации > 4 мин
ЭМД
23%
11%
ФЖ
25%
ЖТ
65-70%
Несердечная ВС
40%
11%
первопричина при ОИМ
достаточная ФВ
6% инвалидизация
Исход реанимации тесно связан с аритмическим механизмом ВСС
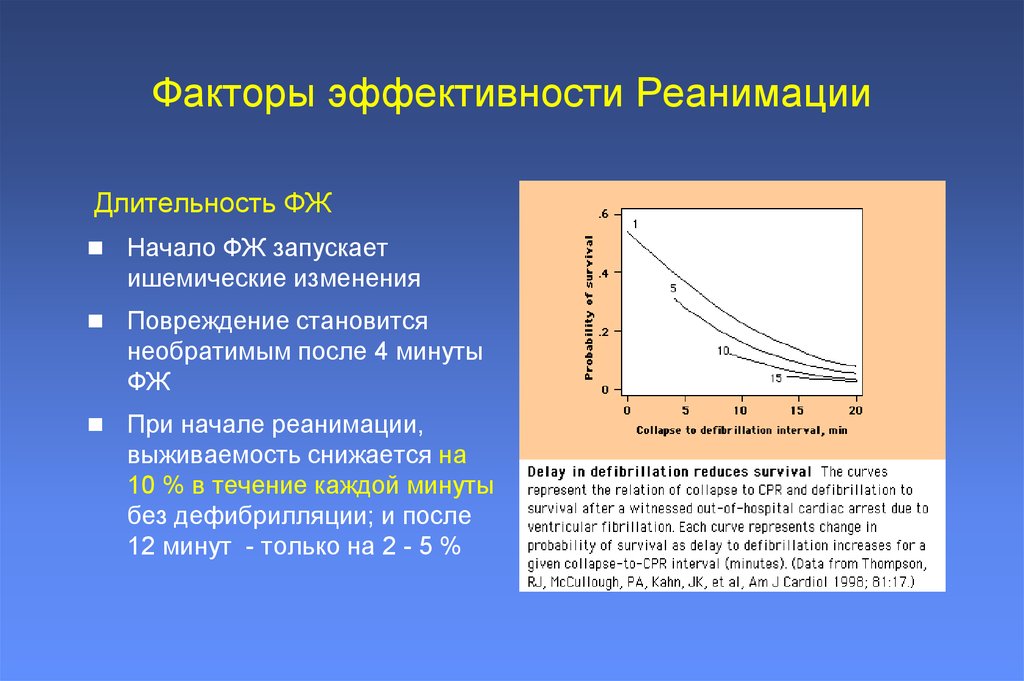
13. Факторы эффективности Реанимации
Длительность ФЖНачало ФЖ запускает
ишемические изменения
Повреждение становится
необратимым после 4 минуты
ФЖ
При начале реанимации,
выживаемость снижается на
10 % в течение каждой минуты
без дефибрилляции; и после
12 минут - только на 2 - 5 %
14. Электротерапия при ВСС Бифазная форма разряда Невозрастающая мощность150-170 Дж Класс IIa рекомендаций
Бифазная форма лучшемонофазной
155 пац с внегоспитальной ФЖ
Рандомизированны к использованию
дефибрилляции
бифазный шок 150 Дж
монофазный шок 200-360 Дж
Эффективность первого шока соотв
96% и 59%
Эффективность последнего шока
100% и 84% соотв
Возвращение спонтанного
кровообращения 76% и 54% соотв
Адекватная мозговая деятельность 87% и 53% соотв
Нет различий в дальнейшей
выживаемости : 28% и 31% соотв
15. Факторы эффективности Реанимации
Адекватность реанимацииНачало первым свидетелем (bystander-initiated CPR)
Контроль оператором (operator-directed CPR)
Выполнении массажа сердца в течение 90 секунд до
дефибрилляции также улучшает выживание (27% и 17 %)
Уровень углекислоты
–
Коррелирует с очень низким СВ (> 10 мин реанимации)
–
Выжившие имели концентрацию углекислого газа намного выше
через 20 минут реанимации (32.8 и 4.4 мм рт ст)
16. Сердечно-лёгочная Реанимация:
17. Сердечно-лёгочная Реанимация
Исход и выживание пациента определяются первымиминутами помощи:
–
Своевременное распознавание ОИМ или инсульта
для предотвращения остановки дыхания и сердца
–
Освобождение дыхательных путей
–
Кардиоверсия / дефибрилляция для пациентов с ЖТ
или ФЖ
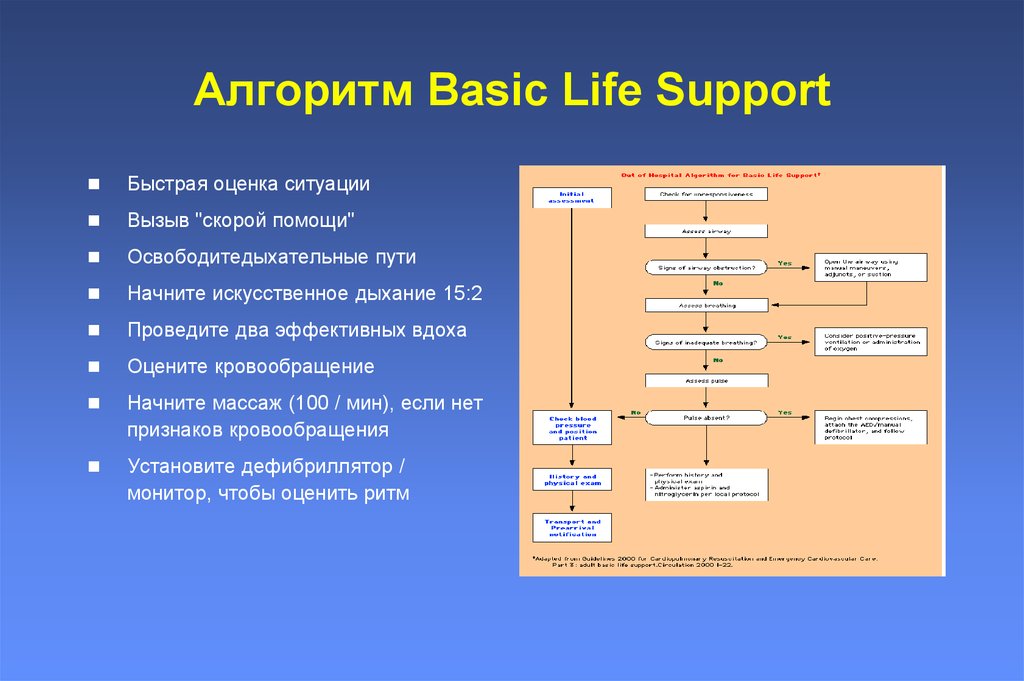
18. Алгоритм Basic Life Support
Быстрая оценка ситуацииВызыв "скорой помощи"
Освободитедыхательные пути
Начните искусственное дыхание 15:2
Проведите два эффективных вдоха
Оцените кровообращение
Начните массаж (100 / мин), если нет
признаков кровообращения
Установите дефибриллятор /
монитор, чтобы оценить ритм
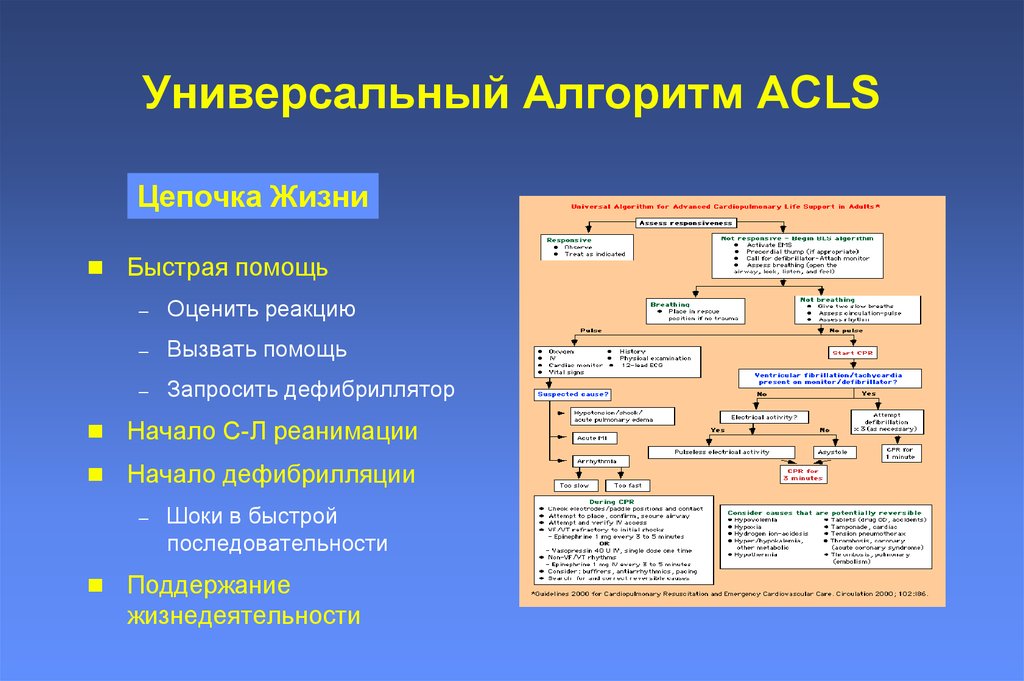
19. Универсальный Алгоритм ACLS
Цепочка ЖизниБыстрая помощь
–
Оценить реакцию
–
Вызвать помощь
–
Запросить дефибриллятор
Начало С-Л реанимации
Начало дефибрилляции
–
Шоки в быстрой
последовательности
Поддержание
жизнедеятельности
20. Автоматический Наружный Дефибриллятор (AED)
Питание от батареиПРОИЗВОДИТЕЛИ
Включает систему анализа
Agilent Technologies
Heartstream FR2
Medtronic Physio-Control
LIFEPAK 500
MRL/Medical Research
AEDefibrillator
SurVivaLink FirstSave
Zoll M Series (biphasic)
ритма, систему консультации
шока и внешние электроды
для дефибрилляции
Когда шок рекомендуется,
оператор проводит
заключительное действие,
нажимая кнопку шока
Используется только у
пациентов без признаков
сознания, дыхания и
кровообращения
21. Автоматический Наружный Дефибриллятор (AED)
Детекция ФЖ или быстрой ЖТчувствительность 76 - 96%
специфичность 100 %
Наносит несинхронизированный монофазный или бифазный шок
Нанесенная энергия автоматически откорректирована по
сопротивлению грудной клетки пациента (120-360 Дж)
Купирует аритмию более чем у 90 % пациентов
Время нанесения первого шока - в течение 30 секунд
22. Автоматический Наружный Дефибриллятор (AED)
ВКЛЮЧИТЬПрикрепить электроды
АНАЛИЗ
ШОК
до 3 раз если показано
23. Автоматический Наружный Дефибриллятор (AED)
Одно исследование 8088 случаев внегоспитальной ВССустановило, что 2% эпизодов возникли при
амбулаторном приёме или у стоматолога.
Ежегодный риск ВСС был
– Самым высоким (0.75) в центрах диализа
– Средним (0.01) в клиниках кардиологии, внутренней
и семейной медицины и Центрах ургентной помощи
– Низким (0.02) в других медицинских и
стоматологических Центрах
Стоимость устойства в 3000$ предполагает
необходимость 233 700$, чтобы разместить 799 ADE в
Центрах среднего и высокого риска и обеспечить
разряды для 112 пациентов в течение 7 лет
24. Автоматический Наружный Дефибриллятор (AED)
Обученные офицеры охраны казино использовали AEDу 105 пациентов с эпизодом ФЖ
53% выписаны из стационара
74% из них первый шок был нанесен в течение 3 минут
49 % из них шок давался после 3 минут
Стюардессы Авиалинии использовали AED у 200
пациентов с потерей сознания или при других
сердечных жалобах (боль груди, одышка,
сердцебиение)
100 % чувствительность и специфичность в идентификации ФЖ у 14 пац
100 % успех первого шока
40 % этих пациентов были выписаны из стационара
25.
ФЖ / ЖТДефибрилляция до 3 шоков
(200, 200-300, 360 Дж)
Оценка ABCD
Продолжить СЛР, Интубация, в/в доступ
Адр 1 мг болюсно, повтрить через 3-5 мин или
Вазопрессин 40 U в/в однократно
Дефибрилляция 360 Дж (или эквивалентная бифазная) через 30- 60 сек
Амиодарон:
Лидокаин:
Магнезия:
Прокаинамид:
300 мг в/в, повт 150 мг
1.5 мг/кг; повт через 3-5 мин
1-2 мг в/в (при полиморфной ЖТ)
30 мг/мин до 17 мг/кг
Дефибрилляции
(Препарат Шок Препарат Шок …)
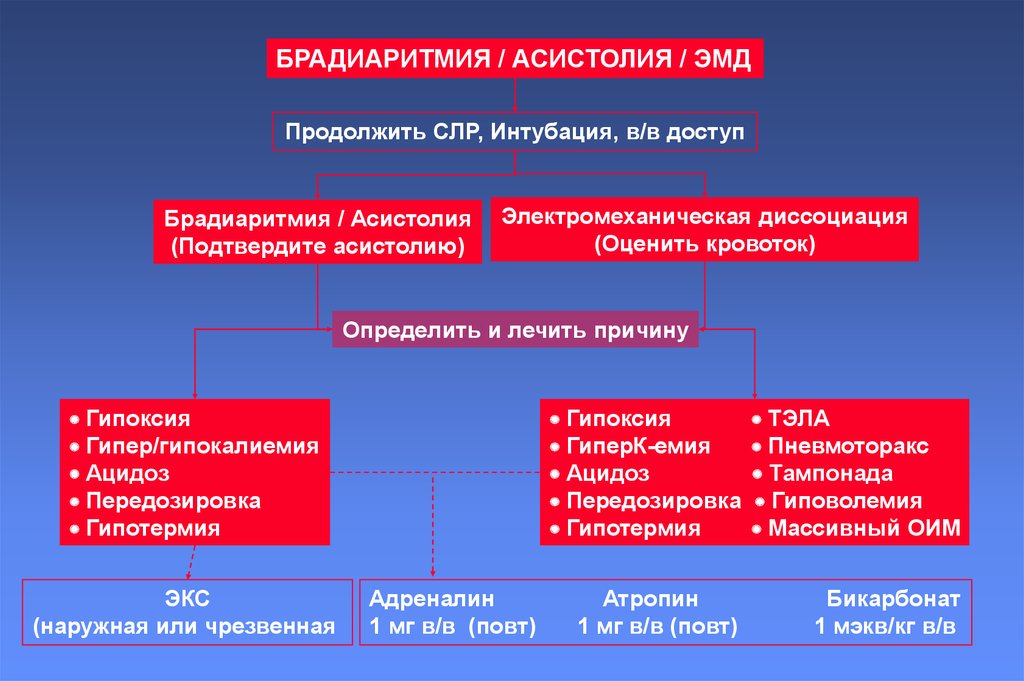
26.
БРАДИАРИТМИЯ / АСИСТОЛИЯ / ЭМДПродолжить СЛР, Интубация, в/в доступ
Брадиаритмия / Асистолия
(Подтвердите асистолию)
Электромеханическая диссоциация
(Оценить кровоток)
Определить и лечить причину
Гипоксия
Гипер/гипокалиемия
Ацидоз
Передозировка
Гипотермия
ЭКС
(наружная или чрезвенная
Адреналин
1 мг в/в (повт)
Гипоксия
ГиперК-емия
Ацидоз
Передозировка
Гипотермия
ТЭЛА
Пневмоторакс
Тампонада
Гиповолемия
Массивный ОИМ
Атропин
1 мг в/в (повт)
Бикарбонат
1 мэкв/кг в/в
27. Группа Высокого риска – цель дальнейшей диагностики
Выжившие после внезапной смертиПеренесшие ИМ с низкой ФВ и желудочковой эктопией
Рецидивирующие необъяснимые синкопе
ДКМП с синкопе или ЖТ
ГКМП с синкопе или ЖТ
Аритмогенная дисплазия ПЖ
СУИQT
28. Методы диагностики пациентов с риском желудочковых аритмий
Анамнез и ОсмотрЭХОКГ
ЭКГ в 12-отведениях
Нагрузочный тест
ЭКГ высокого разрешения
Зондирование сердца
ХМ-ЭКГ
ЭФИ
Регистрация событий
29. Лечение выживших после ВСС
По возможности отмените медикаменты (особенноантиаритмические)
Устраните метаболический и электролитный дисбаланс
Оцените свёртываемость крови
Оптимизируйте функцию ЛЖ
Активный контроль ишемии
Проявите внимание к психологическим факторам
Определитесь в необходимости антиаритмических препаратов
(ХМ, ЭФИ)
Рассмотрите альтернативную терапию для медикаментозно-
рефрактерных пациентов























 Медицина
Медицина