Похожие презентации:
Спаечная непроходимость кишечника. Оценка эффективности противоспаечной терапии
1. ГБОУ ВПО « Уральский государственный медицинский университет» МАУ « Детская городская клиническая больница №9» Кафедра детской
хирургии УГМУСпаечная непроходимость
кишечника.
Оценка эффективности
противоспаечной терапии.
.
2. Актуальность проблемы
Спаечный процесс сопровождает любое воспалениеили травму брюшной полости. Всякая лапаротомия,
даже проводимая в асептических условиях, может
являться предрасполагающим фактором к
спайкообразованию, из–за неизбежного повреждения
серозной оболочки тампонами, инструментами и т. п.
До 60 % всех релапоротомий у детей выполняют по
поводу острой СКН
Спайки — постоянный источник раздражения органа,
приводящий к морфологическим изменениям в органе
с нарушением его функций.
3. Процесс спайкообразования
травмирующий агентвоспалительный процесс+
фермент гиалуронидаза
повышается проницаемость
базальной мембраны стенки сосудов
экссудация лимфы, лейкоцитов,
макрофагов и фибриногена
4. Процесс спайкообразования ( продолжение)
Макрофагифибробласты
мезотелий брюшины
тромбопластические вещества,
ускоряющие фибриноген в
фибрин
Фибринозные образования оседают на поврежденный участок и
оказывают хемотаксическое действие на пролиферирующие
клетки мезенхимы, направляя их рост по ходу волокон фибрина.
В последующем фибробласты синтезируют и выделяют во
внеклеточную среду коллагеновые волокна, которые, в свою
очередь, образуют непрерывную соединительнотканную
структуру, покрытую клетками мезотелия. Синтезируемый
фибробластами «растворимый коллаген» превращается в
«нерастворимый или сетчатый коллаген» — основу
формирования соединительной ткани.
5. Цель исследования
оценить эффективность противоспаечной терапии впрофилактике спайкообразования после
оперативных вмешательств при воспалительных
заболеваниях органов брюшной полости, при любых
видах кишечной непроходимости, при
травматических повреждениях полых и
паренхиматозных органов, после оперативных
вмешательств по поводу различных ВПР.
6. Материалы и методы
В исследование включено 92 ребенка, в возрастеот 7 месяцев до 14 лет, пролеченных в отделении
неотложной хирургии ДГКБ №9 за период 20102014 годы по поводу: спаечной непроходимости
кишечника ( К 56.5).
7. Распределение по полу
30%мальчики
девочки
70%
8. По нозологическим формам ( заболеваниям, травматическим повреждениям, порокам развития ):
1. Аппендикулярные перитониты, различной степенираспространенности – 62 чел ( 67%)
2. Закрытая травмы живота – 9 чел ( 10%)
3. Новорожденные дети, прооперированные по поводу
различных врожденных пороков развития ( вр.низкая
кишечная непроходимость - 3, гастрошизис – 2, высокая
атрезия прямой кишки – 1, ложная диафрагмальная грыжа
– 1, халазия пищевода – 1) – 9%
4. Инвагинация кишечника – 4 чел ( 5%)
5. Дивертикулит – 2 чел ( 2%)
6.ЯБЖ, перфорация язвы желудка – 2 чел (2%)
7. Болезнь Гиршпрунга – 1 чел (1%)
9. ( продолжение)
8. Атрезия ануса – 1 чел (1%)9. НЯК – 1 чел (1%)
10. Инфильтрат в брюшной полости – 1 чел (1%)
11. Полный пупочно – кишечный свищ -1 чел (1%).
10. По методу лечения основного заболевания, травматического повреждения, порока развития:
1. лапароскопическая аппендэктомия2. аппендэктомия по волковичу-дьяконову
3. лапаротомия, ушивание или удаление
поврежденного органа, санация и дренирование
брюшной полости.
4. пластика передней брюшной стенки
5. лапаротомия, рассечение эмбриональных спаек
6. колостомия по Майдлю
11. По порядку поступления:
%32%
неотложно
планово
68%
12. Распределение детей на 2 группы по диагнозу, с которым были госпитализированы:
1.Спаечная болезнь68%
2.скн
32%
13. По сроку наступления непроходимости с момента первичной операции ( превалировала ПСН)
5,50%25%
12 месяцев и более
42,40%
6 месяцев
3 месяца
2 месяца
1 месяц
10,80%
16,30%
14. По клинической картине:
1 группа ( Спаечная болезнь)повышение
температуры
тела
%
0%
рвота
24%
отсутствие
стула и газов
%
42%
боли в животе
55%
0%
20%
40%
60%
80%
100%
15. По клинической картине
2 группа ( Спаечная непроходимость кишечника)%
повышение температуры
тела
14%
рвота
71%
%
отсутствие стула и газов
75%
боли в животе
97%
0%
20%
40%
60%
80%
100%
16. Объем обследования:
1. Объективный осмотр2. ОАК, ОАМ, биохимия крови,
кровь на группу.
3. Методы инструментальной
диагностики (обзорный
рентгеновский снимок
органов БП, УЗИ органов БП)
17. В процессе наблюдения выполнялось:
1. инфузионная терапия2. Обезболивание
3. Введение спазмолитиков
4. Если спаечная непроходимость не разрешалась в
сроки наблюдения (6 часов), проводился
оперативный этап лечения, который начинался с
проведения обзорной лапароскопии органов брюшной
полости.
18. По методу лечения
1 группа100%
консервативное
лечение
( противоспаечная
терапия)
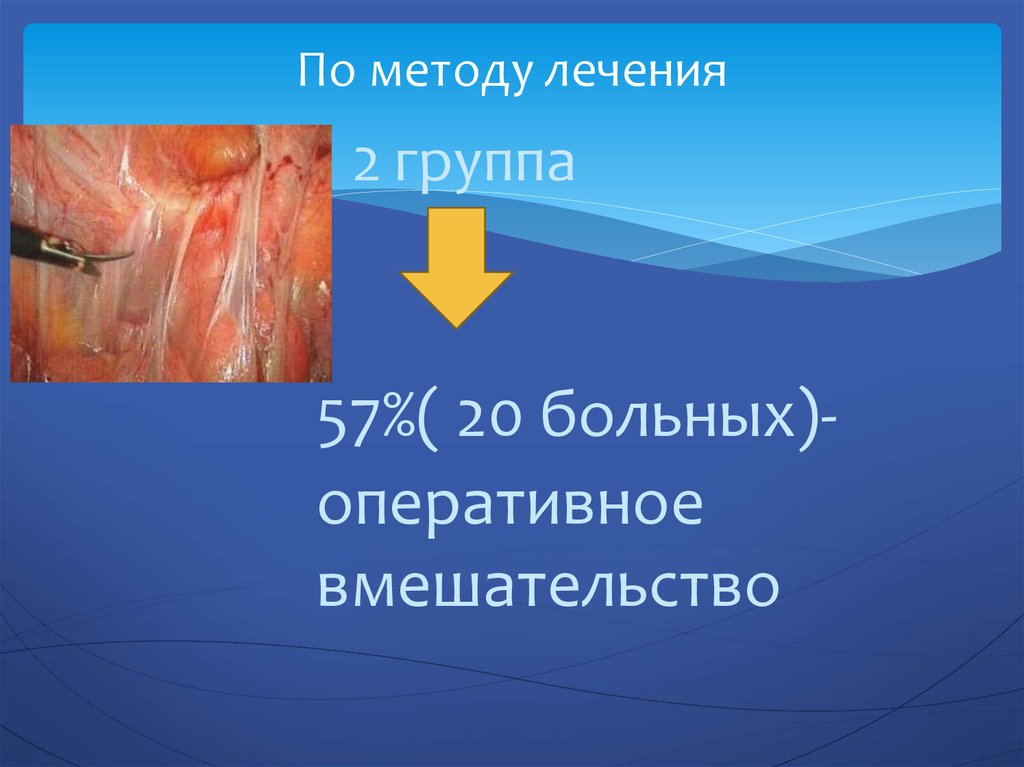
19. По методу лечения
2 группа57%( 20 больных)оперативное
вмешательство
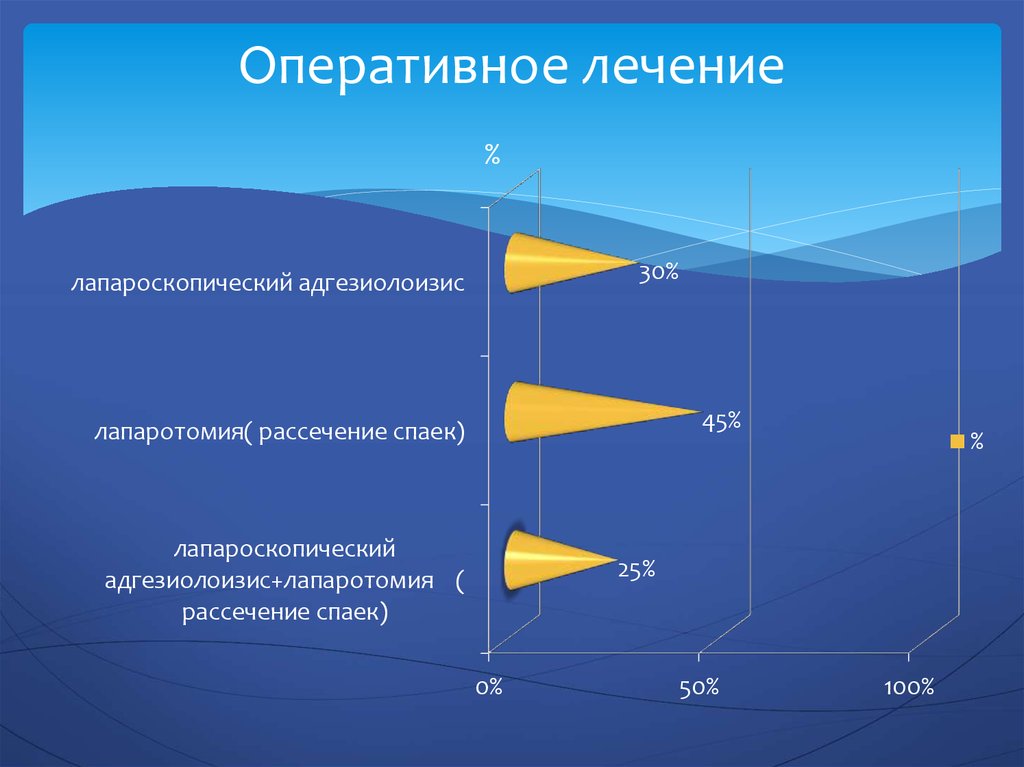
20. Оперативное лечение
%30%
лапароскопический адгезиолоизис
45%
лапаротомия( рассечение спаек)
лапароскопический
адгезиолоизис+лапаротомия (
рассечение спаек)
%
25%
0%
50%
100%
21. Оперативное лечение
2 больным произведена резекция кишки.1 больной: мальчик, 7 лет – поступил через 32 часа с
момента непроходимости, выполнена ЛАД,
рассечение спаек. Через 2 дня – резекция
подвздошной кишки в связи с ее некрозом.
2 больной: мальчик, 1 года – поступил через 4 суток с
момента непроходимости, выполнена лапаротомия,
рассечение спаек, в связи с некрозом подвздошной
кишки также выполнена ее резекция.
22. Послеоперационный период:
В послеоперационном периоде, помимопротивовоспалительной и антибактериальной
терапии, проводился комплекс противоспаечных
мероприятий.
Консервативное лечение у детей предусматривало
использование способа противоспаечной терапии
после хирургического вмешательства, включающий
воздействие на формирующиеся спайки
лекарственной композиции геля Тизоль с лидазой 128
ед с последующим проведением физиопроцедуры.
(патент № 2348415 от 10.03.2009).
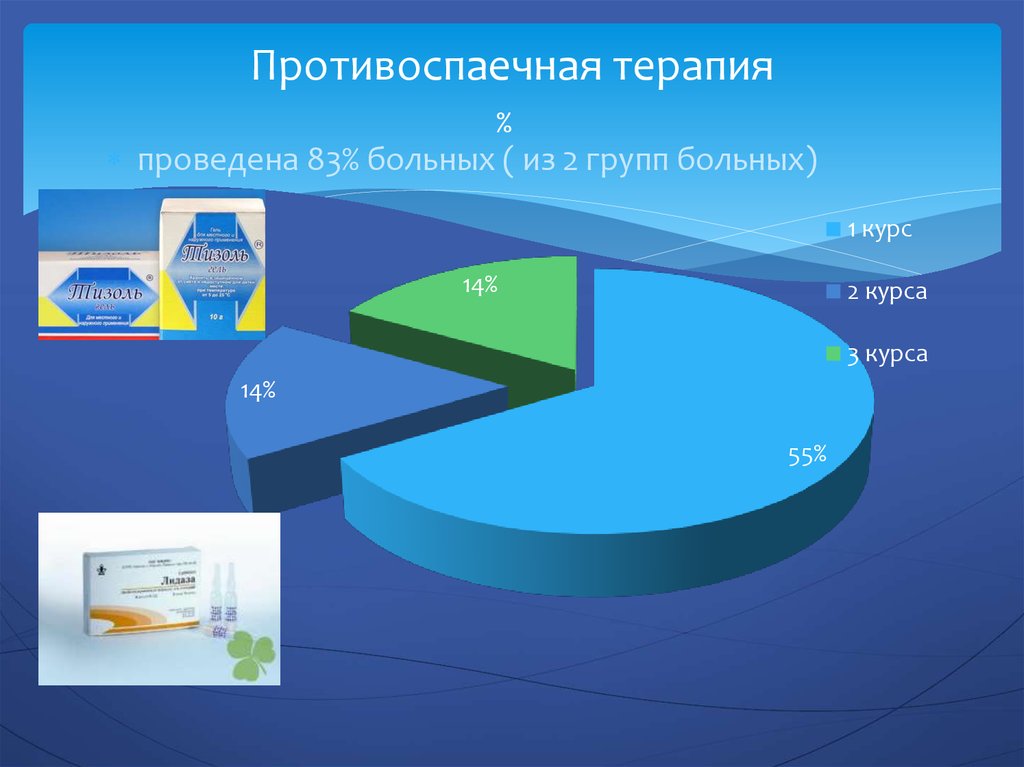
23. Противоспаечная терапия
%проведена 83% больных ( из 2 групп больных)
1 курс
14%
2 курса
3 курса
14%
55%
24. Композиция тизоль с лидазой:
Тизоль (аквакомплекс глицеросольвата титана)обладает противовоспалительным, антисептическим,
дегидратирующим, местным анальгезирующим
действием. Высокая способность Тизоля к
транскутанной диффузии позволяет глубоко
проникать и доставлять в ткани патологического
очага необходимый для адгезиолизиса
лекарственный препарат - лидазу. Лидаза
(гиалуронидаза) вызывает распад гиалуроновой
кислоты, обладающей большой вязкостью и
являющейся «цементирующим веществом
соединительной ткани», увеличивает проницаемость
тканей, облегчает движение жидкостей в
межтканевых пространствах.
25. ( продолжение):
В гелевой композиции Тизоля с лидазой указанныепрепараты потенцируют действие друг друга,
позволяют достичь торможения или прекращения
спайкообразования, патологического развития
рубцовой ткани. Гидрофильный гель Тизоль с лидазой
при нанесении на послеоперационные рубцы, на кожу
над патологическим очагом быстро и полностью
проникает интра- и транскутанно. Под воздействием
физиопроцедуры эффект внутритканевой диффузии
гелевого препарата усиливается. В качестве
физиопроцедуры используют ультрафонофорез или
электрофорез.
26. Результаты и обсуждения
Таким образом, подводя итоги анализа полученныхрезультатов, было установлено, что в 68% случаев дети
были госпитализированы в плановом порядке, и лишь в
32% по экстренным показаниям.
Дети с 1 группы ( СБ) поступали с минимальными
клиническими проявлениями( лишь в 55% - боли в животе,
42% отсутствие стула и газов, в 24% рвота)
Дети во 2 группе поступали с выраженными
клиническими проявлениями ( 97% - с болями в животе,
75% - отсутствие стула и газов, 71% - рвота , у 14% повышение температуры тела).
27. Результаты и обсуждения
• Из 92 больных 20 больным, несмотря на проведеннуюпротивоспаечную терапию все таки проведено
хирургическое вмешательство, это связано с
выраженными воспалительными изменениями в стенке
кишки, а в 2 случаях с ее некрозом, выраженными
клиническими проявлениями, не поддающиеся
консервативным методам лечения, рентгенологическим
исследованием, почти у всех больных на
рентгенограмме горизонтальные уровни жидкости,
чаши Клойбера.
28. Выводы:
1.Максимальная доля оперативных вмешательств - 20 %случаев.
2. Адекватная и своевременная противоспаечная терапия
после оперативных вмешательств позволяет снизить риск
образования спаек. Это, в свою очередь, позволяет не
прибегать к повторным оперативным вмешательствам, гораздо
более опасным и травматичным, чем первоначальная операция.
3. После проведения противоспаечной терапии не отмечено
осложнений, побочного воздействия, аллергических реакций.
4. Возможность проведения в амбулаторных условиях,
лечебных учреждениях любого лицензионного уровня.
5. Несложность процедуры, безболезненность, что немало
важно при лечении детей.


























 Медицина
Медицина








