Похожие презентации:
Острый живот в гинекологии
1. ОСТРЫЙ ЖИВОТ В ГИНЕКОЛОГИИ
2.
«Острый живот»в гинекологии – это
симптомокомплекс острых
хирургических заболеваний в
гинекологии.
3. Данный термин собирательный и включает ряд заболеваний:
Прервавшуюсявнематочную
беременность
Апоплексию яичника
Перекрут ножки опухоли яичника
Нарушение «питания» миоматозного
узла
Острые воспалительные заболевания
внутренних половых органов
Перфорацию матки
4.
Синдром острого живота проявляется:внезапным появлением боли
тошнотой
рвотой
задержкой стула и газов
симптомами раздражения брюшины
наличием жидкости в брюшной полости
изменениями в лабораторных
показателях крови
изменениями со стороны внутренних
половых органов
5. Острый живот в гинекологии необходимо дифференцировать с хирургическими заболеваниями:
острым аппендицитомкишечной непроходимостью
острым холециститом
уролитиазом
6.
ВНЕМАТОЧНАЯ (ЭКТОПИЧЕСКАЯ)БЕРЕМЕННОСТЬ (ВБ)
Факторы, способствующие росту частоты
ВБ:
рост числа заболеваний внутренних
половых органов
распространение методов ЭКО и
оперативных методов в лечении трубноперитонеальных форм бесплодия
увеличение женщин, применяющих ВМК
7.
Формы эктопической беременности:1. Часто встречающиеся:
трубная беременность (96,5-98,5%)
2. Редко встречающиеся:
яичниковая
абдоминальная
шеечная
интралигаментарная
в роге матки
8.
В маточной трубе плодное яйцоможет быть локализовано:
в ампулярном отделе (наиболее часто)
в истмическом отделе
в интерстициальном отделе
9. Локализация плодного яйца в истмическом отделе маточной трубы. Лапароскопия.
10. Локализация плодного яйца в ампулярном отделе маточной трубы. Лапароскопия.
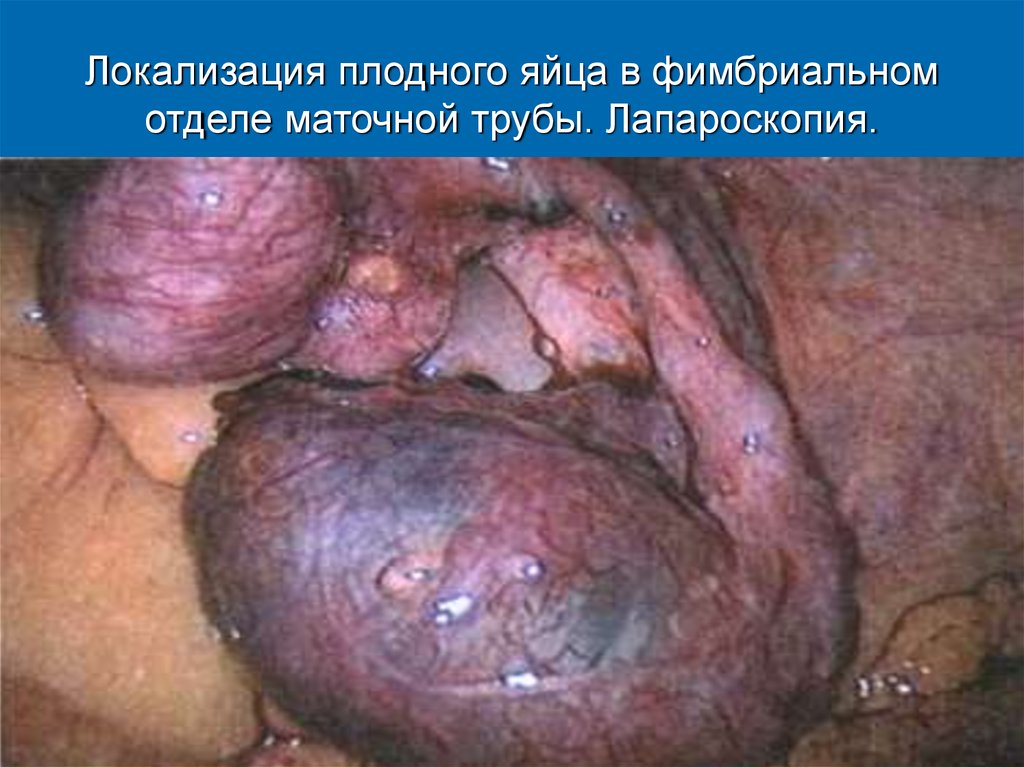
11. Локализация плодного яйца в фимбриальном отделе маточной трубы. Лапароскопия.
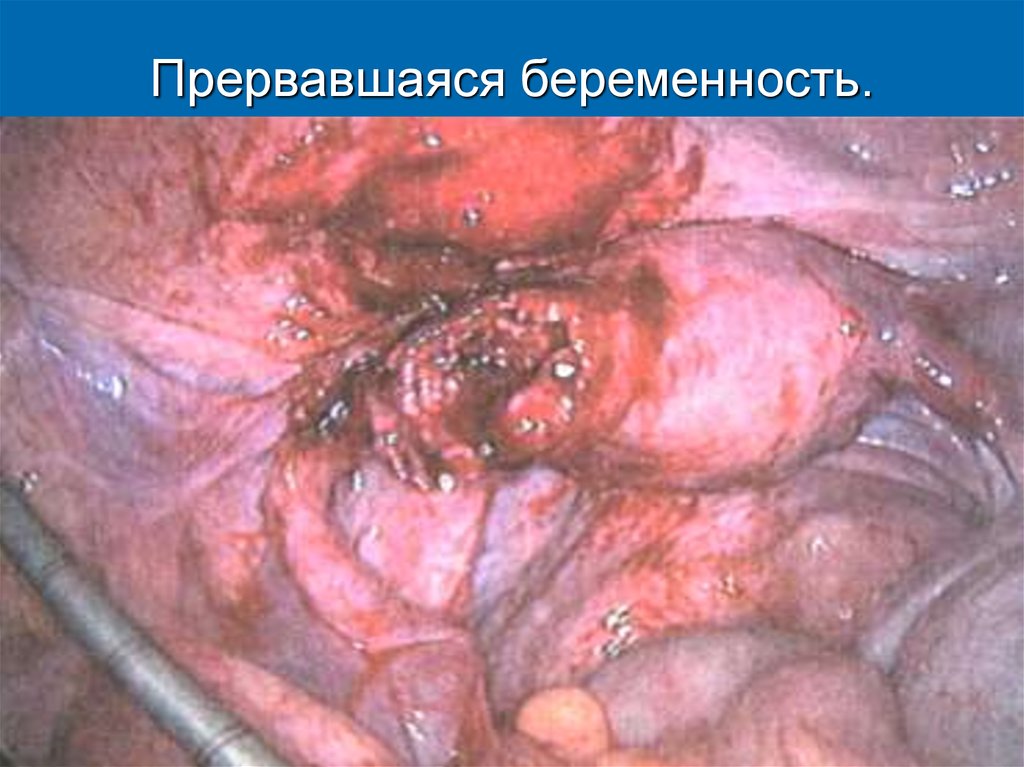
12. Прервавшаяся беременность.
13.
Факторы риска, способствующиевозникновению трубной
беременности:
1. Анатомические ( нарушение транспортной функции
маточных труб):
- воспаление маточных труб
- использование ВМК
- операции на маточных трубах
- стерилизация маточных труб
2. Гормональные факторы риска:
- индукция овуляции
- экстракорпоральное оплодотворение
- задержка овуляции ( оральные прогестагенные
контрацептивы)
14. Факторы риска, способствующие возникновению трубной беременности:
3. Спорные факторы:- эндометриоз
- врожденные аномалии матки (рудиментарный
рог)
- дивертикулез маточных труб
- хромосомные нарушения
- аномалии уровня простагландинов в сперме
4. Факторы риска, обусловленные особенностями
плодного яйца и яйцеклетки:
- повышенная биологическая активность
плодного яйца
- наружная трансабдоминальная миграция
яйцеклетки
- внутренняя миграция зиготы в маточную трубу
15.
Патогенез эктопическойбеременности:
Нарушение физиологического транспорта
оплодотворенной яйцеклетки, приводящее к
ее имплантации вне полости матки.
В маточной трубе формируется
плодовместилище, внутренней капсулой
которого является слизистая , обращенная в
просвет трубы, а наружной капсулой
является мышечная и серозная оболочки.
16.
Прерывание трубной беременностиобусловлено двумя ведущими
факторами:
неприспособленностью маточных труб к
прогрессированию беременности
разрушительным действием трофобласта
Прерывание трубной беременности
происходит:
по типу трубного аборта
по типу разрыва трубы
17.
В клинической картине трубнойбеременности выделяют:
прогрессирующую трубную беременность
прервавшуюся трубную беременность
18.
Клиника прогрессирующей трубнойбеременности:
симптомы,
свойственные беременности
малых сроков (непродолжительная задержка
менструации, тошнота, вкусовые прихоти,
нагрубания молочных желез)
при
бимануальном исследовании:
- размягчение и некоторое увеличение матки
- сбоку и кзади от матки определяется
нечетко колбасовидной формы мягковатое,
болезненное образование
19.
Клиника разрыва маточной трубы(явления перитонеального и анемического шока):
Внезапная острая боль в животе с иррадиацией в прямую
кишку, под лопатку, в плечо, подреберье
Обморок, бледность кожных покровов и слизистых,
холодный пот
Рвота, тошнота
Пульс учащен, слабого наполнения, снижение АД
Кровяные выделения из половых путей могут отсутствовать
или появиться после болевого синдрома
На лице выражение испуга, зрачки расширены
Дыхание частое, поверхностное
Язык влажный, чистый
Живот несколько вздут, резко болезненный в нижних
отделах, симптомы раздражения брюшины
положительные, притупление перкуторного звука
20.
Гинекологическое исследование приразрыве маточной трубы:
В зеркалах – цианоз слизистой шейки,
незначительные кровянистые темные выделения
Матка четко не контурируется из-за болей и
значительного объема крови в малом тазу
Матка размягчена, несколько увеличена, симптом
«плавающей матки»
Резко болезненно смещение шейки матки
«Крик Дугласа»
В области придатков опухолевидное образование
без четких контуров, эластической консистенции,
резко болезненное
В анализах крови резкое снижение гемоглобина,
эритроцитов, гематокрита
21.
Клиника трубного выкидыша:Клиническая картина заболевания «смазана», симптомы выражены не
ярко
Болевые приступы меньшей интенсивности, могут повторяться
Кожные покровы могут быть обычного цвета
Пульс и АД не меняются
Живот обычно мягкий, незначительно болезненный в нижнем отделе
Раздражение брюшины и симптомы внутреннего кровотечения
выражены значительно слабее и могут отсутствовать
Характерными являются темно-коричневые, по типу кофейной гущи или
дегтя, скудные кровяные выделения из влагалища
При гинекологическом исследовании определяется размягченная
увеличенная матка, размеры которой не соответствует сроку
беременности, и опухолевидное образование в области придатков,
болезненное при пальпации
В анализах крови может быть незначительное снижение гемоглобина
или отсутствовать изменения
22.
Диагностика внематочной беременности:Результаты клинического исследования
Дополнительные методы исследования:
Трансвагинальное УЗИ
Определение ХГ и его В-субъединицы (специфического гормона
беременности однократно и в динамике)
«Мочевые» тесты на беременность
Кульдоцентез
Гистероскопия с выскабливанием стенок матки
Лапароскопия
В последние годы появилась возможность диагностировать
беременность на очень малых сроках (через 24-48 часов
после оплодотворения – определения фактора ранней
беременности) имунносупрессивная субстанция – ФРБ. При
эктопической беременности он значительно ниже.
23.
Лечение эктопической беременности:1. Хирургические методы (лапаротомия и
лапароскопический метод)
а) радикальная операция (сальпингэктомия)
б) консервативно-пластические операции (сальпинготомия,
резекция сегмента трубы с сшиванием конец в конец)
2. Медикаментозный метод при прогрессирующей
трубной беременности (методика локальных инъекций):
-МЕТОТРЕКСАТА
-ВИНБЛАСТИНА
-ПРОСТАГЛАНДИНОВ
-АНТИГЕСТАГЕННЫХ ПРЕПАРАТОВ
Приоритет остается за хирургическими методами
лечения
24.
Проведение срочного оперативноговмешательства при геморрагическом шоке и
тяжелом состоянии больной, угрожающем жизни,
должно осуществляться в три этапа:
1. Чревосечение, остановка кровотечения путем
наложения зажимов на кровоточащие сосуды
(маточный конец трубы и мезосальпинкс)
2. Хирургическая пауза, во время которой
восполняется кровопотеря (переливание
донорской крови и реинфузия, кровезаменители).
3. Продолжение операции (радикальная или
пластическая)























 Медицина
Медицина








