Похожие презентации:
Антиатеросклеротические средства. Роль ингибиторов ПОЛ (антиоксидантов) в профилактике ишемии
1.
Направление/специальность: 060108 — ФармацияДисциплина: ОПД.Ф.03 Фармакология
Уровень образования, форма обучения, курс, семестр:
ВПО, 3 курс, 6 семестр
Тема лекции № 7 «Антиатеросклеротические
средства (гиполипидемические и
эндотелиотропные средства). Роль ингибиторов
ПОЛ (антиоксидантов) в профилактике ишемии»
Количество часов: 2
Ответственный исполнитель:_________________
проф. В.А.Николаевский 2015 г.
2.
1.2.
3.
4.
5.
6.
Введение
Современные представления о патогенезе атеросклероза
Классификация гиполипидемических средств
Факторы риска и диетотерапия
Фармакологическая характеристика гиполипидемических
средств
Анионобменных смол
Статинов
Фибратов
Производных никотиновой кислоты
Средств, способствующих экскреции и катаболизму холестерина
Заключение
3.
1.2.
3.
4.
5.
6.
7.
8.
Атеросклероз: факты, гипотезы, спекуляции. В поисках истины. Академик Евгений
Чазов
Бурбелло А.Т., Шаров А.В., Денисенко П.П. Современные лекарственные
средства: клинико-фармакологический справочник практического врача / Сб.:
Издательский дом «Нева», 2003. С. 97-105
Лякижев А.А. Клиническое применение статинов / РМЖ, Т.11 №4, 2003 – С. 2-10
Метелица В.И. Справочник по фармакологии сердечно-сосудистых
лекарственных средств. – М.: Издательство «Медпрактика», 1996. – С. 483-528
Сусеков А.В. Гиперлипидемия - современное состояние проблемы и методы ее
медикаментозной коррекции / РМЖ, Т.11 №5, 2003. – С.1-14
Титов В.Н. Внутриклеточный дефицит жирных кислот в патогенезе атеросклероза /
Кардиология № 1998, №1 – С.43-49
Титов В.Н.Атеросклероз как проблема общей биологии: адаптация клеток к
дефициту эссенциальных жирных кислот / Вестник Российской Академии
медицинских наук, 10, 1999 – С.53-57
Харкевич Д.А. Фармакология. – М.: ГЭОТАР-МЕД, 2002 – С.482-497
4.
5.
Хроническоеполиэтиологическое
системное поражение артерий
эластического типа, в интеме
которых происходит отложение
холестерина и его эфиров
«Атеросклероз»
—
эпидемия ХХI века
6.
Гиперлипидемия- это врожденное
или приобретенное (вторичное)
нарушение в липидтранспортной
системе организма - состояния,
сопровождающиеся
патологическим повышением
уровня липидов плазмы крови.
7.
Вкрови присутствуют три класса
липидов:
1) холестерин (ХС) и его эфиры;
2) триглицериды (ТГ) и
3) фосфолипиды (ФЛ). Основной
транспортной формой липидов
являются, липопротеины (ЛП),
в которых ХС, ТГ и ФЛ связаны
с белками — апопротеинами.
8.
Пищевойхолестерин
содержится в пище (в
основном животного
происхождения): в
одном яйце, например,
275 мг;
Американская сердечная ассоциация рекомендует
вам ограничить дневной прием до 300 мг.
Сывороточный холестерин — это тот, что
циркулирует в крови Желательно, чтобы его было
менее 200 мг.
9.
10.
Содержание общего ХС ниже 5,2ммоль/л считается оптимальным.
Уровень общего ХС 5,3–6,5 ммоль/л пограничным, от 6,6 до 7,7
ммоль/л — повышенным, а выше 7,8
ммоль/л — высоким. Для ХС ЛНП
“желательный” уровень составляет
менее 3,4 ммоль/л, пограничный —
3,4–4,1 ммоль/л. “Желательный”
уровень триглицеридов (ТГ) меньше
1,7 ммоль/л
11.
Липофильный спирт, содержащийся в клеточныхмембранах всех животных организмов. Нерастворим
в воде. Вырабатывается печенью, кишечником,
почками, надпочечниками, половыми органами,
поступает с пищей.
В
организме находится 80% свободного и 20%
связанного холестерина.
Обеспечивает стабильность клеточных мембран,
необходим для выработки витамина D, стероидных
гормонов, для образования синапсов.
Играет важную роль в деятельности иммунной
системы.
Фермент,
определяющий скорость синтеза эндогенного ХС
гидроксил метил-глутарил-КоАредуктаза
12.
В крови находится ввиде хорошо
растворимых
комплексных
соединений с особыми
белкамитранспортерами, так
называемыми
аполипопротеинами.
Такие комплексные
соединения
называются
липопротеинами.
13.
Липопротеины плазмы кровиобразуются в печени из
липидов аполипопротеинов.
Транспортная система ХС.
Содержат около 6% ТГ , 50% ХС
и 22% белка.
Обладают атерогенными
свойствами.
14.
Мелкие и плотные частицы ЛП обладаютантиатерогенными свойствами. Участвуют
в катаболизме всех ЛП. С помощью ЛВП
осуществляется обратный транспорт
ХС из артериальной стенки
с поверхности хиломикронов и ЛОНП,
макрофагов и гладкомышечных
клеток, в печень, где происходят его
утилизация и превращение в желчь.
15.
•Самыйнизкий
уровень смертности
от ИБС наблюдается
при концентрации
общего ХС ниже 5,2
ммоль/л.
Концентрации общего
ХС (свыше
7,8 ммоль/л)
ассоциируются
с резким увеличением
числа летальных
исходов.
16.
В структуре общей смертностиатеросклероз занимает 46,7%.
В возникновении
и прогрессировании значение
имеют более 30 факторов
17.
Ообразуется в организме из метионина. Гомоцистеин подвоздействием фолиевой кислоты и витамина В-12
превращается обратно в метионин. Под влиянием
витамина В-6 превращается в следующий продукт
обмена цистотионин.
Уровень гомоцистеина в крови может повышаться при
недостатке фолиевой кислоты и витаминов B6, B12 и
B1,курении,злоупотреблении кофе. Референсные
значения:
Мужчины: 5,9 – 16,0 мкмоль/л
Женщины: 3,4 – 20,4 мкмоль/л
18.
При избытоке гомоцистеин, внедряется вэндотелий сосудов и повреждает его. Клетки
скеиваясь друг с другом образуют в стенке
артерий не волокнистую, а гранулированную
структуру на поверхности которой
откладываются атерогенные ЛНП. Концентрация
его в крови в 1000 меньше, чем холестерина, а
вреда во столько же раз больше.
По уровню гомоцистеина в плазме
гипергомоцистеинемию условно
делят на лёгкую 15-30 мкмоль/л,
умеренную 30-100 мкмоль/л и
тяжёлую более 100 мк моль/л.
19.
Повышение уровня ГЦ(гипергомоцистеинемия – ГГЦ ) более
чем в два раза является одной из
причин ишемических инсультов в
молодом возрасте, связанных с
тромбозами или с преждевременным
развитием атеросклероза.
20.
Действие гомоцистеина связывают синдукцией окислительного стресса и
стресса в эндоплазматическом
ретикулуме клеток. Митохондрии
являются мишенью для атак
гомоцистеина.
21.
Чтобы избежать накоплениегомоцистеина, необходимо потреблять
фолиевую кислоту и витамин Б1,В6, B 12
. Но, чтобы избежать окислительного
стресса и стресса ЭР необходимо
потреблять препарат Дибикор, который
содержит таурин. Таурин и гомоцистеин
относятся к метаболитам метионина. Их
действие на организм прямо
противоположно.
22.
Гомоцистеин:Способствует
развитию тромбоза
Увеличивает развитие
атеросклероза
Способствует
развитию
гипертензии
Прогноз
кардиоваскулярных
заболеваний
ухудшается с
увеличением уровня
гомоцистеина
Таурин:
Защищает тромбоциты и др. клетки
крови от воспалительных
цитокинов
Обладает антисклеротическим
действием
Уменьшает артериальное
давление при гипертензии
Чем больше человек потребляет с
пищей таурин, тем меньше
вероятность сердечнососудистых заболеваний
23.
24.
Терапия Дибикором улучшает углеводный илипидный обмен ( Сахарный диабет, Сердечная
недостаточность). Дибикор корректирует
фосфолипидный состав клеточной мембраны,
понижает уровень общего холестерина, при
этом уменьшается холестерин липопротеидов
низкой плотности и повышается холестерин
липопротеидов высокой плотности, уменьшает
концентрацию триглицеридов, т.е., улучшает
липидный профиль. Дибикор понижает высокий
процент гликозилированности гемоглобина,
ослабляет синтез воспалительных белков
25.
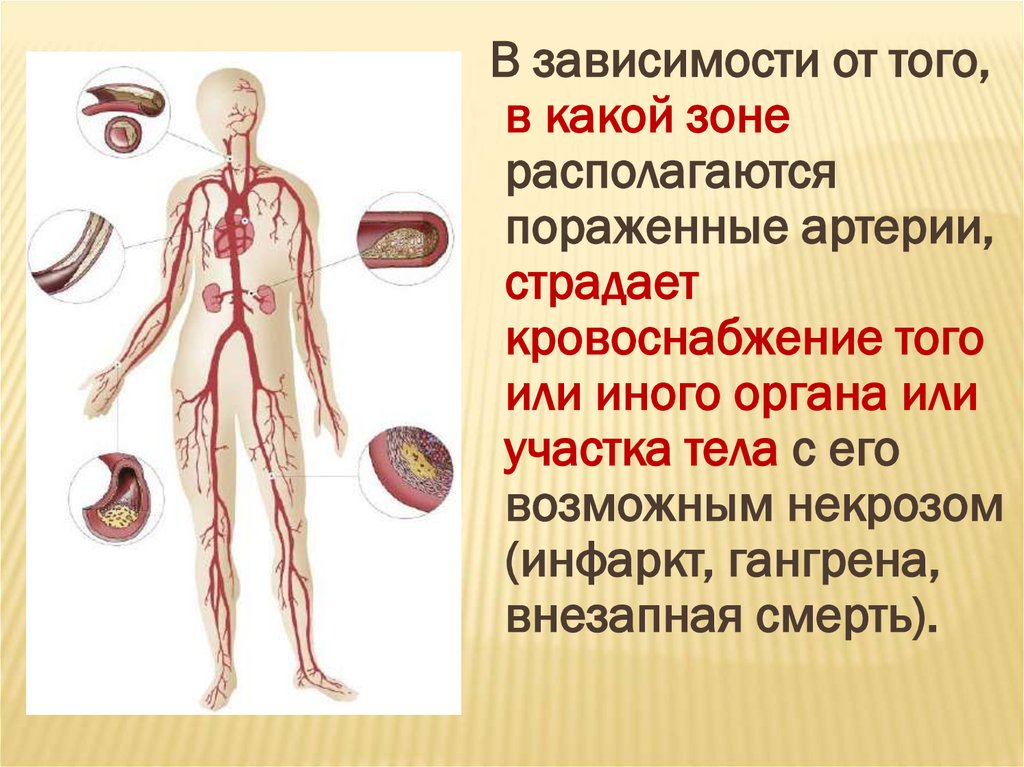
В зависимости от того,в какой зоне
располагаются
пораженные артерии,
страдает
кровоснабжение того
или иного органа или
участка тела с его
возможным некрозом
(инфаркт, гангрена,
внезапная смерть).
26.
27.
28.
29.
30.
31.
возраст старше 50–60 лет;пол (мужской);
отягощенная
наследственность.
32.
До55 лет заболеваемость ИБС,
церебральным и периферическим
атеросклерозом среди мужчин в 3–4
раза выше, чем среди женщин.
До наступления менопаузы у женщин
риск развития ИБС, инфаркта
миокарда и мозгового инсульта
примерно в 8–10 раз меньше, чем
у мужчин того же возраста. В 65–
70 лет заболеваемость
выравнивается.
33.
Риск развития атеросклероза у лиц до55 лет, близкие родственники которых
страдали ИБС, церебральным
и периферическим атеросклерозом,
существенно повышается.
Шведские ученые описали более
тридцати генов, препятствующих
развитию инфарктов и инсультов
34.
35.
У курящих риск развития сердечно-сосудистыхзаболеваний примерно в 2–3 раза выше, чем
у некурящих
Ожирение
У женщин при увеличении, индекса массы
( ИМТ)тела до 25,0–29,0 относительный риск
ИБС возрастал в 2 раза, а при ИМТ выше 29
кг/м2 — в 3 раза
Артериальная гипертензия
Риск возникновения клинических проявлений
атеросклероза у больных с АГ, в целом,
примерно в 3–4 раза выше, чем у пациентов без
сопутствующей артериальной гипертензии.
36.
Риск развития сердечно-сосудистых заболеваний увеличиваетсяв 2–4 раза у мужчин и в 3–7 раз у женщин.
Гиподинамия
У пациентов со сниженной физической активностью
смертность от ИБС на 27% выше, чем у лиц, которые
регулярно подвергались физическим нагрузкам.
Нерациональное питание
При хроническом употреблении в пищу продуктов
с высоким содержанием насыщенных жирных кислот
и ХС в гепатоцитах накапливается избыточное
количество ХС и по принципу отрицательной обратной
связи в клетке снижается синтез специфических ЛНПрецепторов и, соответственно, уменьшается захват
и поглощение гепатоцитами атерогенных ЛНП,
циркулирующих в крови.
37.
ПеречисленныеФР не являются
причиной атеросклероза. Их следует
рассматривать как важные (хотя
и необязательные) условия,
способствующие его
возникновению
и прогрессированию.
38.
39.
рациональное диетическо питание,направленное на коррекцию нарушений
липидного обмена и снижение избыточной
массы тела;
отказ от курения;
отказ от злоупотребления алкоголем;
достаточная физическая активность;
по возможности, устранение отрицательных
психоэмоциональных воздействий.
40.
41.
42.
43.
44.
45.
46.
Проявляется снижением продукции простациклина,окиси азота и др. и увеличением образования
эндотелинов, АII, тромбоксана А2 и др., которые
еще больше повреждают эндотелий и повышают
его проницаемость.При этом модифицированные
ЛНП, ЛП (α) и моноциты, лимфоциты проникают
в интиму артерий и подвергаются окислению или
гликозилированию (модификации), что
способствует еще большему повреждению
эндотелия и облегчает миграцию из кровотока
в интиму артерий этих клеточных элементов.
47.
48.
Моноциты проникшие в интимуартерии, преобразуются в макрофаги,
последние поглощают
модифицированные ЛНП (в меньшей
степени — остатки ХМ и ЛОНП) в
следствии чего накапливают
свободный и эстерифицированный ХС
и превращаются в пенистые клетки.
49.
В интиме артерийи тромбоцитысекретируют факторы роста
и митогены. Под действием
факторов роста и митогенов
гладкомышечные клетки,
расположенные в средней части
артерий, мигрируют в интиму.
50.
Гладкомышечные клетки, мигрируют в интимузахватывают и накапливают
модифицированные ЛНП,которые также
превращаются в своеобразные пенистые
клетки. Кроме того, гладкомышечные клетки
приобретают способность сами продуцировать
коллаген, эластин и гликозаминогликаны,
которые в дальнейшем используются для
построения фиброзного каркаса
атеросклеротической бляшки. Со временем
пенистые клетки подвергаются апоптозу.
В результате липиды попадают во внеклеточное
пространство.
51.
52.
53.
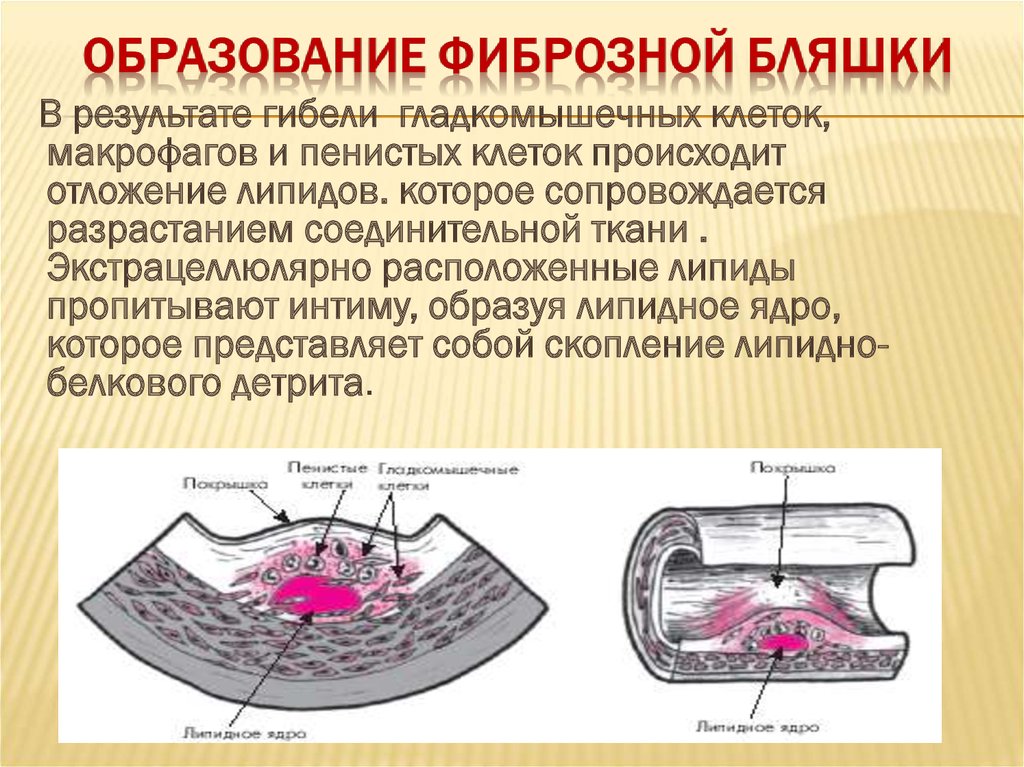
В результате гибели гладкомышечных клеток,макрофагов и пенистых клеток происходит
отложение липидов. которое сопровождается
разрастанием соединительной ткани .
Экстрацеллюлярно расположенные липиды
пропитывают интиму, образуя липидное ядро,
которое представляет собой скопление липиднобелкового детрита.
54.
Вокруг липидного ядра возникает зонасоединительной ткани, вначале богатой
макрофагами, пенистыми и гладкомышечными
клетками, Т-лимфоцитами, коллагеном
и эластическими волокнами. По мере
созревания соединительной ткани количество
клеточных элементов уменьшается,
а коллагеновые волокна утолщаются, формируя
соединительнотканный каркас
атеросклеротической бляшки (покрышку).
55.
Покрышка отделяет липидное ядроот просвета сосуда и нарушающает
кровоток в нем. Одновременно
происходит васкуляризация очага
атеросклеротического поражения.
Вновь образующиеся сосуды
отличаются повышенной
проницаемостью и склонностью
к образованию микротромбов
и разрывам сосудистой стенки.
56.
Зависит от размеров липидного ядра иструктуры фиброзной покрышки. На
ранних стадиях формирования бляшки, ее
липидное ядро хорошо выражено,
а капсула сравнительно тонкая и может
легко повреждаться под действием
высокого АД, ускорения кровотока
в артерии и других факторов. Такие мягкие
и эластичные бляшки называют “желтыми
бляшками”.
57.
Они мало суживают просвет сосуда, ноассоциируются с высоким риском
возникновения повреждений и разрывов
фиброзной капсулы. В других случаях
фиброзная покрышка хорошо выражена,
плотная и меньше подвержена
повреждению и разрывам. Такие бляшки
называют “белыми”. Они нередко
значительно выступают в просвет артерии
и вызывают г ее сужение, которое
в некоторых случаях может осложняться
возникновением пристеночного тромба.
58.
59.
Характеризуетсяувеличением
липидного ядра (до 30% и более от
общего объема бляшки),
возникновением кровоизлияний
в бляшку, истончением ее фиброзной
капсулы и разрушением покрышки
с образованием трещин, разрывов
и атероматозных язв.
60.
Выпадающийпри этом в просвет сосудов
детрит может стать источником эмболии,
а сама атероматозная язва — служить
основой для образования тромбов.
Завершающей стадией атеросклероза
является атерокальциноз — отложение
солей кальция в атероматозные массы,
межуточное вещество и фиброзную
ткань.
61.
Следствиемформирования
бляшки является образование
пристеночного тромба,
который ограничивает
кровоток в артерии. Именно
в этот период возникают
клинические проявления
обострения заболеваниянестабильная стенокардия,
инфаркт миокарда,
ишемический инсульт и т.п.
62.
63.
У большинства больныхфармакотерапию начинают
после периода строгой диеты
(как минимум в течение
месяца).
64.
1. Ингибиторы 3-гидрокси-3-метилглютарил-КоА-редуктазы (ГМГ-КоА-редуктазы) или статины.
2. Фибраты.
3. Никотиновая кислота и ее производные. 4.
Cелективные ингибиторы абсорбции
холестерина (ХС) и некоторых растительных
стиролов в тонком кишечнике.
65.
В России разными фирмами зарегестрированны:ловастатин (мевакор);
Симвастатин (зокор);
Правастатин (липостат);
Флювастатин (лескол);
Аторвостатин.
Два новых препарата заканчивают 3 фазу
клинических испытаний.
В
процессе регистрации в Великобритании и США
розувастатин (крестор, AstraZeneca), в Японии –
питавастатин.
66.
Относятся к классу антибиотиков(монокалинов).
Ловастатин, симвастатин
и правостатин, получаемые из
грибков Aspergillus terreus, Penicillium
brevicompactum, являются
полусинтетическими пролекарствами,
из которых в организме в процессе
гидролиза образуются активные
формы, оказывающие
гиполипидемическое действие.
Флувастатин, аторвастатин,
церовастатин сиртетические
препараты
67.
68.
Конкурентно ингибируют ГМГ-КоАредуктазу. В результате снижается сиртезгепатоцитами ХС и его содержание
в клетках, что приводит к компенсаторному
повышению числа рецепторов ЛНП, а
также к усиленному захвату и утилизации ХС
ЛНП, циркулирующих в крови. Повышается
также метаболизм других ЛП, содержащих
белок апо-В, который распознается
активированными ЛНП-рецепторами
гепатоцитов.
69.
3-гидрокси-3-метилглютарилкофермент А редуктаза(англ. HMG-CoA reductase, 3hydroxy-3-methyl-glutaryl-CoA
reductase, HMGR) — фермент,
катализирующий синтез
мевалоновой кислоты,
лимитирующую стадию
метаболического пути
синтеза холестерина и других
изопреноидов.
70.
71.
Крометого, статины уменьшают эстерификацию
ХС в энтероцитах, гепатоцитах и клетках сосудистой
стенки. Это приводит к снижению:
1.всасывания ХС в кишечнике, секреции ЛОНП,
2.наполненияю макрофагов липидами,
образованию пенистых клеток и пролиферации
гладкомышечных клеток,
3. к нормализации повышенной агрегации
тромбоцитов. В результате происходит уменьшение
размеров и стабилизация атеросклеротических
бляшек, уменьшается вероятность их разрыва
и пристеночного тромбообразования
72.
Повышая стабильностьэндотелиального фермента,
увеличивают продукцию NO
клетками эндотелтя. Смещают
фибринолитический баланс
в направлении повышенной
фибринолитической активности.
73.
Восстановление вазодилатирующегопотенциала артерий.
• Подавление воспаления в
атероматозной бляшке.
• Усиление антитромбогенного
потенциала (локального и системного).
• Стабилизация нестабильной атеромы.
74.
влияние на окисленные липопротеиды;улучшение эндотелиальной функции;
снижение клеточной адгезии;
противовоспалительное действие;
ингибирование пролиферации и миграции гладкомышечных клеток;
стабилизация атеросклеротической бляшки;
снижение агрегации тромбоцитов;
улучшение состояния фибринолитической системы;
влияние на другие органы и системы (предотвращение остеопороза, переломов
костей; снижение насыщения желчи холестерином, растворение
холестериновых камней, тенденция к снижению онкогенности,
предотвращение болезни Альцгеймера и сосудистых деменций).
75.
Назначают однократно вечеромво время приема пищи или
двукратно (утром и вечером).
Вечерний прием препаратов
предпочтителен, поскольку,
скорость биосинтеза
ХС оказывается наибольшей во
время сна.
76.
ПрепаратДоза, мг
Эффективность,
%
Ловастатин
Флувастатин
40
40
25
29
Правастатин
Симвастатин
Симвастатин
40
80
40
28
46
38
Аторвастатин
80
52
Аторвастатин
40
47
Розувастатин
40
55
77.
78.
Быстро всасываются после приема внутрь (от 30 до98%), причем максимальная концентрация в крови
наступает в пределах 0,5-4 часов. Прием пищи не
оказывает существенного влияния на всасывание
симвастатина и церивастатина, увеличивает
концентрацию ловастатина в крови и снижает
биодоступность других статинов. Гиполипидемическая
активность статинов не зависит существенно от приема
их с вечерней пищей или на ночь. За исключением
церивастатина, для всех препаратов этой группы
характерна интенсивная экстракция при первом
пассаже через печень.
79.
80.
Все статины подвергаются значительнойбиохимической трансформации в печени, что ведет к
их низкой системной биодоступности. Так, лактоновые
кольца ловастатина и симвастатина гидролизуются в
гепатоцитах до открытых активных форм. Другой путь
печеночной трансформации большинства статинов в
активные метаболиты осуществляется с помощью
микросомального изофермента цитохрома Р450 (CYP)
3A4, тогда как флувастатин метаболизируется на 5080% с помощью изофермента CYP2C9.
81.
метеоризм, диарея, запор, тошнота, боли в животе;головные боли, головокружение;
мышечные судороги, миалгия, рабдомиолоз,
миозит;
изменения функциональных проб печени;
усталость, нарушения сна, расстройства вкуса, зуд
кожи, остеопороз, отложение холестерина в сосудах
конечноитей;
тератогенный эффект.
Носят временный характер встречаются в 1-2%
случаев и проходят после снижения дозы или
отмены препаратов.
82.
1. Активные патологические процессыв печени или исходно повышенный
уровень печеночных ферментов.
2.
Беременность и кормление грудью.
3.
Повышенная чувствительность
к компонентам препаратов.
83.
Статины принимаются пожизненно,вызываютсиндром отменгы, способны замедлять темп
развития атеросклероза, снижать риск развития
ишемических поражений жизненно важных
органов, сердечно-сосудистую и общую
смертность. Хорошо переносятся при длительном
непрерывном лечении. Однако больные
атеросклерозом обычно принимают и другие
медикаменты по поводу основного или
сопутствующих заболеваний. В таких случаях
небходимо учитовать возможные лекарственные
взаимодействия статинов с учетом их
фармакокинетики, в частности, обусловленные
метаболическими превращениями на уровне
изоферментных систем цитохрома P450.
Снижают риск смерти от инсульта и инфаркта на
60%
84.
ПоказанияГиперлипопротеинемии IIa,
IIb, III и IV типов, не
поддающиеся коррекции
диетой.
85.
К производным фибровойкислоты (фибратам)
относятся:
гемфиброзил;
фенофибрат;
безафибрат;
ципрофибрат и др.
86.
Фибраты - традиционно назначаютсяпациентам с гипертриглицеридемией и СД,
а также для лечения больных ИБС.
Механизм гиполипидемического действия
фенофибратов опосредован через
активацию внутриклеточного
ядерного рецептора PPARα.
87.
Этот рецептор играет доминирующую рольво внутриклеточной регуляции экспрессии
(переноса) и транскрипции
(переписывание) геномов ДНК,
ответственных за уровни липидного
метаболизма и воспалительных цитокинов.
Фенофибраты являются агонистами
рецепторов, активируемых
пролифераторами пероксисом типа альфа
(PPAR-α).
88.
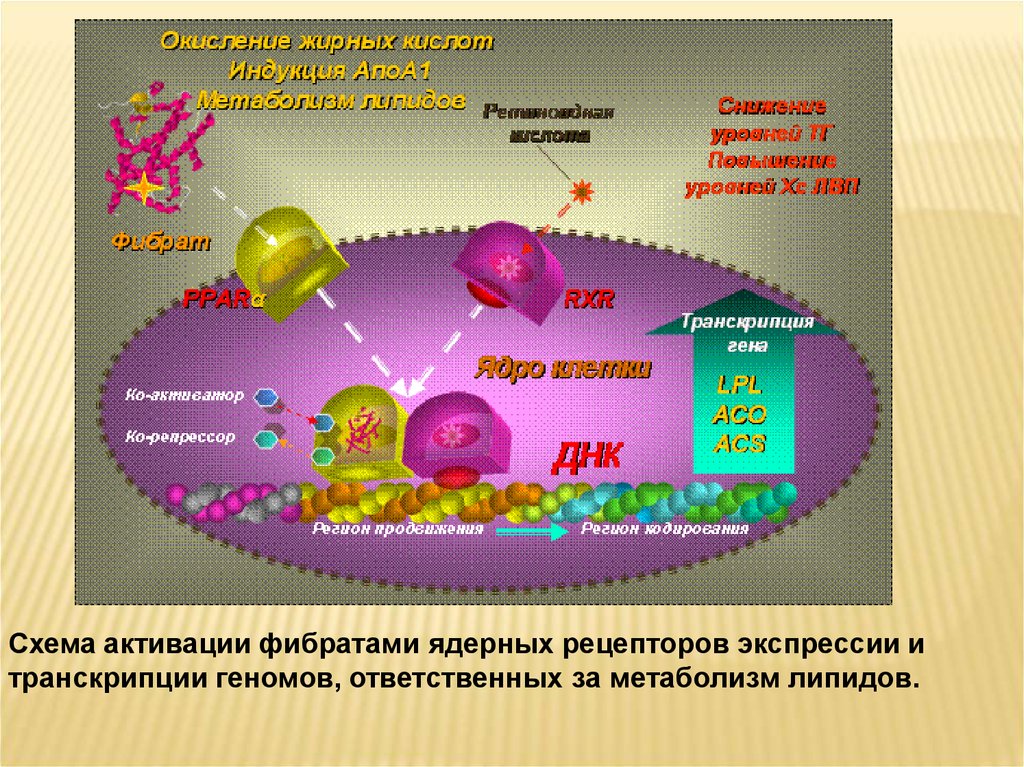
Схема активации фибратами ядерных рецепторов экспрессии итранскрипции геномов, ответственных за метаболизм липидов.
89.
Понижают содержание в кровитриглицеридов и (в меньшей степени) холестерина. Способствуют уменьшению
содержания ЛПОНП, ЛПНП (в меньшей
степени), повышению содержания
антиатерогенных ЛПВП. Механизм
действия окончательно не выяснен.
Влияние на уровне ТГ связывают главным
образом с активацией фермента
липопротеинлипазы.
90.
По-видимому, также нарушают синтез жирныхкислот; способствуют повышению числа ЛПНПрецепторов в печени, нарушая синтез
холестерина. Уменьшает агрегацию
тромбоцитов, снижают повышенный уровень
фибриногена в плазме, могут несколько
понизить уровень глюкозы в крови у больных
сахарным диабетом; снижают уровень мочевой
кислоты в крови
91.
ПрепаратДозы (мг), кратность приема
Гемфиброзил
600 ґ 2 раза в сутки
или 900 1 раз (вечером)
Фенофибрат
100 ґ 2–3 раза в сутки
Липантил 200М
(микроионизированная форма
фенофибрата)
200 1 раз в сутки
Безафибрат
200 ґ 3 раза в сутки
Ципрофибрат
100–200 1 раз в сутки
92.
Эффективность фибратов при лечении больныхатеросклерозом и ГЛП выражена в меньшей
степени, чем ингибиторов ГМГ-КоА-редуктазы.
При длительном лечении фибратами
наблюдается снижение уровня ТГ (на 28–38%),
умеренное повышение ХС ЛВП (на 8–9%), тогда
как уровень общего ХС и ХС ЛНП не изменяется
или незначительно уменьшается (на 6–10%).
Эти изменения сопровождаются уменьшением
смертности от ИБС (на 34%).
93.
миалгии, миопатии, слабость мышц, сопровождающиесяповышением креотинфосфаткиназы (КФК)в крови;
повышение литогенного индекса и образование камней
в желчевыводящих путях;
боли в животе, тошнота, анорексия, метеоризм, запоры;
повышение активности печеночных ферментов;
головная боль, обмороки, парестезии, головокружения,
сонливость, депрессия, снижение либидо, гипотензия;
кожные аллергические реакции;
анемия, лейкопения (редкие осложнения).
94.
1.Печеночная или почечная
недостаточность.
2.
Желчно-каменная болезнь, хронический
холецистит, первичный билиарный цирроз
печени.
3.
Беременность и кормление грудью.
4.
Гипопротеинемия.
5.
Гиперчувствительность к препаратам.
Следует помнить, что при применении фибратов
наблюдается усиление эффекта непрямых
антикоагулянтов.
95.
ВзаимодействиеПовышают активность непрямых
антикоагулянтов. Усиливают
гепатотоксичность ингибиторов МАО.
Гиполипидемический эффект снижают
пероральные контрацептивы.
96.
Фенофибраты имеют свою нишу в лечениибольных с дислипидемией,
инсулинорезистентностью. Они рекомендованы
к применению у лиц с низким уровнем ЛПВП,
высоким уровнем ТГ и нормальным или
умеренно повышенным уровнем ЛПНП. Такой
липидный профиль характерен для больных СД
2 типа, лиц с инсулинорезистентностью,
абдоминальным ожирением и другими
проявлениями МС.
97.
Проводилось достаточно интенсивноеантиатеросклеротическое лечение по
предупреждению инфарктат миокарда в США:
89% больных получали статины, 27% –
фибраты. И тем не менее врачи были
вынуждены дополнительно 65,4% больных
назначить никотиновую кислоту медленного
высвобождения, а 14% больных – эзетимиб.
98.
Витаминное и гиполипидемическое средство.В организме никотиновая кислота
превращается в никотинамид, который
связывается с коэнзимами кодегидрогеназы
I и II (НАД и НАДФ), переносящими водород,
участвует в метаболизме жиров, протеинов,
аминокислот, пуринов, тканевом дыхании,
гликогенолизе, синтетических процессах.
99.
Снижает содержание холестерина и особеннотриглицеридов в крови. Суточная доза, равная13 г, обеспечивает падение уровня холестерина
на 10%, а триглицеридов - на 28%. Эти изме
нения обусловлены уменьшением скорости
синтеза ЛПОНП и не сопровож даются
интенсификацией превращения ЛПОНП в ЛПНП.
Скорость синтеза ЛПОНП снижается из-за
уменьшения количества свободных жирных
кислот, поступающих из жировой ткани, что
объясняется антилиполитичес-ким действием
лекарства.
100.
В результате падает уровеньхолестерина ЛПНП. Другой важный
аспект действия никотиновой
кислоты - ее способность повышать
уровень холестерина ЛПВП.
101.
Самый серьезный нежелательный эффектникотиновой кислоты и ее производных расширение сосудов кожи. Наиболее сильно
оно выражено в первые недели лечения. Позже,
как правило, развивается толерантность к
препарату (хотя и неполная), особенно если дозу
увеличивают постепенно: первоначально
прописывают по 0,25 г 1-3 раза в день и со
временем переходят к максимальной дозе - по
1-2 г 3 раза в день.
102.
Покраснение кожи можно уменьшитьс помощью аспирина, назначаемого
перед никотиновой кисло той, а ее
следует принимать во время или
после еды.
Препарат не связывается
белками. Т1/2 составляет 2 часа,
выводится почками в
неизмененном виде.
103.
ЭНДУРАЦИН.Разница в действии нативной (кристаллической)
никотиновой кислоты и эндурацина состоит
лишь в частоте побочных реакций;
гиполипидемические свойства обоих
препаратов одинаковы.
Наибольшее снижение уровня общего
холестерина в крови (17%) наблюдается при
приеме больших доз препарата (2 г/сут),
гиполипидемический эффект эндурацина в
основном направлен на холестерин ЛПНП: его
содержание снижается на 38%.
104.
Состав и форма выпуска:1 таблеткаретард содержит никотиновой
кислоты 500 мг; в полиэтиленовых
флаконах по 100 шт.
105.
Показания:ИБС (хронические формы, состояниепосле перенесенного инфаркта миокарда,
нестабильной стенокардии,
атеросклеротический кардиосклероз,
стабильная стенокардия напряжения и покоя);
церебральный атеросклероз и энцефалопатия;
атеросклероз артерий нижних конечностей с
явлениями хронической артериальной
недостаточности I-III степени; микроангиопатии
(воспалительные, при склеродермии, синдром
Рейно);
106.
Противопоказания:Хронический гепатит и цирроз печенилюбого генеза; язвенная болезнь желудка и
двенадцатиперстной кишки (в т.ч. в фазе ремиссии);
сахарный диабет I и II типа; подагра;
гиперчувствительность.
Применение при беременности и кормлении
грудью:Противопоказано.
Побочные действия:Редко — покраснение кожи лица,
сухость кожи, зуд, чувство жжения, головная боль.
Возможно обострение язвенной болезни желудка и
двенадцатиперстной кишки; транзиторное повышение
активности трансаминаз; концентрации глюкозы и
мочевой кислоты в плазме крови.
107.
Селективно ингибирует абсорбциюхолестерина и некоторых растительных
стиролов в кишечнике
При поступлении в тонкий отдел кишечника
локализуется в щеточной каемке тонкой кишки
и препятствует всасыванию холестерина (Хс),
что приводит к уменьшению поступления Хс из
кишечника в печень, за счет этого снижаются
запасы Хс в печени и увеличивается выведение
Хс из крови. Эзетимиб не повышает экскрецию
желчных кислот (в отличие от препаратов,
связывающих желчные кислоты) и не
ингибирует синтез Хс в печени (в отличие от
статинов).
108.
109.
За счет снижения абсорбции Хс вкишечнике эзетимиб уменьшает
поступление Хс в печень. Статины
снижают синтез Хс в печени. За счет
двух различных механизмов действия
препараты этих двух классов при
совместном назначении обеспечивают
дополнительное снижение уровня Хс.
110.
ФармакокинетикаПосле приема внутрь быстро всасывается
и интенсивно конъюгирует в тонкой кишке
и печени с образованием
фармакологически активного фенольного
глюкуронида (эзетимиб-глюкуронида). Сmax
эзетимиб-глюкуронида достигается через
1-2 ч, эзетимиба – через 4-12 ч.
111.
Абсолютную биодоступность эзетимибаопределить невозможно, поскольку это
соединение практически нерастворимо в воде.
Одновременный прием пищи (как с высоким
содержанием жира, так и нежирной) не
оказывает влияния на биодоступность
эзетимиба при приеме внутрь в дозе 10 мг.
Связывание с белками плазмы крови эзетимиба
и эзетимиб-глюкуронида составляет 99.7% и 8892% соответственно.
112.
Одновременный прием пищи (как свысоким содержанием жира, так и
нежирной) не оказывает влияния на
биодоступность эзетимиба при приеме
внутрь в дозе 10 мг.
Связывание с белками плазмы крови
эзетимиба и эзетимиб-глюкуронида
составляет 99.7% и 88-92%
соответственно.
113.
Метаболизируется главным образом в тонкойкишке и печени путем конъюгации с
глюкуронидом (реакция II фазы) с последующим
выведением с желчью. Эзетимиб и эзетимибглюкуронид являются основными веществами,
выявляемыми в плазме крови, и
составляющими примерно 10-20% и 80-90% от
общего содержания препарата в плазме
соответственно. Эзетимиб и эзетимибглюкуронид медленно выводятся из плазмы в
условиях интенсивной кишечно-печеночной
рециркуляции.
114.
Т1/2 эзетимиба и эзетимиб-глюкуронидасоставляет около 22 ч. В течение 10 дней
от общего количества принятой дозы с
калом выводится около 78%, с мочой около 11%.
115.
ДозировкаПеред началом и во время лечения пациенты
должны соблюдать гиполипидемическую диету.
Рекомендуемая доза в качестве монотерапии и в
комбинации со статинами составляет 10 мг 1
раз/сут.
При сопутствующей терапии секвестрантами
жирных кислот эзетимиб применяют в дозе 10
мг 1 раз/сут не позднее чем за 2 ч до приема
секвестрантов жирных кислот или не ранее чем
через 4 ч после их приема.
116.
Лекарственное взаимодействиеОдновременный прием антацидов снижает скорость
всасывания эзетимиба, но не оказывает влияния на его
биодоступность; снижение скорости всасывания не
является клинически значимым.
При одновременном применении с колестирамином AUC
суммарного эзетимиба (эзетимиб + эзетимиб-глюкуронид)
уменьшается приблизительно на 55%. Дополнительное
снижение Хс-ЛПНП за счет присоединения эзетимиба к
колестирамину может быть уменьшено данным
взаимодействием.
Одновременный прием фенофибрата или гемфиброзила
повышает суммарную концентрацию эзетимиба
приблизительно в 1.5 и 1.7 раза соответственно (данное
повышение не рассматривается как клинически
значимое).
117.
омега-3-полиненасыщенными жирными кислотами являются альфалиноленовая кислота (АЛК), эйкозапентаеновая кислота (ЭПК) идокозагексаеновая кислота (ДГК). Организм человека не способен
синтезировать эти жирные кислоты
Омега-3 ЖК выполняют в организме
структурную и регуляторную функции.
Омега 3 ЖК, встраиваясь в мембрану
клетки или клеточных органелл, обеспечивает ей необходимые для
нормального функционирования
свойства.
В то же время высшие представители этого семейства
(докозагексаеновая кислота)
как и АК (арахидоновая кислота), являются
предшественниками группы очень активных биологических веществ –
оксилипинов (эйкозаноидов и докозаноидов), которые инициируют многие
процессы в организме млекопитающих, в том числе и человека
118.
Известно, что ПНЖК являютсяпредшественниками простагландинов,
осуществляющих противовоспалительное и
регенеративное действие в том месте, где они
синтезируются, т.е. локально. Действующим
началом ПНЖК являются три кислоты эйкозапентаеновая, докозагексаеновая и
арахидоновая. Эйкозопентаеновая кислота
участвует в синтезе простагландина ЕЗ и 03,
арахидоновая кислота в составе клеточных
мембран - в синтезе простагландина Е2 и 02
(Денисова Л.Е. и соавт., 1996).
119.
1 Полиненасыщспные жирные кислоты,используемые в комбинированной терапии
(гипотензивная терапия и плазмаферез)
больных гипертонической болезнью с
дислипидемией, достоверно повышают
качество жизни по физическому и
психическому компонентам, способствуют
приверженности к лечению Отличный
результат отмечеп у 38,6% пациентов,
хороший - у 45,5%, удовлетворительный - у
15,9%
120.
2 Полиненасыщенные жирные кислоты,введенные в комбинированную терапию
больных гипертонической болезнью с
дислипидемией, снижают общий холестерин,
липиды низкой плотности и триглицериды,
повышая уровень липидов высокой плотности, и
удерживают их на целевом уровне
121.
3.Включение полиненасыщенных жирных кислот в комбинированнуютерапию больных гипертонической болезнью с дислипидемией
способствует улучшению показателей центральной гемодинамики,
повышая ударный объем на 12,2%, фракцию выброса на 16,7% У
пациентов с гипертонической болезнью и дислипидемией, не
получавших полиненасыщенные жирные кислоты, повышения
показателей центральной гемодинамики не отмечено
4 У пациентов с гипертонической болезнью и дислипидемиеи,
принимающих полиненасыщенные жирные кислоты в сочетании с
плазмаферезом, достоверно снижались эпизоды безболевой и болевой
ишемии и длительность суммарной депрессии сегмента вТ по данным
суточного мониторирования ЭКГ
122.
5 Применение полиненасыщенных жирныхкислот в комбинированной терапии больных
гипертонической болезнью с дислипидемией
достоверно снижало число желудочковых и
суправентрикулярных нарушений ритма
6 Полиненаеьпценные жирные кислоты не
повышают уровень аминотрансфераз, не
вызывают холестаза и могут быть использованы у
пациентов, с гепатитами В и С, имеющих
повышенные показатели цитолиза






















































































































 Медицина
Медицина








