Похожие презентации:
Пищеварительная система
1.
2. Слюна: pH от 5,6 до 7,6. 98,5 % и более - вода, соли, муцин (гликопротеины, формирует и склеивает пищевой комок), лизоцим
(гидролиз муреина кл. стенокбактерий),
ферменты амилаза и мальтаза,
а также другие ферменты, некоторые
витамины.
Состав секрета слюнных желез меняется
в зависимости от характера
раздражителя.
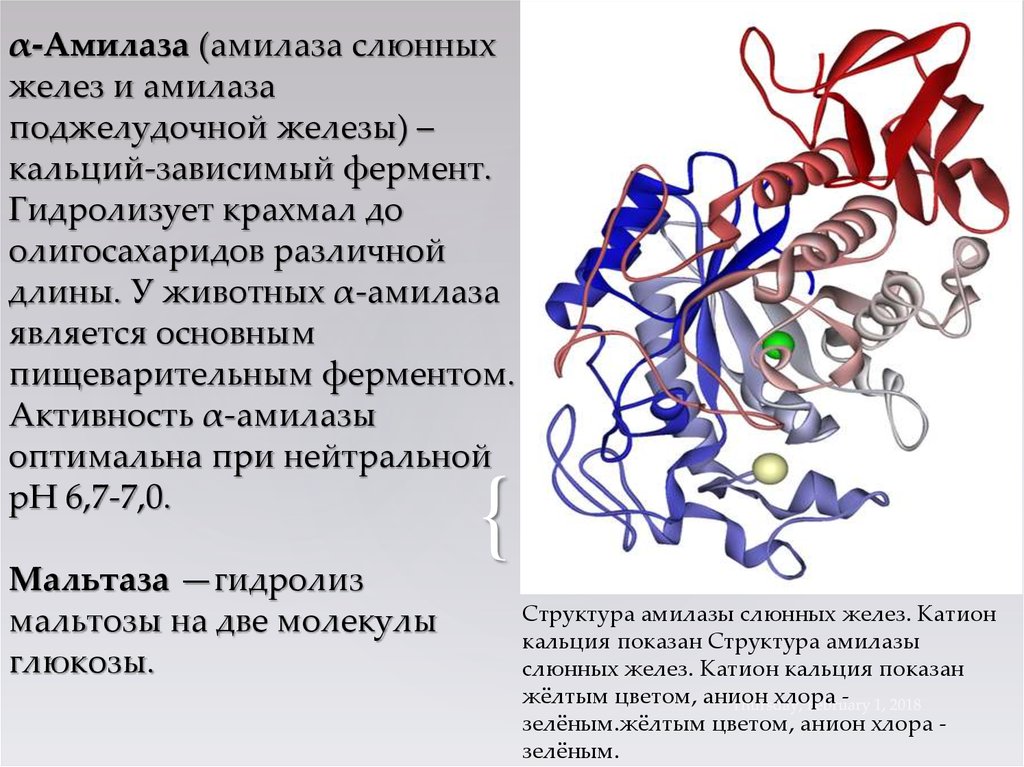
3. α-Амилаза α-Амилаза (амилаза слюнных желез и амилаза поджелудочной железы) – кальций-зависимый фермент. Гидролизует крахмал до
α-Амилаза (амилаза слюнныхжелез и амилаза
поджелудочной железы) –
кальций-зависимый фермент.
Гидролизует крахмал до
олигосахаридов различной
длины. У животных α-амилаза
является основным
пищеварительным ферментом.
Активность α-амилазы
оптимальна при нейтральной
pH 6,7-7,0.
Мальтаза —гидролиз
мальтозы на две молекулы
глюкозы.
{
Структура амилазы слюнных желез. Катион
кальция показан Структура амилазы
слюнных желез. Катион кальция показан
жёлтым цветом, анион хлора зелёным.жёлтым цветом, анион хлора зелёным.
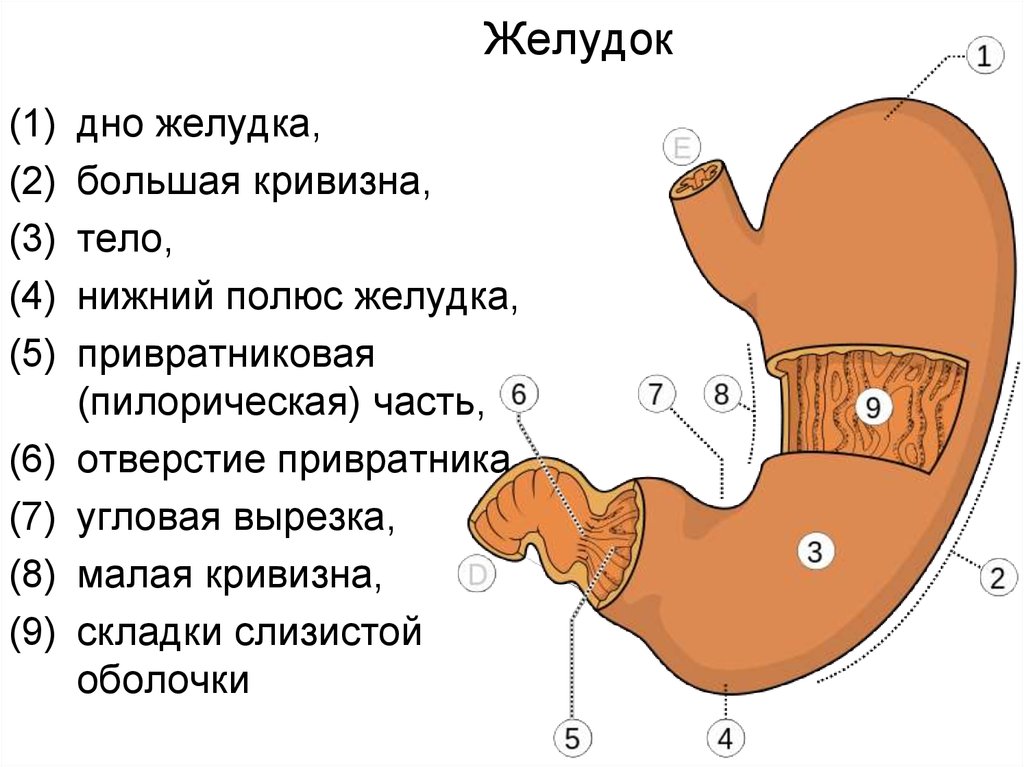
4. Желудок
(1)(2)
(3)
(4)
(5)
(6)
(7)
(8)
(9)
дно желудка,
большая кривизна,
тело,
нижний полюс желудка,
привратниковая
(пилорическая) часть,
отверстие привратника,
угловая вырезка,
малая кривизна,
складки слизистой
оболочки
5.
• Объём пустого желудка составляет около 500 мл. Послепринятия пищи он обычно растягивается до 1 литра, но может
увеличиться и до 4х литров.
• Размеры желудка зависят от типа телосложения и степени
наполнения. Умеренно наполненный желудок имеет длину 2426 см, наибольшее расстояние между большой и малой
кривизной не превышает 10-12 см, а передняя и задняя
поверхности отделены друг от друга примерно на 8-9 см.
• У пустого желудка длина 18-20 см, расстояние между большой
и малой кривизной 7-8 см, задняя и передняя стенки
соприкасаются.
6. Стенка желудка
образована 3мя оболочками: слизистой, мышечной и серозной.• 1. Слизистая оболочка (СО)
Образует продольные складки, поля, ямочки. Состоит из 4х слоев: эпителия,
собственной пластинки, мышечной пластинки и подслизистой основы.
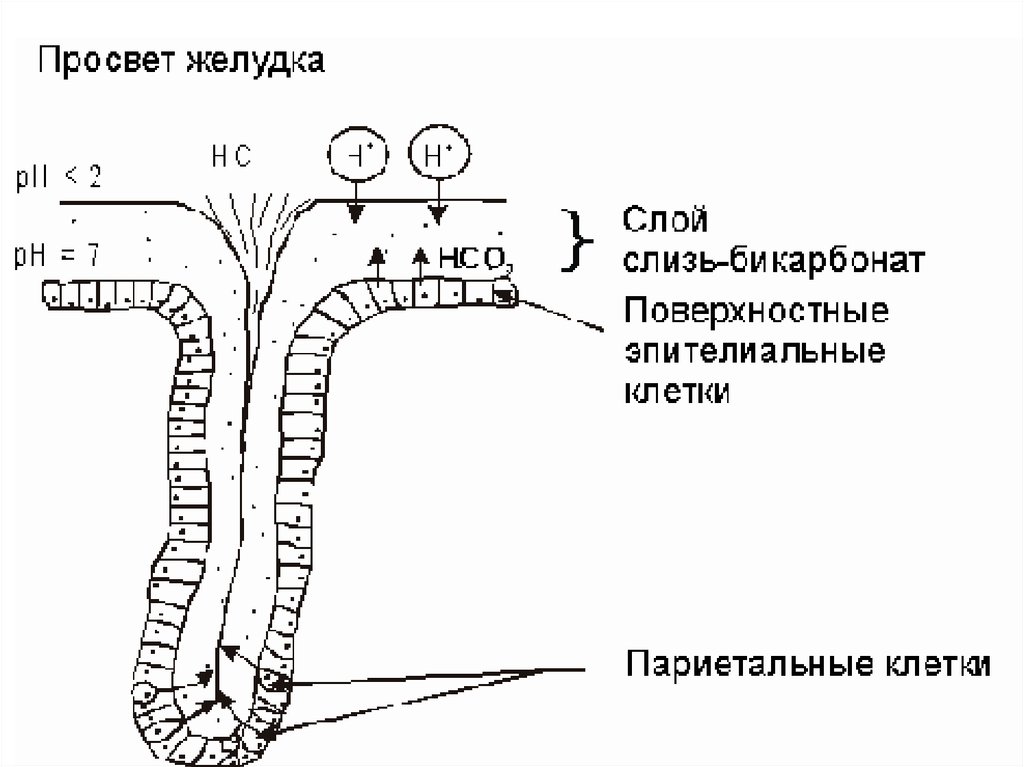
• а) эпителий
Однослойный столбчатый железистый, одинаков во всех отделах желудка. Все его
клетки секретируют слизь, покрывающую СО непрерывным слоем толщиной 0,5 мм
(защита от механических повреждений и желудочного сока, повреждается
алкоголем и аспирином). гидрокарбонат НСО3ˉ, диффундирующий в слизь,
нейтрализует соляную кислоту. Для секреции ферментов и соляной кислоты в
просвет желудка в слое слизи формируются временные каналы. Полностью
обновляется в течение 1-3 суток.
• б) собственная пластинка
Образована РВСТ с большим количеством кровеносных и лимфатических сосудов,
содержит диффузные скопления лимфоидной ткани и отдельные лимфатические
узелки. В виде тонких прослоек проходит между железами желудка, занимающими
основную часть этого слоя.
• в) мышечная пластинка слизистой оболочки
Состоит из трех слоев, образованных гладкой мышечной тканью: внутреннего и
наружного кольцевых и среднего — продольного. От мышечной пластинки
отдельные мышечные клетки отходят в соединительную ткань собственной
пластинки слизистой оболочки. Сокращение мышечных элементов слизистой
оболочки обеспечивает ее подвижность, а также способствует выведению секрета
из желез желудка.
• г) подслизистая основа
Образована РВСТ с множеством эластических волокон, в которой располагаются
крупные сосуды и подслизистое нервное сплетение. Участвует в образовании
желудочных складок.
7.
2. Мышечная оболочка• Образована тремя толстыми слоями гладкой мышечной ткани:
внутренним косым, средним кольцевым (наиболее развит в области
привратника, образует сфинктер) и наружным продольным. Между
мышечными слоями располагаются прослойки рыхлой волокнистой
соединительной ткани и элементы межмышечного нервного сплетения.
3. Серозная оболочка
• Образована слоем мезотелия и подлежащей соединительной тканью.
8. Железы желудка
(Около 15 млн.) - простые трубчатые разветвленные; подразделяются накардиальные, собственные (фундальные) и пилорические.
1. кардиальные (в кардиальном отделе) - трубчатые, с сильно разветвленными
концевыми отделами. Содержат слизистые клетки, которые вырабатывают
слизь, гидрокарбонаты и хлориды калия и натрия. Встречаются также
отдельные главные, париетальные и эндокринные клетки (см. ниже).
2. собственные (фундальные) железы - располагаются в теле и дне желудка и
численно преобладают над другими типами желез. Группами по 3-7 впадают в
небольшие желудочные ямки. Имеют вид узких трубок, слабо разветвленных
у основания. В них выделяют суженную шейку, удлиненное тело и дно.
Состоят из клеток 4х типов: главных, париетальных (обкладочных),
шеечных и эндокринных.
• а) главные клетки - наиболее многочисленны в нижней части и дне железы.
ЦП содержит много шЭПС, хорошо развитый КГ, в котором образуются крупные
секреторные вакуоли (содержат пепсиноген и другие проферменты),
накапливающиеся в апикальной части клетки и выделяющиеся в просвет
железы. В просвете желудка пепсиноген под влиянием среды превращается в
пепсин.
• б) париетальные (обкладочные) клетки - преобладают в верхней части
железы. Крупнее главных. В ЦП много крупных мотохондрий и особые
внутриклеточные секреторные канальцы в виде узких щелей, в которые
обращены многочисленные микроворсинки. По периферии канальцев
располагается тубуло-везикулярный комплекс - система мембранных
пузырьков и трубочек (резерв мембраны, содержащей ионные насосы),
которые сливаются с канальцами при активной секреции.
9.
10. Париетальные клетки:
• через апикальный полюс секретируют ионы водорода и хлора, этообеспечивает:
1) разрушение белков;
2) превращение пепсиногена в пепсин и оптимум pH для активности
последнего;
Превращение пепсиногена в пепсин происходит в результате отщепления пепсином с Nkонцевого участка пепсиногена нескольких пептидов.
3) угнетение роста патогенных микроорганизмов.
• Через базальную мембрану париетальная клетка выделяет ионы
гидрокарбоната, которые капиллярами собственной пластинки
приносятся к базальной поверхности покровных клеток,
транспортирующих их в слизь, где они нейтрализуют соляную кислоту.
Также париетальные клетки синтезируют и выделяют
антианемический фактор, образующий в желудке комплекс с
витамином В12, который далее всасывается в подвздошной кишке и
необходим для нормального кроветворения. При недостаточности этого
фактора (в результате аутоимунного повреждения париетальных клеток
или после удаления желудка) развивается анемия.
• Секреция париетальных клеток стимулируется гистамином, гастрином
и ацетилхолином.
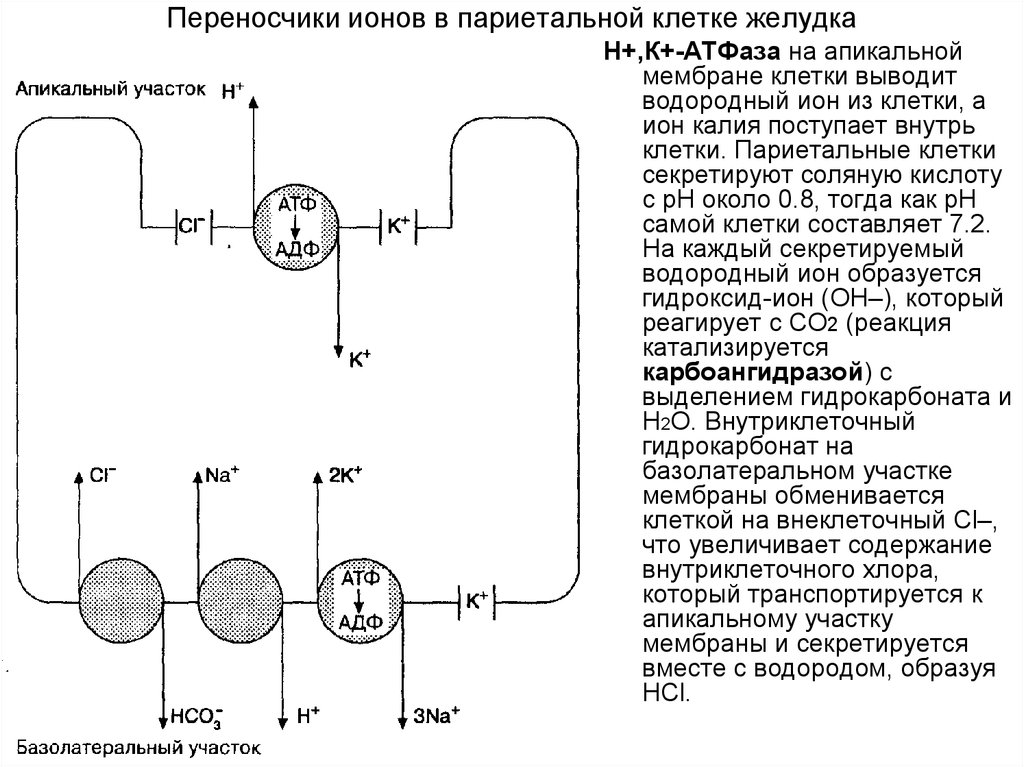
11. Переносчики ионов в париетальной клетке желудка
Н+,К+-АТФаза на апикальноймембране клетки выводит
водородный ион из клетки, а
ион калия поступает внутрь
клетки. Париетальные клетки
секретируют соляную кислоту
с рН около 0.8, тогда как рН
самой клетки составляет 7.2.
На каждый секретируемый
водородный ион образуется
гидроксид-ион (ОН–), который
реагирует с СО2 (реакция
катализируется
карбоангидразой) с
выделением гидрокарбоната и
Н2О. Внутриклеточный
гидрокарбонат на
базолатеральном участке
мембраны обменивается
клеткой на внеклеточный Сl–,
что увеличивает содержание
внутриклеточного хлора,
который транспортируется к
апикальному участку
мембраны и секретируется
вместе с водородом, образуя
НСl.
12.
• Стимуляция секреции кислоты осуществляется посредством какнервных, так и гуморальных механизмов и традиционно делится на три
фазы. Данное деление на фазы связано не с самими механизмами
стимуляции, а с источниками этой стимуляции или ингибирования
секреции. Сложнорефлекторная фаза секреции желудочного сока
вызывается видом, запахом и вкусом пищи и происходит через влияние
блуждающего нерва на париетальные клетки. Желудочная фаза
секреции осуществляется механическим растяжением желудка пищей,
которое воспринимается специальными рецепторами растяжения в
стенке желудка и реализуется через рефлекторную дугу, включающую
блуждающий нерв. На секрецию в данной фазе влияют компоненты
пищи: пептиды, аминокислоты, кофеин, этанол, кальций, которые
стимулируют выработку гастрина — сильнейшего гуморального
стимулятора секреции соляной кислоты. Кишечная фаза секреции
желудочного сока связана с растяжением тонкой кишки химусом, а
также с циркулирующими в крови аминокислотами.
• Под влиянием пепсина происходит начальный этап переваривания
белков в желудке, особенно разрушение коллагена. Пептиды,
образующиеся при расщеплении белков пепсином, стимулируют
выработку гастрина и холецистокинина, что является важным звеном
в координации регуляции переваривания, необходимого для
последующей абсорбции. Кроме того, кислый химус, поступая в тонкую
кишку, стимулирует выработку не только холецистокинина, но также и
секретина — гормона, способствующего образованию желчи и
поджелудочного сока, богатых гидрокарбонатами.
13. Пепсин
— глобулярный белок с молекулярной массой около 34500 Да.Молекула пепсина — полипептидная цепь, которая состоит из
340 аминокислот, содержит 3 дисульфидные связи (—S—S—) и
фосфорную кислоту. Пепсин — эндопептидаза, то есть
фермент, который расщепляет центральные пептидные связи в
молекулах белков и пептидов (кроме кератинов и других
склеропротеинов) с образованием более простых пептидов и
свободных аминокислот. С наибольшей скоростью пепсин
гидролизует пептидные связи, образованные ароматическими
аминокислотами — тирозином и фенилаланином, однако, в
отличие от других протеолитических ферментов — трипсина и
химотрипсина, — строгой специфичностью не обладает.
В желудочном соке человека 7 изопепсинов, 5 из них с чётко
различающимися свойствами:
• Пепсин 1 (собственно пепсин) — максимум активности при рН =
1,9. При рН = 6 быстро инактивируется.
• Пепсин 2 — максимум активности при рН = 2,1.
• Пепсин 3 — максимум активности при рН = 2,4 — 2,8.
• Пепсин 5 («гастриксин») — максимум активности при рН = 2,8 —
3,4.
• Пепсин 7 — максимум активности при рН = 3,3 — 3,9.
14.
в) слизистые шеечные клетки - немногочисленны, располагаются в
шейке (реже - более глубоко), поодиночке или мелкими группами
между париетальными клетками. Небольших размеров. Цитоплазма
содержит умеренно развитую шЭПС и крупный КГ, от которого
отделяются крупные вакуоли со слизью. Эти клетки часто делятся и
рассматриваются как камбиальные элементы эпителия желез и
покровного эпителия желудка, куда они, дифференцируясь, мигрируют.
Обновление клеток в железах происходит гораздо медленнее, чем в
покровном эпителии. Слизь, вырабатываемая шеечными клетками,
возможно, предохраняет их от повреждения.
• г) эндокринные клетки - располагаются в дне желез, не всегда
достигают просвета железы. В базальной части находятся секреторные
вакуоли, выделяющиеся в кровь, содержат пептидные гормоны и
амины.
3. пилорические железы - трубчатые, с сильно разветвленными и
извитыми концевыми отделами. Располагаются в пилорическом
отделе. Впадают в очень глубокие желудочные ямки. Образованы
слизистыми клетками, секрет которых защищает от кислого
желудочного сока. Содержат также париетальные и отдельные
эндокринные клетки
15.
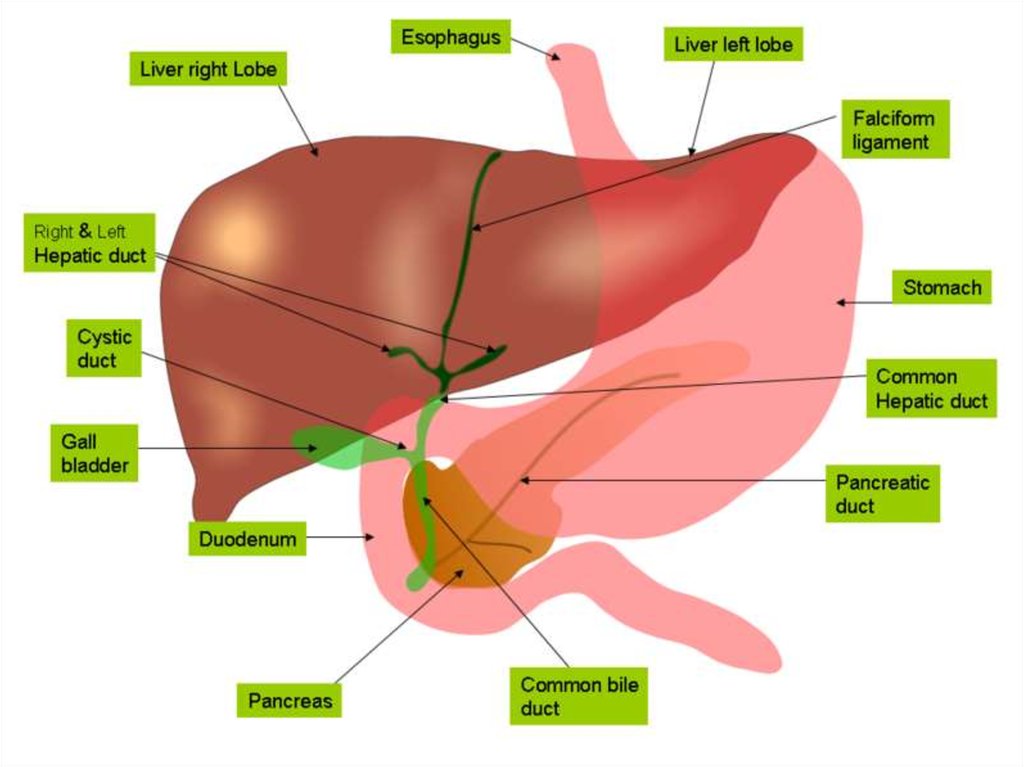
16. Желчь (лат. bilis, др.-греч. χολή) — жёлтая, коричневая или зеленоватая, горькая на вкус, имеющая специфический запах,
выделяемая печенью инакапливаемая в желчном пузыре жидкость
Содержание некоторых органических веществ
в печёночной и пузырной желчи
Компоненты Печёночная, ммоль/л Пузырная, ммоль/л
желчные кислоты
35,0
310,0
желчные пигменты
0,8 — 1,0
3,1 — 3,2
Холестерин
~3,0
25,0 — 26,0
Фосфолипиды
1,0
8,0
22 % желчи — фосфолипиды. Кроме того, в желчи имеются белки
(иммуноглобулины А и М) — 4,5 %,
холестерин — 4 %,
билирубин — 0,3 %,
слизь,
органические анионы (глутатион и растительные стероиды),
металлы (медь, цинк, свинец, индий, магний, ртуть и другие),
липофильные ксенобиотики.
17. .
Первичные желчные кислоты (первично секретируемые печенью) - холеваякислота и хенодезоксихолевая кислота,
вторичные (образуются из первичных
. желчных кислот в толстой кишке под
действием кишечной микрофлоры) - дезоксихолевая кислота, литохолевая,
аллохолевая и урсодезоксихолевая кислоты.
Из вторичных в кишечно-печёночной циркуляции во влияющем на физиологию
количестве участвует только дезоксихолевая кислота, всасываемая в кровь и
секретируемая затем печенью в составе желчи.
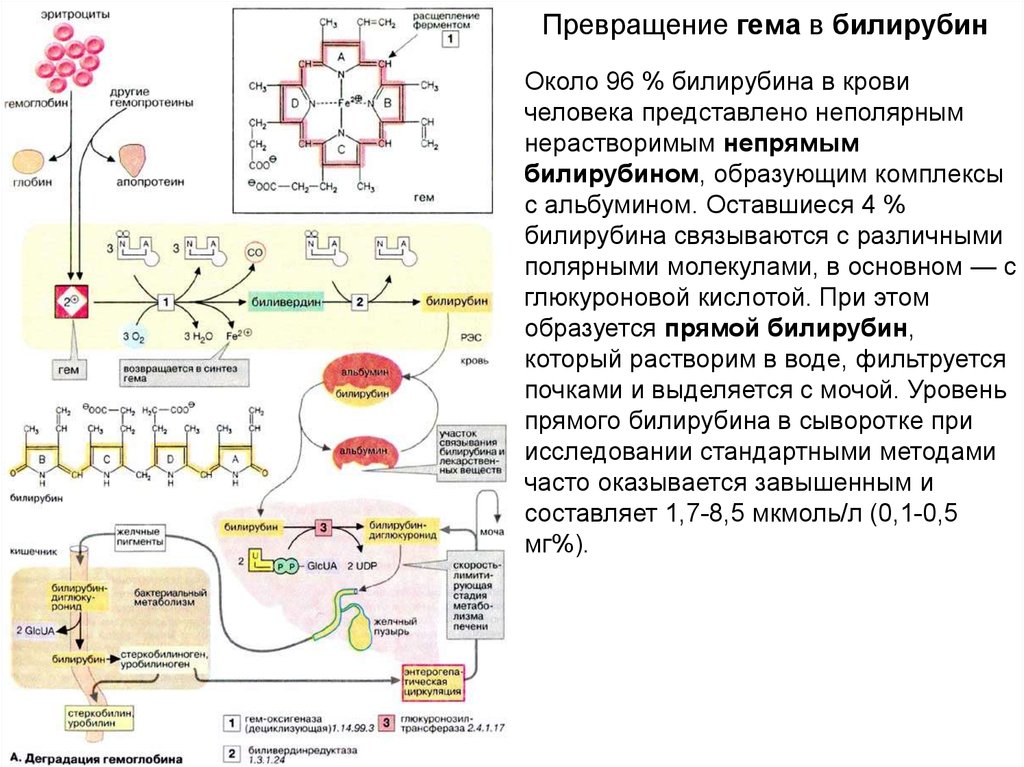
18. Превращение гема в билирубин
Около 96 % билирубина в кровичеловека представлено неполярным
нерастворимым непрямым
билирубином, образующим комплексы
с альбумином. Оставшиеся 4 %
билирубина связываются с различными
полярными молекулами, в основном — с
глюкуроновой кислотой. При этом
образуется прямой билирубин,
который растворим в воде, фильтруется
почками и выделяется с мочой. Уровень
прямого билирубина в сыворотке при
исследовании стандартными методами
часто оказывается завышенным и
составляет 1,7-8,5 мкмоль/л (0,1-0,5
мг%).
19.
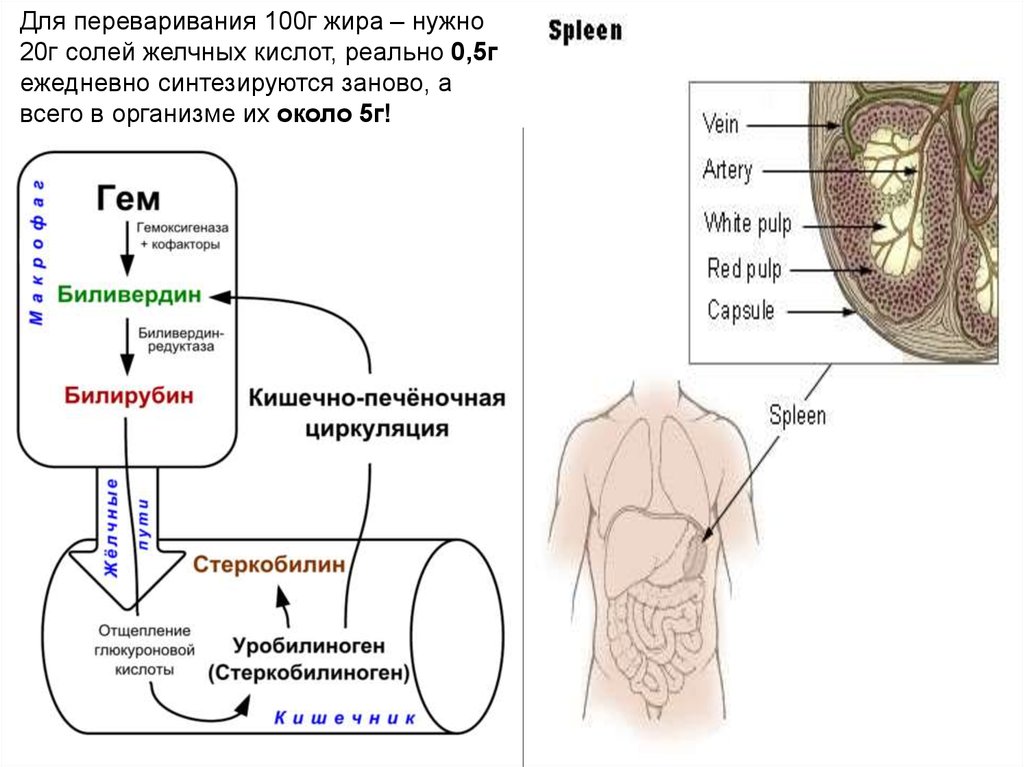
Для переваривания 100г жира – нужно20г солей желчных кислот, реально 0,5г
ежедневно синтезируются заново, а
всего в организме их около 5г!
20.
21.
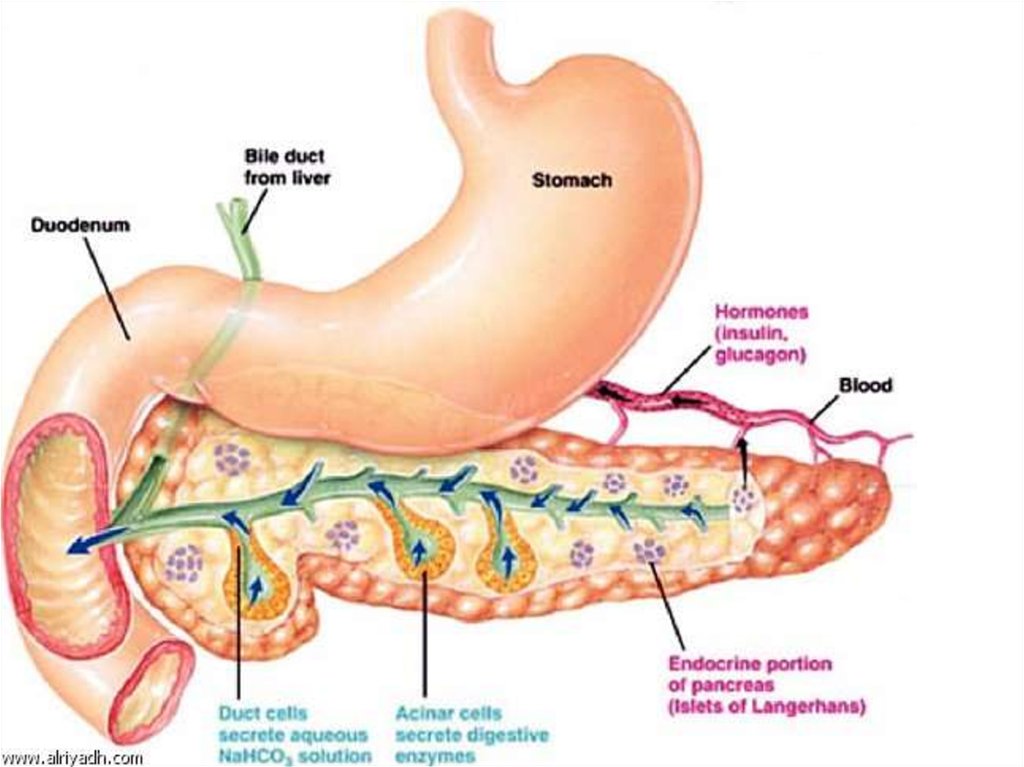
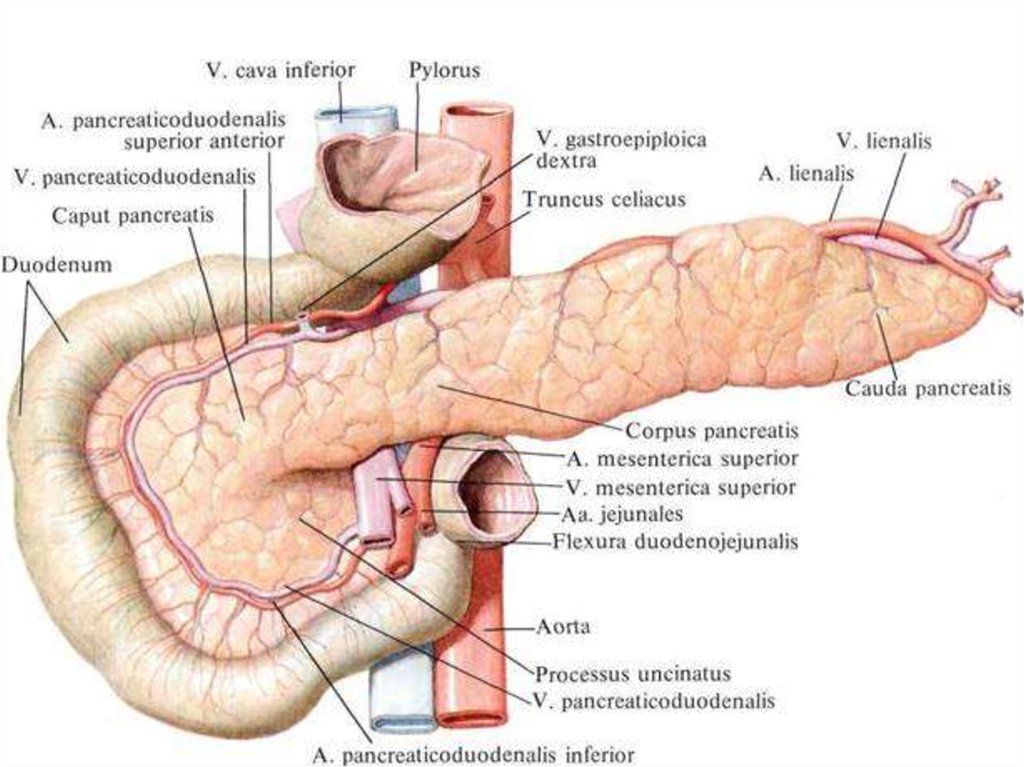
22. Функции поджелудочной железы
Главный источник ферментов для переваривания жиров (панкреатическая
липаза), белков (трипсин и химотрипсин) и углеводов (амилаза). Основной
панкреатический секрет протоковых клеток содержит и ионы НСО3¯,
участвующие в нейтрализации кислого желудочного химуса. Секрет
поджелудочной железы накапливается в междольковых протоках, которые
сливаются с главным выводным протоком, открывающимся в
двенадцатиперстную кишку.
Протеазы секретируются в просветы ацинусов в виде зимогенов
(проферментов, неактивных форм ферментов) — трипсиногена и
химотрипсиногена. При высвобождении в кишку они подвергаются действию
энтерокиназы, присутствующей в пристеночной слизи, которая активирует
трипсиноген, превращая его в трипсин. Свободный трипсин далее расщепляет
остальной трипсиноген и химотрипсиноген до их активных форм. Образование
ферментов в неактивной форме является важным фактором, препятствующим
ферментативному повреждению поджелудочной железы, часто наблюдаемому
при панкреатитах.
Между дольками вкраплены многочисленные группы клеток, не имеющие
выводных протоков, — островки Лангерганса. Островковые клетки
функционируют как эндокринные железы, выделяя в кровоток глюкагон и
инсулин — белки-гормоны, регулирующие метаболизм углеводов. Эти
гормоны обладают противоположным действием: глюкагон повышает, а
инсулин понижает уровень глюкозы в крови.
Гормональная регуляция экзокринной функции поджелудочной железы
обеспечивается гастрином, холецистокинином и секретином — гормонами,
продуцируемыми клетками желудка и двенадцатиперстной кишки в ответ на
растяжение, а также секрецию панкреатического сока.
23. Экзокринная часть (выделяет панкреатический сок) Панкреатические ацинусы + древовидная система выводных протоков. Ацинус -
округлое образование размером 100—150 мкм,содержит секреторный отдел и вставочный проток,
дающий начало всей системе протоков органа. Ацинусы
состоят из двух видов клеток: секреторных — экзокринных
панкреатоцитов (8—12 шт), и протоковых —
эпителиоцитов.
24.
Эндокринная частьПанкреатические островки = островки Лангерганса
(скопления эндокринных клеток, пронизанные густой сетью
фенестрированных капилляров. Клетки слоями окружают
капилляры, находясь в тесном контакте с сосудами;
большинство эндокриноцитов контактируют с сосудами либо
посредством цитоплазматических отростков, либо примыкая к
ним непосредственно). 5 основных видов клеток:
бета-клетки, синтезирующие инсулин;
альфа-клетки, продуцирующие глюкагон;
дельта-клетки, образующие соматостатин;
D1-клетки, выделяющие ВИП (вазоактивный интестинальный
полипептид);
PP-клетки, вырабатывающие панкреатический полипептид.
Кроме того, методами иммуноцитохимии и электронной
микроскопии было показано наличие в островках
незначительного количества клеток, содержащих гастрин,
тиролиберин и соматолиберин.
25. Посттрансляционные модификации инсулина. 1) Препроинсулин (L - лидерный пептид) 2) Спонтанный фолдинг 3) Образование
ГистидинПосттрансляционные модификации
6 молекул инсулина
инсулина.
ассоциированы в гексамер
(видны три симметричные оси). 1) Препроинсулин (L - лидерный
Молекулы удерживают вместе пептид)
остатки гистидина, связанные
2) Спонтанный фолдинг
ионом цинка. Инсулин
3) Образование дисульфидных
секретируется в виде
гексамера и постепенно
мостиков между А и В
распадается на биологически 4) Лидерный пептид и C отрезаются
активные мономеры
5) Конечная молекула
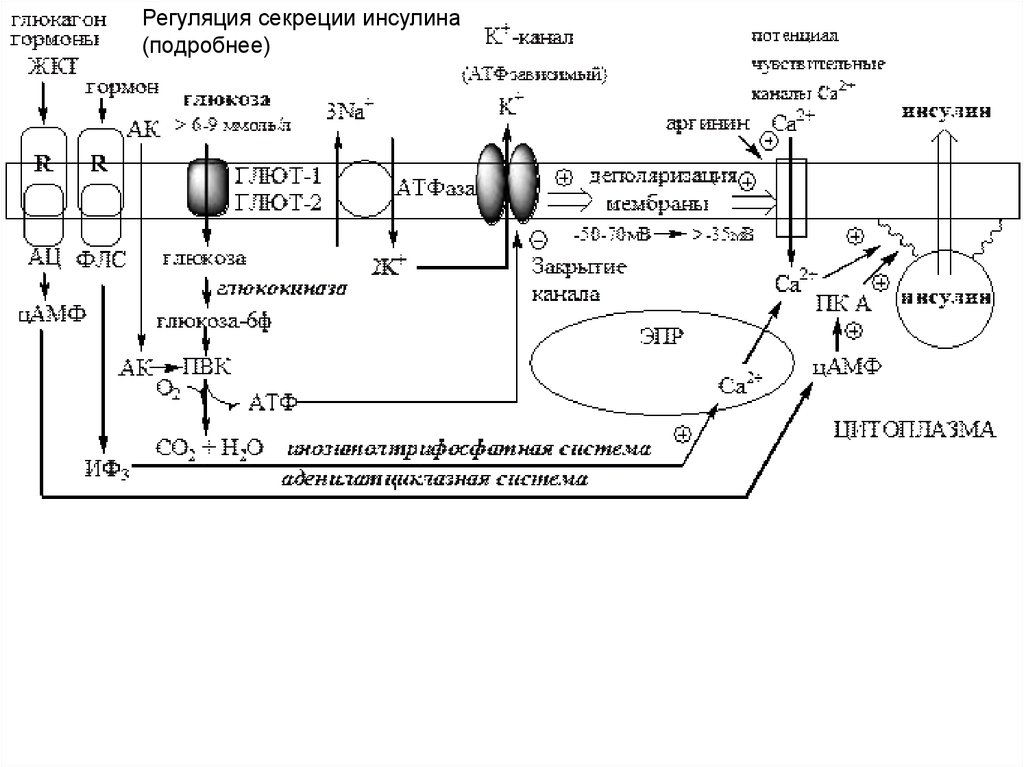
26. Секреция инсулина
Бета-клетки островков Лангерганса чувствительны к изменению уровняглюкозы в крови:
• Глюкоза свободно транспортируется в бета-клетки специальным
белком-переносчиком GluT 2. Интенсивность синтеза АТФ зависит от
уровня глюкозы в крови.
• Повышение концентрации АТФ вызывает закрытие К+ каналов,
приводя к деполяризации мембраны.
• Деполяризация вызывает открытие потенциал-зависимых Са2+
каналов, это приводит к току кальция в клетку.
• Повышение уровня кальция в клетке активирует фосфолипазу C,
которая расщепляет один из мембранных фосфолипидов —
фосфатидилинозитол-4,5-бифосфат — на инозитол-1,4,5трифосфат и диацилглицерат.
• Инозитолтрифосфат связывается с рецепторными белками ЭПР. Это
приводит к высвобождению связанного внутриклеточного кальция и
резкому повышению его концентрации.
• Значительное увеличение концентрации в клетке ионов кальция
приводит к высвобождению заранее синтезированного инсулина,
хранящегося в секреторных вакуолях.
27.
Регуляция секреции инсулина(подробнее)
28. Физиологическое действие инсулина
Инсулин — основной гормон, снижающий содержаниеглюкозы в крови через:
• усиление поглощения клетками глюкозы;
• активацию ключевых ферментов гликолиза;
• увеличение интенсивности синтеза гликогена клетками
печени и мышц;
• уменьшение интенсивности глюконеогенеза — снижается
образование в печени глюкозы из различных веществ
• Усиление транспорта в клетку аминокислот, ионов калия,
а также магния и фосфата, репликации ДНК и
биосинтеза белков;
• в жировой ткани и в печени инсулин способствует
превращению глюкозы в триглицериды; при недостатке
инсулина происходит обратное — мобилизация жиров.
• уменьшает липолиз — снижает поступление жирных
кислот в кровь.
29.
30. Глюкагон — пептидный гормон (29 а.о.) альфа-клеток островков Лангерганса
Глюкагон — пептидный гормон (29 а.о.) альфа-клеток островковЛангерганса
Вызывает выделение в кровь глюкозы из гепатоцитов за счёт распада
гликогена (гликогенолиза) или синтеза глюкозы из других веществ глюконеогенеза. Гормон связывается с рецептором на плазматической
мембране и активирует при посредничестве G-белка аденилатциклазу,
которая катализирует образование цАМФ из АТФ. Далее следует каскад
реакций, приводящий в печени к активации гликогенфосфорилазы и
ингибированию гликогенсинтазы Этот механизм приводит к образованию из
гликогена глюкозо-1-фосфата, который превращается в глюкозо-6-фосфат.
Затем под влиянием глюкозо-6-фосфатазы образуется свободная глюкоза,
способная выйти из клетки в кровь. Таким образом, глюкагон в печени,
стимулируя распад гликогена, способствует поддержанию глюкозы в крови на
постоянном уровне.
не оказывает действия на гликоген скелетных мышц, по-видимому, из-за
практически полного отсутствия в них глюкагоновых рецепторов.
вызывает уменьшение секреции инсулина из β-клеток поджелудочной
железы и торможение активности инсулиназы..
оказывает сильное действие на миокард вследствие увеличения образования
цАМФ. Результатом является повышение артериального давления,
увеличение частоты и силы сердечных сокращений.
участвует в реализации реакций типа «бей или беги», повышая доступность
энергетических субстратов (в частности, глюкозы, свободных жирных кислот,
кетокислот) для скелетных мышц и усиливая кровоснабжение скелетных мышц
за счёт усиления работы сердца. Кроме того, глюкагон повышает секрецию
адреналина надпочечниками и повышает чувствительность тканей к
адреналину, что также благоприятствует реализации реакций типа «бей или
беги».
31.
• Соматостати́н — пептид, гормон дельта-клеток (Dклеток) островков Лангерганса поджелудочной железы, атакже один из гормонов гипоталамуса. По химическому
строению является пептидным гормоном.
• Соматостатин подавляет секрецию гипоталамусом
соматотропин-рилизинг-гормона и секрецию передней
долей гипофиза соматотропного гормона и
тиреотропного гормона.
• Кроме того, он подавляет также секрецию различных
гормонально активных пептидов и серотонина,
продуцируемых в желудке, кишечнике, печени и
поджелудочной железе. В частности, он понижает
секрецию инсулина, глюкагона, гастрина, холецистокинина,
вазоактивного интестинального пептида,
инсулиноподобного фактора роста-1.
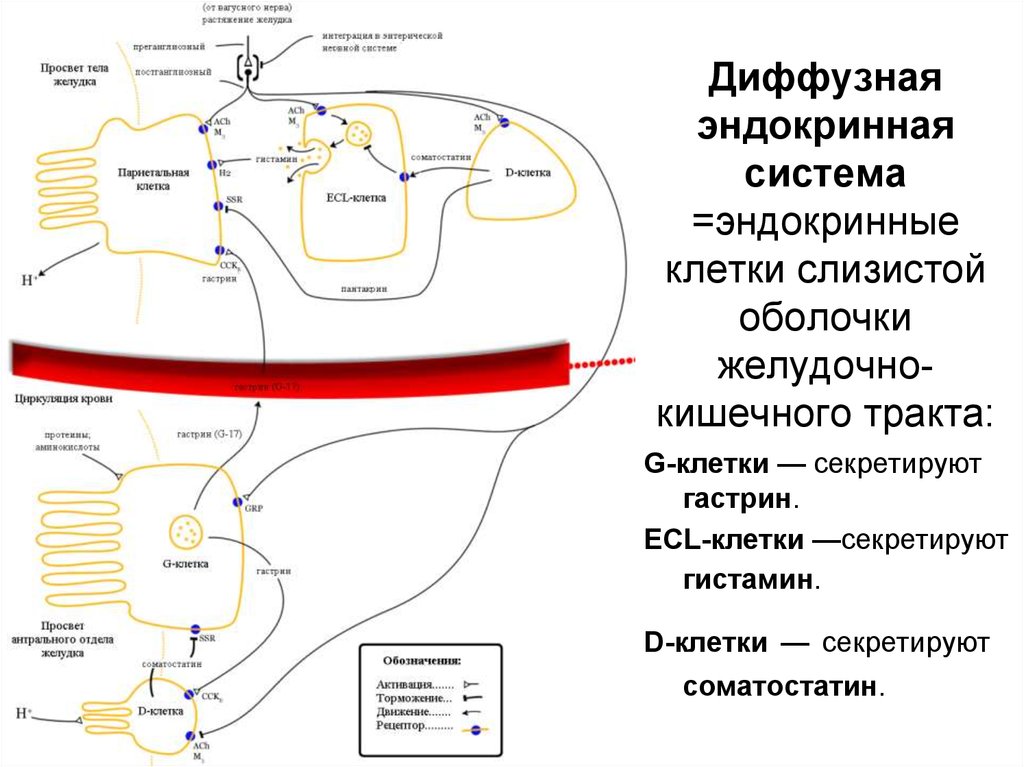
32. Диффузная эндокринная система =эндокринные клетки слизистой оболочки желудочно-кишечного тракта:
Диффузнаяэндокринная
система
=эндокринные
клетки слизистой
оболочки
желудочнокишечного тракта:
G-клетки — секретируют
гастрин.
ECL-клетки —секретируют
гистамин.
D-клетки — секретируют
соматостатин.
33.
34.
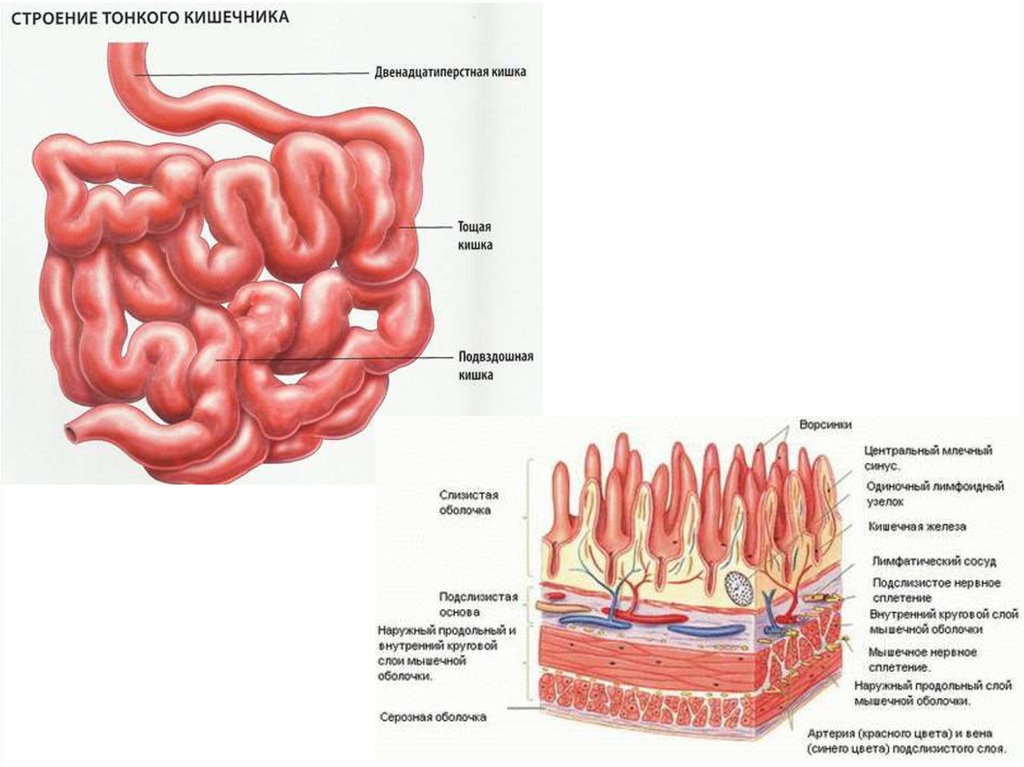
• Илеоцекальный клапан (valva ileocaecalis; синоним Баугиниевазаслонка) —разделяет тонкую и толстую кишки. Он пропускает химус
из подвздошной кишки (последний отдел тонкой кишки) в слепую кишку
(первый отдел толстой кишки), при этом не допуская попадания
обсеменённого бактериями содержимого толстой кишки в тонкую.
• Вне пищеварения илеоцекальный клапан закрыт, но через 0,5—4
минуты после приёма пищи каждую 0,5—1 минуту он открывается и
химус порциями до 15 мл поступает в толстую кишку.
Раскрытие
илеоцекального клапана
происходит рефлекторно:
перистальтическая волна
подвздошной кишки
повышает давление в ней
и расслабляет
илеоцекальный клапан.
За сутки у взрослого
человека в норме из
тонкой в толстую кишку
переходит 0,5—4,0 литра
химуса.
35. Витамины водорастворимые
36.
Витамины жирорастворимые37.
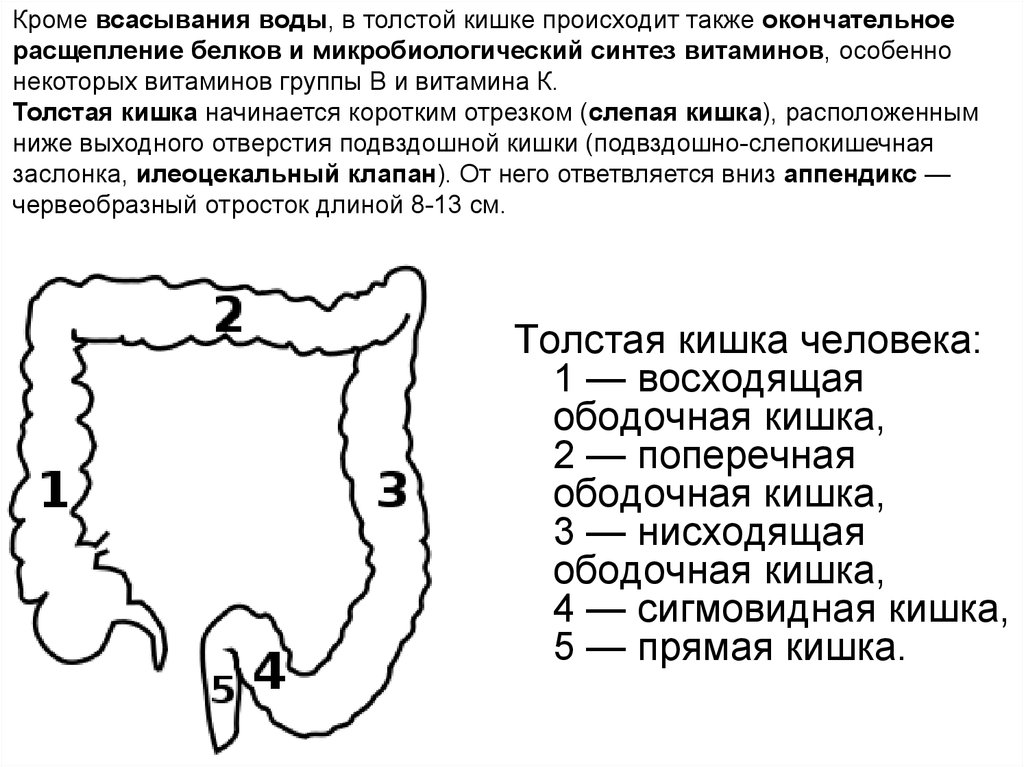
Кроме всасывания воды, в толстой кишке происходит также окончательноерасщепление белков и микробиологический синтез витаминов, особенно
некоторых витаминов группы В и витамина К.
Толстая кишка начинается коротким отрезком (слепая кишка), расположенным
ниже выходного отверстия подвздошной кишки (подвздошно-слепокишечная
заслонка, илеоцекальный клапан). От него ответвляется вниз аппендикс —
червеобразный отросток длиной 8-13 см.
Толстая кишка человека:
1 — восходящая
ободочная кишка,
2 — поперечная
ободочная кишка,
3 — нисходящая
ободочная кишка,
4 — сигмовидная кишка,
5 — прямая кишка.
38.
Круговая мышца, образующая сфинктер анальногоотверстия, состоит из двух частей — внутренней и
внешней.
Внутренний сфинктер постоянно находится в
напряжении, перекрывая калу выход наружу. В
момент накопления кала в прямой кишке происходит
рефлекторное расслабление внутреннего
сфинктера.
Функционирование внешнего сфинктера в
значительной степени сознательно контролируется
нервной системой. Основным раздражителем,
вызывающим удаление кала, является давление в
прямой кишке, активизирующее перистальтику ее
мышечных стенок. Раздражение передается в центр,
управляющий дефекацией, который находится в
спинном мозге.
39.
В течение суток образуетсяот почти 500 г кала (если пища богата овощами и фруктами)
до 200 г (если в пище преобладают животные белки) и 30 г
при голодании.
Хотя в процессе пищеварения происходит активное
всасывание, кал обычно содержит 65-80 % воды.
Половину остающейся сухой массы составляют бактерии (в
основном неживые), а остальное приходится на выделения
толстой кишки, клеточные остатки из желудочно-кишечного
тракта и небольшие количества непереваренной пищи. В
остатках пищи преобладает клетчатка (отсюда обилие кала
при вегетарианской диете).
Цвет кала зависит от желчных красителей (билирубина и др.)


























 Биология
Биология








