Похожие презентации:
Трансплантация почки. Теоретические основы
1. Трансплантация почки. Теоретические основы.
Подготовила: Красавина Мария4 курс, лечебный факультет
2. Определение
Трансплантация почки – хирургическая операция, методзаместительной почечной терапии, заключающаяся в пересадке
человеку почки, полученной от другого человека.
Национальные клинические рекомендации: Трансплантация почки. Российское трансплантологическое общество, 2016
3. Экскурс в историю
• 1902 – впервые выполненная пересадка почки на собаках. E.Ulmann
• 1933 – первая в мире пересадка почки от умершего донора
(аллотрансплантация). Ю.Ю. Вороной (Украина).
• 1947 – попытка пересадки почки на сосуды руки. D. Hume.
• 1951-1954 – первые успешные пересадки почки от живых
доноров в клинике Д. Хьюма
• 1954 – первая трансплантация почки от однояйцевого близнеца.
J. Murray.
• 1965 – первая в России успешная пересадка почки. Б. Петровский.
• 1978 – введение в практику ЦсА. R. Calne
Трансплантология: руководство для врачей. Под ред. В. И. Шумакова. МИА, Москва, 2006.
4. Актуальность
• потребность в трансплантации почки в России составляет 5,5трансплантаций на 1 млн. населения (2012 г.)
• в листе ожидания трансплантации почки в РФ – 4818
потенциальных реципиентов = 13,8% от числа всех пациентов,
находящихся на гемо- и перитонеальном диализе (2016 г.)
• проведено 1084 трансплантации почки (2016 г.).
• пациенты, получающие гемодиализ в возрасте 40-59 лет, живут в
среднем на 11 лет меньше по сравнению с теми, кому выполнена
трансплантация. Больные в возрасте 20 -39 лет – на 17 лет.
Донорство и трансплантация органов в РФ в 2016 году. IX сообщение регистра Российского трансплантологического общества.
С.В. Готье, С.М. Хомяков
5. Часть 1. Потенциальный реципиент
6. Стратификация стадий ХБП по СКФ
Стадии по СКФ,описание и границы
(мл/мин/1,73м2)
Обозначение
Характеристика
Уровень СКФ
С1
Высокая или
оптимальная
>90
С2
Незначительно
сниженная
60-89
С3а
Умеренно сниженная
45-59
С3б
Существенно сниженная
30-44
С4
Резко сниженная
15-29
С5
Терминальная почечная
недостаточность
<15
Национальные рекомендации. Хроническая болезнь почек: основные принципы скрининга, диагностики, профилактики и
подходы к лечению. Научное общество нефрологов России, 2012
7. Терминальная стадия ХБП = показание для трансплантации почки
• Снижение СКФ < 15мл/мин• Структурные изменения почек
• Стойкая уремия
8. Заболевания, приводящие к терминальной ХБП:
• Хронический гломерулонефрит• Хронический пиелонефрит
• Сахарный диабет
• Врожденные заболевания почек (поликистоз, гипоплазии)
• Системные заболевания (васкулиты, СКВ)
9. Обследование реципиента
Лабораторные исследованияопределение СКФ
ВИЧ, HBV, HCV, EBV, ЦМВ, РВ
Клинический анализ крови
Б/х анализ крови (общий билирубина и фракции, общий белок и альбумины,
глюкоза, холестерин, креатинин, мочевина, щелочная фосфатаза, гамма-ГТ,
АСТ, АЛТ, кальций, фосфор, железо)
Коагулограмма
Исследование КЩС, газы и электролиты крови;
группа крови и резус-фактор;
туберкулез (сбор анамнеза и Rg ОГК)
HLA-типирование (определение антигенов I и II классов), cross-match с
кровью потенциальных родственных доноров).
Национальные клинические рекомендации: Трансплантация почки. Российское трансплантологическое общество, 2016
10. Обследование реципиента
Инструментальные исследования• УЗИ органов брюшной полости (наличие кровотока по воротной
вене)
• Томография органов брюшной полости
• ЭКГ, ЭхоКГ, холтеровское мониторирование, пробы с нагрузкой
• коронарография по показаниям
• спирометрия
Национальные клинические рекомендации: Трансплантация почки. Российское трансплантологическое
общество, 2016
11. Обследование реципиента
1. Консультации врачей специалистов в стационаpе: кардиолога,анестезиолога-реаниматолога, сердечно-сосудистого хирурга,
радиолога, стоматолога.
2. Консультации врачей-специалистов: эндокринолога, нефролога,
инфекциониста, уролога.
Окончательное решение о выборе метода лечения терминальной
почечной недостаточности принимается консилиумом врачейспециалистов клинического центра, в котором планируется
выполнение хирургического лечения.
Национальные клинические рекомендации: Трансплантация почки. Российское трансплантологическое
общество, 2016
12. Абсолютные противопоказания
• Активный онкологический процесс• ХСН стадии III
• Хроническая ДН III ст.
• Мультифокальный атеросклероз с поражением периферических
сосудов (особенно тазовых)
• ВИЧ-инфекция
• Тяжелые психические заболевания
Национальные клинические рекомендации: Трансплантация почки. Российское трансплантологическое
общество, 2016
13. Заболевания почек с высокой частотой рецидивирования*
• Болезнь Вальдстрема• Первичный оксалоз
• Антигломерулярные антительные реакции
*но в некоторых случаях трансплантация возможна
Трансплантация почки. Клинические рекомендации Европейского общества урологов, 2011.
14. Относительные противопоказания
• Возраст > 70 лет• ХСН стадии IIБ
• Системные заболевания в стадии обострения
• Активные инфекционные процессы
• Активный вирусный гепатит, цирроз печени
• Активный туберкулез
• Хронические заболевания в стадии обострения
Трансплантация почки. Клинические рекомендации Европейского общества урологов, 2011.
15. Часть 2. Поиск донорской почки
16. Трансплантация
От донора-трупаОт живого донора
• Родственного (в РФ)
• Неродственного
• Альтруистического
17. Трансплантация трупных органов
• Трупные органы• Органы людей с зафиксированной гибелью коры головного мозга
• Органы людей с зафиксированной остановкой сердечной
деятельности (NHBD-донорство)
В настоящее время наблюдается тенденция к увеличению числа
трансплантаций от живого донора
Трансплантация почки. Клинические рекомендации Европейского общества урологов, 2011.
18. Преимущества трансплантации почек от живого донора:
• Лучшие результаты функционирования• Более постоянное наступление ранней функции
• Более легкое ведение послеоперационного периода
• Возможность выполнения трансплантации до начала
заместительной терапии
• Исключение повреждения органа в условиях СМ
• Плановый характер трансплантации
• Менее агрессивные иммуносупрессивные режимы
• Частичное решение проблемы дефицита органов
19. Обследование донора
• Сбор анамнеза и физикальное обследование• Рутинное лабораторное обследование
• Серологическая диагностика ВИЧ, HBV, HCV, EBV, ЦМВ, вируса
простого герпеса
• Общий анализ, посев мочи, суточный анализ мочи для
опредления клиренса креатинина и экскреции белка
• Измерение АД не менее 3х (до 10) раз
• СКТ или МРТ-ангиография почек c трехмерной реконструкцией
(при недоступности – ангиография почек)
Трансплантация почки. Клинические рекомендации Европейского общества урологов, 2011.
20. Критерии недопустимости донорства для живых доноров
Возраст < 18 лет
Неконтролируемое течение АГ
СД
Протеинурия (> 300 мг/сут)
Отклонения от возрастной нормы СКФ
Микрогематурия
Высокий риск тромбоэмболии
Тяжелые заболевания в анамнезе (недавнее ЗНО, сердечная патология
и т.д.)
• Двусторонний нефролитиаз в анамнезе
• ВИЧ-инфекция
Трансплантация почки. Клинические рекомендации Европейского общества урологов, 2011.
21. Относительные противопоказания
• Активные очаги хронической инфекции (туберкулез,гепатиты В/С, паразитарные инфекции
• Ожирение
• Психические заболевания
При асимметрии почек (одна больше по размерам) или
наличии минимальной структурной патологии донор
должен остаться с «более хорошей» почкой!
Трансплантация почки. Клинические рекомендации Европейского общества урологов, 2011.
22. Совместимость пары донор-реципиент
• Оценка AB0-совместимости• Тканевое типирование
Для AB0-совместимых потенциальных доноров
• Cross-match проба
23. Часть 3. Эксплантация донорской почки
24. Техники взятия почек у живых доноров
1. Классический трансперитонеальный доступ- Срединная лапаротомия или разрез в правом/левом подреберье
2. Под-/надреберный экстраперитонеальный доступ
- Как лево-, так и правосторонний
3. Дорсальный люмбарный доступ (экстраперитонеальный)
- Ниже 12 ребра, по 12 ребру с его резекцией или выше 12 ребра
4. Лапароскопический доступ
- Транс-/ретроперитонеальный
Трансплантация почки. Клинические рекомендации Европейского общества урологов, 2011.
25.
Kidney transplantation: principles and practice / [edited by] Sir Peter J.Morris, Stuart, J. Knechtle. 6th ed., 200826.
27.
• Поддерживать инфузионную нагрузку:ЦВД не менее 100 мм вод.ст., диурез не
менее 100 мл/ч
• Послеоперационно а/б терапия 7 дн.
• НМГ 3-5 дн. до полной активизации
больного
• Дренаж из ложа удаленной почки и
мочевой катетер удаляется на 2 день
• Динамическое УЗИ
• Продолжительность пребывания в
стационаре 7-10 дн.
Трансплантация почки. Клинические рекомендации Европейского
общества урологов, 2011.
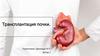
28. Лапароскопическая донорская нефрэктомия
• Трансперитонеальный доступ:больше свободы для
манипуляций.
• Ретроперитонеальный доступ:
легче обнаружить почечную
артерию, прямой доступ к
ветвям почечной вены.
Ограниченное пространство для
маневра.
29. Преимущества
• меньше травматичность• меньше выраженность болевого синдрома
• меньше продолжительность пребывания в
стационаре
• выписка на 2-6 день
• лучше косметический эффект
• донор охотнее соглашается на операцию
30.
Лапароскопическая донорская нефрэктомия с ручным ассистированием(hand-assisted) минимизирует время тепловой ишемии по сравнению с
классической лапароскопической донорской нефрэктомией
31. Часть 4. Консервация донорской почки
32. Основной принцип консервации донорского органа
Консервация необходима, чтобы уменьшитьповреждающий эффект ишемии
Основной принцип консервации
донорского органа
=
холод + консервирующий раствор
Transplantation at a glance / Menna Clatworthy . . . [et al.]., John Wiley & Sons, Ltd, 2012
33. Способы консервации
БесперфузионныйПерфузионный
Transplantation at a glance / Menna Clatworthy . . . [et al.]., John Wiley & Sons, Ltd, 2012
34. Консервирующие растворы
Цель = минимизировать клеточные изменения за периодохлаждения и ишемии
Основные компоненты:
• Электролиты
• Осмотически активные вещества
• Буфер
• Дополнительные компоненты
35. Сравнительная характеристика консервирующих растворов
Kidney transplantation: principles and practice / [edited by]Sir Peter J.Morris, Stuart, J. Knechtle. 6th ed., 2008
36.
37. Переносная перфузионная система Life Port
38.
• Время тепловой ишемии= до 30-40 мин
• Время холодовой ишемии
= до 72 ч (в идеале до 24 ч)
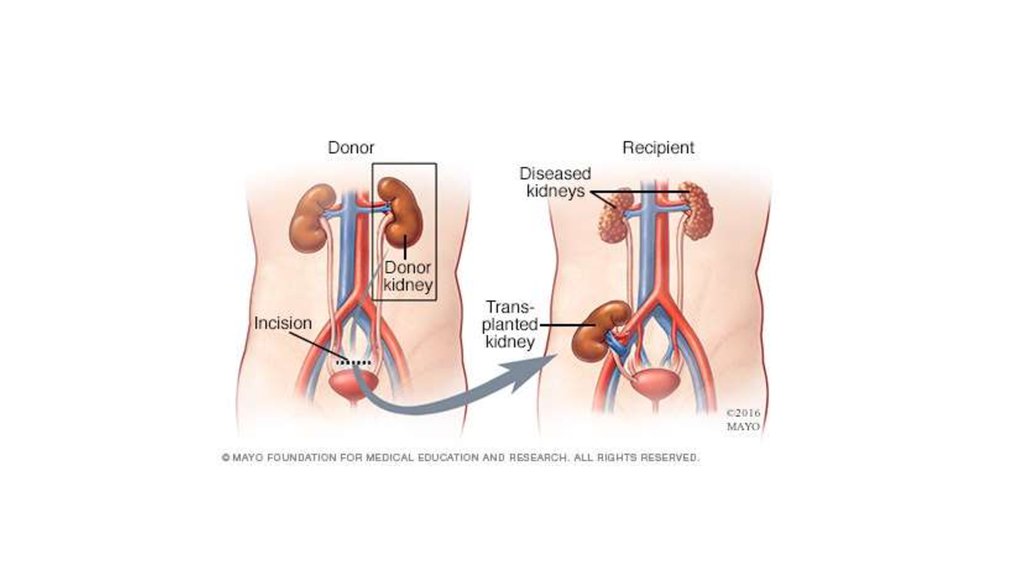
39. Часть 5. Трансплантация почки
40. Когда показана предварительная нефрэктомия
41. Методики расположения трансплантата
1) Только справа – большая доступность правойподвздошной вены
2) Контралатерально донорской почке – когда для
анастомоза используется внутренняя подвздошная
артерия
3) Ипсилатерально донорской почке – если для
артериального анастомоза выбирается наружная
подвздошная артерия
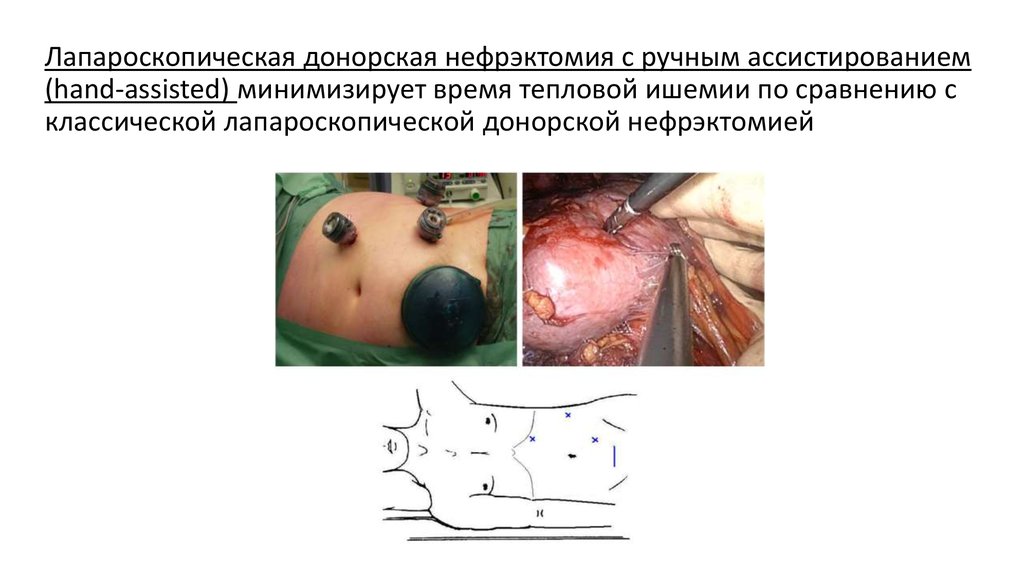
42. Варианты анастомозирования почечной артерии
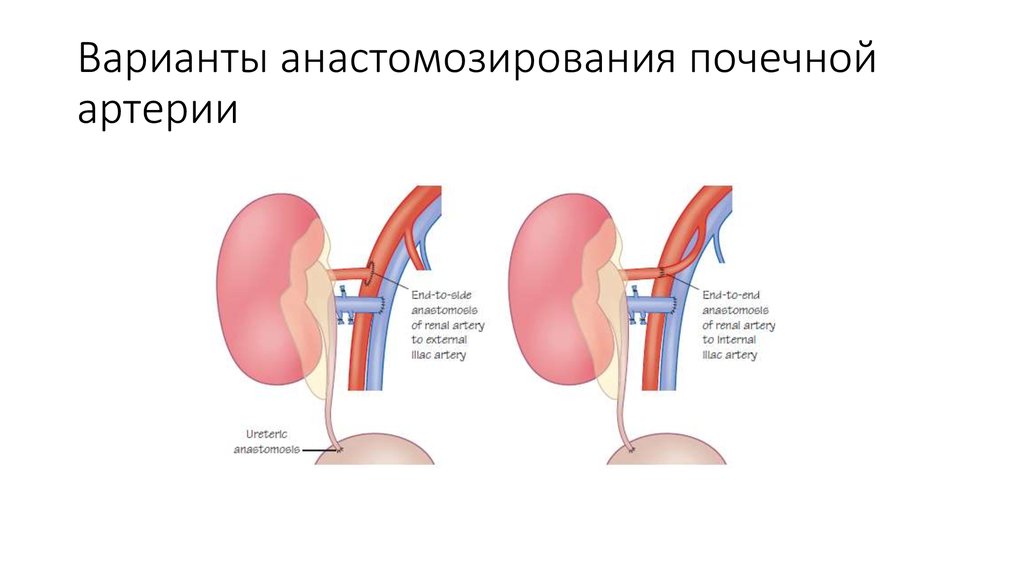
43.
Kidney transplantation: principles and practice / [edited by] Sir Peter J.Morris, Stuart, J. Knechtle. 6th ed., 200844.
Формирование сосудистыханастомозов
Реваскуляризация трансплантата
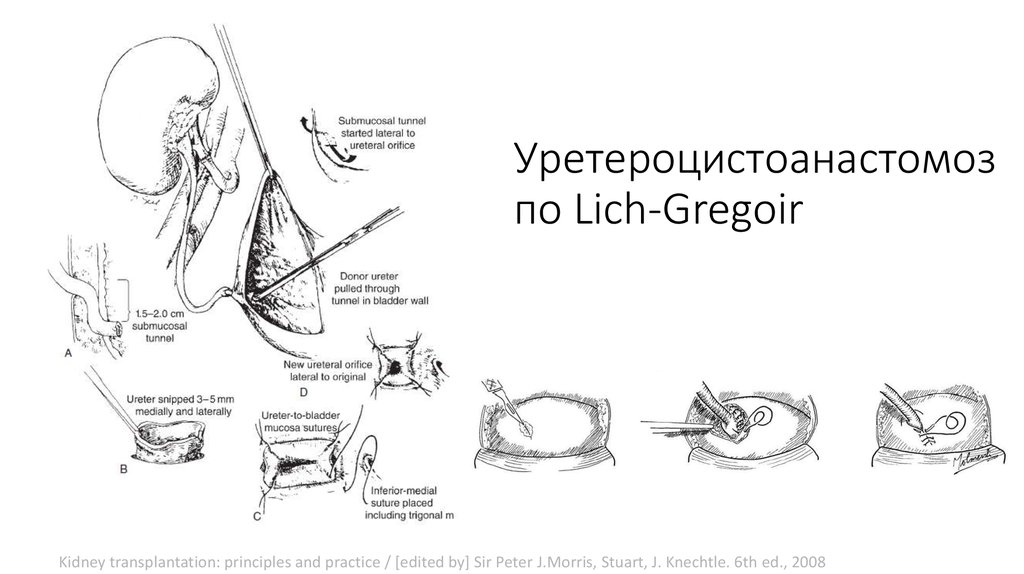
45. Уретероцистоанастомоз по Lich-Gregoir
Kidney transplantation: principles and practice / [edited by] Sir Peter J.Morris, Stuart, J. Knechtle. 6th ed., 200846.
Имплантация мочеточника47.
48. Дренаж
49. Часть 6. Послеоперационный период
50. Немедленная функция трансплантата
• Адекватный диурез• Отсутствие потребности в диализе
• Нормализация уровня креатинина в
течение 8-12 сут.
51. Отсроченная функция трансплантата
= клиническое проявление острого канальцевого некроза20-80% случаев по различным данным
• Обратим в большинстве случаев
• Специального лечения не требует
• Продолжение программного диализа
В 8-10% случаев функция трансплантата не восстанавливается
52. Послеоперационное наблюдение
• ЭКГ, пульсоксиметрия, ЧД, АД• Почасовое измерение диуреза
• Контроль отделяемого из
дренажей
• Контроль потребления жидкости
per os
• Подсчет баланса жидкостей
каждые 6 часов
• ЦВД – через 4 часа
• ОАК – 1 р/сутки
• Б/х анализ крови – ежедневно
• Гликемия – 2 р/сут
• Электролиты крови (калий,
натрий, кальций, хлор) и
мочевина, креатинин – ч/з 12ч
• КЩС – ч/з 6 часов первые сутки,
рутинно – ч/з 12ч;
• Коагулограмма –1 р/сут;
• Содержание иммуносупрессанта
в крови – ежедневно, до приема
утренней дозы
Национальные клинические рекомендации: Трансплантация почки. Российское трансплантологическое общество, 2016
53. Инструментальные методы
• УЗИ органов брюшной полости (и трансплантата) – нереже 1 р/сут;
• Рентгенография ОГК – в первые 12ч после операции;
• Биопсия почки:
- при отсроченной функции трансплантата более 7 сут.,
- при наличии стойкого необъяснимого увеличения креатинина в
сыворотке,
- когда имеется вновь выявленнная протеинурия ≥ 3,0 г/л после
трансплантации
Национальные клинические рекомендации: Трансплантация почки. Российское трансплантологическое общество, 2016
54.
Transplantation at a glance / Menna Clatworthy . . . [et al.]., John Wiley & Sons, Ltd, 201255. Назначения
• Голод (первые 12 часов)• Ингаляция увлажненного O2
• Антибактериальная терапия;
- Цефалоспорин III/ IV и/или др.
антибиотики
• Наркотические и
ненаркотические аналгетики по
показаниям (НПВС –
противопоказаны!)
• Гастропротекция
- ингибиторы протонной помпы в
сочетании с H2-блокаторами;
• Противогрибковая терапия;
• Контроль посевов крови, мочи, • Стимуляция диуреза
раны;
• Профилактика пневмоцистной
пневмонии;
• Противовирусная профилактика
Национальные клинические рекомендации: Трансплантация почки. Российское трансплантологическое общество, 2016
56. Показания к гемодиализу
• pH < 7,2• Гиперкалиемия > 6,5 ммоль/л
• Мочевина > 30 ммоль/л
• Креатинин > 500 ммоль/л
• Анурия/ олигурия (диурез < 0,5 мл/кг/ч) с гипергидратацией
(прибавка к сухой массе тела > 8%)
• Признаки гипергидратации (отек легких, острый гидроперикард)
Национальные клинические рекомендации: Трансплантация почки. Российское трансплантологическое общество, 2016
57. Часть 7. Иммуносупрессия
58. Иммуносупрессия
Начальнаяиммуносупрессия
(первые 3 мес)
Ранняя
поддерживающая
иммуносупрессия
(до 1 года)
Продолжающая
поддерживающая
иммуносупрессия
(пожизненно)
Трансплантология: руководство для врачей. Под ред. В. И. Шумакова. МИА, Москва, 2006.
59. Начальная иммуносупрессия
Необязательно60. Трехкомпонентная схема
ЦсА/такролимус + преднизолон + ММФ/МФКДозировка зависит от функции трансплантата, иммунного ответа и
(для микофенолатов) кол-ва лейкоцитов и тромбоцитов в
периферической крови
Трансплантология: руководство для врачей. Под ред. В. И. Шумакова. МИА, Москва, 2006.
61. Часть 8. Осложнения со стороны реципиента
Трансплантология: руководство для врачей. Под ред. В. И. Шумакова. МИА, Москва, 2006.62. 1. отторжение
Классификация по механизму развития:• Клеточный тип (тубулоинтерстициальный нефрит)
• Гуморальный тип (артериит, иногда с сопутствующим гломерулитом)
63. 1. отторжение
Классификация по времени развития:• Сверхострое (сразу после включения трансплантата
в кровоток)
• Ускоренное (12-72 ч)
• Острое (1-12 нед.)
• Хроническое (∞)
64. Сверхострое отторжение
< 1% случаевОбусловлено исходно наличием у реципиента антител к антигенам
донора
Визуально (через 15-20 мин):
• Снижение тургора трансплантата
• Синюшный цвет
• Прекращение мочеотделения
Медикаментозное лечение неэффективно. Трансплантат подлежит
удалению.
65. Острое отторжение
Клинические проявления:• Повышение температуры тела
• Увеличение размеров трансплантата
• Боли
• Снижение диуреза
• Повышение уровня креатинина плазмы
• АГ
66. Острое отторжение
УЗИ-признаки:• Увеличение размеров трансплантата
• Шаровидная форма
• Увеличение толщины коркового вещества
• Снижение эхогенности почечного синуса
• Утолщение стенки чашечнолоханочной системы почки
По УЗДГ: снижение артериального кровотока, появление
реверсивного кровотока в диастоле
В сомнительных случаях – биопсия
67. Лечение
• Пульс-терапия КС (метилпреднизолон) 500-1000 мг в течение 3 сут.• Увеличить базовую иммуносупрессию
Купирует приступ у 75% больных
При резистентности к КС:
• Препараты поликлональных АТ (АТГ, АЛГ) 4-5 мг/кг м.т. 14-21 сут.
• Препараты моноклональных АТ (ОКТ3) 5 мг/сут 10 дн.
• Плазмаферез
68. Хроническое отторжение
• Морфологически – продуктивный эндартериит стубулоинтерстициальным компонентом
• Постепенное нарушение почечных функций
• Неуклонное прогрессирование (от неск. мес. до >3-5 лет)
• Исход в терминальную стадию ХБП
Лечение: усиление базисной иммуносупрессии
69.
Transplantation at a glance / Menna Clatworthy . . . [et al.]., John Wiley & Sons, Ltd, 201270. 2. сосудистые хирургические осложнения
Тромбоз артерии трансплантата• Ранний послеоперационный период
• Причина = технические погрешности
• УЗДГ
• Обычно приводит к гибели трансплантата
71. 2. сосудистые хирургические осложнения
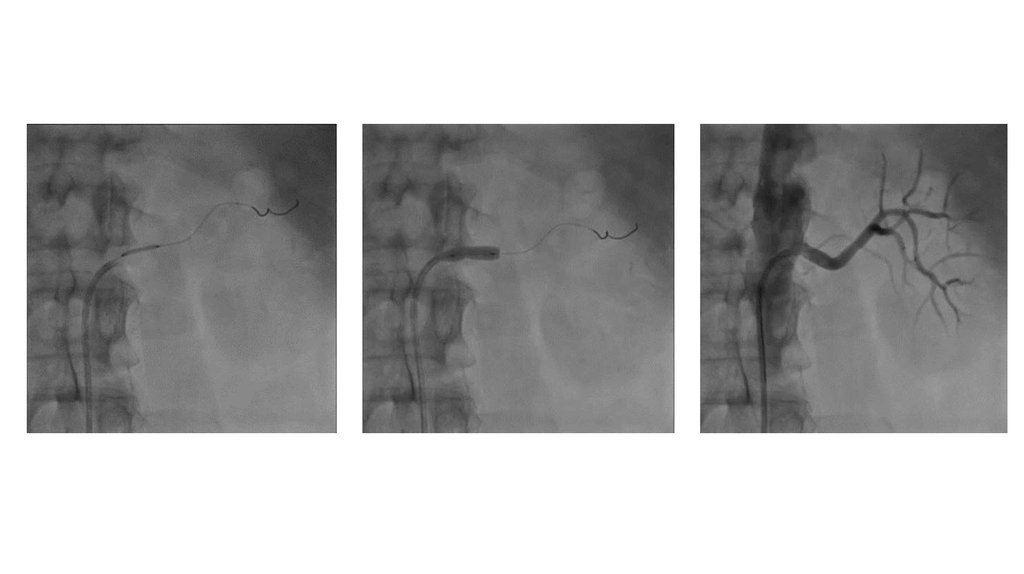
Стеноз артерии трансплантата• В отдаленные сроки
• Причина = технические погрешности, атеросклероз
• Стойкое ↑АД, резистентное к терапии
• Систолический шум над трансплантатом
• УЗДГ
• Чрескожная балонная дилатация, реконструктивная
операция
72.
73. 2. сосудистые хирургические осложнения
Венозный тромбоз• Первичный и вторичный (сдавление вены извне)
• Может быть связан с применением ЦсА
• Является причиной утраты трансплантата (трудности
диагностики)
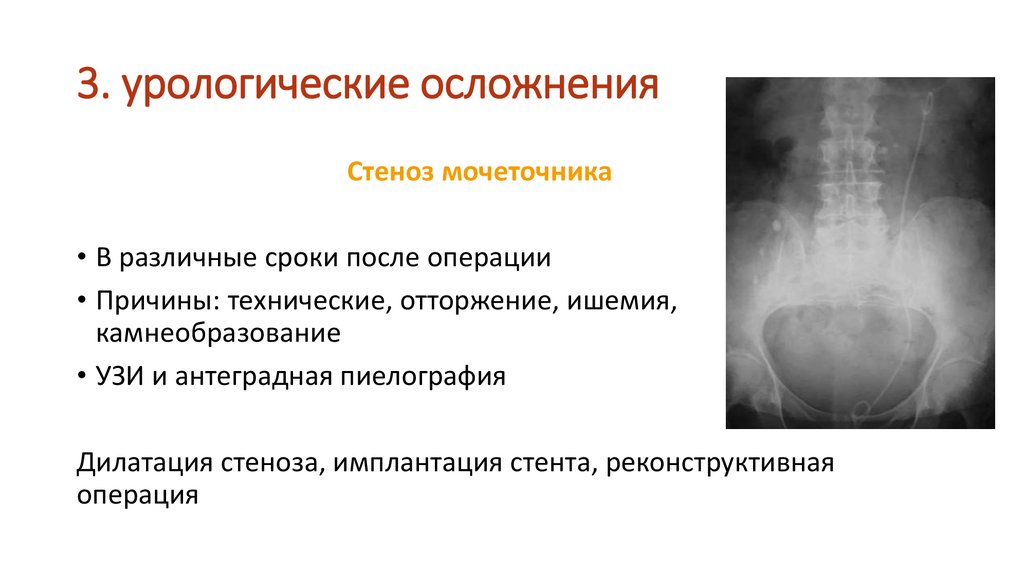
74. 3. урологические осложнения
Несостоятельность анастомоза• В ближайшем послеоперационном периоде
• Прекращение отделения мочи
• Боли в надлобковой области
• Напряжение мышц передней брюшной стенки
• Отек мошонки
• Моча по дренажу
75. 3. урологические осложнения
Некрозы мочеточника и лоханки• В пределах от 3 сут. до 2 мес
• Сходная клиническая картина
• УЗИ / антеградная пиелография поможет поставить диагноз
76.
Лечение этих осложнений оперативное.77. 3. урологические осложнения
Стеноз мочеточника• В различные сроки после операции
• Причины: технические, отторжение, ишемия,
камнеобразование
• УЗИ и антеградная пиелография
Дилатация стеноза, имплантация стента, реконструктивная
операция
78. 4. лимфоцеле
= ограниченное скопление лимфы в забрюшинномпространстве
• Формируется через несколько месяцев после
трансплантации
• Причина: недостаточное лигирование
лимфатических сосудов
Лечение: лапароскопическое дренирование в
брюшную полость
79. 5. другие осложнения
• Инфекционные осложнения• Желудочно-кишечные кровотечения
• Сердечно-сосудистые осложнения
• Злокачественные новообразования
80. Часть 9. Отдаленные результаты
81.
Донорство и трансплантация органов в РФ в 2016 году. IX сообщение регистра Российского трансплантологического общества.С.В. Готье, С.М. Хомяков
82.
Каабак М.М., Бабенко Н.Н., Зокоев А.К. Отдаленные результаты трансплантации почки в России, анализ регистровых и иныхопубликованных данных. Трансплантология. 2017;9(3):242–247
Transplantation at a glance / Menna Clatworthy . . . [et al.]., John Wiley & Sons, Ltd, 2012
83.
• Выживаемость после трансплантациизначительно превышает таковую при
лечении диализом
• 5-летняя выживаемость пациентов,
получающих лечение гемо/перитонеальным диализом составляет
61,5 и 48% соответственно
• После трансплантации – до 81%
Трансплантология: руководство для врачей. Под ред. В. И. Шумакова. МИА, Москва, 2006.
84. Экономическая эффективность
Трансплантация• Операция
Гемодиализ
700 000
Затраты на больного в 1 год
Иммуносупрессивная терапия 264 000
Коррекция осложнений
97 000
Лабораторная диагностика
41 000
Наблюдение, консультации
70 000
Затраты во 2-ой и 3-ий год
• Иммуносупрессивная терапия 474 000
• Коррекция осложнений
134 000
• Наблюдение, консультации
40 000
Итого 1 820 000
• формирование АВ фистулы 30 000
• одна процедура
3000
• медикаментозное лечение (1 мес.) 23 200
с учетом проведения 3-х процедур в неделю
(144 в год) сумма за 3 года:
Итого 2 140 000 рублей
Экономическая эффективность трансплантации почки в сравнении с программным гемодиализом у больных с терминальной стадией
ХПН. Смирнов А.П., Машкина Е.А, 2017, Выпуск № 9(63) Сентябрь 2017, МЕДИЦИНСКИЕ НАУКИ














































































 Медицина
Медицина