Похожие презентации:
Острое повреждение легких (ALI) и острый респираторный дистресс-синдром (ARDS)
1. Острое повреждение легких (ALI) и острый респираторный дистресс-синдром (ARDS)
Острое повреждение легких (ALI) иострый респираторный дистресссиндром (ARDS)
2.
Частота острого респираторногодистресс-синдрома (2004 г.)
Страна
Заболевших Население
в год
США
161 942
293 655 405
Китай
716 276
1 298 847 624
Индия
587 355
1 065 070 607
Япония
70 220
127 270 708
Россия
79 397
143 974 059
3.
“Мы оцениваем заболеваемость СОПЛ и ОРДСв США ежегодно на уровне 190600 случаев).
Из них умерло 74500 человек (39,1%),
по данным с 1999 – 2000 гг.
Для лечения потребовалось 3,6 млн
дней госпитализации, что
определяет его стоимость”
Rubenfeld NEJM 2005
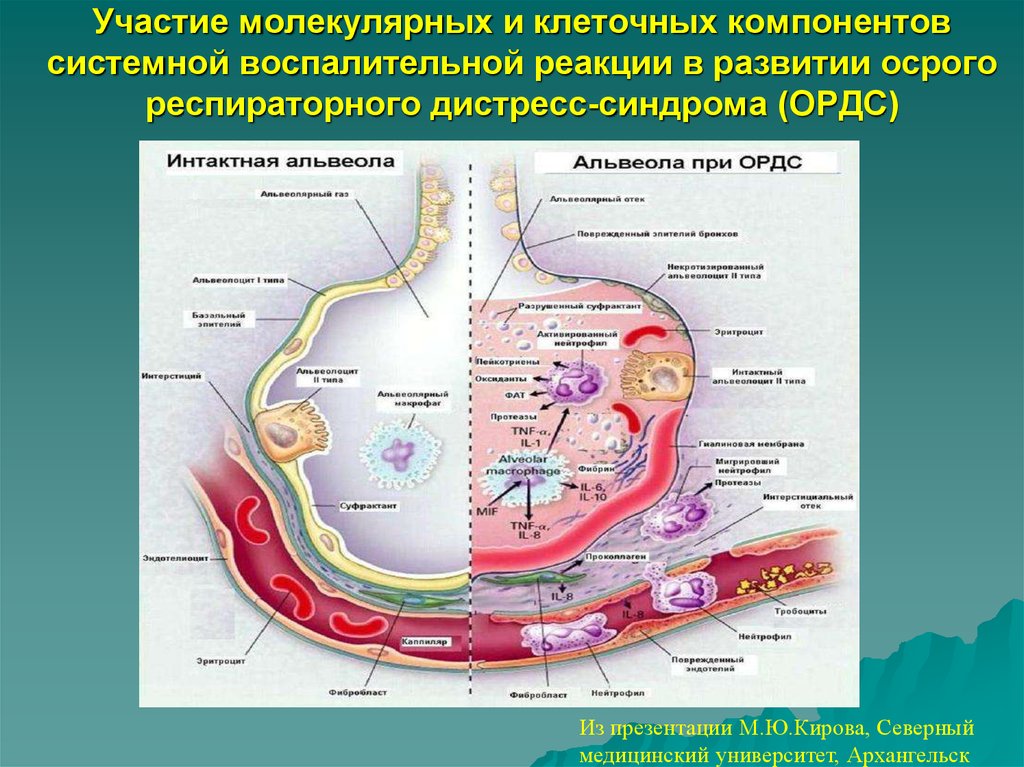
4. Участие молекулярных и клеточных компонентов системной воспалительной реакции в развитии осрого респираторного
дистресс-синдрома (ОРДС)Из презентации М.Ю.Кирова, Северный
медицинский университет, Архангельск
5. ALI & ARDS – клинические стадии
ALI & ARDS – клиническиестадии
1
стадия: отек и
ателектазирование!!!
2
стадия: формирование
гиалиновых мембран, ателекто-,
баро-, волюмо- и биотравма
3 стадия: восстановление и (или)
фиброз
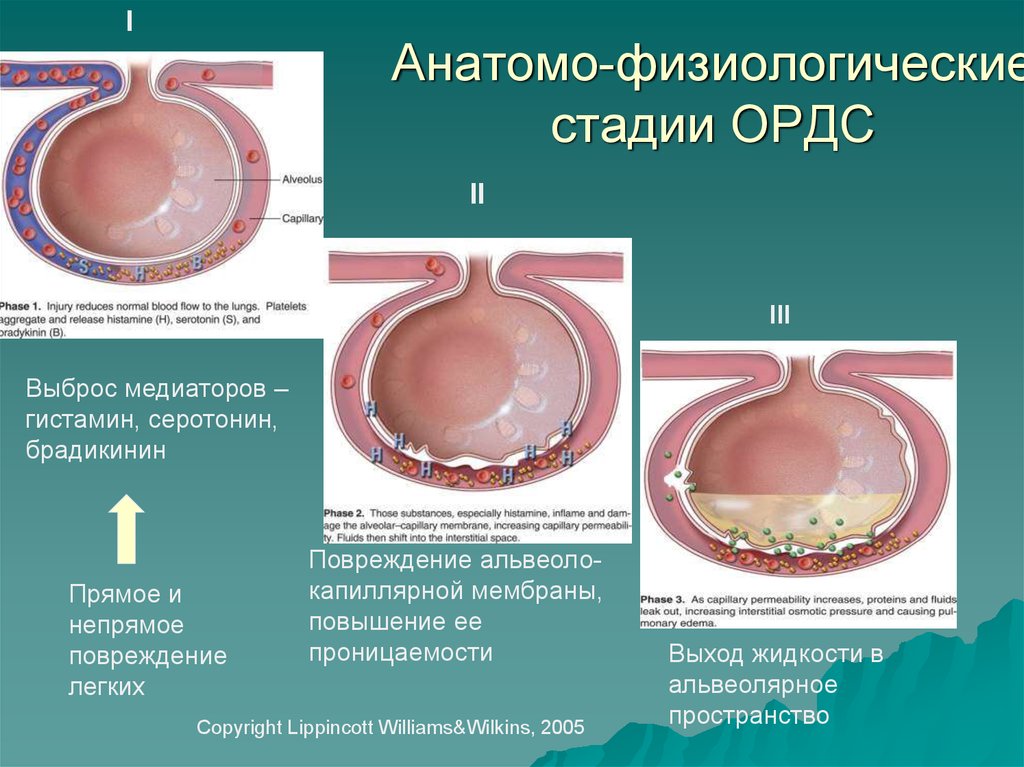
6. Анатомо-физиологические стадии ОРДС
IАнатомо-физиологические
стадии ОРДС
II
III
Выброс медиаторов –
гистамин, серотонин,
брадикинин
Прямое и
непрямое
повреждение
легких
Повреждение альвеолокапиллярной мембраны,
повышение ее
проницаемости
Copyright Lippincott Williams&Wilkins, 2005
Выход жидкости в
альвеолярное
пространство
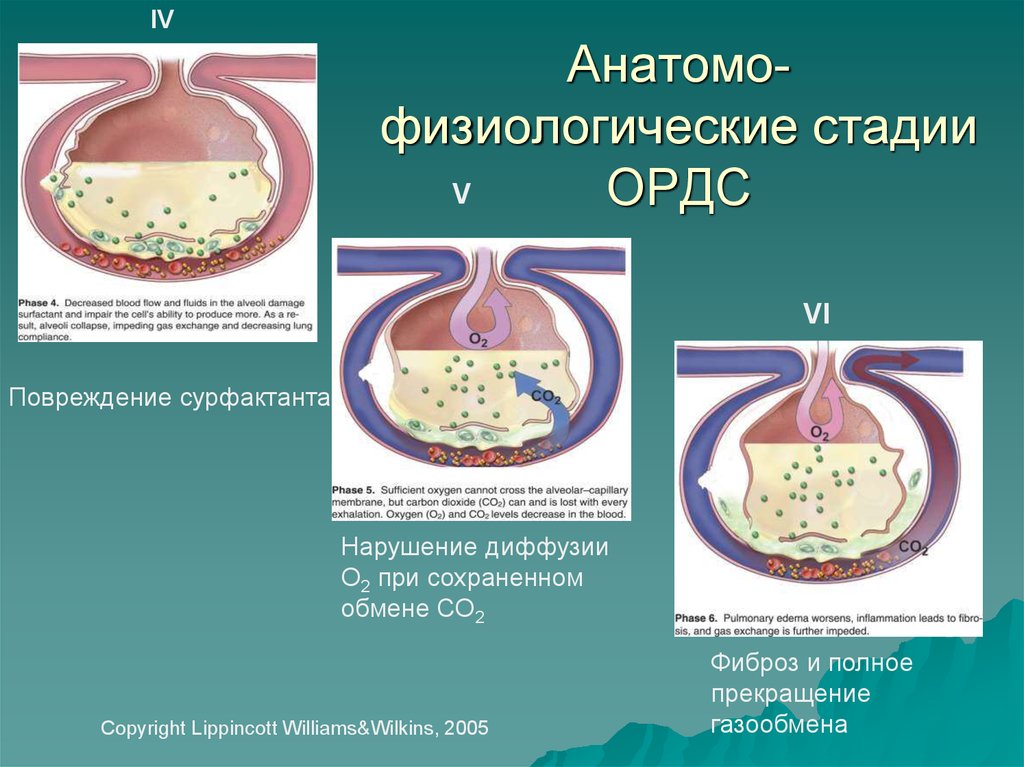
7. Анатомо-физиологические стадии ОРДС
IVАнатомофизиологические стадии
V
ОРДС
VI
Повреждение сурфактанта
Нарушение диффузии
О2 при сохраненном
обмене СО2
Copyright Lippincott Williams&Wilkins, 2005
Фиброз и полное
прекращение
газообмена
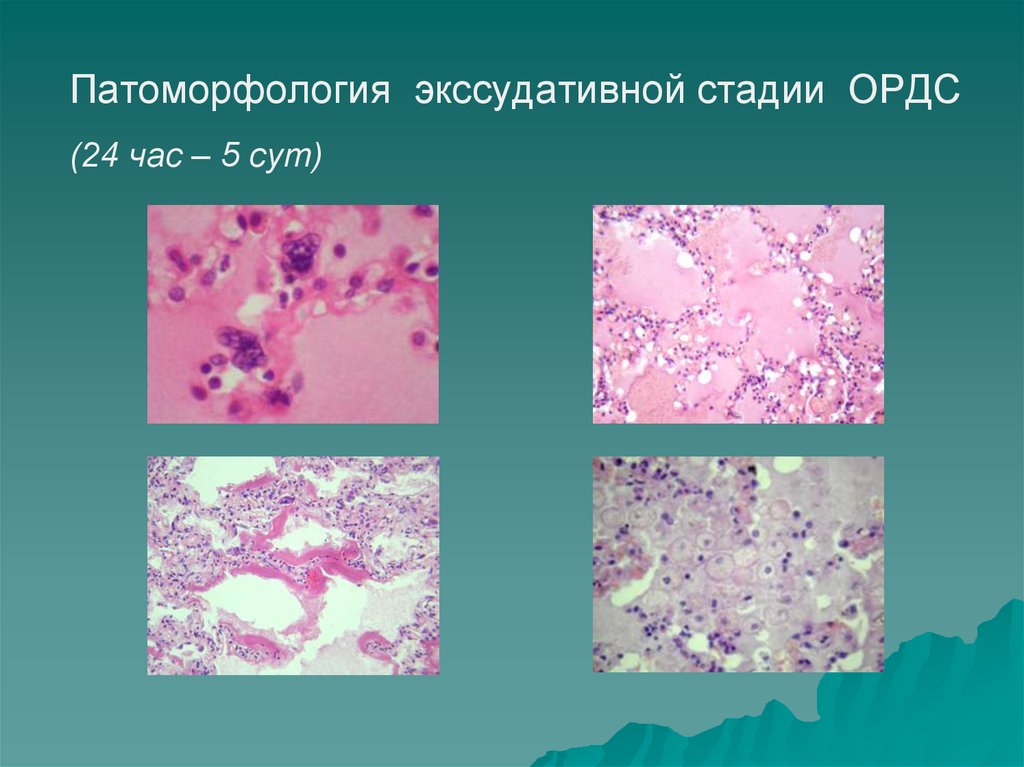
8. Патоморфология ОПЛ (12 – 24 час)
9.
Патоморфология экссудативной стадии ОРДС(24 час – 5 сут)
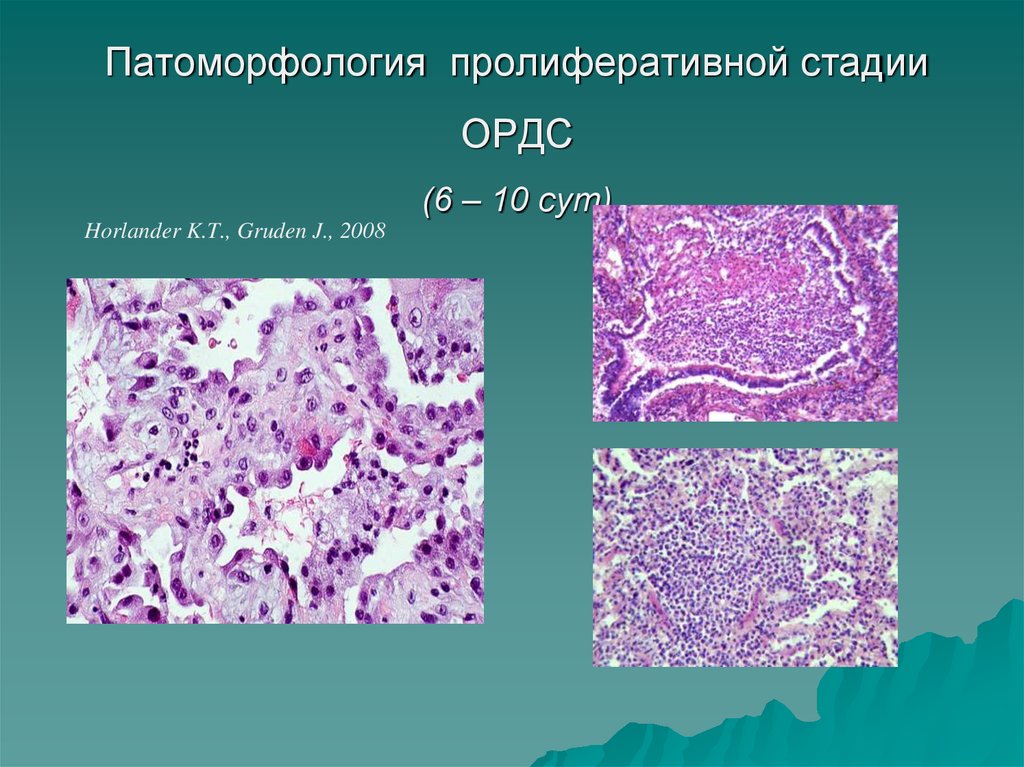
10. Патоморфология пролиферативной стадии ОРДС (6 – 10 сут)
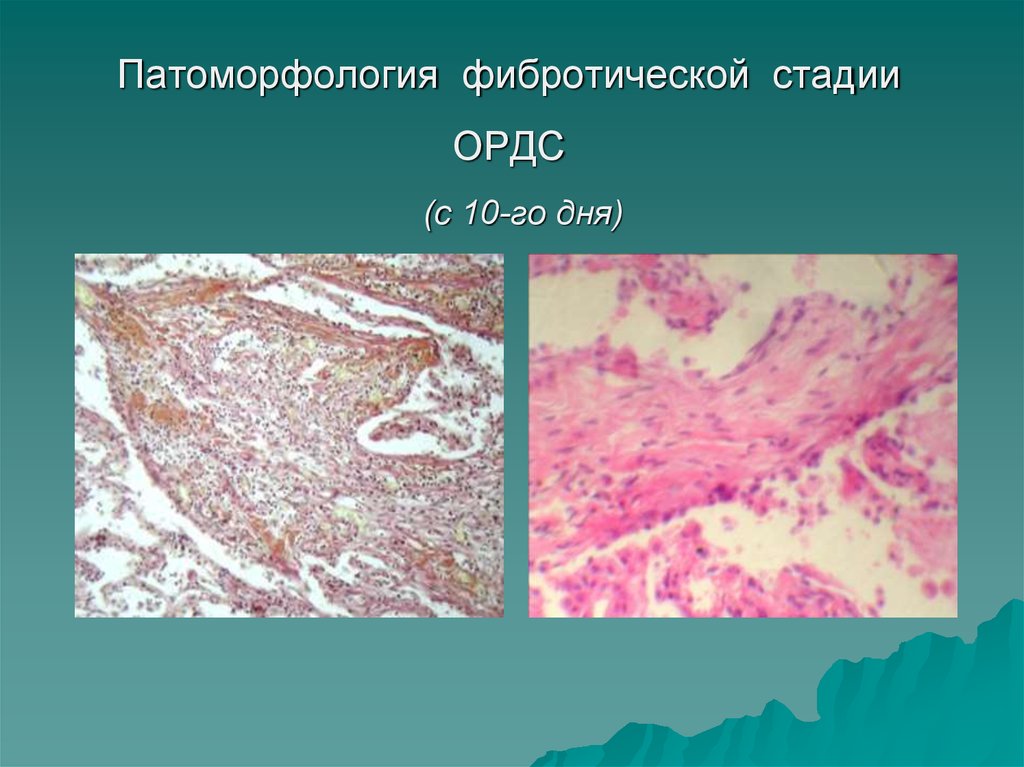
Horlander K.T., Gruden J., 200811. Патоморфология фибротической стадии ОРДС (с 10-го дня)
12.
ExudativeProliferative
Fibrotic
Edema
Day: 0 2
Hyaline
Interstitial Inflammation
Membranes
Interstitial Fibrosis
7
14
Fibrosis
21. . .
13. причины
Прямыечастые
Аспирационная
пневмония
пневмония
Менее частые
Вдыхание
токсических паров
Легочные ушибы
Жир эмболии
утопление
Реперфузионные
Непрямые
частые
сепсис
Тяжелая травма
шок
Менее частые
Острый панкреатит
АИК
TRALI
ДВС
ожоги
ЧМТ
14.
Несколькодругих
клинических
переменных связаны с развитием
ОРДС
пожилой возраст,
хронический алкоголизм,
метаболический ацидоз,
тяжесть критических
заболеваний.
15. 1994 в Северной Америке-Европейский консенсус конференция (NAECC) критерии:
Возникновение - Острое и упорноеРентгенологические критерии - Двустороннее
легочные инфильтраты согласуется с наличием
отека
Критерии оксигенации - Нарушение
оксигенации независимо от величины PEEP, с
коэффициентом PaO2/FiO2 300 (ALI) и 200
для ОРДС
Критерии исключения - клинические признаки
левогожелудочковой недостаточности или
давление в легочной артерии 18 мм рт и выше.
16. определение
Острыйреспираторный дистресссиндром
(ОРДС)
является
клиническим
синдромом
характеризующийся
тяжелой
одышкой
быстрым
началом,
гипоксемией,
и
диффузными
легочные инфильтратами, ведущие
к дыхательной недостаточности.
17.
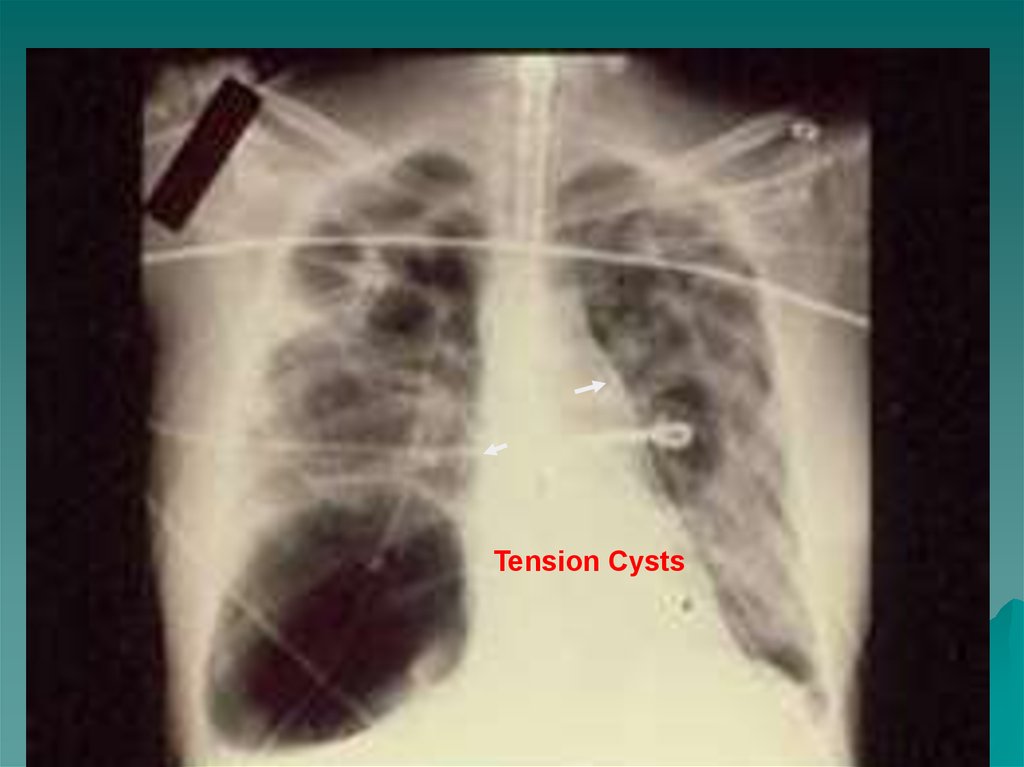
18.
Tension Cysts19. ARDS:CT Scan View
20. 1 стадия ОПЛ и ОРДС – экстренное лечение ателектазов
Рекрутмент21. Модель легких после спокойного выдоха (функциональная остаточная емкость – FRC)
Здоровые легкиеПоврежденные легкие
Нераскрытые альвеолы
22. Модель легких на вдохе
Здоровые легкиеНераскрытые альвеолы
Пораженные легкие
Слева – равномерное расправление альвеол, справа –
часть альвеол остается коллабированными
23. Коллабирование и рекрутирование альвеол
Live Presentation, Arthur S. Slutsky MD, St Michelle’s Hospital, Toronto Canada13th Annual Congress of the European Society for Intensive Care Medicine
October 2, 2000, Rome Italy
24. Показания к рекрутменту
Снижениеиндекса оксигенации
(pO2/FiO2) более, чем на 50
mmHg
Признаки ателектазирования
по данным R или КТ грудной
клетки
25. Рекрутмент-маневр
Неясно,как лучше рекрутировать
альвеолы:
– Поддерживать давление около или выше
верхней точки перегиба на кривой
давление-объем - upper inflection point
(UIP) - 30-40 cм H2O в течение 20-40
сек?
– Нужно ли дополнять маневр
механическими вздохами (Sighs)?
– Может быть только использовать
высокий PEEP? Большинство
исследователей уверены, что PEEP не
рекрутирует легкие, но помогает им
оставаться открытыми после
рекрутирования
26. Простейший алгоритм рекрутмента (контроль гемодинамики!)
Седация10 вдохов по 1000-1200 мл,
PEEP – 10-12 cm H2O
Динамический контроль
pO2/FiO2
27. Расширенный алгоритм рекрутмента
Исход: Режим Pressure Control (РЕЕР = 8 cm H2O, Р max 32cm H2O , Cdyn < 60 cm H2O /L, VT = 10 мл/кг, f = 20, I:E =
1:1, FiO2=0,21)
Рекрутирование: Повысить РЕЕР до 20 cm H2O и Р max до
50 cm H2O (+ 30 cm H2O к уровню РЕЕР) - 2 мин
Подбор давления закрытия: Снизить Р max до 38 cm H2O
(+ 18 cm H2O к уровню РЕЕР). Измерить Cdyn и повторять
измерение при каждом шаге параллельного снижения PEEP и
Р max на 2 cm H2O. Найти оптимальный РЕЕР по величине
Cdyn (максимальный V t )
Повторное рекрутирование: Повысить РЕЕР до 20 cm H2O
и Р max до 50 cm H2O (+ 30 cm H2O к уровню РЕЕР) - 2 мин
Поддержание легких открытыми: Установить РЕЕР + 2 cm
H2O к оптимальному уровню. Снизить Р до + 12-14 cm H2O к
уровню РЕЕР – цель: V t 7-9 мл/кг
28.
Total Recuitment [%]Эффективность
рекрутмента
0
10
20
30
Pressure [cmH2O]
40
50
60
29. 2 стадия ОПЛ и ОРДС – сберечь легкие
«Оpen lung rest»30. Ограничение повреждения легких
Стратегия ограниченияповреждения легких в раннем
периоде ОРДС улучшает
выживаемость
–Низкое давление и объемы
(< 30 cм H20 и 6 мл/кг)
Amato, AJRCCM 1995;152:1835-1846
Amato, NEJM 1998; 338:347-354
ARDS Network N Engl J Med 2000;342:1301-08
31. Вентиляция между точками перегиба (Inflection Points)
A – верхняя точка перегибаB – нижняя точка перегиба
0.6
0.4
A
0.2
B
-40
-20
0
20
40
32. Современная доктрина ИВЛ (общереанимационные больные)
Профилактика баро-, волю-,ателекто- и биотравмы легких
Pmax = 30-35 cm H2O
VT = 8-10 мл/кг (здоровые легкие)
VT = 6-7 мл/кг (ALI, ARDS)
РЕЕР = 5-6 cm H2O
Периодически вздохи полуторным VT (1 раз на 50100 вдохов) или повышение РЕЕР на 5–10 cm H2O
Гиперкапния допустима? (рСО2 > 55
ммHg)
Минимально достаточная оксигенация
(минимум рО2 = 60 ммHg, Sat O2 = 89%)
33. Нерешенные вопросы стратегии, сберегающей легкие
Ограничение повреждения легких при ОРДС увеличиваетвыживаемость. НО! неясно:
1.
Hipócrates
Оптимальные параметры вентиляции (6 мл/кг или 8 мл/кг, Vt Noli Nocere
или P )?
plat
2.
Какое значение на выживаемость оказывает отрицательное
влияние низкого давления и объема на краткосрочные
физиологические потребности (оксигенация, вентиляция)?
3.
Подвержены нормальные легкие тому же риску, что и
отечные?
4.
Нужно ли сохранять самостоятельное дыхание?
5.
Есть ли преимущества у вентиляции по давлению по
сравнению с вентиляцией по объему?
6.
Есть ли альтернативные решения?
1.
Есть ли особенности реализации стратегии у отдельных
категорий больных?11
34. 1. Всем ли пациентам необходим VT 6 мл/кг?
Последние мета-анализы критикуюткритерии ARDS study
VT=12 мл/кг в контрольной группе
избыточно высок
Eichacker et al. Am J Respir Crit Care Med 2002;
166:1510-1514
Другие исследования не подтверждают
улучшения исходов при использовании
низких дыхательных объемов
Stewart et al. N Engl J Med 1998; 338: 355-361
Brochard et al. Am J Respir Crit Care Med 1998; 158:
1831-1838
35. 2. Но оксигенация низкая и углекислота не выводится!
Проблемыс мозгом
Проблемы СПОН
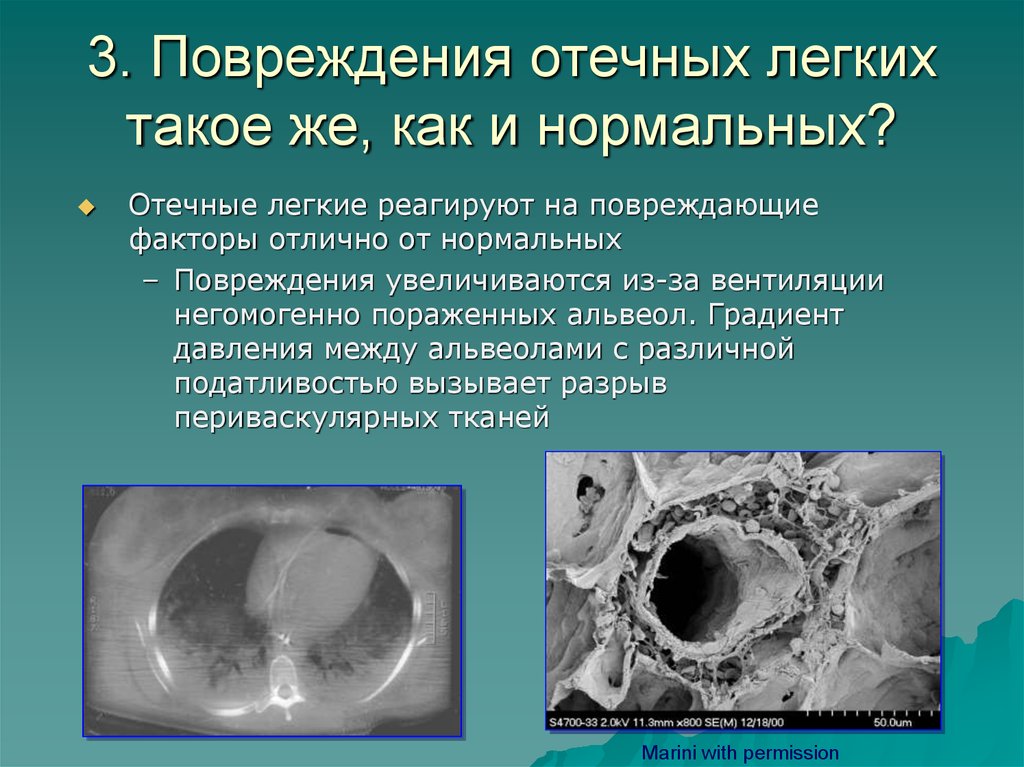
36. 3. Повреждения отечных легких такое же, как и нормальных?
Отечные легкие реагируют на повреждающиефакторы отлично от нормальных
– Повреждения увеличиваются из-за вентиляции
негомогенно пораженных альвеол. Градиент
давления между альвеолами с различной
податливостью вызывает разрыв
периваскулярных тканей
Marini with permission
37. 4. Сохраняем спонтанное дыхание?
Противоречие:Пациенты с ОРДС не должны дышать самостоятельно во
время наиболее острой стадии заболевания, особенно
если они нестабильны, находятся в септическом шоке,
клиницисты опасаются нарушений перфузии органов
Наибольший риск повреждения легких – перерастяжение
отдельных участков
– Чем сильнее больной, тем выше потенциальный
транспульмональный градиент давления
38. Транспульмональное давление
30 cm H20Lung
A
Lung
Lung
B
Lung
A
-20
B
Lung
B
Чем больше градиент давления,
тем больше растяжение легких при вдохе
-20
-20
39. Транспульмональное давление
Означает ли это, что мы обязаны предупредитьперерастяжение путем ограничения Vt?
– Для всех ли пациентов оптимален дыхательный
объем 6 ml/kg?
Должны ли мы седатировать или релаксировать
всех пациентов с ОРДС, чтобы они не получали
больших Vt?
Имеют ли эти рассуждения значения для
современных респираторов с высокой степенью
синхронизации с самостоятельным дыханием
больного?
40. 5. Pressure vs. Volume Ventilation
Стратегия, ограничивающаяповреждение легких, может быть
реализована при обоих типах
вдоха
41. 6. Есть ли альтернативные решения?
42. Стратегия, сберегающая легкие = Поддержание легких на высоком уровне ФОЭ (FRC) - APRV ? HFO? ARDS Network?
Все стратегии поддерживают легкие на практическипостоянном MAP, ограничивая колебания давления
Доказано, что HFO & APRV эффективно снижают
величину мертвого пространства, улучшают газообмен и
повышают сердечный выброс
APRV & ARDS Network – стратегия осуществляется
обычными респираторами и меньше зависит от
технического обеспечения
30
cmH20
Pressure
20
10
0
APRV
HFO
ARDS Network
43. 7. Есть ли специфика?
44. Нейрореанимационные пациенты особая версия «open lung rest»
Профилактика баро-, волю-, ателекто- и биотравмылегких
Pmax = 30-35 cm H2O
VT = 8-10 мл/кг (здоровые легкие)
VT = 6-7 мл/кг (ОПЛ и ОРДС)
РЕЕР = 5-6 cm H2O
Периодические вздохи полуторным VT (1 раз на 50-100 вдохов)
или повышение РЕЕР на 5–10 cm H2O
Гиперкапния недопустима (рСО2 = 36-40 ммHg)
Нормальная оксигенация (минимум
рО2 = 100 ммHg, Sat O2 = 99%)
45. 3 стадия ОПЛ и ОРДС – неравномерность выздоровления
Lung rest + zero РЕЕР46. ОПЛ и ОРДС
ПрогрессБольше
несомненен, но…
вопросов, чем ответов
47. Вторичный дефицит легочного сурфактанта в патогенезе СОПЛ и ОРДС
Ashbaugh et al., Lancet, 19672:312,
Высказали предположение о
существовании вторичного
дефицита сурфактанта
Petty et al., Am.Rev.
Respir.Dis., 1977; 115:531;
Chest, 1977; 75:571,
Обнаружили количественные и
качественные изменения
сурфактанта в БАЛ и уменьшение
растяжимости легких
Hallman et al, J.Clin.Invest.,
1982; 70:673,
Подтвердили дефицит и
нарушения функций сурфактанта
Gregory et al., J.Clin.Invest.,
1991; 88:1976,
Подтвердили дефицит
сурфактанта
Pison U. et al., Prog Clin Biol
Res., 1987; 236 A: 517-523
Показали дефицит основных
фосфолипидов сурфактанта
Günter A. Schmidt R.,
Harold J. at al.. Eur. Respir.
J. 2002; 19: 797-804.
Представили данные об изменении
биофизических и биохимических
свойствах сурфактанта
48. Сурфактантная система легких
КЛЕТКИ:альвеолоциты II
Альвеолярные макрофаги
СОБСТВЕННО
СУРФКТАНТ
Электронная микроскопия
альвеоло-капиллярной
мембраны
49. Морфология и состав легочного сурфактанта
Состав, %Фосфолипиды – 65-70
фофатидилхолин
65-70
Фосфатидилглиццерин 11,6
фосфатидилэтаноламн
3,3
фосфатидилоинозитид
3,9
фосфатидилсерин
1,5
сфингомиелин
1,5
другие
6,4
Нейтральные липиды 15
Холестерин
5,6
Сурфактантассоциированные белки 10
Морфология
МЛТ
гипофаза
50. Функции легочного сурфактанта
Обеспечиваетмеханику дыхания
Участвует
в регуляции просвета
воздухо-проводящих путей
Защищает
легкие от повреждения
физическими и химическими агентами
эндо- и экзогенной природы
Обеспечивает
врожденный и
приобретенный локальный иммунитет
легочной паренхимы
51. СХЕМА «ПОВЕДЕНИЯ» ФОСФОЛИПИДОВ СУРФАКТАНТА ВО ВРЕМЯ ВДОХА И В КОНЦЕ ВЫДОХА
Дипальмитоилфосфатидилхолин
Вдох
Выдох
52.
Влияние на локальный иммунитет легких
• Сорбирует на поверхности своих везикул некоторые бактерии и вирусы и
способствует их фагоцитозу АМ
• Повышает активность фагоцитоза альвеолярных макрофагов и их
дифференцировку
• Участвует в блокаде рецепторов к вирусам на клеточной мембране
трахеобронхеального дерева
• Оказывает иммуномодифицирующее действие
53. Сурфактант-ассоциированные белки
Mm мономеров 34-36 kDa,Мmолигомеров
1,6 x 106 kDa,
Мономеры с
Mm 43 kDa, из
которых
образуются
тримеры и
додекамеры
c Mm 0,65x106
Олигомер из
18 мономеров
в виде 6
триплетных
структур
подобных С Iq
SP-A
SP-D
Мономеры
с Мм 8 kDa
Мономеры с
Мм 4-5 kDa,
существует в
виде
тримеров
SP-B
SP-C
54. ПРЕПАРАТЫ ЛЕГОЧНОГО СУРФАКТАНТА
Surfacten (Surfactant TA, Tokyo Tanabe, Japan)Exosurf (Glaxo-Wellcome, Inc., Research Triangle Park, NC,
USA)
ALEC (Artificial Lung Expanding Compоund), (Pumactant,
Britannia Pharmaceutical, Redhill, Surray, UK)
Surfaxin (KL4, Discovery Laboratories, Doylestown, PA,
USA)*
Venticute (Byk Gulden, Kinslum; Atlanta Pharma, Konstanz,
Germany)*
Surfactant-HL-10, (Leo Pharma, Denmark)*
Survanta (Beractant, Abbot Ltd, Ross Laboratories,
Columbus, OH, USA)
Curosurf (Poractant-alfa, Chiesi Farmaceutichi S.p.A.,
Parma, Italy)
Alveofact (SF-RI 1, Thomae GmbH, Biberach/Riss,
Germany)
55.
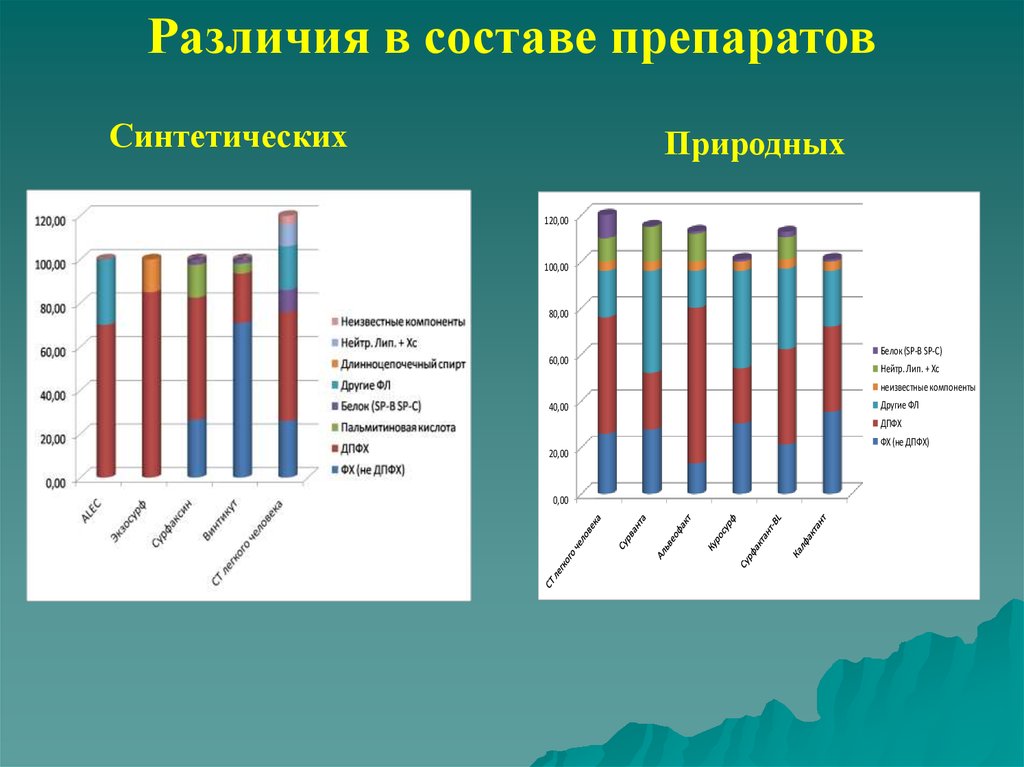
Различия в составе препаратовСинтетические
Природные
120,00
100,00
80,00
60,00
Белок (SP-B SP-C)
Нейтр. Лип. + Хс
неизвестные компоненты
40,00
Другие ФЛ
ДПФХ
ФХ (не ДПФХ)
20,00
0,00
56. Сурфактант-БЛ
Большое сходство с составомлегочного сурфактанта in situ по
содержанию и составу липидов и
сурфактант-ассоциированных
белков «В» и «С».
Величина частиц – 0,2-0,5 мкн
агрегатов – 1,5-мкн
500 нм
Величина частиц и агрегатов Сурфактанта-БЛ
оптимальны для альвеолярного осаждения
57.
Причины развития острого респираторногодистресс-синдрома
Прямое
повреждение легких
•Аспирация желудочного
содержимого
•тяжелая пневмония
•ингаляционная травма
•контузия легкого
•утопление и др.
Непрямое
повреждение легких
•сепсис
•массив. гемотрансфузия
•множественная травма
•интоксикации
•экстракорпоральное
кровообращение
•длительная ИВЛ и др.
58.
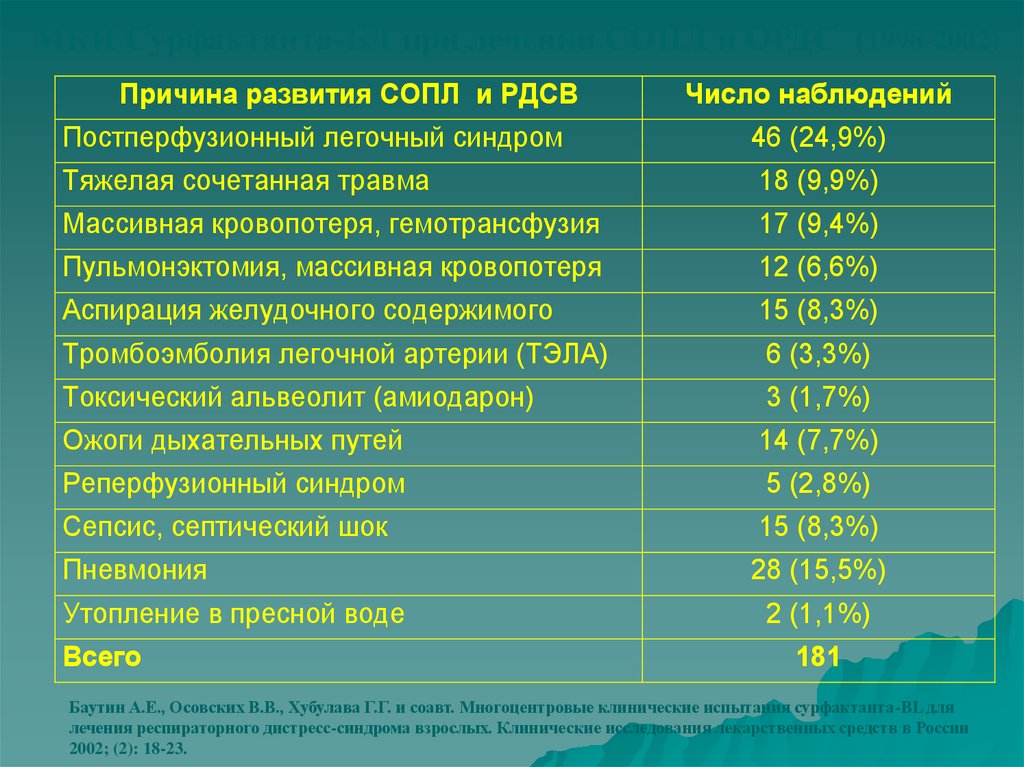
МКИ Сурфактанта-БЛ при лечении СОПЛ и ОРДС (1998-2002)Причина развития СОПЛ и РДСВ
Постперфузионный легочный синдром
Тяжелая сочетанная травма
Массивная кровопотеря, гемотрансфузия
Пульмонэктомия, массивная кровопотеря
Аспирация желудочного содержимого
Тромбоэмболия легочной артерии (ТЭЛА)
Токсический альвеолит (амиодарон)
Ожоги дыхательных путей
Реперфузионный синдром
Сепсис, септический шок
Пневмония
Утопление в пресной воде
Всего
Число наблюдений
46 (24,9%)
18 (9,9%)
17 (9,4%)
12 (6,6%)
15 (8,3%)
6 (3,3%)
3 (1,7%)
14 (7,7%)
5 (2,8%)
15 (8,3%)
28 (15,5%)
2 (1,1%)
181
Баутин А.Е., Осовских В.В., Хубулава Г.Г. и соавт. Многоцентровые клинические испытания сурфактанта-BL для
лечения респираторного дистресс-синдрома взрослых. Клинические исследования лекарственных средств в России
2002; (2): 18-23.
59.
Изменения параметров оксигенации и ИПЛ нафоне сурфактант-терапии у больных ОРДС
Группа I.
Больные (n = 112) с ранним введением препарата
Группа II. Больные (n = 28) с поздним введением препарата
Lung Injury score
PaO2/FiO2
250
6
200
5
4
150
3
100
2
50
1
0
0
исх
3 час
24 час
исх
3 час
24 час
•O.A.Rosenberg, A.E.Bautin, V.V.Osovskich et al. When to start surfactant therapy (ST-thetrapy) of acute lung
injury? ERJ. 2001.V.18, Suppl.38, P153, 7s., Баутин А.Е., Осовских В.В., Хубулава Г.Г. и соавт.
Клинические исследования лекарственных средств в России 2002; (2): 18-23.
.
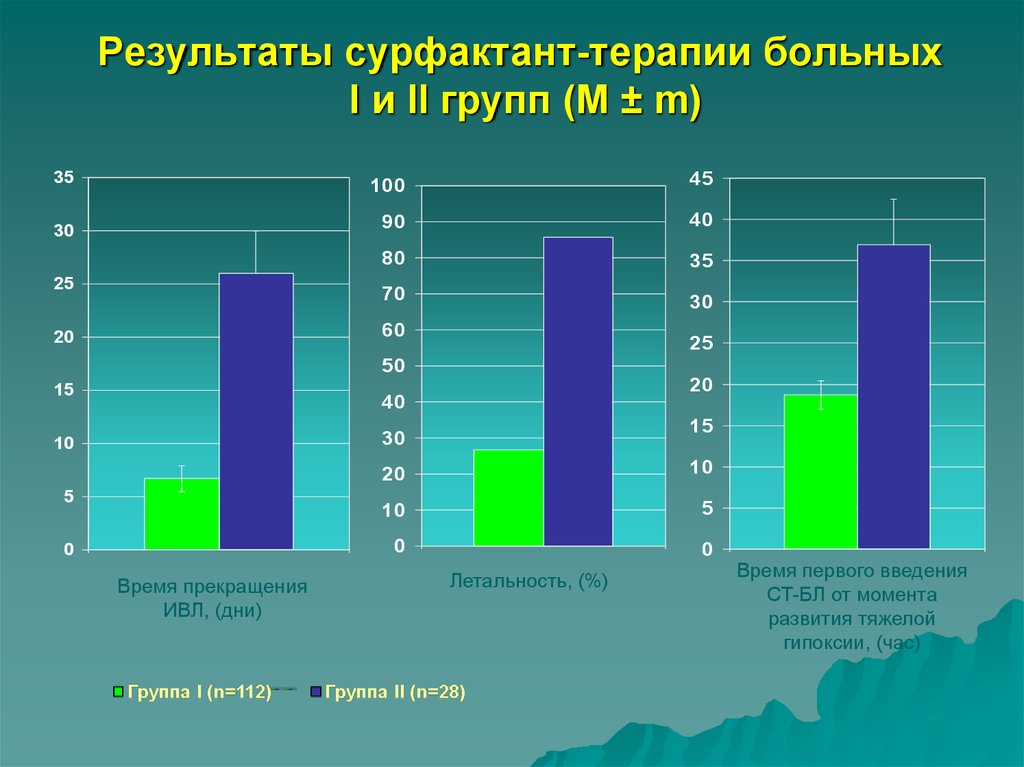
60. Результаты сурфактант-терапии больных I и II групп (M ± m)
3530
25
100
45
90
40
80
35
70
30
60
20
25
50
15
20
40
15
30
10
5
0
Время прекращения
ИВЛ, (дни)
20
10
10
5
0
0
Летальность, (%)
Время первого введения
СТ-БЛ от момента
развития тяжелой
гипоксии, (час)
61.
Сурфактант-терапия в комплексном лечении больных ОРДС вкардиохирургии (непрямое повреждение легких)
200
PaO2/O2 у больных ОРДС,
развившемся вследствие
операций с ИК
150
100
50
Сурфактант-БЛ, n = 36
0
0
12
24
36
48
Контрольная группа, n= 42
80
60
72,2
70
50
60
50
52,6
47,4
40
40
30
30
20
33,3
20
10
10
A. Bautin, I. Kozlov et al.,
J. Liposome Res.; 2006, 16:265
0
0
Weaned from ventilatilator
Mortality rate
62.
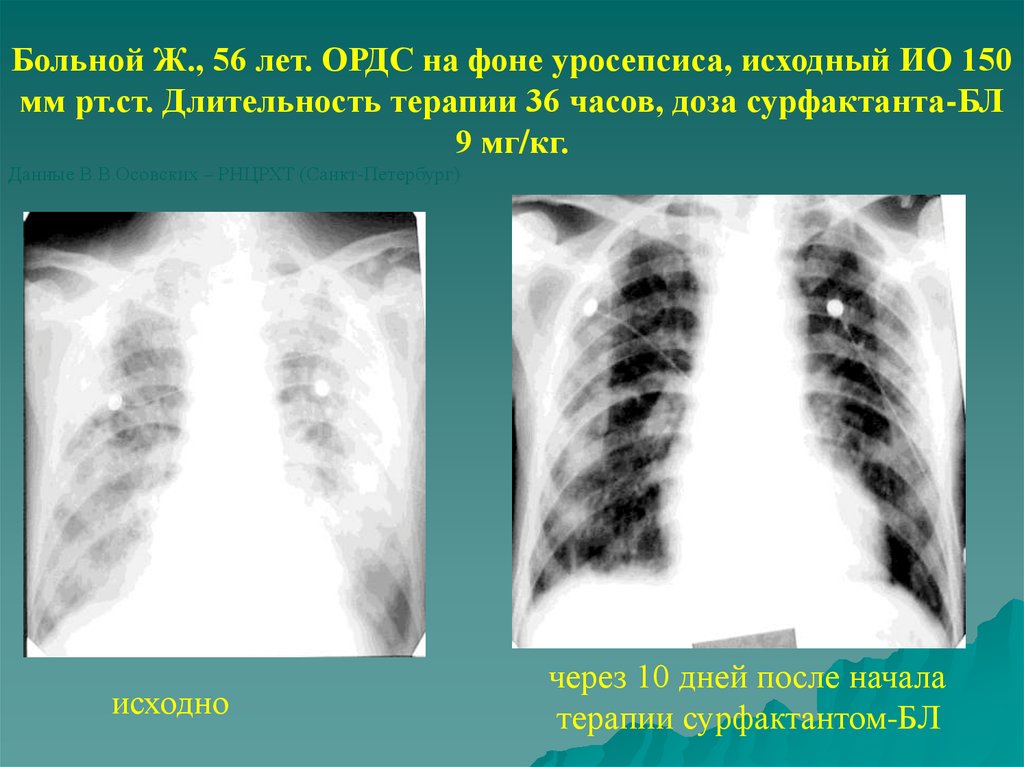
Больной Ж., 56 лет. ОРДС на фоне уросепсиса, исходный ИО 150мм рт.ст. Длительность терапии 36 часов, доза сурфактанта-БЛ
9 мг/кг.
Данные В.В.Осовских – РНЦРХТ (Санкт-Петербург)
исходно
через 10 дней после начала
терапии сурфактантом-БЛ
63.
ИЗМЕНЕНИЯ НА РЕНТГЕНОГРАММЕ ГРУДНОЙ КЛЕТКИ ДЕВОЧКИ(2мес) с ОРДС, РАЗВИВИШЕМСЯ НА ФОНЕ ДВУСТОРОННЕЙ
ПНЕВМОНИИ (Данные Э.К.Цыбулькина и С.П.Шефера – зав. ОРИТ ДИБ№5, СПб, 1998 год)
ДО СУРФАКТАНТТЕРАПИИ
ЧЕРЕЗ 5 ДНЕЙ ПОСЛЕ
3-кратного ежедневного
введения, 50 мг/кг
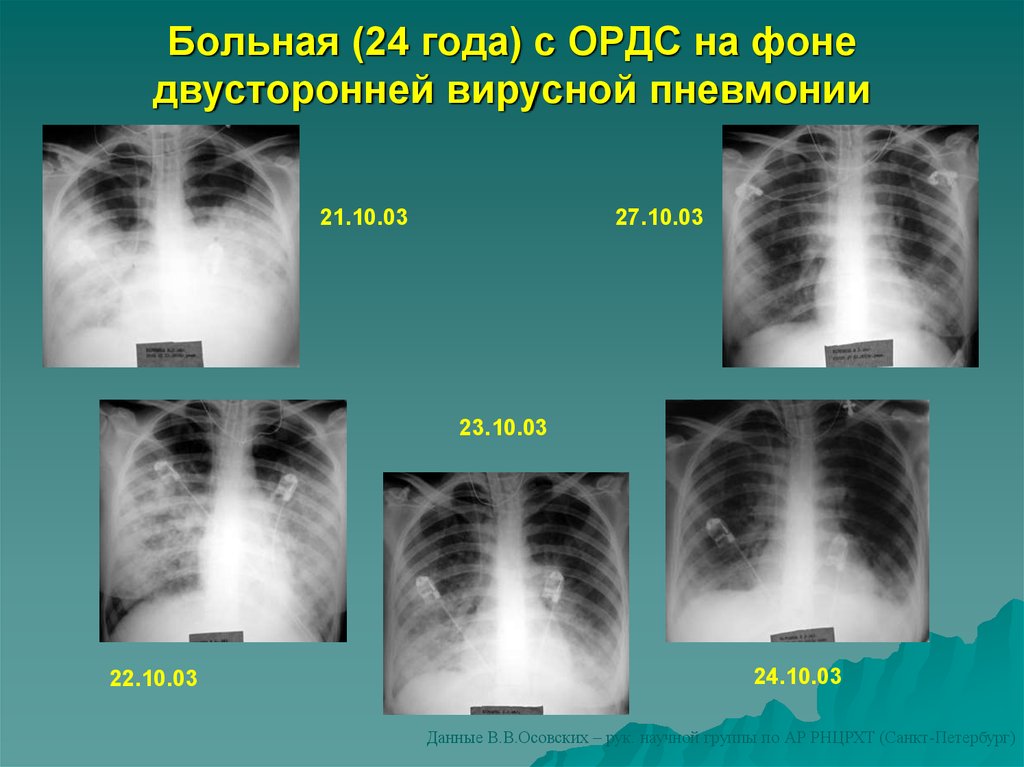
64. Больная (24 года) с ОРДС на фоне двусторонней вирусной пневмонии
21.10.0327.10.03
23.10.03
22.10.03
24.10.03
Данные В.В.Осовских – рук. научной группы по АР РНЦРХТ (Санкт-Петербург)
65.
Частота развития СОПЛ и ОРДС у ожоговых больных(Екатеринбург)
ОСЛОЖНЕНИЯ
ВРЕМЯ НАЧАЛА СПЕЦИАЛИЗИРОВАННОЙ ПОМОЩИ
48 часов,
N = 114
До 24 часов,
N = 223
25-48 часов,
N = 136
Сепсис, %
19,7%
55,8%
66,6%
ОРДС, %
51,1%
70,5%
66,6%
СПОН, %
63,6%
77,9%
100%
Пневмония, %
10,3%
10,2%
10,5%
66.
ОСЛОЖНЕНИЯ ПРИ ДЛИТЕЛЬНОЙ ИВЛГРУППЫ БОЛЬНЫХ
Длительност
ь ИВЛ
ОСЛОЖНЕНИЯ,
%
вентиляторассоциированная
трахеобронхит
пневмония
Гнойный
Послеоперационная ПОН
(n=98)
15,6 + 10
40
62
Тяжелый сепсис (n= 55)
30,7 + 6,6
47
57
Обширные ожоги
(n=183), сочетание с
термоингаляционной
травмой (n=75)
27,0 + 3,6
100
100
А.А. ЗВЯГИН , В.В. КАЗЕННОВ и др. Хирургия. Журнал им. Н.И. Пирогова, 2008; 12: 27—34
67.
•Tarasenko M. еt. al. Efficacy of ST-BL in treatment ARDS in patients with severe inhalation injury.•ERJ (16 Annual European Resp. Congress, Munich), 2006, V.28, Supplement 50, 345s, P-2066.
Эффективность сурфактант-терапии при
тяжелой термо-ингаляционной травме
Параметр
PaO2/FiO2
Сурфактант-БЛ, n=69
+ 72%
- 15%
3,0 → 1, 5
3,0 → 3,0
9 – 16
25-35
52 (75,3%)
3 (27,2%)
after 48 h
ILI Murray after 48 h
Время экстуб., д
Выживших, 28 день,%
контроль, n=11
Алексеев А.А. – НИИ Хир. Им.
Вишневского
Тарасенко М.Ю. ВМедА, (СПетербург);
Брыгин П.А. НИИ Скорой
помощи им. Склифсовского.
(Москва),
Шлык И.В. – НИИ Скорой пом.
Им. Дженелидзе, СПб,
Почепень О.Н. – Больница
скорой пом., (Минск),
68.
69. ОПЫТ ПРИМЕНЕНИЯ СУРФАКТАНТА-БЛ В КОМПЛЕКСНОЙ ПРОФИЛАКТИКЕ И ТЕРАПИИ ОРДС ПРИ ЛЕЧЕНИИ ОЖОГОВЫХ БОЛЬНЫХ (КОМБИНИРОВАННАЯ
ТЕРМОИНГАЛЯЦИОННАЯ ТРАВМА)КЛИНИКА
Количест Количеств Опыт
во б-ых
о
использован
выживших ия
препарата
(лет)
ВМЕДА, СПб (Тарасенко
М.Ю.)
19
16
7
НИИ Хирургии им.
Вишневского, ГКБ №36,
Москва (Алексеев А.А.)
10
7
2
НИИ Скорой помощи им.
Склифасовского, (Брыгин
П.А.)
6
6
4
НИИ Скорой помощи им.
Джанелидзе , (Шлык И.В.)
12
8
3
БСП, Минск, (Почепень
О.Н.)
22
15
3
М.Ю.Тарасенко, и соавт. Роль сурфактант-терапии в комплексном лечении пострадавших с тяжелой ингаляционной травмой. Сб. научных трудов III
съезда комбустиологов России, 15-18 ноября 2010 г., С. 137.
ВСЕГО
70.
Опыт ОРИТ Перинатального центра г. Тюмени по сурфактант-терапииОРДС у акушерско-гинекологических больных различного генеза (2005–2011 гг.),
Швечкова М.В.
Число больных
Основная причина развития ОРДС
количество
%
Прямое повреждение легких
Аспирация желудочного содержимого
5
8,9
Внебольничная пневмония, ОРВИ, грипп
12
21,4
Тяжелая преэклампсия
10
17,9
Массивная кровопотеря, гемотрансфузия,
геморрагический шок
15
26,8
Сепсис
7
12,5
Эмболия околоплодными водами
2
3,6
5 (3*)
8,9
56
100
Непрямое повреждение легких
Тяжелая экстрагенитальная патология + сепсис
ИТОГО
* Трое больных умерли (2 – панкреонекроз, 1 – сепсис)
71.
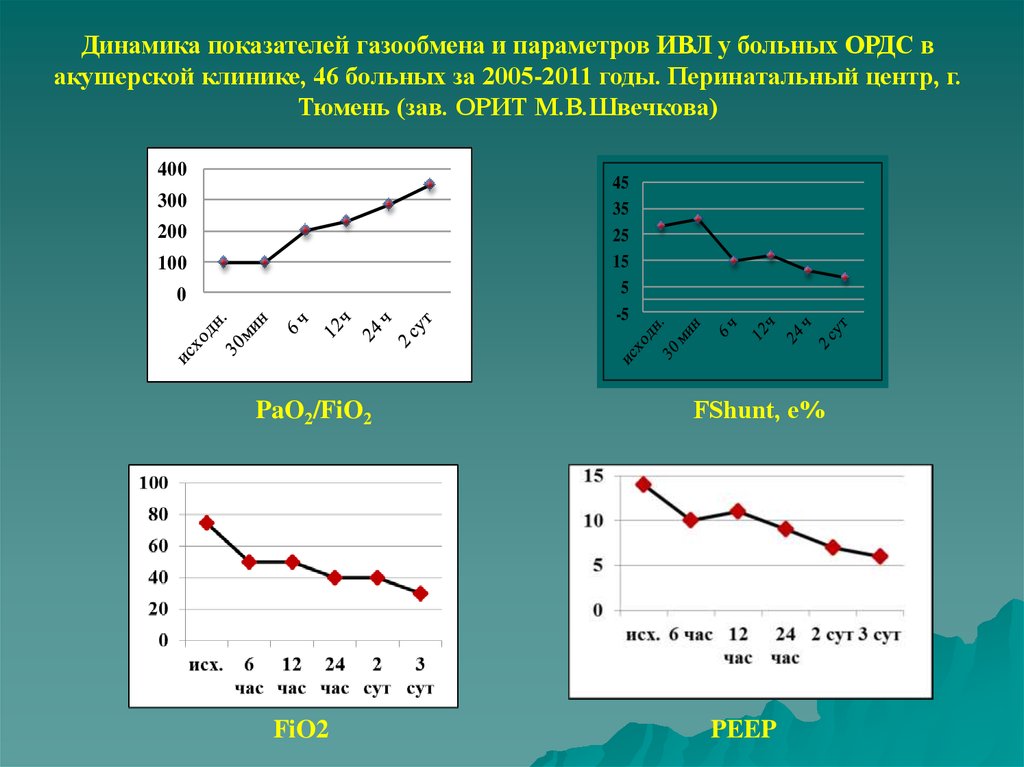
Динамика показателей газообмена и параметров ИВЛ у больных ОРДС вакушерской клинике, 46 больных за 2005-2011 годы. Перинатальный центр, г.
Тюмень (зав. ОРИТ М.В.Швечкова)
400
45
35
25
15
5
-5
300
200
100
0
PaO2/FiO2
FiO2
FShunt, е%
PEEP
72.
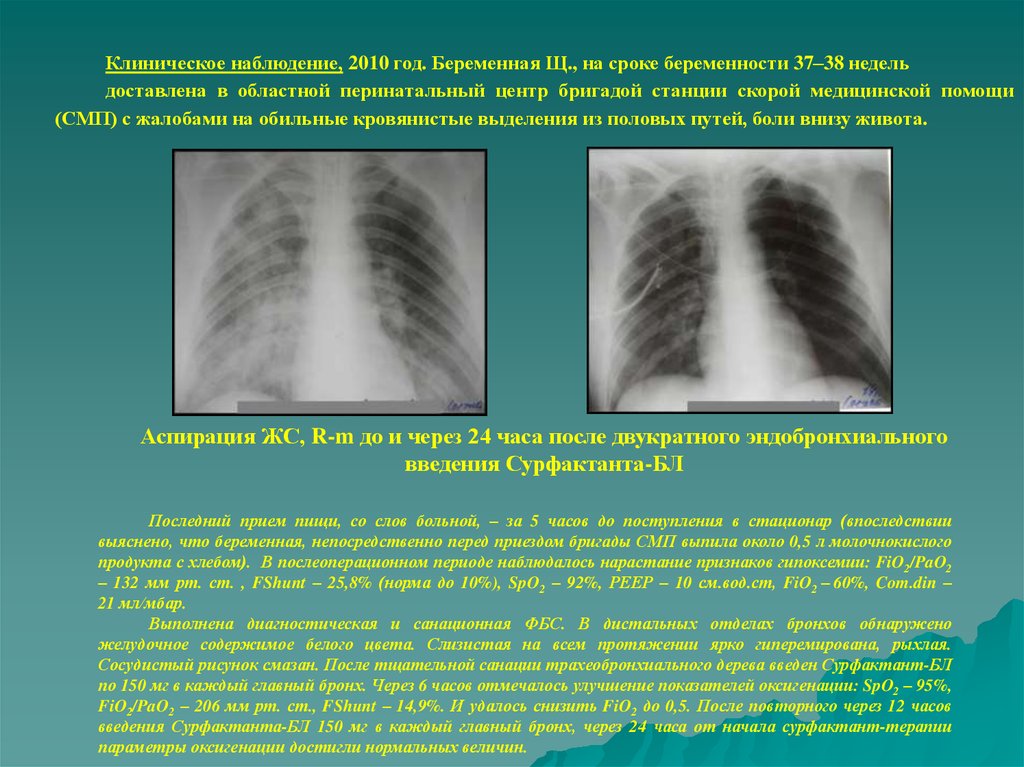
Клиническое наблюдение, 2010 год. Беременная Щ., на сроке беременности 37–38 недельдоставлена в областной перинатальный центр бригадой станции скорой медицинской помощи
(СМП) с жалобами на обильные кровянистые выделения из половых путей, боли внизу живота.
Аспирация ЖС, R-m до и через 24 часа после двукратного эндобронхиального
введения Сурфактанта-БЛ
Последний прием пищи, со слов больной, – за 5 часов до поступления в стационар (впоследствии
выяснено, что беременная, непосредственно перед приездом бригады СМП выпила около 0,5 л молочнокислого
продукта с хлебом). В послеоперационном периоде наблюдалось нарастание признаков гипоксемии: FiO2/PaO2
– 132 мм рт. ст. , FShunt – 25,8% (норма до 10%), SpO2 – 92%, РЕЕР – 10 см.вод.ст, FiO2 – 60%, Com.din –
21 мл/мбар.
Выполнена диагностическая и санационная ФБС. В дистальных отделах бронхов обнаружено
желудочное содержимое белого цвета. Слизистая на всем протяжении ярко гиперемирована, рыхлая.
Сосудистый рисунок смазан. После тщательной санации трахеобронхиального дерева введен Сурфактант-БЛ
по 150 мг в каждый главный бронх. Через 6 часов отмечалось улучшение показателей оксигенации: SpO2 – 95%,
FiO2/PaO2 – 206 мм рт. ст., FShunt – 14,9%. И удалось снизить FiO2 до 0,5. После повторного через 12 часов
введения Сурфактанта-БЛ 150 мг в каждый главный бронх, через 24 часа от начала сурфактант-терапии
параметры оксигенации достигли нормальных величин.
73.
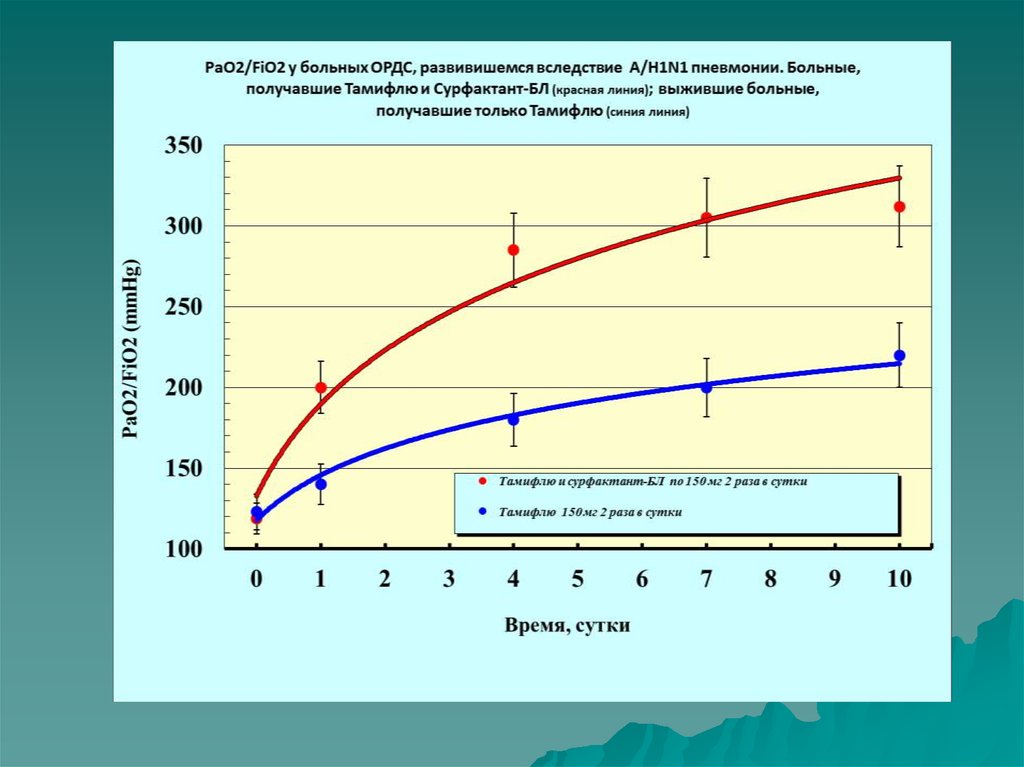
СМЕРТНОСТЬ ОТ ТЯЖЕЛОЙ ПНЕВМОНИИ И ОРДС ВО ВРЕМЯЭПИДЕМИИ ВИРУСА ГРИППА A/H1N1 2009 ГОДА
СТРАНА, штат
Мексика
Калифорния
Мичиган
Россия , СПб, КИБ им.
С.П.Боткина
Россия , СПб, КИБ им.
С.П.Боткина
(+ сурфактант-БЛ)
Кол-во больных Смертность
на ИВЛ
%
Тамифлю
58
41,4
193
61
25
52
25
64
+
4
СурфактантБЛ
18
Источник
Science News, 14.10.2009
Science News, 4.11.2009
Crit.Care.Med.,2010,38,
Suppl, e74-90
Вестн. АиР, 2009, №6, 3538; ERJ, 36, Suppl. 54,
2010, 772 s
Вестн. АиР, 2009, №6, 3538; ERJ, 36, Suppl. 54,
2010, 772 s
74.
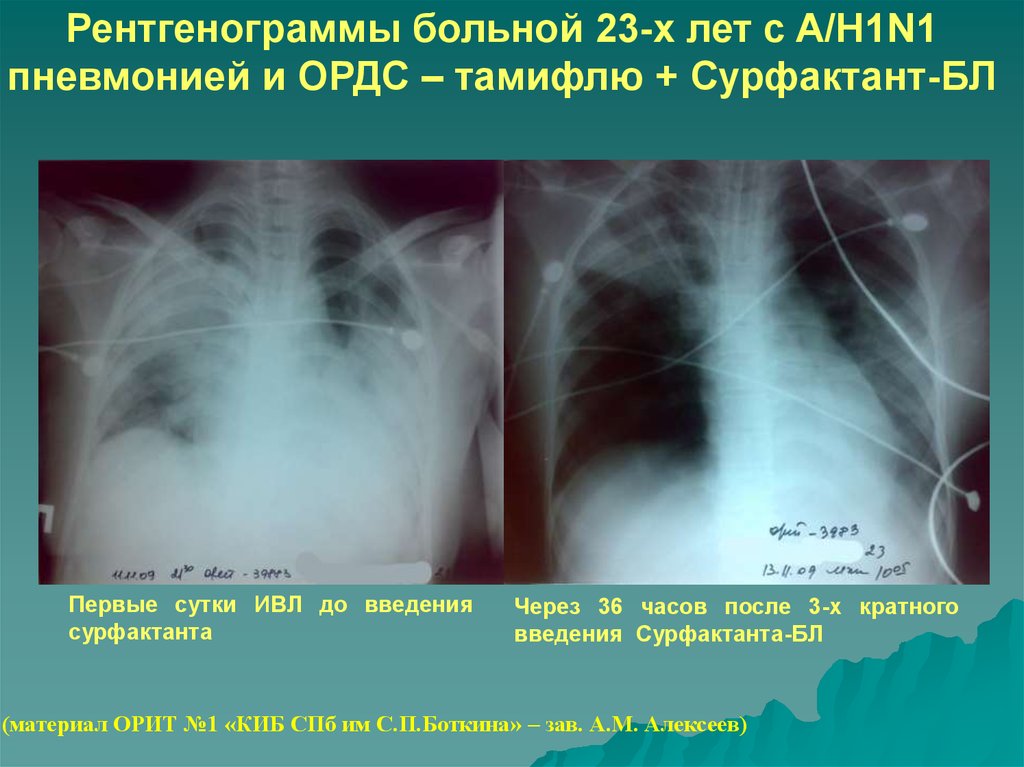
Рентгенограммы больной 23-х лет с A/H1N1пневмонией и ОРДС – тамифлю + Сурфактант-БЛ
Первые сутки ИВЛ до введения
сурфактанта
Через 36 часов после 3-х кратного
введения Сурфактанта-БЛ
(материал ОРИТ №1 «КИБ СПб им С.П.Боткина» – зав. А.М. Алексеев)
75.
76. Результаты клинических испытаний различных препаратов сурфактанта при ОРДС
Названиепрепарата
n, фаза
МКИ
Способ введения и Смертность
дозы
Ссылки
Exosurf
725, III фаза
5 мг/кг, ингаляционно, 5
дней
Нет эффекта
Anzueto A. et
al., 1996
Survanta
59
50–100 мг/кг,
эндобронхиально
Снижение с 43%
до18.8%
Gregory T.et
al., 1997
Infasurf
153, III фаза
2.8 г/м2,
эндобронхиально
Достоверное снижение
Willson D. et
al., 2005
Alveofact
27
200-500 мг/кг,
эндобронхиально
Снижение с 74% до
44% (расчетный
покказатель)
Walmrath et
al., 2002
Venticute
488, III фаза
200-400 мг/кг, 4 раза в
течение одних суток
Нет эффекта
Spragg et al.,
2004, 2008
Surfactant-HL10
400, III фаза
200 мг/кг
Нет эффекта
Lachmann, 2004.
Pers. Comm.
Surfaxin
22, II фаза
50-60 мг/кг, лаваж в
объеме 400 – 600 мл
Достоверное
снижение
Spragg et al.,
2004
Surfactant-BL
181, II фаза
10-12 мг/кг,
эндобронхиально в
объеме 30- 50 мл
Достоверное
снижение
Rosenberg et
al., 2002, 2005.
77. Причины отрицательных результатов (III фазы) РКИ препаратов сурфактанта у больных ОРДС за рубежом
Позднее начало введенияпрепаратов
Различия в составе препаратов
Отсутствие анализа результатов в
гомогенных по этиологии группах
больных (гетерогенность ОРДС)
Недостаточная длительность
терапии
Распыление больных
по
Розенберг О.А., Осовских В.В. «Клиническтие испытания
множеству клиниклекарственных
(стремление
быстро провести РКИ) средств в России», Москва-Октябрь 2004
78. Challenges in the clinical study of surfactant as a treatment for acute lung injury or Why have previous trials failed? Roger
Spragg, MDDepartment of Medicine
University of California, San Diego
Roger Spragg. Floating Surfactant Congress, Hamburg-Dresden,
2-9 June 2007
79. Reasons for failed clinical trials: (Причины неудачи клинических испытаний)
Wrong drugНеправильное лекарство
Wrong dose
Неправильная доза
Wrong duration
Неправильная длительность
лечения
Wrong method
of administration
Неправильный способ
введения
Wrong timing
of administration
Неправильное начало
введения
Wrong patients
Неправильный отбор больных
Uncontrolled bias
Неконтролируемая
предвзятость
Toxicity
Токсичность
Wrong outcome
Неправильная оценка исходов
measure
Inconsistent application
Недостаточные
реанимационные
80.
Base-Line CharacteristicsPooled
Combined Data
Sepsis
57.1%
Pneumonia
39.1%
Trauma or Surgery
30.1%
Others
18.0%
Aspiration Gastric Contents
9.4%
Polytransfusions
Direct lung
injury
6.3%
Pancreatitis
4.9%
Burn Injury
1.3%
Direct Toxic Lung Injury
0.4%
0%
10% 20%
30%
40% 50%
60%
R.Spragg et al. New Engl. J. Med. 2004 351:884-92.;
Floating Surfactant Meeting, Gamburg-Dresden, 2007
81. Причины отрицательных результатов (III фазы) РКИ препаратов сурфактанта у больных ОРДС
Позднееначало
введения препаратов
O.A.Rosenberg, A.E.Bautin, V.V.Osovskich et al. . When to start surfactant
•therapy (ST-thetrapy) of acute lung injury?
European Respiratory Journal. 2001.V.18, Suppl.38, P153, 7s.
82. Scientific Enrollment Coordination Board (SECB)
Head ofSECB
1. Entry: Basic
Patient Data
2. Page
SECB
6. Fax apprv/
disapprv form Web based
Data Base
Investigators
worldwide
7. Pt inclusion
info (<8h)
Sponsor
(read access)
Questionable
cases
4. Call to site;
approval /
disapproval
3. Reply
5. SECB
contact
report
SECB
Intensive Care
Physician
(USA or Germany)
CRO
(Manage Investigator
Database,
Report Compliance
with I/E Criteria)
83. Interval from Intubation to SECB Decision (n = 1000)
Median28.30 h
10%ile
15.05 h
90%ile
57.17 h
Spragg R. Floating Surfactant Congress, Hamburg-Dresden, 2-9 June 2007
84. Результаты сурфактант-терапии больных I и II групп (M ± m)
3530
25
100
45
90
40
80
35
70
30
60
20
25
50
15
20
40
15
30
10
5
0
Время прекращения
ИВЛ, (дни)
Группа I (n=112)
20
10
10
5
0
0
Летальность, (%)
Группа II (n=28)
Время первого введения
СТ-BL от момента
развития тяжелой
гипоксии, (час)
85. Effect of Exogenous Surfactant (Calfactant) in Pediatric Acute Lung Injury Willson et al., JAMA, Jan 26, 2005
CalfactantPlacebo
40%
Mor- 30%
tality
20%
rate
*
**
10%
0%
Study
Population
Subgroup
Direct ALI
Subgroup
Indirect ALI
(calculated)
*
= 0.03
** = 0.007
86.
Различия в составе препаратовСинтетических
Природных
120,00
100,00
80,00
60,00
Белок (SP-B SP-C)
Нейтр. Лип. + Хс
неизвестные компоненты
40,00
Другие ФЛ
ДПФХ
ФХ (не ДПФХ)
20,00
0,00
87. Сурфактант-БЛ разрешен для применения при:
Количество больных,получивших препарат
к январю 2012
• Респираторном дистресс-синдроме
новорожденных в
2000 году
> 12500
• ОРДС у взрослых в
2003 году
> 3500
• Туберкулезе легких в
2008 году
> 1000
88. Масштаб внедрения разработанного в РНЦРХТ (Санкт-Петербург) препарата Сурфактант-БЛ
- Зррегистрирован по всем трем показаниям (лечение РДС новорожденных, ОРДС увзрослых и туберкулеза легких) в Российской Федерации (2000-2008), Республике
Беларусь (2007 г.), Молдавии (2008 г.) и Узбекистане (2011 г.).
Препарат включен:
- в стандарт лечения РДС новорожденных (Приказ N 147 МPCР РФ от 13.03.2006 г.)
- в «Перечень ЖНВЛ» с 2005 года, в том числе и в 2012 г.
- в «Региональный стандарт оказания специализированной медицинской помощи в
Тюменской области при родах у женщин группы высокого риска по материнской
смертности», Приказ Департамента Здравоохранения Тюменской обл. №693 от 2008 г.
- в Методические рекомендации XII съезда Федерации анестезиологов и
реаниматологов РФ (2010 г.) «По лечению ГРИППА A/H1N1 2009 (Вест. АиР, 2011, Т. 8, №
1, 41).
- в «Клинический протокол диагностики, лечения и реабилитации детского и взрослого
населения с термическими поражениями и их последствиями»: Приказом МЗ
Республики Беларусь от 07.08.2009 г. № 781/.– Минск, 2009. – 79 С.
- в «Формуляр лекарственных средств медицинской службы ВС РФ», 2010 г.
- в Методическое информписьмо. «Применение препаратов сурфактанта при лечении
ОРДС». ГУЗ «Краевая КБ Забайкальского края» 12.07.2011
- Рекомендован письмом МЗСР РФ №24-5/10/2-9533 от 28 ноября 2009 для лечения
«ГРИППА A/H1N1 И ВЫЗВАННОЙ ИМ ПНЕВМОНИИ У БЕРЕМЕННЫХ».
89. Премия Правительства Российской Федерации за 2010 год за «Повышение эффективности диагностики и лечения ОРДС на основе
разработки и внедрения новейших медицинскихтехнологий»
Морозу В.В., директору НИИОР РАМН им. В.А.Неговского РАМН, чл-корр. РАМН
рук. работы
Голубеву А.М., Рябову Г.А., сотрудникам того же НИИОР РАМН
Чурляеву Ю.А., директору филиала НИИОР РАМН, Новокузнецк
Авдееву С.Н., зам. дир. НИИ Пульмонологии, Москва
Чучалину А.Г., директору НИИ Пульмонологии, академику РАМН, Москва;
Алексееву В.Г., зам. Глав. врача ГКБ им. С.П.Боткина , Москвы,
Власенко А.В., зав. ОРИТ №32, ГКБ им. С.П.Боткина, Москва,
Яковлеву В.Н., гл. врачу; ГКБ им. С.П.Боткина, Москва,
Ливанову Г.А., гл. н.с. ГУ “СПб НИИ скорой помощи им. И.И.Джанелидзе”
Авторы в реферате работы отмечают, что
«В условиях ИВЛ впервые был разработан способ
эндобронхиального введения отечественного
сурфактанта, синтезированного с
использованием нанотехнологий. Доказаны
полифункциональные положительные эффекты
сурфактанта на кардиореспираторную систему,
которые позволили эффективно корректировать
90.
Клиники, где постоянно или периодически используютСурфактант-БЛ в комплексном лечении ОРДС
Цыбулькин Э.К.
Осовских В.В
Баутин А.Е.
Козлов И.А., Попцов В.Н.
Власенко А.В.
Тарасенко М.Ю. , Скворцов Ю.Р.
Алексеев А.А.
Почепень О.Н., Золотухина Л.В.
Иванова Т.Ф.
Астахов А.А.
Брыгин П.А.
Яковлев А.А., Алексеев А.М
Жуков С.В.
Смирнов Г.А.
Киров М.Ю.
Григорьев Е.В.
Швечкова М.В.
Немец В.Д.
Семочкин А.Н.
Шапвалов К.Г.
Казеннов В.В.
Романенко К.В.
Борисов М.В.
Забросаева Т.В.
Карпун Н.А.
Дьяков А.Н.
Кричевский Л.А.
Зав. каф. АР С-Петербугской Педиатрической академии
РНЦРХТ, СПб
клиника ССХ ВМедА, Центр КСЭ, СПб
НИИ Трансплантологии, Москва
НИИОР МЗ РФ, ГКБ им. С.П.Боткина, Москва
Ожоговый центр ВМедА, СПб
Ожоговый центр НИИ им. Вишневского, Москва
Больница скорой помощи, Минск
НИИ неотложной хир.и травмат., Москва
Уральская МАПО, Челябинск
Ожоговый центр НИИ скорой помощи им. Склифасовского
КИБ им С.П.Боткина, СПб
Курганская ОБ, Курган
Краевая КБ Приморского края, Владивосток
каф АР Архангельского Мед. Университета
каф. АР Кемеровской мед академии
ОРИТ взрослых Перинатальный центр г. Тюмени
Детская горбольница г. Южно-Сахалинска
Детская больница г. Армавира
Краевая КБ Забайкальского края
ОРИТ НИИ Хирургии им. Вишневского
ОРИТ Детской КБ г. Челябинска
ОРИТ Областная КБ СПб
ОРИТ ГКБ №19, Москва
Военный госпиталь им. Бурденко, Москва
ОРИТ Горбольница №4, СПб
ГКБ №15, Москва







































































 Медицина
Медицина








