Похожие презентации:
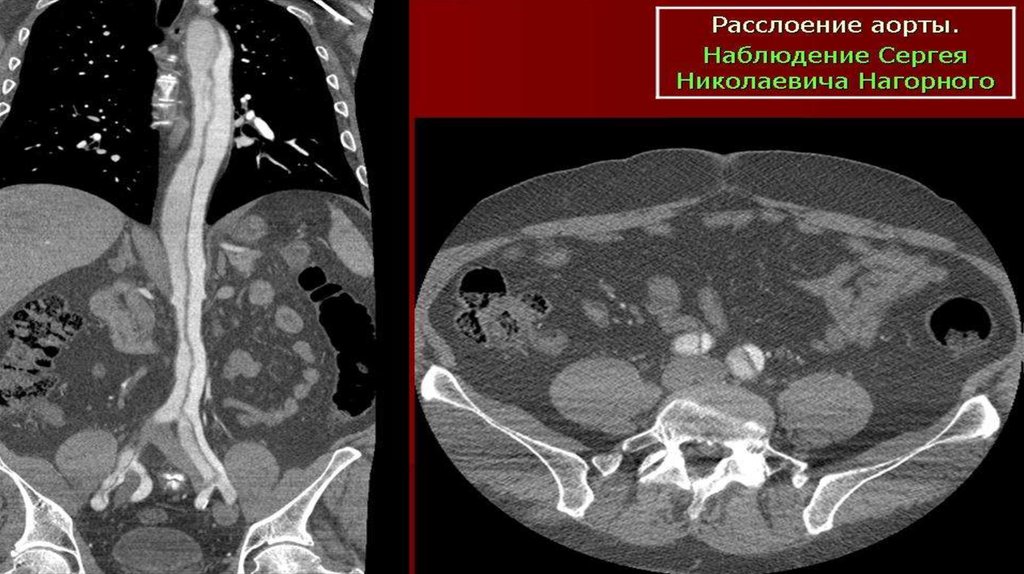
Диагностика расслаивающей аневризмы аорты
1. Диагностика расслаивающей аневризмы аорты
ВЫПОЛНИЛА:САЗОНОВА АЛЕКСАНДРА ЕВГЕНЬЕВНА,
ГРУППА 1418 ЛФ СИБГМУ
ТОМСК, 2018
2. Объективные признаки
Артериальная гипертензия - дистальное/гипотензия – проксимальноеАссиметрия пульса – проксимальное
Аортальная регургитация с диастолическим шумом аортальной н/д
Неврологические нарушения
Плевральный выпот
Редко: пульсация грудинно-ключичного сочленения, охриплость
голоса, стридор или бронхоспазм, дисфагия, кровохарканье при
разрыве в трахеобронхиальное дерево, рвота кровью при разрыве в
пищевод, синдром Горнера, СВПВ, пульсация тканей шеи, АВ-блокада,
лихорадка неясного генеза, шумы (обусловленные разрывом
расслоенной аорты в полости предсердий или правого желудочка с
развитием Сн/д)
3. Лабораторное исследование
Анемия - при значительной секвестрации крови вложном канале или разрыве в полости
Умеренный нейтрофильный лейкоцитоз (до 12-14
тыс./мм3)
Повышение ЛДГ и билирубина (из-за гемолиза крови в
ложном канале)
Нормальный уровень КФК и трансаминаз
Изредка возможно развитие ДВС-синдрома
Выраженное повышение D-димера
4. Диагностические критерии
Резкая внезапная боль за грудинойРезкая бледность кожных покровов
Расширение сосудистого пучка
Наличие признаков атеросклероза
В анамнезе артериальная гипертензия
5. Условия
Необходимость подтверждения или исключениядиагноза расслаивающей аневризмы аорты
Вовлечение в область расслоения восходящей аорты
Анатомические особенности расслаивающей
аневризмы: протяженность, места входа и обратного
входа, наличие тромба в ложном просвете,
вовлеченность в область расслоения ветвей аорты,
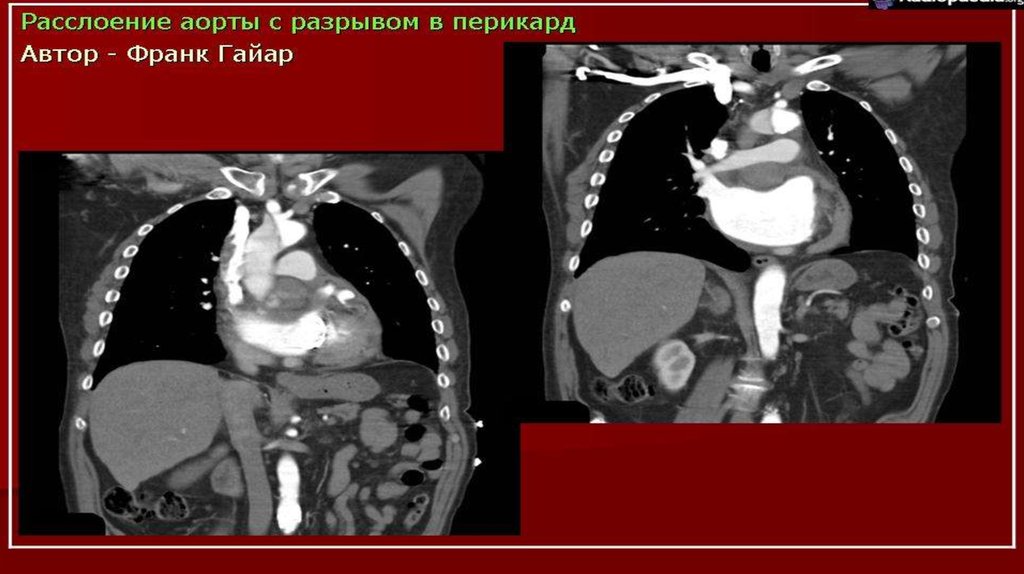
наличие или отсутствие выпота в перикарде и степень
вовлечения венечных артерий.
6. Инструментальные методы
Рентгенография грудной клеткиТрансторакальная ЭхоКГ
Чреспищеводная ЭхоКГ
КТ с контрастированием
МРТ
Аортография
Ультразвуковое ангиосканирование
7. Сравнительная характеристика
ПризнакиЧреспищеводная ЭхоКГ
Чувствительность
++
Специфичность
+++
Определение типа
+++
Выявление лоскута интимы +++
Н/д аортального клапана
+++
Перикардиальный выпот
+++
Вовлечение сосудистых ветвей +
Вовлечение венечной артерии ++
КТ
++
++
++
++
++
+
МРТ Аортография
+++
++
+++
++
++
+
++
+
++
++
++
++
+++
+
+++
8. Рентгенография органов грудной клетки
Расширение тени аорты. Неровность контуров нисходящей аорты,деформация ее тени.
Сепарация кальцинированной интимы в области выпячивания от
адвентиция более, чем на 1 см (в норме - до 0,5 см)
Изменение тени контуров аорты или средостения при сравнении с
данными предыдущего исследования.
Отклонение трахеи или плевральный выпот (чаще
левосторонний).
Резкое снижение или отсутствие пульсации ненормально широкой
аорты.
9.
10.
11.
12.
13.
14.
15.
16.
17.
18.
19.
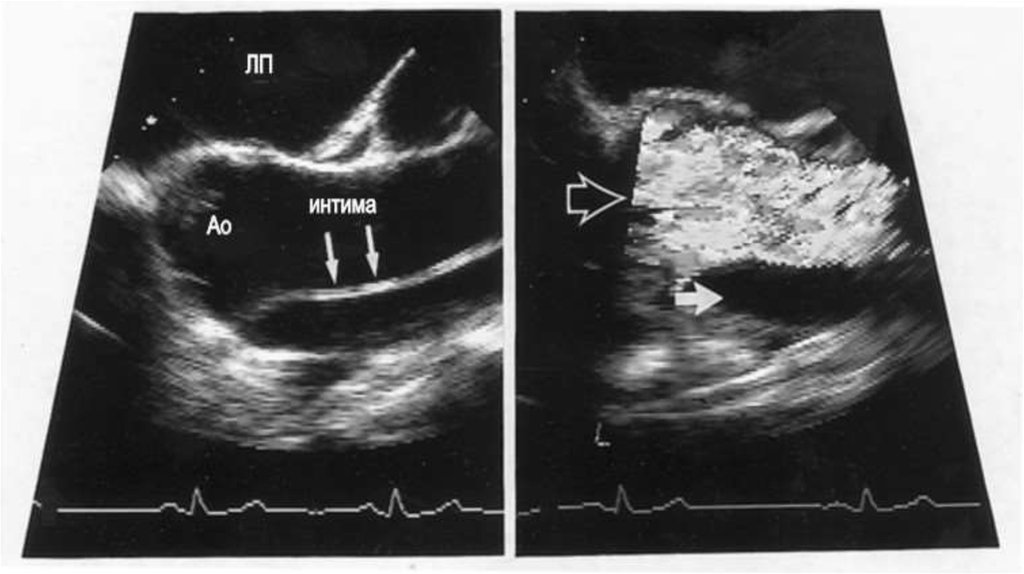
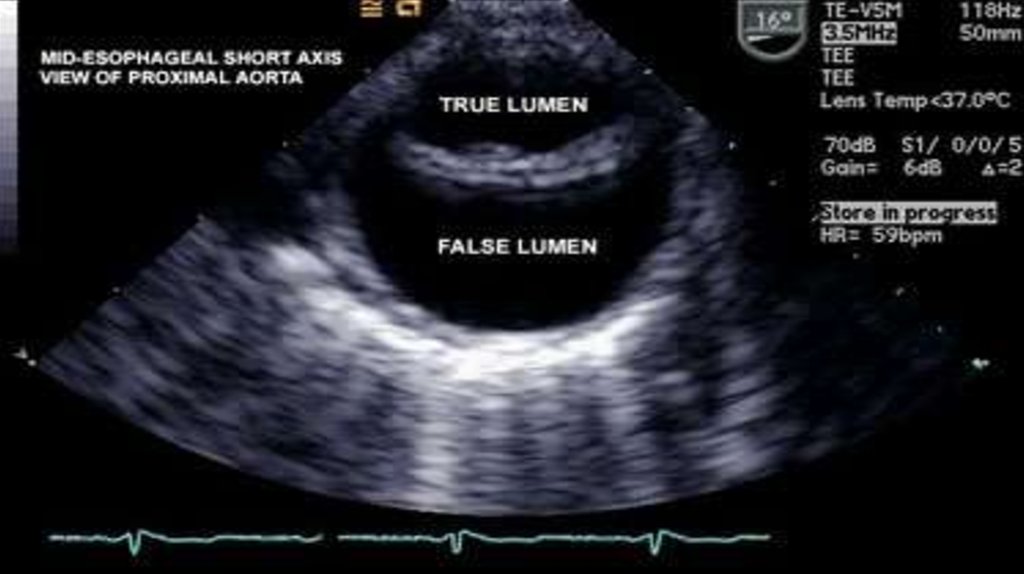
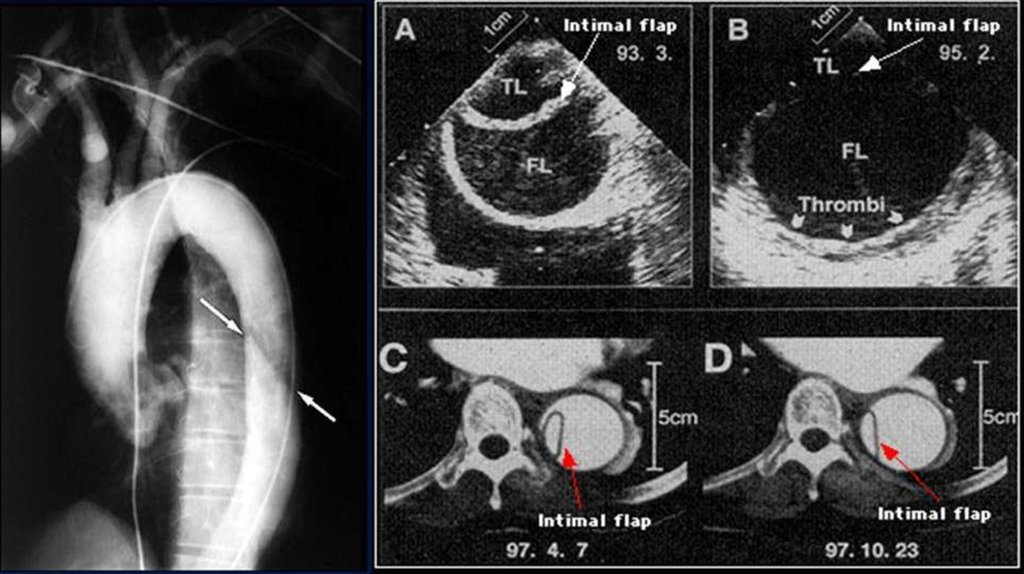
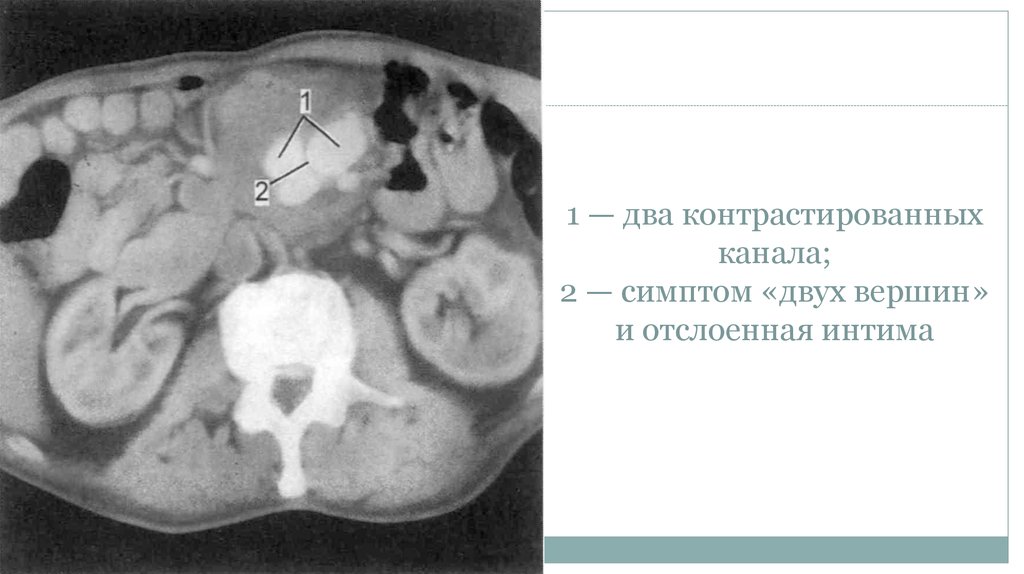
20. 1 — два контрастированных канала; 2 — симптом «двух вершин» и отслоенная интима
21. Расслаивающая аневризма нормального диаметра 1 — отслоенная интима; 2 — два канала, от одного из которых берет начало верхняя
брыжеечнаяартерия — 3
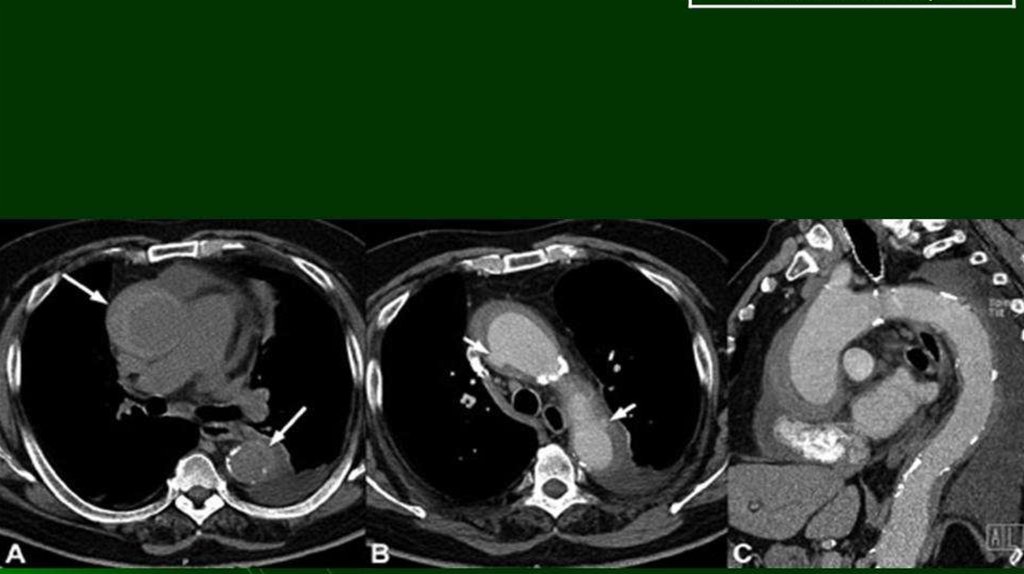
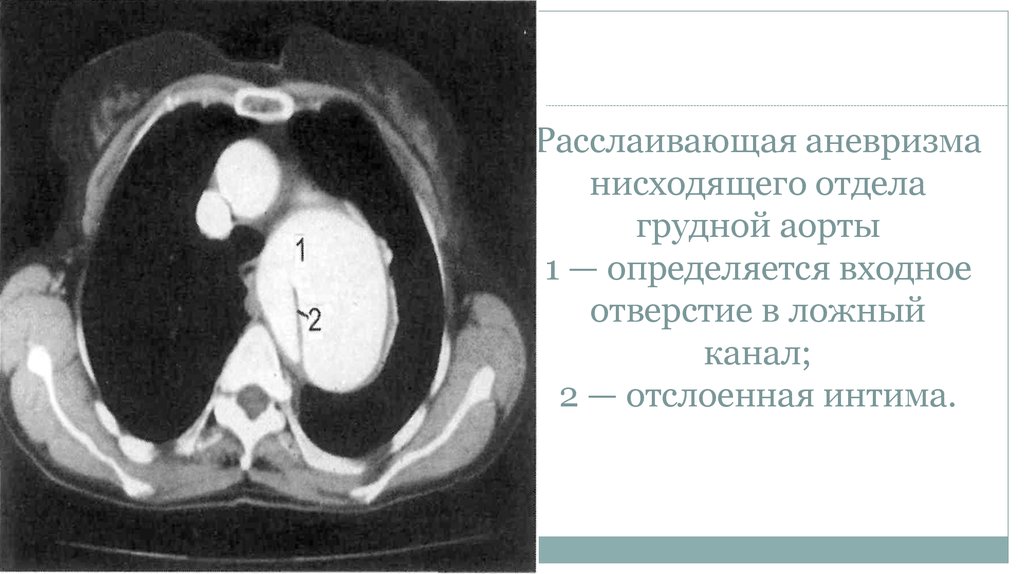
22. Расслаивающая аневризма нисходящего отдела грудной аорты 1 — определяется входное отверстие в ложный канал; 2 — отслоенная
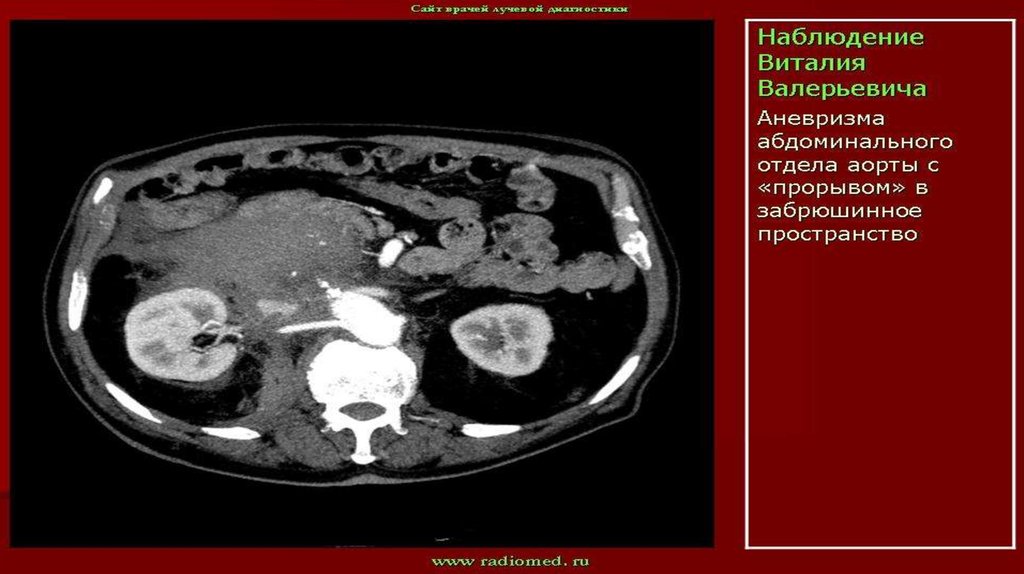
интима.23. Аневризма брюшной аорты
Жалобы на: наличие пульсирующего образования в животе, тупую больв животе, боль в спине
Пальпация: пульсирующее образование в эпигастрии или мезогастрии
При пальпации аневризма брюшной части аорты:
- плотная;
- пульсирует синхронно с сокращениями сердца;
- округлой или продолговатой формы;
- малоподвижна;
- малоболезненная.
Аускультация: сосудистые шумы (систолический шум) в проекции
аневризмы.
24. Лабораторные исследования
Общий анализ крови: анемияБиохимический анализ крови:
-
дислипидемия
- повышение уровня мочевины,
- повышение уровня креатинина (в случае
мальперфузии почек при разобщении просвета
аорты)
25.
26.
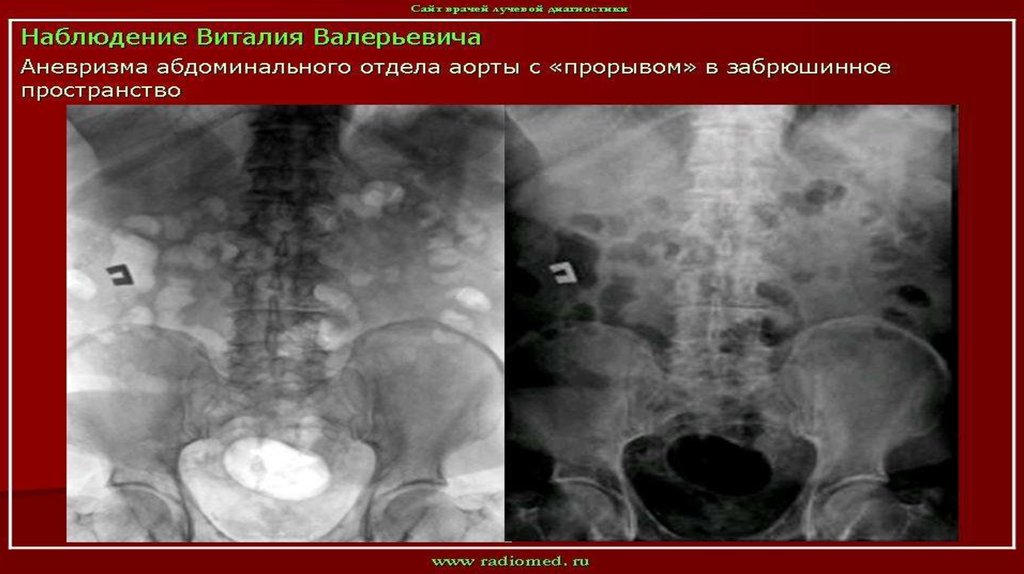
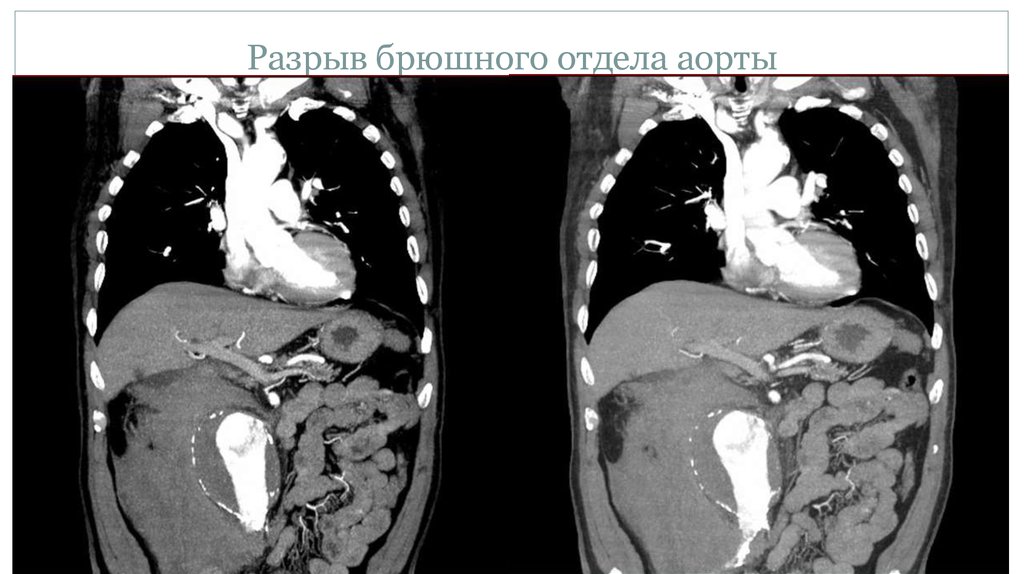
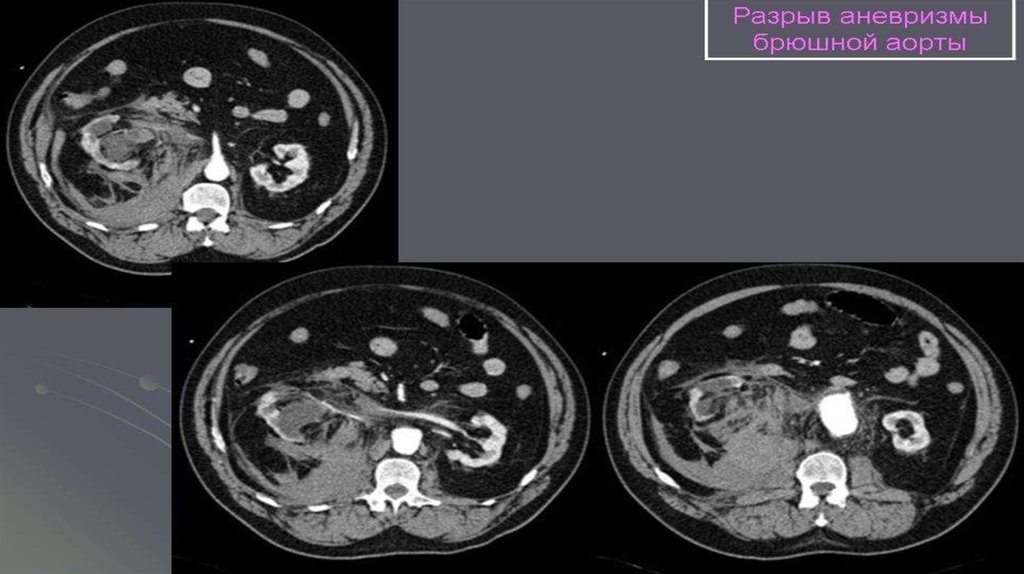
27. Разрыв брюшного отдела аорты
28.
29.
30.
31.
32. Дифференциальная диагностика с инфарктом миокарда
Боль при инфаркте усиливается постепенно, при аневризме —внезапный приступ сильной боли, с максимальной
выраженностью в начале расслоения
Иррадиация боли при расслаивающей аневризме чаще в спину, по
ходу позвоночника, что для инфаркта не характерно.
Аневризма может сопровождаться анемией.
Характерные признаки ЭКГ и увеличение активности ферментов
при инфаркте миокарда и их отсутствие при аневризме аорты.
Новый тест с использованием моноклональных антител к
тяжелым цепям миозина гладких мышечных волокон позволяет
точно дифференцировать острое расслоение от ИМ.
33.
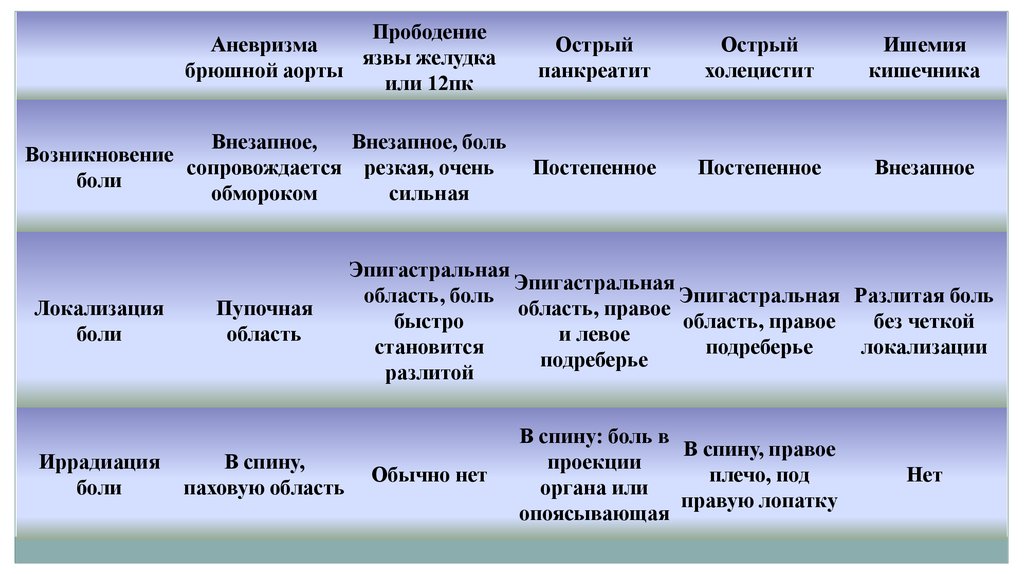
ПрободениеАневризма
язвы желудка
брюшной аорты
или 12пк
Внезапное,
Внезапное, боль
Возникновение
сопровождается резкая, очень
боли
обмороком
сильная
Локализация
боли
Иррадиация
боли
Пупочная
область
В спину,
паховую область
Острый
панкреатит
Острый
холецистит
Ишемия
кишечника
Постепенное
Постепенное
Внезапное
Эпигастральная
Эпигастральная
область, боль
Эпигастральная Разлитая боль
область, правое
быстро
область, правое
без четкой
и левое
становится
подреберье
локализации
подреберье
разлитой
Обычно нет
В спину: боль в
В спину, правое
проекции
плечо, под
органа или
правую лопатку
опоясывающая
Нет
34.
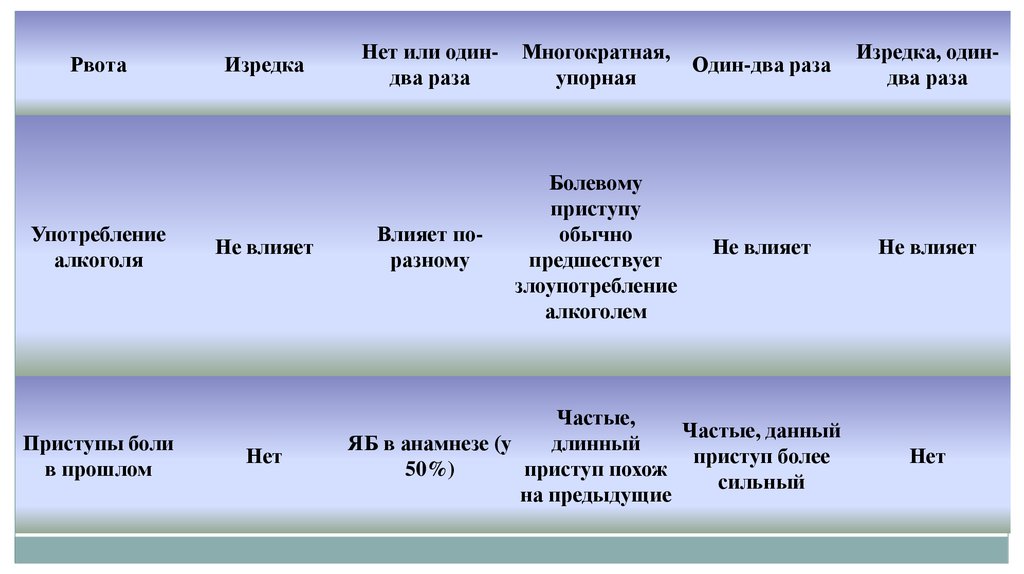
РвотаУпотребление
алкоголя
Приступы боли
в прошлом
Изредка
Не влияет
Нет
Нет или одиндва раза
Многократная,
упорная
Один-два раза
Изредка, одиндва раза
Влияет поразному
Болевому
приступу
обычно
предшествует
злоупотребление
алкоголем
Не влияет
Не влияет
Частые,
Частые, данный
ЯБ в анамнезе (у
длинный
приступ более
50%)
приступ похож
сильный
на предыдущие
Нет

















 Медицина
Медицина








