Похожие презентации:
Сердечно-легочная реанимация
1. Сыктывкар
ГБУ РК «ТЕРРИТОРИАЛЬНЫЙ ЦЕНТРМЕДИЦИНЫ КАТАСТРОФ РЕСПУБЛИКИ КОМИ»
2.
Уважаемыеслушатели
выключите
телефоны
3.
СЕРДЕЧНО-ЛЕГОЧНАЯРЕАНИМАЦИЯ
4.
Внезапная остановка кровообращенияВнезапная остановка кровообращения – одна из
ведущих причин смертности в мире.
В
РФ
смертность
от
внезапной
остановки
кровообращения (ВОК) составляет около 250000-300000
человек/год.
Ежегодная
частота
ВОК,
вызванной
фибрилляцией желудочков, составляет 17 на 100000
случаев; из них доживают до выписки из стационара 21,2%
больных. Частота ВОК, вызванной другими видами
нарушений ритма – 10,7%.
Треть от всех больных, у которых развился инфаркт
миокарда, умирают до прибытия в стационар,большинство
из них – в течение часа от развития острых симптомов. У
большинства из них к моменту развития смерти
регистрируют фибрилляцию желудочков (ФЖ) или
желудочковую тахикардию без пульса.
5.
К внезапной остановке кровообращения приводитсобственно
остановка
сердца
(асистолия),
электромеханическая
диссоциация
(электрическая
активность
сердца
без
пульса)
или
аритмии,
сопровождающиеся отсутствием сердечного выброса
(фибрилляция желудочков (ФЖ), тахикардия с широкими
комплексами).
Внезапная сердечная смерть – это ненасильственная
смерть вследствие кардиальных причин, когда ВОК
развивается в течение часа от момента манифестации
острых симптомов и ей предшествует внезапная потеря
сознания – это принятое кардиологами определение. О
наличии заболевания сердца мо- жет быть известно или
неизвестно, но независимо от этого наступление смерти
является
неожиданным.
Ключевые
критерии
–
нетравматическая природа, неожиданность и скоротечность
события.
6.
Клиническая смерть – обратимый этап умирания, переходноесостояние от жизни к смерти.
Биологическая смерть – необратимый этап умирания.
Сердечно-легочная реанимация (СЛР) – это система мероприятий,
направленных на восстановление эффективного кровообращения при
клинической смерти с помощью специальных реанимационных
мероприятий.
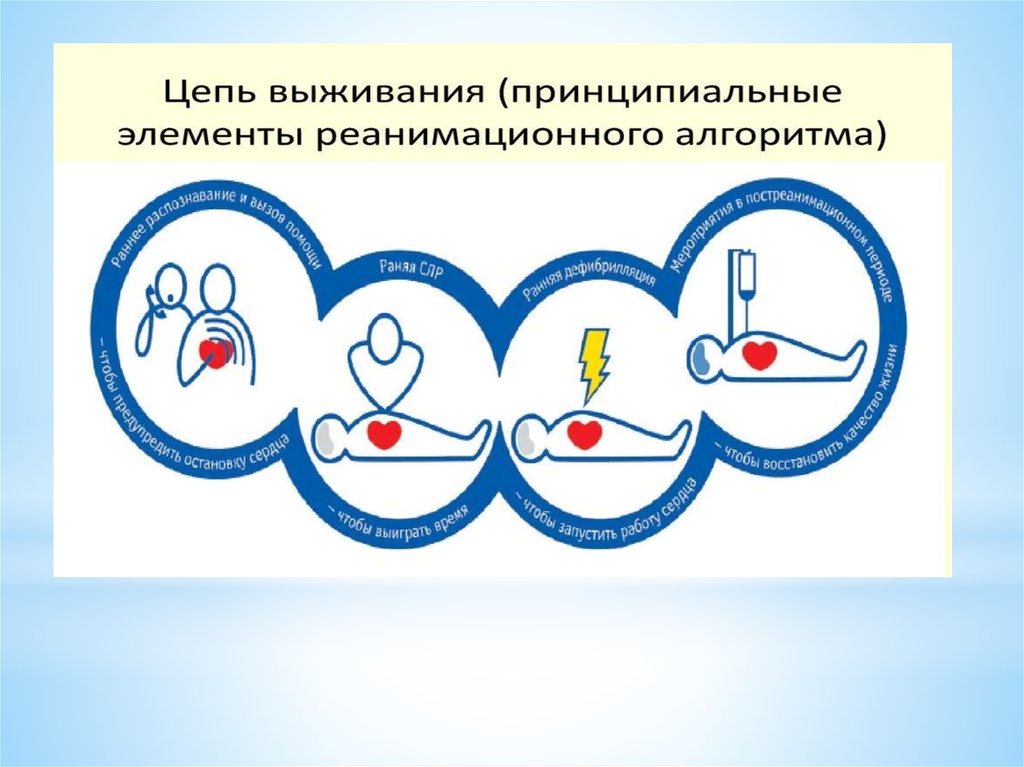
Базовые реанимационные мероприятия (БРМ) включают в себя
обеспечение проходимости дыхательных путей, поддержание
кровообращения и дыхания без использования специальных устройств,
кроме барьерных (лицевой экран, лицевая маска) и автоматических
наружных дефибрилляторов (АНД). Базовые реанимационные
мероприятия проводятся как лицами с медицинским образованием, так
и без него.
Расширенные реанимационные мероприятия (РРМ) проводятся
медицинскими работниками и включают в себя инвазивные и
специальные методики (анализ сердечного ритма, применение ручного
дефибриллятора, обеспечение проходимости дыхательных путей,
обеспечение внутривенного или внутрикостного доступа и введение
лекарственных препаратов и др.)
7.
Исторический обзор8.
1936 г.- теоретические представления по проблеме умирания иоживления организма человека. Неговский В.А. АМН СССР.
1964 г.- на базе больницы им. С.П. Боткина было организовано
первое в стране реанимационное отделение общего профиля.
1957 г.- была издана книга под редакцией Питера Сафара “ABC
реанимации” (“ABC of resuscitation”).
16.09.1960 был сформулирован алгоритм сердечно-легочной
реанимации, включающий искусственное дыхание и компрессии
грудной клетки поалгоритму ABC.
(Сафар,Джуд,Кникербокер,Ковенховен )
В 70-е гг. Н.Л. Гурвичем впервые в мире был предложен метод
дефибрилляции сердца импульсом биполярной формы.
1989 г.- при участии П. Сафара и В.А. Неговского, был создан
Европейский совет по реанимации.
В 2004 г. был создан Российский Национальный совет по
реанимации, который в настоящее время является эксклюзивным
представителем Европейского совета по реанимации на территории РФ
9.
Этиология и патогенезПричины остановки кровообращения:
• первичная (кардиальная) остановка кровообращения –
развивается вследствие электрической нестабильности
миокарда (нарушения ритма сердца, острая ишемия
(нарушение коронарного кровообращения), нарушение
сократительной способности миокарда).
• вторичная (экстракардиальная) остановка
кровообращения – развивается вследствие
экстракардиальных причин (тяжелая дыхательная,
циркуляторная гипоксия, вследствие асфиксии, утопления,
массивной кровопотери; гиповолемии, гипо-/гиперкалиемии,
тампонады сердца, напряженного пневмоторакса,
тромбоэмболии легочной артерии).
10.
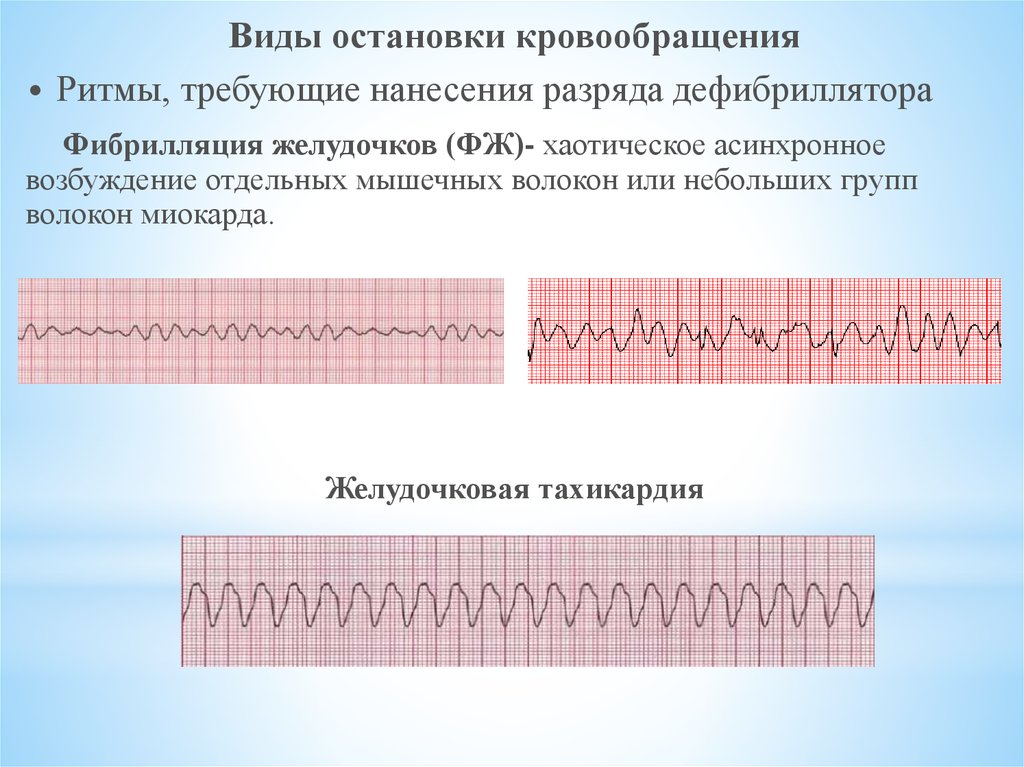
Виды остановки кровообращения• Ритмы, требующие нанесения разряда дефибриллятора
Фибрилляция желудочков (ФЖ)- хаотическое асинхронное
возбуждение отдельных мышечных волокон или небольших групп
волокон миокарда.
Желудочковая тахикардия
11.
• Ритмы, не требующие нанесения разряда дефибриллятораАсистолия – вариант ВОК, при котором отсутствует
электрическая активность сердца и сердечный выброс.
- Первичная асистолия развивается в результате ишемии или дегенерации
синоатриального или атриовентрикулярного узла, и ей часто предшествуют различные
брадиаритмии.
- Рефлекторная асистолия развивается вследствие стимуляции n. vagus во время
операций в глазной и челюстно-лицевой хирургии, при травме глаза и др.
- Вторичная асистолия развивается вследствие экстракардиальных причин.
Беспульсовая электрическая активность – вариант ВОК при
наличии организованной электрической активности сердца (т.е. на
ЭКГ есть сердечный ритм, но пульса на магистральных артериях
нет).
12.
Причины развития беспульсовой электрическойактивности в виде правила 4Г/4Т(англ. 4H/4T)
• Гипоксия (дыхательная, hypoxia)
• Гиповолемия (hypovolemia)
• Гипо-/гиперкалиемия, метаболические причины
(hypo-/hyperkalimea)
• Гипотермия (hypothermia)
• Тромбоз (тромбоэмболия легочной артерии,
thrombosis),
• Тампонада сердца (cardiac tamponade)
• Напряженный пневмоторакс (tension pneumothorax)
• Токсины (toxins).
13.
Предупреждение развития остановки кровообращенияЭффективным методом оценки состояния нестабильного
больного, находящегося в критическом состоянии, является
использование алгоритма ABCDE.
Мероприятия данного алгоритма направлены на выявление и
немедленную коррекцию жизнеугрожающих нарушений.
Переход к следующему этапу алгоритма возможен только после
коррекции жизнеугрожающих нарушений на данном этапе.
14.
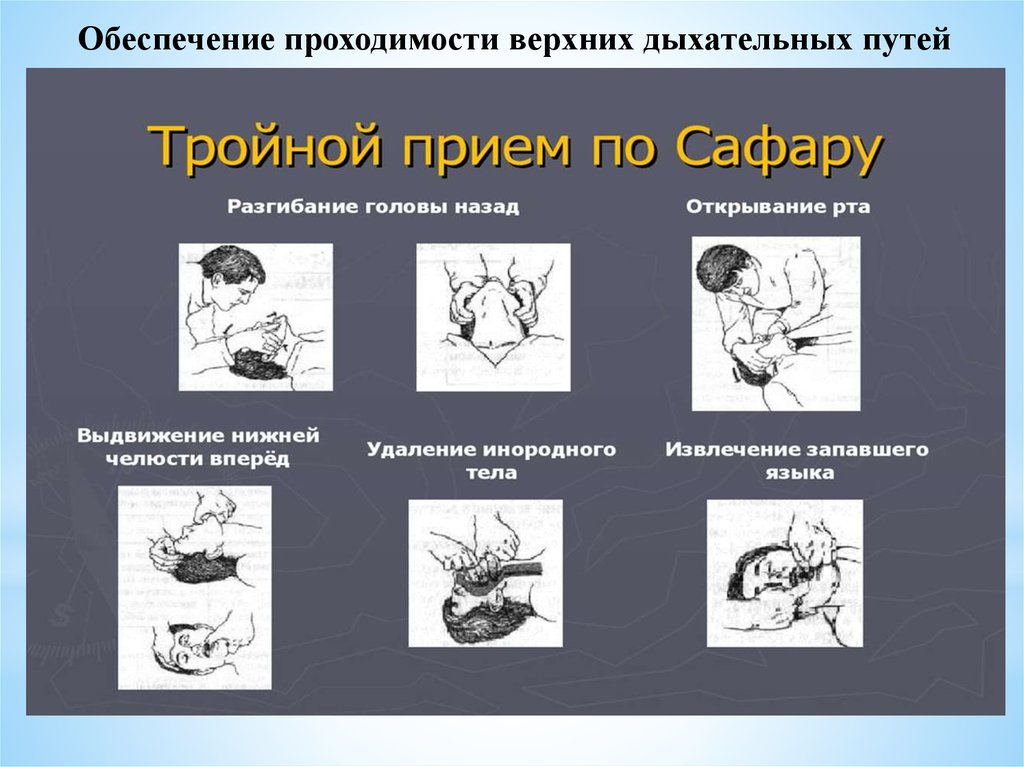
A (AIRWAYS, ПРОХОДИМОСТЬ ДЫХАТЕЛЬНЫХ ПУТЕЙ)• выполнить диагностику обструкции дыхательных путей
(генерализованный цианоз, снижение или отсутствие
дыхательных шумов и движений грудной клетки и живота,
парадоксальные движения грудной клетки, участие
вспомогательных дыхательных мышц, шумное дыхание,
булькающие звуки, храп и др.)
• выполнить коррекцию жизнеугрожающих нарушений: приемы
обеспечения проходимости дыхательных путей, аспирациия
содержимого верхних дыхательных путей, кислородотерапия
(целевая SpO2 94-98%, у больных обструктивными
заболеваниями легких 88-92%).
15.
B (BREATHING, ДЫХАНИЕ)• выполнить диагностику клинических признаков
острой дыхательной недостаточности, определить
причины ее развития.
• выполнить коррекцию жизнеугрожающих
нарушений (кислородотерапия, вспомогательная
вентиляция легких, искусственная вентиляция легких).
16.
C (CIRCULATION, КРОВООБРАЩЕНИЕ)• выполнить диагностику острой сердечно-сосудистой
недостаточности, определение причины ее развития и вида.
Регистрация ЭКГ в 12 отведениях. Практически при всех
критических состояниях (за исключением очевидно
кардиального генеза шока) в качестве первичной причины шока
следует заподозрить гиповолемию (до тех пор, пока не будет
доказано обратное)
• показательным признаком нарушения периферической
перфузии является симптом белого пятна. В норме время менее 2
сек.
• выполнить коррекцию жизнеугрожающих нарушений
(остановка кровотечения, внутривенный доступ, забор анализов
крови, инфузия кристаллоидов).
17.
D (DISABILITY, НЕВРОЛОГИЧЕСКИЙ СТАТУС)• оценить уровень сознания, зрачки, менингеальные симптомы,
очаговые симптомы, уровень глюкозы крови, другие
метаболические нарушения или воздействия лекарств,
способные привести к угнетению уровня сознания.
• выполнить коррекцию жизнеугрожающих нарушений.
18.
E (EXPOSURE, ВНЕШНИЙ ВИД)• оценить состояние кожных покровов и слизистых, отделяемое
по дренажам.
• выполнить коррекцию жизнеугрожающих нарушений.
19.
20.
Расширенные реанимационные мероприятия21.
Убедиться в безопасности для себя, больного иокружающих,
устранить
возможные
риски
(например
оголенные провода, битое стекло,
движущийся транспорт, агрессивно настроенные
люди и т.д.)
22.
Признаки клинической смерти• Отсутствие сознания
• Отсутствие дыхания
• Отсутствие пульсации на магистральных
сосудах
23.
Дополнительные признаки клинической смертиИзменение цвета кожных покровов (цианоз, бледность,
землистый цвет)
Изменение цвета крови, прекращение кровотечения из ран
Расширение зрачка
Кратковременные судороги
Звуковые феномены (храп, кукареканье, бульканье, свистящие
хрипы.)
24.
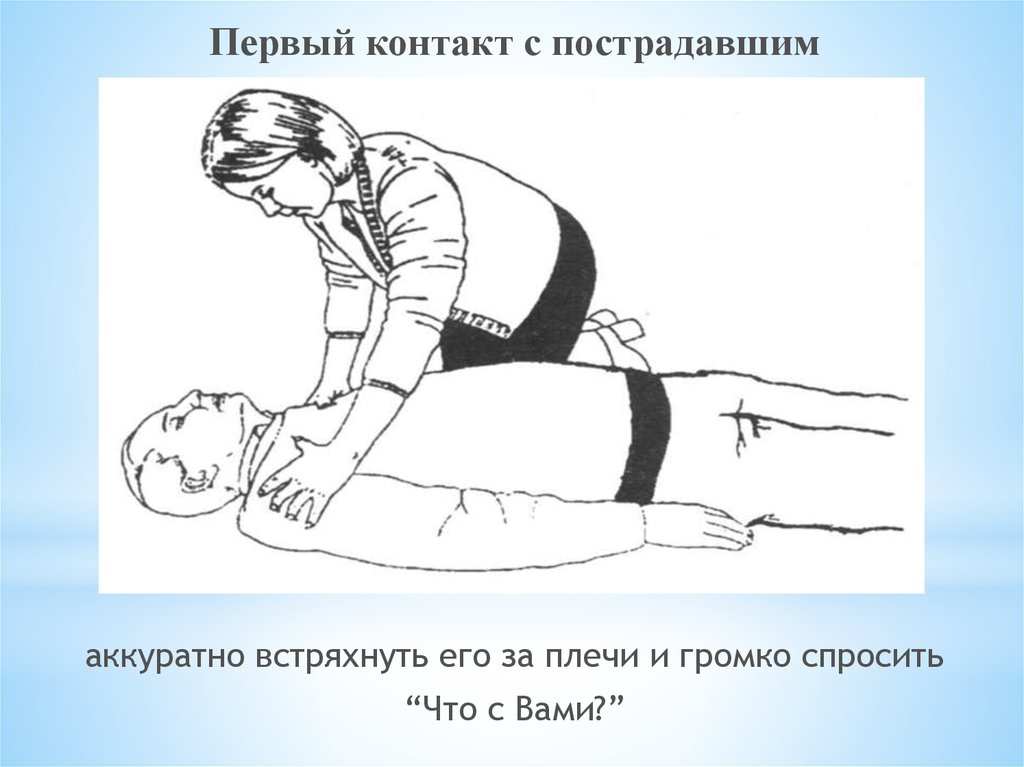
Первый контакт с пострадавшимаккуратно встряхнуть его за плечи и громко спросить
“Что с Вами?”
25.
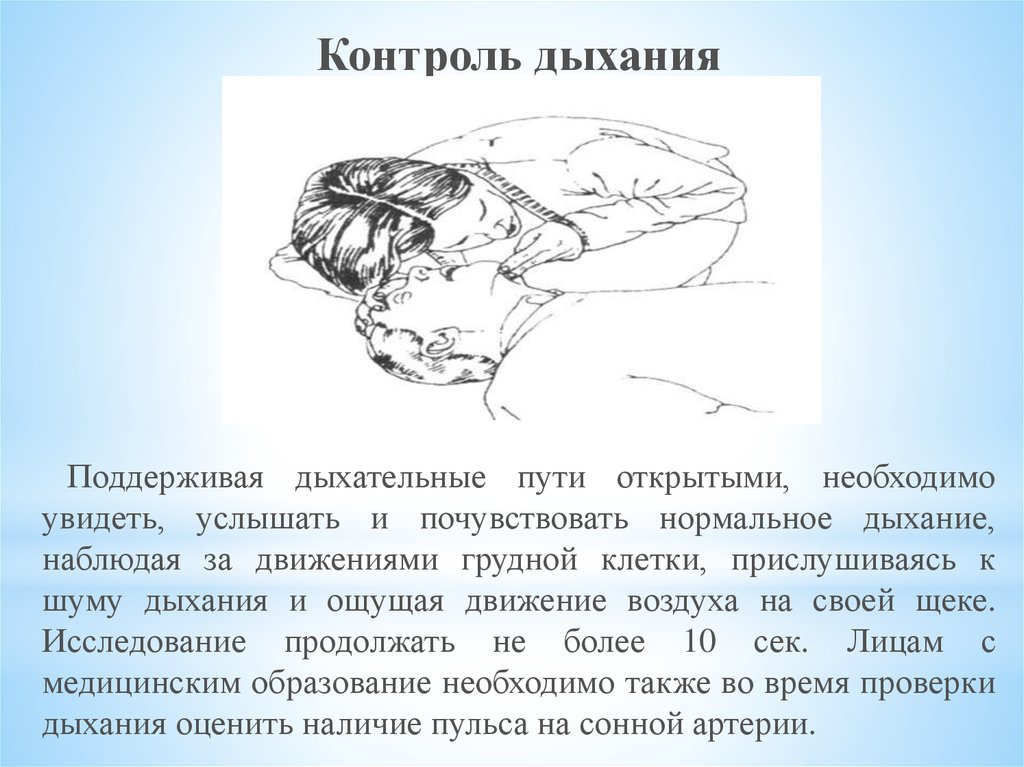
Контроль дыханияПоддерживая дыхательные пути открытыми, необходимо
увидеть, услышать и почувствовать нормальное дыхание,
наблюдая за движениями грудной клетки, прислушиваясь к
шуму дыхания и ощущая движение воздуха на своей щеке.
Исследование продолжать не более 10 сек. Лицам с
медицинским образование необходимо также во время проверки
дыхания оценить наличие пульса на сонной артерии.
26.
Контроль пульса на сонной артерии27.
Работая в бригаде, необходимо сразу же выделитьлидера, который будет руководить работой команды.
28.
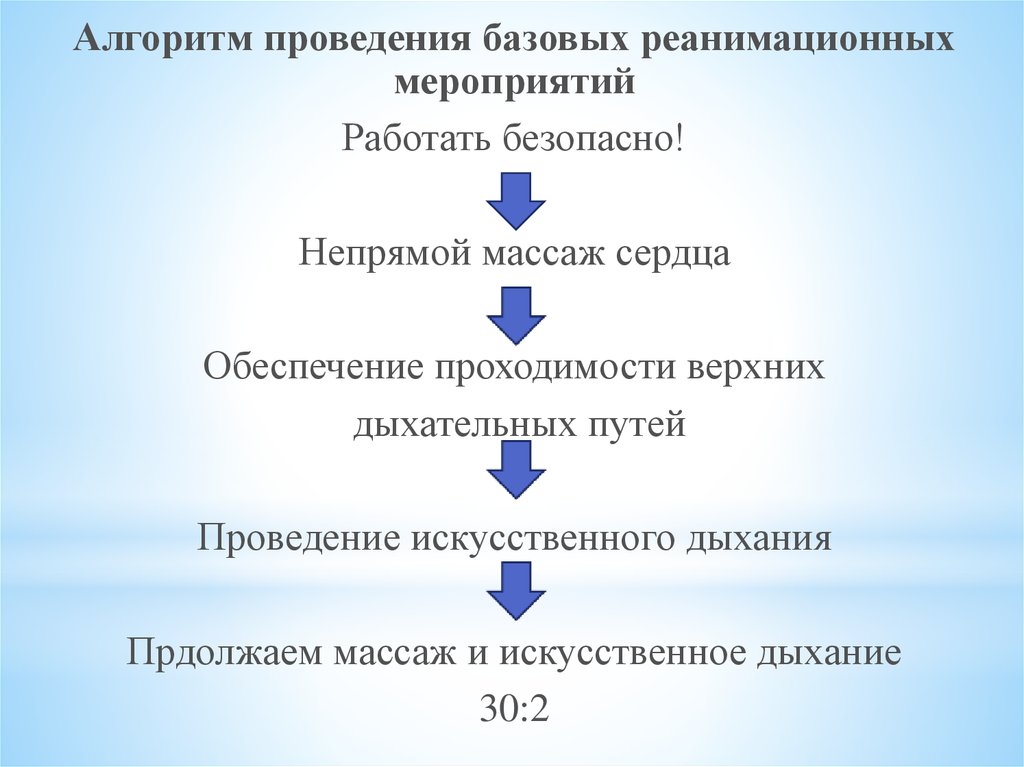
Алгоритм проведения базовых реанимационныхмероприятий
Работать безопасно!
Непрямой массаж сердца
Обеспечение проходимости верхних
дыхательных путей
Проведение искусственного дыхания
Прдолжаем массаж и искусственное дыхание
30:2
29.
Непрямой массаж сердца30.
Взаиморасположение сердца и грудины31.
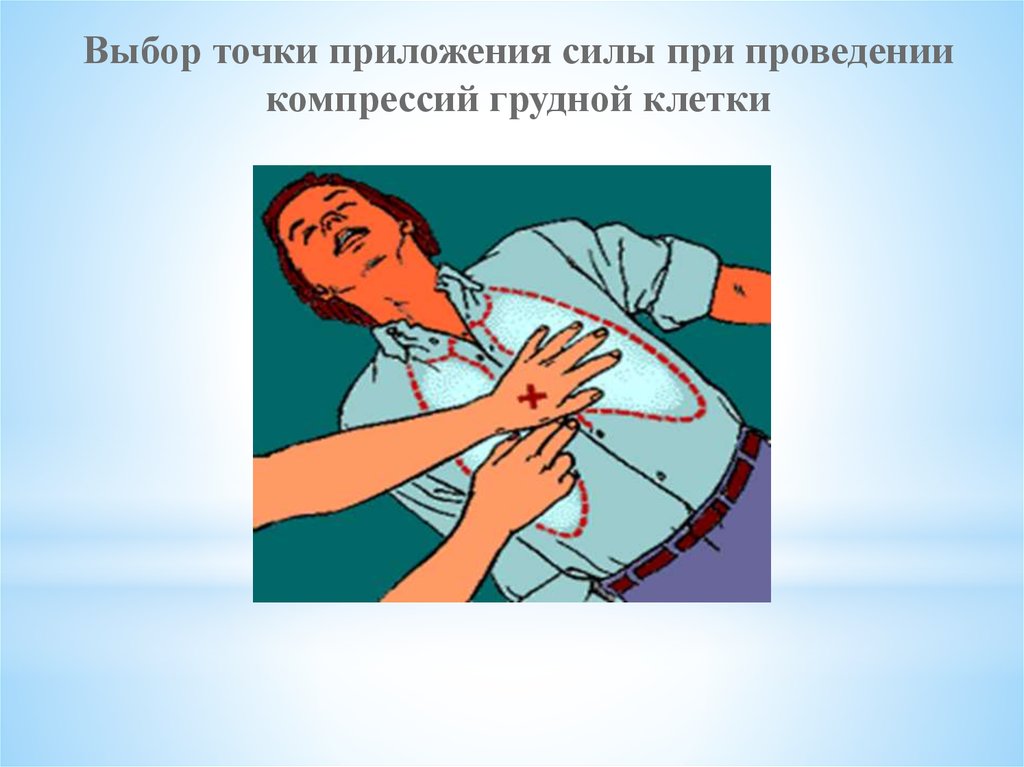
Выбор точки приложения силы при проведениикомпрессий грудной клетки
32.
Правильное расположение рук и тела реаниматорапри выполнении наружного массажа сердца
33.
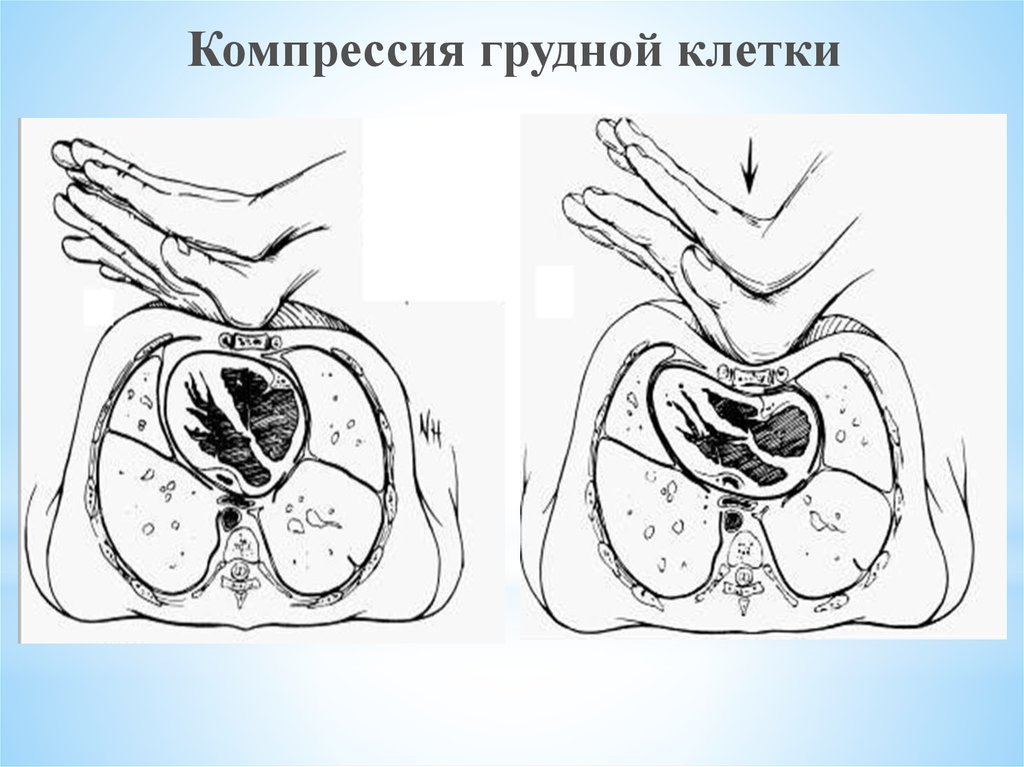
Компрессия грудной клетки34.
Правила проведения непрямого массажа сердцаГлубина компрессии 4 - 5 см.
Частота компрессий должна составлять 100 - 120 в
1 минуту с минимизацией, насколько это возможно, пауз.
Обеспечение после компрессии грудной клетки ее полной
декомпрессии, не допуская руками сопротивления, при этом
руки не должны отрываться от грудной клетки.
Компрессии и декомпрессии грудной клетки должны занимать
равное время.
Соотношение числа компрессий и частоты дыхания должно
составлять 30 : 2 .
Компрессии грудной клетки следует проводить только на
жесткой поверхности.
35.
Выполните 30 компрессий грудной клетки36.
Обеспечение проходимости верхних дыхательных путей37.
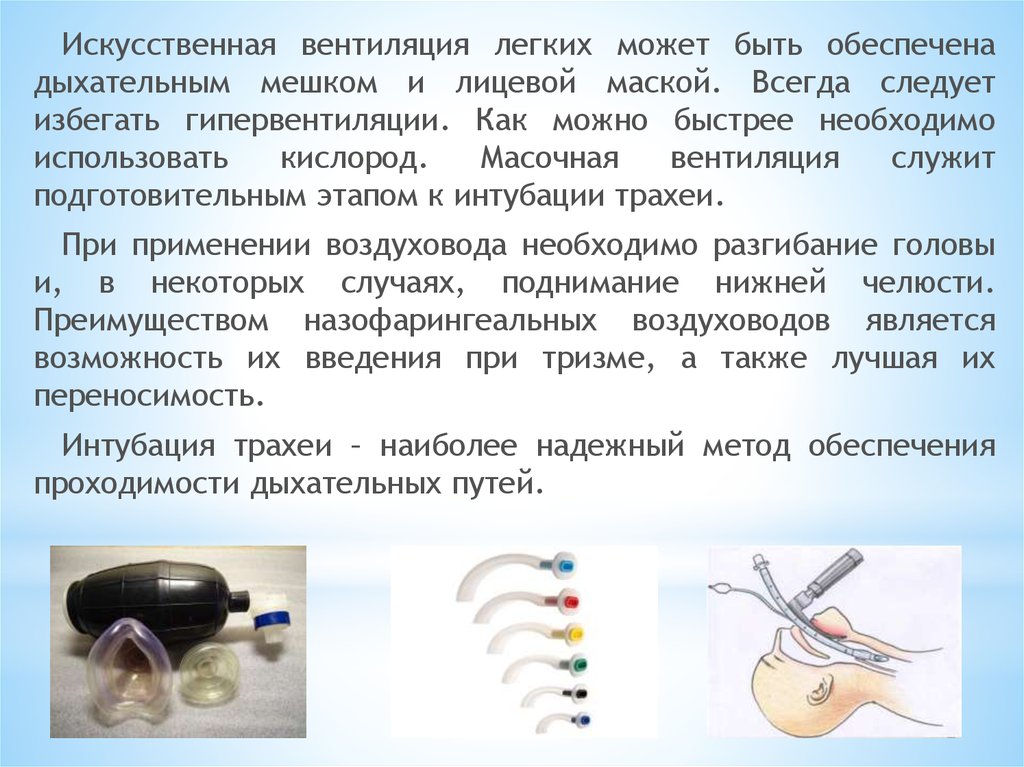
Искусственная вентиляция легких может быть обеспеченадыхательным мешком и лицевой маской. Всегда следует
избегать гипервентиляции. Как можно быстрее необходимо
использовать
кислород.
Масочная
вентиляция
служит
подготовительным этапом к интубации трахеи.
При применении воздуховода необходимо разгибание головы
и, в некоторых случаях, поднимание нижней челюсти.
Преимуществом назофарингеальных воздуховодов является
возможность их введения при тризме, а также лучшая их
переносимость.
Интубация трахеи – наиболее надежный метод обеспечения
проходимости дыхательных путей.
38.
Интубация трахеиИнтубацию трахеи должен выполнять только
опытный медицинский работник!
Компрессии грудной клетки следует прервать в момент
введения
трубки
в
гортань.
После
установки
интубационной трубки следует подтвердить правильность
ее положения (исключить интубацию пищевода) – наличие
движений грудной клетки при дыхании, аускультация
легких, сатурация кислорода, капнография. Достаточно
опытные медицинские работники должны интубировать, не
прерывая компрессии грудной клетки; короткая пауза
может потребоваться для проведения трубки между
голосовыми складками, но и эта пауза не должна длиться
более 5 секунд
39.
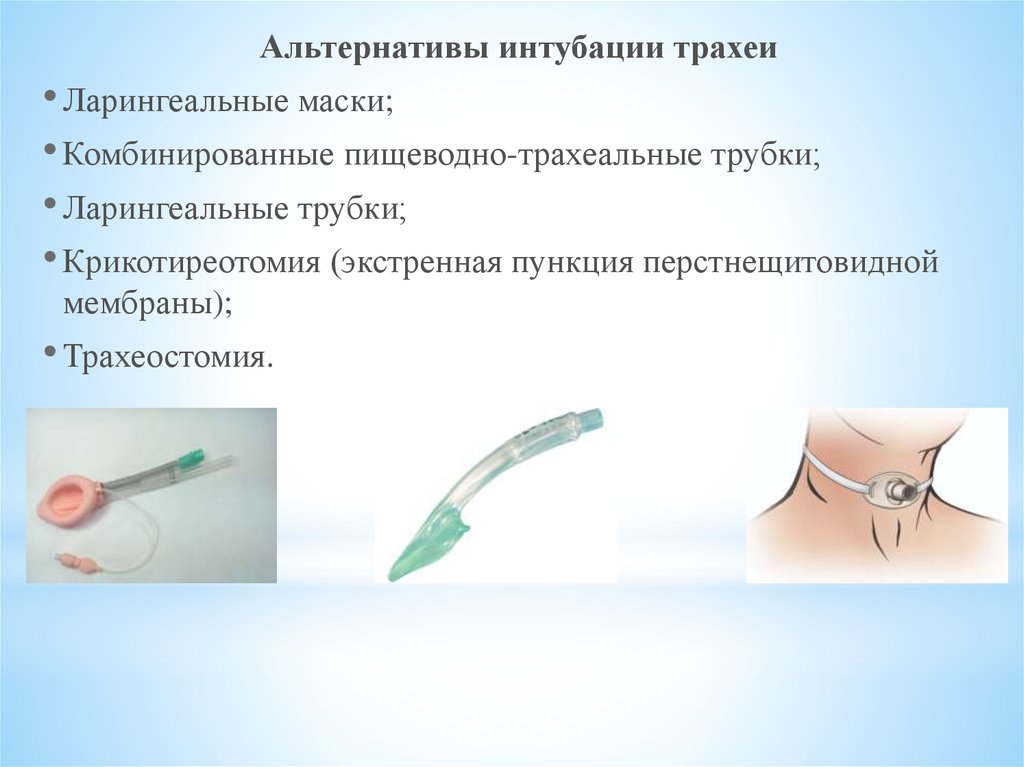
Альтернативы интубации трахеи• Ларингеальные маски;
• Комбинированные пищеводно-трахеальные трубки;
• Ларингеальные трубки;
• Крикотиреотомия (экстренная пункция перстнещитовидной
мембраны);
• Трахеостомия.
40.
ИВЛДыхательный самозаполняющийся мешок – можно использовать с маской, ларингеальной маской, интубационной трубкой.
Дыхательный
самозаполняющийся
мешок
снабжен
нереверсивым клапаном, обеспечивающим однонаправленный
поток газовой смеси. Дыхательный мешок может быть снабжен
также дополнительным мешком, создающим повышенную
концентрацию кислорода.
Аппарат искусственной вентиляции легких. Во время СЛР
вентиляцию легких следует проводить с дыхательным объемом
6-8 мл/кг (или до видимого подъема грудной клетки больного),
частотой дыханий 10-12/мин. Гипервентиляция ухудшает
исходы лечения. После интубации трахеи (или установки
надгортанного воздуховода) нужно по возможности проводить
непрерывные компрессии грудной клетки и непрерывную ИВЛ.
41.
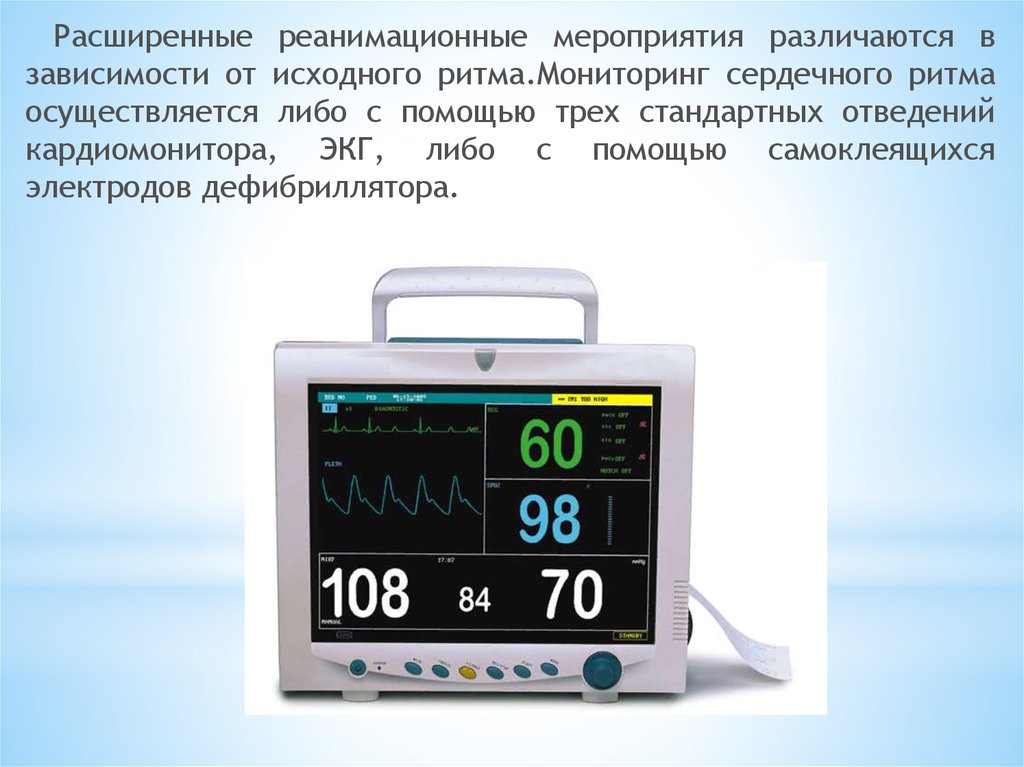
Расширенные реанимационные мероприятия различаются взависимости от исходного ритма.Мониторинг сердечного ритма
осуществляется либо с помощью трех стандартных отведений
кардиомонитора, ЭКГ, либо с помощью самоклеящихся
электродов дефибриллятора.
42.
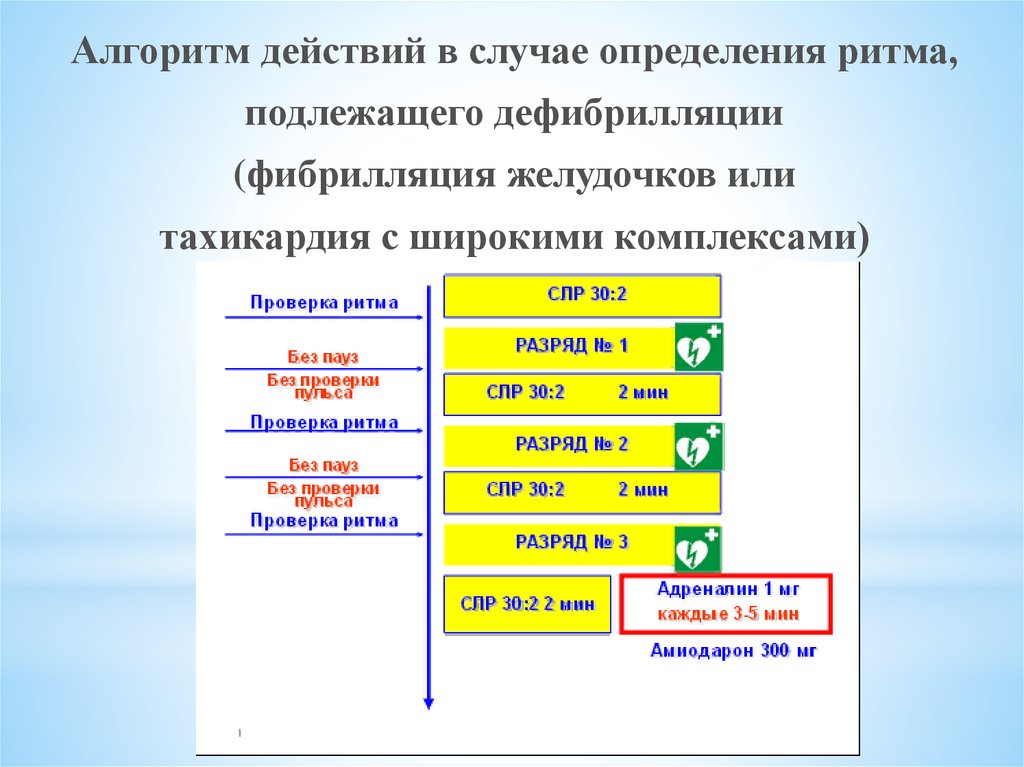
Алгоритм действий в случае определения ритма,подлежащего дефибрилляции
(фибрилляция желудочков или
тахикардия с широкими комплексами)
43.
• Наложить электроды на грудь пострадавшего. Начать анализ ритмасердца. Во время анализа ритма прекратить компрессии грудной
клетки.
• Разряд № 1. Если по данным мониторинга подтверждается наличие
ФЖ или тахикардии с широкими комплексами – нанести один разряд
(360 Дж – при монофазном импульсе, 150-200 Дж – при бифазном;
доказательной базы по энергии разряда дефибриллятора нет, при
выборе энергии разряда необходимо следовать рекомендациям
производителя дефибриллятора), минимизируя паузы между
прекращением компрессий грудной клетки и нанесением разряда.
Минимизация пауз достигается тем, что сразу после анализа ритма, во
время зарядки дефибриллятора продолжают компрессии грудной
клетки, и убирают руки только в момент нанесения разряда. Пауза
между прекращением компрессии грудной клетки и нанесением
разряда критична и должна быть не более 5 сек.
• Всегда помнить о безопасности спасателя и окружающих при проведении дефибрилляции!
44.
Всегда наносят только один разряд дефибриллятора,
следующий разряд нанести при наличии соответствующих
показаний через 2 мин. Т.е. сразу же после нанесения разряда, не
теряя времени на проверку ритма, немедленно возобновить СЛР
30:2 в течение 2-х мин – даже если первый разряд
дефибриллятора восстановил нормальный ритм сердца,
начальные сокращения сердца слишком слабые и редкие, и
требуется поддержка их извне. Пауза между нанесением разряда
и возобновлением компрессий грудной клетки должна быть
минимальной! Качественные компрессии грудной клетки могут
улучшить амплитуду и частоту ФЖ и повысить вероятность
успешной дефибрилляции с переводом ритма в гемодинамически
эффективный. Любые перерывы в компрессиях грудной клетки
должны планироваться лидером реанимационной бригады
заранее. Человека, выполняющего компрессии грудной клетки,
необходимо менять каждые 2 мин.
45.
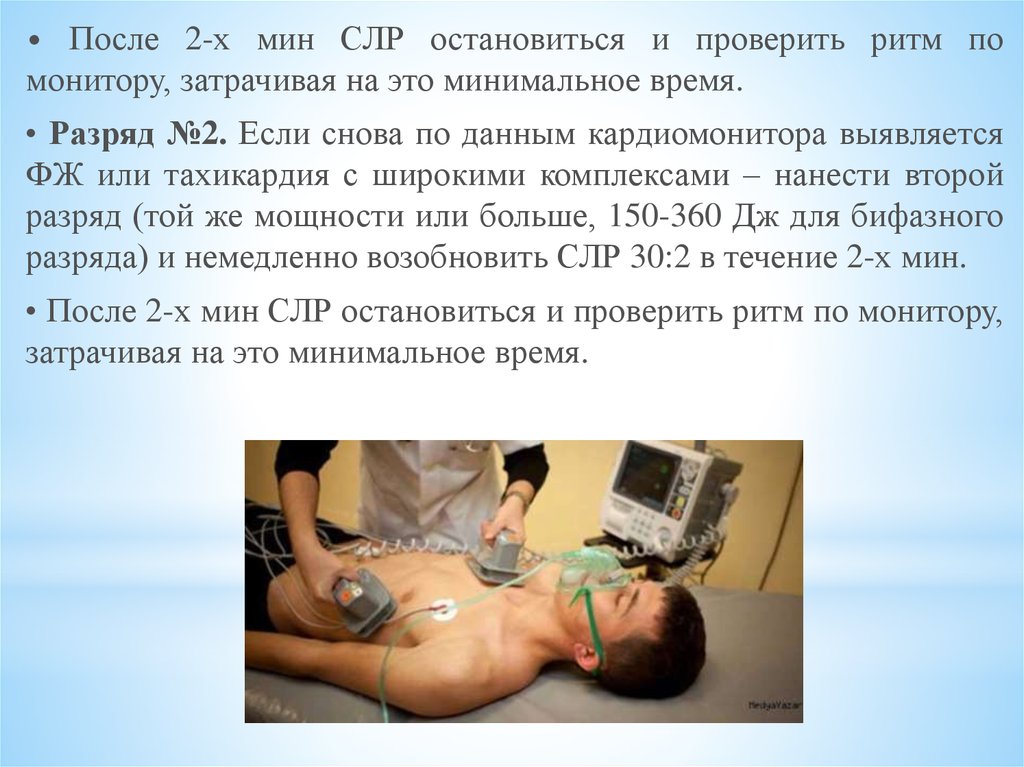
• После 2-х мин СЛР остановиться и проверить ритм помонитору, затрачивая на это минимальное время.
• Разряд №2. Если снова по данным кардиомонитора выявляется
ФЖ или тахикардия с широкими комплексами – нанести второй
разряд (той же мощности или больше, 150-360 Дж для бифазного
разряда) и немедленно возобновить СЛР 30:2 в течение 2-х мин.
• После 2-х мин СЛР остановиться и проверить ритм по монитору,
затрачивая на это минимальное время.
46.
• Разряд №3. Если снова выявляется ФЖ или тахикардия сширокими комплексами – нанести третий разряд (той же
мощности или больше) и без пауз продолжить СЛР 30:2 в
течение 2-х мин. После нанесения третьего разряда возможно
требуется введение лекарств (адреналин 1 мг, амиодарон 300 мг,
внутривенно или внутрикостно (если амиодарон недоступен лидокаин 1 мг/кг) параллельно с проведением СЛР. После
болюсного введения лекарств в периферическую вену
последнюю необходимо промыть 10 мл физиологического
раствора. Считается, что если восстановление кровообращения
не было достигнуто после третьего разряда, адреналин может
улучшить кровоток миокарда и повысить шансы на успех
дефибрилляции при следующем разряде. Введение лекарств не
должно прерывать СЛР и задерживать такие вмешательства, как
дефибрилляция.
47.
• Далее оцениваем ритм сердца по кардиомонитору каждые 2 мин. Присохранении ФЖ или тахикардии с широкими комплексами –
продолжать по описанному алгоритму, вводить адреналин по 1 мг в/в,
каждые 3-5 мин до восстановления спонтанного кровообращения;
ввести еще одну дозу амиодарона 150 мг в/в после 5 разряда
дефибриллятора.
• При развитии асистолии – см. Алгоритм действий в случае определения ритма, не требующего дефибрилляции.
• При выявлении по монитору организованного ритма сердца или
появления признаков восстановления спонтанного кровообращения
(целенаправленные движения, нормальное дыхание, кашель)
необходимо пальпировать пульс на магистральной артерии, потратив
на это не более 10 сек.
• При наличии пульса – начать лечение по алгоритму постреанимационного периода.
• При сомнении в наличии пульса – продолжить СЛР 30:2.
48.
Алгоритм действий в случае определения ритма,не поддающегося дефибрилляции
(асистолия, электромеханическая диссоциация)
• Начать СЛР 30:2 и ввести адреналин 1 мг, как только
будет
обеспечен
внутрикостный).
доступ
(внутривенный
или
• Проверить правильность наложения электродов
ЭКГ! Если возникают сомнения по поводу ритма
(асистолия или мелковолновая ФЖ) – продолжать СЛР,
не проводить попыток дефибрилляции, которые только
увеличат повреждение миокарда.
49.
• При выявлении асистолии – продолжить СЛР, вводить адреналин1 мг каждые 3-5 мин. внутривенно или внутрикостно. Если в
процессе
СЛР
появились
признаки
восстановления
кровообращения, введение адреналина следует приостановить и
продолжать СЛР до окончания двухминутного цикла.
• При выявлении по монитору организованного ритма сердца или
появления
признаков
восстановления
спонтанного
кровообращения (целенаправленные движения, нормальное
дыхание, кашель) необходимо пальпировать пульс на
магистральной артерии, потратив на это не более 10 сек.
- При наличии пульса – начать лечение по алгоритму
постреанимационного периода.
-
При сомнении в наличии пульса – продолжить СЛР 30:2.
50.
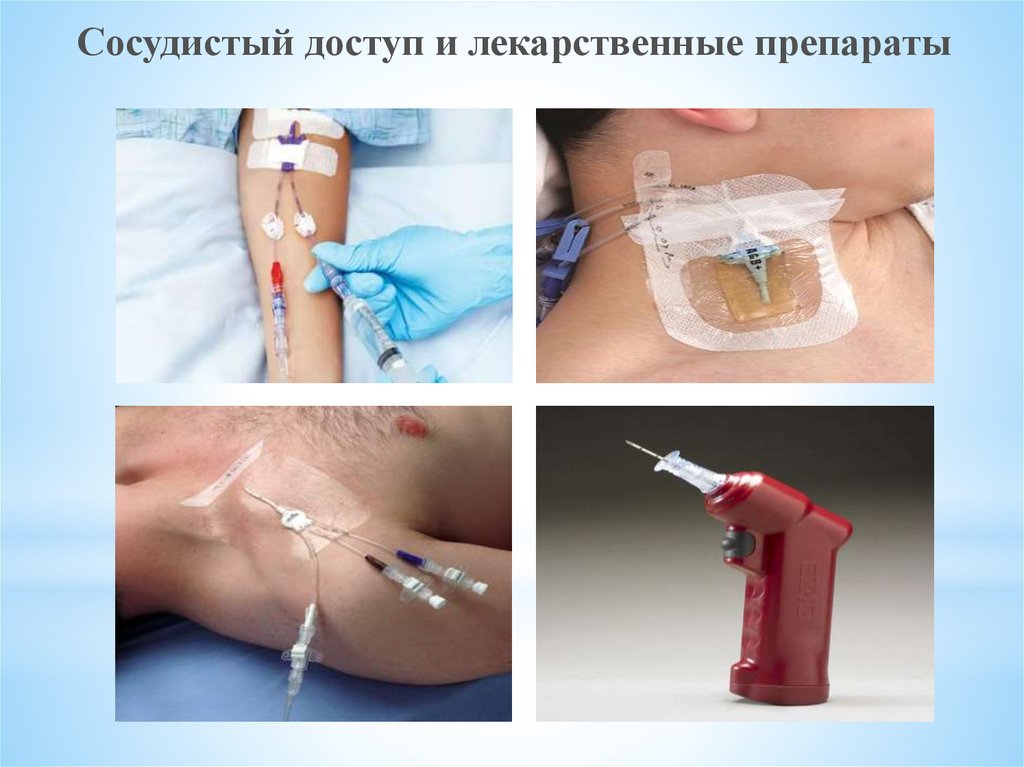
Сосудистый доступ и лекарственные препараты51.
Рекомендованные (наиболее безопасные и обеспечивающиеэффективную
фармакокинетику
препаратов)
пути
введения
лекарственных препаратов при СЛР: внутривенный или внутрикостный.
Во время СЛР необходимо устанавливать катетер в периферическую
вену, не следует прерывать КГК для установки центрального катетера.
После введения лекарств в периферическую вену ее следует промыть не
менее чем 20 мл солевого раствора для ускорения доставки препарата в
центральный кровоток.
Внутрикостный доступ используют, если после трех попыток не
удается обеспечить внутривенный. При внутрикостном введении
лекарств их адекватная концентрация в плазме достигается
приблизительно с той же скоростью, что и при введении в вену.
52.
АДРЕНАЛИН- действие адреналина способствуетповышению сердечного выброса и артериального
давления в начале спонтанной реперфузии, что
увеличивает мозговой кровоток. Адреналин в
значительной степени ухудшает микроциркуляцию и
способствует развитию дисфункции миокарда в
постреанимационном периоде. Во время проведения
РРМ адреналин следует вводить по 1 мг каждые 3-5
мин.
АМИОДАРОН – антиаритмический препарат.
Вводить в дозе 300 мг болюсно после третьего разряда
дефибриллятора
(при
рефрактерной
ФЖ
или
тахикардии с широкими комплексами). Разводить
амиодарон можно только 5% глюкозой. Инъекцию
предпочтительно производить в центральную, а не в
периферическую вену (риск развития тромбофлебита).
При
рецидиве
ФЖ/тахикардии
с
широкими
комплексами – дополнительно 150 мг, затем – инфузия
900 мг/ сут. Доказано, что такой алгоритм повышает
выживаемость до выписки из стационара, а также
повышает эффективность последующих разрядов дефибриллятора.
53.
АТРОПИН при СЛР применять не рекомендовано (исключен изрекомендаций с 2010 г.)
ЛИДОКАИН – обладает свойствами антиаритмического препарата.
Показания для введения – те же, что для амиодарона. Используется при
отсутствии последнего (1 мг/кг, не более 3 мг/кг в течение 1 часа;
инфузия 1-4 мг/70 кг/мин). Не вводить лидокаин, если до этого
использовался амиодарон.
МАГНИЯ
СУЛЬФАТ
–
показан
при
желудочковых
и
наджелудочковых аритмиях, развивающихся на фоне гипомагниемии.
БИКАРБОНАТ НАТРИЯ – вводить во всех случаях длительных
реанимационных мероприятий (более 30 мин) для коррекции ацидоза,
на фоне которого будут неэффективны другие лекарственные
препараты.
ВНУТРИВЕННАЯ ИНФУЗИЯ – остановка кровообращения
практически всегда сопровождается абсолютной или относительной
гиповолемией,
поэтому
показана
внутривенная
инфузия
кристаллоидов (или препаратов крови, если ВОК развилась на фоне
кровопотери).
Использование
растворов
глюкозы
ухудшает
неврологические исходы лечения.
54.
Типичные ошибки при проведенииреанимационных мероприятий
• Позднее начало компрессий грудной клетки и проведение
дефибрилляции.
• Неправильная техника компрессий грудной клетки
(положение рук, частота, глубина, декомпрессия, непрерывность компрессий грудной клетки).
• Несвоевременная и неэффективная смена спасателей (что
приводит к снижению эффективности компрессий грудной
клетки).
• Неэффективная работа в команде (отсутствие единого руководителя, неэффективное распределение ролей в
команде, присутствие посторонних лиц, отсутствие учета и
контроля проводимых реанимационных мероприятий).
• Потеря времени на второстепенные диагностические,
организационные и лечебные процедуры (что приводит к
необоснованным перерывам в компрессиях грудной клетки
и увеличивает летальность).
55.
Принципы ведения больных в постреанимационном периодеПри успешном оживлении человека после ВОК развивается
постреанимационная болезнь, которая является следствием
патологических процессов, развившихся как во время ВОК
(глобальная ишемия), так и после оживления (реперфузия).
Включает в себя повреждение головного мозга (кома, судороги,
когнитивные
нарушения,
смерть
мозга),
миокарда
(сократительная дисфункция), системный ответ организма на
ишемию/реперфузию (активация иммунной и свертывающей
систем, развитие полиорганной недостаточности), обострение
сопутствующих хронических заболеваний. Тяжесть нарушений
функций органов зависит от продолжительности ВОК и
реанимационных
мероприятий.
Если
ВОК
была
кратковременной, постреанимационная болезнь может и не
развиваться. Постреанимационная болезнь имеет много общего с
сепсисом, включая уменьшение внутрисосудистого объёма,
вазодилатацию,
повреждение
эндотелия
и
нарушения
микроциркуляции.
56.
Больные в постреанимационном периоде нуждаются вдиагностике и лечении острого коронарного синдрома (если он
был причиной ВОК), выполнении, при наличии показаний,
компьютерной томографии ГМ, комплексном обследовании,
расширенном гемодинамическом и респираторном мониторинге и
протезировании жизненно-важных функций организма в
отделении реаниматологии:
Коррекция всех видов гипоксии, медикаментозная седация,
контроль температуры тела (контроль целевой температуры тела в
диапазоне 32-36°С), контроль судорог, искусственная вентиляция
легких (поддержание нормоксии и нормокарбии), поддержание
гемодинамики (вероятно, можно экстраполировать данные по
целенаправленной
терапии
сепсиса),
использование
кардиовертеров-дефибрилляторов,
поддержание
перфузии
головного мозга, контроль нормогликемии (менее 10 ммоль/л,
избегать гипогликемии).
57.
Реанимационные мероприятия в особыхусловиях и в особых группах больных
Бронхиальная астма
Остановка кровообращения является результатом длительно
существующей критической дыхательной гипоксии. Базовые
реанимационные мероприятия проводятся по общим принципам.
В алгоритм РРМ следует включить раннюю интубацию трахеи и
ИВЛ. Следует помнить о высоком риске развития пневмоторакса
у данной категории больных.
Беременность
У беременной во всех случаях следует руками смещать матку
влево и, если возможно, наклонять тело беременной на левый бок
под углом 15- 30 градусов. Интубация трахеи сопряжена с
высоким риском аспирации. Дефибрилляция у беременных
проводится в стандартных режимах.
58.
АнафилаксияОсобой проблемой при анафилаксии является обеспечение
проходимости дыхательных путей и искусственное дыхание на
фоне выраженного отека верхних дыхательных путей, а также
инфузионная терапия для возмещения объема сосудистого русла
на фоне вазодилатации. Антигистаминные препараты, кортикостероиды, бронходилататоры следует использовать в
постреанимационном периоде.
Отравления
При проведении СЛР при отравлениях следует в первую
очередь помнить о безопасности спасателя, особенно если
обнаружена сразу группа отравленных. Важным является
своевременная идентификация отравляющего вещества, что
поможет в дальнейшем лечении.Применение антидотов.
59.
УтоплениеПри спасении утопающего из воды всегда следует помнить о
собственной безопасности, избегать погружения в воду всеми
способами и выполнять извлечение из воды двумя спасателями.
Необходимо предпринять все возможные меры для
стабилизации шейного отдела позвоночника, поскольку риск его
повреждения при утоплении высок (дайвинг, водные лыжи,
признаки травмы и алкогольного опьянения).
Главной причиной ВОК при утоплении является дыхательная
гипоксия, поэтому искусственное дыхание приобретает ключевое
значение. Реанимационные мероприятия нужно начать с пяти
искусственных вдохов.
Электроды ДФБ необходимо накладывать только на сухую
грудную клетку.
60.
Расширенные реанимационные мероприятия при утоплениипроводятся по стандартному алгоритму с учетом
следующих особенностей:
• Ведущая роль обеспечения проходимости дыхательных путей
и оксигенации при оказании помощи пострадавшим.
• При наличии гипотермии (менее 30°С) не следует вводить
лекарства и проводить более трех попыток дефибрилляций до
тех пор, пока температура не поднимется выше 30°С.
Требуется активное согревание и тщательный мониторинг
температуры тела.
• Длительное утопление приводит к гиповолемии, требующей
коррекции .
• Частыми осложнениями в постреанимационном периоде
являются острый респираторный дистресс-синдром и
пневмонии.
61.
Общее переохлаждение62.
При общем переохлаждении пострадавший может переносить значительнобольшие периоды ВОК, поэтому только прогрессирование достоверно
установленных неизлечимых заболеваний или неизлечимых последствий
острой травмы, несовместимой с жизнью, может быть противопоказанием к
проведению СЛР.
Расширенные реанимационные мероприятия проводятся по стандартному
алгоритму с учетом следующих особенностей:
• Гипотермия может вызвать повышенную ригидность грудной клетки, что затруднит компрессии и искусственное дыхание.
• Лекарственные препараты будут неэффективны при гипотермии, поэтому их
введение следует отсрочить до согревания пострадавшего (выше 30°С). После
согревания интервалы между введениями лекарств следует удвоить из-за
замедленного при гипотермии метаболизма, а по достижении нормотермии –
вводить лекарства в стандартном режиме.
• Аритмии (кроме ФЖ), возникающие при гипотермии, самостоятельно разрешаются при согревании.
• У пострадавшего в состоянии гипотермии можно наносить разряды ручного
дефибриллятора максимальной энергии. Если 3 последовательных разряда
неэффективны, следует отложить дефибрилляцию до согревания
пострадавшего.
63.
Поражение электрическим током64.
Вначале необходимо убедиться, что все источники токавыключены и не приближаться к пострадавшему, не убедившись
в собственной безопасности.
При проведении СЛР могут возникнуть сложности в
обеспечении проходимости дыхательных путей вследствие
ожогов лица и шеи. Также следует помнить о возможном
наличии травмы ШОП.
При поражении электрическим током возможна изолированная
остановка дыхания, требующая проведения искусственного
дыхания во избежание последующей гипоксической ВОК.
При поражении переменным током чаще развивается ФЖ,
постоянным – асистолия.
Тяжелые ожоги (термические или электрические), некроз
миокарда, обширные поражения ЦНС и вторичная полиорганная
недостаточность определяют летальность и отдалённый прогноз.
65.
Неотложные ситуации во время авиаперелётовОстановка сердца на борту случается с частотой 1 на 5–10
миллионов пассажирских рейсов. У 25–31 % пациентов
первичный ритм подлежит дефибрилляции, и применение АНД в
полёте помогает дожить до выписки из госпиталя 33-50 % таких
пациентов. Автоматические наружные дефибрилляторы и
необходимое для СЛР оборудование обязательно должно быть
на борту всех коммерческих авиарейсов.
Спортивные мероприятия
Принципиальным является максимально быстрая диагностика
ВОК, вызов помощи и начало СЛР с применением АНД.
Массовые катастрофы
Необходимо использовать систему медицинской сортировки для
определения приоритетов оказания помощи.
66.
Реанимационные мероприятия в педиатрииУ детей ВОК чаще всего вторичная по механизму(асфиктическая).
• Базовую реанимацию необходимо начинать с пяти
искусственных вдохов.
• У детей особенно важно не давить на мягкие ткани в области
подбородка – это может вызвать обструкцию дыхательных путей.
• При проведении искусственного дыхания младенцам может
потребоваться накрыть своим ртом одновременно рот и нос
младенца. У детей старше года искусственное дыхание
проводится по обычной методике.
67.
• Компрессии грудной клетки нужно осуществлять на нижнюю частьгрудины (найти мечевидный отросток и отступить на толщину одного
пальца выше).
- У младенцев компрессии грудной клетки выполняют двумя
пальцами. Для этого два больших пальца нужно приложить к нижней
половине грудины, направив кончики пальцев в сторону головы
ребёнка. Кистями обеих рук нужно обхватить нижнюю часть грудной
клетки ребёнка. Пальцы должны поддерживать его спину. Следует
прижимать грудину по меньшей мере на одну треть передне-заднего
размера грудной клетки или на 4 см.
- У детей старше года – одной или двумя руками, по общепринятой
методике, сдавливая грудную клетку не менее чем на треть
переднезаднего ее размера грудной клетки или на 5 см
- У более крупных детей или небольшом росте спасателя этого легче
добиться обеими руками. СЛР у детей проводят в соотношении 15 : 2
(допустимый вариант: 30:2 при наличии одного спасателя, 15:2 при
наличии двух спасателей).
68.
Реанимационные мероприятия прекращаютсяпри
признании
их
абсолютно
бесперспективными, а именно:
- при констатации смерти человека на основании смерти
головного мозга;
- при неэффективности реанимационных мероприятий,
направленных на восстановление жизненно важных
функций, в течение 30 минут;
- при отсутствии у новорожденного сердцебиения по
истечении 10 минут с начала проведения
реанимационных мероприятий в полном объеме
(искусственной вентиляции легких, массажа сердца,
введения лекарственных препаратов).
69.
Реанимационные мероприятия не проводятся:-
при наличии признаков биологической смерти;
- при состоянии клинической смерти на фоне
прогрессирования
достоверно
установленных
неизлечимых
заболеваний
или
неизлечимых
последствий острой травмы, несовместимых с жизнью.






















































 Медицина
Медицина