Похожие презентации:
Патология мочевыделительной системы
1. Патология мочевыделительной системы
1. Этиология и терминология2. Гломерулонефрит
3. Пиелонефрит
4. Почечная недостаточность
5. Цистит и уретрит
2. Этиология
1) Биологические факторы (инфекции и аллергены)2) Механические факторы (травмы)
3) Ионизирующее излучение
4) Химические факторы (экзо- и эндогенные факторы)
5) Наследственность
6) Нарушение почечного кровообращения
7) Камни и опухоли
• Все заболевания почек делят на 2 группы:
• 1. Поражение клубочков – гломерулопатии.
• 2. С поражение канальцев – тубулопатии
3.
• Полиурия - увеличение суточного количества мочи.• Олигурия - уменьшение суточного количества мочи.
• Анурия - полное прекращение выделения мочи.
• Никтурия - увеличение ночного диуреза к дневному.
• Поллакиурия - частое мочеиспускание.
• Дизурия - болезненное мочеиспускание и его расстройство.
• Гиперстенурия - увеличение удельного веса мочи.
• Гипостенурия - снижение удельного веса мочи.
• Изостенурия - не изменяющийся за сутки удельный вес мочи.
• Протеинурия - появление белка в моче.
• Глюкозурия - появление сахара в мочи
4.
• Кетонурия (ацетонурия) — выделение с мочой кетоновых тел(ацетона, ацетоуксусной и β-оксимасляной кислоты).
• Лейкоцитурия - появление в моче лейкоцитов от 5-6 до 50 в поле
зрения.
• Пиурия - выделение с мочой большого количества лейкоцитов.
Гематурия - нахождение эритроцитов в моче. Макрогематурия –
моча цвета мясных помоев.
• Цилиндрурия - появление цилиндров в К чисто белковым
относятся гиалиновые и восковидные цилиндры. Если поверхность
белкового цилиндра покрыта эритроцитами, лейкоцитами,
эпителиальными клетками, то такие цилиндры называются
соответственно эритроцитарными, лейкоцитарными,
эпителиальными.
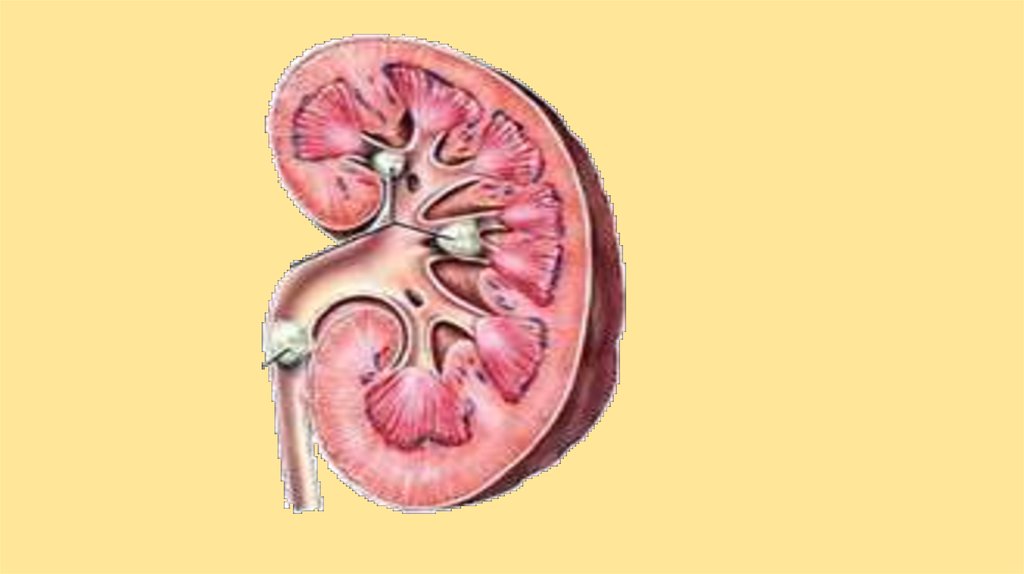
5. Гломерулонефрит
• Самый типичный вариант гломерулопатии. Это заболевание сдиффузным или очаговым негнойным воспалением клубочков.
Всегда двухстороннее!!!
• Острый, подострый ( злокачественный) и хронический.
• Этиология: иммуноаллергическое заболевание вызванное бетагемолитическим стрептококком.
• Часто развивается после ангины , скарлатины, пневмонии , после
введения вакцин и сывороток, после длительного охлаждения
(окопный нефрит)
6.
• Иммунные комплексы антиген-антитело оседают на мембранахкапилляров клубочков.
• Основные синдромы (совокупности симптомов):
• мочевой, отечный и гипертонический.
• В моче: протеинурия, гематурия (макро или микро), цилиндрурия,
олигурия. В крови повышение СОЭ. Лихорадка, слабость, боль в
пояснице.
• Отеки на лице (лицо нефритика) и в полостях. Если не проходит
за год считается хроническим.
• Макроскопически: набухшая и с красными точками на разрезе
«пестрая почка». Профилактика: санация очагов инфекции.
7.
8.
• При хроническом гломерулонефрите наблюдаются такие же симптомы,только менее выраженные. Постепенно развивается склерозирование и
сморщивание почек, что приводит к смерти от хронической почечной
недостаточности.
• Подострый (злокачественный) гломерулонефрит
• Заболевший умирает за 1,5-2 года из-за гиперреактивной иммунной
реакции.
• «Большая пестрая и красная почка». Пролиферация эпителия
клубочков вызывает образования полулуний, сдавливающих клубочки.
• Отеки повышаются, высокая протеинурия, увеличивается гематурия,
повышение АД, быстро развивается почечная недостаточность.
9. Пиелонефрит - как тубулопатия типичная
• Инфекционное заболевание: паренхимы, лоханки и чашечек.• Может быть первичным и вторичным, острым (серозным или
гнойным), хроническим или рецидивирующим. Может быть
односторонним!!!
• Этиология: чаще смешанная флора, кишечная палочка, стафилококки,
стрептококки
• Гематогенная или восходящая инфекция.
• Острый: резко начинается, сильная боль, высокая лихорадка, пиурия,
напряжение брюшной стенки, олигурия, гематурия, гиперстенурия.
• Хронический: тупая боль в области почки и постепенно склероз и
ХПН
10. Почечная недостаточность
• это патологическое состояние, при котором частично илиполностью утрачивается способность почек образовывать и
выделять мочу, и, как следствие, развиваются серьезные
нарушения водно-солевого, кислотно-щелочного и осмотического
гомеостаза организма, которые приводят к вторичному
повреждению всех систем организма. Бывает острой и
хронической.
• Острая почечная недостаточность развивается внезапно, как
следствие острого (чаще всего обратимого) поражения тканей
почек, и характеризуется резким падением количества выделяемой
мочи (олигурия) до полного ее отсутствия (анурия).
11. Причины острой почечной недостаточности:
• 1) нарушение почечной гемодинамики (шок);• 2) экзогенные интоксикации (яды, применяемые в сельском
хозяйстве и быту, укусы ядовитых змей и насекомых,
лекарственные препараты) вместе с 1) дают 90 % всех случаев;
• 3) инфекционные болезни (геморрагическая лихорадка с почечным
синдромом);
• 4) острые заболевания почек (острый гломерулонефрит и острый
пиелонефрит);
• 5) обструкция мочевых путей (острое нарушение оттока мочи);
• 6) аренальное состояние (травма или удаление единственной
почки).
• Все, что вызывает острый тубулярный некроз.
12.
• В клиническом течении острой почечной недостаточностиразличают несколько стадий:
• I стадия – начальная, длится от момента воздействия основной
причины до первых симптомов со стороны почек имеет различную
продолжительность (от нескольких часов до нескольких дней).
Может появится интоксикация (бледность, тошнота).
• II стадия - олигоанурическая, также характерно тяжелое общее
состояние больного, бурное накопление в крови мочевины и
других конечных продуктов обмена веществ белков, вызывающее
самоотравление организма, проявляющееся заторможенностью,
адинамией, сонливостью, поносом, артериальной гипертонией,
тахикардией, отеками тела, анемией и нарастающая азотемия повышенное содержание в крови азотистых продуктов обмена и
тяжелая интоксикация организма.
13.
• III стадия - восстановительная:• - фаза раннего диуреза - клиника такая же, как и во II стадии;
• - фаза полиурии (увеличенное образование мочи) и
восстановления концентрационной способности почек нормализуются почечные функции, восстанавливаются функции
дыхательной и сердечно-сосудистой систем, ЦНС; стадия
продолжается около двух недель;
• IV стадия - выздоровление - анатомо-функциональное
восстановление почечной деятельности до исходных параметров.
Может затянуться на много месяцев, иногда требуется до одного
года.
14. Хроническая почечная недостаточность
• - это постепенное снижение функции почек до ее исчезновения,вызванное постепенной гибелью почечной ткани в результате
постепенного замещения почечной ткани соединительной тканью,
амилоидоза и сморщиванию почек.
• Чаще всего в результате хронического гломерулонефрита и
пиелонефрита. В конечной стадии наблюдаются заторможенность
и неадекватность поведения. Лицо одутловатое, серо-желтое,
кожный зуд, на коже расчесы, волосы тусклые, ломкие. Нарастает
дистрофия. Изо рта аммиачный запах. Язык обложен, живот вздут,
часто рвота, понос, стул зловонный. В крови постоянно повышено
количество мочевины, креатинина, мочевой кислоты, нарушен
электролитный состав крови. Все это -
уремия.
15. Цистит и уретрит
• - воспаление стенки мочевого пузыря. Является наиболеераспространенным заболеванием нижних мочевых путей. Реже
встречается воспаление слизистой уретры - уретрит.
• Причиной циститов могут быть бактериальные, лекарственные,
лучевые и другие. Чаще всего у женщин из-за анатомических
особенностей - близость к влагалищу и прямой кишке и короткой
уретры. Предрасполагают роды, переохлождение, запоры,
несоблюдение гигиены половой жизни.
• По морфологии выделяют: катаральные, геморрагические,
язвенные, и некротические; по условиям возникновения первичные и вторичные; по течению - острые и хронические
циститы.
16.
• Основные клинические симптомы: болезненное мочеиспускание(дизурия), учащенное мочеиспускание (поллакиурия) с
наличием лейкоцитов (лейкоцитурия) и гноя в моче (пиурия).
• Иногда к последней порции мочи примешивается несколько капель
крови (терминальная гематурия) и для уточнения источника
кровотечения используют пробу с тремя стаканами. Если во всех
трех стаканах моча имеет более или менее равномерную кровяную
окраску, значит, гематурия почечного происхождения. Если кровь
обнаруживается лишь в первом стакане, речь идет о кровотечении
из уретры. Наличие крови только в последнем стакане указывает
на кровотечение из мочевого пузыря.
• Исход острого цистита - благоприятный. Но легко формируется
склонность к рецедивам.
17. Мочекаменная болезнь
распространенноеурологическое
заболевание,
проявляющееся формированием камней в различных отделах
мочевыводящей системы, чаще всего – в почках и мочевом
пузыре. Нередко отмечается склонность к тяжелому
рецидивирующему течению мочекаменной болезни.
• Мочекаменная болезнь может возникнуть в любом возрасте,
но чаще поражает людей 25-50 лет. У детей и пожилых
пациентов
при
мочекаменной
болезни
чаще
образуются камни мочевого пузыря, в то время, как лица
среднего и молодого возраста, в основном, страдают
от камней в почках и мочеточниках.
18.
• Вероятность развития мочекаменной болезни возрастает,если человек ведет малоподвижный образ жизни,
приводящий к нарушению фосфорно-кальциевого обмена.
Возникновение мочекаменной болезни могут
спровоцировать особенности питания (избыток белка,
кислая и острая пища, увеличивающая кислотность мочи),
качество воды (вода с повышенным содержанием кальция),
недостаток витаминов группы В, вредные условия труда,
прием ряда препаратов (большие количества аскорбиновой
кислоты, сульфаниламиды). Мочекаменная болезнь чаще
возникает при наличии аномалий развития (единственная
почка, сужения мочевыводящих путей), воспалительных
заболеваниях мочевого тракта.
19.
• Общие внутренние факторы• Риск возникновения мочекаменной болезни увеличивается
при хронических заболеваниях ЖКТ, длительной
неподвижности вследствие заболевания или травмы,
обезвоживании при отравлениях и инфекционных болезнях,
нарушении обмена веществ вследствие дефицита
определенных ферментов.
• Мужчины чаще болеют мочекаменной болезнью, но у
женщин чаще бывают тяжелые формы МКБ с образованием
коралловидных камней, которые могут занимать всю
полость почки.
20.
21.
80 % случаев МКБ образуются камни, состоящие из
неорганических соединений кальция (карбонаты, фосфаты,
оксалаты). 5 % камней содержат соли магния. И 15 % камней
образовано производными мочевой кислоты. При мочекаменной
болезни появляется боль, которая может быть острой или тупой,
интермиттирующей или постоянной. Локализация боли зависит от
местоположения и размеров камня. Развивается гематурия, пиурия
(при присоединении инфекции), анурия (при обтурации). Если нет
обструкции мочевыводящих путей, мочекаменная болезнь иногда
протекает бессимптомно. Первым проявлением мочекаменной
болезни становится почечная колика, микрогематурия.
В




















 Медицина
Медицина








