Похожие презентации:
Бактериальные заболевания и их симптоматические проявления на слизистой оболочке полости рта
1. Бактериальные заболевания и их симптоматические проявления на слизистой оболочке полости рта.
Лектор: доцент кафедрытерапевтической
стоматологии ХНМУ, к.м.н., доцент
ВОРОПАЕВА ЛЮДМИЛА
ВАСИЛЬЕВНА
2. План
Введение.1. Этиология, патогенез, клиника, диагностика,
профилактика туберкулёза. Тактика врачастоматолога.
2. Этиология, патогенез, клиника, диагностика,
профилактика сифилиса. Тактика врача-стоматолога.
3. Этиология, патогенез, клиника, диагностика,
профилактика гонореи. Тактика врача-стоматолога
4. Этиология, патогенез, клиника, диагностика,
профилактика дифтерии. Тактика врача-стоматолога
Заключение.
3. Туберкулез
Туберкулёз - вторая актуальнейшая проблемаздравоохранения Украины в настоящее время.
Начиная с 1995 года, несмотря на предпринимаемые
усилия, рост заболеваемости туберкулёзом
продолжается и достиг практически 700 тыс.
ТУБЕРКУЛЕЗ – хроническое инфекционное
заболевание, которое вызывается микобактерий
туберкулеза (палочкой Коха). Она попадает в СОПР
гематогенным, лимфогенным или экзогенным
(воздушно-капельным или алиментарным) путем,
вызывая первичные и вторичные проявления
инфекции.
4. Туберкулез
Так как врач-стоматолог в своей профессиональнойдеятельности постоянно контактирует с кровью и
ротовой жидкостью больного, должна четко
соблюдаться техника безопасности,
заключающаяся в защите рук перчатками, работе
во рту только инструментами, а также защите
открытых частей лица масками. При отсутствии
указанных мер защиты риск самозаражения
медперсонала, также как и пациентов с
патологией органов полости рта, может быть
весьма значительным.
5. Туберкулез
Следовательно, врачи-стоматологи должны хорошознать пути передачи инфекции, механизм
формирования и развития туберкулёза в
организме человека, а также общие и местные
проявления болезни на СОПР и тканях пародонта.
Это позволит предупредить возможное
инфицирование и принятие срочных мер к
уточнению диагноза.
6. Туберкулез
Первичный туберкулез СОПР и губ практически невстречается в связи с тем, что СОПР является плохой
средой для микобактерий туберкулеза. Развитие
первичного туберкулезного комплекса возможно у
детей на месте внедрения возбудителя: через 8-30 дней
(инкубационный период) возникает болезненная язва
размером 10-15 мм с подрытыми неровными краями и
грязно-серым дном. Она сопровождается
лимфаденитом. Лимфоузлы при этом могут
нагнаиваться и вскрываться. Через 3-4 недели язва
постепенно исчезает без лечения.
7. Туберкулез
На СОПР туберкулез проявляется главным образомвторично у 1% больных (как следствие туберкулеза
легких, кожи) в виде туберкулезной волчанки,
миллиарно-язвенного туберкулеза и чрезвычайно
редко – колликвативного туберкулеза
(скрофулодермы).
8. Туберкулезная волчанка
Туберкулезная волчанка среди туберкулезныхзаболеваний слизистой полости рта и губ является
наиболее частым, упорным, склонным к рецидивам,
хронически текущим заболеванием. Излюбленной
локализацией туберкулезной волчанки является лицо,
которое поражается примерно у 75% больных.
При клиническом течении туберкулезная волчанка
проходит инфильтративную, бугорковую, язвенную и
рубцовую стадии.
С кожи лица волчаночный процесс может
распространяться на красную кайму верхней губы, реже
на слизистую десны в области фронтальных зубов
верхней челюсти, твердого и мягкого неба, щек. Иногда
процесс локализуется только на красной кайме.
9. Туберкулезная волчанка.
Первичным элементом при туберкулезной волчанкеявляется бугорок (люпома), представляющий собой
ограниченное, в начале плоское, величиной с
булавочную головку красное или желто-красное
мягкое безболезненное образование, склонное к
периферическому росту и слиянию с соседними
элементами. Затем люпома изъязвляется, образуются
неглубокие язвы с мягкими неровными подрытыми
малоболезненными краями, покрытыми яркокрасными или желто-красными папилломатозными
малиноподобными разрастаниями, легко
кровоточащими при дотрагивании.
10. Туберкулезная волчанка
Для диагностики люпомы применяют два методаисследования: диаскопию и зондирование. При
диаскопии люпому рассматривают через обычное
предметное стекло. При давлении стеклом на кожу
и красную кайму губ они обескровливаются, при
этом исчезает красная кайма вокруг люпомы и
становится очень хорошо заметной сама люпома,
которая имеет жёлто-бурый или воскоподобный
цвет, что напоминает цвет «яблочного желе».
Второй диагностический метод заключается в
надавливании пуговчатым зондом на люпому, при
этом зонд легко проваливается (феномен
Поспелова), т.к. в люпоме разрушаются
элластические и коллагеновые волокна.
11. Туберкулезная волчанка
Регионарные лимфоузлы при туберкулезнойволчанке увеличиваются, становятся плотными,
спаянными в пакеты. Реакция Манту, как правило,
положительна. Палочки Коха определяются очень
редко. При гистологическом исследовании
сетчатого слоя соединительной ткани
определяется бугорок, в котором находятся
гигантские клетки Пирогова – Лангханса,
плазматические, эпителиоидные клетки, вокруг
которых – лимфоциты. Казеозный некроз
отсутствует или слабо выражен.
12. Туберкулезная волчанка
Туберкулезную волчанку дифференцируют сбугорковыми поражениями при третичном
сифилисе (при котором бугорки плотные и никогда
не образуются на рубцах, симптом Поспелова
отрицательный), лепрой (важен анамнез) и
красной волчанкой. Красная волчанка
характеризуется наличием яркой эритемы,
нежного гиперкератоза и рубцовой атрофии.
отличается отсутствием люпом.
13. Миллиарно-язвенный туберкулез
Милиарно-язвенный туберкулёз возникает в результатеинокуляции микобактерий туберкулёза из мокроты в
слизистую оболочку у больных с резко пониженной
сопротивляемостью, страдающих открытым туберкулёзом
лёгких или гортани на фоне сниженного иммунитета.
Вначале на СОПР появляется серовато-желтое или
красноватое точечное, чуть возвышающееся над
окружающими тканями образование (бугорок),
являющееся микроабсцессом, Эта стадия заболевания так
быстро сменяется язвенной, что наблюдать первичные
элементы обычно не удается.
14. Миллиарно-язвенный туберкулез
Вначале образуются точечные язвы, которые довольнобыстро увеличиваются и сливаются в язвы диаметром
до 2,5 мм. Эти язвы неглубокие, неправильной формы,
края их изъеденные, подрытые, мягкие. Язвы резко
болезненны. Дно и края язвы имеют зернистый
характер за счет бугорков, покрыты желто-серым
налетом. Ткани, окружающие язву, отекшие, с
мелкими абсцессами (зерна Треля). На языке и
переходных складках язвы имеют щелевидный вид с
подрытыми краями. Лимфоузлы с течением процесса
уплотняются, увеличиваются и становятся
болезненными.
15. Миллиарно-язвенный туберкулез
Проводя диагностику миллиарно-язвенного туберкулеза оченьважно оценить общее состояние больного (слабость, снижение
массы тела, бледность кожных покровов, субфебрилитет,
потливость по ночам). В соскобах с язвы обнаруживают
гигантские клетки Пирогова-Лангханса и эпителиоидные
клетки. При бактериоскопическом исследовании обнаруживают
бациллы Коха.
Дифференцируют миллиарно-язвенный туберкулез СОПР с
декубитальной, трофической язвой, с гуммозным сифилидом,
стоматитом Венсана, раком СОПР, туберкулезной волчанкой.
Для последней характерны люпомы, положительная реакция
Манту и наличие микобактерий туберкулеза в отделяемом язв.
Серологические реакции (РИФ и РИБТ) положительные.
16. Миллиарно-язвенный туберкулез
Декубитальная язва.Общее: наличие язвы
Различия: из анамнеза всегда удаётся выяснить, что
заболевание возникло в результате хронической травмы
СОПР.
Объективно – язва полигональной формы с фестончатыми
краями и неровным дном, покрытым фибринозным
(некротическим при присоединении инфекции) налётом
сероватого цвета, болезненная при пальпации.
Лимфоузлы увеличены, болезненные при пальпации,
подвижные.
Цитологическое исследование: лейкоциты, плазматические
клетки, стафилоккоки, стрептококки.
17. Миллиарно-язвенный туберкулез
Трофическая язва.Общее: наличие язвы.
Различия: наличие общего заболевания (чаще всего
ССС, нарушение кровообращения, пороки сердца).
Объективно: язва неправильной формы, глубокая с
неровными мягкими краями. Дно язвы покрыто серым
некротическим налётом, безболезненная ( при
присоединении вторичной инфекции болезненная)
при пальпации. Слизистая оболочка вокруг язвы не
изменена (ареактивна).
Лимфоузлы не пальпируются.
18. Миллиарно-язвенный туберкулез
Гумозный сифилис.Общее: наличие язвы.
Различия: язва окружена плотным валиком
синюшно – красного цвета, края язвы гладкие, не
подрытые, мясокрасного цвета, покрыты мелкими
грануляциями, легко кровоточат при
дотрагивании. На дне язвы обнаруживается
некротический стержень. Боль отсутствует
Регионарные лимфоузлы не увеличены.
19. Миллиарно-язвенный туберкулез
Рак СОПР.Общее: наличие язвы.
Различия: раковая язва полигональной формы ,дно
бугристое, покрыто грануляциями, легко кровоточит,
края вывернуты, инфильтрированы, плотные (язва
кратерообразной формы). При пальпации
безболезненные.
Лимфоузлы вначале не изменены, позже увеличенные,
плотные, спаянные с окружающей тканью.
Цитологически – обнаруживются атипичные клетки.
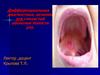
20.
Туберкулезная язва на твердом небе21. Колликвативный туберкулёз.
Колликвативный туберкулез (или скрофулодерма) на СОПРвстречается крайне редко, в основном у детей и
характеризуется образованием в глубоких слоях слизистой
узлов. Эти узлы постепенно размягчаются и изъязвляются,
выделяется небольшое количество гноя с примесью крови
и кусочков некротической ткани. Образующаяся язва имеет
неправильную форму, мягкая, с изъязвленными
подрытыми, малоболезненными краями, дно ее покрыто
вялыми грануляциями. При рубцевании образуются
неровные, «лохматые» рубцы. Скрофулодерма на СОПР
имеет некоторое сходство с сифилитической гуммой,
актиномикозом, раковой опухолью.
22. Лечение. Профилактика.
ЛечениеОбщее лечение проводят в туберкулёзных диспансерах.
Местное: санация полости рта, антисептические и специфические
противотуберкулезные средства (изониазид, салюзид, метазид и др.) в
виде полосканий, орошений, аппликаций на фоне общего лечения.
Профилактика. Стоматологические аспекты профилактики
туберкулеза
Санитарно просветительная работа
Соблюдение правил техники безопасности при работе с больными –
носителями инфекции
По возможности работать материалами и инструментами одноразового
использования
Дезинфекцию и стерилизацию повторно используемых материалов
проводить с соблюдением санитарных требований
В конце рабочего дня обрабатывать поверхности столов и
стоматологические установки с соблюдением санитарных
требований
23. Сифилис.
Сифилис (syphilis, lues) – хроническое инфекционноезаболевание, возбудителем которого является бледная трепонема
(Treponema palidum). Рост заболеваемости сифилисом в
последние годы требует от стоматологов особой
настороженности, т.к. поражения СОПР могут быть
единственным местом локализации сифилидов в любом периоде
заболевания, кроме инкубационного. Болеют как мужчины, так и
женщины, чаще в молодом возрасте. Поражение возникает
после проникновения бледной трепонемы через кожу или
слизистые оболочки, возможно внесение инфекции в кровяное
русло (трансфузионный, врождённый сифилис). Путь передачи
в основном контактный – при половых контактах, при поцелуе, а
также при пользовании общей с больным посудой, бельём,
зубной щёткой и т. д. Но описаны случаи передачи возбудителя
и через зубоврачебные щипцы, инъекционные иглы, другие
инструменты и при удалении зубов, зубного камня. (И.О.Новик,
1969 г.).
24. Сифилис.
Сифилис протекает волнообразно: инкубационный период,первичный аффект (твёрдый шанкр), вторичный
(эритематозный), папулёзный сифилис и, наконец, спустя 5 – 6
лет, наступает третичный (гуммозный) сифилис. При всех
перечисленных стадиях сифилис может проявляться в
полости рта от 16,8% до 50% случаях. Проявления сифилиса
на СОПР, довольно часто не распознаются, а это чревато
самозаражением врачей-стоматологов и также передачей
инфекции через недостаточно дезинфицированный
инструментарий больным, обращающимся за
стоматологической помощью по поводу заболеваний зубов и
пародонта. Из этого следует , что врачи-стоматологи должны
хорошо знать пути передачи инфекции от больного к
здоровому, общие и местные проявления сифилиса на СОПР и
пародонте и на основе их анализа и обобщения уметь
своевременно предположить возможное наличие этого
заболевания и принять срочные меры к уточнению диагноза.
25. Сифилис.
Инкубационный период сифилиса в среднем равен 3-4неделям, однако возможно как его укорочение (до 10-12
дней), так и удлинение (до 6 мес.).
Первичный период сифилиса начинается с возникновения
на месте заражения, т.е. внедрения бледной трепонемы,
твердого шанкра. Его развитие начинается с появления
ограниченной красноты, в основании которой через
несколько дней появляется уплотнение. Далее в
центральной части инфильтрата развивается некроз и
образуется эрозия ярко-красного цвета, реже - язва.
26. Сифилис.
Первичная сифилома характеризуется ровными и несколькоприподнятыми краями (блюдцеобразной формы),
безболезненностью при пальпации и хрящеподобным
(плотно – эластическим) инфильтратом в основании. Дно
вначале мясо-красного цвета, а через некоторое время
покрывается серо-белым,"сальным" налётом.
Длительность этого периода – 6-7 недель. Спустя 5—7
дней после появления твердого шанкра увеличиваются чаще
подподбородочные и поднижнечелюстные лимфатические
узлы (бубон или регионарный склераденит), что является
вторичным симптомом первичного сифилиса. При
пальпации регионарные лимфатические узлы увеличены,
безболезненны, плотно-эластической консистенции,
подвижны
27. Сифилис.
Из лимфатических узлов по лимфатическим путям ужевначале первичного периода трепонемы попадают в кровь,
в ответ на это постепенно начинают вырабатываться
антитела, которые в конце 3-й недели первичного периода
можно определить в крови с помощью классических
серологических реакций, несколько раньше – с помощью
РИФ, а несколько позднее – и с помощью РИБТ (р-ция
иммобил. бледной трепонемы). Твердый шанкр у
большинства больных сохраняется в течение всего
первичного периода и в начале следующего, вторичного
периода. В течение последней недели первичного периода
сифилиса развивается полиаденит, сохраняющийся в
последующие 2-3 мес.
28. Сифилис.
Дифференциальную диагностику проводят спростым герпесом, ХРАС, шанкриформной
пиодермией, банальной ангиной, раковой
опухолью, язвами при миллиарно-язвенном
туберкулезе, травматическими эрозиями или
язвами, эрозиями при красном плоском лишае,
красной волчанке, лейкоплакии, трофической язве.
Обнаружение бледной трепонемы является
решающим в диагностике первичного сифилиса.
При отсутствии в отделяемом твердого шанкра
бледной трепонемы она может быть обнаружена в
пунктате из регионарного лимфатического узла.
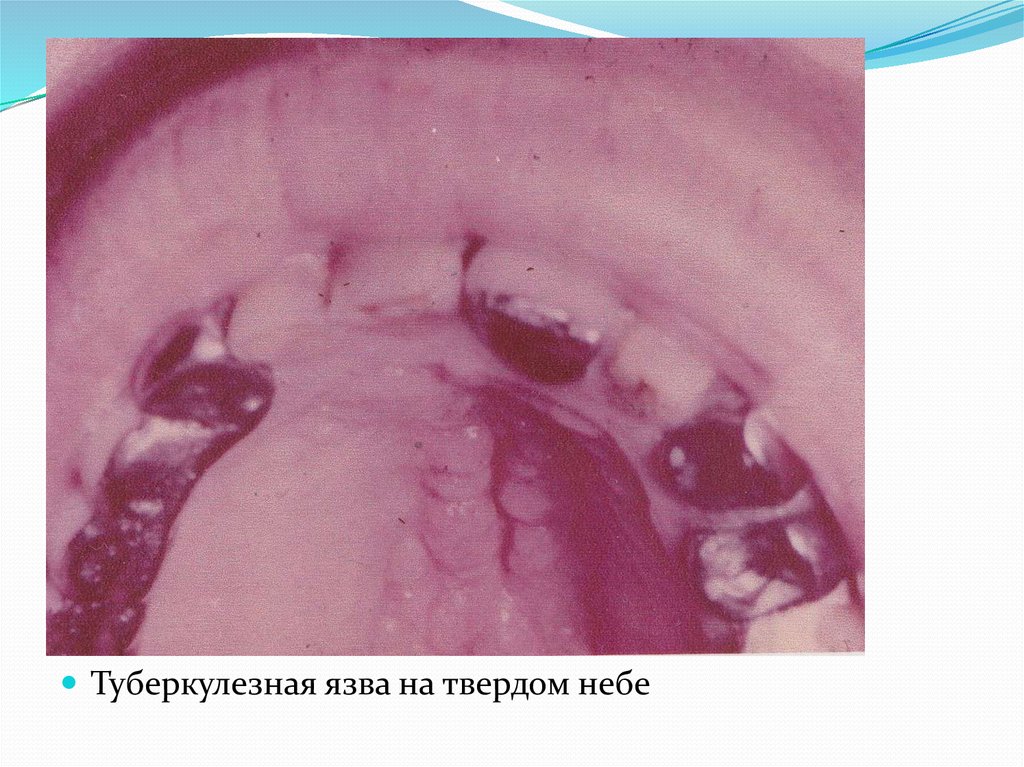
29.
Первичный сифилис. Твердый шанкр на боковойповерхности языка.
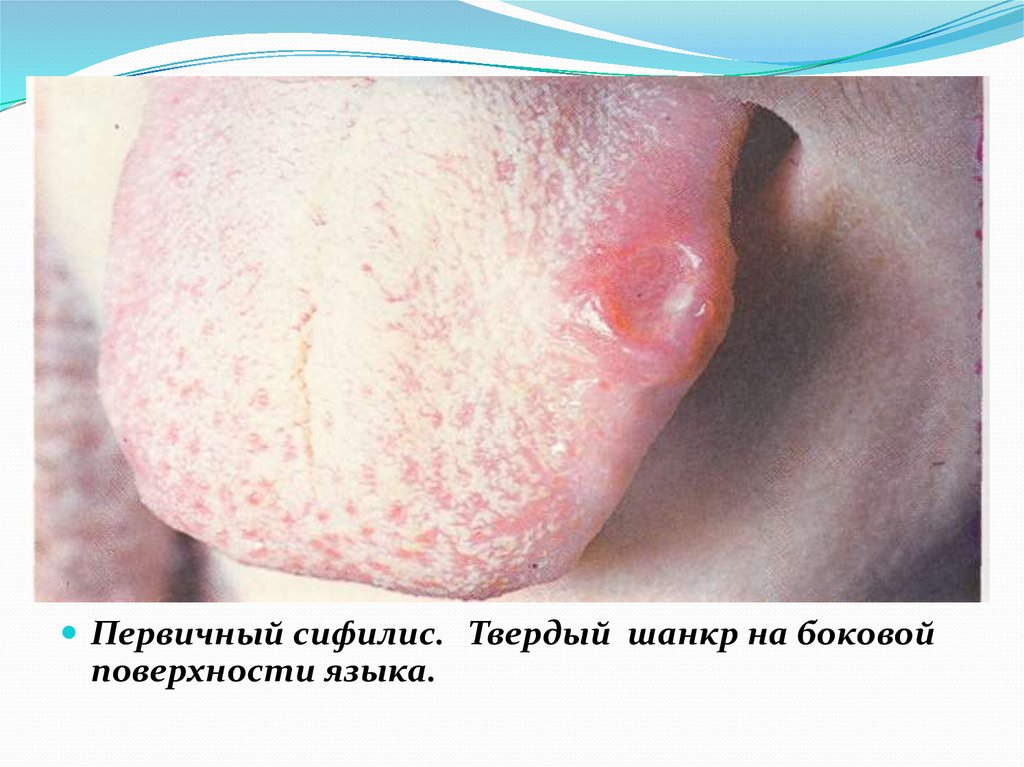
30.
Первичный сифилис. Твердый шанкр на кончике языка.31.
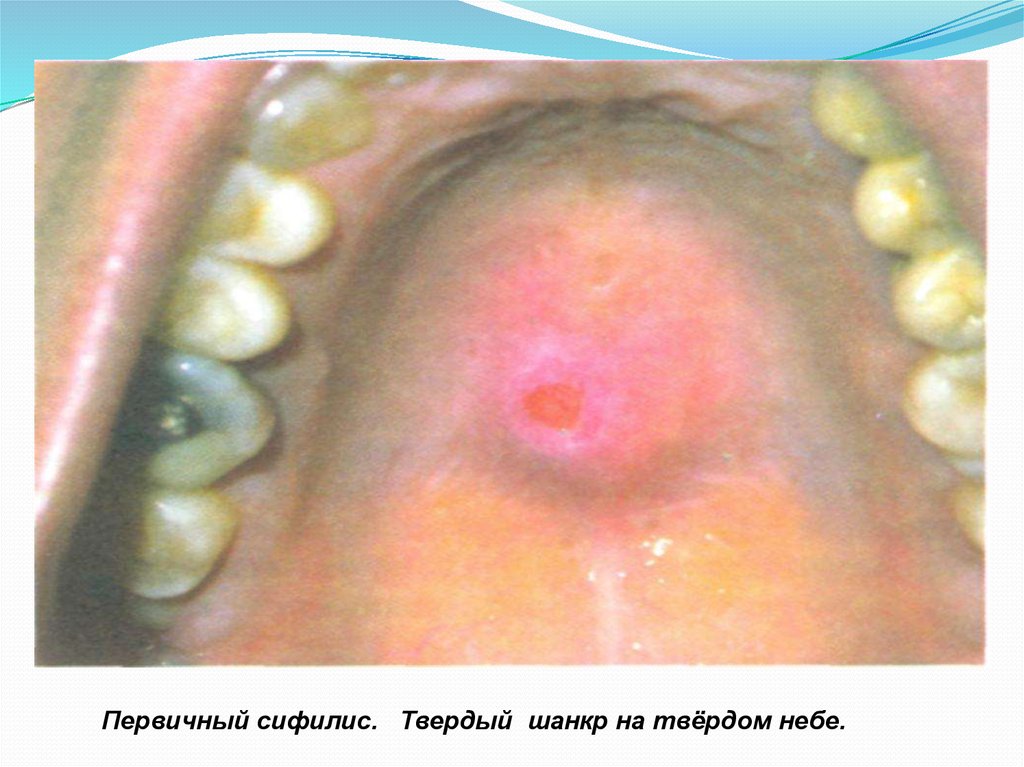
поверхностиПервичный сифилис. Твердый шанкр на твёрдом небе.
32.
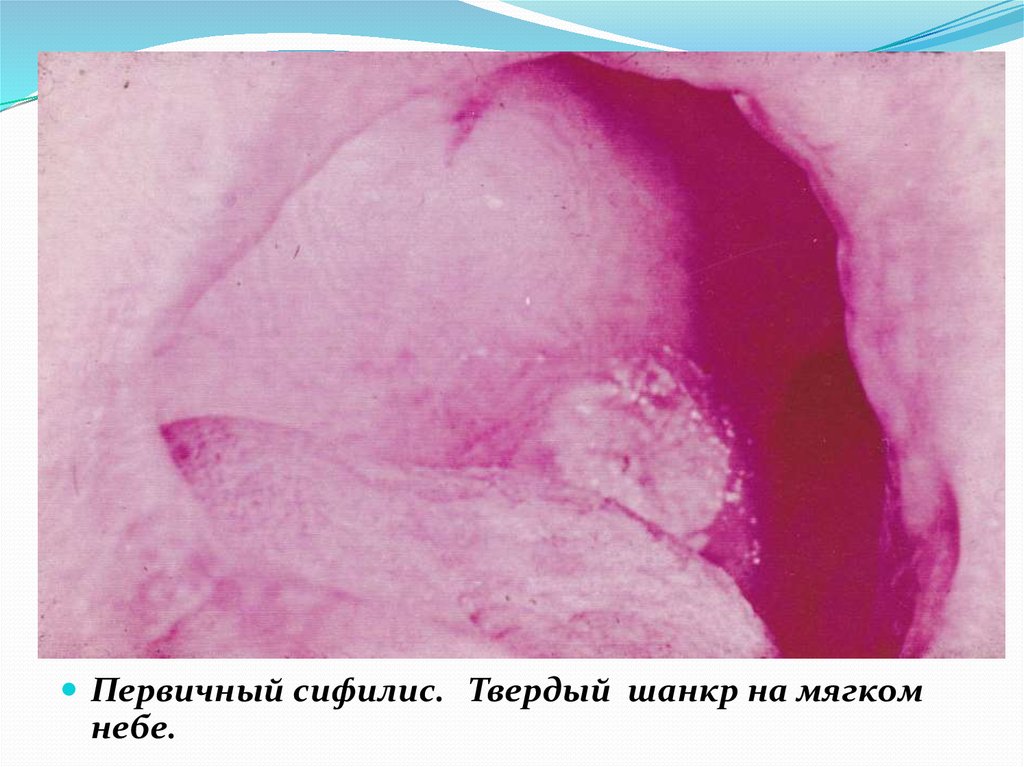
Первичный сифилис. Твердый шанкр на мягкомнебе.
33. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПЕРВИЧНОГО СИФИЛИСА
Простой герпес.Общие клинические признаки: эрозии на губе, иногда
с инфильтрированным уплотнением в основании.
Отличительные признаки: появлению эрозий
предшествует высыпание пузырьков, которые быстро
лопаются, образуя эрозии с фестончатыми краями,
склонные к быстрой эпителизации, что нехарактерно
для твёрдого шанкра. При цитологическом
исследовании при герпесе обнаруживаются гигантские
многоядерные клетки. При бактериологическом
исследовании с поверхности шанкра обнаруживается
бледная трепонема, чего никогда нет при герпесе.
34.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКАПЕРВИЧНОГО СИФИЛИСА
Хронический рецидивирующий афтозный стоматит.
Общие клинические признаки: эрозия округлой формы на
слизистой оболочке губы, языка, щек.
Отличительные признаки: при хроническом рецидивирующем
афтозном стоматите эрозия окружена гиперемированным
венчиком, покрыта фибринозным налетом, болезненна при
разговоре и приеме пищи, обычно эпителизируется в течение
10—12 дней, что не характерно для твердого шанкра при
сифилисе. Иммунологические реакции на бактериальный антиген
положительные
35. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПЕРВИЧНОГО СИФИЛИСА
Травматическая эрозия или язва.Общие клинические признаки: эрозия или язва на
слизистой оболочке рта.
Отличительные признаки: в основании
травматической эрозии или язвы нет характерного для
сифилиса уплотнения. После устранения травмы такая
эрозия обычно быстро разрешается. В соскобе с
поверхности травматической эрозии не
обнаруживается бледная трепонема.
36.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПЕРВИЧНОГОСИФИЛИСА
Раковая язва.
Общие клинические признаки: длительно существующая язва,
безболезненная, плотная в основании. Регионарные
лимфатические узлы увеличенные, плотные, безболезненные
при пальпации.
Отличительные признаки: раковая язва располагается глубже,
чем твердый шанкр. Она имеет плотные дно и края, которые
становятся неровными. Дно бугристое, легко кровоточит.
Раковая язва чаще встречается у пожилых, а твердый шанкр — у
молодых. При цитологическом исследовании соскоба с
поверхности раковой язвы обнаруживаются раковые клетки. При
бактериоскопическом исследовании налета с поверхности
шанкра определяется бледная трепонема
37. Вторичный сифилис
Слизистая оболочка полости рта является частым, аиногда и единственным местом локализации
сифилидов вторичного периода. Почти у половины
больных с явлениями вторичного сифилиса
наблюдаются поражения СОПР в виде розеолезных
и папулезных элементов. Пустулезные высыпания
на слизистой рта возникают крайне редко.
38. Вторичный сифилис
Вторичный период сифилиса начинается через 6-7недель после появления твердого шанкра, когда на
фоне симптомов, свойственных первичному периоду
сифилиса (твердый шанкр, регионарный склераденит,
полиаденит), появляется обильная розеолезно папулезная сыпь. Вторичный период продолжается в
течение 3-5 лет и сопровождается положительными
серологическими реакциями. Особенностью
вторичного периода сифилиса является волнообразное
течение, когда периоды активного проявления болезни
сменяются периодами скрытого, бессимптомного
течения болезни.
39. Вторичный сифилис
Продолжительность каждого из этих периодов болезнииндивидуальна (в среднем 1,5-2 мес.). Вторичный период
сифилиса характеризуется наличием большого
количества бледных трепонем в высыпаниях и
вследствие этого большой заразностью и в тоже время
доброкачественным течением: возникающие в этот
период высыпания склонны и без лечения к полному
регрессу. Это касается не только кожи и слизистых
оболочек, но и внутренних органов, нервной системы. За
время болезни происходит несколько смен рецидивов
сифилиса и скрытых периодов, причем чем больше
времени прошло с момента заражения, тем
продолжительнее латентные периоды и меньше
высыпаний при рецидивах.
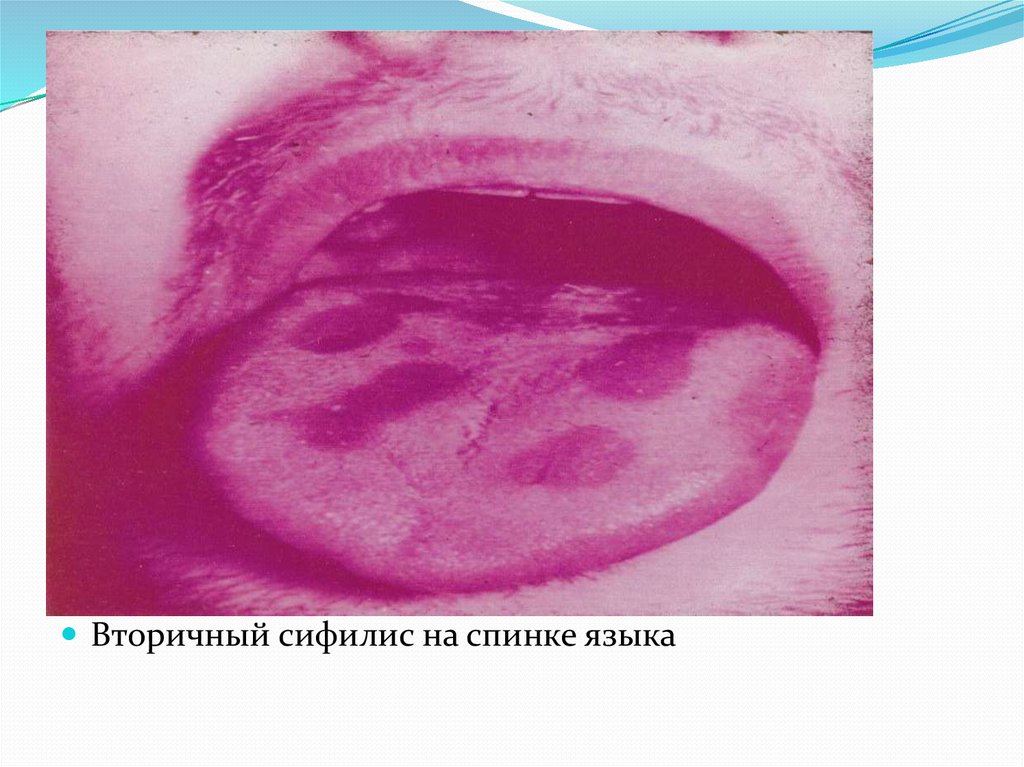
40.
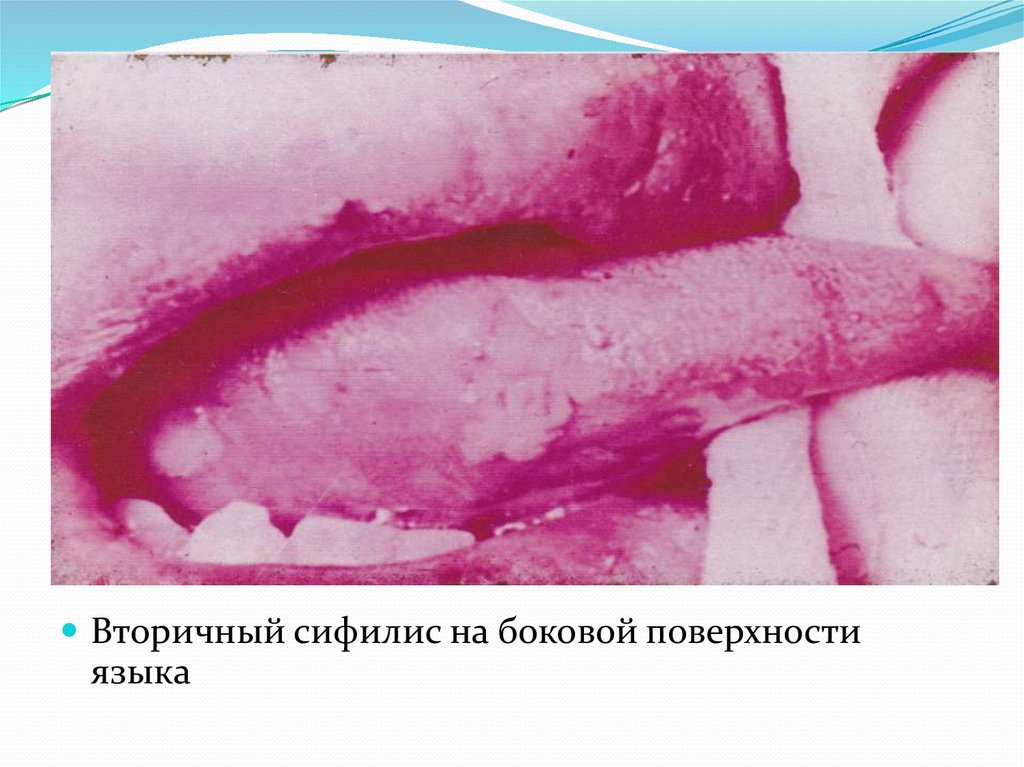
Вторичный сифилис на спинке языка41.
Вторичный сифилис на боковой поверхностиязыка
42. Дифференциальная диагностика вторичного сифилиса.
Розеолезные высыпания на слизистой полости ртадифференцируют с банальной катаральной ангиной,
лекарственными высыпаниями. Сифилитические
папулы на СОПР могут напомнить лейкоплакию,
папулы красного плоского лишая, очаги красной
волчанки, хронический гиперпластический кандидоз,
географический язык. Эрозированные
сифилитические папулы следует отличать от МЭЭ,
булезного пемфигоида, истинной пузырчатки,
простого пузырькового лишая.
43. Третичный сифилис
Третичный период сифилиса наблюдается далеко не у всехбольных, даже если они не лечатся. Начинается он через
4-6 лет после начала заболевания, имеет злокачественное
течение. Третичный период продолжается десятилетиями,
характеризуется развитием воспалительных инфильтратов
(гумм и бугорков), склонных к распаду и нередко
вызывающих значительные деструктивные, порой
несовместимые с жизнью изменения в органах и тканях.
Формой поражения языка третичным сифилисом является
склеротический глоссит как следствие диффузной
сифилитической инфильтрации .Процесс развивается в
мышцах языка. В следствие прогрессирующего склероза
язык теряет эластичность, эпителий спинки истончается,
язык уменьшается, фиброзно уплотняется.
44. Третичный сифилис
В тоже время высыпания третичного сифилиса незаразны для окружающих, т.к. в отделяемом
отсутствует возбудитель. Классические
серологические реакции при активных формах
третичного сифилиса положительны у 70-80%
больных, при скрытых – у 50-60%. Однако РИФ и
РИБТ положительны у всех больных третичным
сифилисом.
45. Третичный сифилис
Симптомы третичного сифилиса появляются внезапно,высыпания мономорфны, необильны, сгруппированы,
асимметричны. В процесс вовлекаются внутренние
органы, нервная система, кости. В третичный период на
СОПР могут появиться гуммы, гуммозная диффузная
инфильтрация и бугорковые высыпания. При этом
слизистая полости рта может быть единственным местом
клинического проявления заболевания.
Гуммозная язва дифференцируется с другими язвами, в том
числе и с твердым шанкром. А бугорковый сифилид
отличают от туберкулезного поражения СОПР, раковой
язвы, лепры.
46. Стоматологические аспекты лечения
Лечение проводят дерматовенерологи в кожновенерологических диспансерах согласно специальным
схемам лечения
Стоматологические аспекты лечения
Соблюдение правил работы с инфицированными
больными (перчатки, очки и т.д.)
По возможности санация полости рта, соблюдая меры
предосторожности, назначение симптоматического
лечения.
При проявлении перфорации твердого и мягкого неба –
пластика через 5 лет после окончания успешного лечения
47. Гонорея.
ГОНОРЕЙНЫЙ СТОМАТИТ – острое инфекционное заболевание СОПР,возбудителем которого является гонококк Нейссера.
У детей заражение происходит во время родов при прохождении через
половые пути матери, занесением инфекции обслуживающим
персоналом или другими больными и сопровождается поражением не
только слизистой полости рта, но слизистых носа и глаз. У взрослых
стоматит чаще всего возникает от орогенитальных контактов и у мужчин
– гомосексуалистов. У взрослых гонококковый стоматит встречается
гораздо чаще, чем его диагностируют. Это связано с тем, что осмотр
полости рта и носа у больных гонореей не проводится; во-вторых,
стоматологи мало знакомы с этим заболеванием и, в третьих,
гонококковый стоматит часто протекает бессимптомно, а также может
происходить самоизлечение. По данным ВОЗ, гонорейное поражение
слизистой оболочки полости рта и глотки находят в среднем у 48%
мужчин и 12,5% женщин, больных гонореей, а также у каждого
четвёртого гомосексуалиста.
48. Гонорея.
Инкубационный период составляет от 1 суток до 1месяца и более. Гонококки, попавшие на СОПР, через
3-4 суток по межклеточным пространствам достигают
субэпителиальной соединительной ткани и вызывают
воспалительную реакцию с образованием гнойного
экссудата. Её рассматривают как миграцию
нейтрофильных гранулоцитов и плазмоцитов к месту
проникновения возбудителя.
49. Гонорея.
Жалобы пациентов скудны. При осмотре слизистаяпреимущественно нижних отделов полости рта (губ, десен,
боковых и нижней поверхности языка и дна полости рта), а
также глотки, миндалин, гортани ярко гиперемирована и
покрыта большим количеством серого, иногда
зеленоватого гнойного налета с неприятным запахом. При
отсутствии лечения процесс может распространяться в
глубину с образованием эрозий или переходом их в язвы.
Язвы поверхностные, небольших размеров, с
неправильными не подрытыми краями, мягкие,
малоболезненные при пальпации, с не значительными
грязно-серыми выделениями. Общее состояние не
нарушено.
Диагноз подтверждается обнаружением гонококка при
микроскопии экссудата.
50. Гонорея.
Дифференциальная диагностика проводится сдифтерией, медикаментозным аллергическим стоматитом,
многоформной экссудативной эритемой, язвенным и
грибковым стоматитом.
Лечение гонорейного стоматита идентично лечению
гнойно-некротических поражений СОПР: используют
ферменты, антисептические орошения полости рта,
антибиотики и сульфаниламидные препараты. Основную
терапию проводит дерматовенеролог антибиотиками в
соответствующих дозах. Параллельно назначают
сульфаниламидные препараты (сульфамонометоксин,
сульфадиметоксин и др.).
51. Гонорея.
Профилактика Профилактические мероприятия имеютбольшое значение в борьбе с заболеванием. Для
предупреждения заражения сразу после рождения
слизистую оболочку полости рта обрабатывают 2%
раствором нитрата серебра.
У взрослых, больных гонореей мочеполовых органов,
необходимо осматривать слизистую оболочку полости рта
и горла, при необходимости проводить исследования на
гонококк. До выздоровления необходимо придерживаться
профилактических мероприятий, чтобы избежать
инфицирования членов семьи больного.
52. Дифтерия.
Дифтерия (dyphteria) – острое инфекционноезаболевание, передающееся воздушно-капельным
путём. Возбудителем является дифтерийная палочка
Лефлера, патогенные свойства которой определяются
её экзотоксином. Чаще встречается (95-99%)
дифтерия зева, 0,66% - поражения СОПР.
Клиника. Инкубационный период длится 2 – 10 дней.
Больные жалуются на боль в горле, повышение
температуры тела до 38° – 39°С, общую слабость,
боль в сердце, отсутствие аппетита.
53. Дифтерия.
С первых часов заболевания появляется гиперемия и отёкслизистой оболочки миндалин (дифтерийная ангина). Дальше
образуются массивные фибринозные плёнки белого или
серовато-белого цвета, которые распространяются на слизистую
оболочку носовой части глотки, твёрдое нёбо. Плёнчатый налёт
плотно спаянный с подлежащими тканями, имеет сладковатый
запах и очень трудно снимается, обнажая кровоточащую
поверхность. Образование плёнок связано с фибринозной
формой воспаления и является местной реакцией на внедрение
палочки Лефлера и её токсинов. С прогрессированием
заболевания налёт распространяется и утолщается, цвет его
становится грязно-серым. Если плёнки снять, они образуются
снова. Дифтерийные поражения могут распространяться на
дёсна, слизистую оболочку щёк, языка.
54. Дифтерия.
При гингивите сначала поражается десневой край имежзубные десневые сосочки, потом процесс
распространяется на всю десну. Как и при дифтерии
зева, на дёснах образуется беловато-желтый или
сероватый налёт. Плёнки в этих местах снимаются
значительно легче, после чего обнажается
незначительно кровоточащая эрозия в отличие от
дифтерии зева.
Диагностика заболевания базируется на данных
бактериологического исследования, проведении
реакции пассивной гемаглютинации.
55. Дифференциальная диагностика дифтерии.
Дифференциальную диагностику дифтерии полости ртапроводят с проявлениями скарлатины, инфекционного
мононуклеоза, ангины Симановского-Венсана, язвеннонекротического стоматита, многоформной экссудативной
эритемы, аллергического стоматита, острого атрофического
кандидоза, лейкоза.
Лечение. Общее – выражается в введении антитоксина
дифтерии и дезинтоксикационной терапии в условиях
стационара. Назначают противовоспалительные средства,
витамины, сердечные препараты.
Местно используют антисептики, антибиотики, ферменты,
обезболивающие препараты и кератопластические средства.
Для профилактики дифтерии важное значение имеет прививка
анатоксином.
56. Лепра
ЛЕПРА - (син.: болезнь Ганзена, ганзеноз,проказа) представляет собой хроническое
инфекционное заболевание человека, вызываемое микобактериями лепры(А.Ганзен,
1874, Норвегии),характеризующееся разнообразными по клиническим проявлениям
гранулематозными поражениями кожи,
слизистых верхних дыхательных путей, периферической нервной системы, глаз, а при
поздней диагностике - внутренних органов и
костно-мышечного аппарата.
57.
По мадридской классификациивыделяются два полярных типа лепры:
лепроматозный и туберкулоидный и две промежуточные
группы – недифференцированную и
пограничные, и субполярные.
58. Туберкудоидный тип лепры (ТТ)
Поражаются в основном кожа и периферические нервы, реже - некоторые внутренниеорганы. Кожные проявления ТТ, в зависимости от стадии, имеют вид одиночных
пятен, или папулёзных высыпаний, бляшек,
бордюрных элементов.
59. Лепроматозный тип
Лепроматозный тип отличается большимразнообразием кожных проявлений, ранним
вовлечением в процесс слизистых оболочек
и внутренних органов и более поздним –
нервной системы, труднее поддаётся
лечению.
60. Диагностика, диф.диагностика, лечение лепры
Важное значение для правильной диагностики имеетанамнез (проживание в эндемичной зоне, контакт с
больными лепрой). Следует также учитывать срок
существования пятен, жалобы больного на парестезии
кожи верхних и нижних конечностей, нарушения
чувствительности кожи, неврологические боли и
артралгию в конечностях, ожоги и рубцы кожи.
Основным показателем иммунореактивности организма
человека относительно возбудителя лепры является
внутрикожная лепроминовая проба (реакция Мицуди).
Дифференциацию проводят с неспецифическими язвами
СОПР и поражениями при туберкулезе, сифилисе,
опухолевых процессах.
Лечение больных лепрой осуществляют в
противолепрозных учреждениях. В полости рта –
местное симптоматическое лечение.






















































 Медицина
Медицина