Похожие презентации:
Анафилактический шок
1. Анафилактические реакции. Анафилактический шок
УЗ «Гомельская областная клиническая больница»,отделение анестезиологии и реанимации
2016 год
2. Определение анафилаксии
Термин “анафилаксия” (греч. ana — обратный, phylaxis —защита) был предложен P. Portier и C. Richet еще в 1902 году
для обозначения необычной, иногда смертельной реакции у
собак на повторное введение им экстракта из щупалец актиний.
Позднее аналогичную реакцию обнаружили и описали у людей.
Начиная с 1902 г. было опубликовано большое количество
исследований и обзоров, посвященных анафилаксии.
Британский комитет по безопасности лекарств рассмотрел 140
случаев анафилаксии, сообщив о 41 смертельном случае в
1966–1975 годах Lieberman оценил риск анафилаксии как ее
проявление у 1,24–16,8 % жителей США .
Термин был одновременно введен российско-французским
иммунологом Александром Михайловичем Безредкой и
французским физиологом Шарлем Рише, который в 1913
году за исследование анафилаксии получил Нобелевскую
премию по физиологии и медицине.
3. Термины и определения
Анафилаксия - тяжёлая, угрожающая жизни системная реакциягиперчувствительности, характеризующаяся быстрым началом
проявлений со стороны дыхательных путей или гемодинамики, может
сопровождаться изменениями со стороны кожи или слизистых.
Анафилаксия – более широкое понятие чем анафилактический шок.
Анафилактоидная реакция – механизм дегрануляции связан с
образованием комплекса IgE-антиген или с прямым освобождением
гистамина.
Анафилактический шок (АШ) – вариант дистрибьютивного шока,
сопровождающийся выраженными нарушениями гемодинамики и
снижением систолического артериального давления ниже 90 мм рт.ст
или на 30% от исходного уровня,
приводящими к недостаточности кровообращения и гипоксии во всех
жизненно важных органах (согласно международным рекомендациям
World Allergy Organization, WAO).
Гипотензия для детей определена как:
< 70 мм рт.ст. от 1 месяца до 1 -го года
< 70 мм рт.ст. + (2 х возраст) c 1до 10 лет,
< 90 мм рт.ст. от 11 до 17 лет.
4. Нозология анафилаксий
Согласно Международной статистической классификации болезней ипроблем, связанных со здоровьем, десятого пересмотра к
анафилаксии относят:
Т78.0 - анафилактический шок, вызванный патологической реакцией
на пищу;
Т78.2 - анафилактический шок, неуточненный;
Т80.5 - анафилактический шок, связанный с введением сыворотки;
Т80.9 - осложнение, связанное с инфузией, трансфузией и лечебной
инъекцией, неуточненное;
Т81.1 - шок во время или после процедуры, не классифицируемый в
других рубриках;
Т88.2 - шок, вызванный анестезией;
Т88.6 - анафилактический шок, обусловленный патологической
реакцией на адекватно назначенное и правильно примененное
лекарственное средство;
Т88.7 - патологическая реакция на лекарственное средство и
медикаменты, неуточненная.
5. Этиологические факторы анафилаксий
Рост анафилаксии был отмечен во всех возрастных группах,независимо от пола и географии. Это напрямую связано с
изменением диетических режимов и увеличением применения
лекарственных средств. За четыре года (апрель 1991 – май
1995) в Великобритании было зарегистрировано 2424
первичных диагноза анафилаксии по Международной
классификации болезней (International Classification of Diseases
(ICD), причем отмечается рост с 5,6 случаев на 100000
населения в 1991–1992 годах до 10,2 — в 1994–1995, с 20
случаев в 1980 годах до 50 на 100000 населения в 1990 годах.
Анафилаксии больше подвержены молодые люди и женщины
Одно из наиболее опасных осложнений лекарственной
аллергиии, заканчивающееся примерно в 10—20 % случаев
летально.
Распространенность случаев анафилактического шока: 5
случаев на 100 000 человек в год.
6. Этиологические факторы анафилаксий
Скорость возникновения анафилактического шока — отнескольких секунд или минут до 5 часов от начала контакта
с аллергеном.
В развитии анафилактической реакции у больных с высокой
степенью сенсибилизации ни доза, ни способ введения аллергена
не играют решающей роли. Однако большая доза препарата
увеличивает тяжесть и длительность течения шока.
Первопричиной анафилактического шока было проникновение яда
в организм человека, например, при укусе змеи. В последние годы
анафилактический шок стал часто наблюдаться при
терапевтическом и диагностическом вмешательствах —
применении лекарств (пенициллина и его
аналогов, стрептомицина, витамина
B1, диклофенака, амидопирина, анальгина, новокаина), иммунных
сывороток, йодсодержащих рентгеноконтрастных веществ, при
накожном тестировании и проведении гипосенсибилизирующей
терапии с помощью аллергенов, при ошибках переливания крови,
кровезаменителей, синтетических декстранов.
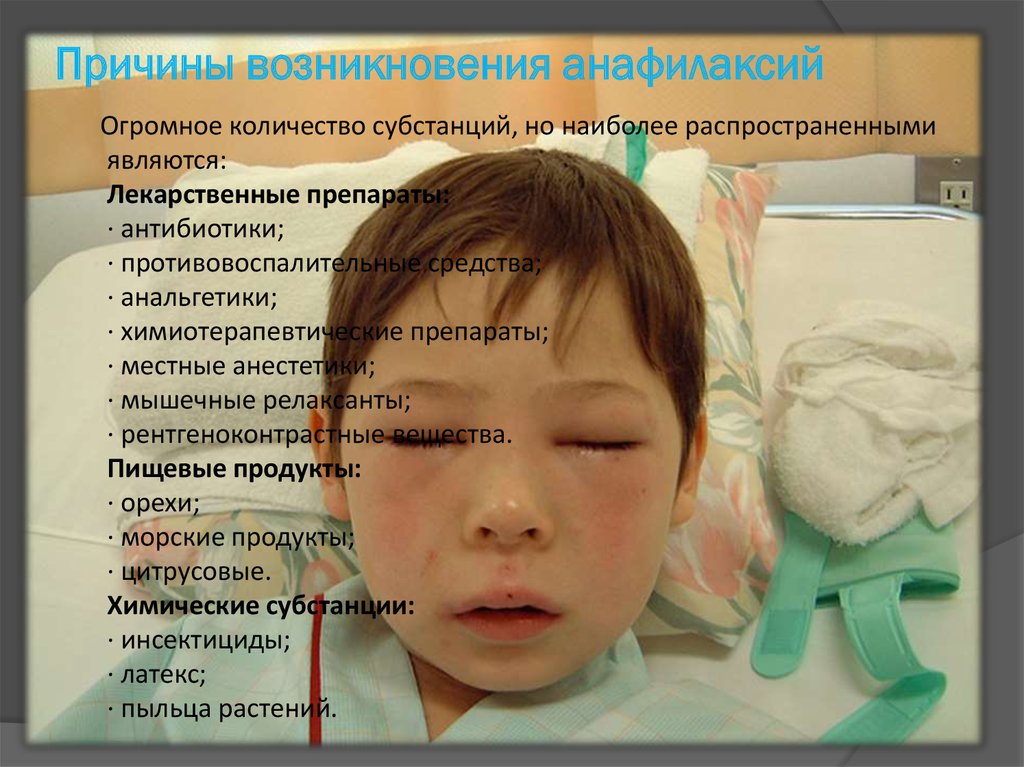
7. Причины возникновения анафилаксий
Огромное количество субстанций, но наиболее распространеннымиявляются:
Лекарственные препараты:
· антибиотики;
· противовоспалительные средства;
· анальгетики;
· химиотерапевтические препараты;
· местные анестетики;
· мышечные релаксанты;
· рентгеноконтрастные вещества.
Пищевые продукты:
· орехи;
· морские продукты;
· цитрусовые.
Химические субстанции:
· инсектициды;
· латекс;
· пыльца растений.
8. Частые причины анафилаксий в периоперационном периоде
Наиболее часто анафилактические реакции впериоперационном периоде можно
наблюдать при применении миорелаксантов
(62,0%), латекса (16,5 %), анестетиков (7,4%),
антибактериальных препаратов (4,7%), опиатов
(1,9%); крайне редко – местных анестетиков
(0,7 %).
Частота анафилаксии составляет в среднем 1 :
3500 – 1 : 13000, 1 / 3 этих случаев
происходит во время анестезии.
9. Классификация анафилактических и анафилактоидных реакций (Lieberman P. L., 1999)
Анафилаксия (иммунозависимые реакции):· пищевые продукты (арахис, морские моллюски);
· лекарственные препараты (антибиотики, инсулин);
· укусы насекомых;
· физическая нагрузка (возможно).
Анафилактоидные реакции (прямое освобождение медиаторов из тучных клеток и
базофилов):
· лекарственные препараты (наркотические анальгетики);
· вирусные заболевания (простуда);
· действие солнечного света;
· физическая нагрузка;
· идиопатические;
· препараты, влияющие на метаболизм арахидоновой кислоты (аспирин, другие
нестероидные противовоспалительные средства);
· плазмозаменители: декстраны, альбумин (возможно);
· гаммаглобулин;
· цитотоксические препараты;
· трансфузионные реакции;
· неантиген/антитело-зависимая активация комплемента (рентгеноконтрастные
вещества, диализные мембраны).
10. Риск возникновения анафилаксий
Атопия является важным фактором риска в случаях, когда антигенвступает в контакт со слизистой оболочкой, то есть при пероральном
пути введения, но не тогда, когда вводится парентерально.
У пациентов с атопией (включая астму, пищевую аллергию и
атопический дерматит) обнаруживается статус повышенного
освобождения базофилов – спонтанного освобождения гистамина.
Кроме того, у пациентов с атопией в развитии реакции может иметь
значение дисфункция автономной нервной системы (блокада), которая
отмечается при некоторых атопических нарушениях типа
бронхиальной астмы.
Путь попадания антигена. Анафилаксия может возникнуть при любом
пути попадания антигена. Однако при парентеральном пути введения
антигена отмечаются более частые и тяжелые случаи
анафилактических и анафилактоидных реакций, чем при энтеральном.
Постоянный контакт с антигеном — важная составляющая
риска анафилаксии. Прекращение назначения антигена с
последующим его возобновлением может предрасполагать к
реакции.
11. Риск возникновения анафилаксий
Время, прошедшее после последней реакции. Чем больше временипрошло от последней реакции на лекарственное средство, тем меньше
вероятность развития повторной реакции. Возможно, причиной этого
является уменьшение синтеза IgE в результате отсутствия экспозиции с
аллергеном.
Пол и возраст. Например, к рентгеноконтрастным веществам,
плазмозаменителям, анестезирующим средствам риск выше у
взрослых, чем у детей. Анафилактические реакции на мышечные
релаксанты, аспирин и латекс чаще наблюдаются у женщин, в то
время, как реакции на яд насекомых — у мужчин (обусловливается
преимущественным родом деятельности и экспозицией: мужчин чаще
жалят насекомые, а женщины более часто работают в области
здравоохранения). У женщин чаще возникают реакции на
внутривенные мышечные релаксанты, вероятно, потому что эти
препараты содержат производные аммония, которые найдены во
многих косметических продуктах.
В некоторых случаях этиологический фактор анафилаксии остается
неизвестным. Аллергологи утверждают, что до 50 % всех случаев
анафилаксии имеют идиопатический характер. Диагноз
идиопатической анафилаксии ставят в тех случаях, когда другие
причины были исключены.
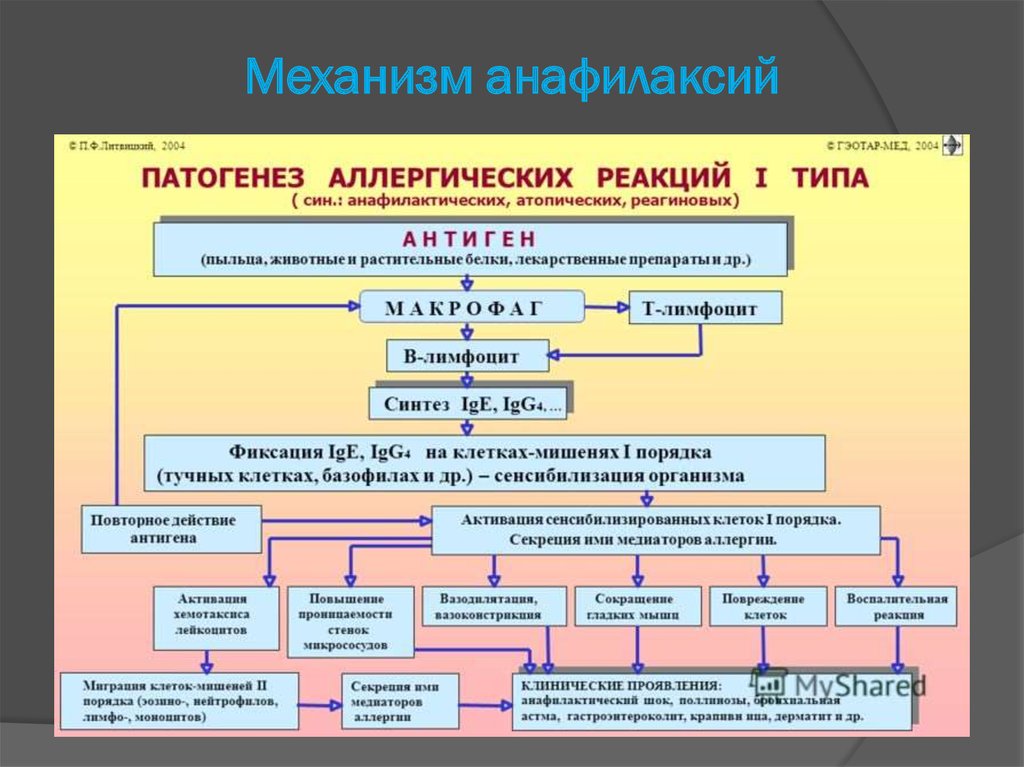
12. Механизм анафилаксий
IgE-опосредованная реакция с дегрануляцией тучных клеток ибазофилов с последующим освобождением химических
медиаторов (анафилактическая реакция): гистамин,
эозинофильный хемотаксический фактор анафилаксии,
высокомолекулярный нейтрофильный хемотаксический
фактор, гепарин и т.д.
Прямая дегрануляция тучных клеток (анафилактоидная реакция).
Вследствие сходства клинических проявлений анафилактических и
анафилактоидных
реакций и принципов терапии этих состояний Европейская академия
аллергологии и
клинической иммунологии рекомендует применять термин
«анафилаксия» вне зависимости
от механизма развития гиперчувствительности.
Термин «анафилактоидные реакции» более
к применению не рекомендуется.
13. Механизм анафилаксий
14. Механизм развития АШ
Системная вазодилатация и увеличениепроницаемости капилляров.
Развитие гиповолемии. Увеличения проницаемости
капилляров приводит к переходу больших объемов
внутрисосудистой жидкости в межклеточное
пространство. За 10 мин АШ человек может потерять
до 50 % внутрисосудистого объема жидкости.
Активация симпатической нервной системы, в легких
происходит повышенная конверсия ангиотензина-I в
ангиотензин-II. Отмечается корреляция между уровнем
ангиотензина-II и тяжестью АШ.
П р е д н а г р у з к а – норма или снижение.
Контрактильность – норма или снижение.
Постнагрузка – резкое снижение!
15.
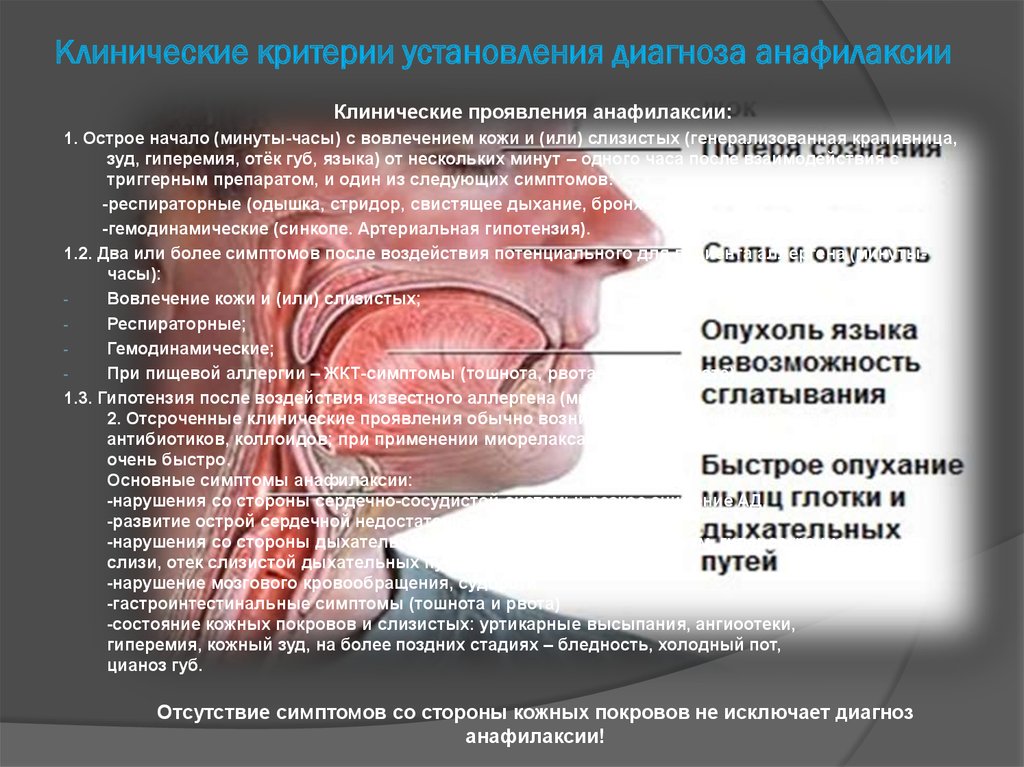
16. Клинические критерии установления диагноза анафилаксии
Клинические проявления анафилаксии:1. Острое начало (минуты-часы) с вовлечением кожи и (или) слизистых (генерализованная крапивница,
зуд, гиперемия, отёк губ, языка) от нескольких минут – одного часа после взаимодействия с
триггерным препаратом, и один из следующих симптомов:
-респираторные (одышка, стридор, свистящее дыхание, бронхоспазм);
-гемодинамические (синкопе. Артериальная гипотензия).
1.2. Два или более симптомов после воздействия потенциального для пациента аллергена (минутычасы):
Вовлечение кожи и (или) слизистых;
Респираторные;
Гемодинамические;
При пищевой аллергии – ЖКТ-симптомы (тошнота, рвота, боль в животе).
1.3. Гипотензия после воздействия известного аллергена (минуты-часы).
2. Отсроченные клинические проявления обычно возникают при применении латекса,
антибиотиков, коллоидов; при применении миорелаксантов, напротив, ответ развивается
очень быстро.
Основные симптомы анафилаксии:
-нарушения со стороны сердечно-сосудистой системы: резкое снижение АД,
-развитие острой сердечной недостаточности, нарушения ритма.
-нарушения со стороны дыхательной системы: одышка, бронхоспазм, гиперсекреция
слизи, отек слизистой дыхательных путей
-нарушение мозгового кровообращения, судороги
-гастроинтестинальные симптомы (тошнота и рвота)
-состояние кожных покровов и слизистых: уртикарные высыпания, ангиоотеки,
гиперемия, кожный зуд, на более поздних стадиях – бледность, холодный пот,
цианоз губ.
Отсутствие симптомов со стороны кожных покровов не исключает диагноз
анафилаксии!
17. КСФ АШ в зависимости от характера течения
1.2.
3.
4.
5.
Острое злокачественное течение c возможным летальным исходом (С):
• острое начало
• нарушение сознания вплоть до комы
• быстрое падение АД (диастолическое — до 0 мм рт.ст.)
• прогрессирование симптомов дыхательной недостаточности с явлениями
бронхоспазма
• частая резистентность к терапии
• неблагоприятный исход
Острое доброкачественное течение - типичная форма АШ:
• нарушение сознания: оглушение или сопор
• умеренные изменения сосудистого тонуса и
• признаки дыхательной недостаточности.
• хороший эффект от своевременной и адекватной терапии
• благоприятный исход.
Затяжной характер течения:
• выявляется после проведения активной противошоковой терапии, которая дает
временный или частичный эффект
• в последующий период симптоматика не такая острая, как при первых двух
разновидностях АШ
• возможна резистентность к терапии
• нередко приводит к формированию таких осложнений, как пневмония, гепатит,
энцефалит
• характерно для АШ, вследствие введения препаратов пролонгированного
действия.
Рецидивирующее течение:
• развитие повторного шокового состояния после первоначального купирования
его симптомов
• часто развивается после применения ЛС пролонгированного действи. Рецидивы по клинической картине могут отличаться от
первоначальной симптоматики, в ряде случае имеют более тяжелое и острое течение, более резистентны к терапии.
Абортивное течение:
• наиболее благоприятное
• часто протекает в виде асфиксического варианта типичной формы АШ
• минимальные нарушения гемодинамики
• быстро купируется.
18. Мероприятия оказания медицинской помощи при анафилаксии
Незамедлительное начало мероприятий по оказанию неотложноймедицинской помощи!
Неотложное лечение пациента с анафилаксией следует начинать при наличии
трёх из
нижеперечисленных признаков (А):
1) внезапное начало и быстрое прогрессирование симптомов;
2) жизнеугрожающие нарушения А (airway –дыхательные пути), и/или B
(breathing –
дыхания), и/или С (circulation – кровообращения);
3) изменения со стороны кожных покровов и/или слизистых (гиперемия,
уртикарная сыпь, ангионевротический отёк).
Отсутствие симптомов со стороны кожных покровов не исключает диагноз
анафилаксии!
Наиболее частые причины отсутствия сознания: гипоксия, гиперкапния,
гипоперфузия головного мозга вследствие гипотензии. Для оценки
используется шкала
комы Глазго. Также необходим контроль глюкозы крови для исключения
гипогликемии (< 3 ммоль/л – 50 мл 10% глюкозы внутривенно)
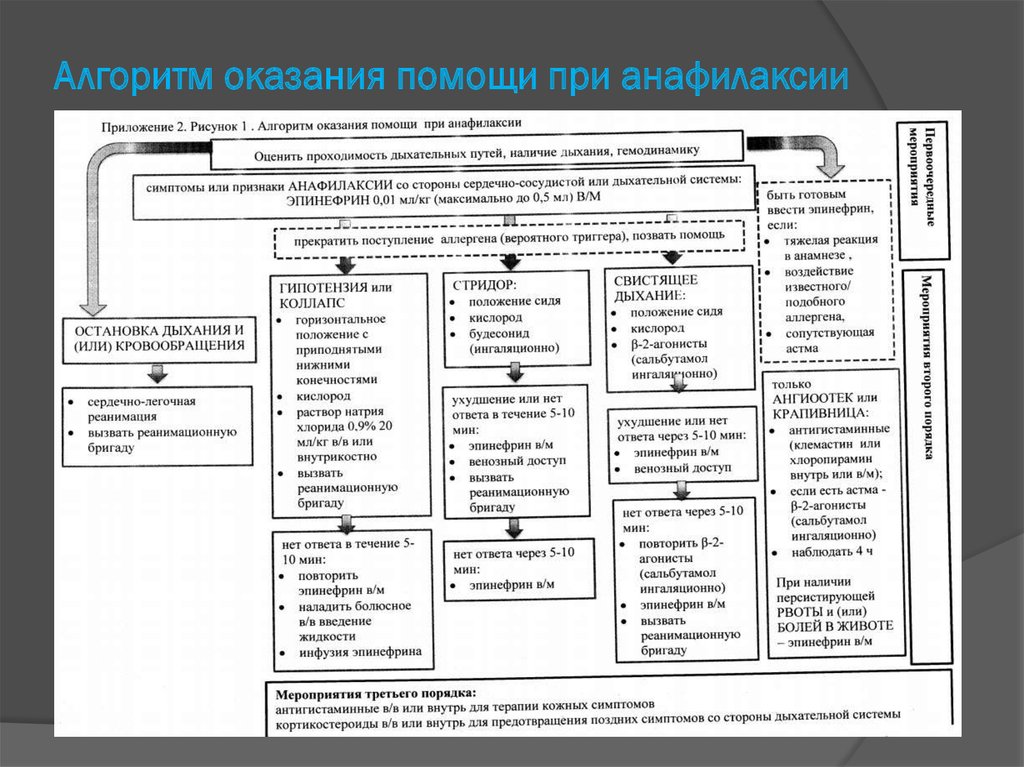
19. Алгоритм оказания помощи при анафилаксии
20. Мероприятия первого порядка
1. Оценка состояния пациента по протоколам PALS(проходимость ВДП, адекватность дыхания, гемодинамики,
уровень сознания, перфузии).
Алгоритм действий при первых признаках анафилаксии:
1. Немедленное введение раствора эпинефрина (1,0 мл – 1,8
мг) внутримышечно в середину передне-латеральной
поверхности бедра: взрослым 0,3-0,5 мл р-ра эпинефрина
(0,01 мл/кг, максимально 0,5 мл), детям – 0,05 мл/кг
(максимально 0,3 мл), новорождённым – 0,01 мл/кг;
2.
прекратить введение триггерного препарата;
3.
позвать на помощь;
4.
если лекарственное средство вводилось в/в – сохранить
венозный доступ (эпинефрин вводят в/в в дозе 0,3-0,5 мл в
разведении до 20 мл 0,9% хлорида натрия).
21. Мероприятия второго порядка
1.2.
-
Выполняют после мероприятий первого порядка:
При остановке дыхания и (или) кровообращения проводят СЛР
согласно действующим нормативным документам и вызывают
реанимационную бригаду. СЛР по протоколам BLS (НМС с
частотой 100-120 в минуту на глубину 5-6 см, детям – 100 в минуту
на глубину 5 см). Соотношение вдохов к компрессиям – 2:30.
При гипотензии или коллапсе:
Положение на спине с приподнятыми нижними конечностями;
Подача увлажнённого О2 через лицевую маску со скоростью
потока 6-8 л/минуту;
Венозный доступ! Введение кристаллоидов (изотонический хлорид
натрия 20 мл/кг) внутривенно или внутрикостно;
Вызов реанимационной бригады;
При отсутствии эффекта в течение 5-10 минут повторное введение
раствора эпинефрина (1,0 мл – 1,8 мг) взрослым 0,3-0,5 мл р-ра
эпинефрина (0,01 мл/кг, максимально 0,5 мл), детям – 0,05 мл/кг
(максимально 0,3 мл), новорождённым – 0,01 мл/кг;
22. Мероприятия второго порядка
При стридоре:Обеспечивают сидячее положение пациента;
Подача увлажнённого О2 через лицевую маску
со скоростью потока 6-8 л/минуту;
Беклометазон (будесонид) ингаляционно (1-2
вдоха).
При отсутствии эффекта в течение 5-10 минут
повторное введение раствора эпинефрина (1,0
мл – 1,8 мг);
Надёжный венозный доступ;
Вызов реанимационной бригады.
23. Мероприятия второго порядка
При бронхоспазме:Обеспечивают сидячее положение пациента;
Подача увлажнённого О2 через лицевую маску со
скоростью потока 6-8 л/минуту;
Ингаляции в2-агонистов: сальбутамол 100 мкг
дозирующий аэрозольный ингалятор (1-2 дозы) или
через небулайзер 2,5 мг/3 мл;
При отсутствии эффекта в течение 5-10 минут
повторное введение раствора эпинефрина (1,0 мл –
1,8 мг);
Надёжный венозный доступ!
При отсутствии эффекта на терапию в течение 5-10
минут: повторные ингаляции в2-агонистов, повторно
введение эпинефрина в рекомендуемой дозе, вызов
реанимационной бригады.
24. Мероприятия третьего порядка
Ведение ГКС (для предотвращения поздних симптомованафилаксии): преднизолон 90-120 мг (детям 2-5 мг/кг)
Введение антигистаминных лекарственных средств для терапии
кожных симптомов (крапивница, ангиоотек) в/м клеместин 2 мг или
хлоропирамин 20 мг или дифенгидрамин 25-50 мг в/м или в/в или
внутрь
Ингибитор фосфодиэстеразы аминофилин обладает
бронхолитическим эффектом, увеличивает сократимость
желудочков сердца и снижает сопротивление сосудов малого
круга. Начальная доза составляет 5–6 мг/кг в течение 20 мин, с
последующей инфузией при продолжающемся бронхиолоспазме
0,5–0,9 мг/кг/ч. Препарат вводится при стабильных показателях
гемодинамики.
Доставку пациента в отделение анестезиологии и реанимации
ближайшей организации здравоохранения, с госпитализацией
минуя приемное отделение.
25. Дифференциальная диагностика анафилаксии
1. Заболевания кожи и слизистыххроническая рецидивирующая крапивница или ангиоотек;
синдром перекрестной пищевой аллергии при поллинозе;
2. Респираторные заболевания:
острый ларинготрахеит; обструкция трахеи или бронхов (инородное тело, дисфункция
голосовых связок); астматический статус (без вовлечения других органов);
3. Сердечно-сосудистые заболевания:
вазовагальная синкопальная реакция; эмболия легочной артерии; инфаркт миокарда;
сердечные аритмии; гипертонический криз; кардиогенный шок;
4. Фармакологические или токсические реакции
этанол; гистамин (отравление рыбой семейства скумбриевых); опиаты;
5. Нейропсихические заболевания:
гипервентиляционный синдром; паническое расстройство; соматоформные расстройства
(психогенная одышка, дисфункция голосовых связок); диссоциативные расстройства;
эпилепсия;
цереброваскулярные болезни; психозы;
кома (метаболическая, травматическая);
6. Эндокринные заболевания: гипогликемия; тиротоксический криз; карциноидный синдром;
опухоли с продукцией вазоинтестинального полипептида; феохромоцитома;
26. Профилактика анафилактических реакций
Факторы, повышающие риск анафилаксии.1. Прием лекарственных средств:
нестероидные противовоспалительные средства;
нгибиторы ангиотензинпревращающего
фермента;
р-б локаторы;
2. Особенности пациента:
подростковый, пожилой возраст;
беременность;
психогенный стресс;
3. Сопутствующие заболевания:
астма и атопические состояния; сердечно-сосудистые
заболевания; системный мастоцитоз;
острые инфекции;
4. Образ жизни:
физическая нагрузка; прием алкоголя
27. Профилактика анафилактических реакций
1. В медицинской документации пациента должны быть указаны предполагаемые причины анафилаксии ипредпринятые меры по оказанию экстренной медицинской помощи.
2. При оказании всех видов медицинской помощи обязателен сбор аллергологического анамнеза, в т.ч. по
переносимости лекарственных средств:
какие лекарственные средства вызывали симптомы, подбные аллергическим - анафилаксию,
бронхоспазм, ангиоотек, крапивницу, ринит, конъюнктивит и др.
есть ли подтверждение в медицинской документации;
применял ли пациент эти лекарственные средства в последующем без вышеперечисленных симптомов.
3. После перенесенного эпизода анафилаксии обязательно направление на консультацию к врачу аллергологуиммунологу .
4. Кабинеты, в которых выполняется парентеральное введение лекарственных средств, в приемных и других
отделениях должны быть укомплектованы укладкой для оказания экстренной медицинской помощи при
анафилаксии:
Система инфузионно-трансфузионная 1 шт; Шприц 2 мл, 5 мл и 20 мл - по 2 шт; Раствор хлорида натрия
0,9 % - 250 мл - 4 шт; Периферический венозный катетер разм. 18g или 20g 2 шт; Воздуховод
(ларингеальная маска); Мешок Амбу; Эпинефрин 1,8 мг/мл 1,0 мл - 5 ампулы; Сальбутамол (аэрозоль для
ингаляций) 100 мкг/доза 400 доз - 1 флакон (или при наличии небулайзера Сальбутамол сироп 0,4 мг/мл
125 мл); Будесонид (аэрозоль для ингаляций 100 мкг/доза 200 доз) - 1 флакон; Преднизолон 30 (25) мг/мл
- 1 мл - 3 ампулы; Клемастин 1 мг/мл 2 мл - 3 ампулы или хлорапирамин 20 мг/мл - 1 мл - 3 ампулы или
дифенгидрамин 10 мг/мл - 1 мл - 3 ампулы; Жгут медицинский; Тонометр медицинский
5. Наличие только ангиоотека или крапивницы не является анафилаксией и оказание медицинской
помощи при этом включает:
введение антигистаминных лекарственных средства в/м, в/в или внутрь для терапии кожных симптомов
(клеместин 2 мг; хлоропирамин 20 мг; дифенгидрамин 25-50 мг);
введение кортикостероидов - преднизолон 25-30 мг (детям 0,5-1 мг/кг);
наблюдение в течение 4 ч.
28. Ключевые моменты терапии анафилаксий
1.2.
3.
4.
5.
По данным Европейского Совета по
реанимации 2015 года и Национального Совета по реанимации
(Россия): Раннее распознавание и немедленное внутримышечное
введение адреналина остается основой лечения анафилаксии.
Таким образом, к неотложной терапии анафилаксии относят:
введение эпинефрина, инсуффляцию О2 с высоким потоком и
инфузионную нагрузку.
Кортикостероиды не относят к препаратам первой линии для
лечения анафилаксии,
так как они не влияют на исход острой анафилаксии, но могут
предотвратить вторую фазу
реакций спустя 24–72 ч после начальных симптомов.
Антигистаминные препараты относят ко второй линии лечения
анафилаксии из-за их
воздействия на потенцируемую гистамином вазодилатацию и
бронхоконстрикцию.
У больных, которые до анафилактической реакции принимали
ингибиторы АПФ или b-блокаторы, артериальная гипотензия
более резистентна к лечению.
29. Ключевые моменты терапии анафилаксий
Адреналин является препаратом выбора при АШ: стимуляция a1-адренорецепторов вызываетвазоконстрикцию и увеличивает АД; стимуляция b-рецепторов оказывает бронхолитический
эффект, ингибирует освобождение медиаторов, увеличивая внутриклеточное содержание
циклического АМФ в мастоцитах и базофилах.
Применение 0,75–1,5 мкг/кг в разведении адреналина 1:100000 оказывает при анафилаксии
сохраняющий жизнь эффект и ингибирует дальнейшую продукцию мастоцитами медиаторов
Неблагоприятные побочные эффекты при внутривенном введении адреналина чаще
наблюдаются при недостаточном разведении, слишком быстром введении и передозировке .
У пациентов с отеком гортани, но без выраженной гипотензии, следует ограничиться
внутримышечным или подкожным введением. Рекомендуется раннее внутримышечное
введение адреналина в дозе 0,5 мл (1:1000) для взрослых всем пациентам с
клиническими симптомами шока, отека дыхательных путей или затруднения дыхания.
Дозу адреналина необходимо увеличивать только у пациентов после приема амитриптилина,
имипрамина и b-блокаторов, которые, как считают, ингибируют механизм чрезмембранного
поступления норадреналина в адренергические нейроны,
Альтернативой увеличения дозы адреналина у этих больных является применение глюкагона,
который увеличивает циклический АМФ независимо от b-рецепторов .
У пациентов во время АШ преобладает вазодилатация с низким сосудистым сопротивлением,
что требует стимуляции a1-адренергических рецепторов. Поэтому в некоторых ситуациях из
катехоламинов предпочтение может быть отдано фенилэфрину (мезатону) или норадреналину
в дозе 4–8 мкг/мин (0,05–0,1 мкг/кг/мин),
Изопротеренол назначается при рефрактерном бронхиолоспазме и легочной гипертензии в
стартовой дозе 0,5–1 мкг/мин.
При персистирующей артериальной гипотензии используется внутривенная инфузия таких
препаратов, как дофамин, добутамин.
30. Степени выраженности клинических проявлений анафилаксии
Степени проявления:I. Генерализованные кожные проявления: эритема,
уртикарная сыпь ± ангионевротический отек
II. Умеренная полиорганная недостаточность:
- кожные проявления
- гипотензия, выраженная брадикардия
- гиперреактивность бронхов (кашель, нарушение
вентиляции)
III. Жизнеугрожающая ПОН, требующая интенсивной
терапии:
-коллапс, тахикардия или брадикардия, артимии
- бронхоспазм
Кожные проявления могут отсутствовать или появиться
только после
стабилизации АД
IV. Остановка дыхания или кровообращения
V. Смерть в результате неэффективности СЛР
31. Профилактика анафилактических реакций
В последние годы частота развития фатальных реакций при анафилаксии составляет 3–10%, что ставит переданестезиологом-реаниматологом задачу тщательного сбора аллергологического анамнеза и при
необходимости – направления для выполнения дополнительных исследований.
1. При отягощенном аллергологическом анамнезе перед оперативным вмешательством,
рентгеноконтрастным исследованием провести премедикацию: за 30 минут - 1 час до
вмешательства вводят дексаметазон 4 -8 мг или преднизолон 30-60 мг в/м (или в/в
капельно на изотоническом растворе натрия хлорида); клемастин (Тавегил) 0,1% -2 мл или
хлоропирамина гидрохлорид (Супрастин) 0,2% -1-2 мл в/м или в/в.
2. При экстренной ситуации (оперативные вмешательства, рентгеноконтрастные
исследования и в другой экстренной клинической ситуации) врач любой специальности
должен:
- тщательно собрать аллергологический анамнез
- фармакологический анамнез (обратить внимание при сборе анамнеза, на какой препарат
развилась реакция, на какой день приема ЛС, путь введения препарата, через какой
промежуток времени после приема ЛС развилась реакция, в какой дозе применялся
препарат, клинические проявления реакции, чем купировалась реакция, по поводу чего
применялся препарат, были ли ранее реакции на ЛС, принимал ли после реакции
препараты из этой группы, какие препараты принимает и переносит хорошо) с целью
решения вопроса о премедикации, а также, какие препараты или их производные, или
препараты с перекрестно-реагирующими свойствами, необходимо исключить из
использования.
3. Кожные тесты с лекарственными препаратами при отсутствии указаний в анамнезе на
лекарственную непереносимость неинформативны и не показаны.
4. Избегать полипрагмазии!
5. Назначение ЛС строго по показаниям.
6. Наблюдение за пациентом в течение не менее 30 минут после введения ЛС.
32. Профилактика у пациентов с анафилаксией во время предыдущего оперативного вмешательства
Задачей аллергологического обследования являетсяустановление причинного
фактора (аллергена) с определением конкретного
механизма реализации аллергической
реакции. Стандартная схема аллергологического
обследования (врача аллергологаиммунолога) состоит из нескольких этапов:
• 1-й этап – сбор аллергоанамнеза;
• 2-й этап – физикальное обследование больного;
• 3-й этап – постановка кожных диагностических проб;
• 4-й этап – проведение провокационных проб;
• 5-й этап – лабораторные методы диагностики.
Тактика действий определяется в зависимости от типа и
экстренности оперативного
вмешательства.





























 Медицина
Медицина