Похожие презентации:
Кома. Классификация комы
1. кома
2. кома
это угрожающее жизни состояние нарушениясознания, обусловленное повреждением особых
структур головного мозга и характеризующееся
полным отсутствием контакта больного с
окружающим миром.
3. Классификация комы
Кому можно классифицировать по 2 группамкритериев:
1) в зависимости от причины, которая ее вызвала;
травматическая, эпилептическая, апоплексическая
(результат инсульта головного мозга),
менингиальная, опухолевая, эндокринная (при
снижении функции щитовидной железы, сахарном
диабете), токсическая.
2) по уровню угнетения сознания.
4.
В зависимости от тяжести состояния(глубины угнетения сознания) принято
выделять следующие виды ком:
Прекома (сопор) – состояние, предшествующее
наступлению комы.
I степени (легкая, подкорковая);
II степени (умеренная, переднестволовая,
«гиперактивная»);
III степени (глубокая, заднестволовая, «вялая»);
IV степени (запредельная, терминальная).
5.
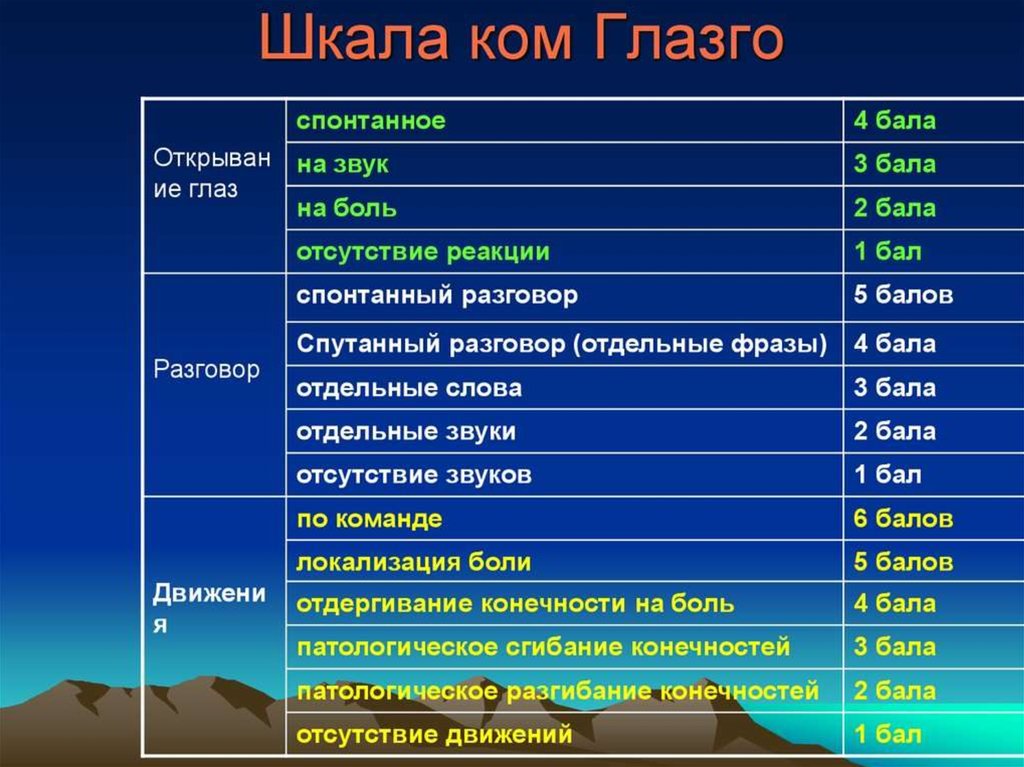
Наиболее распространена в диагностикешкала глубины коматозных состояний Глазго
(по географическому названию города Глазго,
в университете которого была разработана
методика).
6.
7.
8. Симптомы комы различной степени:
Прекома. Может длиться несколько минут илинесколько часов. Сопровождается спутанностью
сознания, нарушением координации, резкой
сменой периодов активности и возбуждения. Все
рефлексы, как правило, сохраняются, но движения
не полностью координируются.
9.
Кома I степени. Проявляется торможением реакций,оглушенностью, вялостью при сохранении основных
рефлексов. Контакт с больным осложнен, речь
нарушена, сознание спутано, человек впадает в ступор,
сон. Глаза ритмично двигаются влево-вправо, как
маятник. Некоординированные зашитные движения на
болевые раздражители. М.б.лёгкие нарушения
дыхательной и СС деятельности.
Кома II степени. Человек не реагирует на физические
раздражители – боль, свет, звуки, находится в ступоре,
контакта с ним нет. Давление снижается, сердечный
ритм ускоряется, зрачки сужены. Изредка
прослеживается хаотичная двигательная активность
конечностей, а также самопроизвольное испражнение.
10.
Кома III степени. Больной пребывает в глубокомсне, отсутствует всяческая реакция на внешний
мир, мыслительная деятельность отсутствует,
мышцы периодически могут спазмироваться.
Зрачки увеличены, температура тела снижена,
дыхание учащенное и неглубокое. Глотательные
рефлексы отсутствуют, человек не контролирует
выделительные процессы.
Кома IV степени. Терминальное состояние,
требующее поддержки аппаратами
жизнеобеспечения – искусственной вентиляции
легких, парентерального питания и поддержки
ССС . Рефлексы полностью отсутствуют, зрачки не
реагируют на свет, в мышцах нет тонуса, кровяное
давление критически снижено.
11.
Лечение комы проходит в отделении реанимации,туда госпитализируют пациента при первой же
возможности. Первая задача медиков –
стабилизировать состояние пациента и поддержать
его жизненные функции, в том числе и с помощью
аппаратов вентиляции легких, искусственного
кровообращения и других. Дальнейшие лечебные
процедуры будут зависеть от результатов
проведенных анализов.
На эффективность методов лечения комы влияет
точное определение причины ее возникновения.
Попутно лечатся осложнения, вызванные
наступлением комы.
12. Принципы интенсивной терапии
К мерам, обеспечивающим жизненно важные функцииорганизма, относят:
поддержку дыхания. При необходимости проводится
санация дыхательных путей для восстановления их
проходимости (удаляются инородные тела, слизь,
мокрота, рвотные массы, расправляется запавший
язык), устанавливается воздуховод, кислородная маска,
проводится искусственная вентиляция легких;
поддержку системы кровообращения
(использование средств, повышающих артериальное
давление при гипотензии, и снижающих при
гипертензии; средств, нормализующих сердечный
ритм; нормализация объема циркулирующей крови).
13.
Ликвидация отёка головного мозга.Ограничение очагов повреждения головного
мозга.
Противосудорожная терапия.
14. Также применяются симптоматические меры для снятия имеющихся нарушений:
большие дозы витамина В1 при подозрении на алкогольноеотравление;
противосудорожные препараты при наличии судорог;
противорвотные препараты;
седативные препараты при возбуждении;
внутривенно вводится глюкоза (даже если не известна причина
комы, потому что риск повреждения головного мозга от низкого
содержания глюкозы в крови выше, чем от высокого. Введение
некоторого количества глюкозы при высоком содержании ее в
крови не нанесет большого вреда);
промывание желудка при подозрении на отравление лекарствами
или некачественной пищей (в том числе, грибами);
препараты для снижения температуры тела;
при наличии признаков инфекционного процесса показано
применение антибиотиков.
15. Сестринский процесс при коме
Контроль: АД, PS, SaO2%, диуреза и др.параметровПочасовой контроль сознания
Контроль аппаратов ИВЛ, в т.ч. отсутствия перегиба
интубационной трубки и наличия увлажнителя в системе
Проведение назначений врача, в т.ч. и слежение за
приборами введения лекарств (инфузаматов, шприцевых
насосов)
Парентеральное или зондовое питание
Гигиенический уход за пациентом, в т.ч. и туалет ТБД ,
перевязки ивазивных катетеров, профилактика пролежней.
Контроль дополнительных методов исследования
Контроль водного баланса: почасовой диурез, учёт
введённой и потерянной жидкости
Ведение листа интенсивного наблюдения
16. ШОКИ
17. Шок
(от англ. shock — удар, потрясение) —патологический процесс, развивающийся в ответ
на воздействие чрезвычайных раздражителей и
сопровождающийся прогрессивным нарушением
жизненно важных функций нервной системы,
кровообращения, дыхания, обмена веществ и
некоторых других функций. По сути, это срыв
компенсаторных реакций организма в ответ на
повреждение.
18. Причины развития шокового состояния:
заражения бактериальной инфекцией (перитонит, сепсис, гангренозный процесс);травмы спинного мозга;
травмы продолговатого мозга;
попадания в организм человека аллергена;
прием препаратов плазмы, а также плазменных белков;
анестезирующие и рентгеноконтрастные средства;
прием лекарственных препаратов;
дефицитом циркулирующей крови;
снижение вторичного сердечного выброса;
снижение венозного возврата;
при обезвоживании;
потеря плазмы и крови;
нарушение работы сердца;
неспособные удерживать кровь сосудами;
нехватка кислорода;
травма;
ожог;
наружные и внутренние кровотечения;
нарушения гомеостаза.
гипоксия;
инфаркт миокарда;
ушиб сердца;
«перегибание» сердца во время напряженного пневмоторакса;
прием больших доз мочегонных средств;
переливание крови другой группы;
некроз печени.
19. Виды шока или классификация
Кардиогенный шок.Гиповолемический шок: геморрагический,
травматический, ожоговый, дегидратационный.
Сосудистый (вазогенный) шок: септический,
анафилактический, нейрогенный, адреналовый,
экзотоксический.
Обструктивный шок, имеется наличие
препятствия кровотоку в системе
макроциркуляции: напряжённый пневмоторакс,
гидроторакс, гемоторакс, тампонада перикарда,
ТЭЛА.
20. В зависимости от непосредственной причины, выделяют несколько видов шока:
Травматический шок, возникающий в результате внешнего воздействия.При этом происходит нарушение целостности некоторых тканей и
возникновение болевого синдрома.
Гиповолемический шок развивается при снижении объема
циркулирующей крови.
Кардиогенный шок является осложнением различных заболеваний сердца
(ИМ, тампонада, разрыв аневризмы), при которых резко снижается
фракция выброса левого желудочка, вследствие чего развивается
артериальная гипотония.
Инфекционно-токсический (септический) шок характеризуется
выраженным снижением периферического сопротивления сосудов и
повышением проницаемости их стенки. В результате происходит
перераспределение жидкой части крови, которая скапливается в
интерстициальном пространстве.
Анафилактический шок развивается как аллергическая реакция в ответ
на внутривенное воздействие вещества (укол, укус насекомого). При этом
происходит выброс в кровь гистамина и расширение сосудов, что
сопровождается снижением давления.
21. Степени шока
Компенсированная. При этом состояние пациентаотносительно удовлетворительное, функция систем
сохранена. Он находится в сознании, систолическое
артериальное давление снижено, но превышает 90 мм
рт.ст., пульс около 100 в минуту.
Субкомпенсированная. Отмечается нарушение
жизнедеятельности. Реакции пациента заторможены,
он вялый. Кожный покров бледный, влажный. Частота
сердечных сокращений достигает 140-150 в минуту,
дыхание поверхностное. Состояние требует
скорейшего медицинского вмешательства.
22.
Декомпенсированная. Уровень сознания снижен, пациентсильно заторможен и плохо реагирует на внешние
раздражители, на вопросы не отвечает или отвечает одним
словом. Помимо бледности наблюдается мраморность кожи
вследствие нарушения микроциркуляции, а также цианоз
кончиков пальцев и губ. Пульс удается определить только на
центральных сосудах (сонная, бедренная артерия), он
превышает 150 в минуту. Систолическое артериальное
давление часто ниже 60 мм рт.ст. Появляется нарушение
работы внутренних органов (почек, кишечника).
Терминальная (необратимая). Пациент, как правило, без
сознания, дыхание поверхностное, пульс не прощупывается.
Обычным методом при помощи тонометра давление часто
не определяется, тоны сердца глухие. Но коже появляются
синие пятна в местах скопления венозной крови, похожие на
трупные. Рефлексы, в том числе болевые, отсутствуют, глаза
неподвижны, зрачок расширен. Прогноз при этом крайне
неблагоприятный.
23.
24.
25.
26.
27. Фазы шока
Эректильная Возникает сразу после воздействияраздражителя. Развивается очень быстро. По этой
причине остается невидимой. К признакам можно
отнести:
Речевое и двигательное возбуждение.
Сознание сохранено, но тяжести состояния
пострадавший оценить не может.
Повышены сухожильные рефлексы.
Кожные покровы бледные.
Немного повышено артериальное давление, дыхание
частое.
Развивается кислородное голодание.
28. В период перехода эректильной фазы в торпидную наблюдается усиление тахикардии и падение давления
Торпидная фаза характеризуется:Нарушением работы ЦНС и других жизненно важных
органов.
Усилением тахикардии.
Падением венозного и артериального давления.
Нарушением обмена веществ и снижением
температуры тела.
Сбоем в работе почек.
Торпидная фаза может перейти в терминальное
состояние, что, в свою очередь, вызывает остановку
сердца
29. Первая помощь
Устранить причину шока, например, остановитькровотечение, освободить защемленные
конечности, погасить горящую на пострадавшем
одежду;
Во всех случаях, за исключением кардиогенного
шока и тяжёлых травм, желательно поднять ноги
пострадавшего выше головы. Это поможет
улучшить кровоснабжение мозга.
30.
Проверить наличие посторонних предметов во рту и носупострадавшего, при необходимости удалить их
Проверить наличие дыхания, пульса, и при необходимости
провести массаж сердца, искусственное дыхание;
Проследить, чтобы пострадавший лежал головой на бок, так
он не захлебнется собственными рвотными массами, у него
не западет язык;
Если у человека выраженные болевые ощущения, он может
принять анальгетик, но использовать седативные препараты
не желательно, так как при этом измениться клиническая
картина заболевания.
Ослабить одежду на поясе, груди, шее пострадавшего;
Больного необходимо в зависимости от сезона согреть или
охладить;
Пострадавшего нельзя оставлять одного, ему нельзя курить,
пить, есть. Также нельзя прикладывать к травмированным
местам грелку – это может спровоцировать отток крови от
жизненно необходимых органов.
31.
Врачи скорой помощи в случаях шока используютлибо растворы для внутривенных вливаний, либо
сосудосуживающие препараты (допамин,
адреналин). Выбор зависит от конкретной
ситуации и определяется сочетанием различных
факторов. Медикаментозное и хирургическое
лечение шока напрямую зависит от его типа. Так,
при геморрагическом шоке необходимо срочно
восполнить объем циркулирующей крови, а при
анафилактическом ввести адреналин,
антигистаминные и сосудосуживающие
препараты. Пострадавшего нужно экстренно
доставить в специализированный стационар, где
лечение будут проводить под контролем
жизненных показателей.
32. Сестринский процесс при шоках
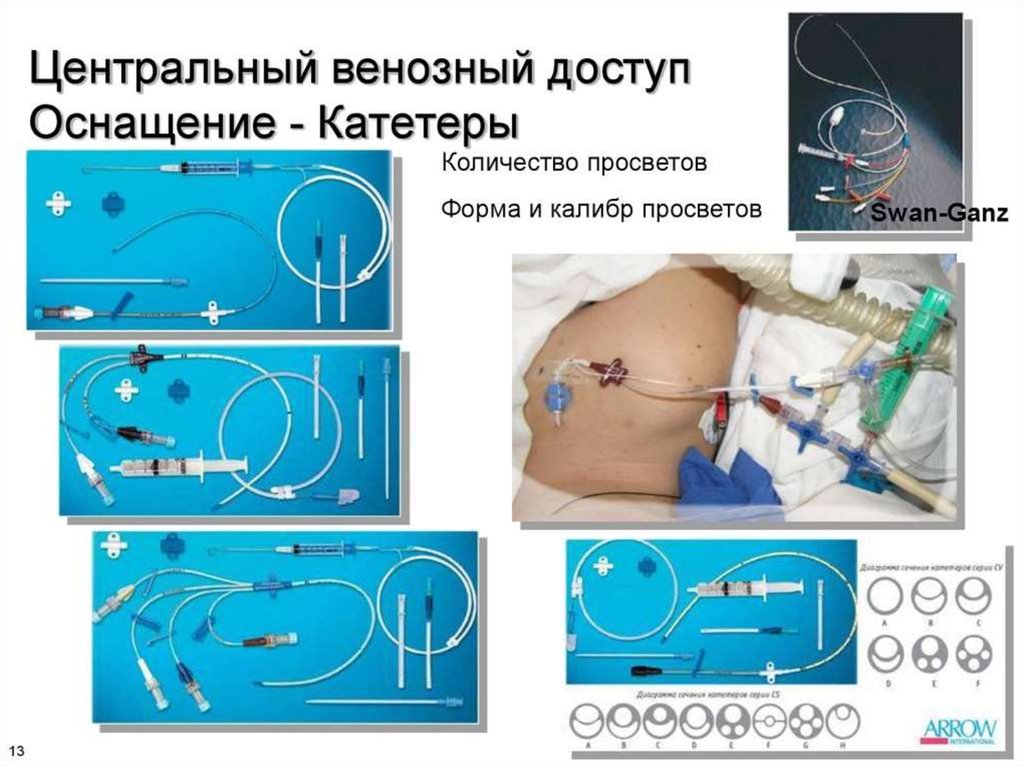
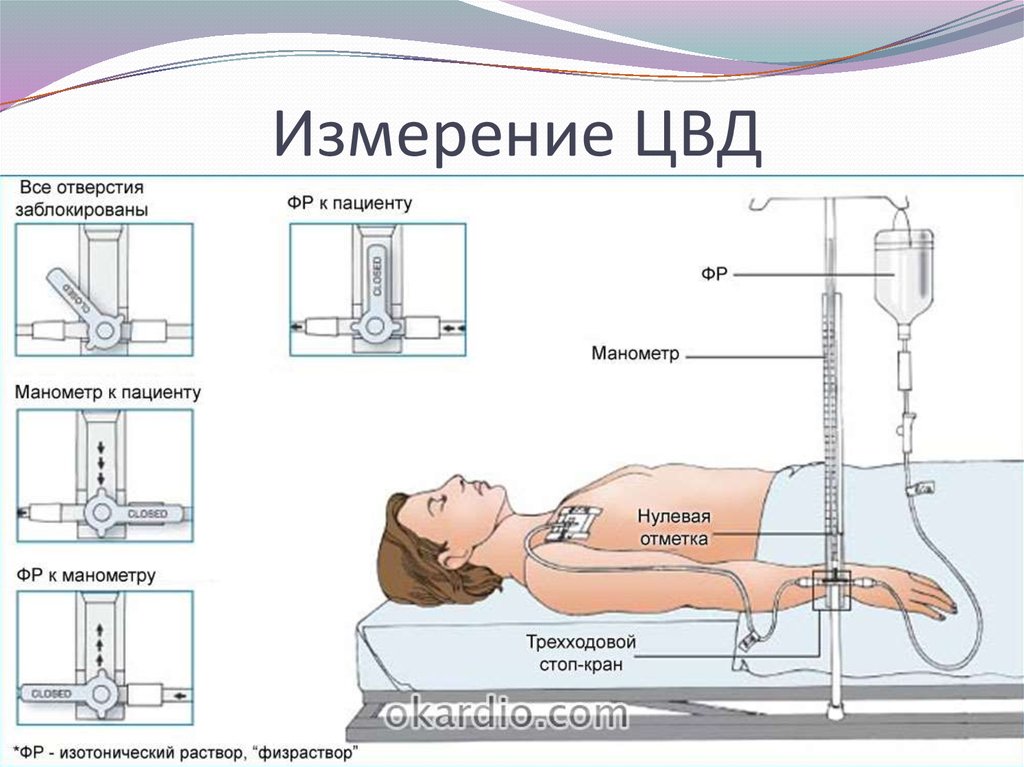
Уход за ЦВК: соблюдение асептики, перевязки,тромбирования после окончания инфузии.
Надевать заглушку на ЦВК следует на высоте вдоха.
При измерении ЦВД и при инфузионной терапии
необходимо помнить об опасности попадания
воздуха в центральную вену.
































 Медицина
Медицина








