Похожие презентации:
Истрия болезни. Идиопатическая тромбоцитопеническая пурпура
1. История болезни Толмачева Е.А
ВЫПОЛНИЛА: ЕГОРОВА Т.В.МИ ЛД 501-2
2.
Идиопатическая тромбоцитопеническая пурпураИдиопатическая тромбоцитопеническая пурпура (ИТП) (болезнь Верльгофа, первичная
иммунная тромбоцитопеническая пурпура) — это заболевание, которое обычно
развивается в результате иммунного конфликта, направленного на антигены либо
тромбоцитов, либо мегакариоцитов, которое характеризуется снижением количества
тромбоцитов (< 150 х 109/л) при отсутствии иных отклонений при подсчете форменных
элементов крови и геморрагическим синдромом.
3. Этиология и патогенез
В развитии ИТП определенную роль играет наследственная предрасположенность:передаваемая по аутосомно-доминантному типу качественная неполноценность
тромбоцитов. Для ИТП характерна повышенная деструкция тромбоцитов вследствие
образования антител к их мембранным антигенам, обусловленного аномальным ответом
на антигены. Иммунологическая деструкция тромбоцитов может быть связана с
воздействием лекарственных препаратов и с посттрансфузионной аллоиммунизацией,
наблюдается при аутоиммунных и лимфопролиферативных заболеваниях, описана при
синдроме антифосфолипидных антител и гестационной тромбоцитопении. Некоторые
лекарственные препараты могут вызывать развитие иммунной тромбоцитопении:
хинидин, соли золота, антибиотики, триметоприм, парацетамол, салициловая кислота,
различные нестероидные противовоспалительные средства, каптоприл, морфин, гепарин
и другие лекарственные препараты.
4. Классификация
По течению выделяют острые (продолжающи-еся от 3 до 6 месяцев) и хронические формыИТП. Последние подразделяются на варианты:
а) с редкими рецидивами;
б) с частыми рецидивами;
в) непрерывно рецидивирующее течение.
По периоду болезни выделяют обострение (криз), клиническую ремиссию (отсутствие
каких-либо
проявлений
геморрагического
синдрома
при
сохраняющейся
тромбоцитопении) и клинико-гематологическую ремиссии.
5. Клиническая картина
У детей старше 10 лет и взрослых чаще бываетхроническая форма ИТП. Причем идиопатическая форма
болезни развивается зачастую без явной связи с какимлибо
предшествующим
заболеванием.
Главным
клиническим симптомом болезни являются геморрагии,
обусловленные
тромбоцитопенией.
Выраженность
геморрагического синдрома весьма различна — от
единичных синяков и небольших петехий до массивных
кровотечений из внутренних органов и кровоизлияний в
жизненно важные органы и центры. Геморрагии на коже
в виде петехий и экхимозов часто локализуются на
передней поверхности туловища и конечностей.
Рецидивирующие десневые и носовые кровотечения
часто носят профузный характер.
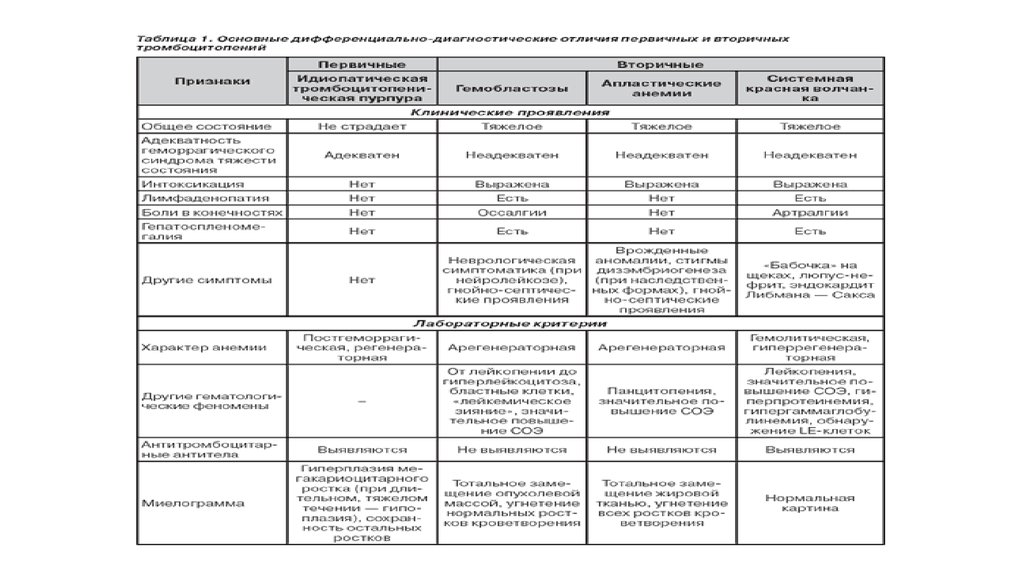
6. Диагностика
При исследовании периферической крови выявляется снижение количества тромбоцитов(всегда < 150 х 109/л, нередко вплоть до нуля). В тех случаях, когда содержание
тромбоцитов превышает 50 х 109/л, геморрагический диатез наблюдается редко.
Обнаруживаются морфологические изменения в тромбоцитах: увеличение их размеров,
иногда значительное, появление малозернистых «голубых» клеток.
Подтверждением диагноза должно служить обнаружение в крови больных
антитромбоцитарных тромбоцитоассоциированных (TpA-IgG) или сывороточных антител
по данным иммунологического исследования. Для этих целей используется метод
тромбоагглютинации, прямая и непрямая проба Кумбса, тест Штеффена, метод ДиксонаРоссе. Для выявления сывороточных антител используют метод иммуно-ферментного
анализа.
Содержание эритроцитов и гемоглобина может быть нормальным. Если развивается
анемия, то она в большинстве случаев является железодефицитной (в результате
кровопотерь).
7.
По результатам коагулограммы у больных регистрируется гипокоагуляция, котораяпроявляется удлинением времени рекальцификации плазмы и тромбинового времени,
снижением толерантности плазмы к гепарину. Снижается активность V, VII и XIII факторов
свертывания крови, протромбинового комплекса; у отдельных пациентов обнаруживаются
фибриногеноиения, подавление фибринолитической активности крови, а в сыворотке
крови — продукты деградации фибриногена и фибрина.
В миелограмме при ИТП изменений не отмечается; выявляется нормальное или
повышенное количество мегакариоцитов, что доказывает тромболитический характер
тромбоцитопении. Однако при обострении болезни изредка может наблюдаться
временное снижение количества мегакариоцитов, причем вплоть до полного их
исчезновения. Мегакариоцитопения отражает более высокий уровень поражения и
указывает на тяжелое течение болезни. Часто обнаруживаются увеличенные
мегакариоциты, преобладают молодые формы.
8.
9. Лечение
При уровне тромбоцитов > 50 х 10/л и даже 30-50 х 109 при отсутствии геморрагическогосиндрома показаний для терапии нет. Однако при уровне тромбоцитов 20-30 х 109/л и < 50 х
109/л и геморрагическом синдроме (или выявлении факторов риска возникновения таких
кровотечений, как гипертензия, язвенная болезнь желудка или активный образ жизни)
больные нуждаются в лечении. У взрослых пациентов с хронической ИТП глюкокортикоиды
считаются стандартным методом лечения и используются в качестве инициальной терапии
при умеренной и тяжелой тромбоцитопении с геморрагическими проявлениями. ГК показаны
взрослым больным с ИТП при количестве тромбоцитов < 30 х 109/л (в том числе при
отсутствии клинических проявлений), с минимальной пурпурой, а также при выраженном
геморрагическом синдроме.
Начинают лечение обычно с назначения преднизолона в дозе 1-1,5 мг/кг (в среднем 60-90 мг
в сутки). В тяжелых случаях эта доза может оказаться недостаточной, тогда через 5-7 дней ее
повышают в 2-3 раза. Длительность лечения ГК обычно не превышает 3-4 недель.
Назначают в/в иммуноглобулины по 0,4 г/кг/день в течение 5 дней. Агонисты
тромбопоэтиновых рецепторов (ромиплостим, элтромбопаг).








 Медицина
Медицина