Похожие презентации:
Диагностика ПМП при термических, радиационных поражениях и отравлениях
1. Диагностика ПМП при термических, радиационных поражениях и отравлениях.
2. Термические поражения.
Ожоги – наружные повреждения тканей,вызываемые воздействием :
температуры – термические;
химическими веществами – химические;
электрическим током – электроожоги;
лучевой энергией – лучевые.
Небольшие ожоги протекают как местный
процесс. При большой площади и (или) глубине
поражения развивается общее поражение
организма – органов, систем – развивается
ожоговая болезнь.
3.
• Термические ожоги• I степень – эритематозная, длится 2 – 3 дня –
покраснение, припухлость, болезненность кожи,
слизистой.
• II степень – буллёзная – отслойка эпидермиса, длится 4 –
6 дней. Имеются пузыри с желтоватым содержимым.
• III степень – повреждение всех слоёв кожи, в том числе
росткового.
• III А степень – повреждение поверхностных слоёв
кожи. При III А степени имеются пузыри, наполнение
геморрагическим содержимым.
• III Б степень – повреждение всех слоёв кожи. При IIIБ
степени имеется струп серого, коричневого или чёрного
цвета.
• IV степень – некроз до костей.
4.
Измерение площади ожога.1. «Правило ладони» – площадь ладони пациента
равна 1% площади поверхности тела; у детей 1%
равен площади ладони, сжатой в кулак.
2. «Правило девяток» – («Тенисоно-Руслака»): для
взрослых – голова – 9%, грудь – 18%, живот – 18%,
спина – 18%, передняя поверхность туловища – 18%,
верхняя конечность – 9%, нижняя конечность – 18%,
промежность 1% от всей площади поверхности тела.
3. Способ Постникова – с наложением плёнки и
измерением площади, у взрослого общая площадь
16000 см в квадрате, 160 см – 1% от всей площади
тела.
5.
Ожоговая болезнь.Ожоговая болезнь развивается у детей при 5%; у взрослых – 10%
поражения поверхности тела.
В ожоговой болезни различают 4 периода:
I период – ожоговый шок – напоминает травматический шок, но
протекает более тяжело, т. к.:
а) больше болевых рецепторов повреждено и раздражается;
б) больше плазмопотеря через обожённую поверхность;
в) больше интоксикация – всасывание продуктов разрушения;
г) больше поражение кожи – не дышит, нарушаются её
выделительные функции.
Клиника периода:
А). Фаза возбуждения – учащается пульс, повышается АД,
пациент возбуждён, мечется.
Б). Торпидная фаза – больной апатичен, снижается АД и
урежается пульс. Кожа бледная, акроцианоз, снижение диуреза.
6.
II период – период токсемии – развивается черезнесколько часов после ожога – увеличивается
плазмопотеря, начинается всасывание токсичных
веществ (распад тканей, бактерий и т. д.).
Клиника периода:
состояние очень тяжёлое, повышается
температура до 39-40°С, отсутствие аппетита,
рвота; сгущение крови (потеря плазмы),
увеличение гемоглобина, эритроцитов,
лейкоцитов, сдвиг формулы влево. В общем
анализе мочи появляется протеинурия (белок),
микрогематурия (эритроциты).
7.
III период – период септикотоксемии –присоединение инфекции на ожоговой
поверхности.
На ожоговой поверхности обильный гной под
коркой. Тяжёлое состояние пациента ещё более
ухудшается: гемодинамика с тенденцией к
снижению АД, сгущение крови, замедление
кровотока – т. е. развивается недостаточность
кровообращения и дыхания. Температура носит
гектический характер. Развивается сепсис.
Появляются гнойные метастазы в отдалённые
органы и ткани.
8.
IV период – период реконвалесценции –восстановления.
Анализ крови, мочи нормализуется; некроз
отторгается, появляются грануляции, затем
эпителизация ожоговой поверхности.
В период реконвалесценции особенно возрастает
роль массажа в лечении – разработка суставов,
разработка и предотвращение развития
контрактур – миогенных, артрогенных,
дерматогенных, десмогенных
9.
Первая медицинская помощь:1) устранить источник;
2) разрезать и снять одежду;
3) охладить (струёй холодной воды);
4) обезболить (блокада, наркотические и
ненаркотические аналгетики внутривенно);
5) аэрозоль противоожоговая (местные анестетики,
дезинфектанты, антибиотики);
6) антисептическая повязка (асептическая);
7) иммобилизация;
8) транспортировка в травмпункт, ожоговое отделение;
9) противошоковая инфузия – при площади ожога 5%
и более у детей, 10% и более – у взрослых.
10.
Химические ожоги:1) кислотами – коагуляция – свёртывание белков и образование
струпа;
2) щёлочами – колликвация – разжижение – более глубокий
некроз тканей
Первая медицинская помощь:
1) быстро смыть;
2) нейтрализовать кислоту щёлочью, щёлочь кислотой – нельзя,
так как ожог будет глубже, даже если обрабатывать слабо
концентрированными растворами.
Лечение химических ожогов:
лечение общерезорбтивного действия: инфузионная
дезинтоксикационная терапия;
местное лечение ожога – мазевые повязки; при необходимости
пересадка кожи.
При развитии осложнений – ОПН внепочечный гемодиализ.
11.
Отморожение.а) отморожение
б) замерзание
А) Отморожение – это поражение тканей, вызванное местным
воздействием низких температур.
Отморожение развивается при длительной и стойкой местной
гипотермии. При этом резко нарушается кровообращение, возникает
гипоксия и в конечном итоге некроз тканей.
Клиника:
Различают 2 периода развития отморожения:
дореактивный, скрытый – период до согревания; клиника скудная –
понижение температуры поражённого участка, покалывание,
побледнение, снижение чувствительности, небольших болей;
реактивный – после согревания – период; появляются признаки некроза
и реактивного воспаления.
Установить степень отморожения в первые часы и дни точно
невозможно, часто устанавливается степень отморожения через 2 – 3
недели.
12.
Степени отморожения:I степень – в дореактивном периоде отмечается побледнение,
снижение чувствительности и гипотермия кожи; в реактивном периоде
– кожа синюшна, отёчна.
Поражение в пределах верхних слоёв кожи, проходит в течение
нескольких дней. В последующем – шелушение кожи.
II степень – поражение поверхностных слоев кожи, до сосочкого
слоя; появляются пузыри, наполненные серозным содержимым.
Положительны спиртовая и волосковая пробы. При лечении кожа
восстанавливается, грануляций и рубцов не образуется.
III степень – поражение всех слоёв кожи; пузыри, с геморрагическим
содержимым, дно их сине-багрового цвета, на аппликации спирта
чувствительности нет, выдёргивание волоска боли не даёт.
При лечении – грануляции заживают, образуются рубцы.
IV степень – омертвление всех слоёв кожи и тканей до кости
включительно. В дальнейшем развивается влажная гангрена, которую
нужно переводить в сухую (некротомия, дубление).
13.
Первая медицинская помощь:1) поместить пациента в тёплое помещение;
2) пострадавшую конечность погружают в воду
температурой около 20°С, делают массаж для
восстановления кровообращения и постепенно воду
подогревают до 40°С, т. е. согревают ткани «изнутри»,
что позволяет уменьшить глубину отморожения.
Лечение:
консервативное: повязки, антибиотики, инфузионная
терапия;
оперативное: обработка пузырей, некротомия,
некрэктомия, ампутация конечностей.
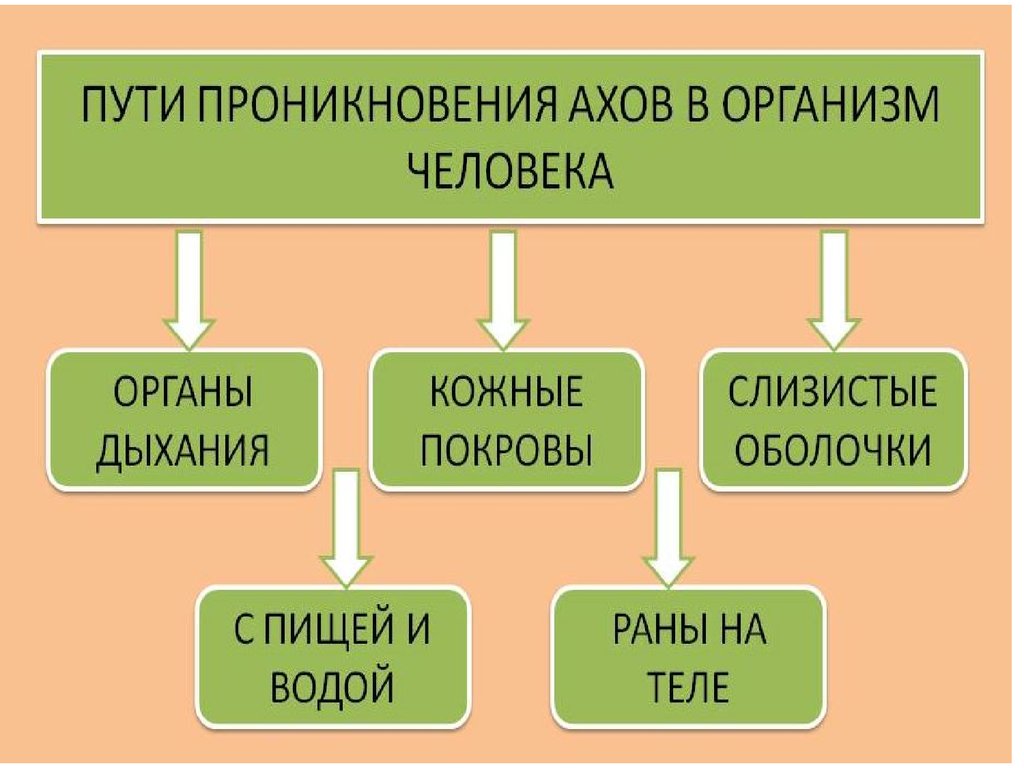
14. Медико-тактическая характеристика очага поражения активными химически опасными веществами
В зависимости от токсического действия на организм вещества, способныевызывать массовые поражения при разрушении химических объектов
подразделяются на группы:
Вещества с преимущественно удушающим действием (хлор,
треххлористый фосфор, фосген, хлориды серы и др.).
Вещества преимущественно общеядовитого действия (окись углерода,
синильная кислота, динитрофенол, этиленхлоргидрин и др.).
Вещества, обладающие удушающим и общеядовитым действием
(акрилонитрил, окислы азота, сернистый ангидрид, сероводород и др.).
Нейротропные яды – вещества, действующие на генерацию, проведение
передачу нервного импульса (фосфорорганические соединения,
сероуглерод и др.).
Вещества, обладающие удушающим и нейротропным действием (аммиак).
Метаболические яды (метилбромид, метилхлорид,
диметилсульфат,этиленоксид, диоксин и др.).
15.
Территория, в пределах которой в результате авариина ХОО произошли массовые поражения людей,
животных и растений, называется очагом
поражения.
В медико-тактическом отношении очаг
поражения характеризуется:
_ внезапностью, быстротой и массовостью
возникновения поражений;
_ зараженностью внешней среды;
_ большим количеством тяжелых поражений;
_наличием комбинированных поражений
(интоксикация АХОВ + ожог; интоксикация АХОВ
+ механическая травма и др.).
16.
17.
Классификация АХОВ:1.Вещества с преимущественно удушающими свойствами.
- с выpаженным пpижигающим действием (хлор,трёххлористый
фосфор);
- со слабым пpижигающим действием (фосген, хлорпикрин,
хлорид серы).
2. Вещества преимущественно общеядовитого действия:
оксид углерода, синильная кислота, этиленхлорид и дp.
3. Вещества, обладающие удушающим и общеядовитым
действием.
- с выpаженным пpижигающим действием (акрилонитрил);
- со слабым пpижигающим действием (оксиды азота,
сернистый ангидрид).
18.
4. Нейротропные яды (вещества, действующиена проведение и передачу нервного импульса,
нарушающие действия центральной и
периферической нервных систем):
фосфорорганические соединения , сероуглерод.
5.Вещества, обладающие удушающим и
нейротропным действием (аммиак).
6. Метаболические яды.
- с алкилирующей активностью (бромистый метил,
этиленоксид, метилхлорид, диметилсульфат);
- изменяющие обмен веществ (диоксин).
19.
Очаги поражения АХОВ – в зависимости от продолжительностизаражения местности и времени проявления поражающего
действия – подразделяются на 4 вида:
• очаг поражения нестойкими быстродействующими
веществами – образуется при заражении синильной кислотой,
акрилонитрилом, метилизоцианатом, аммиаком, окисью
углерода и хлор, др.;
• очаг поражения нестойкими медленнодействующими
веществами – образуется при заражении фосгеном,
хлорпикрином, азотной кислотой и др.;
• очаг поражения стойкими быстродействующими веществами
– образуется при заражении анилином, фурфуролом,
некоторыми фосфорорганическими соединениями и др.;
• очаг поражения стойкими медленнодействующими
веществами – образуется при заражении серной кислотой,
тетраэтилсвинцом и др.
20.
Аммиак: раздражение слизистой оболочки глаз,органов дыхания, ожог кожи;
Хлор: сильное возбуждение, боль в груди,
отдышка, отёк легких, потеря сознания;
К и с л о т а с е р н а я: очаг стойкий, медленно
действующий, высокотоксичное вещество,
опасно при вдыхании, проглатывании и
попадании на кожу, вызывает сильное
раздражение верхних дыхательных путей;
К и с л о т а с о л я н а я: высокотоксичная
жидкость, опасна при вдыхании, попадании на
кожу и слизистые оболочки,вызывает ожоги.
21.
Общие принципы оказания 1-й медицинской помощи в очаге:1. в порядке само- и взаимопомощи:
• защита органов дыхания (промышленный противогаз, ватно-марлевая повязка)
• удаление и обеззараживание стойких СДЯВ на коже, слизистых оболочках глаз,
одежде ( частичная санитарная обработка)
• немедленная эвакуация за пределы зараженной зоны
2. оказываемой сандружинницами:
• розыск пораженных
• мед.сортировка по тяжести поражения
• защита органов дыхания
• удаление и обеззараживание капель стойких СДЯВ
• введение противоядия
• немедленная эвакуация за пределы зараженной зоны
Общие принципы токсико-терапевтической помощи:
• санитарная обработка (при стойких СДЯВ)
• детоксикационные мероприятия
• антидотная (специфическая) терапия
• симптоматическая терапия
• профилактика осложнений
22.
Принципы оказания медицинской помощи:1. Медицинская помощь в очаге поражения
надеть противогаз или ВМП, смоченную 2-3%
раствором соды (при сильном раздражении глаз
предварительно промыть их и кожу лица водой)
обеспечить покой, согревание
немедленно эвакуировать из зоны заражения
23.
2. медицинская и доврачебная помощь вне зоны зараженияснять противогаз
освободить от стесняющей дыхание одежды, согреть
промыть кожу и слизистые оболочки 2% раствором соды
закапать 2% раствор новокаина в глаза (при болях)
ИВЛ (при нарушении дыхания)
п/к кордиамин 1мл, 1мл 10% кофеин (при ослаблении
сердечной деятельности
п/к 1мл 0,1% атропин и тепло на область шеи при спазме
голосовой
ингаляция 0,5% раствора питьевой соды для смягчения
раздражения
немедленно эвакуировать лежа на 1-й этап медицинской
эвакуации или ближайшее лечебное учреждение.
24.
Диагностика и ПМП прирадиационных поражениях и
отравлениях
25.
Источники ионизирующего излученияподразделяются на:
• естественные - существующие в природе;
• искусственные - синтезированные с помощью
ядерных реакций.
Естественные источники излучения:
1. космическое излучение;
2. излучение от рассеянных в земной коре,
воздухе и других объектах внешней среды
природных радионуклидов;
3. излучение от искусственных (техногенных)
радионуклидов.
26.
К естественным источникам ионизирующегоизлучения относятся: космическое излучение и
естественные радиоактивные вещества,
распределенные на поверхности и в недрах Земли, в
атмосфере, воде, растениях и организме всех живых
существ, населяющих нашу планету.
1. Космическое излучение складывается из частиц,
захваченных магнитным полем Земли,
галактического космического излучения и
корпускулярного излучения Солнца. В его состав
входят в основном электроны, протоны и альфачастицы. Это так называемое первичное космическое
излучение, взаимодействуя с атмосферой Земли,
порождает вторичное излучение.
27.
Космическому внешнему облучению подвергаетсявся поверхность Земли. Однако облучение это
неравномерно. Интенсивность космического
излучения зависит от солнечной активности,
географического положения объекта и возрастает
с высотой над уровнем моря. Наиболее
интенсивно оно на Северном и Южном полюсах,
менее интенсивно в экваториальных областях.
Причина этого - магнитное поле Земли,
отклоняющее заряженные частицы космического
излучения. Наибольший эффект действия
космического внешнего облучения связан с
зависимостью космического излучения от высоты.
28.
Внешнее облучение от радионуклидовземного происхождения:
В настоящее время на Земле сохранилось 23
долгоживущих радиоактивных элемента с
периодами полураспада от 107 лет и выше.
В организме человека постоянно присутствуют
радионуклиды земного происхождения,
поступающие через органы дыхания и
пищеварения.
29.
Радиация от источников, созданных человеком:В результате деятельности человека во внешней среде
появились искусственные радионуклиды и источники
излучения. В природную среду стали поступать в больших
количествах естественные радионуклиды, извлекаемые из
недр Земли вместе с углем, газом, нефтью, минеральными
удобрениями, строительными материалами.
За последние несколько десятилетий человек создал
несколько тысяч радионуклидов и начал использовать их в
научных исследованиях, в технике, медицинских целях и
др. Это приводит к увеличению дозы облучения,
получаемой как отдельными людьми, так и населением в
целом. Иногда облучение за счет источников, созданных
человеком, оказывается в тысячи раз интенсивнее, чем от
природных источников.
30.
Испытания ядерного оружия.Радиологические последствия испытаний
ядерного оружия определяются количеством
испытаний, суммарными энерговыделением и
активностью осколков деления, видами взрывов
(воздушные, наземные, подводные, надводные,
подземные) и геофизическими факторами
окружающей среды в период испытаний (район,
метеообстановка, миграция радионуклидов)
31.
Искусственные (техногенных) источники ионизирующегоизлучения используются в промышленности, энергетике,
медицине .
• Медицина.
В настоящее время основной вклад в дозу, полученную
человеком от искусственных источников радиации, вносят
медицинские процедуры и методы лечения, связанные с
применением облучения.
• Медицинское облучение отличается от облучения другими
источниками тем, что людей облучают преднамеренно.
Оправдание целесообразности такого облучения
заключается в том, что польза превышает риск.
Рентгенодиагностика в медицине подразделяется на
рентгенографию и рентгеноскопию. Рентгеновские
установки являются наиболее распространенными
источниками искусственного облучения.
32.
• Поток частиц, выносят энергию из возбужденногорадиоактивного ядра, неоднороден и делится на следующие
виды: альфа, бета-частицы, гамма-излучения, нейтроны и
протоны имеют разные степени и ионизирующей действия в
среде.
• Альфа-излучение (а) - это поток ядер атомов гелия,
называемых а-частицы. Они взаимодействуют с веществом
наиболее эффективно потому, что имеет большой заряд и
относительно малую скорость, результате ее ионизационная
способность большая, а проникающая радиация
незначительная. Лист бумаги задерживает альфа-частицы.
Одежда, средства индивидуальной защиты полностью
задерживают а-частицы в воздухе, проникающая
способность а-излучения 10-11 см, в биологических тканях
30-40 мкм Из-за высокой ионизирующей способности aчастицы очень опасны при попадании в организм.
33.
• Бета-излучение ( - это поток электронов,называемых Р-частицами. Скорость их движения
может достигать в некоторых случаях скорости света.
Их проникающая способность больше, чем альфаизлучение, но ионизирующая действие меньше.
• Гамма-излучения (в) - это электромагнитные волны,
аналогичные рентгеновским лучам,
распространяются со скоростью 300000 км / сек. Они
способны к проникновения через толщу различных
материалов.
• Нейтроны и протоны образуются только в зоне
ядерного взрыва, их ионизирующее излучение может
вызвать поражение людей как при внутреннем, так и
при внешнем облучении.
34.
Воздействие радиации на человекаЭффекты воздействия радиации на человека
обычно делятся на две категории (рис. 10):
1) Соматические (телесные) - возникающие в
организме человека, который подвергался
облучению.
2) Генетические - связанные с повреждением
генетического аппарата и проявляющиеся в
следующем или последующих поколениях: это
дети, внуки и более отдаленные потомки
человека, подвергшегося облучению.
35.
Лучеваая болеазнь — заболевание, возникающее врезультате воздействия различных видов
ионизирующих излучений и характеризующееся
симптоматикой, зависящей от вида поражающего
излучения, его дозы, локализации источника
излучения, распределения дозы во времени и
теле живого существа (например, человека).
36.
• У человека лучевая болезнь может быть обусловленавнешним облучением (внутренним — при попадании
радиоактивных веществ в организм с вдыхаемым
воздухом, через желудочно-кишечный тракт или через
кожу и слизистые оболочки, а также в результате
инъекции).
• Общие клинические проявления лучевой болезни зависят,
главным образом, от полученной суммарной дозы
радиации. Дозы до 1 Гр (100 рад) вызывают относительно
лёгкие изменения, которые могут рассматриваться как
состояние предболезни. Дозы свыше 1 Гр вызывают
костно-мозговую или кишечную формы лучевой болезни
различной степени тяжести, которые зависят главным
образом от поражения органов кроветворения. Дозы
однократного облучения свыше 10 Гр считаются
абсолютно смертельными.
37.
Острая лучевая болезнь (ОЛБ) — заболевание,возникающее при внешнем, относительно
равномерном облучении в дозе более 1 Гр (100 рад)
в течение короткого промежутка времени.
Имеются 5 факторов возникновения ОЛБ:
• внешнее облучение (проникающая радиация или
аппликация радиоактивных веществ)
• относительно равномерное облучение (колебания
поглощенной дозы разными участками тела не
превышают 10 %)
• гамма-облучение (волновое)
• доза более 1 Гр
• короткое время облучения
38.
Выделяют 5 клинических форм ОЛБ взависимости от дозы облучения:
• костномозговая (1-10 Гр)
• кишечная (10-20 Гр)
• токсемическая (сосудистая) (20-80 Гр)
• церебральная (80-120 Гр). По особенностям
клинической картины обозначается как
молниеносная или острейшая лучевая болезнь
• смерть под лучом (более 120 Гр
39.
В течение острой лучевой болезни различают четыре периода:В первом периоде, или периоде «начальных реакций», признаки лучевого
поражения появляются обычно через несколько часов после облучения.
Пораженный начинает испытывать своеобразное состояние, напоминающее
опьянение или оглушение. Появляются головные боли, головокружение,
эйфория, гиперемия лица, неокоординированные движения, тошнота и рвота,
боли в животе. Температура тела — субфебрильная. В тяжелых случаях рвота
принимает неукротимый характер, появляется понос с кровью. При
облучении большими дозами пораженный впадает в бессознательное
состояние, развиваются общие судороги, и наступает смерть («молниеносная
форма» лучевой болезни).
После 1—2 суток начального периода наступает второй период
—«кажущегося благополучия», или латентный период. Хотя в этом периоде
больной чувствует себя удовлетворительно, заболевание развивается своим
чередом. Характерным для этого периода является угнетение костномозгового
кроветворения, что приводит к резкому снижению количества лейкоцитов,
тромбоцитов, эритроцитов (вначале лейкопения, затем тромбоцитопения и
малокровие). Продолжительность второго периода различна: от нескольких
дней до 1 -2 недель.
40.
Для третьего периода острой лучевой болезни — «периода разгара»,или «периода выраженной клинической картины», характерны
нарастающие изменения функций центральной нервной системы,
кроветворного аппарата, присоединение вторичной инфекции,
развитие которой облегчается снижением сопротивляемости
организма больных. Особую опасность для жизни больного в этом
периоде, помимо резкого угнетения кроветворного аппарата и
вторичной инфекции, представляют кровоизлияния в менингеальные
оболочки и головной мозг. Третий период длится 2—3 недели и при
благополучном исходе переходит в четвертую фазу заболевания —
период восстановления, или реконвалесценции, продолжающийся в
зависимости от тяжести заболевания 1—3 месяца.
В последнем, четвёртом периоде острой лучевой болезни,
деятельность костного мозга постепенно восстанавливается,
происходит отторжение омертвевших тканей, пораженные органы
медленно регенерируют. Данный период продолжается около 3-6
месяцев, но полное восстановление организма может затянуться на
долгие годы.
41.
Острая лучевая болезнь первая помощь.Немедленное удаление пострадавшего из зоны
поражения. Если пострадавший находится в зоне,
загрязненной РВ, то перед транспортировкой
следует одеть на него противогаз в целях защиты
дыхательных путей и пищеварительного тракта от
возможного дополнительного попадания
радиоактивных веществ; многократно промыть
кожные покровы, носовые ходы, полость рта,
желудок и кишечник, особенно если пострадавший
принимал пищу или пил воду, загрязненную
радиоактивными веществами. В случае развития
шока строгий покой, сердечно-сосудистые
средства.
42.
Хроническая лучевая болезнь(ХЛБ) — развивается врезультате длительного непрерывного или фракционированного
облучения организма в дозах 0,1—0,5 Гр/сут при суммарной
дозе, превышающей 0,7—1 Гр. ХЛБ при внешнем облучении
представляет собой сложный клинический синдром с
вовлечением ряда органов и систем, периодичность течения
которого связана с динамикой формирования лучевой нагрузки,
т. е. с продолжением или прекращением облучения. Своеобразие
ХЛБ состоит в том, что в активно пролиферирующих тканях,
благодаря интенсивным процессам клеточного обновления,
длительное время сохраняется возможность морфологического
восстановления тканевой организации. В то же время такие
стабильные системы, как нервная, сердечно-сосудистая и
эндокринная, отвечают на хроническое лучевое воздействие
сложным комплексом функциональных реакций и крайне
медленным нарастанием незначительных дистрофических
изменений.
43.
Отдалённые последствия облучения —соматические и стохастические эффекты ,
проявляющиеся через длительное время (несколько
месяцев или лет) после одноразового или в
результате хронического облучения.
Включают в себя:
• изменения в половой системе;
• склеротические процессы;
• лучевую катаракту;
• иммунные болезни;
• радиоканцерогенез;
• сокращение продолжительности жизни;
• генетические и тератогенные эффекты.










































 Медицина
Медицина