Похожие презентации:
Аномалии родовой деятельности
1. Аномалии родовой деятельности
2. Длительность родов по периодам:
1 период: 8—11 часов у первородящей;6—7 часов у повторнородящей;
2 период: первородящие — 45—60 мин;
повторнородящие — 20—30 мин;
3 период: 5—15 мин, максимум 30 мин.
3. Первый период родов (раскрытие)
• I фаза (латентная) начинается с регулярных схваток каждые 15-30 минути продолжается до 4 см раскрытия маточного зева. Она длится от 5 ч у
повторнородящих до 6,5 ч у первородящих. Скорость раскрытия 0,35 см/ч.
• II фаза (активная)характеризуется усилением родовой деятельности. Она
продолжается 1,5-3 ч. Раскрытие маточного зева прогрессирует от 4 до 8 см.
Скорость раскрытия 1,5-2 см/ч у первородящих и 2-2,5 см/ч у
повторнородящих. В данной фазе происходит излитие околоплодных вод.
• III фаза (замедления) характеризуется некоторым замедлением,
ослаблением схваток, продолжается 1-2 ч и заканчивается полным
раскрытием маточного зева (10 см). Скорость раскрытия 1-1,5 см/ч.
4. Второй период родов (изгнание)
Продолжительность: 30-60 минут у первородящей;15-30 минут у повторнородящей.
Схватки каждые 3 минуты продолжительностью 1 минуту.
Присоединение потуг.
5.
6.
7.
8. Классификация по МКБ-10
Первичная слабость родовой деятельности.
Вторичная слабость родовой деятельности.
Другие виды слабости родовой деятельности.
Стремительные роды.
Гипертонические, нескоординированные и затянувшиеся сокращения матки.
Другие нарушения родовой деятельности.
Нарушение родовой деятельности неуточненное.
9. Первичная слабость родовой деятельности
• Это гипоактивность матки, которая возникает с самого начала родов.• Слабость родовой деятельности – состояние, при котором родовая
деятельность не обеспечивает нормальный темп раскрытия шейки
матки и продвижение плода по родовому каналу при отсутствии
механического препятствия в родах. При этом схватки характеризуются
как непродолжительные, редкие или слабой интенсивности в разных
сочетаниях.
• Жалобы: слабые, редкие, непродолжительные, но регулярные схватки.
10. Физикальное обследование
Общий осмотрВ латентную фазу
• пальпаторно: определение регулярных сокращений матки (не менее
двух схваток за 10 минут, продолжительностью 20 секунд и более),
изначально не имеющие тенденции к усилению;
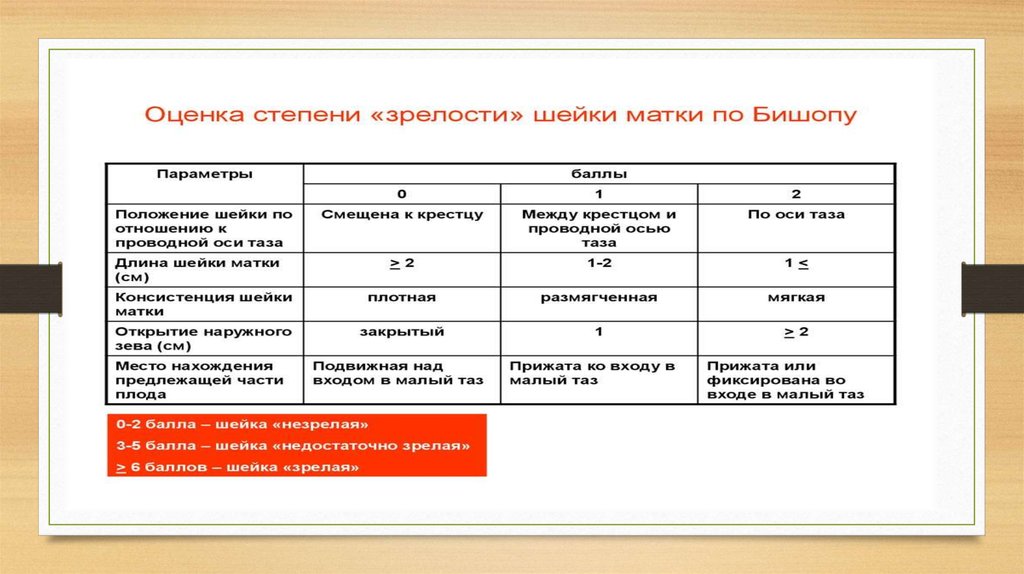
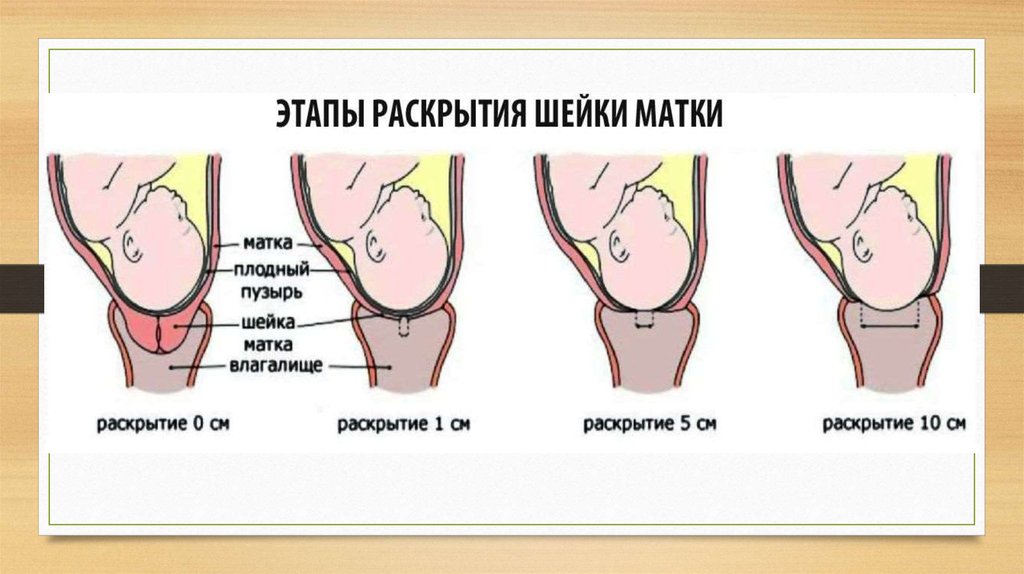
• влагалищное исследование: открытие шейки матки не превышает 4 см
за 8 часов регулярных схваток.
11. Физикальное обследование
В активную фазу• пальпаторное определение регулярных сокращений матки менее 3
схваток за 10 минут, каждая схватка длиться менее 40 секунд, изначально
нет тенденции к усилению;
• влагалищное исследование: раскрытие шейки матки менее 2 см за 4
часа;
• замедление/отсутствие опускание предлежащей части плода.
12. Перечень основных диагностических мероприятий
определить положение и предлежание плода;
степень опускание головки;
вагинальное исследование;
КТГ;
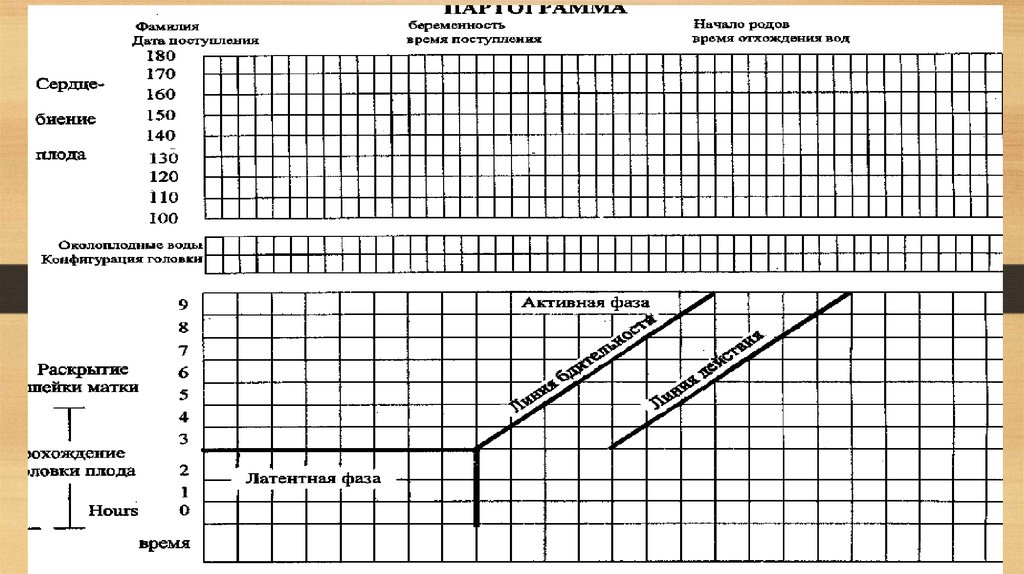
партограмма.
13. Дифференциальная диагностика
Первый период родов• Непроизвольные сокращения матки (схватки)
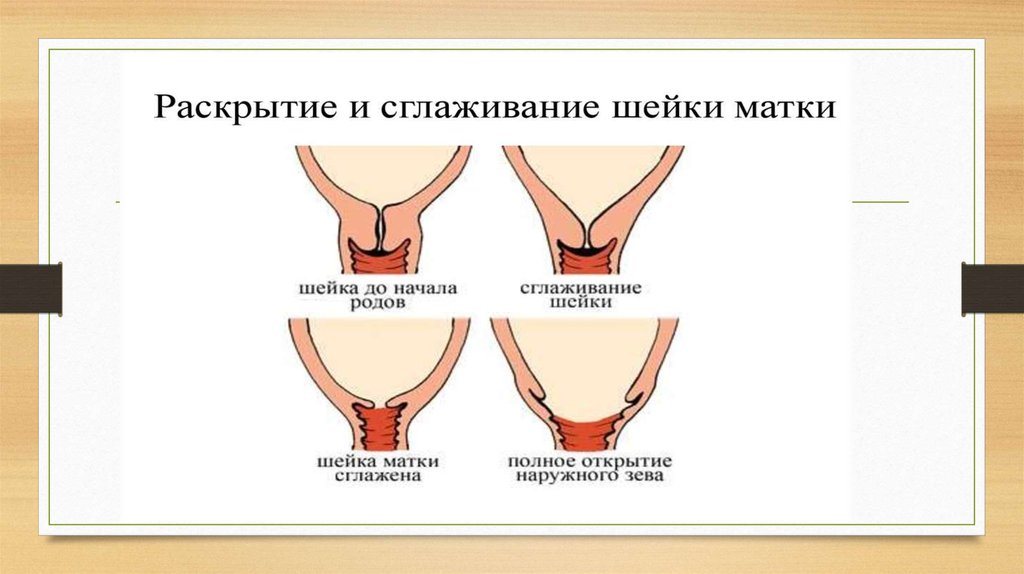
• В латентной фазе: схватки не всегда непрерывные, происходят структурные
изменения шейки: сглаживание и раскрытие до 4 см.
• В активной фазе: схватки регулярные, с тенденцией к усилению, не менее 3-4
схваток за 10 минут, продолжительностью не менее 40 секунд, Раскрытие
шейки матки начинается от 4 см со скоростью 1 см час. Динамика раскрытия
шейки матки и степень опускания предлежащей части плода соответствует
партограмме.
14. Дифференциальная диагностика
Ложные схватки• Непроизвольные сокращения матки (схватки)
• Схватки нерегулярные короткие (менее 20 сек). Структурные изменения
в шейке матке отсутствуют.
15. Тактика лечения
• наблюдение (латентная фаза);• консервативные мероприятия (проведение физической и
психоэмоциональной поддержки);
• амниотомия;
• стимуляция родовой деятельности;
• кесарево сечение.
16.
17. Стимуляция родовой деятельности
• Окситоцин 1-2 мЕд/мин• Через каждые 30 минут увеличиваем дозу в 2 раза до получения
активной родовой деятельности (3-4 схватки за 10 минут,
продолжительностью 40 секунд)
• Максимальная дозировка 20 мЕд/мин
18. Противопоказания к родостимуляции
• аномалия таза/тазо-головная диспропорция;неправильные положения плода (поперечное, косое);
разгибательные предлежания головки (лицевое, лобное);
• тазовое предлежание;
аномалии расположения плаценты/пуповины;
опухоли матки, препятствующие рождению плода;
патология шейки матки (выраженная рубцовая деформация, злокачественные новообразования);
хориоамнионит
несостоятельный рубец на матке, в т.ч. корпоральный рубец на матке.
отказ женщины от индукции ;
Отсутствие возможности проводить адекватное мониторирование за состоянием плода и матери
19. Вторичная слабость родовой деятельности
• патология родовой деятельности, при которой у рожениц с хорошейили удовлетворительной родовой деятельностью происходит ее
ослабление. Обычно это происходит в конце периода раскрытия или в
период изгнания.
20. Физикальное обследование
Общий осмотр• Схватки ослабевают в активную фазу родов.
• Пальпаторно: определение регулярных сокращений матки менее 3 схваток за
10 минут, каждая схватка длится менее 40 секунд.
• Влагалищное исследование: Раскрытие маточного зева, достигнув 5—6 см,
более не прогрессирует;
• Предлежащая часть плода по родовому каналу не продвигается,
останавливаясь в одной из плоскостей полости малого таза.
21. Перечень основных диагностических мероприятий
определить положение и предлежание плода;
степень опускания головки;
вагинальное исследование;
КТГ;
ведение партограммы.
22. Стремительные роды
• роды, которые сопровождаются чрезмерно сильной родовойдеятельностью и продолжаются у первородящих менее 4 часов, у
повторнородящих – менее 2 часов.
• Быстрые: роды 6 часов у первородящих
4 часа у повторнородящих.
23. Гипердинамическая дисфункция сократительной активности матки
Схватки носят спастический, судорожный характер
частота - более 5 за 10 мин
длительность схватки - 120-180 с
время расслабления укорочено, одна схватка наслаивается на другую вплоть
до длительного тонического напряжения
• Возбужденное состояние женщины, повышенная двигательная активность,
учащение пульса и дыхания, подъем АД.
• Вегетативные нарушения: тошнота, рвота, потливость, гипертермия.
24. Перечень основных диагностических мероприятий
определить положение и предлежание плода;
степень опускания головки;
вагинальное исследование;
КТГ;
ведение партограммы.
25. Дискоординация родовой деятельности
• это отсутствие координированных сокращений между различнымиотделами матки: правой и левой ее половиной, верхним (дно, тело) и
нижним отделами, всеми отделами матки.
Жалобы
• Резко болезненные частые схватки, разные по силе и
продолжительности;
• Резкие боли чаще в крестце, реже — внизу живота, появляющиеся во
время схватки, тошнота, рвота, чувство страха.
26. Физикальное обследование
Общий осмотр• Пальпаторно: резко болезненные частые схватки, разные по силе и
продолжительности.
• Влагалищное исследование: Признаки отсутствия динамики родового
акта: края маточного зева толстые, часто отечные;
• Предлежащая часть плода длительно остается подвижной или
прижатой ко входу в малый таз.
27. Перечень основных диагностических мероприятий
определить положение и предлежание плода;
степень опускание головки;
вагинальное исследование;
КТГ;
ведение партограммы.
28. Тактика лечения. Вторичная слабость родовой деятельности
При раскрытии шейки матки более чем на 4-5 см:• провести дифференциальную диагностику с другими аномалиями РД;
• провести КТГ за состоянием плода;
• исключить узкий таз, аномальную форму таза, прогрессирующую
плацентарную недостаточность, гипоксию плода;
• Начать родостимуляцию окситоцином (5 ЕД окситоцина развести в 500
мл изотонического раствора).
29. Тактика лечения. Вторичная слабость родовой деятельности
• начальная дозировка — 1—2,5 мЕд/мин (2-4 кап/мин);• оценка родовой деятельности каждые 30 минут с последующим
возможным удвоением дозы при отсутствии эффекта;
• использовать минимальные эффективные дозировки окситоцина по
достижении адекватной родовой деятельности;
• продолжить введение окситоцина в последней подобранной дозе в
течение не менее 30 минут после рождения ребенка из-за повышенного
риска гипотонического кровотечения;
30. Тактика лечения. Вторичная слабость родовой деятельности
При раскрытии шейки матки 8 см и более, в конце активной фазы — необходимо учитывать, что сувеличением раскрытия шейки матки увеличивается чувствительность матки к окситоцину:
• начальная дозировка — 4 мЕд/мин (8 кап/мин);
• оценка родовой деятельности каждые 15—30 минут с последующим возможным удвоением дозы при
отсутствии эффекта;
• использовать минимальные эффективные дозировки окситоцина по достижении адекватной родовой
деятельности;
• максимально допустимая дозировка — 32 мЕд/мин (64 кап/мин);
• не отключать окситоцин до родоразрешения;
• продолжить введение окситоцина с последней дозировкой в течение не менее 30 минут после
рождения ребенка из-за повышенного риска гипотонического кровотечения.
31. Лечение во 2ом периоде родов : родостимуляция окситоцином
• начальная дозировка — 4—8 мЕд/мин (8-16 кап/мин);• оценка родовой деятельности каждые 15 минут с последующим возможным
удвоением дозы при отсутствии эффекта;
• использовать минимальные эффективные дозировки окситоцина по
достижении адекватной родовой деятельности;
• максимально допустимая дозировка — 32 мЕд/мин (64 кап/мин);
• продолжить введение окситоцина в последней подобранной дозе в течение не
менее 30 минут после рождения ребенка из-за повышенного риска
гипотонического кровотечения.
32. Тактика лечения. Чрезмерно сильная родовая деятельность.
• внутривенное капельное введение β-адреномиметиков (гексопреналин 10 мкг,тербуталин 0,5 мг).
• При хорошем эффекте инфузию токолитиков можно прекратить, перейдя на
введение спазмолитиков и спазмоанальгетиков (дротаверин, ганглефен,
метамизол натрия).
• Роженицам, страдающим сердечно-сосудистыми заболеваниями,
тиреотоксикозом, СД, β-адреномиметики противопоказаны. В таких случаях
применяют внутривенное капельное введение антагонистов кальция
(верапамил).
33. Тактика лечения. Дискоординированная родовая деятельность.
• инфузии β-адреномиметиков, антагонистов кальция, спазмолитиков,спазмоаналгетиков.
• При раскрытии маточного зева более 4 см возможна длительная
эпидуральная аналгезия.
• Для быстрого снятия гипертонуса матки чаще используют токолиз
болюсной формы гексопреналина (25 мкг внутривенно медленно в 40
мл 0,9% раствора натрия хлорида).






























 Медицина
Медицина








