Похожие презентации:
Грибковые заболевания кожи
1.
Н.Д.Хилькевич2.
Грибковые заболевания кожи(микозы) – инфекционные
заболевания кожи, вызываемые
грибами-паразитами. Из многих тысяч
видов (ок.120 тыс.), обнаруженных на
нашей планете, лишь около 100 могут
быть патогенными для человека.
Систематизация грибов до настоящего
времени остается незавершенной. В
современной классификации
возбудители грибковых заболеваний
кожи относятся к различным классам
низших (зигомицеты) и высших
(аскомицеты, дейтеромицеты) грибов.
3.
Грибы широкораспространены в природе.
Все они чрезвычайно устойчивы во внешней
среде и на различных субстратах могут
сохраняться месяцами и годами. Грибы
резистентны к химическим и физическим
воздействиям. Большинство имеющихся
противогрибковых лекарственных средств
могут действовать лишь в концентрациях,
токсичных для человека и животных, поэтому
до настоящего времени арсенал системных
противогрибковых лекарственных препаратов
достаточно скудный.
Температурный диапазон для
жизнедеятельности грибов лежит в пределах
15-500С, они выдерживают жар до 750С,
устойчивы к умеренному ультрафиолету и
радиации.
4.
Все вышеперечисленное указываетна неблагоприятность грибковых
инфекций в эпидемиологическом
плане.
В эпидемиологии грибковых заболеваний
кожи одинаково равнозначны 2 пути
инфицирования:
• прямой (непосредственно от больного);
• непрямой (через предметы, которыми
пользовался больной).
5.
В возникновении микозов кожинаибольшее значение имеют
следующие роды:
Malassezia;
Trichophyton;
Epidermophyton;
Microsporum;
Candida.
Более редкие:
Cryptococcus;
Trichosporon;
Возбудители глубоких и системных микозов
(диморфные грибы, относящиеся к различным
родам);
Плесневые грибы и др.
6.
Факторы, способствующиеразвитию микозов
Экзогенные:
•травмы кожи;
•повышенная влажность
(включая климатические и
производственные факторы);
•работа, связанная с
длительным ношением
обуви (спортсмены,
военные и др.);
•тесная одежда, шляпы;
•кондитерские, консервные производства;
•работа с антибиотиками и
т.п.
Эндогенные:
•сниженный иммунитет (ВИЧ);
•ожирение, истощение, возраст;
•эндокринопатии (сахарный
диабет, гипотиреоз и др);
•повышенная потливость;
•болезни сосудов ног;
•деформации стоп;
•лечение антибиотиками,
кортикостероидами, цитостатиками и др.;
•воздействие радиации;
•наличие других дерматозов и
др.
7.
Источники инфекции:Антропофильные грибы – больной
человек (заражение через предметы
обихода или при непосредственном
контакте);
Зоофильные грибы – животные или
больной человек (передаются обычно от
животного прямым путем, или через
предметы обихода);
Геофильные грибы – почва.
8.
Пути заражения микозами:Места общественного пользования (бани,
сауны, душевые, бассейны, спортзалы,
боулинги и др.);
Использование чужих предметов гигиены
(мочалки, полотенца), одежды, обуви;
Контакт с больными животными в быту, на
работе (животноводство, птицеводство,
ветеринария и проч.);
Контакт с растениями, почвой (сельское
хозяйство, торговля фруктами, цветами, работа
в шахтах и т.д.);
Половой путь;
Воздушно-капельный путь;
Медицинская, лаборантская практика и др.
9.
Классификация микозов МКБ-10Микозы кожи и слизистых оболочек
(дерматофитии, малассезиозы,
локализованные кандидозы, редкие
поверхностные микозы);
Подкожные микозы (споротрихоз,
хромомикоз, риноспоридиоз и др.);
Оппуртунистические глубокие микозы
(глубокие кандидозы, аспергилез, мукороз,
криптококкоз и др.);
Эндемические глубокие микозы
(гистоплазмоз, бластомикоз, кокцидиоидоз,
пенициллиоз и др.).
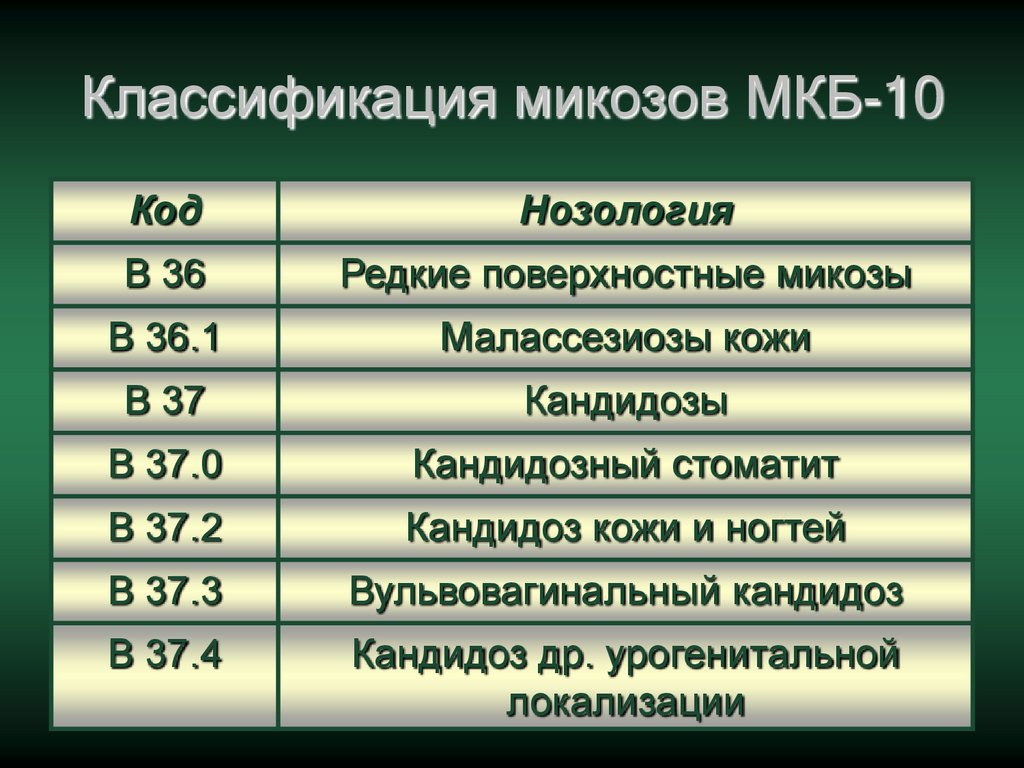
10.
Классификация микозов МКБ-10Код
Нозология
В 35
Дерматофитии
В35.0
Дерматофития в/ч головы и бороды
В 35.1
Дерматофития ногтей
В 35.2
Дерматофития кистей
В 35.3
Дерматофития стоп
В 35.4
Дерматофития гладкой кожи
В 35.6
Паховая дерматофития
В 35.8
Другие дерматофитии
В 35.9
Неуточненная дерматофития
11.
Классификация микозов МКБ-10Код
Нозология
В 36
Редкие поверхностные микозы
В 36.1
Малассезиозы кожи
В 37
Кандидозы
В 37.0
Кандидозный стоматит
В 37.2
Кандидоз кожи и ногтей
В 37.3
Вульвовагинальный кандидоз
В 37.4
Кандидоз др. урогенитальной
локализации
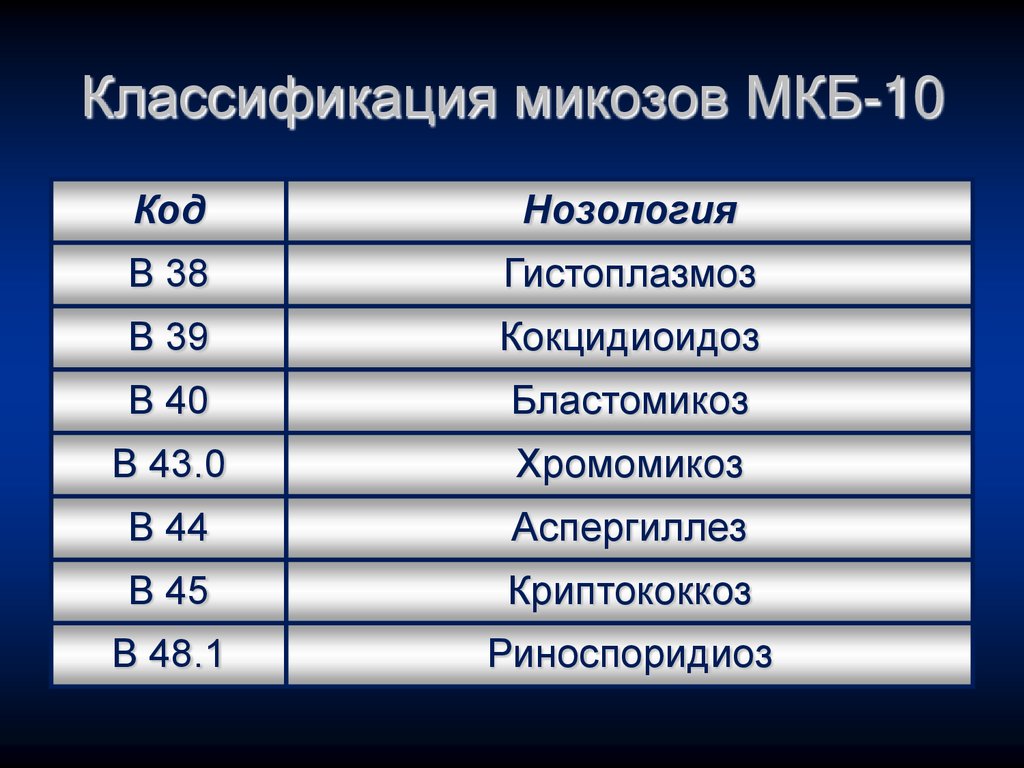
12.
Классификация микозов МКБ-10Код
Нозология
В 38
Гистоплазмоз
В 39
Кокцидиоидоз
В 40
Бластомикоз
В 43.0
Хромомикоз
В 44
Аспергиллез
В 45
Криптококкоз
В 48.1
Риноспоридиоз
13.
Классификация микозов кожипо Ариевичу-Шеклакову
Кератомикозы (малассезиозы,
пьедра, тропический черный
лишай и др.);
Дерматомикозы (трихофития,
микроспория, фавус, микозы стоп,
паховая эпидермофития и др.);
Кандидозы;
Глубокие микозы;
Псевдомикозы (актиномикоз,
эритразма).
14.
Патогенез грибковых пораженийПаразитирование грибов рода Malassezia связано с выделением
фермента липоксигеназы, осуществляющего метаболизм жиров
кожи. Грибы-дерматофиты синтезируют кератиназу, что
позволяет им расщеплять кератин, расти и размножаться в
ороговевших массах. Клиническая картина во многом зависит от
локализации поражения, иммунной системы организма и вида
возбудителя. Инвазия грибов в глубокие слои эпидермиса
неизбежно ведет к реакции клеток Лангерганса, которые за
счет антиген-представляющей функции активируют Топосредованный иммунитет, это ведет к выделению
лимфокинов, привлекающих нейтрофилы в очаг поражения, а
также формированию ГЗТ.
Те дерматофиты, которые вызывают слабую воспалительную
реакцию (например, Tr.rubrum), приводят к возникновению
хронических инфекций; а те, которые сильное воспаление
(например, Tr.verrucosum) - к острым инфекциям, часто
разрешающимся самостоятельно.
15.
ДерматофитииЭпидермомикозы:
Дерматофития лица;
Дерматофития туловища;
Паховая дерматофития;
Дерматофития кистей;
Дерматофития стоп.
Онихомикозы: (могут быть вызваны не только
дерматофитами, но и плесневыми и дрожжевыми грибами!).
Трихомикозы:
Дерматофития волосистой части головы;
Дерматофития бороды и усов;
Фолликулит, вызванный дерматофитами;
Трихофитийная гранулема Майокки.
16.
Дерматофития стопПри хроническом течении наиболее частый
возбудитель – Trichophyton rubrum, при
остром - Trichophyton mentagrophytes. Иногда
поражение стоп может быть вызвано
Epidermophyton floccosum и Candida albicans.
Выделяют следующие формы дерматофитии
стоп (по Fitzpatrick):
подошвенная (сквамозная);
межпальцевая (интертригинозная);
дисгидротическая;
глубокая.
17.
Сквамозная форма характеризуется шелушением иороговением, может протекать незаметно для
больного. Типичный возбудитель – Trichophyton rubrum.
Интертригинозная форма встречается чаще всего,
бывает острой и хронической. Основной симптом –
мацерация кожи в межпальцевых промежутках,
образование эрозий. Типичный возбудитель –
Trichophyton mentagrophytes. Хроническая форма
может протекать бессимптомно.
Дисгидротическая форма характеризуется
выраженным воспалением и образованием пузырей. По
патогенезу сходна с аллергическим дерматитом
(реакция на антигены дерматофитов).
Глубокая форма возникает как осложнение
межпальцевой. Мацерация и присоединение
пиококковой инфекции приводит к изъязвлению.
18.
Дифференциальная диагностикаэпидермофитии стоп и рубромикоза
Признаки
Эпидермофития
стоп
Рубромикоз
Формирование
гиперкератоза
Нехарактерно
Характерно
Поражение м/пальц.
промежутков
Обычно 3-4
Чаще все
Поражение ногтей
Малохарактерно;
обычно поражены 1и5
Характерно уже на
ранних стадиях
Поражение кистей
Нехарактерно
Характерно
Поражение кожи с
пушк. волосами
Нехарактерно
Характерно
Аллергические реакции
Характерно
Менее характерно
Этиотр. лечение
Чаще наружное
Чаще общее
19.
Сквамозная форма20.
Интертригинозная форма21.
Дисгидротическая форма22.
Глубокая форма23.
ОнихомикозыПод этим названием объединяются грибковые
инфекции, при которых поражаются ногти ног и рук.
Заболевания могут вызываться как дерматофитами,
так и грибами другой природы – дрожжевыми и
плесневыми.
Классификация:
дистально-латеральный подногтевой онихомикоз;
белый поверхностный онихомикоз;
проксимальный подногтевой онихомикоз;
тотальный дистрофический онихомикоз.
Заболевание бывает первичным (поражение
здорового ногтя) и вторичным (поражение больного,
например, травмированного ногтя).
24.
Дистально-латеральный подногтевой онихомикозпредставляет собой белесое пятно с четкими границами,
примыкающее к свободному краю или боковому краю
ногтевой пластинки. Поражение локализуется на
внутренней поверхности ногтевой пластинки. Со
временем пятно становится желтовато-бурым, ноготь
теряет прозрачность, утолщается, приподнимается,
трескается или крошится. Этот процесс занимает месяцы
и годы. Под влиянием дерматофитов клетки ногтевого
ложа продуцируют мягкий кератин, из-за которого ноготь
приподнимается. Со временем дерматофиты создают в
ногтевой пластинке сеть заполненных воздухом
туннелей, этим обусловлена потеря ее прозрачности.
Дематофиты обычно не поражают матрикс ногтя, поэтому
рост его не нарушается. Процесс поражения ногтевой
пластинки занимает месяцы и годы.
25.
Дистально-латеральныйонихомикоз
26.
Дистально-латеральныйонихомикоз
27.
Белый поверхностный онихомикоз28.
Проксимальный подногтевойонихомикоз
29.
Тотальный дистрофическийонихомикоз
30.
Дерматофития туловища и лицаМожет вызываться различными грибами рода
Trichophyton, Epidermophyton,
Microsporum. Очаги представляют собой
мелкие или крупные шелушащиеся бляшки с
четкими границами, по краям которых часто
заметны везикулы, папулы или пустулы. При
зоонозных инфекциях (например,
Tr.verrucosum и др.) воспалительные
изменения выражены сильнее – много везикул
и корок по краям очагов, возможно нагноение.
31.
Дерматофития гладкой кожи(Trichophyton violaceum)
32.
Дерматофития гладкой кожи(Trichophyton tonsurans)
33.
Дерматофития гладкой кожи(Trichophyton verrucosum)
34.
Дерматофития лица(Microsporum canis)
35.
Дерматофития лица(Trichophyton verrucosum)
36.
Дерматофития кистей(Trichophyton rubrum)
37.
Паховая дерматофития(Epidermophyton floccosum)
38.
Лабораторная диагностикадерматофитий кожи и ногтей.
Материалом для исследования служат
чешуйки кожи с очагов поражения и кусочки
ногтей, получаемые с помощью скальпеля
или маникюрных ножниц. Материал
помещается на предметное стекло, и к нему
добавляют несколько капель 30-40% КОН.
Препарат можно подогреть над пламенем
спиртовки. После растворения кератина под
покровным стеклом, проводят микроскопию.
Элементы гриба обнаруживаются среди
просветленных роговых масс в форме нитей
мицелия, ясно различимых при опущенном
конденсоре благодаря двояко
преломляющей свет оболочке.
Более точная этиологическая диагностика
(определение вида грибов) устанавливается
путем посева патологического материала на
селективные питательные среды (среда
Сабуро).
39.
Мицелий под микроскопом.40.
Трихомикозы• Возбудителей трихомикозов делят на две группы: грибыэктотриксы, которые поражают наружное корневое
влагалище волоса, и грибы-эндотриксы, поражающие
мозговое и корковое вещество стержня волоса.
Представителями грибов-эктотриксов являются
Microsporum spp., Trichophyton mentagrophites,
Trichophyton verrucosum. Из возбудителей
эндотриксов можно назвать Trichophyton violaceum,
Trichophyton tonsurans, Trichophyton schoenleinii.
• В отечественной дерматологии грибковые
заболевания, вызывающие поражения волос, и
представляющие опасность в эпидемиологическом
плане, традиционно дифференцируют в зависимости
от возбудителей, подразделяя их на антропонозную и
зоонозную трихофитию, антропонозную и зоонозную
микроспорию, и фавус.
41.
Трихомикозы, вызываемыегрибами-эндотриксами.
В отечественной дерматовенерологии эти
заболевания объединяются термином
«антропонозная или поверхностная
трихофития», за исключением трихомикоза,
вызванного Trichophyton schoenleinii. Последний
имеет название «фавус».
Инфекция при антропонозной трихофитии
сосредоточена в мозговом и корковом веществе
волоса, где образуются споры или артроконидии.
Повреждение структуры волоса приводит к его
обламыванию. На пораженных волосяных
участках образуются очаги облысения, волосы
обломаны у поверхности кожи, вследствие чего
очаг напоминает скошенное поле.
42.
Дерматофития волосистой частиголовы (Tr. tonsurans)
43.
Трихомикозы, вызываемыегрибами-эктотриксами.
В отечественной дерматовенерологии трихомикозы,
вызванные грибами-эктотриксами рода Trichophyton
объединяются термином «зоонозная или инфильтративнонагноительная трихофития», а те, возбудителями которых
является род Microsporum, имеют название
«микроспория».
Очаги поражения на волосистой части головы при
зоонозной трихофитии представляют собой узлы или
бляшки, мягкие на ощупь. Из отверстий волосяных
фолликулов, как мед из пчелиных сот, выделяется гной.
Пораженные волосы не обламываются, а
расшатываются и выпадают. Их легко и безболезненно
можно удалить пинцетом. Нередко процесс
сопровождается болезненным лимфаденитом,
повышением температуры тела, недомоганием. Обычно,
через 2-3 месяца инфильтрат самопроизвольно
разрешается, при этом остается стойкий иммунитет.
После заживления возникает рубцовая алопеция. В
медицине подобая форма поражения волосистой части
головы носит название «керион».
44.
Дерматофития волосистой частиголовы (Tr. verrusosum)
45.
Дерматофития бороды и усов(Tr. verrusosum)
46.
Дифференциальная диагностикаантропонозной и зоонозной трихофитии
Признаки
Антропонозная
Зоонозная
Источник инфекции
больной человек
животные (кр.рог.скот,
грызуны)
Возраст
обычно детский
любой
Течение
чаще хроническое
чаще острое
Клинич. форма
поверхностная
глубокая (инфильтративнонагноительная)
Обламывание волос
+
-
Самопроизвольное
выздоровление
нехарактерно
характерно
Микроскопия волоса
эндотрикс
эктотрикс
47.
МикроспорияПод этим названием объединяются несколько
грибковых заболеваний кожи и волос, вызываемых
грибами рода Microsporum. Возбудителей микроспории
по эпидемическому и экологическому признакам делят
на антропофилов, зоофилов и геофилов. Поскольку
последний вид, вызываемый Microsporum gypseum,
является малоконтагиозным и эпидемиологической
опасности не представляет, наибольшее значение
имеют два первых вида. Возбудителями антропонозной
микроспории являются: Microsporum ferrugineum и
Microsporum audouinii, зоонозной – Microsporum canis.
На территории РБ встречается только зоонозная
микроспория.
48.
МикроспорияПоражение гладкой кожи, наблюдаемой при
микроспории, практически ничем не отличается от
таковых при трихофитии и других микозах. Поражение
волосистой части головы, в отличие от трихофитии,
характеризуется наличием более длинных пеньков
обломанных волос, достигающих 5-8 мм, тусклой их
окраской. При этом волосы обламываются не все, и
очаги бывает труднее обнаружить при беглом осмотре.
В отличие от трихофитии, очаги поражения на
волосистой части головы при микроспории
люминесцируют зеленым цветом в лучах лампы Вуда
(ультрафиолет, пропускаемый через никелированное
стекло).
49.
Дифференциальная диагностикаантропонозной и зоонозной микроспории
Признаки
Антропонозная
Зоонозная
Источник
больной человек и его
вещи
кошки, собаки, реже
больной человек
Инкубационный
период
4-6 недель
3-7 дней
Размеры очагов
мелкие
более крупные
Кол-во очагов
много
чаще мало
Обламывание волос
неполное
почти полное
Нагноение
редко
более часто
Люминесценция
яркая
бледная
Этиология
M.ferrugineum
M.canis
50.
Микроспория гладкой кожи(M.canis)
51.
Микроспория волосистой частиголовы (M.canis)
52.
Люминесцентная диагностикамикроспории
53.
ФавусЭто антропонозный микоз, главным отличием которого
от других трихомикозов является формирование
специфических для данного заболевания
корокоподобных, сухих, ярко-желтых блюдцеобразных
элементов, называемых скутулами. Разрастаясь и
сливаясь друг с другом, они могут формировать
сплошные конгломераты. Волосы при фавусе не
обламываются, но сравнительно легко выдергиваются.
Разрешение скутул в центральной части приводит к
развитию рубцовой атрофии кожи. Иногда очаги
поражения могут нагнаиваться, формируя гнойные
корки (импетигинозная форма). В некоторых случаях
процесс протекает абортивно, сопровождаясь лишь
видимым шелушением (сквамозная форма). При
длительном течении стойкое облысение захватывает
практически всю волосистую часть головы, лишь по
периферии оставляя венчик непораженных волос.
54.
Фавус55.
Лабораторная диагностикатрихомикозов.
Материалом для исследования служат волосы или
их кусочки (пеньки) с очагов поражения,
получаемые с помощью скальпеля или пинцета.
Материал помещается на предметное стекло, и к
нему добавляют несколько капель 30-40% КОН.
Препарат можно подогреть над пламенем
спиртовки. После растворения кератина под
покровным стеклом, проводят микроскопию.
Элементы гриба обнаруживаются среди
просветленных роговых масс в форме спор,
имеющих специфическое расположение. При
грибах-эндотриксах споры обнаруживаются
внутри пораженного волоса, заполняя его по типу
«горошин в пробирке». При грибах-эктотриксах
споры располагаются снаружи в виде чехла; в
отличие от трихофитонов, споры микроспорума
мелкие, частично проникающие в его толщу. При
фавусе на фоне немногочисленных спор гриба
внутри волоса обнаруживаются пузырьки
воздуха.
Более точная этиологическая диагностика
(определение вида грибов) устанавливается
56.
Волосы, пораженные различнымивидами грибов
- Trichophyton-endotrix
- Trichophyton-ectotrix
- Microsporum
57.
Лечение дерматофитийСредства для наружного применения эффективны лишь при
поражении гладкой кожи. При поражении ногтей и волос они
бесполезны.
Основные наружные противогрибковые средства, эффективные
при дерматофитиях:
• Производные имидазола: клотримазол, изоконазол (травоген),
кетаконазол (низорал), миконазол, эконазол (певарил), бифоназол
(микоспор) и др.;
• Аллиламины: тербинафин (ламизил), нафтифин (экзодерил);
• Замещенные пиридоны: циклопироксоламин (батрафен);
• Препараты ундециленовой кислоты: ундецин, цинкундан, микосептин;
• Серо- и деготь-содержащие мази;
• Мази, содержащие бензойную кислоту;
• Анилиновые красители: генцианвиолет, метиленовый синий, фукорцин
и др.;
• Йод.
58.
Лечение дерматофитийПоказаниями для общей антимикотической терапии
являются:
поражения ногтей;
поражения волос;
распространенный характер поражения гладкой кожи.
Основные противогрибковые препараты, используемые
для системного лечения:
Гризеофульвин. Выпускается в таблетках по 125 мг.
Производные имидазола: итраконазол (орунгал) – капсулы по
100 мг, флюконазол (дифлюкан, микосист) – капсулы по 50 и
150 мг, кетоконазол (низорал) – таблетки по 200 мг.
Тербинафин (ламизил). Производится в таблетках по 250 мг.
59.
Лечение дерматофитийГризеофульвин. Терапевтические дозы оказывают
фунгистатический эффект. В настоящее время используется, в
основном, при трихомикозах. Назначается в суточной дозе 15-22
мг/кг в сутки. Первую треть лечения (до первого отрицательного
анализа на грибы) препарат дают ежедневно, вторую – через день,
последнюю – 2 раза в неделю в суточной дозе. Принимается с
растительным маслом. При микозах стоп практически не
используется. Из-за токсичности и побочных эффектов
вытесняется другими антимикотиками.
Итраконазол (орунгал). При распространенных поражениях
гладкой кожи назначается по 200 мг 2 раза в сутки в течение 7
дней, при трихомикозах – из расчета 5 мг/кг в сутки 4-6 недель, при
онихомикозах в виде «пульс-терапии» - по 200 мг 2 раза в день в
течение недели, затем делают перерыв 3 недели, после чего
«пульс» повторяют, всего 3-4 цикла. Терапевтические дозы дают
фунгицидный эффект. Помимо дерматофитов эффективен в
отношении дрожжевых и плесневых грибов.
Тербинафин (ламизил). Фунгицидный препарат. При поражениях
гладкой кожи назначается по 0,25 1 раз в день 2 недели, при
трихомикозах – 4-6 недель, при онихомикозах – 3-4 месяца.
60.
Кандидозы.• Кандидоз – эндогенная инфекция. Candida albicans –
представитель нормальной микрофлоры ротоглотки
и ЖКТ. На нормальной коже возбудитель иногда
встречается лишь на влажных участках, - складках
кожи, половых органах и др.
• Группы риска – люди, у которых постоянно мокрые
руки: домохозяйки, молодые матери, медицинский
персонал (стоматологи, гинекологи), буфетчики,
кондитеры, продавцы цветов и т.д.
• Факторы риска – сахарный диабет, гипотиреоз,
ожирение, потливость, жаркий климат, нарушения
иммунитета (ВИЧ-инфекция), лечение
антибиотиками, кортикостероидами, цитостатиками,
истощение и др.
61.
Кандидозы кожи• Интертригинозный кандидоз:
- Кандидоз кожных складок ( подмышечных впадин,
межъягодичной складки, под молочными железами, в
области пупка и проч.).
- Межпальцевой кандидоз;
• Кандидоз области гениталий:
- Баланит, баланопостит;
- Вульвит.
• «Повязочный» кандидоз (под окклюзионными и
гипсовыми повязками, на спине у лежачих больных,);
• Пеленочный дерматит;
• Кандидоз ногтей и ногтевых валиков.
62.
Кандидозы слизистых оболочек• Кандидоз рта и глотки (стоматит, глоссит,
фарингит, хейлит или заеда);
• Кандидоз влагалища (вульвовагинит);
• Атрофический кандидоз;
• Гиперпластический кандидоз
(лейкоплакия);
• Глубокий кандидоз слизистых.
63.
Клинические признаки:Кандидоз кожных складок: покраснение, зуд,
мокнутие, мацерация кожи, образование эрозий с
бахромой отслаивающегося эпидермиса.
Межпальцевой кандидоз: зуд, жжение, эрозии.
Баланопостит: раздражение головки полового члена,
боль, жжение, выделения из препуциального мешка.
Вульвит: боль, жжение, учащенное и болезненное
мочеиспускание.
Пеленчный дерматит: беспокойство ребенка, особенно
при мочеиспускании, дефекации, смене подгузника.
Онихии и паронихии: время от времени возникающий
болезненный отек ногтевых валиков, возможно выделение
гноя при надавливании на ноготь, со временем
развивается деформация, потемнение, атрофия ногтевых
пластинок.
64.
Клинические признаки:Стоматит, глоссит, хейлит: множественные белые
налеты в виде бляшек на слизистой, различные по форме.
Бляшки легко удаляются марлевым тампоном, после чего
обнажается гиперемированная или кровоточащая
слизистая.
Атрофический кандидоз: гладкие красные очаги
атрофии эпителия.
Гиперпластический кандидоз: белые бляшки, которые
невозможно удалить.
Заеда: эритема и трещины в углах рта.
Вульвовагинит: белые творожистые выделения из
влагалища. Отек, гиперемия и легко удаляемые белые
налеты на слизистой влагалища и шейки матки. Часто
сочетается с кандидозом паховых складок, промежности.
65.
Интертригинозный кандидоз66.
Кандидозные онихии и патонихии67.
Кандидозный баланопостит68.
Кандидозный стоматит69.
Кандидозный стоматит у ребенка70.
Кандидозные заеды71.
Кандидозный глоссит72.
Кандидозный вульвовагинит73.
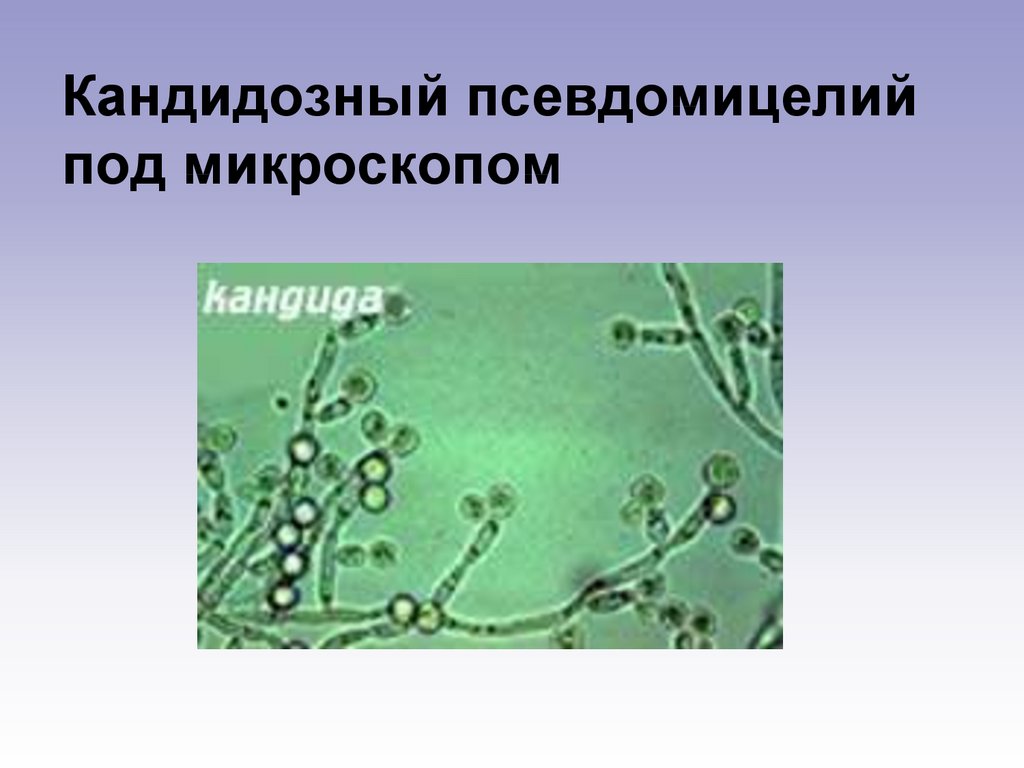
Диагностика кандидозаВ соскобе с пораженных участков кожи или
слизистых оболочек при микроскопическом
исследовании препарата, обработанного
КОН или окрашенного, обнаруживают нити
псевдомицелия и почкующиеся клетки
Candida spp. Посев на среду Сабуро
выявляет обильный рост кандид (более
103 КОЕ/мл).
74.
Кандидозный псевдомицелийпод микроскопом
75.
Лечение кандидозовПри ограниченных формах поражения кожи проводится наружное
лечение:
Анилиновые красители (генцианвиолет, метиленовый синий,
фукорцин и др.);
Мази и кремы с производными имидазола (клотримазол,
миконазол, низорал, певарил и др.);
Мази с нистатином, леворином, натамицином
(пимафуцином);
Растворы тетрабората натрия (буры) водные или
глицериновые;
При стоматите, глоссите рекомендуют полоскание полости рта
раствором питьевой соды, антисептиков (хлоргексидина
биглюконат и др.), рассасывание во рту таблеток нистатина до
4-6 в сутки;
При вульвовагините используют специальные формы для
местного лечения - шарики с нистатином, леворином,
пимафуцином, вагинальные таблетки клотримазол, клион-Д,
полижинакс, свечи тержинан и т.д.
76.
Лечение кандидозовПоказаниями для общего лечения являются распространенные,
упорно протекающие процессы, поражения ногтей.
Системные противокандидозные препараты:
Флюконазол (дифлюкан, микосист и др.). Для лечения
кандидозного вульвовагинита или баланопостита обычно
используют однократно в дозе 150 мг. При хронических формах
назначают по 150 мг 1 раз в неделю или по 100 мг 1 раз в день 2-3
недели. При лечении ногтевых пластинок продолжительность
лечения 3-6 месяцев.
Итраконазол (орунгал). Схемы назначения: 100 мг внутрь
двукратно в течение суток, или по 100 мг 1-2 раза в день 1-2
недели. Для лечения ногтевых пластинок используют пульстерапию.
Кетоконазол (низорал) из-за токсичности и побочных эффектов
используют редко;
Нистатин, леворин, натамицин (пимафуцин) назначают по
500 тыс.ЕД 3-4 раза в сутки. Препараты не всасываются из ЖКТ,
используют, в основном для элиминации кандид из кишечника при
вульвовагинитах, пеленочных дерматитах и проч.










































































 Медицина
Медицина








